Можно ли носить каблуки при протрузии позвоночника
Обувь на высоком каблуке сохраняет свою популярность на протяжении веков. Ношение туфель на высоких каблуках может оказывать вредное воздействие на костно-мышечную систему, приводить к болям в спине. Насколько верно это утверждение?
Можно ли носить высокий каблук при заболеваниях спины? Для того, что бы ответить вопрос, было проведено много исследований. На состояние позвоночника влияют разные факторы. Один из факторов – это тип обуви, который носит человек.
Какой эффект оказывает обувь на позвоночник
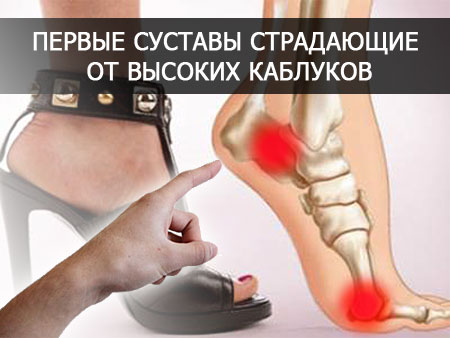
Обувь, которую мы носим, оказывает эффект сверху вниз. То есть она влияет на лодыжки, что может повлиять на колени, которые могут повлиять на бедра, а они в свою очередь могут повлиять на спину.
Туфли на высоком каблуке имеют давнюю историю установленного вреда. Врачи утверждают, что они могут изменить кривизну позвоночника и вызвать боль в спине.
Такие результаты исследования были опубликованы в журнале хиропрактики. В ходе исследования измерялся поясничный лордоз, или внутреннее искривление позвоночника, у людей, носящих каблуки высотой 3- и 4-дюйма.
Исследователи отслеживали изменения в поясничном лордозе, когда люди стояли, сидели и ходили на каблуках. Они обнаружили, что ношение каблуков существенно не меняет угол или кривую позвоночника, как считалось ранее. Их результаты подтверждают результаты нескольких недавних исследований по поясничному лордозу и высоким каблукам.
В противовес этому исследованию можно поставить исследование, которое провели исследователи из Польши. Они хотели выяснить негативное воздействие обуви на высоких каблуках на всю костно-мышечную систему.
Для этого они оценивали электромиографическую (ЭМГ) активность основных мышц позвоночника и тазовую механику у женщин молодого и среднего возраста, когда они ходят в обуви с низким и высоким каблуком.
С возрастом напряжение мышц спины усугубляется
В исследовании были задействованы 31 женщина (20-25 лет) и 15 женщин среднего возраста (45-55 лет) без предварительной боли в спине. Состояние оценивалось при ходьбе по ровной поверхности с естественными скоростями в трех условиях: без обуви, в обуви на низком каблуке (4 см / 1,6 дюйма) и в обуви на высоком каблуке (10 см / 3,9 дюйма).
У молодых женщин существенные различия в электрической активности основных спинальных мышц наблюдались при начальном контакте с землей, а также в промежутке между тремя состояниями, при увеличении количества мышечной активации наблюдалось увеличение высоты пятки.
У женщин среднего возраста отмечена более высокая поясничная активность при использовании обуви на высоких каблуках и без обуви.
Интересно, что молодые женщины проявляли увеличение тазового диапазона движения во время использования обуви на высоких каблуках по сравнению с использованием обуви на низком каблуке и без обуви. В то же время, этот компенсаторный ответ не наблюдался у женщин среднего возраста.
Авторы предполагают, что повышенная активность мышц нижней части спины, связанная с ношением туфель на высоком каблуке, может усугубить напряжение мышц и привести к проблемам в пояснице.
Кроме того, они заявляют, что низкий тазовый диапазон движения, связанный с ношением высоких каблуков у женщин среднего возраста, может указывать на то, что ткани в области нижней части спины и таза становятся более жесткими с возрастом. Также они предположили, что поза, которую принимает женщина на высоких каблуках при движении и состояние спинальных тканей с возрастом изменяются.
Остеоартрит и обувь

Остеоартрит коленного сустава чаще встречается у женщин, чем у мужчин, и является основной причиной инвалидности.
Чтобы идентифицировать происхождение этих различий, исследователи наблюдали 14 здоровых женщин, когда они ходили в плоских атлетических туфлях 3,8 см (1,5 дюйма) и в туфлях с каблуком высотой 8,3 см (3,3 дюйма) с фиксацией на лодыжке и без нее.
Они обнаружили, что при обычной скорости ходьбы:
- Угол сгибания колена при ударе пятки увеличился с увеличением высоты и веса пятки
- Максимальный момент удлинения колена во время реакции на загрузку уменьшен с добавленным весом
- Максимальный момент удлинения колена при концевой стойке уменьшается с высотой пятки
- Максимальные моменты индукции увеличиваются с высотой пятки.
Многие изменения, наблюдаемые с увеличением высоты и веса пятки, были похожи на те, которые наблюдались при старении и прогрессировании остеоартрита. Исследователи полагают, что использование высоких каблуков, особенно в сочетании с повышенным весом, может способствовать увеличению риска остеоартрита (износ суставов) у женщин.

Оказалось, высокие каблуки - не единственная проблема. Исследование, проведенное южнокорейскими исследователями, позволило определить наиболее подходящую высоту пятки для обуви.
В ходе исследования измерялось смещение центра давления и изменения распределения давления в ногах после ходьбы в обуви с полоской подошвой (0,5 см / 0,2 дюйма), на среднем каблуке (4 см / 1,6 дюйма) и в туфлях на высоком каблуке (9 см / 3,5 дюйма) в течение 1 часа.
15 здоровых женщин носили туфли с пятками разной высоты в случайном порядке. Было оценено давление на ногу и смещение центра давления до и после ходьбы в типичной обстановке в течение 1 часа.
Результаты:
Туфли без каблука и на высоком каблуке оказывают неблагоприятное воздействие на организм. Обувь на среднем каблуке (менее 2 дюймов) предпочтительнее для здоровья и комфорта ног.
Тем не менее, можно понять, что попросить пациента полностью отказаться от высоких каблуков сложно. Однако, большинство специалистов рекомендуют не носить их каждый день в течение 8 или более. Особенно если у Вас уже есть проблемы со спиной и суставами.
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

У многих пациентов возникает настоящая паника, когда им впервые озвучивают диагноз по рентгенографическим снимкам. Сразу возникает вопрос о том, что делать при протрузии, чтобы не допустить появления грыжи. Как лечить это заболевание?
К большому сожалению, официальная медицина не обладает никакими эффективными методиками или препаратами для лечения этих патологий. Поэтому доктора в поликлинике мягко намекают пациенту на то, что нужно теперь беречься, не поднимать тяжестей и не совершать резких движений.
Врачи обходительно рассказывают о том, что с помощью фармакологических препаратов им с высокой долей вероятности удастся устранить воспаление и болевой синдром. Но вот вылечить до конца это заболевании они не смогут. Поэтому вероятно появление грыжи межпозвоночного диска. Это может стать поводом для проведения хирургической операции.
Если обнаружена протрузия, первое, что делать – это искать опытного специалиста по мануальной терапии. В противном случае шансов на успешное восстановление межпозвоночных дисков остаётся очень мало. Все остальные моменты того, что делать при протрузии позвоночника, разберем в этой статье.
Что нельзя делать при протрузии дисков позвоночника
Существует список того, что нельзя делать при протрузии дисков и предлагаем отнестись к нему внимательно. Доказано, что любое из перечисленных ниже действие может привести к появлению грыжевого выпячивания и увеличению степени протрузии межпозвоночного диска.
Итак, если обнаружена, протрузия, то следует отказаться:
При исключении этих факторов состояние пациента значительно улучшается только за счет нормализации кровотока в пораженной зоне. Но если к этому добавить еще ряд мероприятий, то можно будет гарантировать отсутствие прогрессирования протрузии.
Поэтому предлагаем узнать о том, что делать при протрузии дисков позвоночника:
- найти специалиста по мануальной терапии, поскольку именно это направление показывает отличные результаты при лечении заболеваний опорно-двигательного аппарата;
- пересмотреть свой рацион и режим питания – отказаться от мучного, сладкого, жареного и жирного и отдать предпочтение свежим овощам, несладким фруктам и морской рыбе;
- организовать свое рабочее и спальное место с учетом современных требований эргономики пространства для жизнедеятельности человека;
- регулярно заниматься посильными физическими упражнениями (лучше, если комплекс будет разработан индивидуально опытным инструктором по ЛФК или мануальным терапевтом);
- посещать бассейн – плаванье помогает растянуть позвоночный столб и разгрузить те сегменты межпозвонковых дисков, на которые в обычной жизни приходится наибольшая механическая и статическая нагрузка;
- избегать стрессов, эмоционального перенапряжения.
Что делать при протрузиях шейного и поясничного отделов позвоночника?
Обычно, если обнаружена протрузия шейного отдела, что делать пациенту никто не объясняет. Врач назначает стандартное лечение, которое предназначено для купирования болевого приступа и возвращения человека к труду. Но незнание не освобождает от ответственности. Поэтому происходит дальнейшее разрушение межпозвоночного хрящевого диска.
Аналогичным образом пациенты не знают о том, что делать при протрузии поясничного отдела и каким образом обезопасить свой позвоночник от дальнейшего разрушения.
Поэтому давайте вместе разберёмся в том, что делать при протрузиях позвоночника поясничного отдела с целью восстановления его физиологической анатомии. Какие методы лечения могут оказаться эффективными, а от каких лучше отказаться сразу же.
Итак, в основное любого дегенеративного процесса в организме человека лежит нарушение трофики (питания) тканей. В отношении межпозвоночных дисков все довольно просто и сложно одновременно. У хрящевых волокон фиброзного кольца нет собственной кровеносной сети. Они получают жидкость и растворенные в ней питательные вещества с помощью диффузного обмена с окружающими их мышцами спины. Если этот обмен нарушается, то начинается развиваться остеохондроз, а затем и протрузия.
По какой причине нарушается диффузный обмен? По причине недостаточной физической нагрузки на все без исключения групп мышц спины. Что нужно сделать, чтобы запустить процесс выздоровления позвоночного столба? Заставить в полной мере работать все группы мышц. Как это можно сделать? С помощью методов мануальной терапии.
К сожалению, в наше время пока еще не изобретено таких фармакологических препаратов или приборов, которые могли бы активизировать процессы регенерации тканей в организме человека. Но сделать это можно довольно легко при точечном воздействии на определённые биологически активные зоны на теле пациента. За это отвечает рефлексотерапия (иглоукалывание, фармакопунктура).
После купирования острого воспалительного процесса начинается лечебная гимнастика, кинезитерапия. Все сеансы в обязательном порядке сочетаются с остеопатией и массажем. Это позволяет исключить риск травмы или обострения состояния пациента.
Вы можете обратиться в нашу клинику мануальной терапии с целью получения предварительной консультации. В ходе приема вас осмотрит опытный доктор. Поставит диагноз и расскажет обо всех перспективах лечения.
Что делать, если болит протрузия
Выше давалась рекомендация отказаться от постоянного использования нестероидных противовоспалительных препаратов. Да, они достаточно хорошо купируют болевой синдром. Но при этом они оказывают разрушительное действие на хрящевую ткань, слизистые оболочки желудочно-кишечного тракта и формирование эритроцитов. Они не лечат протрузии и от них нужно отказаться.
А что в таком случае делать, если болит протрузия и нужно как-то улучшить свое состояние. В первую очередь нужно устранить статическую, механическую и физическую нагрузку. Необходимом лечь на спину не жесткую поверхность и попытаться расслабить все группы мышц спины. После того, как это удастся, нужно потихоньку вытягиваться, увеличивая на сколько сможете промежутки между позвонками. Можно попросить помочь в этом процессе, но нельзя тянуть слишком сильно. Как только тело будет максимально растянуто, нужно зафиксироваться в этом положении и подождать 10 – 15 минут. За это время боль должна уменьшиться.
Ну и нужно как можно быстрее начинать лечение. Если вы находитесь территориально в Москве или близко к этому мегаполису, то можете записаться на предварительную консультацию к нам в клинику. Мы умеем быстро и безопасно купировать боль в спине при протрузиях, грыжах и других заболеваниях позвоночника.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Содержание
Протрузия межпозвонковых дисков представляет собой одно из дегенеративных изменений, возникающих на определенной стадии остеохондроза. Если его не лечить, оно запросто может перейти в грыжу, радикулит или даже паралич. И тогда простой физкультурой и лечебной гимнастикой, увы, обойтись не получится.
Как работает система позвоночника?
Чтобы разобраться в причинно-следственных связях, мы предлагаем пойти от общего к частному.

Позвоночник человека представляет собой столб из нескольких десятков позвонков, соединенных между собой межпозвоночными дисками. Диски выполняют роль амортизаторов: принимают на себя возникающий резонанс во время движения и способствуют стабилизации позвоночника, обеспечивая гибкость, упругость и эластичность. При этом в случае чрезмерных нагрузок сами диски, увы, не восстанавливаются – в них начинаются дегенеративно-дистрофичные изменения. Говоря проще, межпозвонковые диски истончаются, уменьшаются в размерах, трескаются и разрушаются.
Для человека данный процесс не может проходить незаметно. Поначалу больной чувствует усталость и напряжение в поврежденных отделах позвоночника. Выносливость и способность выдерживать физические нагрузки ощутимо снижается. Затем к дискомфорту присоединяются приступы боли, которые могут приходить и исчезать спонтанно или создавать постоянный ноющий фон. Вместе с прогрессированием разрушения диска усиливается и боль: она становится регулярной, практически нестерпимой и существенно ограничивает двигательные возможности. Обычно на данной стадии больной наконец обращается к врачу и слышит один из неутешительных диагнозов – протрузия межпозвоночного диска, грыжа или радикулит.
Что такое протрузия и отчего она возникает?

По своей структуре межпозвонковый диск состоит из жидкого центра, твердой оболочки и соединительных пластин, связывающих диски с позвонками.
Жидкий центр – это студенистое (пульпозное) ядро, состоящее преимущественно из воды. Оно окружено фиброзным кольцом, представляющим собой плотные слои коллагеновых волокон. Именно фиброзное кольцо защищает ядро от повреждений и принимает львиную часть нагрузки. Поэтому первое, что происходит при разрушении диска, – это растягивание фиброзного кольца и появление микротрещин. При этом пульпозное ядро неминуемо выпячивается в сторону истончения. В медицине данный процесс называется протрузией межпозвоночного диска. В случае разрыва фиброзного кольца ядро частично вытекает в спинномозговой канал, раздражая нервные окончания. Протрузия переходит в грыжу позвоночника.
Чтобы наглядно объяснить происходящие процессы, мы записали короткое видео
Стадии развития протрузии позвоночника

Таким образом, протрузия по сути является одновременно последствием остеохондроза и предвестником грыжи.
Если выделить стадии заболевания, то процесс развития протрузии можно разделить на три этапа.
Диск выпячивается все сильнее, риск разрыва последних обеспечивающих целостность фиброзного кольца волокон стремительно растет. К резким болям добавляется онемение ног, появляются проблемы с координацией и движением. Могут возникать нарушения в работе других органов.
Диск выпячивается все сильнее, риск разрыва последних обеспечивающих целостность фиброзного кольца волокон стремительно растет. К резким болям добавляется онемение ног, появляются проблемы с координацией и движением. Могут возникать нарушения в работе других органов.
Виды протрузий позвоночника

Лечение протрузии во многом зависит от типа и стороны выпячивания диска.
Так, наиболее часто встречается центральная (или передняя) и дорсальная (или задняя) протрузии, при которых выпячивание происходит соответственное спереди и сзади от позвонка, по направлению к спинномозговому каналу. Аналогично выделяют левостороннюю и правостороннюю протрузии, располагающиеся по левой и правой сторонам. Если выбухание идет рядом с корешком позвоночного нерва, такую протрузию называют форминальной.
Среди особенно опасных видов оказываются медиальная (или медианная) протрузия, при которой диск повреждается ровно по центру и выпячивается в спинномозговой канал, что чревато защемлением нервов и риском паралича; задняя медианная, отличающаяся от предыдущей направлением выбухания (строго назад); и парамедианная (слегка в сторону).
Также нередко диагностируют циркулярную (или круговую) протрузию, когда выбухание идет равномерно во все стороны. Этот вид заболевания считается одним из опасных, поскольку патологические изменения затрагивают весь диск целиком.
Наконец, еще один подвид протрузии – диффузная, для которой характерны множественные неравномерные повреждения по всей поверхности диска. Диффузной (или множественной) протрузии свойственно хроническое течение, что также повышает опасность последствий и осложнений.
Признаки протрузии

Традиционно симптомы протрузии различаются в зависимости от отдела позвоночника, в котором произошли нарушения.
При поясничной протрузии вы можете ощущать:
Показательно, что на начальных стадиях поясничной протрузии вы можете не чувствовать дискомфорта и даже не заметить развитие заболевания, однако выпячивание ядра рано или поздно неминуемо приведет к раздражению нервов, а следовательно, резким болям, обострениям и риску грыжи или паралича.
Шейная протрузия обычно протекает со следующими симптомами:
- дискомфорт и боль в шее, затруднения при движениях и наклонах головы;
- покалывания и мурашки, отдающие в руку и плечо;
- онемение пальцев руки, общая слабость;
- головокружение, головные боли.
Причины и диагностика протрузии позвоночника

Система позвоночника устроена таким образом, что на нее приходятся колоссальные нагрузки в течение всей жизни человека. Неудивительно, что с возрастом риск заболеваний позвоночника значительно растет. Однако дело не только в физическом износе позвонков и межпозвоночных дисков. С завершением подростково-юношеского периода меняются и многие процессы в организме. Так, к примеру, межпозвоночные диски перестают получать дополнительное питание через систему сосудов – отныне обмен веществ в дисках происходит исключительно за счет диффузии от работы мышц. И это тот случай, когда образ жизни и разумная физическая активность, увы, решают всё.
Таким образом, главными причинами возникновения протрузии позвонковых дисков являются малая подвижность, сидячая работа, вредные привычки и лишний вес – наряду с травмами и физическими перегрузками позвоночника.
Как лечить протрузию позвоночника

Существуют разные методы лечения, выбор которых, в первую очередь, зависит от стадии заболевания и необратимости запущенных процессов.
При обострении заболевания врач может назначить:
После снятия обострения больному рекомендованы:
Комплекс упражнений-1 при протрузии позвоночника
Комплекст упражнений-2 при протрузии позвоночника
Массаж при протрузии и грыже Шморля
- Физиотерапия (в т.ч. иглоукалывание) – ряд восстановительных процедур, которые могут назначаться параллельно с приемом медикаментов.
- Корсет при протрузии – анатомический пояс, фиксирующий поврежденные отделы, позволяющий снять лишнюю нагрузку с позвоночника.
Профилактика болезни и чего нельзя делать при протрузии

При лечении в домашних условиях, а также для профилактики рецидива и обострения мы рекомендуем соблюдать ряд простых правил:
- Избегайте чрезмерных нагрузок на позвоночник, исключите тяжелую физическую работу, травмирующие виды спорта (бег, боевые, силовые тренировки в тренажерном зале, контактные игры (футбол, баскетбол, волейбол), прыжки).
- Придерживайтесь здорового образа жизни: умеренные фитнес-нагрузки, прогулки на свежем воздухе, грамотная диета и питание, чередование работы и отдыха.
Ниже мы собрали наиболее часто возникающие вопросы, связанные с ограничениями при протрузии:
Совместимы, но с осторожностью. Банные процедуры не рекомендуются в острой фазе, при наличии воспаления, при защемлении и резкой боли, при общем слабом самочувствии человека.
Решение во многом зависит от степени заболевания. Однако в целом если у подростков диагностируются протрузия или грыжа, чаще всего они освобождаются от армии.
Связаться с нами
Если вы хотите проконсультироваться по вопросам профилактики и самостоятельного лечения заболеваний позвоночника с помощью профессиональных тренажеров Drevmass, мы будем рады ответить вам по телефону бесплатной горячей линии 8 800-700-37-79 или электронному адресу drevmass@gmail.com.
Вы также можете заказать обратный звонок или оставить ваш отзыв/предложение.
Надеемся, данный материал был для вас полезным, и желаем вам здоровья и долгой жизни!
Ваша команда Drevmass
Красота и удобство – часто несовместимые между собой понятия. Современная женщина способна провести целый день на 10-сантиметровой шпильке и при этом оставаться активной.
Но далеко не все девушки могут позволить себе ношение обуви на каблуке из-за проблем с опорно-двигательным аппаратом. В статье речь пойдет о том, можно ли носить каблуки при грыже позвоночника или лучше забыть об изящных лодочках?
О заболевании

Болезнь молодеет с каждым годом. На сегодняшний день в группу риска входит взрослое население в возрасте от 30 лет. В основном грыжа возникает на фоне развившегося остеохондроза , травмы и сидячего образа жизни. Интересный факт – болезни в основном подвержен женский пол.
Межпозвоночная грыжа возникает из-за нарушений в питании дисков. Как известно, межпозвоночные диски не имеют кровеносных сосудов, и их питание осуществляется благодаря движению мышц спины.
Если человек ведет малоподвижный образ жизни, то мышцы не получают достаточной нагрузки и начинают ослабевать. В таком состоянии одно неловкое движение может привести к разрыву фиброзного кольца.
Если вовремя не начать лечение недуга, то последствия могут быть серьезными. Болезнь нарушает работу сердца и органов, способна вызвать инсульт и нарушить мозговое кровообращение. При запущенной форме может возникнуть потеря чувствительности или даже паралич конечностей.
Профилактические меры по предотвращению болезни включают:
- Ведение активного образа жизни, с ежедневной зарядкой по утрам ;
- Ношение бандажа при сильных физических нагрузках либо беременности;
- Поддержание позвоночника в естественном состоянии во время сна или работы за компьютером.
Шпильки при болезни

Многие женщины после постановки столь неутешительного диагноза консультируются у специалистов на тему, совместимы ли грыжа и каблуки.
Ортопеды не дают однозначного ответа на этот вопрос, ссылаясь на то, что у всех представительниц прекрасного пола разные взгляды касательно высоты каблука.
Тем не менее, врачи настоятельно советуют ограничить или полностью исключить ношение высокого каблука. Если этого не сделать, то может развиться лордоз , который ведет к нагрузке на мышцы спины и диски позвоночника.
Каблуки при грыже межпозвоночного диска должны быть невысокими и достигать высоты максимум 5 см. От тонкой, изящной шпильки лучше вовсе отказаться.
Кроме того, при покупке важно обратить внимание на подъем стопы. Максимально удобная обувь при межпозвоночной грыже та, которая имеет платформу.
Если у женщины диагностировали хроническую форму межпозвоночной грыжи, то каблуки автоматически попадают в разряд запрещенных вещей.
Это связано с тем, что постоянная нагрузка на позвоночник обостряет болезнь и приводит к ее прогрессированию. Поэтому отныне каблуки и межпозвоночная грыжа несовместимы.
Правила ношения туфелек
Если грыжа находится в начальной стадии, то обувь на платформе вполне допустима. Несколько советов по выбору и правильному ношению каблучков.

- Во время примерки нужно обратить внимание на положение стопы в обуви. Если нога будто соскальзывает вперед, а сзади можно спокойно поместить мобильник, то от такого экземпляра лучше отказаться. Кроме лишней нагрузки на пальцы, туфли не принесут никакой пользы.
- Предстоит длительное время находиться в новеньких лодочках? Значит, нужно заранее приобрести специальные силиконовые подушечки, клеящиеся на переднюю часть туфелек.
- Каблуки при грыже позвоночника должны быть устойчивы. Массивные экземпляры обеспечат большую устойчивость и защитят от вывихов. Такие модели помогут равномерно распределить вес по всей стопе, снизят нагрузку на позвоночник. Ортопеды причисляют лодочки на толстом каблуке к разрешенной обуви при проблемах с опорно-двигательным аппаратом.
- Силуэт выбранных туфелек может ощущаться в каждом случае по-разному. Поэтому прежде чем купить понравившуюся обувь, нужно обязательно примерить ее.
- Отдавать предпочтение нужно моделям с открытыми носками. Это не только уменьшит нагрузку на позвоночник, но также поможет избежать некрасивых мозолей и отеков.
Вопрос о ношении каблуков при грыже позвоночника должен решаться с лечащим врачом. Под строгим запретом находится вся обувь на подъеме в том случае, если у пациентки выявлена грыжа межпозвоночного диска в хронической стадии.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями :)
Человек — это единственное существо на земле, основным способом передвижения которого является прямохождение. Наиболее приближенным к человеку существом, находящимся в похожих условиях, является жираф с его длинной шеей. Но у человека, в отличие от жирафа, все отделы позвоночника расположены вертикально, и подвергаются наибольшему влиянию силы тяжести.
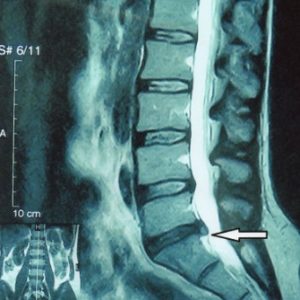
Это грыжа поясничного отдела на снимке МРТ.
Для борьбы с силой тяжести природа придумала множество компенсаторных механизмов. Это физиологические изгибы позвоночника, лордозы и кифозы, которые делают контуры позвоночного столба в сагиттальной плоскости немножко похожим на знак интеграла. Это упругий и пружинящий свод стопы, и наконец, это наличие межпозвонковых дисков, которые играют роль смягчающих прокладок, не позволяющих сотрясать череп и головной мозг при ходьбе и беге.
На протяжении всей жизни человек подвергается разрушительному влиянию силы тяжести, и наиболее убедительным доказательством ее действия можно считать увеличение роста космонавтов, которые несколько месяцев провели на орбите. Этот прирост был вызван увеличением толщины межпозвонковых дисков, лишённых действия гравитации. Да что говорить о космонавтах, ведь у молодых людей утром рост всегда на 1-2 см выше, чем вечером перед сном. Причина та же самая.
Поэтому естественно, что в лечении многих заболеваний опорно-двигательного аппарата применяется вытяжение, как комплекс силового воздействия, обратный земной гравитации. Используется вытяжение позвоночника при протрузиях и грыжах, особенно поясничного отдела, который нагружается наиболее сильно. Известно, что именно высокое и неравномерное давление на диск является производящим фактором, в результате которого возникает сначала протрузия, или выпячивание диска. Затем его наружные слои разрываются, и протрузия превращается в грыжу.
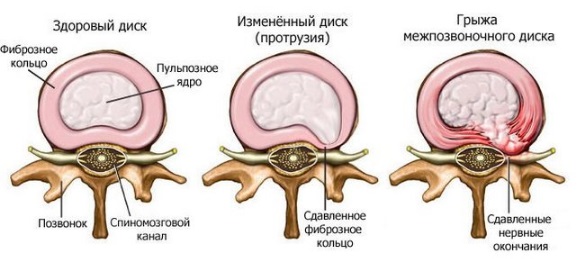
Среди разновидностей механотерапии встречаются разнообразные способы вытяжения позвоночника, которые иначе называются тракционной терапией. Что это такое — тракционная терапия? Насколько показано вытяжение позвоночника при межпозвонковых протрузиях и грыжах?
Что такое тракционная терапия?
Тракционная терапия, или вытяжение позвоночника, его растяжка, относится к физиотерапевтическим методам, к способам механического воздействия, или механотерапии, и применяется на этапе реабилитации, то есть в стадию относительного благополучия, или ремиссии. В острую стадию, при наличии болей, вытяжение категорически противопоказано!
Физическим смыслом тракционной терапии можно считать повышение расстояния между позвонками, осуществляемого с помощью нагрузки различным весом. Нагрузка или регулируется, или имеет нерегулируемый, постоянный характер. При выполнении процедуры не в первый раз, на подготовленном позвоночнике, можно добиться увеличения расстояния между соседними позвонками у здорового взрослого человека на два, и даже два с половиной миллиметра.
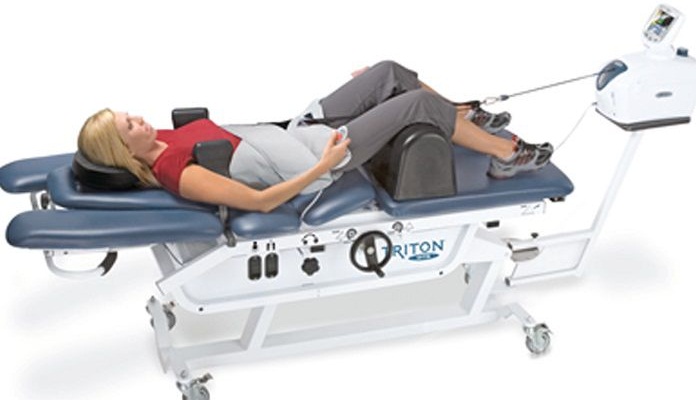
Тренажер для вытяжения.
К чему же приводит такое увеличение расстояния? Вот лечебные факторы тракционной терапии:
- увеличение расстояния между позвонками ведет к уменьшению давления внутри межпозвонковых дисков;
- уменьшается хронический мышечный спазм окружающих позвоночник глубоких мышц, как реакция на растяжение;
- между позвонками увеличивается размер соответствующих отверстий, в которых проходят нервы и корешки, что предотвращает их компрессию в костных каналах;
- разрешаются функциональные блокады мелких суставов между позвонков, которые имеют большое количество соединительной ткани, то есть связок.
В итоге эти лечебные факторы реализуются следующими эффектами:
- обезболивание – анальгетический пролонгированный эффект;
- снятие мышечного спазма;
- коррекция осанки;
- освобождение компремированных (сжатых) нервных корешков;
- улучшение кровоснабжения спинного мозга и повышение трофики межпозвонковых дисков за счет оптимизации диффузного питания;
- ликвидация или уменьшение пролапса диска при грыже, при протрузии, или предотвращение увеличение размеров уже сформировавшейся грыжи.
Виды вытягивания, или тракций
Обычно ручное вытяжение никогда не рекламируется отдельно на сайтах частных медицинских центров: оно входит в прием врача — мануального терапевта, специалиста по орторелаксации, кинезиотерапевта, и подобных специалистов. Кстати, самым простым ручным вытяжением, которое можно проводить самому, можно считать вис на турнике.

Может быть ручное вытяжение всех отделов позвоночника, и пациентам, которым показан этот вид механического воздействия, лучше всего начинать именно с ручных методов. Дело в том, что ручные тракции проводятся более мягко, с незначительной нагрузкой, и более щадящим способом, чем аппаратная вытяжка. Это позволяет лучше дозировать усилие врача, он ощущает под своими руками непосредственную реакцию спазмированных мышц и связок, и во время проведения тракции он проводит соответствующую коррекцию. При аппаратном вытяжении это невозможно. Врач, особенно опытный вертебролог, всегда чувствует, какая необходима сила давления, каково направление вектора тяги, он получает от пациента обратную связь, которая в том числе является не только вербальной, или словесной, но и ощущаемой под пальцами.

Процедуры в бассейне.
Бальнеологический компонент может быть представлен как обычной, пресной водой, так и минеральной. Пациент может находиться в углекисло-сероводородной ванне, радоновой, хлоридно-натриевой, или даже скипидарной. Химический состав воды по-разному позволяет проводить процедуры, так же, как и существующая градация температурного эффекта.
Так, сероводородная и скипидарная ванна расширяет сосуды, улучшает периферический кровоток, и позволяет получить выраженное расслабление мышц, поэтому это вытяжение показано пациентам с радикулитом на фоне вегетативно-трофических расстройств. Если пациент принимает хлоридно-натриевые ванны, то это особенно улучшает функцию венозного оттока, и они помогут пациентам с хронической венозной недостаточностью в области малого таза, нижних конечностей, с различными отеками и варикозной болезнью. Наконец, применение радоновых ванн позволяет быстро купировать болевой синдром у пациентов с неосложненным течением протрузий и грыж.
Как раз у пациентов с протрузиями и грыжами поясничного отдела позвоночника показано именно подводное вытяжение. Если пациент находится в воде с вытянутыми ногами, то поясничный лордоз уменьшается незначительно, и растяжка под водой часто сразу же прекращает корешковый болевой синдром.
Нахождение в воде практически сводит к нулю вес тела человека, и это позволяет проводить подводные тракции в самых разных положениях. Это вертикальная (венгерская) поза, горизонтальное положение, провисание тела, частичная вытягивание его из воды вместо отягощений, то есть лечение собственной массой и так далее.
Пожалуй, единственным недостатком подводного вытяжения является необходимость наличия современного бальнеологического отделения. Довольно часто одной ванной обойтись нельзя, и нужен как минимум бассейн. Идеальным считается расположение аппаратов для подводного вытяжения на базе санатория с постоянным источником целебных минеральных вод, с возможностью их подогрева.
Наконец, аппаратное вытяжение можно считать наиболее точным методом, который дозирует нагрузку буквально по миллиметру. В настоящее время многими отечественными и зарубежными фирмами производятся современные тракционные столы, которые, кроме дозированного вытяжения грузами предоставляют возможность многоуровневого точечного массажа, воздействие специальных роликов-массажеров, и так далее. Современные тракционные столы позволяют поочередно и многократно воздействовать на связочный аппарат глубоких мышц спины с многократным их сгибанием и разгибанием, дозированным сжатием и растягиванием.
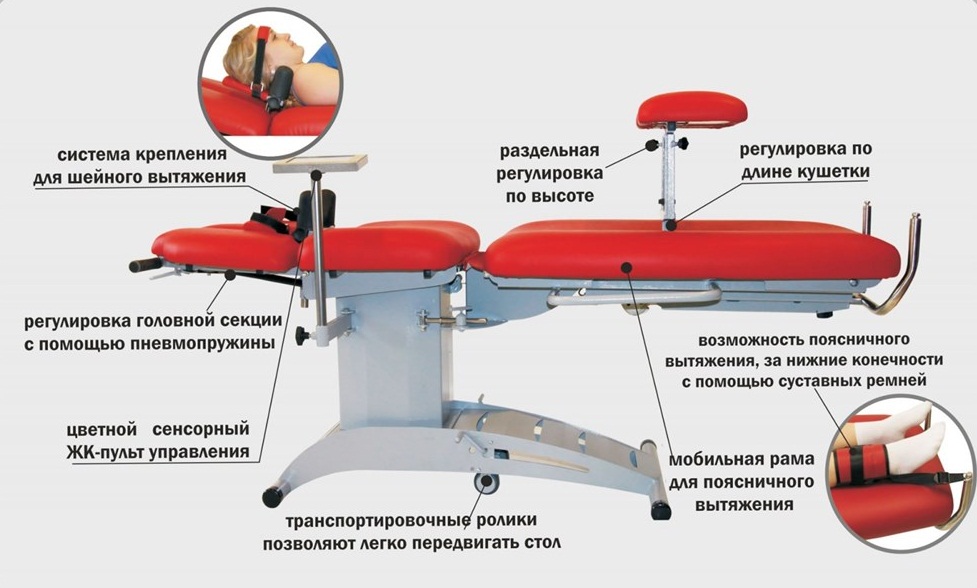
Можно ли делать вытяжку позвоночника при протрузии?
Не только можно, но и нужно. Неврологи и ортопеды прекрасно знают, что производящим фактором, который вызывает окончательное разрушение целостности межпозвонкового диска при наличии протрузии, является неравномерное давление. Если давление будет равномерным, распределенным на всю площадь диска, то, как правило, он не разрушается. Но если человек возьмет груз на одно плечо, например мешок картошки, и немного наклонится с ним вбок, то на этот край межпозвонкового диска придётся исключительно высокое давление. Если он будет здоровым и эластичным, то может быть, ничего страшного и не произойдёт.
Но не зря остеохондроз относят к дистрофически-дегенеративным поражениям. При протрузиях диска нарушено питание, он становится хрупким, и неподатливым. Разрастание остеофитов на соседних поверхностях позвонков делают площадь соприкосновения диска с губчатым веществом тела позвонка ещё меньше. В результате протрузия превращается в грыжу, циркулярные фиброзные волокна разрываются, и грыжа тут же начинает сдавливать, или компремировать нервный корешок. В эту же секунду пациента пронзает сильнейшая боль.
Для того, чтобы не дать протрузии превратиться в грыжу, необходимо регулярно проводить разгрузку и отдых для межпозвонковых дисков в поясничном отделе позвоночника. Если у пациента имеется одна или несколько протрузий, то сочетание рациональной тракционной терапии с соблюдением правил поведения при движении и подъеме тяжестей может на долгие годы замедлить прогрессирование протрузии.
Сколько действует тракция?
Однозначного ответа на этот вопрос нет. Все зависит от конкретного пациента, от степени разрастания фиброзных тканей, от наличия сопутствующей патологии, такое как спондилолистез, развитие остеофитов, от длительности существования вторичного миофасциального синдрома и степени его выраженности. Наконец, очень многое зависит от качества нервной ткани и способности ее проводить импульсы, склонности к нейропатическому характеру боли. Нейропатическая боль – это боль, рожденная в глубине самой нервной системы, и не имеющая отношения к воздействию на болевые рецепторы. Пациент с хроническим сосудистыми расстройствами, и с длительным стажем сахарного диабета будет требовать более долгого лечения.
Но все-таки можно заметить, что при правильном поведении курса тракционной терапии лечение позволяет предотвратить прогрессирование протрузии и ухудшение качества жизни на протяжении, в среднем 6 месяцев. Это при условии, что пациенту было проведён средний курс лечения в количестве 10 процедур, ежедневно или через день, а время каждой процедуры в среднем, составляло в начале от 10 и в конце до 45-50 минут.
Показания и противопоказания
Чрезвычайно важно знать, каким пациентам можно проводить вытяжение, а каким нельзя, и начать, пожалуй, нужно именно с противопоказаний. Существуют общие противопоказания, при которых вообще никакие физиотерапевтические процедуры проводить нельзя, и их нужно знать очень четко. Это:
- любые злокачественные новообразования;
- туберкулезное поражение позвонков, или туберкулёзный спондилит;
- геморрагический синдром и низкая свертываемость крови со склонностью к кровотечениям;
- лихорадка, и острые инфекции
- декомпенсированная сердечно-легочная, печеночная и почечная недостаточность;
- инфекционно-воспалительные поражение кожи (пиодермия, стрептодермия, рожистое воспаление);
- ишемическая болезнь сердца, стенокардия покоя;
- гипертонический криз, высокое артериальное давление, гипертоническая болезнь высоких степеней;
- различные нарушения сердечного ритма;
- хроническая недостаточность мозгового кровообращения, недавно перенесенный инсульт;
- острые нарушения спинального кровообращения (инсульт спинного мозга);
- беременность;
- некоторые психические заболевания в период обострения (шизофрения, БПЛ, эпилепсия).
Теперь перечислим те противопоказания, при которых можно проводить некоторые физиотерапевтические процедуры, например, использование электрического тока, гальванизацию, электрофорез, лазерное лечение, но запрещено проведение вытяжения. Это такая патология, как:
- стеноз позвоночного канала;
- нестабильность позвонков высокой степени;
- рубцово-воспалительные изменения оболочек спинного мозга;
- дистрофические поражения костей в виде тяжелого остеопороза;
- наличие миеломной болезни;
- патология паращитовидных желёз;
- сколиоз с выраженной асимметрией;
- раны, трофические язвы в местах наложения манжет для вытяжения;
- различные деформации конечностей в виде искривлений, при которых невозможна тракция вдоль длинника кости;
- наличие выпота или экссудативно-воспалительных изменений в полости суставов.
Наконец, вытяжение противопоказано в детском возрасте и у пожилых людей. Также можно считать общим противопоказанием применение тракций у очень массивных людей, и здесь существуют различные варианты ограничений. Импортные столы позволяют расположиться на них пациентам массой около 120 кг, но вообще, пределом считается 100-110 кг. В случае подводного вытяжения, масса пациента большого значения не имеет, но все-таки при чрезвычайно выраженном ожирении этот вид механотерапии будет противопоказан.
Кому же показана тракционная терапия? Пациентам при наличии:
- протрузий и грыж;
- хронического миофасциального болевого синдрома;
- угрожающего превращения протрузии в грыжу (трещина фиброзного кольца);
- радикулярной компрессии;
- рефлекторного нейрососудистого синдрома;
- псевдоспондилолистеза, то есть состояния, при котором вышележащий позвонок соскальзывает с нижележащего на расстояние, не превышающем 1/3 тела позвонка, если говорить о поясничном отделе позвоночника;
- начальных проявлений анкилозирующего спондилоартрита, или болезни Бехтерева, если сохранена подвижность в позвонках;
- уплощение поясничного лордоза.
Есть и другие показания, которые определяет невролог, ортопед или вертебролог.
Подготовка к процедуре и ее проведение
Назначают процедуры обычно врач-невролог или вертебролог. Подготовка к процедуре означает сбор необходимой информации для врача, который решает, необходим этот вид физиотерапевтического воздействия, или нет. Обязательно проводится рентгенологическое исследование соответствующего отдела позвоночника с функциональными пробами, возможно, компьютерная или магнитно-резонансная томография. Для исключения общих противопоказаний выполняется ЭКГ (гипертрофия миокарда, ишемия, нарушения ритма), УЗИ брахиоцефальных артерий. Перед процедурой отменяются всевозможные обезболивающие и миорелаксанты. Если пациент будет плохо ощущать боль, то, возможно, он согласится и безропотно перенесет чрезвычайную и травматическую нагрузку.
Если говорить об аппаратной традиционной терапии, то всегда под рукой пациента имеется тревожная кнопка, нажатие на которую прекращает тракции, и выключает аппарат.
После проведения процедуры пациент лёжа перемещается на каталку, и находится на ней в течение часа или двух в горизонтальном положении для закрепления действия процедуры. Лёжа накладывается полужесткий корсет, и после его наложения пациент поднимается в положение стоя, стараясь миновать положение сидя. Для этого существуют современные каталки, которые позволяют сразу подниматься вертикально и ставить пациента на ноги.
В течении 24 часов после сеанса очень важно:
- избегать наклонов и поворотов;
- запрещены любые подъемы тяжестей;
- желательно сидеть как можно меньше: в случае офисной работы вспомним старинный способ ведения дел, стоя за конторкой;
- в продолжение всего курса тракционной терапии пациенту необходимо носить фиксирующий корсет, который снимается только лишь в положении лёжа, то есть, во время сна или для принятия процедуры.
Следует знать, что во время сеанса возможно незначительное усиление боли, которой не стоит бояться. Это разгружаются межпозвонковые диски, увеличивая свой объем, и поэтому они начинают немножко давить на нервные структуры. Но это давит не протрузия, и не грыжа, а увеличивающийся в размерах, и становящийся эластичным диск. Такое эффект возникает примерно у четверти пациентов и проходит самостоятельно.
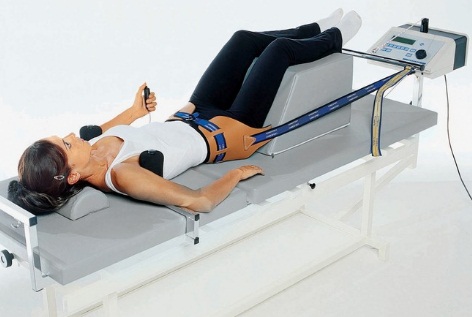
В заключение следует сказать, что из всех видов физиотерапевтического воздействия лечебное вытяжение является наиболее эффективным, напрямую воздействующим не только на последствия влияния протрузий и грыж на мягкие ткани, но и на сами диски. Если пациент два раза в год будет проходить сеансы тракционной терапии, контролировать массу тела, заниматься плаванием и лечебной гимнастикой, правильно питаться и поднимать тяжести, а при нагрузках профилактировать их предварительным надеванием корсета, — то можно с уверенностью сказать, что в большинстве случаев превращение протрузии в грыжу может быть остановлено.
Если же все-таки возникнет грыжа, то единственным средством радикального излечения будет являться современное малоинвазивное нейрохирургическое вмешательство. Наилучшие операции в мире выполняются в странах с высокоразвитой медициной, таких, как США, Израиль, Германия, Великобритания. Не уступают по качеству и результатам операции, проведенные в странах Восточной Европы, например, в Чехии.
В Чехию приезжают многие россияне, которые разочаровались в бесконечном повторении сеансов физиотерапии, введении лекарств, и трат денег напрасно. Многие из них говорят о том, что если бы они с самого начала узнали, что можно быстро и безболезненно ликвидировать грыжу в чешских клиниках, то они сразу бы выбрали именно этот метод радикального и полноценного излечения.
Читайте также:


