Можно ли делать массаж при ушибе поясницы

Ушиб спины чаще всего возникает при падении.
Самым распространенным является падение навзничь, при котором травмируется спина из-за того, что при таком положении невозможно приземлиться на руку с целью смягчения удара.
Лечение ушиба производится в зависимости от тяжести травмы.
В некоторых случаях лечение длится до года.
Иногда достаточно нескольких дней, чтобы восстановиться.
Так или иначе, при ушибе чаще всего происходит резкий болевой синдром, а затем ограничение подвижности в поврежденном отделе позвоночника.
Симптомы ушиба спины мягких тканей и позвоночника
Так как мягких тканей в спине немного, то при ушибе большую часть травм берет на себя костная система, а именно позвоночник. Тяжесть ушиба зависит от того, какой отдел позвоночника травмировался. Ушиб спины характеризуется травмированием мягких тканей или повреждением костной ткани позвоночного столба.

Симптоматика ушиба характеризует травмирование определенного отдела позвоночного столба:
- травма шейного отдела. При отсутствии поражения спинного мозга ушиб шейного отдела относится к травме легкой степени тяжести. Основными симптомами травм шейного отдела являются: боль в шее (острая), отечность места травмы, покраснение кожных покровов;
- травма грудного отдела. Так как позвоночник в грудном отделе зафиксирован реберным каркасом, то данный участок позвоночного столба является менее подвижным, чаще всего при ушибе данного отдела страдают мягкие ткани, позвонки не повреждаются. Симптомами ушиба грудного отдела являются: острая боль по всей спине, имеющая тенденцию к ослаблению, затруднение дыхания, возможен кашель, усиление боли при глубоком дыхании или кашле, отеки в месте травмы, потемнение мягких тканей, ограниченность подвижности из-за болевого синдрома, боль при прикасании к месту травмы;
- травма поясничного отдела. Ушиб в поясничном отделе характеризуется травмированием мягких тканей. Когда имеются травмы позвоночника хронического характера, болезненность после травмы усиливается. Симптомами ушиба поясничного отдела являются: острая боль в нижней части туловища, отечность, появление гематомы в области ушиба, усиление боли при повороте, наклоне, нарушение функционирования мышечного каркаса спины в области травмы.
При падении травма позвоночника может быть совмещена с повреждением пояснично-крестцового отдела и костной ткани тазовой области. В некоторых случаях удар приходится на внутренние органы (почки, легкие).
Видео: "Симптомы травмы позвоночника"
Патогенез и последствия ушиба спины
Ушиб спины независимо от того, в каком отделе позвоночника произошел, характеризуется симптомами тяжести удара при падении:
- легкий ушиб. Происходит частичное нарушение проводимости спинного мозга. Наблюдается ощущение слабости в конечностях. Полное восстановление функциональности происходит через месяц, полтора после травмы;
- средний ушиб. Характеризуется нарушением полной или зональнной проводимости спинного мозга. Полное восстановление функций позвоночника происходит через три-четыре месяца после ушиба. Возможны поражения неврологического характера — частичный парез;
- тяжелый ушиб. Нарушается проводимость позвоночника, восстановление происходит долго, возможны частичные неврологические нарушения в спинном мозге, которые не поддаются лечению.

Течение и степень ушиба позвоночника можно обозначить по фазам в зависимости от тяжести:
- сразу после падения происходит утрата рефлексов, потеря чувствительности в месте, расположенном немного ниже места удара. Возможен паралич, нарушение мочеиспускания, проблемы с дефекацией. При появлении спинального шока процесс диагностики тяжести травмы затруднен и возможен только после устранения шокового состояния;
- возможно частичное либо полное нарушение проводимости спинного мозга;
- происходит потеря рефлекторных функций, возможен парез;
- утрата чувствительности, распространяющаяся вниз от места ушиба;
- нарушение функции трофики тканей, нарушение терморегуляции в месте ушиба;
- в зависимости от места травмы возможны нарушения функции органов малого таза;
- полное нарушение проводимости, характеризующееся поперечным поражением.
При ушибе, как правило, возникает сначала болевой синдром, затем появляется отечность, которая проходит не позднее, чем через двенадцать часов после травмы, разрушаются кровеносные сосуды в месте удара — возникает гематома.
Важно! Независимо от тяжести ушиба, даже если клинические проявления стихают, следует провести хотя бы рентгеновское исследование, чтобы выявить возможные поражения ткней и позвонков. Даже при легком ушибе происходит структурное нарушение в тканях, корешках, сосудистой системе, позвоночном мозговом веществе. Отсутствие каких-либо признаков восстановления в течение двух дней после травмы может сигнализировать о неблагоприятном характере ушиба и неутешительном прогнозе.
Видео: "Что делать при сильном ушибе спины?"
Лечение ушиба спины
При падении на спину при ушибе любого ее отдела целесообразно отвезти пострадавшего в ближайшее отделение больницы. При нахождении в домашних условиях необходимо обеспечить такое положение, при котором будет достигнута максимальная безболезненность места ушиба.
Не рекомендуется усиленно растирать больное место. Целесообразно приложить холодный компресс на место ушиба на несколько минут для снятия отечности.
Первые сутки нельзя чередовать горячие и холодные компрессы. Тепло в первые часы после травмы может спровоцировать развитие воспалительного процесса, что приведет к усилению болевого синдрома.
Повреждение позвоночника является одним из тяжелых повреждений опорно-двигательного аппарата.
Ранения позвоночника и спинного мозга могут быть открытые с нарушением целостности кожных покровов и закрытые - без повреждения кожных покровов и мягких тканей.
Закрытые повреждения бывают: повреждения позвоночника без нарушения функций спинного мозга; повреждения позвоночника, сопровождающиеся нарушением функций спинного мозга; повреждения спинного мозга и его корешков без повреждения позвоночника. Среди закрытых травм позвоночника различают ушибы, переломы, вывихи, растяжения или разрывы связочного аппарата, отрывы замыкающих пластинок, повреждения межпозвонковых дисков.
Повреждение позвоночника у детей относится к наиболее сложным повреждениям ОДА. У детей, в отличие от взрослых, переломы чаще всего происходят в грудном отделе (у взрослых - в поясничном). По локализации различают переломы шейных, грудных, поясничных и крестцовых позвонков.
Повреждения шейных позвонков возникают при падении на голову у ныряльщиков, при резком сгибании или переразгибании шеи.
Повреждения грудных и поясничных позвонков наблюдаются при падении на спину, падении с высоты на ноги или ягодицы, при резком сгибании туловища.
При повреждении шейных позвонков возникает резкая боль в области шеи. Пальпаторно определяется выстояние остистого отростка поврежденного позвонка и резкая боль при надавливании.
При переломах (с повреждением спинного мозга) и вывихах верхнешейных позвонков (I-IV шейные сегменты на уровне I-IV шейных позвонков) развивается спастический паралич всех четырех конечностей с отсутствием рефлексов, утрата всех видов чувствительности соответствующего уровня, корешковые боли в области шеи и затылка, расстройство мочеиспускания.
При повреждении нижнешейного отдела (на уровне V-VII шейных позвонков) развивается периферический вялый паралич верхних конечностей и спастический паралич нижних, исчезают рефлексы двуглавой и трехглавой мышц, периостальный рефлекс, отмечаются утрата всех видов чувствительности ниже уровня повреждения и корешковые боли в верхних конечностях.
При частичном повреждении спинного мозга пострадавший может ощущать онемение, покалывание и слабость в одной или обеих руках.
При повреждении грудного отдела спинного мозга развивается спастическая параплегия и параанестезия нижних конечностей. Могут быть корешковые боли на уровне повреждения, тазовые расстройства.
При повреждении поясничного утолщения (L1 - Sm сегментов спинного мозга на уровне X - XII грудных и I поясничного позвонков) развивается периферический вялый паралич нижних конечностей. Исчезают коленный и ахиллов рефлексы. Больные обычно жалуются на боль в области поврежденного позвонка, усиливающуюся при сгибании вперед или в стороны и при надавливании на остистый отросток. При ощупывании остистых отростков часто обнаруживается выступание отростка поврежденного позвонка (ограниченный кифоз).
При переломах поперечных отростков позвонков отмечается боль в паравертебральных точках латеральнее на 5-8 см от средней линии, надавливание на остистый отросток безболезненно. Острый поясничный или грудной радикулит и вывих диска возникают после подъема тяжести. При выпадении межпозвонкового диска могут наблюдаться периферические парезы ног, нарушение чувствительности. Несложные переломы позвоночника (без поражения спинного мозга) в современных условиях лечат так называемым функциональным методом. Для этого проводят ортопедические мероприятия для устранения деформаций позвоночника и предотвращения вторичного смещения. Основной принцип лечения переломов позвоночника - репозиция сместившихся отломков и иммобилизация их до сращения кости с последующим функциональным лечением.
Наиболее распространенным методом репозиции при переломах в шейном и верхне-грудном отделах позвоночника является скелетное вытяжение в течение месяца с последующим ношением (фиксирующего) гипсового ошейника или полукорсета.
С целью улучшения регенеративно-репаративных процессов при неосложненных компрессионных переломах позвоночника являются лечебная физкультура и массаж.
Задачи массажа: оказать болеутоляющее действие; активизировать обмен веществ в организме больного; ускорить течение регенеративных процессов в поврежденном позвоночнике; способствовать предупреждению мышечной атрофии; борьба с мышечными контрактурами; способствовать скорейшему заживлению перелома; борьба с параличами.
В остром периоде заболевания массаж и лечебная гимнастика противопоказаны.
В подостром периоде, в зависимости от тяжести поражения и общего состояния больного, назначается сегментарно-рефлекторный массаж и массаж парализованных конечностей в сочетании с пассивными движениями.
Сеанс массажа начинают с сегментарно-рефлекторных воздействий на паравертебральные зоны иннервации спинномозговых сегментов пораженного отдела позвоночника. Массаж этих зон проводится из исходного положения больного лежа на животе, так как больным с переломом позвоночника не разрешается сидеть, а также лежать на боку, что может нарушить иммобилизацию.
Например, при переломах позвоночника, особенно грудных и поясничных позвонков, не рекомендуется больным сидеть в течение длительного времени (3-4 месяца), а также выполнять упражнения в этом положении.
Положение больного лежа на животе оказывает благоприятное воздействие, так как позвоночник находится в разогнутом положении. Под грудь и плечи подкладывают подушку. Следует отметить, что больной не должен ложиться на подушку животом, потому что в этом случае сгибается позвоночник.
При массаже сегментарно-рефлекторных зон проводятся следующие приемы: поглаживание (продольное попеременное, попеременное), разминание, растирание (пиление, лучевым краем кисти, подушечками четырех пальцев, подушечкой больного пальца, штрихование) и непрерывная вибрация вне очага поражения.
После 1-2 сеансов сегментарно-рефлекторных воздействий, если не усиливаются боли и нет обострения процессов в области поражения, применяют массаж поврежденного места с использованием поверхностного поглаживания, неглубокого растирания и непрерывной вибрации ладонью или пальцами с малой амплитудой.
После массажа сегментарно-рефлекторных зон массируют парализованные конечности. Как уже было сказано выше, в зависимости от места повреждения параличи и парезы верхних и нижних конечностей могут носить спастический или вялый характер и сопровождаться расстройствами чувствительности и трофики. Известно, что спастические и вялые параличи и парезы, нарушения координации движений, выпадение большой рефлексогенной зоны моторной рецепции приводят к глубокой и стойкой инвалидизации больного на многие месяцы и годы.
Все приемы следует строго дозировать, чтобы не допустить возбуждения спастических мышц, утомления паретичных мышц и появления болезненности.
При вялых параличах, при массаже паретичных мышц, в отличие от спастических, приемы следует проводить более глубоко и энергично, чем при спастических параличах.
При массаже конечностей массаж применяют сначала на растянутых, ослабленных мышцах (мышцы-разгибатели), затем на спастических мышцах (мышцы-сгибатели).
Известно, что при массаже паретичных разгибателей, стимулируется их функция и одновременно происходит расслабление антагонистов (сгибателей), находящихся в состоянии гипертонуса и рефлекторных контрактур.
Массаж рук и ног целесообразно проводить при исходном положении больного лежа на спине. После массажа парализованных конечностей проводится лечебная гимнастика. Сначала проводятся пассивные движения, а затем - активные. Пассивные упражнения должны способствовать растяжению спастически сокращенных мышц и укорочению перерастянутых, ослабленных антагонистов.
Пассивные упражнения следует начинать с проксимальных отделов при постоянном включении в работу дистальных отделов конечностей. Пассивные движения проводят в медленном темпе с возможно более полной амплитудой, и они не должны сопровождаться резкой болью или нарастанием тонуса. Массаж паретичных конечностей является подготовительной фазой для проведения пассивных и активных упражнений. Следует отметить, что при спастическом параличе акцент ЛФК делается на тренировку мышц-разгибателей.
Пассивные движения проводятся также с целью предупреждения контрактур и тугоподвижности суставов. При появлении первых активных движений (что характерно для большинства больных, особенно с травмой в шейном отделе) они выполняются из облегченных исходных положений. В комплексы целесообразно включать упражнения, укрепляющие ослабленные группы мышц и растягивающие мышцы-антагонисты.
Например, для образования сгибательного положения пальцев кисти, которое способствовало бы реабилитации, больным с выпрямленными или незначительно согнутыми пальцами рекомендуется лечение положением, т.е. ежедневно бинтовать кисти в кулак на несколько часов, вследствие чего сгибатели пальцев несколько укорачиваются, а мышцы-разгибатели растягиваются. Во избежание образования контрактур нужно периодически выпрямлять пальцы самостоятельно путем накладывания пальцев на опору (стол, подлокотник кресла) и надавливания на их тыльную часть предплечьем другой руки или с помощью массажиста.
Длительность сеанса массажа 10-20 минут, ежедневно или через день.
1. Для предупреждения пролежней рекомендуется проводить поглаживание и растирание кожи в области крестца, ягодиц и пяток с камфорным спиртом, а также подкладывание ватномарлевых кругов в области крестца, ягодиц и пяток.
2. При переломах шейных позвонков движения в области шеи разрешаются только после снятия гипсового ошейника и полукорсета, включая наклоны головы вперед, назад, в стороны, ротацию направо и налево, а также очень осторожные вращательные движения головой в обе стороны. Однако, надо помнить, что упражнения, выполняемые в первые дни резко и в полном объеме, могут повторно травмировать поврежденный позвонок.
При переломах грудных и поясничных позвонков движения в поврежденном участке проводятся после разрешения больному ложиться на живот. Из положения лежа на животе применяют упражнения, вовлекающие в работу большое количество мышц (в основном, мышц спины и брюшного пресса).
4. Детям, перенесшим компрессионный перелом позвоночника, на длительное время запрещается участие в спортивных соревнованиях, игра в футбол, хоккей, прыжки, езда на велосипеде, настольные игры (шашки, шахматы и др.), при которых приходится много сидеть с согнутым позвоночником. Рекомендуется плавание в бассейне, ходьба на лыжах, туризм.
5. Для оценки функционального состояния позвоночника, мышц спины и живота, а также с целью контроля за эффективностью лечения, всем больным перед выпиской нужно проводить рентгенографию позвоночника, а также, если есть возможность, электромиографию, миотонометрию мышц спины и живота, функциональные пробы на силу и выносливость мышц спины и передней брюшной стенки.
Самомассаж при ушибах, растяжениях, вывихах
Действие самомассажа во всех случаях повреждения суставов ведет к:
- кожной гиперемии (покраснению кожи);
- активизации мышечных сокращений;
- понижению общей болезненности травмированной конечности;
- улучшению обмена веществ;
- предотвращению атрофии и ликвидации уже наступившей атрофии мышц;
- ускоренному рассасыванию выпотов, отеков, инфильтратов и кровоизлияний.
Самомассаж при ушибах, растяжениях, вывихах , особенно ранее начало сеансов, способствует уменьшению болей и быстрому восстановлению функций сустава.
А. П. Зеленков, известный русский врач-физиолог, еще в 1889 г. отмечал, что тот, кто хочет восстановить нормальную подвижность сустава после того, как он уже утратил ее, уподобляется скульптору, который захотел бы моделировать глину после того, как она затвердела. Он ценою невероятных усилий и потери времени добьется того, чего прежде мог бы достигнуть шутя.
Вначале самомассаж применяется выше места ушиба, перелома и т. д. Например, при растяжении сумочно-связочного аппарата голеностопного сустава массируют голень, при повреждении коленного сустава — бедро, при повреждении лучезапястного сустава — предплечье, при повреждении локтевого сустава — плечо и т. д. Отсасывающий массаж делается два раза в день по 4—7 мин. Постепенно длительность сеансов увеличивается до 10—12 мин. Применяют поглаживание, выжимание, разминание.
После двух-трех дней (4—6 сеансов) приступают к массажу непосредственно травмированного участка. Вначале массируют вышележащий участок, а затем переходят на больное место. Начинают с поглаживания и легких растираний и постепенно переходят к более глубокому массажу, применяя растирания с отягощением, прямолинейные и кругообразные. Самомассаж чередуют с активными и пассивными движениями. Рекомендуется также комбинировать самомассаж с тепловыми процедурами (теплая водная ванна, суховоздушная ванна, соллюкс, парафин). Очень хороший результат дает баня.
В домашних условиях часто применяют различные согревающие вещества в виде растирок, мазей, которые способствуют быстрому и более качественному восстановлению функций и суставов, и связок при вывихах, растяжениях, ушибах, а также при ревматических заболеваниях суставов (артрит, артроз), миалгии, невралгии, неврите, радикулите, ишиасе и при травмах, а также согреванию того или иного участка тела (поясницы, суставов, межреберных промежутков и т. д.). Однако, прежде чем выбирать растирки и мази, нужно посоветоваться с врачом.
Если вам предписаны мази типа випросал, апизартрон, вирапин, випратокс, васкулярин, никофлекс, эфкамон, тигровая, следует прежде испытать чувствительность кожи. Для этого из тюбика выдавливают полсантиметра мази и, нанеся ее на кожу, проверяют реакцию. Если мазь легко переносится кожей, на больное место (или место, которое необходимо быстро разогреть) наносят 3—4 см (чайную ложку) мази. С появлением ощущения тепла (жжения) мазь втирают. Если больное место слишком чувствительно и возникают болевые ощущения, можно массировать выше или ниже его: лекарственные компоненты, содержащиеся в мазях, по кровеносным сосудам будут доставлены к больному месту.
В первый раз лучше всего наносить мази вечером, перед сном. На второй день, если первый сеанс перенесен хорошо, такая же доза применяется три раза в день: утром, днем и вечером перед сном. На третий день — утром и вечером, но количество мази можно увеличить. После втирания мази больное место следует держать в тепле, обернув теплой тканью, лучше шерстяной. При сильном жжении в области массируемого участка его можно смазать вазелином.
Наиболее сильнодействующими мазями являются дольпик и финалгон, слонц. Ими следует пользоваться с особой осторожностью. Чтобы определить чувствительность кожи, на больное место наносится минимальное количество мази—с рисовое зерно. Если неприятных ощущений не возникает, на следующий день количество мази можно увеличить в 2—3 раза, но не больше. Затем больное место растирается, как описано выше. При массировании дольпиком и финалгоном необходимо учитывать, что после их втирания на коже образуется пленка, которая при последующих втираниях препятствует лечебному воздействию, поэтому перед очередным втиранием надо принять горячий душ.
При пользовании растирками нужно следить, чтобы мазь не попала на слизистую оболочку. После втирания вымыть руки теплой водой с мылом.
При болевых ощущениях в мышцах, при ушибах, отеках советую пользоваться мазью, составленной профессором И. М. Саркизовым-Серазини. Рецепт этой мази следующий: 15,0—ихтиол, 3,0—йодистый калий, 0,25 — кристаллический йод, 0,2 — экстракт белладонны, 10,0 — камфара, 30,0 — вазелин, 35,0 — безводный ланолин. Компресс с этой мазью меняют каждые сутки до тех пор, пока не пройдет боль или опухоль.
Несмотря на бурное развитие химии и создание новых высококачественных синтетических лекарственных препаратов, нельзя забывать о народных лечебных средствах, целебное действие которых научно подтверждено. При пояснично-крестцовом радикулите, мышечных болях, ушибах, растяжениях, например, рекомендую как растирающее средство кашицу из корней хрена или компресс из нее (держать 20— 30 мин). Натертый хрен нанесите на марлю, слоем около 0,5 см. Опустите марлю с кашицей в теплую воду и быстро вытащите. Это лишит хрен обжигающего действия, после чего можно делать компресс.
При воспалении суставов, миозите, подагре, ревматизме часто применяют настой березовых почек на 90-градусном спирте (1:5). Можно делать втирание или компресс с настойкой после 3—5-минутного массажа.
При различных ушибах, растяжениях, подагре помогает компресс из бычьей медицинской желчи. Его можно оставить на ночь.
При пояснично-крестцовом радикулите хороший эффект дает компресс из кислого теста. Предварительно необходимо втереть в больное место 15—20 г скипидара. Держать компресс не более 40—50 мин, делать ежедневно на протяжении 4—6 дней.
В разных странах мира и у разных народов были и есть свои традиционные методы лечения. На Руси, например, от ревматизма спасались банькой, а затем натирались настойкой на травах и кореньях.
Относительно ревматизма не уверен, но что касается болей в мышцах и суставах от ходьбы или других каких-либо физических упражнений, то после такой песочной ванны и 20—25-минутного массажа их, конечно, снимет как рукой. И у нас при болях в суставах после занятий физкультурой часто применяют нагретый песок или соль, предварительно пересыпав его в мешочек, сшитый из плотной хлопчатобумажной ткани. Мешочки с песком прикладываются к суставу на 20—25 мин
Слово массаж является производным от французского слова masser – растирать. Массаж – представляет собой совокупность рефлекторных и механических воздействий на тело и организм человека, на его акупунктурные точки и рефлекторные области.
Воздействие, оказываемое на тело, бывает в виде поглаживания, растирания, давления, вибрации, которые проводятся на тело как при помощи рук, так и благодаря специальным инструментам. Для большего эффекта используют специальные масла, крема, мази, которые могут оказывать разогревающее и тонизирующее действие на определенную область. Масла наиболее часто используется специалистами, так как они содержат в себе смесь уже готовых веществ.
При воздействии на рецепторы кожи и мышц при массаже происходит передача большого количества нервных импульсов к головному мозгу, что оказывает релаксирующий, укрепляющий и обще положительный эффект на организм человека. Кроме того, возможен и тонизирующий эффект при воздействии на определенные области и подборе масел с активными компонентами.
Где впервые использовали в качестве лечения?
Уже давно доказано, что такое механическое воздействие на человека оказывали еще первобытные люди, для того чтобы облегчить или убрать боль в спине и других конечностях. Более детально и разнообразно описывали массаж в Японии и Китае. Для освоения техники у них были построены специальные школы, которые учили выполнять массаж позвоночника (всех отделов), головы, верхних и нижних конечностей, оказывая, лечебный эффект.
И уже в наше время массаж является неотъемлемой частью при лечении и профилактике таких заболеваний, как сколиоз, остеохондроз, спондилит, артроз. Помимо лечения ревматологических заболеваний, его применяют для более быстрой реабилитации после получения более серьезных травм, улучшая микроциркуляцию и тонус мышечной ткани, не давая ей атрофироваться.
Массаж и его виды
Среди большого разнообразия техник и школ трудно создать классификацию. Но условно выделяют такие типы, как:
- Спортивный – предназначен для подготовки спортивно устроенных лиц, позволяет предотвратить растяжения, разрывы, вывихи во время тренировки и снять усталость, боль после нее.
- Гигиенический – позволяет проводить профилактику лежачим больным, предотвращать появление пролежней и отеков.
- Лечебный – позволяет восстановить утраченные мышечные функции вследствие травмы или операции.
- Косметический – популярен у женщин, направлен в основном на поддержание тонуса мышц лица, уменьшая тем самым вероятность появления морщин.
По происхождению техники выделяют шведский, финский, восточный и отечественный. По способу исполнения он бывает ручной и технический (аппаратный). Благодаря перечисленным техникам можно лечить заболевания:
- Сердца и сосудов.
- Неврологические патологии.
- Суставов и костей.
- Заболевания дыхательной мускулатуры.
- И множество других.
Более доступно и подробно изучена отечественная школа и ее лечебный массаж. В ней выделяют несколько основных приемов, которые при правильном исполнении оказывают лечебный и профилактический эффект:
- Простые поглаживания. Начинается массаж именно с поглаживания проблемной области для постепенного притока крови. Воздействие не должно быть сильным и грубым, так как изначально возможны болевые ощущения. У приема выделяют виды: плоскостное поглаживание (ладонь плотно лежит на спине и без сопротивления скользит по ней, от шейного к поясничному отделу и в стороны от середины спины), обхватывание конечности непрерывистое (руку или область ноги плотно обхватывают вокруг и ведут к центру конечности), прерывистое обхватывание (чередуется обхватывание и расслабление массируемого участка).
- Разогрев путем растирания. Воздействие более сильное, на уровне порога боли. Значительно увеличит микроциркуляцию, обеспечив участок притоком свежей крови. Растирание бывает гребнеобразным (средними пальцами) и граблеобразным (подушечками пальцев, которые развели в стороны). Кроме того, выделяют щипцевое растирание (захват участка кожи между большим пальцем и остальными).
- Разминание проблемных мышц. Является еще более активным действием, которое направлено на определенную группу мышц, делается спиралевидно в центростремительном направлении, от шейного отдела к поясничному. Бывают прерывистые и непрерывистые разминания. В первом случае берут участок кожи и одной рукой смещают на себя, а другой противоположной от себя.
- Похлопывания или удары после разогрева мышц. Правильное выполнение техники не должно вызывать сильных болевых ощущений, напротив, должно оказать расслабляющий эффект, чувство расслабленности в проблемной зоне. Хлопают ладонной стороной руки с прижатым большим пальцем, делают это попеременно. Поколачивание производят рукой сжатой в кулак. Рубление делают ребром ладони аналогично другим, попеременно с другой рукой.
Спектр показаний для выполнения массажа очень велик и разнообразен. Наиболее часто и эффективно его применяют:
- В качестве профилактики и поддержания тонуса у здоровых людей.
- Для лечебного эффекта при таких заболеваниях, как миозит, миалгия, артрит, радикулит, паралитические расстройства, стенокардия, артериальная гипотония, гипертензия, гастрит, бронхит, пневмония, бронхиальная астма.
- При частых головных болях, возникают из-за проблем в шейной области.
- Болевой синдром в различных отделах спины (шейном, грудном, поясничном), в нижних и верхних конечностях.
- Облегчение боли при растяжениях, вывихах, переломах.
- Профилактика пролежней у малоподвижных и тучных пациентов.
- Для восстановления мышечных функций после оперативных вмешательств, ожогов конечностей, спаечных состояний.
- Лечение и профилактика заболеваний опорно-двигательного аппарата у маленьких детей и подростков.
- Профилактический массаж позвоночника грудным детям для правильного роста костей (для детей противопоказаний больше).
Перечень показаний можно перечислять очень долго, но список противопоказаний значительно важнее. Его нельзя делать в следующих случаях:
- Если имеются любые противопоказания от врача.
- Кровотечения любого происхождения.
- Заболевания крови злокачественного характера.
- Гнойно-воспалительные процессы.
- Заболевания, поражающие кожу, ногти и волосы.
- Воспалительные заболевания сосудов и лимфоцитарного русла.
- Аллергические процессы по типу отека Квинке, анафилаксия.
- Злокачественные образования.
- Диспепсические расстройства (тошнота, рвота, понос).
- В послеоперационном периоде или осложнения после операции.
- При переломе различных отделов спины (шейного, грудного, поясничного).
При несоблюдении этих рекомендаций возможно развитие более серьезных осложнений или даже смерть (массаж при переломе или травме спины). При возникновении подозрения необходимо проконсультироваться у специалиста.
Массаж спины в домашних условиях

Если вы хотите делать массаж в домашних условиях сами или при помощи родных не забывайте ознакомиться с противопоказаниями. Такой массаж будет неэффективным, вследствие незнания правил и техники его выполнения. Дома для лечебного массажа можно использовать различные массажеры, которые значительно улучшат эффект. При использовании массажеров возможно выполнение самомассажа, лечебным он не будет, но позволит снять усталость и напряжение в мышцах.
Массаж в домашних условиях позволит снять усталость и тяжесть со скованных мышц, но если имеются серьезные проблемы лучше всего обратиться к специалистам в этой области. Помните, что при возникновении осложнений в домашних условиях помощь оказать не смогут, а промедление может пагубно сказаться на здоровье больного.
Рекомендуемые движения для массажа дома помогут оказать максимально положительный эффект. Чаще всего применяются простые и нетрудные движения, например:
- Растирания. Всегда начинайте с них, так как они позволят адаптироваться коже и мышцам к силовому воздействию и увеличить приток крови. Начинают растирания от шеи к пояснице, от центра к периферии. Можно выполнять прямолинейные поглаживания чередованием одной стороны спины и другой. Данный этап длится 10–15 минут.
- Затем плавно переходят к разминанию мышц спины. Поместив руки друг на друга, увеличивают давление на ткани и двигаются по кругу, упор делается на большие пальцы. Делать не больше 15 минут.
- Поколачивания и вибрации делать с осторожностью, выполняется ребром ладони или всей поверхностью ладони. Можно использовать и более грубые движения, такие как защипывания участка кожи и перекатывание его большим Пальцев поверх по спине, движения ребром ладони по типу пилы. Длительность не должна превышать 20 минут.
Положительный эффект виден в виде покраснения и уменьшение боли. Такой регулярный массаж способен держать мышцы в тонусе и улучшить качество жизни больного.
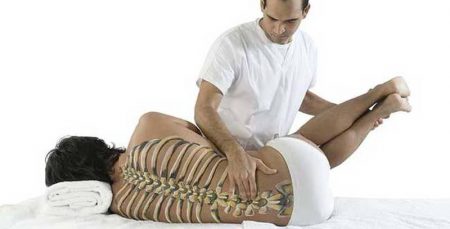
При переломах выполнение массажа должен проводить специалист этого профиля и по строгим показаниям лечащего врача. Кроме того при различных переломах выполняется разная техника. Переломы бывают:
- Компрессионный перелом, характеризуется уменьшением межпозвоночного пространства и травмой тела позвонка.
- Перелом дужки позвонка может быть осложнен неврологической симптоматикой и характеризоваться сильными болями не только в области травмы, но и ниже ее.
- Перелом других отростков, а именно остистых и поперечных.
Наиболее успешный вид массажа, который применяется при переломах — точечный, рефлекторный и классический с уменьшением силы воздействия.
На ранних этапах когда пациент находится на лечении в стационаре задача массажиста оказать релаксирующий, расслабляющий эффект. Это делается для того, чтобы пациент отвлекся от своей травмы, для улучшения местного кровотока и уменьшения боли. Кроме того, важно помнить, что мышцы неподвижной конечности будут затекать и не способны выполнять свои функции и без массажиста не обойтись.
Массаж назначают не раньше 2 дня после поступления пациента в больницу с переломом. Задача массажиста в этот период не дать мышцам окончательно ослабнуть и поддерживать их в тонусе не только массажем, но и выполнением пассивно-активных движений, таких как сгибание и разгибание, сжимание, разжимание, отведение в стороны и обратное приведение. А массаж должен быть четко дозированным и не вызывать болевых ощущений в травмированной области.

При переломах, травмах шейного отдела позвоночника массаж делают в положении пациента лежа на спине, не снимая фиксирующих устройств. Делают аккуратно, плавно начиная с грудной клетки, опускаясь вниз. На грудных мышцах выполняют сначала продольные поглаживания, нажимания и растирания по 4–5 раз, повторяя весь комплекс до 6 раз. Дойдя до межреберных промежутков, выполняется спиралеобразный и прямолинейные растирания и разминания в таком же количестве.
Кроме того, стараются укрепить мышцы живота и поясницы теми же упражнениями, но с более сильной нагрузкой. Затем переходят на конечности, сначала ноги, а затем и руки. Не забывая при этом делать пассивные движения в суставах. Массаж делают 2 раза в день по 20 минут.
После выписки пациента из стационара и снятия фиксирующих устройств наступает второй период и его особенность в том, что задача массажиста вернуть первоначальную подвижность поврежденного отдела или сегмента. Для этого используют массаж шейно-воротниковой зоны. Пациенту в положении сидя воздействуют на мышцы путем их разогревания, растирания и разминания. Но не забывают и о массаже нижних отделов. Весь комплекс повторяется до 5 раз, увеличивая частоту и интенсивность сеансов.
Массаж позвоночника при травмах грудной клетки отличается тем, что необходимо укрепить мышечный каркас грудной и поясничной области, кроме того, проводя все те же манипуляции, что и при травле шейного отдела. Пациент в положении лежа, начинают с грудной клетки легкими поглаживаниями, увеличивая их частоту, далее переходят к растираниям, выжиманиям, потряхиваниям. Изначально техника не должна быть резкой и грубой, вследствие высокого риска травматизации. Комплекс выполняется до 5 раз. Первый период длится в среднем до 15 дней.
Второй период наступает когда пациент самостоятельно может вставать и ходить. И здесь задача массажиста, кроме поддержания тонуса, заключена в формировании правильной осанки и позы при ходьбе и сидении. Отличие от первого в частоте и силе выполнения массажа, с каждым разом все это необходимо увеличивать до полного выздоровления больного.
Читайте также:


