Может ли умереть от боли в спине
Что делать при остеонхондрозе
24.04.2018 в 19:54, просмотров: 42949
Около 70% россиян моложе 45 лет испытывают хроническую боль в спине. Однако к врачу с такими симптомами пойдут лишь две трети из этих людей, остальные предпочтут подождать или будут пытаться вылечиться сами.
- Какой диагноз чаще всего ставится пациентам с болью спине?
Аркадий Верткин:
Для того чтобы заподозрить болезнь Бехтерева (или анкилозирующий спондилит), нужно, прежде всего, помнить, что такая болезнь существует как одна из причин болей в спине. И уметь ее заподозрить. Как показывает наш опрос врачей амбулаторного звена, они, к сожалению, не знают, чем отличаются боли в спине при болезни Бехтерева от болей другой природы. Подавляющее число терапевтов, в первую очередь, думают об остеохондрозе как о причине боли спине. Кроме того, это заболевание почему-то считают редким, хотя болеет от 0,1% до 6% населения. Официально в России зарегистрировано более 100 тысяч пациентов с болезнью Бехтерева. Однако необходимо понимать, что такая картина не отражает в полной мере реальной картины заболеваемости, поскольку от момента старта патологических изменений до постановки окончательного диагноза проходит в среднем от 5 до 10 лет.
Эрдес Шандор:
- В настоящее время считается, что частота заболевания должна составлять примерно 0,2-0,4% среди взрослого населения, соответственно, не менее 300 тысяч таких больных должно быть в стране. Однако, по официальной статистике МЗ РФ, эта цифра в разы (!) ниже.
- Каковы специфические симптомы болезни Бехтерева?
Аркадий Верткин:
- Наиболее частым симптомом является так называемая воспалительная боль в спине, которая имеет характерные особенности: возраст, в котором впервые стали беспокоить боли, как правило, менее 40 лет; болевой синдром развивается постепенно, больные, как правило, не могут точно сказать, когда появились боли в спине; для воспалительной боли очень характерно усиление после пребывания в статичном состоянии, в покое, эта боль усиливается утром после сна, и может сопровождаться скованностью, продолжающейся более получаса; после физических упражнений, разминки, воспалительная боль уменьшается. Кроме того, при болезни Бехтерева могут беспокоить перемежающиеся боли в ягодицах, которые часто путают с невралгией седалищного нерва. Довольно частый симптом – боли в суставах (коленных, тазобедренных, и других), а также в пятках – это проявление воспаления Ахиллова сухожилия. У некоторых больных может развиваться увеит – воспаление сосудистой оболочки глаза, у около 5% - воспаление кишечника. Подозрение на болезнь Бехтерева должно возникнуть при наличии хотя бы одного из четырёх критериев. Первый: боль в нижней части спины, не проходящая на протяжении 3 месяцев, интенсивность которой снижается при физической нагрузке, однако в состоянии покоя не утихающая. Второй: ухудшение подвижности в поясничном отделе позвоночника при наклонах вперед-назад и вправо-влево. Третий: уменьшение подвижности ребер, превышающее возрастные и половые нормы. Четвертый: воспаление в области сочленения крестца и подвздошной кости (сакроилеит). При возникновении этих симптомов пациенту, прежде всего, следует обратиться в поликлинику к терапевту или врачу общей практики по месту жительства.
- Почему болезнь поражает в основном молодых?
Эрдес Шандор:
- Пока это не известно. Возможно, причина связана с тем, что в молодом возрасте идет активное формирования и окончание формирования позвоночника. А если на этот процесс наслаиваются определенные генетические дефекты, они могут себя проявить виде развития болезни под воздействием определенных внешних (психическая или механическая травмы) или внутренних (инфекции) причин.
Аркадий Верткин:
На сегодня имеются три вероятных фактора возникновения и развития анкилозирующего спондилита: генетическая предрасположенность, иммунопатологические реакции, а также внешние факторы, среди которых особое внимание уделяется инфекционному агенту. Продолжаются поиски и подтверждения возможных микроорганизмов, которые опосредованно или непосредственно обусловливают развитие заболевания в генетически предрасположенном организме.
В большинстве случаев (по неизвестным на сегодня причинам), анкилозирующий спондилит начинается в молодом трудоспособном возрасте (16-30 лет). Мужчины, как правило, болеют в 5 раз чаще и значительно тяжелее, чем женщины. Интересно, что болезнь Бехтерева практически не встречается у лиц негроидной и монголоидной рас. Распространенность инвалидности у людей с этой патологией составляет 50-70%, а при быстропрогрессирующем течении – до 90%. Смертность при анкилозирующем спондилите достигает 5%, основная причина которой – патология шейного отдела позвоночника, приводящая к компрессии спинного мозга..
- Какой образ жизни вести таким пациентам?
Аркадий Веркин:
Эрдес Шандор:
- Такие пациенты должны ее выполнять ежедневно, в том числе и в домашних условиях. Лечебная физкультура, помимо того, что улучшает подвижность позвоночника, замедляет прогрессирование болезни и, порой, позволяет уменьшить дозу лекарственных препаратов.

Симптомы коронавирусной инфекции похожи на обычную простуду, и заражённый CoViD-19 может по привычке перенести заболевание на ногах. Однако, если вовремя не показаться врачам, есть риск умереть в страшных мучениях.
Грипп по-прежнему страшнее?
Согласно докладу ВОЗ, каждый год от респираторных заболеваний, в том числе от гриппа, умирает до 650 тыс. человек. Особенно опасным по-прежнему считается грипп, который с каждым годом мутирует и адаптируется под выживание в организме людей. 11 марта ВОЗ объявила вспышку заболевания CoViD-19 пандемией, и к настоящему моменту число инфицированных в мире превысило 200 тысяч человек, в том числе 147 человек в России. Примерно за то же время, что в мире бушует эпидемия коронавирусной инфекции, гриппом и ОРВИ заразились миллионы человек.
Врач-инфекционист Сергей Бушуев отметил, что традиционные ОРВИ и грипп по своим масштабам всё ещё опережают коронавирусную инфекцию.
Если брать в масштабе по миру, то с учётом сезонности, с учётом географических особенностей и социальных количество заболевших ОРВИ и гриппом в мире примерно в 10 –15 раз больше, чем количество пациентов с коронавирусной инфекцией. Другое дело, что грипп в большинстве своём не вызывает летальных исходов, его симптоматика проявляется практически сразу. Это и позволяет приступать к оперативной терапии, и только в самых редких случаях, когда сочетаются низкий иммунитет и сопротивляемость организма вирусам, человек может умереть

Что касается коронавирусной инфекции, то, по словам врачей, в инкубационный период заболевание может протекать практически бессимптомно.
Происходит это сразу по нескольким причинам. Во-первых, CoViD-19 быстро поражает только организм с ослабленным иммунитетом. В целом он может "поселиться" в любом организме, но крепкий иммунитет в лучшем случае позволит человеку быстро восстановиться после противовирусной терапии — и инфекция не поразит лёгкие так, как у людей со слабым иммунитетом. Во-вторых, риску заражения с летальным исходом подвержены люди в возрасте от 65 лет и более. Естественные процессы старения организма ослабляют и иммунитет, который в таком возрасте нужно поддерживать приёмом специальных иммуномодуляторов
По словам медиков, тяжёлый острый респираторный синдром (SARS), который сначала нарекли "пурпурной смертью", а потом назвали "атипичной пневмонией", и CoViD-19 — практически близнецы-братья, которые отличаются друг от друга лишь на миллионные доли процента. Как и в случае с новым коронавирусом, возбудитель "атипичной пневмонии" — коронавирус SARS ( Severe acute respiratory syndrome-related coronavirus, SARS-CoV). Как и его "брат-близнец", внезапно обнаруженный в китайской Ухани, в процессе размножения вирус "атипичной пневмонии" при отсутствии лечения начинал разрушать клетки лёгочных альвеол — одного из важнейших механизмов, благодаря которому происходит процесс наполнения лёгких воздухом.
После того как инкубационный период завершится и вирус начинает разрастаться по организму, начинается поражение нижних отделов органов дыхания. Врач-инфекционист Сергей Бушуев отметил, что первые симптомы похожи на лёгочную одышку, которая возникает внезапно и не сопровождается болевыми проявлениями.
Когда начинается вирусное поражение альвеолярных воздушных мешочков, то в них из-за воздействия вируса и разрушения микроскопических стенок начинают просачиваться кровь и плазма крови. Газообмен лёгких и тканей нарушается, человек начинает ощущать кроме одышки нечто похожее на удушье, даже сидя за рулём машины или лёжа в постели, неважно. То есть, по сути, воздушные мешочки заполняются кровью и постепенно наступает отёк лёгкого
По словам врачей, в этот период крайне важно начать своевременную искусственную вентиляцию лёгких с одновременной противовирусной терапией, поскольку пациент ещё будет находиться в сознании. Однако самочувствие в "переходном режиме" у заражённого коронавирусом может постоянно ухудшаться: сильное удушье, обусловленное кислородным голоданием, сильная головная боль, которая может сопровождаться в некоторых случаях онемением конечностей.

И как раз здесь кроется главное отличие коронавируса от вируса гриппа. Последний по своему патогенезу (механизму зарождения и развития) гораздо "медленнее". Это как обычный сельский трактор в мире вирусов. Новый коронавирус поражает клетки существенно быстрее и гораздо сильнее бьёт по органам дыхания, вызывая кислородное голодание, и быстро вызывает смертность, особенно в тех случаях, когда речь идёт о пациентах из наиболее уязвимых групп — пенсионеры и люди с хроническими заболеваниями органов дыхания (например, астма или ХОБЛ).
Врач-эпидемиолог Ольга Толкунова пояснила, что помочь пациенту с CoViD-19 и множественными хроническими заболеваниями только противовирусными препаратами сложно, нужна комплексная терапия.
В том числе может потребоваться введение иммуноглобулинов разных типов. Кроме того, нужно постоянно вводить препараты, которые будут противостоять репликации вируса, проще говоря, его масштабированию. И как раз такой комплекс препаратов может позволить купировать вирус и начать с ним бороться
Проникая в клетки и ткани, CoViD-19 вызывает обострение таких заболеваний, из-за чего описанные выше симптомы усиливаются. Пациент до момента остановки сердца остаётся в сознании — кровь переносит остатки кислорода в сердце и мозг, подпитывает их и заставляет функционировать, но если наступает отказ лёгких, а искусственную вентиляцию по каким-то причинам не проводят, то заражённый CoViD-19 умирает.
Но и это не всё. Медики отмечают, что на сто процентов активность CoViD-19 в организме не изучена и у болезни могут быть и другие проявления.
Это, конечно, ещё нужно изучать, но, вероятно, атака на иммунную систему попутно будет поражать и сосуды. То есть обострение всех хронических болезней тоже может иметь место. Например, если в сосудах есть какие-то тромбы, они могут оторваться вследствие общего ослабления организма. И из-за этого тоже может наступить летальный исход. Поэтому крайне важно сообщать обо всех хронических заболеваниях, даже если человек находится на карантине и CoViD-19 ему ещё не подтвердили
Пандемия на спад?

Именно скорость поражения организма заставила медиков по всему миру активно включиться в создание вакцины. Российские генетики и вирусологи уже полностью расшифровали геном нового вируса. Эта информация позволит в минимальные сроки разработать вакцину и ряд вспомогательных противовирусных препаратов для лечения инфекции, которые не только позволят локализовать и нейтрализовать вирус, но и провести восстановительную терапию. Правда, назвать такую терапию простой не получается. Медики считают, что на восстановление могут потребоваться годы.
Всё напрямую зависит от запущенности болезни и от того, сколько лёгочной ткани было поражено. Об удалении части лёгкого, конечно, речь не идёт, но даже зарубежный опыт (например, американские ингаляции гиперполяризованного гелия-3) позволит восстановить ткани лишь частично. В любом случае, всё нужно изучать и проверять. И, конечно, нужно наблюдать за теми пациентами, кому помогли традиционные противовирусные препараты, кто выздоровел после обычной, не экспериментальной терапии и ведёт обычный образ жизни после карантина
Как правило, когда неожиданно начинает болеть спина, человек теряется, и не знает куда бросаться. Начинает горстями пить таблетки, часто не задумываясь, что может нажить еще больше проблем. Невролог, к.м.н. Павел Бранд собрал самые популярные вопросы и самые частые заблуждения о боли в спине.
1. У меня остеохондроз, от этого спина и болит!
Это не совсем так. Остеохондроз - гораздо более широкое понятие, чем поражение позвоночника. Применение этого термина к болям в спине не очень корректно, поскольку не отражает истинную причину возникновения боли. Из-за неправильной интерпретации термина возникают сложности с постановкой правильного диагноза, а соответственно, с назначением правильного лечения. Нигде в мире этот термин не используется для обозначения болей в спине.
2. Что там диагностировать, когда и так понятно, что у меня грыжа межпозвонкового диска!
А вот и нет! Грыжа сама по себе очень редко является причиной боли. Больше того, практически у каждого человека старше 25 лет можно обнаружить грыжу, которая существует совершенно бессимптомно. Даже если грыжа большая, совсем не факт, что боли в спине именно из-за нее . Также грыжи могут увеличиваться/уменьшаться с течением времени без каких-либо вмешательств извне.
3. Поболит и само пройдет, нечего на врачей время терять.
Отчасти это верно. По статистике, до 90% болей в спине проходит без всякого лечения в течение месяца. С другой стороны, среди причин болей в спине есть несколько крайне неприятных и даже жизнеугрожающих, которые необходимо исключить, чтобы жить спокойно.
4. Перед тем, как идти к врачу нужно сделать МРТ/КТ/рентген, чтобы доктору было с чем работать.
Это не так. Для выполнения любого обследования существуют четкие показания, которые должен выставить врач. Самостоятельное выполнение обследований приводит к случайным находкам (например, бессимптомным грыжам или гемангиомам позвонков), которые не влияют на течение заболевания, но вызывают беспокойство у пациента и желание "полечить снимки" у врача. Иногда ненужные обследования даже приводят к ненужным операциям.
5. Врач посмотрел и назначил таблетки, а я почитал и решил, что пить их не буду! Слишком много побочных эффектов. Не такая уж и сильная боль, потерплю.
Терпеть боль плохо. Наш мозг не даром сигнализирует об опасности, посылая болевой сигнал. Если боль игнорировать, то она может стать хронической. Хроническая боль - это уже отдельное заболевание, которое очень плохо поддаётся лечению. Вероятность же побочных эффектов от короткого курса (7-10 дней) обезболивающих препаратов очень мала.
6. Я полежу 3-4 дня и все само пройдёт.
Это очень плохая идея. При болях в спине необходимо сохранять максимально возможную активность. Стараться как можно меньше лежать и сидеть. Это способствует скорейшему выздоровлению.
7. А сделаю-ка я вытяжение позвоночника и никаких таблеток.
Вытяжение позвоночника при болях в спине категорически запрещено! Особенно с использованием всяких вытягивающих столов и приборов!
8. Врач назначил мануальную терапию и физиотерапевтическое лечение. Обойдусь без таблеток.
Теоретически такое возможно. Мануальная терапия достаточно эффективна при болях в спине. Однако здесь есть небольшой нюанс. Слишком многое зависит от самого мануального терапевта и его методик. Далеко не всем становится легче после мануальной терапии, более того, у некоторых пациентов мануальная терапия приводит к ухудшению состояния!
Что касается физиотерапии (ФТЛ), то доказанных эффектов у данного способа лечения нет. Однако в комбинации с лекарственной терапией ФТЛ может приносить дополнительное облегчение, за счет сохранения активности (на физиотерапию нужно ходить) и отвлекающего действия процедур (воздействие на психогенный компонент болевого синдрома).
9. Мне всегда помогали блокады, и сейчас помогут.
Блокады бывают разные. Большинство неврологов в нашей стране используют блокады в качестве дополнения к лекарственной терапии. Препараты вводятся без визуального контроля в мышцу или в область фасеточного (межпозвонкового) сустава. В некоторых случаях такие блокады действительно быстро снимают болевой синдром, однако при изолированном применении эффект от таких блокад нестоек.
При подтверждённом поражении корешка спинномозгового нерва блокада должна проводиться под рентген/КТ-контролем, для обеспечения доставки лекарственного препарата непосредственно к источнику боли, что не отменяет базовой лекарственной терапии.
10. Вызову скорую, пусть везут в больницу. Там разберутся.
Боль в спине в подавляющем большинстве случаев не является показанием к госпитализации. Более того, нахождение в стационаре, зачастую, приводит к более длительному периоду восстановления, за счет снижения физической активности. Также, в стационаре принято вводить инъекционно все те же препараты, что можно принимать дома в таблетках, что дополнительно ведёт к возможным осложнениям, которых можно было бы избежать при амбулаторном лечении. В настоящее время инъекционные формы препаратов при болях в спине не имеют существенных преимуществ перед таблетированными, а риск осложнений у уколов несравнимо выше, чем у таблеток.
11. Пойду сделаю операцию и забуду про боль в спине навсегда
Операция действительно помогает быстро избавится от боли, особенно современные малоинвазивные методики. К сожалению, эффект от оперативного лечения далеко не всегда держится так долго, как хотелось бы. Зачастую, возникают рецидивы, для купирования которых необходимы повторные операции. Любые операции несут риск осложнений, как самого вмешательства, так и анестезии. Одним из самых грозных осложнений является так называемы Синдром Неудачно Оперированного Позвоночника, который очень трудно поддается лечению. Хирургическое лечение боли в спине должно выполняться по строгим показаниям, например, длительные (более 6-8 недель) боли, не проходящие на фоне правильного (!) консервативного лечения, резкое нарастание неврологической симптоматики на фоне боли в спине отдающей в ногу (слабость в стопе, слабость в двух ногах одновременно), нарушение функций тазовых органов (недержание мочи).
ВАЖНО
Отчего же на самом деле болит спина?
Есть несколько причин боли в спине.
1. Виноваты суставы, связки, мышцы
Подавляющее большинство (до 95%) болей в спине являются первичными или неспецифическими. То есть их причина связана непосредственно с позвоночником, его суставами, связками и мышцами. Эти боли относительно безопасны и неплохо поддаются лечению, более того, они практически всегда полностью проходят без всякого лечения в течение месяца. Смысл лечения сводится к ускорению выздоровления.
2. Поражены нервы
Около 3-4% болей в спине связаны с поражением корешка спинномозгового нерва. Именно эти боли раньше назывались радикулитом, а сейчас радикулопатией. Корешок обычно сдавливается межпозвонковой грыжей, однако данное состояние далеко не всегда требует хирургического лечения, ведь грыжи могут самостоятельно уменьшаться с течением времени, да и давление, зачастую, оказывает не сама грыжа, а отечная связка, поврежденная ей. Отек спадает и болевой синдром проходит.
3. Травмы и воспалительные заболевания
Самые неприятные причины болей в спине случаются относительно редко, всего 1-2% случаев. Однако именно эти причины наиболее опасны и требуют немедленного обращения к специалистам, проведения комплексного обследования и своевременного лечения. К таким причинам, например, относятся травмы и воспалительные заболевания позвоночника, онкологические процессы, заболевания сердечно-сосудистой системы или желудочно-кишечного тракта, при которых болевой синдром может переходить в спину, эндокринная патология.
КОГДА СРОЧНО НУЖЕН ВРАЧ
+ Если у вас появилась боль в спине, которая сопровождается подъемом температуры или резким снижением веса;
+ вам меньше 15 или больше 50 лет;
+ у вас недавно была травма позвоночника или онкологическое заболевание;
+ появились выраженные неврологические нарушения или нарушения функций тазовых органов;
+ вы длительно принимали кортикостероиды или инъекционные наркотики;
+ у вас диагностирован ВИЧ или туберкулез;
+ боль сохраняется в покое и в ночное время;
+ болевой синдром не уменьшается на фоне лечения или нарастает в течение месяца;
+ боль усиливается при кашле или натуживании.
Мифы и правда о шейном остеохондрозе
На самом деле шейный остеохондроз – это то, что можно обнаружить на рентгенограмме позвоночника у абсолютно любого взрослого человека; возрастные изменения позвонков неизбежно происходят просто в силу того, что человек живет. Разберем самые популярные мифы об остеохондрозе.
Меняйте повседневные привычки
Шею делают уязвимой наши повседневные привычки. Это, например, чтение со смартфона или иного устройства, которое заставляет наклонять голову вперед. Чем больше угол наклона, тем большая нагрузка приходится на шейный отдел позвоночника. Мышцы долго пребывают в напряжении, связки сильно растягиваются. Результат – воспаление и боль. Эта проблема носит название text neck. Исследователи сообщают, что она приобретает характер эпидемии. Еще бы: человек проводит в подобной нефизиологичной позе в среднем 4 часа в день. Результат – бесконечные посещения врача, неэффективность назначенного лечения, хроническая боль в шее…
Будьте осторожны во время занятий спортом
Травмы шейного отдела позвоночника часто пропускают
Что такое остеохондроз, как с ним жить и можно ли его избежать?
Остеохондроз может развиться не только у людей с неправильной осанкой, занятых умственным трудом, но и тех, кто хорошо тренирован физически — например, у спортсменов и грузчиков. Кроме чисто механических причин, к развитию остеохондроза также приводят нарушения обмена веществ (например, кальция и фосфора), недостаток микроэлементов и витаминов (магния, марганца, цинка, витаминов D и F). Не исключено, что не последнюю роль в этом играет наследственная предрасположенность.
При подъеме тяжестей, прыжках, падениях и тому подобных воздействиях на межпозвоночные диски падает максимальная нагрузка. В результате эти хрящевые диски постоянно травмируются, а вылечиться самим им не под силу. Как известно, хрящевая ткань, как и нервная, практически не восстанавливается. Поврежденные межпозвоночные диски со временем теряют свои эластичные свойства, уплощаются, и расстояние между позвонками уменьшается. А это значит, что отходящие от спинного мозга нервные корешки зажимаются, возникает боль. Одновременно в области зажима нервно-сосудистого пучка появляется отек, что приводит к еще большему его ущемлению и усилению боли. Если межпозвоночный диск уже начал разрушаться, он перестает амортизировать, еще больше травмируется, и постепенно позвоночник теряет свою гибкость. В 95% случаев причиной пояснично-крестцового радикулита является остеохондроз межпозвонкового диска.
Главный признак остеохондроза — боль. В зависимости от того, где находятся поврежденные межпозвоночные диски, болеть могут: шея, плечо, рука, спина и даже грудная клетка. Иногда человек думает, что у него проблемы с сердцем, а на самом деле, это ноет нерв, пережатый в результате остеохондроза. Одновременно с болью человек часто ощущает перенапряжение и онемение мышц. Если сдавлены кровеносные сосуды, питающие мозг, появляется головная боль, головокружения, шум в ушах, двоение в глазах, тошнота и рвота.
С подобными жалобами обращаться нужно к неврологу или травматологу. Он проведет осмотр позвоночника, а при необходимости назначит рентгенографию, компьютерную или магнитно-резонансную томографию. Проверит, как обстоят дела с мозговым кровообращением.
Лечение остеохондроза — процесс длительный, требующий от человека большой силы воли и свободного времени. Методов борьбы с болезнью хватает: таблетки (не всегда эффективные), мануальная терапия, массаж и лечебная гимнастика. Кто-то предпочитает лечиться средствами народной медицины — баночным массажем, гирудотерапией (пиявками), вытяжением, иглорефлексотерапией, металлотерапией и пчелиным ядом. В тех случаях, когда остеохондроз осложнен грыжей межпозвонкового диска, человека отправляют на операцию.
Узнайте можно ли умереть от остеохондроза

Остеохондроз позвоночника встречается у каждого второго, хотя большинство из больных подобное и не подозревают. Все связано с отсутствием полноценной информации о признаках и последствиях патологии межпозвоночных дисков. Удивительно звучит, но при диагностике заболевания половина больных интересуется вопросом, а можно ли умереть от остеохондроза. Одни эксперты представленные последствия опровергают, другие же говорят о возможном ухудшении здоровья, влекущее смерть больного. Кому верить?
Что такое остеохондроз?
Остеохондрозом называют патологическое разрушение межпозвоночных дисков позвоночника, вследствие чего происходит защемление корешка спинного мозга, выпячивание грыжи и прочие неприятности. Именно защемление корешка провоцирует нарушение кровообращения спинного мозга, а вместе с ним и головного.
Нарушенное кровообращение приводит к следующим последствиям:
- Если патология локализуется в шейном отделе, значит, следует ожидать головные боли, головокружения, нарушение слуха и зрения, частичную парализацию верхних конечностей. Нередко шейный остеохондроз становится причиной приступов удушья, что связано с нехваткой воздуха.
- При локализации в грудном отделе страдают внутренние органы, потому как эти позвонки связаны с сердечной системой, органами ЖКТ.
- Поражение поясничного отдела может привести к болевому синдрому в ногах, что при запущенном состоянии спровоцирует парализацию конечностей.
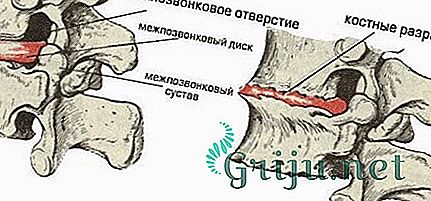
Почему от остеохондроза можно умереть?
Какие последствия могут привести к смерти:
- От шейного остеохондроза зачастую развиваются неврологические заболевания — болезнь Альцгеймера, Паркинсона, рассеянный склероз, эпилепсия и прочие. Все происходит вследствие кислородного голодания головного мозга, а также отсутствия полезных витаминов и микроэлементов, которые мозг недополучает.
- Опасно и развитие заболеваний центральной нервной системы, что приводит к обморокам, а при наличии более опасного недуга — к коматозному состоянию больного.
- Остеохондроз является провокатором развития гипертонии, от которой за последние несколько лет людей умерло больше, нежели от СПИДа. Гипертония может стать причиной инсульта или инфаркта, приводящие либо к инвалидности, либо смерти.
- Гипотония — сниженное артериальное давление — является причиной нарушения работы в определенных отделах головного мозга. Здесь можно выделить заболевания от потери концентрации до шизофрении.
- Вегето-сосудистая дистония — также является следствием патологического разрушения межпозвоночных дисков. Последствие опасно развитием гипертонии и гипотонии, панических атак, нарушением ритма сердца и прочими заболеваниями.

Важно! При обнаружении у себя головных болей, головокружения или характерных темных кругов перед глазами при смене положения необходимо срочно обратиться к врачу для диагностики причины неприятных симптомов. При диагностировании шейного остеохондроза важно вовремя начать назначенное врачом лечение.
Не следует опасаться стремительного развития опасных для жизни заболеваний на основе лишь выявленного остеохондроза. Как правило, это процесс длительный, а к развитию смертельно опасных недугов зачастую предшествуют прочие не диагностированные патологии. Чтобы избежать подобного, следует регулярно посещать специалиста для прохождения комплексного и точного обследования.
Большинство недопонимают опасность остеохондроза для жизни человека. Из представленного выше становится понятным, что своевременное лечение следует пройти, как оно прописано врачом.

Смотрите видео: Первые симптомы проблем с сердцем, которые не стоит игнорировать
Остеохондроз — болезнь, которой нет. 82% больных лечатся не от того


Доктор медицинских наук Павел Жарков, главный научный сотрудник Российского научного центра рентгенорадиологии МЗ РФ, профессор кафедры лучевой диагностики РМАПО, автор книг и монографий по болезням позвоночника, считает, что остеохондроз — коммерческий диагноз и никакого отношения к боли в позвоночнике не имеет.
Лысина, морщины, остеохондроз.
П.Ж.: — Остеохондроз (дистрофическое изменение хряща и прилегающей к нему кости) — это не болезнь, а признак старения — такой же, как морщины, облысение и седые волосы. Остеохондроз не может быть причиной боли в спине — кости, хрящи, спинной и головной мозг не имеют болевых рецепторов. Поэтому их повреждения не дают болевой симптоматики.
П.Ж.: — Осмотр и пальпация обычно показывают, что у большинства боли локализуются в областях, которые не имеют проекции на позвоночник. Но там есть образования, насыщенные болевыми рецепторами (связки, сухожилия, мышцы и надкостница). Они и есть главный источник боли!
Например, боль в пояснице, при которой пациент не может разогнуться, — обычно не следствие поясничного остеохондроза, а поясничный прострел, вызванный возрастными дистрофическими изменениями в связках. Достаточно одного неловкого движения — человек падает, повреждает связку. Мышцы спазмируются и тянут повреждённую связку. Неврологи месяцами держат пациентов с прострелом на химиотерапии! Хотя достаточно снять спазм (на это нужно 10-15 минут), и боль уходит. Первопричина болезни, конечно, не исчезает, но пациент, которого к врачу приносят на носилках, может встать и ходить. Потом ему рекомендуется постельный режим в течение недели и даются рекомендации, как не допустить рецидива.
Покой не должен сниться
П.Ж.: — Под радикулитом подразумевают воспаление корешка спинномозгового нерва. Этот диагноз ошибочный по сути. Многочисленные исследования доказали, что нервы не воспаляются. Даже проходя через гнойные очаги, нервы не вовлекаются в воспалительный процесс и поэтому болеть не могут.
П.Ж.: — Покой и (если нет противопоказаний) тепло. Если вас внезапно скрутило — немедленно обратитесь к врачу, который после осмотра и пальпации должен сделать обезболивающую блокаду.
Если нет противопоказаний (опухоли и воспалительные заболевания), к больному месту нужно приложить грелку. Хороший эффект дают разные мази, рекомендуемые при ушибах.
Если боль стала хронической и мешает жить — ищите её источник. Помните, прежде чем отправить вас на рентген, КТ и МРТ, — врач должен вас осмотреть и пропальпировать.
Что поможет при боли в спине
1. Можно ли при болях в спине делать массаж?

В остром периоде больное место лучше не трогать. Пациенту рекомендуется полный покой. Массаж может быть полезен, после того как боль стихла. Он улучшает кровоснабжение, нормализует тонус, снимает перенапряжение мышц спины. Только при условии, что массажист — профессионал своего дела. Неквалифицированный массаж может вызвать новые повреждения, а это приводит к ухудшению состояния больного.
2. Какие виды физиотерапии могут дать облегчение при боли в спине?
За исключением острой фазы физиотерапия (магнитотерапия, электрофизиотерапевтические методы) может принести облегчение при хронических болях в спине. Физиотерапия — один из немногих методов, позволяющий точечно воздействовать на очаг боли, добиваться расслабления напряжённых мышц. Физиотерапия улучшает микроциркуляцию в поражённой области. Большое преимущество физиотерапии в том, что исключён риск силового воздействия на больное место.
3. Поможет ли мануальная терапия?
Большинство мануальных техник подразумевает силовое воздействие на больные места, что при любом виде боли в опорно-двигательном аппарате противопоказано даже в период ремиссии.
4. Можно ли при боли в спине ставить банки и делать уколы?
Обезболивающую блокаду делают в острый период. Банки — это сочетание прогревания и массажа. При своевременном назначении и профессиональном исполнении они могут быть полезны.
Читайте также:


