Может ли радикулит быть у подростка
Что такое радикулит?
В позвоночнике человека расположена важная субстанция - спинной мозг, от него и отходят нервные окончания, влияющие на координацию движений. Травмы и воспалительные процессы, затрагивающие эти корешки, и вызывают такие знакомые многим из нас болезненные проявления. Хотя совсем недавно, в XIX веке, симптомы и лечение радикулита связывали только с самими нервными окончаниями, не уделяя внимания скрытым провокаторам.

В XXI веке болезнь, казалось бы, хорошо изучили, установили факторы влияния на сбои в нервном корешке. Однако единого мнения о ее причинах у медиков так и не сложилось. Беспокоит врачей и омоложение недуга. Сегодня радикулит диагностируют у детей и подростков. Каковы же причины заболевания и насколько успешны методы его лечения?
Причины возникновения
- межпозвонковая грыжа;
- воспалительные и инфекционные заболевания внутренних органов;
- опухоли, образующиеся в периферической нервной системе;
- воспаление околопозвоночных тканей;
- врожденная деформация позвоночника;
- вирусные инфекции дыхательных путей.

Изучив поясничный радикулит, врачи добавили к причинам болезни и другие факторы:
- сахарный диабет;
- нарушенный обмен веществ;
- сезонный авитаминоз.
По сложившейся традиции радикулит чаще всего ассоциируют с поясницей. На нее приходится большая часть нагрузок, испытываемых человеком на протяжении всей жизни. Но болезнь не щадит ни шейный, ни другие отделы позвоночника.
Продолжая тщательно отслеживать все случаи проявления радикулита, медики подозревают, что провоцирующих факторов гораздо больше и список приведенных нами причин пока неокончательный.
Про другие заболевания, связанные с болью в спине, можно прочитать здесь. Самым распостраненным заболеванием, помимо радикулита, является остеохондроз.
Симптомы
Возникновение болезни невозможно не заметить, ведь симптомы радикулита выражены очень ярко и чувствительно для пациента. Недуг протекает в нервных окончаниях, которые и подают головному мозгу сигнал о боли.
Определяя признаки недуга, медицина выделяет три направления: болезненные ощущения, изменения чувствительности в конечностях и проявление слабости мышц. На практике они выглядят так:
- острая или тупая боль в месте ущемления (наиболее часто в пояснице);
- боль постоянная или периодическая;
- боль локальная и иррадиированная (самая распространенная)
- жжение, покалывание и онемение в конечностях;
- атрофия мышц;
- вялый порез.
Все вышеописанные симптомы помогают врачам диагностировать болезнь с высокой точностью.
На приеме у врача постарайтесь подробно описать свои ощущения, чтобы помочь специалисту поставить правильный диагноз. Это важно и для составления плана лечения.
Лечение
Радикулит находится в компетенции таких специалистов, как невролог, ревматолог и невропатолог. Именно к ним и необходимо идти, если у вас наблюдаются симптомы поясничного радикулита или другого отдела позвоночника. Опираясь на информацию, полученную от больного, врач назначает комплексный план лечения, но с учетом индивидуального состояния человека.

В борьбе с недугом используются медикаментозная терапия, физиопроцедуры и лечебная гимнастика. Задача специалиста купировать болевые ощущения, устранить первопричину болезни и вернуть человеку свободу движения.

При резких болях прописывается прием ибупрофена, ортофена или диклофенака. Препараты снимают воспаление и уменьшают болевой синдром. Из-за неприятных побочных действий прием этих средств ограничен. Сняв боль, специалист предлагает продолжить лечение радикулита мазями (финалгон, апизартрон).

Для улучшения локального кровообращения проводятся физиопроцедуры (электрофорез). Большое внимание уделяется лечебному массажу. Возможно применение гирудотерапии. К сожалению, если установлен синдром конского хвоста, приходится прибегать к оперативному вмешательству, так как образовавшийся пучок волокон нарушает работу органов малого таза, что может привести к инвалидности.
В народной медицине тоже есть средства противостояния болезни. Хорошо помогает картофельный компресс. Картошку варят в мундире, толкут и накладывают на больное место. Еще один компресс, из черной редьки, следует выполнять осторожно. Редьку натирают на терке, выкладывают кашицу на тряпочку, предварительно пропитанную растительным маслом. Жжение, появляющееся при компрессе, терпят, сколько можно, затем снимают его и смазывают больное место детским кремом.

Если радикулит застал вас врасплох, а так чаще всего и случается, постарайтесь быстрее добраться до врача. Не стоит противостоять болезни в одиночку, ведь она может быть следствием других, не менее опасных недугов.
Сколиозом называется боковое искривление позвоночника. Чаще всего эта патология наблюдается в подростковом возрасте в период роста, когда развитие скелетной мускулатуры отстает от формирования скелета. Юношеский сколиоз называется идиопатическим. Спровоцировать развитие сколиоза может малоподвижный образ жизни подростка и длительное сидение в неправильной позе за столом, так как это создаёт неравномерную нагрузку на позвоночник и мышцы спины. Поэтому лечение сколиоза у подростков в первую очередь должно начинаться с устранения провоцирующих факторов.
Как правило, подростка, страдающего сколиозом, можно отличить от группы сверстников невооруженным глазом. Такие дети сутулые, и одно плечо у них выше другого. Ребенка могут беспокоить головные боли и повышенная утомляемость. Может прогрессировать деформация грудной клетки, и из-за нарушенных анатомических отношений развивается поражение внутренних органов (дыхательная недостаточность, патология сердечно-сосудистой системы и органов ЖКТ).
Диагностика заболевания обычно не представляет сложностей: видимая на глаз деформация позвоночника и рентгенологическое исследование. По снимкам устанавливают угол отклонения.
В зависимости от значения угла отклонения различают 4 степени сколиоза, самой тяжелой из них является четвертая, когда угол отклонения более 60 градусов. Длительность и эффективность лечения во многом зависит от степени искривления позвоночника.
Лечением этой патологии занимается врач — ортопед. При этом результат лечения зависит только от самого подростка, и его терпения и упорства, а также поддержки со стороны родителей и друзей.
При первой степени искривления без смещения плечевых сочленений и костей таза бывает достаточно лечебного массажа и физкультуры для укрепления мышц спины. Назначается специальный корсет — корректор осанки. Дома полезно, кроме того, выполнять следующие упражнения:
При второй степени искривления хороший эффект имеет иглорефлексотерапия, миофасциальный релиз и физиотерапевтические процедуры. Все эти манипуляции улучшают кровообращение и трофические процессы в мышцах спины, способствуя восстановлению их нормального тонуса. Прибегают при данной степени и к остеопатии и кинезитерапии, которые позволяют добиться хороших стойких результатов. Мануальные методики тоже в некоторых случаях позволяют значительно уменьшить угол искривления.
При третьей — четвертой степени кроме консервативных методов в некоторых случаях показано хирургическое лечение с последующим курсом восстановительной терапии.
Операция при сколиозе заключается в фиксации позвоночника специальными эндокорректорами, представляющими собой металлические стержни и пластины, препятствующие дальнейшей деформации позвоночного столба. Несколько рядом расположенных позвонков скрепляются друг с другом, это, конечно, снижает естественную гибкость спины, но в то же время препятствует дальнейшему прогрессированию процесса. Кроме того, на сегодняшний день разработаны динамические эндокорректоры, не препятствующие росту кости и позволяющие оперировать детей, начиная с семилетнего возраста.
Очень важно при лечении сколиоза у подростков учитывать еще и психологические аспекты: переживание из-за дефектов фигуры, постоянные ограничения, частое посещение больниц, болезненное отношение к чужому мнению и гиперопеке. В результате подросток становится замкнутым, эгоцентричным и нередко социально дезадаптированным. Родители должны сформировать в семье правильные отношения с ребенком, чтобы не спровоцировать подобных расстройств личности. В запущенных случаях необходима помощь психотерапевта.
В комплексе лечебных мероприятий при сколиозе назначается специальный режим, включающий следующие моменты:
- Сбалансированное по возрасту питание, прием витаминов.
- Утренняя гимнастика, включающая специальные упражнения. Плавание
- Сон на специальном матрасе, лучше приобрести ортопедический матрас, рекомендуемый при данном заболевании.
- Удобная мебель, подобранная по росту ребенка (стол, стул).
- Нельзя заниматься такими видами спорта, как футбол, спортивная и художественная гимнастика, теннис, тяжелая атлетика, так как это сопряжено с повышенными нагрузками на позвоночник и несимметричным развитием мускулатуры.
Главное, не забывать, что лечение сколиоза — трудоемкий процесс и результат здесь зависит только от терпеливого ежедневного выполнения всех врачебных рекомендаций.
Компрессионный перелом 5 позвонка грудного отдела у ребенка
Не работают межреберные мышцы — сможет ли человек сам дышать?
Боль в локте, колене и пояснице — в чем причина?
Подскажите, насколько все плохо по заключению МРТ?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
Радикулит – это острое воспаление в области корешков спинного мозга, формирующееся в результате раздражения или сдавливания. Типичными проявлениями радикулита у беременных будут боли в спине по ходу нерва. Радикулит может возникать в области любых корешков, но чаще всего затрагивается пояснично-крестцовая зона, а которую ложится наибольшая нагрузка при вынашивании плода.
Сложностью подобного заболевания будет нарушение двигательной активности будущей мамы, изменения тела и многочисленные ограничения в применении медикаментов, которыми традиционно лечится радикулит.
Причины
Развитию радикулита у детей способствуют множество факторов. В большинстве случаев заболевание появляется из-за искривления позвоночного столба, поднятия тяжестей. Также к радикулиту у детей могут привести:
- микротравмы позвоночника;
- нарушенный обмен веществ;
- малоподвижный образ жизни;
- различные костные нарушения (сколиоз, смещение позвонков, отложения солей, смещение межпозвоночных дисков);
- переохлаждения;
- вирусные инфекции (ангина, грипп, ревматизм).
Симптомы
Детский радикулит может начинаться бессимптомно, в зависимости от природы своего происхождения. Если заболевание начинается с инфекции, то симптомами радикулита будут:
- повышение температуры тела (до 38,5 градусов);
- недомогание;
- слабость;
- частые головные боли;
- неприятные ощущение в пояснично-крестцовой области;
- боли в ногах.
Обратиться за постановкой диагноза и дальнейшим лечением нужно к врачу-невропатологу. Сначала он соберёт все данные анамнеза, затем назначит обследование. Оно включает в себя:
- общий анализ крови;
- анализ мочи;
- рентген;
- контрастный рентген;
- МРТ (магнитно-резонансная томография);
- УЗИ (ультразвуковое исследование) органов брюшной полости, забрюшинного пространства и малого таза.
Эти методы диагностики позволяют узнать первопричину радикулита у детей. Только после этого назначают лечение.
Осложнения
Если спустя 4 месяца лечение не приносит никаких результатов, врач может назначить терапию, включающую в себя хирургическое вмешательство. Существует два вида операций:
- Микродискэктомия — малая открытая операция, в ходе которой удаляется межпозвоночный диск, оказывающий давление на позвоночный нерв.
- Ламинэктомия — операция в области поясницы, в результате которой удаляется часть кости, защемившей нерв. Этот вид оперативного вмешательства применяется в крайнем случае, когда пациент уже не может выполнять какие-либо физические нагрузки.
Если ребёнку поставлен диагноз радикулит, не стоит пренебрегать лечением. Обязательно нужно обратиться к врачу. В противном случаев болезнь может перейти в хроническую и будет периодически обостряться всю жизнь. Это доставит массу дискомфорта и существенно снизит работоспособность ребёнка.
Если не лечить радикулит, он может стать причиной паралича конечностей и навсегда сделать ребёнка инвалидом. Этого вполне можно избежать, вовремя обратившись к врачу, найдя причину развития болезни и вылечив её.
Лечение
При постановке ребёнку диагноза важно обеспечить ему полный покой. Ограждения от физического напряжения быстро дают положительные результаты. Часто для выздоровления применяются тепловые процедуры вкупе с приёмом болеутоляющих, которые обязательно должен назначать врач.
Тяжелая форма радикулита у детей лечится только под строгим наблюдением врача. Направление терапии зависит от таких факторов, как течение заболевания, форма (острая или хроническая), происхождение, стадия и индивидуальные показатели больного.
Обычно курс лечения и восстановления длится не меньше 1,5 месяцев. За это время у пациента снимается боль, это делается с помощью физиотерапевтических процедур. Популярной считается ультрафиолетовое облучение эритемными дозами области локализации заболевания.
На время лечения позвоночник освобождается ото всех нагрузок. Пациенту назначаются специальная зарядка и ортопедический режим сна и бодрствования.
Восстановление после болезни заключается в коррекции позвоночника. Это комплекс мер, направленных на возвращение нормальной подвижности позвоночного столба. Также коррекция устраняет все обратимые изменения, к которым привел радикулит.
Профилактика
Родителям необходимо следить за образом жизни своего ребёнка. Если раньше радикулит считался больше болезнью людей пожилого возраста, то сейчас он помолодел. Радикулит может появиться даже у ребёнка. Для его предотвращения необходимо:
- исключить поднятие тяжестей;
- заниматься лечебной гимнастикой;
- избавиться от лишнего веса (если такой есть);
- избегать длительного пребывания в наклонном положении.
Соблюдение этих правил снизит риски развития радикулита у ребёнка. Также многим детям для профилактики радикулита назначают плавание. Однако, стоит внимательно отнестись к этому виду спорта, особенно, зимой. Следует избегать переохлаждений.
Избежать радикулита у детей в раннем возрасте можно, наладив их питание. В детском меню должно быть как можно меньше солёной пищи. Желательно включать в ежедневный рацион продукты, богатые клетчаткой и витамином B12, так как именно из-за их нехватки радикулит может перейти в стадию обострения.



И еще один момент: не каждая боль в спине связана с корешковым синдромом, причиной могут быть иные ткани – мышцы, кости, суставы и т.д. В этом случае речь идет о дорсопатиях. Это группа заболеваний, основу которых составляют дегенеративно-дистрофические изменения самого позвоночника и окружающих его структур (мягких тканей).
Причины радикулита
Радикулопатия – это не заболевание, а неврологический синдром, группа специфических жалоб человека, возникающих при раздражении одного или нескольких корешков, отходящих от спинного мозга. Корешки строго соответствуют определенному позвонку, располагаясь непосредственно рядом с ним. Корешок отходит от спинного мозга в области небольшого межпозвоночного отверстия, которое окружают связки, сосудистые сплетения и определенные мышцы. Если есть изменения в любом из этих элементов (костных или мягких тканей), корешок может раздражаться или сдавливаться.
Соответственно, радикулопатия той или иной локализации и возникающий болевой синдром, связаны с расположением определенного корешка.
Почему же возникают симптомы радикулита, какие проблемы могут спровоцировать боль и дополнительные жалобы? Есть целый ряд факторов:
-
различные травмы в разных отделах спины (от шеи до крестца);
слабость мышц от малоподвижности и нетренированности;
гормональные, обменные расстройства, негативно влияющие на костные и связочные элементы, мышечный тонус;
возрастные процессы, связанные с дегенерацией и дистрофией (прогрессирование остеохондроза);
хронические воспалительные процессы;
различные типы нарушений осанки (искривления, как в форме горба, так и боковые отклонения);
осложнения поле операций на позвонках;
гравитационная нагрузка, тяжелый физический труд, подъем тяжестей;
врожденные или приобретенные аномалии в строении позвоночника;
опухолевые поражения в области позвонков и окружающих тканей;
резкое сужение спинномозгового канала и межпозвонковых в силу того, что позвонки смещаются с привычного места;

Обычно симптомы радикулита появляются по мере того, как формируются протрузии дисков или грыжевые выпячивания. Они образуются в той зоне межпозвонкового диска, которая наиболее истончена в области фиброзного кольца. Изначально, пока кольцо целое, образуются протрузии, при разрыве фиброзной оболочки образуется уже грыжа.
Выпячивание может давить на нервные корешки, которые проходят по бокам от позвоночника справа и слева. Изначально раздражаются только оболочки нервов, но если процесс не притормозить, постепенно будут сдавливаться все нервные корешки, что приводит к так называемой дискогеннойрадикулопатии.
Для корешкового синдрома типичны две стадии развития, и симптомы при них различаются.
Первая, или неврологическая стадия. Для нее типична повышенная чувствительность тканей в области пораженного корешка, периодическая резкая боль, защитное напряжение мышц, из-за чего люди часто вынуждены принимать неестественную позу. При давлении на определенные (паравертебральные) точки ощущается болезненность.
Самый типичный симптом для всех радикулопатий – это боль, но она может быть от слабой до значительной, когда практически невозможно пошевелить руками или ногами, согнуть спину.
Шейная радикулопатия проявляется острым болевым синдромом по утрам. Возникают болезненность шеи, отдающая в плечо и руку, головная боль, скованность шейных мышц и с их болезненностью, ощущение онемения, холодка или покалывание, ползания мурашек. Кожа в области поражения сухая и холодная, может шелушиться.
Радикулит (радикулопатия): симптомы и признаки
Радикулит возникает из-за воспаления, деформации или повреждения корешков спинного мозга. Радикулит распространён довольно широко, более 10% людей среднего возраста (от 40 лет) подвержены этому заболеванию.


Грыжа межпозвонкового диска, обладающего гибкостью и выполняющего функцию амортизатора в позвоночнике — наиболее распространённая причина радикулита. Протузии (локальное выпячивание диска), а затем и межпозвонковые грыжи, появляются в результате остеохондроза и дистрофических процессов в межпозвоночных дисках. Симптомы радикулита проявляются как раз из-за того, что межпозвонковая грыжа физически воздействует на нервные корешки, относящиеся к спинному мозгу.
Остеофиты и стеноз позвоночника также могут быть причиной раздражения корешков спинного мозга. Фораминальный стеноз может вызвать сдавливание корешков седалищного нерва. Всё это может привести не только к постоянным болям у очага проблемы, но и к болям в других, не относящихся к очагу частях тела. Компрессия корешка способна вызвать слабость мышц, а также онемение частей тела, покалывание и т.п.
Подъём тяжестей, переохлаждение, проблемы с обменом веществ — всё это может спровоцировать хроническую боль, вызванную радикулитом.
Симптомы радикулита могут отличаться и иметь разные причины возникновения, в зависимости от его типа.
Причинами такого типа радикулита могут стать дегенерация, грыжа, протузия диска, а также другие заболевания позвоночной части. Его признаками и симптомами являются:
- острая боль в шейной части, которая может распространяться на мышцы и усиливаться при движениях, особенно резких;
- мышечная слабость;
- нарушенная чувствительность.
При шейном радикулите очень тяжело выбрать позу для сна, полноценно двигаться, зачастую приходится постоянно просыпаться ночью из-за резких колющих болей. Лечение шейного радикулита можно проводить разными способами, начиная с массажа, иглотерапии и заканчивая введением в место поражения дипроспана.

Грудной радикулит — достаточно редкое заболевание, если сравнивать с другими типами, но не стоит исключать возможность его появления, особенно при травмах позвоночника. Его причинами могут стать: грыжа или протрузия диска, дегенеративные изменения дисков, некоторые виды стенозов, остеоартит, остеофит. По симптомам грудной радикулит крайне схож с другими заболеваниями этого типа:
- сильные боли в грудном отделе, между лопаток, усиливающиеся при физических нагрузках, даже минимальных (кашель, вдох, повороты тела в кровати);
- лёжа на спине с согнутыми в коленях ногами или выбрав другую удобную позу, боль может прекращаться;
- режущая боль, усиливающаяся в ночное время;
- повышение артериального давления;
- влажный кашель, одышка;
- вздутие кишечника, запор, схожие с изжогой боли.
Лечение — физиотерапевтическое в совокупности с лекарственными средствами. В некоторых случаях может понадобиться оперативное вмешательство.
Этот тип радикулита является самым распространённым, признаки радикулита этого типа аналогичны признакам других типов радикулопатии. Боль, может появиться в ягодицах, бёдрах, пояснице, голенях, на тыле стопы, в икроножных мышцах и др.
Артрит, различные виды стенозов, переломы, грыжа диска, дегенеративные изменения позвонков — это далеко не все основные причины возникновения поясничного или пояснично-крестцового радикулита.


Люмбаго — сильная, острая боль в пояснице, которая может быть вызвана физическими нагрузками, провоцируемая резкими колебаниями температуры тела. Перенапряжение мышц поясницы, её грыжа или смещение позвонков является наиболее частой причиной возникновения это вида радикулита. Боль, вызванная приступом, может продолжаться от нескольких минут до нескольких дней.
Ишиас — боли в голени, поверхности бедра, которые способны переходить в стопу. Возможна слабость в мышцах. Ишиас вызывает боль, похожую на удар током, а также жжение, покалывание и онемение, при этом происходить всё может одновременно. Боль может быть как незначительной, так и невероятно сильной, что может серьёзно затруднить движение и поставить под удар сон. Причина этому — травмирование седалищного нерва, который является самым крупным в организме.
Люмбоишиалгия — поясничная боль, имеющая жгучий, ноющий характер и переходящая в одну и обе ноги при ходьбе. Боль постепенно нарастает и не проходит даже в состоянии покоя. При проявлении симптомов рекомендуется сразу же сократить физическую активность до минимума. Лечение люмбоишиалгии протекает достаточно быстро и без проблем, если начать курс терапии своевременно.
Лечение предусматривает приём лекарств, физиотерапевтическое лечение (массаж, направленный на расслабление мышц, электрофорез, иглофлексотерапия, гимнастика и т.д.), лечение при помощи народных средств.
Для молодых людей с плохо развитой мускулатурой и слабыми соединительными тканями, вынужденных поднимать тяжести, радикулит тоже может стать проблемой. Также вызвать радикулит может долгое сидение за компьютером, письменным столом, рулём автомобиля. Межпозвоночные диски слишком полных людей изнашиваются быстрее, поэтому люди с избыточным весом намного больше подвержены заболеваниям опорно-двигательного аппарата.


Помимо всего, имеется множество других факторов риска, которые могут привести к радикулиту конкретно у женщин:
- привычка ходить на каблуках;
- переноска тяжелых сумок;
- беременность и роды, в результате чего какие-то мышцы бездействуют, а какие-то перегружены.
Для предотвращения такой неприятности, как радикулит, необходимо соблюдать несколько простых правил: нужно подвергать себя правильным физическим нагрузкам, использовать для сна только удобную кровать и чаще разминаться, особенно при офисной или стоячей работе. Если же такой недуг заподозрен, то очень важно начать лечение вовремя и не запускать болезнь, ведь это может привести к серьёзным последствиям.
Сразу скажем: это не болезнь, а всего лишь симптом.
Что такое радикулит
Откуда берётся радикулит
Чтобы разобраться, надо вспомнить, как устроен позвоночник Whats to know about radiculopathy? . Он представляет собой набор из 33–34 округлых косточек (позвонков), которые защищают спинной мозг от травм или иных повреждений. От спинного мозга к другим областям тела — тем же рукам, ногам — расходится целая сеть нервов. Часть нерва вблизи спинного мозга и позвонков называется корешком.
- шейный — включает в себя 7 позвонков;
- грудной — 12 позвонков;
- поясничный — 5 позвонков;
- крестцовый (область, соединяющая позвоночник с бёдрами) — 5 позвонков;
- копчиковый — 4–5 позвонков.
Эта система хорошо продумана и отлично работает. Но иногда случается так, что межпозвоночный диск по каким-то причинам начинает выпирать за пределы положенного ему места и давит на расположенный рядом корешок спинномозгового нерва. Это становится причиной воспаления, то есть радикулита.
Впрочем, давить на корешки могут и сами позвоночные кости, если они сместились или видоизменились. Есть и другие варианты.
Что может вызвать радикулит
Вот список Radiculopathy заболеваний и нарушений, которые чаще всего приводят к сдавливанию нервных корешков:
- Грыжа межпозвоночного диска. Это самая популярная причина. Грыжа может появиться из-за физической нагрузки (возможно, вы регулярно поднимаете что-то тяжёлое), травмы или лишнего веса.
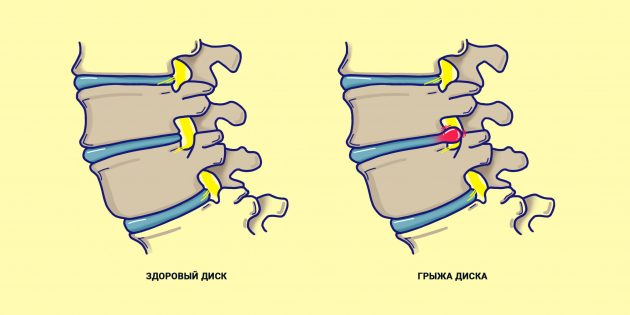
- Сколиоз. При неправильной осанке также могут сдавливаться спинномозговые нервы.
- Дегенеративные изменения межпозвоночного диска (связанные, например, со старением).
- Компрессионный перелом позвоночника.
- Стеноз позвоночника. Так называют болезнь, при которой сужается позвоночный канал — тот самый, где пролегает костный мозг.
- Костные шпоры. Иногда костная ткань позвонков кое-где увеличивается в размерах. Такие шпоры могут сдавливать как спинной мозг, так и корешки спинномозговых нервов.
- Опухоли позвоночника.
- Остеоартрит или артрит позвоночника.
- Утолщение (окостенение) позвоночных связок.
- Диабет. В этом случае воспаление возникает из-за того, что нервные волокна недополучают крови.
- Синдром конского хвоста. Так называют повреждение нервного пучка, отходящего от нижнего отдела спинного мозга.
Как распознать радикулит
Самый очевидный симптом радикулита — острая и быстрая, простреливающая боль в спине. Признаки Radiculopathy, Whats to know about radiculopathy? могут отличаться в зависимости от того, в каком из отделов позвоночника расположен пострадавший нерв.
- Шейная радикулопатия проявляется болью в плече, верхней части спины или руке — неважно, левой или правой. Регулярные слабость, онемение, покалывание в пальцах одной из рук, а также усиливающаяся боль при повороте головы либо наклонах шеи тоже могут быть симптомами радикулита в этой области.
- Грудная радикулопатия встречается редко. Её признаки включают в себя жгучую или стреляющую боль в любом из рёбер, боку или животе, онемение и покалывание в этих областях. Этот вид легко спутать с осложнениями, вызванными опоясывающим лишаем, нарушениями со стороны сердца, желчного пузыря, других органов брюшной полости.
- Поясничная радикулопатия наиболее распространена. Она даёт о себе знать жгучей простреливающей болью в районе поясницы, болью и онемением в нижней части спины, бёдер, ягодиц, ног или ступней. Симптомы обычно усиливаются при длительном сидении или ходьбе.
Радикулит в крестцовом и копчиковом отделах встречается реже всего и в целом похож на поясничный.
Как лечить радикулит
Только вместе с врачом. Начните с визита к терапевту — он выслушает ваши жалобы на боль в спине и конечностях и при необходимости порекомендует узкого специалиста.
Чаще всего, чтобы поставить диагноз, достаточно описания симптомов и физического осмотра. Но иногда нужны рентген и электромиография (тест, выясняющий, как проводят сигналы нервные волокна).
Лечить радикулит врач будет исходя из того, какое именно заболевание или нарушение стало его причиной. Понятно, что назначения при сколиозе, опухоли и диабете отличаются. В некоторых случаях (например, при костных шпорах) не обойтись без хирургического вмешательства.
Но есть и общие рекомендации. Они включают в себя:
- Приём обезболивающих средств или миорелаксантов, чтобы снять боль. При выборе препарата доверьтесь лечащему врачу.
- Снижение веса. Доктор может порекомендовать диету или физическую нагрузку, которые помогут избавиться от лишних килограммов.
- Лечебная физкультура. Её основная цель — укрепить мышцы и не допустить излишней нагрузки на позвоночник. Не забывайте об упражнениях, которые снизят боль в спине.
Читайте также:


