Может ли из за сколиоза быть смещение позвонков
Добро пожаловать в клинику А.Н. Бакланова! Мы предлагаем надёжные и безопасные технологии в лечении позвоночника.
Новости
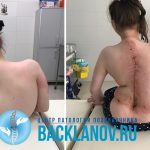
Сколиоз 4 степени – это дополнительные муки к ужасному основному диагнозу СМА
30 Декабрь, 2019
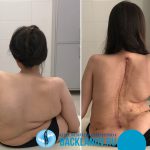

Элина Абдрашитова, 15 лет — спинально-мышечная амиотрофия Верднига-Гофмана
Смещение позвонков (спондилолистез)
Центр нейрохирургии доктора А.Н. Бакланова успешно занимается лечением всех видов заболеваний позвоночника, включая смещение позвонков (спондилолистез). На все ваши вопросы мы ответим по телефону: +7 (499) 746 — 99 — 50. Также вы можете задать вопрос, заполнив форму обращений представленную ниже.
Смещение позвонков (спондилолистез) — это смещение тела позвонка относительно другого с отклонением оси позвоночника. Такое нарушение встречается довольно часто, у людей среднего и пожилого возраста. При смещении наблюдается раздражение нервных корешков, что вызывает боль в спине и скованность. Спондилолистез различается по векторам смещения позвонков. Когда смещение направленно назад – это ретролистез, если позвонок перемещается вперед — ветролистез. Бывают и более сложные деформационные изменения в позвоночном столбе. Несвоевременная диагностика и запоздалое лечение болезни приводит к тяжёлым последствиям.
Почему происходит смещение позвонков?
Провоцирующими смещение факторами могут быть: травмы позвоночника, тяжёлые физические нагрузки, неудачные и резкие повороты телом. Во всех этих ситуациях давление на межпозвоночные диски значительно увеличивается. Как следствие, происходит сужение позвоночного канала и нервные окончания сдавливаются. Чаще всего смещение происходит в поясничном отделе позвоночника.
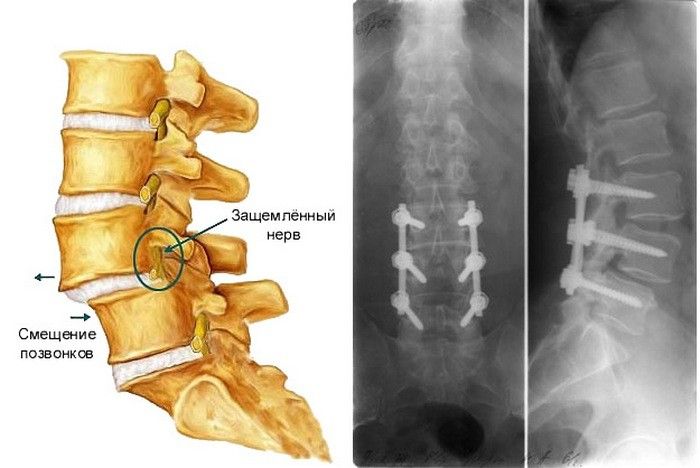
У подростков смещение позвонков возможно из-за слабости мышц спины. Это связано c быстрым ростом костной ткани и слабостью развития мышц в поясничном отделе, а также с недостатком общего физического развития. В пожилом возрасте заболевание является следствием возрастных дегенеративных изменений (остеохондроз).
- физические нагрузки
- врожденные нарушения развития позвоночника
- статическое напряжение
- травмы позвоночника
- осложнения остеохондроза
- искривления позвоночника
- артроз
- слабость мышечного каркаса
- злокачественные новообразования
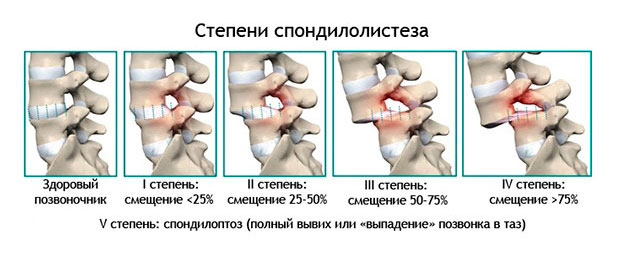
Степени смещения
1-я степень — площадь смещения менее 25%
2-я степень — смещение до 50%
3-я степень — от 50 до 75%
4-я степень — свыше 75%
5-я степень — полное смещение без контакта поверхностей и с выпадением позвонка
1. Появляются боли в поясничной области, обычно усиливаются при наклонах и длительном сидении.
2. Характер боли усиливается при активных движениях и приобретает постоянный характер. Наблюдается более выраженное смещение пятого позвонка.
3. Происходит укорочение туловища и его оседание в таз. Движения в поясничной области ограничены.
4. Грудная клетка и живот вытягиваются вперед, меняется походка.
Стадии и симптомы спондилолистеза:
1. В начальном периоде болезнь часто протекает без симптомов и его можно выявить лишь на рентгеновском снимке. Болевой синдром возникает периодически — при резкой смене положения тела или физических нагрузках.
2. На второй стадии боль носит более длительный характер, возникает сразу после физических нагрузок.
3. Во время третьей стадии недомогание носит ярко выраженный характер. Появляется ощутимая скованность при движении, сильная боль, онемение, возможны нарушения мочеполовой системы. Межпозвонковые диски истончаются, позвоночник начинает оседать, и может появиться защемление корешков нервов.
4. На четвёртой стадии болезнь вносит необратимые изменения в структуру позвоночника. Появляется выраженная слабость мышц, меняется походка, отсутствует возможность самостоятельного передвижения на дальние расстояния, появляется онемение в нижних конечностях, сильные хронические боли в пояснице, возникают судороги. При отсутствии лечения, болезнь быстро прогрессирует, человек может стать инвалидом.
Точный диагноз определяется врачом на основании данных МРТ или рентгеновского снимка, выполненного в двух проекциях и жалоб пациента.
Спондилолистез хорошо поддаётся комплексному консервативному лечению на начальной стадии. Оно обязательно включает в себя упражнения по укреплению мышц и созданию мышечного корсета для позвоночника, а также медикаментозную терапию для восстановления эластичности хрящевой ткани.
Комплексное консервативное лечение:
назначение обезболивающих препаратов, миорелаксантов и спазмалитиков для снятия напряжения в мышцах спины и купирования боли.
- локальные блокады позвоночника в местах смещения позвонков инъекциями гормональных препаратов.
- лечебный массаж (не назначается в период острой боли)
- иглотерапия
- применение хондропротекторов
- физиотерапия (электрофорез, парафин, солевые или радоновые ванны)
- лечебная физкультура
После устранения смещения позвонков, врач может рекомендовать ношение специализированного корсета или пояса для фиксации позвоночника. Это позволит значительно снизить мышечное напряжение и боль.
Лечебная физкультура в помощь!
Подбор комплекса необходимых физических упражнений для пациента со спондилолистезом, осуществляется только специалистом!
Чаще рекомендуются статические упражнения и комплексы, направленные на растяжку сухожилий и мышц.
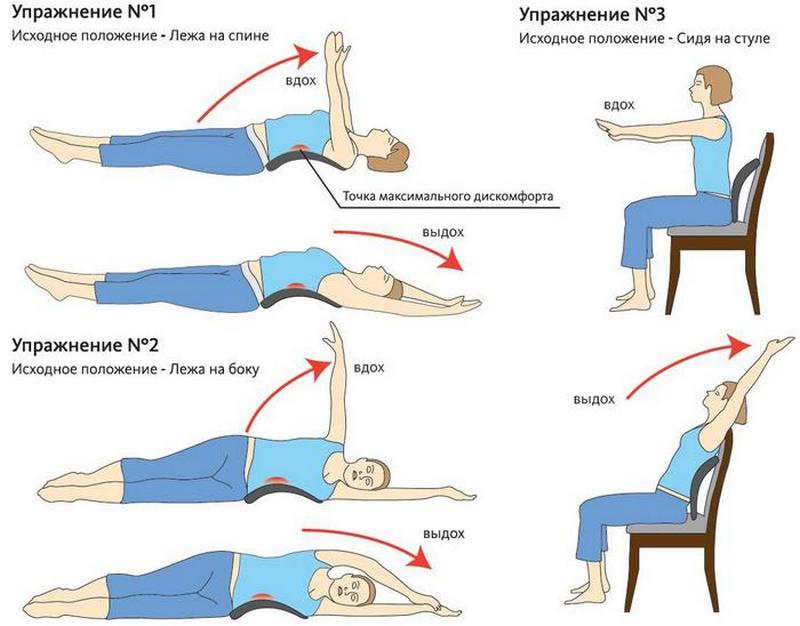
Нельзя:
- Выполнять упражнения при обострении боли
- Заниматься в вертикальном положении.
- Увеличивать наклон туловища более чем на 20 градусов (в этом случае возможно повторное смещение).
Если методы консервативного лечения не привели к ожидаемому результату, врач может рекомендовать оперативное вмешательство. Во избежание операции, при любых подозрениях на смещение позвонков, необходимо срочно обследоваться у специалиста!
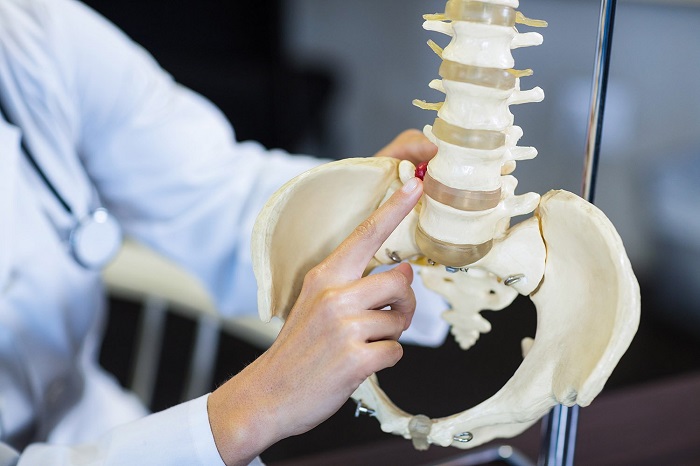
Позвоночный столб – это сложная структура, состоящая из отдельных тел позвонков, соединенных между собой межпозвоночными суставами, короткими и длинными связками. Стабильность позвоночному столбу придают хрящевые межпозвоночные диски и паравертебральные мышцы, обеспечивающие гибкость и подвижность тела человека.
Перед тем, как лечить смещение позвонков, необходимо уточнить этиологию патологического процесса. По какой причине возникла нестабильность их положения и какое заболевание спровоцировало создание таких условий, при которых позвонок может смещаться относительно центральной оси позвоночного столба.
Смещение позвонков – это опасное для здоровья и жизни человека состояние. Дело в том, что каждый позвонок вместе с дугообразными отростками создает овальное отверстие. Все вместе позвонки создают спинномозговой канал. Внутри него располагается спинной мозг. Это основной орган вегетативной нервной системы. С помощью спинного мозга и отходящих от него корешковых нервов происходит управление всеми функциями тела. Это работоспособность сосудистого русла, пищеварение, дыхание, работа сердца и т.д. Поддержка температуры тела, потоотделение, все движения конечностями – это далеко не полный перечень того, за что отвечает вегетативная нервная система. При любом патологическом нарушении в ней возникают серьезные соматические заболевания. Так, большинство случаев развития дискинезии желчевыводящих путей, которая практически всегда приводит к желчнокаменной болезни, связано с патологиями позвоночника на уровне грудопоясничного отдела.
Лечить смещение позвонков в домашних условиях можно разнообразными способами. Распространена практика ношения ортопедических жестких корсетов. Хотелось бы предостеречь вас от их использования. Они создают неблагоприятные условия для работы мышечного каркаса спины, воротниковой зоны и поясницы. Так как основную физическую нагрузку на себя принимает корсет, то мышечный каркас спины не работает. А при отсутствии регулярных сократительных движений мышцы подвергаются дистрофии и атрофии. В результате этого происходит множество патологических изменений в организме человека:
- наблюдается нарушение углеводного обмена веществ, поскольку скелетные мышцы туловища являются мощными депо гликогена – вещества, которое продуцируется клетками печени из избыточного количества поступающих с пищей углеводов;
- происходит снижение диффузного обмена между паравертебральными мышцами и хрящевыми тканями межпозвоночных дисков, в результате чего развивается остеохондроз (дегенеративные дистрофические изменения фиброзного кольца и пульпозного ядра) с последующими осложнениями в виде протрузии, экструзии и грыжи диска;
- снижается кровоток по спинномозговым артериям и может развиваться ишемия в отдельных очагах;
- может развиваться синдром задней позвоночной артерии;
- искривляется позвоночный столб и нарушается осанка;
- разрушаются межпозвоночные суставы (унковертебральный, фасеточный, дугоотросчатый).
Это далеко не полный перечень тех осложнений, которые могут развиваться при ношении ортопедического корсета. Поэтому стоит выбрать другие, боле безопасные и эффективные способы восстановления стабильности положения тел позвонков.
Для того, чтобы понимать процесс терапии, предлагаем разобраться в том, какие именно факторы могут спровоцировать нестабильность положения тел позвонков и их периодическое смещение.
Причины смещения позвонков
Потенциальные причины смещения позвонков относительно центральной оси позвоночного столба можно условно разделить на врожденные и приобретенные. Врожденные факторы негативного влияния – это неполное развитие костной ткани позвоночника, дисплазия хрящевой ткани, нарушение структуры связочного аппарата и т.д.
К приобретенным факторам негативного влияния на стильность положения тел позвонков относятся:
- травматическое воздействия, такие как компрессионные переломы тел позвонков, трещины отростков, растяжения и разрывы связочного и сухожильного волокна, разрывы мышц и т.д.);
- воспалительные процессы, которые приводят к разрушению тканей позвоночного столба (асептический некроз);
- нарушение кальциевого и фосфорного обмена в организме человека, приводящее к развитию остеомаляции или остеопороза (заболевания кишечника, дефицит витамина D, климактерическая менопауза, период беременности и лактации и т.д.);
- дегенеративные дистрофические изменения в хрящевой ткани межпозвоночных дисков, которые приводят к развитию протрузии (снижению их высоты);
- разрешение межпозвоночных суставов (деформирующий остеоартроз фасеточных, дугоотросчатых, унковертебральных сочленений);
- нарушение осанки и искривление позвоночного столба;
- рубцовая деформация окружающих мягких тканей;
- опухолевые процессы и серьезные инфекции, которые могут нарушать структуру тканей.
Существуют факторы риска, при которых высока вероятность развития нестабильности положения тел позвонков. Необходимо для понимания разобраться в строении и физиологии позвоночника. В целом он состоит из тел позвонков, которые не самые главные составные части. Помимо тел позвонков есть дугообразные отростки. Они крепятся к боковым поверхностям тел позвонков. Так формируется спинномозговой канал. Из расположенного в нем спинного мозга отходят корешковые парные нервы. Они отвечают за определённые участки тела и их иннервацию. Для того, чтобы тела позвонков не оказывали компрессионного влияния на корешковые нервы, между ними располагаются хрящевые упругие прокладки – межпозвоночные диски.
Каждый такой диск состоит из плотной оболочки (фиброзного кольца) и внутреннего студенистого тела (пульпозного ядра), которое отвечает за поддержание нормальной высоты и формы диска. При движениях или даже при статичном положении тела на межпозвоночный диск оказывается амортизационная и механическая нагрузка. Он её равномерно распределяет, не допуская при этом сближения тел позвонков.
Также в позвоночном столбе есть связочный аппарат. Это продольные длинные связки, которые начинаются возле затылка и заканчиваются в районе копчика. Они обеспечивают общую стабильность позвоночника как единой структуры. Между соседними телами позвонков находятся короткие поперечные связки. Они отвечают за стабильность положения этих позвонков.
Что происходит в случае снижения высоты межпозвоночного диска (протрузии)? Тела позвонков сближаются и межпозвоночный промежуток уменьшается. Но при этом как продольные, так и поперечные связки сохраняют свою прежнюю длину. Создается возможность свободного смещения позвонков относительно друг друга. При этом периодически возникает стеноз спинномозгового канала и появляются характерные неврологические симптомы.
Как лечить смещение диска позвоночника
О том, как лечить смещение позвоночника, поговорим в этом материале. Но важно понимать, что смещаться со своего физиологического места могут не только позвонки. Также может происходить ротация или торсия межпозвоночных дисков. Они не связаны с телами позвонков связками и сухожилиями. Поэтому при уменьшении их высоты часто происходит частичное выпадение диска в ту или иную сторону. Это связано с тем, что при оказании высокой амортизационной нагрузки на один из секторов межпозвоночного диска, пораженного дегенеративными дистрофическими изменениями может наблюдаться нарушение целостности противоположного сегмента. Часто при такой нагрузке развивается межпозвоночная грыжа.
Перед тем, как лечить смещение диска позвоночника, необходимо поставить его на место. Эта задачи по силам для мануального терапевта или остеопата. Специалист сначала проводит расслабляющий мышцы массаж, затем ставит сместившийся элемент позвоночного столба на его законное место. Следующим шагом будет повышение тонуса определённых мышц каркаса спины для того, чтобы они поддерживали нормальное положение межпозвоночного диска.
Это так называемые меры первой помощи, позволяющие купировать острый болевой синдром, ускоряющие последующий процесс регенерации. Ено останавливаться на этом этапе нельзя. Если не начать проводить лечение остеохондроза или другого заболевания, которое спровоцировало нестабильность позвоночника, то при первой же более или менее заметной физической нагрузке вновь произойдет смещение межпозвоночного диска.
Какой врач лечит смещение позвонков поясничного отдела
Очень часто пациенты не знают о том, какой врач лечит смещение позвонков и обращаются на приём к участковому терапевту. Это оправдано в том случае, если необходим лист временной нетрудоспособности. Участковый терапевт не обладает достаточной профессиональной компетенцией для того, чтобы проводить правильное и безопасное лечение этого состояния. По киническим симптомам он поставит ошибочный диагноз – остеохондроз пояснично-крестцового отдела позвоночника. Если будут присутствовать симптомы стеноза спинномозгового канала, то в диагнозе будет добавлена строка о том, что остеохондроз сопровождается корешковым синдромом или радикулитом. Будет назначено лечение нестероидными противовоспалительными средствами, миорелаксантами и хондропротекторами. Все это может привести к тому, что болевой синдром действительно пройдет. Но разрушение позвоночника продолжится. При еще большем смещении тела позвонка может наступить парализация нижних конечностей. Но даже незначительное постоянное давление на пояснично-крестцовый сегмент спинного мозга провоцирует развитие недержания мочи, нарушения работоспособности кишечника, застой желчи и многие другие неприятные состояния.
Поэтому стоит знать о том, какой врач лечит смещение позвонков поясничного отдела и обращаться исключительно к этому специалисту.
Выше уже упоминалось о том, что вернуть смещенный позвонок или межпозвоночный диск на место может остеопат или мануальный терапевт. Но лучше всего для проведения полноценного лечения обращаться к вертебрологу. Если нет такой возможности, то можно записаться на приём к ортопеду или неврологу.
Перед тем, как лечить смещение позвонков поясничного отдела, необходимо исключить из повседневной жизни все возможные факторы риска. Внимательно прислушивайтесь ко всем рекомендациям лечащего врача. Чем более точно вы будете их соблюдать, тем быстрее наступит полное восстановление позвоночного столба.
Как лечить смещение таза и позвонков копчика
Смещение и перекос костей таза – частая патология. Она обычно сопутствует сколиозу и другим видами искривления позвоночного столба. Также причиной может стать синдром короткой нижней конечности. Перед тем, как лечить смещение таза, нужно обратиться к ортопеду. Этот доктор проведет обследование, выявит причину данной патологии и разработает индивидуальный курс лечения. Чаще всего он включает в себя остеопатию, массаж, кинезиотерапию и лечебную гимнастику.
Чаще всего позвонки самого нижнего отдела позвоночника смещаются в результате травматического воздействия, например, падения. Поэтому, перед тем, как лечить смещение позвонков копчика, необходимо сделать рентгенографический снимок. Он позволит исключить вероятность трещин и переломов костной ткани.
Для лечения целесообразно применять массаж, остеопатию, лазерное воздействие, физиопроцедуры и иглоукалывание. Лечебная физкультура и кинезиотерапия при данной локализации поражения не очень эффективны.
Имеются противопоказания, необходима консультация специалиста.
Регулярно выполняйте эти асаны, и они помогут исправить искривление позвоночника и вернуть красивую осанку.
Сколиоз — это искривление позвоночника в сторону относительно оси. Чтобы исправить это нарушение, нужно создать сильный мышечный корсет, который будет поддерживать позвоночник в правильном положении, и в то же время растянуть зажатые мышцы, развить подвижность тазобедренных суставов. Сделать это помогут физические упражнения. Мы покажем, как выполнять асаны, рекомендуемые Национальным фондом сколиоза США. Они подойдут даже для новичков.
Внимание: если у вас третья или четвёртая степень сколиоза, боли в спине и шее, лучше обратиться к врачу, заниматься с тренером по ЛФК или йоге.
Позы для растяжки мышц

- Встаньте напротив стены, вытяните руки вперёд на уровне плеч и упритесь ладонями в стену.
- Сделайте несколько шагов назад и растяните спину. Ноги держите на ширине бёдер.
- Постепенно, по мере растяжения плеч и задней поверхности бёдер, отходите всё дальше. В идеале руки на стене должны находиться на уровне бёдер, а ваше тело — представлять собой прямой угол.

- Возьмитесь за кухонную раковину, стол или другую поверхность, хорошо зафиксированную и расположенную на уровне бёдер.
- Отойдите назад, держась за раковину. Ноги и спину оставляйте прямыми, почувствуйте вытяжение мышц спины.
- Из этого положения присядьте и наклонитесь к ногами, стараясь сохранить прямую спину. Рёбра лежат на бёдрах.
- Подвиньтесь вперёд на несколько сантиметров, уйдите в глубокое приседание, а затем вернитесь в исходное положение.

- Встаньте на четвереньки, плечи над запястьями, бёдра над коленями.
- Выгните спину в грудном отделе, зафиксируйте на несколько секунд.
- Прогнитесь в обратную сторону и снова зафиксируйте положение на несколько мгновений.
- Выполняйте прогибы медленно и осторожно.
Можете попробовать выполнять эти позы по сегментам. Так вы лучше проработаете жёсткие области спины.
Начинайте выгибать спину с поясницы постепенно, позвонок за позвонком, доходя до грудного отдела и шеи. Когда вся спина будет выгнута дугой, начинайте прогибать её обратно: сначала постепенно прогибается грудной отдел, только потом — поясничный.

- Встаньте на четвереньки, плечи над запястьями, бёдра над коленями.
- Сделайте несколько шагов руками вперёд, опустите живот, как будто хотите коснуться им бёдер, руки выпрямите.
- Коснитесь пола лбом, расслабьте шею. Таз мягко подкручен вверх, чтобы спина оставалась прямой.
- Чтобы хорошо растянуть спину, тяните руки вперёд по полу, а бёдра — назад. Если у вас правый сколиоз, сместите руки вправо.

- Сделайте выпад вперёд правой ногой, левая остаётся сзади на колене.
- Пальцы рук опустите на пол по обе стороны от правой стопы.
- Держите спину прямо, плечи опустите, грудь расправьте, взгляд устремите вперёд и вверх.
- Старайтесь почувствовать напряжение в паху и бедре сзади стоящей ноги.
- Удерживайте позу в течение 30 секунд, смените ногу и повторите.

- Сядьте на пол, правую ногу заведите вперёд и согните в колене, левую отведите назад и постарайтесь выпрямить.
- Оба бедра смотрят вперёд, спина прямая, без прогиба в пояснице.
- Удерживайте корпус, оперевшись на прямые руки, или согните локти и опуститесь на предплечья.
- Сидите в этой позе 30 секунд, а затем смените ногу и повторите.

- Лягте на пол, возьмите в руки обычную ленту или эспандер.
- Поднимите одну ногу, накиньте на стопу ленту и, мягко покачивая, пытайтесь подтянуть ногу ближе к себе, при этом не сгибая колена.
- Растягивайте мышцы в течение 30 секунд, а затем смените ногу и повторите.

- Лягте на спину, руки вытяните в стороны.
- Переместите таз чуть вправо, согните правую ногу в колене и переведите колено влево, стараясь достать им до пола рядом с левым бедром.
- Поверните голову вправо и расслабьтесь.
- Удерживайте позу в течение 30 секунд, а затем смените ногу и повторите.
Упражнения на укрепление мышц

- Лягте на живот, вытяните руки вперёд.
- Одновременно поднимите правую руку и левую ногу.
- Дышите ровно, сохраняйте положение на протяжении пяти дыхательных циклов.
- Повторите упражнение, подняв левую руку и правую ногу.
Есть ещё один вариант этого упражнения:

- Лягте на живот, вытяните руки вперёд.
- Положите ладони на возвышение около 20 сантиметров или, если у вас достаточно мобильности плеч, на сиденье стула.
- Надавливая ладонями на возвышение, поднимите корпус от пола так, чтобы ладони находились на уровне плеч.
- Задержитесь в позе на пять дыхательных циклов и опуститесь вниз.
- Повторите несколько раз.
- Лягте на спину, руки вытяните над головой.
- Поднимите прямые ноги до 90 градусов, задержитесь в этом положении на пять секунд.
- Опустите ноги до 60 градусов и задержитесь в таком положении на пять секунд.
- Опустите ноги до 30 градусов и снова задержитесь на пять секунд или сколько сможете.
- Следите, чтобы поясница не отрывалась от пола. Если вы не можете удерживать её, просто как можно медленнее опускайте ноги вниз без задержек.

Эта поза также помогает укрепить прямую мышцу живота.
- Лягте на спину.
- Оторвите от пола верхнюю часть спины и ноги. Поясница прижата к полу.
- Прямые руки вытяните вдоль корпуса до параллели с полом.
- Пальцы ног находятся на уровне глаз.
- Удерживайте позу в течение 30 секунд.

Одно новое исследование Serial Case Reporting Yoga for Idiopathic and Degenerative Scoliosis подтвердило эффективность боковой планки для исправления сколиоза у подростков и взрослых людей. Доктор Фишман (Dr. Fishman) с коллегами проверяли эффективность боковой планки на 25 участниках — людях от 14 до 85 лет с идиопатическим сколиозом (происхождение которого не выявлено). Сначала исследователи проверили осанку каждого участника с помощью рентгена, а затем объяснили, как выполнять боковую планку, и попросили удерживать позу в течение 10–20 секунд каждый день.
Поскольку сколиоз — асимметричное положение, доктор Фишман приняла решение лечить его асимметрично, попросив пациентов выполнять позу только на более слабую сторону.
В среднем пациенты выполняли боковую планку по 1,5 минуты в день, шесть дней в неделю на протяжении шести месяцев. Среди 19 пациентов, выполнявших позу три раза в неделю, состояние позвоночника улучшилось на 40,9%. У подростков искривление исправилось в среднем на 49,6%, у взрослых — на 38,4%.
Вот как выполнять боковую планку:
- Встаньте в упор лёжа, плечи над запястьями, тело вытянуто в прямую линию.
- Поднимите одну руку от пола, разверните корпус, чтобы грудь смотрела в сторону, а руку вытяните вверх над собой.
- Если у вас искривление позвоночника в правую сторону, выполняйте планку с опорой на правую руку.
- Задержитесь в позе на 10–30 секунд. С каждым днём старайтесь простоять в планке чуть подольше.
Это упражнение помогает расслабиться после небольшой тренировки.
- Лягте на спину, подложите валик из сложенного полотенца под колени и что-нибудь под голову, чтобы шея была в нейтральном положении.
- Закройте глаза и полностью расслабьтесь.
- Дышите глубоко и спокойно, постарайтесь почувствовать, как уходит напряжение из тела.
- Расслабляйтесь на протяжении пяти минут.
- После этого вставайте плавно и осторожно.
Выполняйте эти упражнения три-четыре раза в неделю, и вы улучшите гибкость и осанку.
Сколиоз – патологическое изменение позвоночника в виде его смещения в сторону. Трансформация часто наблюдается у детей школьного возраста. Иногда болезнь долго не удается идентифицировать. Как распознать недуг на каждой стадии развития?

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!

Сколиоз грудного отдела характеризуется смещением позвоночного столба в боковую сторону. Существует 4 степени заболевания (с учетом степени искривления). Развитие патологии происходит, если нарушена осанка. Это распространенное явление среди учеников школы. В большинстве случаев заболевание выявляют на медосмотре. При этом диагностировать патологические изменения куда проще, чем установить причину их происхождения.
- Травмирование грудной клетки;
- Рахит;
- ДЦП;
- Неодинаковая длина ног;
- Врожденные отклонения, связанные со здоровьем мышц, связок;
- Генетическая предрасположенность (родственники со сколиозом);
- Сидячая работа;
- Неравномерное распределение нагрузки на позвоночник (занятие спортом с ассиметричной нагрузкой, ношение тяжелых сумок в одной руке, долгое нахождение в неудобном положении).
Первоначальная стадия развития заболевания не имеет ярко выраженных характерных признаков. У пациента нет каких-либо жалоб. Отклонения от нормы можно обнаружить только при регулярном медицинском осмотре.
Вторая стадии сколиоза сопровождается болезненностью и мышечным напряжением. Происходит патологическое изменение грудного отдела, которое сопровождается болями. В руке (с искривленной стороны) периодически покалывает. При визуальном осмотре врач отмечает нарушенную симметрию ребер, измененный контур плеч. У малышей ассиметричными становятся также ягодичные складки.
На следующей стадии боль дислоцируется в районе сердца, легких, дыхание становится затрудненным. На фоне прогрессирующего заболевания развивается межреберная невралгия. Если ситуацию запустить, внутренние органы могут сместиться и уменьшиться в размере. На третьей и четвертой стадии нарушается работа сердца и легких. Симптомы соответствующие.
Самым простым, но от этого не менее действенным способом диагностики сколиоза является внешний осмотр. Кривизну позвоночного столба можно заметить и невооруженным глазом. А вот градус искривления определяют при помощи рентгенографии.
Первоочередная задача терапии – остановить прогрессирование заболевания, и только после этого – свести к минимуму искривление. Эту проблему решает корсет. Он может быть поддерживающим (уменьшает нагрузку, которая приходится на позвоночник) и корригирующим (ликвидирует деформацию). Изделие подбирается индивидуально в каждом отдельном случае. Период его ношения определяет ортопед.
В некоторых случаях используют реклинаторы – ленты из эластичного материала. Они показаны при небольшом нарушении, потому что не так плотно фиксируют положение позвоночного столба, как корсет.
Еще один метод лечения – массаж – улучшает циркуляцию крови, лимфы, снимает боль, напряжение, восстанавливает мышечную силу. В рамках терапии врачи назначают ЛФК. Цель лечебной физкультуры – укрепить мышцы, вертикально поддерживающие позвоночный столб. В числе физиотерапевтических процедур: теплолечение, ванны с хлоридом и натрием, электростимуляция.
Важной частью лечения сколиоза составляет медикаметозная терапия. Это обезболивающие таблетки, противовоспалительные средства, препараты кальция. Лекарства оказывают временное действие. Они борются с симптомами, но не с причиной заболевания.
Крайней мерой является хирургическое вмешательство. Операция (вживление металлических конструкций) требуется, когда сколиоз неуклонно прогрессирует, а патология затрагивает соседние органы. При этом все остальные методы оказываются неэффективными.
Читайте также:


