Может ли болеть спина при язве желудка и двенадцатиперстной кишки

- Какими критериями характеризуют язвенные боли?
- Другие признаки
- Зависит ли болевой синдром от расположения язвы?
- Как отличить по болям язву желудка и двенадцатиперстной кишки?
- Как проявляются сочетанные и множественные язвы?
- Синдром у пожилых и молодых людей
- Лечение
- Видео по теме
Язвой желудка по наблюдению медиков страдает 1/10 взрослых людей. Заболевание по частоте стоит на втором месте после ишемической болезни сердца. Наиболее часто поражаются мужчины до пятидесятилетнего возраста.
Боли при язве желудка считаются важным диагностическим признаком. Однако статистика предупреждает, что от 25 до 28% случаев протекают атипично. При этом боли совсем отсутствуют или напоминают другие заболевания. Патология выявляется случайно.
Если течение благоприятное, то после обострений (в 3–8 недель) наступает длительная ремиссия до нескольких лет. В этот период пациенты должны соблюдать рекомендации по питанию, регулярно принимать курсы профилактического лечения. При неблагополучии — ожидаются тяжелые осложнения с разрывом стенки желудка (перфорацией) и развитием перитонита, прободением в соседние органы, раковым перерождением.
Какими критериями характеризуют язвенные боли?
Болевой синдром считается наиболее типичным проявлением язвенной болезни желудка и двенадцатиперстной кишки. Симптом вызван непосредственным разъеданием не только слизистой внутренней оболочки, как при воспалении желудка, но и подслизистого, мышечного слоя, где находится достаточно много болевых рецепторов.
Гастрит считается предшественником язвы. Игнорирование своевременного лечения ухудшает состояние органа и пищеварения в целом. Чтобы полностью охарактеризовать какие боли при язве желудка наиболее типичны, следует подробнее остановиться на описании признака.
У 75% пациентов болит живот в эпигастральной зоне и верхней части. В зависимости от конкретного расположения язвы в желудке зона максимальной боли изменяется:
- если поражение касается кардиального и субкардиального отдела — под мечевидным отростком грудины;
- в области тела — левая сторона эпигастрия;
- в пилорическом отделе и двенадцатиперстной кишке — справа в эпигастрии.
В половине случаев пациенты считают болезненность терпимой, в 1/3 случаев — сильной. Более выражена в молодом возрасте и при осложнениях. Снимаются — приемом щелочной минеральной воды, препаратов, подавляющих секрецию желудочного сока (Омез, Фамотидин), противокислотных средств (Гастал, Алмагель).
Имеется четкая связь — с приемом пищи, с временем года (обострения весной и осенью). В зависимости от еды принято делить боли:
Другие признаки
- изжога — беспокоит до 80% больных, появляется спустя полтора-три часа после еды, носит упорный характер, вызвана рефлюксным забросом кислого содержимого в нижнюю часть пищевода;
- отрыжка — имеется у половины пациентов;
- тошнота, рвота — чаще проявляются на высоте болевого приступа, облегчают состояние, поэтому пациенты приучаются вызывать рвоту самостоятельно.
Нарушение стула в виде запоров — возникает на фоне обострения у половины больных. Изменение аппетита — мало выражено, уменьшение съедаемой пищи связано с боязнью болей. Ощущение переполнения или вздутия желудка.
Зависит ли болевой синдром от расположения язвы?
Характер боли зависит от расположения и размера повреждения тканей желудка.
Помещаются сразу под пищеводным сфинктером или не далее 5–6 см в сторону желудка. Особенности:

Составляют максимальную по численности долю. Особенности:
Характеристика: выявляются редко, по характеру болей и симптомам типичных проявлений нет. Важно, что половина случаев протекает с перерождением в злокачественную опухоль, поэтому локализация считается потенциально опасной и требует усиленного контроля (повторные биопсии краев и дна).
Среди других осложнений: частые кровотечения из-за расположения в зоне обильного количества сосудов, перфорация в брюшную полость, пенетрация поджелудочной железы, трансформация в раковую опухоль наблюдается у 8% пациентов.
Как отличить по болям язву желудка и двенадцатиперстной кишки?
Внелуковичное расположение (постбульбарные язвы) находится ближе к переходу в тощую кишку. Составляют до 7% от общего числа гастродуоденальных язв. Для них характерно:
- более позднее развитие;
- интенсивные боли с локализацией справа в подреберье, иррадиация под лопатку, в спину, приступы похожи на желчекаменную и мочекаменную болезнь;
- осложнения в виде воспаления окружающих тканей (перивисцеритов), сужения луковицы, механической желтухи при сдавливании рубцовой тканью и инфильтратом желчного протока.
Язва в двенадцатиперстной кишке отличается более доброкачественным течением, не переходит в рак. При осложнении нет кровотечения, вызывает пенетрацию в печеночно-дуоденальную связку или поджелудочную железу. Стимулирует развитие панкреатита.
Как проявляются сочетанные и множественные язвы?
Сочетанными язвами называется одновременное обнаружение изъязвления в желудке и двенадцатиперстной кишке (выявляются в 5–10% случаев), а множественными — неединичные язвы в одном органе. Считается, что первой поражается двенадцатиперстная кишка. Клинические признаки выражают типичные симптомы.
Когда присоединяется язва желудка, состояние пациента заметно ухудшается:
Как болит язва желудка в зависимости от размеров, выясним на примере признаков гигантских язв. К ним относятся выявленные дефекты в стенке желудка диаметром 20–30 мм. Они чаще локализуются на малой кривизне, реже — в подкардиальной зоне и на большой кривизне.
Болевой синдром интенсивный, исчезает признак периодичности, зависимости от приема пищи. Становятся постоянными, поэтому их необходимо отличать от раковой опухоли. Пациенты быстро худеют.
В клиническом течении значительно чаще появляются кровотечения, прободение в поджелудочную железу, перерождение в злокачественное новообразование.
Синдром у пожилых и молодых людей
Язвенная болезнь в пожилом возрасте может возникнуть впервые после 60 лет или продолжать свое течение с молодости. При этом наблюдаются снижение интенсивности болей, на фоне увеличения размера и глубины язвенного процесса, склонность к кровотечениям, течение болезни вместе с развившимися осложнениями (рубцового сужения привратника, спаек), трансформация в рак.
В подростковом возрасте болевые проявления могут маскироваться, а заболевание протекать атипично. Осложнения бывают редко. Больше пациентов беспокоит склонность к вегетососудистой дистонии, потливость, раздражительность. Обследование подростков комиссией военкомата позволяет выявить и госпитализировать юношей в специализированное отделение.
Атипичными считаются случаи:
Такие формы заболевания впервые проявляются осложнениями, возникшими после язвы: неясным кровотечением, перфорацией, обнаружением стеноза привратника.
Лечение
Лечение язвенной болезни комбинированное и направлено на противодействие механизмам образования язвы, восстановление слизистой оболочки желудка, борьбу с осложнениями. Обезболивание при язве желудка — необходимое условие эффективной терапии. Для этого применяются специальные медикаментозные средства. Но начинаются рекомендации с жестких требований к диете.
Во время обострения используются только жидкие каши на воде, нежирные бульоны с белыми сухариками, можно пить отвар шиповника. Питание проводится малыми порциями по 5–6 раз в день. Чтобы выяснить какие обезболивающие можно эффективно применять в конкретном случае, у пациента изучается кислотность желудочного сока, наличие хеликобактерии в содержимом.
В комбинированную терапию включают:
- антацидные средства, связывающие кислоту (Алмагель, Маалокс), в Алмагель А добавлено обезболивающее средство местного действия — анестезин;
- препараты висмута (Де-Нол, Бисмофальк, Трибимол, Бисмол) используются в борьбе с хеликобактерией;
- холинолитики (Гастроцептин, Атропин, Платифиллин) — снимают импульсацию из пораженной зоны, помогают при болях.
Поскольку острые боли — признак обострения, в этот период врачи не рекомендуют принимать народные средства. Нельзя самостоятельно пытаться вылечиться, назначенные лекарства и растительные отвары могут взаимодействовать и ухудшать эффект.
В период ремиссии наряду с диетой для поддержки заживления язвы применяют настойку прополиса, облепиховое масло, отвар из лекарственного сбора (хвощ полевой, цветы ромашки и календулы, лепестки розы, трава сушеницы, полыни, плоды шиповника, семена укропа). Заваривают травы в термосе на ночь или выдерживают 15 минут на водяной бане. Пить отвар нужно теплым.
Интенсивный болевой синдром на фоне язвенной болезни указывает на неблагополучие, требует подбора оптимальных лекарственных препаратов. Нарушение режима и диеты сводит на нет все лучшие намерения врачей и близких. Поэтому от пациентов требуется волевое решение и серьезное отношение к здоровью.
Боли в спине и заболевания желудочно-кишечного тракта
Пенетрирующая язва желудка
Пенетрирующая язва желудка — довольно распространенное заболевание, особенно у мужчин. Обычно возникает она у людей, постоянно нервничающих, питающихся кое-как, любителей острого и спиртного, кофеманов, курильщиков.
Конечно, физические и эмоциональные перегрузки, неправильный образ жизни, а главное, питание способствуют возникновению этой неприятной болезни, но не обязательно приводят ней. Немалую роль в возникновении этого заболевания играют и наследственные факторы, и строение вашего тела, и длительное употребление некоторых лекарств (глюкокортикоидов, резерпина, ацетилсалициловой кислоты, кофеина), и даже наличие в слизистой желудка спиралевидной бактерии — Helicobacter pylori.
При язвенной болезни желудка частенько болит грудной или поясничный отдел позвоночника. Конечно, основная боль возникает в желудке и только отдает в спину и левую половину грудной клетки.
Обычно боли возникают спустя полчаса — час после еды. через 2–3 часа после еды (поздние боли) и ночью (голодные боли, возникающие с 23 до 3 часов).
Естественно, желудочные боли, отдающие в позвоночник, не являются единственным симптомом заболевания. Рвота кислым, изжога, тошнота, отрыжка, запоры также сопровождают больного.
Не обязательно, но зачастую язвенник при хорошем аппетите начинает худеть, поскольку он старается ограничивать себя в питании, чтобы избежать болей после еды. Межсезонье — самый опасный период для людей, страдающих язвенными заболеваниями. Весна и осень — период обострений боли, после которого наступает временное облегчение — своеобразное затишье.
Боли в спине при язве желудка появляются не сразу. При надавливании слева или справа от позвоночника в области X грудного или I поясничного позвонков возникает резкая боль. Постепенно боли, отдающие в спину становятся тупыми, глубокими, словно опоясывают нижние ребра. Это значит, что заболевание уже развилось, язва проникла за пределы стенок желудка или двенадцатиперстной кишки в поджелудочную железу, малый сальник, печень, желчные пути, то есть произошла пенетрация.
Безусловно, диагноз может поставить только врач в результате осмотра и диагностических исследований. Поэтому, если вас что-то начинает беспокоить, немедленно обращайтесь к специалисту! Не нужно запускать болезнь. Чем быстрее она обнаружится тем проще с ней справиться, победить!
С язвой справиться можно, но нужно постараться. Во-первых, никакого алкоголя и курения, во-вторых, диета, а в-третьих, строгий режим дня, то есть никакого переутомления, ни физического, ни умственного.
Острый холецистит
Острый холецистит — это воспаление желчного пузыря. Обычно оно сочетается с камнями, но может возникать и из-за попадания микробов, в основном грамотрицательных бактерий группы Escherichia coli (кишечная палочка) и грамположительных — Staphylococcus (стафилококки) и Streptococcus (стрептококки).
Острый холецистит начинается резкими болями в правом подреберье. Затем они распространяются на правую подключичную область, плечо, лопатку, поясницу, живот. Иногда боли добираются даже до сердца — тогда может случиться приступ стенокардии. Боли могут преследовать несколько часов, а могут не отпускать и несколько дней. Сопровождают это заболевание тошнота, рвота, не приносящая никакого облегчения, повышенная температура.
Если не предпринимать никаких мер (а это немедленная госпитализация и лечение), то появляются желтушность кожи, напряжение мышц живота, до правого подреберья становится невозможно дотронуться. Общий анализ крови показывает лейкоцитоз, увеличение СОЭ.
Без операции при остром холецистите не обойтись. А при гнойной и гангренозной формах требуется полное удаление желчного пузыря.
Лечение проводится гликозидами, кокарбоксилазой, панангином, эуфиллином и гипотензивными средствами. Иногда назначаются антибиотики широкого спектра действия, но мнения врачей в данном вопросе расходятся. Многие считают, что антибиотики не могут остановить механизм разрушения желчного пузыря, а только притупляют процессы, как бы скрывая клиническую картину тем. что уничтожают некоторые симптомы. А это значит, что можно пропустить момент, необходимый для оперативного вмешательства!
При остром холецистите нужно особенно внимательно относиться к пищеварительной системе. Это значит, что при обострении первые 3 дня можно только пить минеральную воду, некрепкий чай, сладкие соки, разведенные наполовину кипяченой водой, отвар шиповника. Затем можно начинать есть, но только протертую пищу. Рекомендуются слизистые и протертые супы (рисовый, манный, овсяный), протертые каши (рисовая, манная, овсяная), кисели, муссы из сладких фруктов и ягод.
Через 3–4 недели диеты при хорошем состоянии можно не перетирать продукты (кроме жилистого мяса и овощей, богатых клетчаткой, — капусты, моркови, свеклы) и есть тушеное и запеченное (предварительно отваренное). К белому хлебу можно добавить не более 100 г ржаного, сеяного из обойной муки. Это разнообразит питание.
Острый панкреатит
Каждый из органов человека играет свою важную роль. Но хорошее пищеварение и обмен веществ невозможны без отличной работы поджелудочной железы, выделяющей ферменты, которые помогают перевариванию жиров, белков и углеводов.
Если вы постоянно переедаете и неправильно питаетесь (едите много жирной, острой, слишком горячей или слишком холодной пищи), почти забыли о белках, любите выпить, то поджелудочная может воспалиться и перестать нормально работать. А воспаление поджелудочной железы — это и есть острый панкреатит.
Конечно, не всегда только неправильный образ жизни вызывает болезнь. Панкреатит может развиться и на фоне других заболеваний: желчнокаменной болезни, хронического холецистита, сосудистых поражений, язвы, инфекционных заболеваний, отравлений и травм.
Но как связаны боли в спине с таким страшным заболеванием? Дело в том. что оно начинается с сильных опоясывающих болей в верхней части живота, которые отдают в лопатки, левую ключицу, задние отделы левых нижних ребер. Сильные боли — это первый и обязательный спутник острого панкреатита. Длятся они день, два или три, постепенно уменьшаясь, становясь все более тупыми, ноющими.
Правда, боли в области живота и спины — не единственный симптом заболевания. Мучительная повторная рвота, не приносящая облегчения, обязательно присутствует как в начале заболевания, так и при развитии осложнений. Вздутие живота, задержка стула, газы, боли в левом подреберье и подложечной области появляются и не исчезают. Так что если кольнуло, болит, не проходит, да еще и рвет постоянно, не глотайте первые попавшиеся лекарства, а срочно обращайтесь к врачу! Лучше перестраховаться, чем довести себя до тяжелейшего состояния, которое трудно вылечить. А может случиться еще хуже…
При остром панкреатите наблюдается учащение пульса — тахикардия, а вот температура тела обычно нормальная. Повышается она только при развитии нагноений. Анализ крови показывает значительное увеличение гемоглобина (до 140–150 г/л) и эритроцитов, уменьшение СОЭ. Если дело дошло до нагноений, то падает содержание лейкоцитов и лимфоцитов, наблюдается токсическая анемия. Часто повышается сахар в крови (более 5,5 ммоль/л натощак при норме 5.0 ммоль/л).
Острый панкреатит — тяжелое заболевание, поэтому лечится он и консервативными, и хирургическими методами. Если панкреатит диагностирован вовремя, то есть на ранней стадии, лечится он очищением организма от ядов, промыванием кишечника и брюшной полости, очисткой крови. А вот если уже появились гнойники, то необходимо хирургическое вмешательство.
При остром панкреатите применяют препараты, снижающие панкреатическую секрецию (атропин, платифиллин), антиферментные (контрикал, гордокс), тормозящие функцию поджелудочной железы (рибонуклеаза, фторурацил), гормоны пищеварительного тракта (даларгин, соматостатин), антибиотики и др.
Немалую роль в лечении острого панкреатита играет диета. При обнаружении этого заболевания человеку прописывается голод в течение 3–5 суток. При этом разрешается только питье щелочной негазированной минеральной воды. Правда, пить нужно много — не менее 2 л в день.
Спустя 3–5 дней (в зависимости от состояния) к воде можно добавлять немного жидких каш, а на 6-7-й день начать есть слизистые супы, кисели, кефир, йогурт, сухари из пшеничной муки высшего сорта, паровые котлеты из нежирной говядины, курицы, рыбы, картофельное пюре, творожную массу, отвар шиповника, черной смородины, слабый чай. Постепенно можно добавлять белковые омлеты, морковное пюре, протертые яблоки.
В общем, рацион больного должен быть высокобелковым (60 % белков животного происхождения), но низкоуглеводным. Однако средняя калорийность пищи не должна превышать 2500–2700 ккал.
Естественно, жареное, копчености, соления, маринады, консервы, алкоголь запрещены. Надо полностью отказаться от сала, сметаны, сдобного теста, сливок. Еду лучше всего варить или готовить на пару. В первые две недели пищу нельзя солить вообще, а потом (если уже нет сил!) чуточку подсаливать, но не увлекаться!
При легком панкреатите нужно соблюдать диету не менее 3 месяцев, при тяжелом — не менее года. Но в любом случае надо следить за питанием, ни в коем случае не переедать!
Ретроцекальный аппендицит
Аппендицит — это воспаление аппендикса, или червеобразного отростка слепой кишки. Когда аппендикс воспаляется, его просто удаляют. Ранее считалось, что это вообще атавизм, совершенно не нужный человеку. Однако природа не глупа, и ничто в ней не бывает просто так. Теперь ученые выяснили, что аппендикс необходим для защиты организма от инфекций, скорейшего восстановления микрофлоры кишечника после различных сбоев и нормальной работы всей пищеварительной системы.
Считается, что аппендицит возникает потому, что в аппендиксе собирается много микробов, которым нечего обеззараживать, поскольку пища поступает тщательно вымытой. Некоторые же врачи утверждают, что аппендицит имеет инфекционную природу (тут трудно не согласиться, хотя это не опровергает первую версию), что это заболевание цивилизации.
Аппендицит начинается неожиданно: резко прихватывает боль в правой подвздошной области. Боль преследует постоянно, но ее можно терпеть, особенно если у вас высокий болевой порог. Боль может не проходить несколько дней, а может отпустить через несколько часов. Правда, потом она возвращается и усиливается. Появляется тошнота и даже рвота. Однако рвота, в отличие от рвоты при панкреатите, например, не повторяется, если только к воспаленному червеобразному отростку не добавляется воспаление брюшины — перитонит.
При аппендиците бывают и запоры, и понос. Но отличающим признаком все-таки можно считать симптом Щеткина — Блюмберга — резкую болезненность при пальпации правой подвздошной области и напряжение ее мышц. Правда, у больных с ослабленной брюшной стенкой при слабой интоксикации и на поздних стадиях напряжение мышц может и не просматриваться.
При заднем расположении отростка, особенно если он замурован в сращениях позади слепой кишки, симптом Щеткина — Блюмберга частенько отсутствует даже при гнойном течении болезни. Зато налицо симптом Пастернацкого — боли при легком поколачивании в поясничной области.
Вообще ретроцекальный аппендицит протекает своеобразно. Начинается все с разлитой боли в животе, появляется рвота, затем боль отдает в поясничную область, правое бедро, наружные половые органы.
Основную роль в установлении диагноза играет обследование живота, но обязательны и пальпация прямой кишки, и исследование крови на лейкоциты. Конечно, главное — вовремя обнаружить воспалительный процесс и локализовать его. Аппендицит — не такое уже страшное заболевание, но без хирурга не обойтись. Так что при обнаружении малейших симптомов — к врачу! И не нужно ждать участкового. Звоните в скорую.
Если у вас есть подозрения на аппендицит, ни в коем случае не принимайте болеутоляющих (не усложняйте врачу задачу, а то потом сами будете недовольны тем, что доктор быстро не поставил диагноз), ничего не ешьте и не пейте, не грейте больной живот (тепло способствует распространению инфекции, и аппендикс может разорваться). Приложите что-нибудь холодное, лучше всего лед. Даже если вы заметили улучшение — боли вроде бы прошли, не надейтесь, что все само излечится. Не затягивайте с обращением к врачу, чтобы избежать осложнений!
Данный текст является ознакомительным фрагментом.
Язвенная болезнь – одна из самых распространённых патологий желудка и двенадцатиперстной кишки. Заболевание напрямую связано с неправильным питанием, нарушением режима дня, недосыпом и стрессом, воспалительными процессами в организме. На развитие язвенной болезни также может повлиять генетическая предрасположенность.
БОЛЬ КАК ОСНОВНОЙ СИМПТОМ БОЛЕЗНИ
Язвы представляют собой поражение слизистой оболочки желудка и/или двенадцатиперстной кишки. Они могут отличаться по размеру, локализации и глубине, но всегда будут проявляться через боль – это основной симптом болезни.
Неприятные ощущения возникают не только в месте, где находится язва. Боль обычно иррадирует (отдаёт) ещё и в спину, грудину или подреберье. В случае с язвой желудка болезненность чаще возникает в верхней части желудка ближе к грудине, так как именно в этой области поражается слизистая. При наличии язвы в 12-перстной кишке боль может появляться в районе:
- пупка;
- нижней части живота, слева или справа;
- правого или левого подреберья.
КАКИЕ БОЛИ БЫВАЮТ ПРИ ЯЗВЕ
По времени возникновения обычно выделяют:
- ночную боль: характеризуется сильной интенсивностью;
- голодную боль: появляется утром или при длительном перерыве в приёмах пищи. Объясняется спазмами и выбросом большого количества желудочного сока;
- ранняя и поздняя: первая ощущается примерно через полчаса-час после приёма пищи. Ей сопутствует тяжесть в желудке и изжога. Объясняется такая боль воздействием пищи на пораженные участки слизистой. Поздние боли могут появляться через 3-6 часов после последнего приёма еды.
ИНТЕНСИВНОСТЬ БОЛИ
По интенсивности боль при язве желудка и двенадцатиперстной кишки может быть:
- тупой, ноющей;
- резкой и неожиданной, часто по причине спазма;
- кинжальной: боли сильной интенсивности в области живота часто свидетельствуют об осложнении язвы, в том числе открывшемся кровотечении. Если помимо боли наблюдается слабость, повышенная температура, рвота и/или стул с кровью, нужно немедленно обратиться к врачу.
ИНЫЕ ВИДЫ БОЛИ ПРИ ЯЗВЕ
Поражение слизистой желудка или кишечника может также стать причиной:
- мигреней: головные боли часто возникают из-за рвоты или пониженного давления, которые могут говорит об отрывшемся кровотечении;
- боли в спине: спина при язве также может болеть, так как мускулатура желудка резко сокращается и происходит иррадиация в спину;
- боли в области груди появляются, в случае если язва локализована в верхних отделах желудка.
УСИЛЕНИЕ БОЛИ ПРИ ЯЗВЕ
Боль при язве желудка может усиливаться при следующих раздражающих факторах:
- приеме жирной, солёной или острой пищи;
- курении и употребление алкогольных напитков;
- нарушении режима сна, неправильном и нерегулярном питании;
- сильном стрессе;
- физических нагрузках.
ОТСУТСТВИЕ БОЛИ
Отсутствие боли при язвенной болезни может говорить о:
- высоком болевом пороге человека;
- рубцевании язвы за счет естественной регенерации тканей.
УСТРАНЕНИЕ БОЛИ
Болевой синдром при язве желудка и двенадцатиперстной кишки можно купировать при помощи спазмолитиков и противовоспалительных средств. Но глобально это не решит проблему. Если вы подозреваете у себя язвенную болезнь, как можно скорее обратитесь к врачу-гастроэнтерологу. В отсутствие лечения она может трансформироваться в онкологию, которая потребует более серьёзной терапии.
Лечение язвы желудка сводится к специальной диете, приёму гастропротекторов для восстановления и защиты слизистой, спазмолитиков для избавления от боли и антибиотиков для устранения бактерии Helicobacter pylori, которая является основной причиной развития патологии.
Обращение к врачу при первых симптомах язвенной болезни позволяет вовремя диагностировать заболевание, разработать правильную схему лечения и избежать опасных осложнений.
Язва желудка. Это серьезно. Не менее, а точнее более грозно звучат осложнения язвы желудка: раковая опухоль или перфорация (или прободение). Что делать, чтобы вовремя распознать язву и не допустить осложнений? Расскажет терапевт Евгения Анатольевна Кузнецова.
Язва желудка – это прежде всего хроническое заболевание, у которого существуют периоды обострения и ремиссии, основным признаком которого является образование дефекта (язвы) в стенке желудка. Не всегда образование дефекта может быть только в желудке, бывает, что язва желудка сочетается с язвой в двенадцатиперстной кишке. В патологический процесс часто вовлекаются и другие органы и системы пищеварения, что может привести к опасным осложнениям, а иногда и к смерти больного.
В России принято объединять язвенную болезнь желудка и двенадцатиперстной кишки, это связано со схожестью механизмов возникновения.
Главный механизм этой болезни заключается в нарушении равновесия между защитными и агрессивными факторами слизистой желудка и двенадцатиперстной кишки. Далее мы эти факторы разберем.
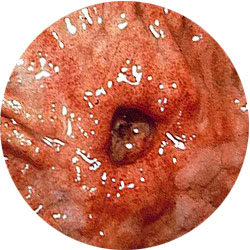
На данном изображении мы видим эндоскопическую картину язвы антрального отдела желудка, фотография получена во время эндоскопического исследования.
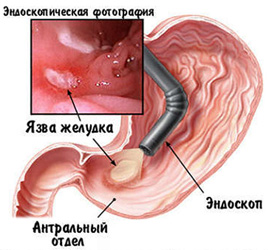
Защитные факторы, стоящие на страже здоровья желудка, это, во-первых, слизь, которая вырабатывается клетками слизистой желудка. Необходимое равновесии поддерживает также нормальное кровообращение. Клетки слизистой желудка и двенадцатиперстной кишки в норме регенирируются очень быстро. Именно эта активная регенерация и защищает слизистую оболочку от поврежений.
Инфицирование бактерией Helicobacterpylori (Hp) также может явиться причиной возникновения язвы желудка и двенадцатиперстной кишки.
Но инфицирование далеко не всегда приводит к заболеванию язвой желудка и двенадцатиперстной кишки (а также гастритом), часто бывает бессимптомное носительство Hp. Причиной того, что заболевают не все носители Hp могут быть: состояние общего и местного иммунитета, а также неспецифические факторы защиты слизистой желудка, такие как секреция бикарбонатов, защитной слизи.
Существуют так называемые факторы риска, которые могут способствовать возникновению заболевания. Факторами риска могут стать:
Но есть и редкие причины, которые могут привести к язвенной болезни желудка и двенадцатиперстной кишки, к ним относят: опухоли желудка и двенадцатиперстной кишки, сахарный диабет,болезнь Крона, инородное тело в желудке, туберкулез, сифилис, ВИЧ-инфекция.
Симптомы язвы желудка и двенадцатиперстной кишки
Какие же симптомы беспокоят пациента при язвенной болезни? Давайте рассмотрим клиническую картину заболевания.
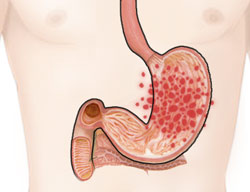
Необходимо отметить, что симптомы появляются во время обострения язвы желудка и двенадцатиперстной кишки, вне обострения чаще всего пациентов ничего не беспокоит. В период обострения в первую очередь появляется боль в верхней части живота, которая отдает в зависимости от локализации язвенного дефекта в левую половину грудной клетки, лопатку, грудной и поясничный отделы позвоночника, левое и правое подреберье, различные отделы живота.
Около 75% пациентов я язвенной болезнью жалуются на боль, 1/3 пациентов испытывает интенсивные боли, а 2/3 – боли незначительной интенсивности.
Боль часто связана с приемом пищи, а время возникновения боли зависит от локализации дефекта. При локализации язвы в верхнем отделе желудка (иначе называемым кардиальным) боль возникает через 1-1,5 часа после еды
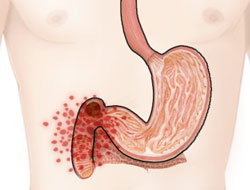
Кроме болей пациента беспокоят изжога, отрыжка кислым, тошнота, рвота на высоте болей, приносящая облегчение, склонность к запорам. Для болезни характерны осенние-весенние обострения.
Язва может привести к таким грозным осложнениям как:
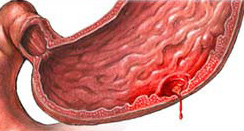
При первых же симптомах, указывающих на возможную язву желудка и/или двенадцатиперстной кишки, необходимо срочное обращение к врачу. А также, если у пациента диагностирован гастрит или гастродуоденит, то стоит своевременно лечить данные заболевания, а также соблюдать диету, необходимую для данных заболеваний.
Диагностика язвенной болезни желудка и двенадцатиперстной кишки
Диагностику пациента с язвенной болезнью необходимо начать со сбора жалоб и истории заболевания, а также необходимо провести физикальное обследования (метод обследования врачом пациента с помощью органов чувств) и дополнительные методы исследования.
Клинический анализ крови часто остается без изменений, но редко наблюдаются понижение гемоглобина, что свидетельствует о явном или скрытом кровотечении, при осложненных формах язвенной болезни могут повышаться лейкоциты и СОЭ.
Проводят также анализ кала на скрытую кровь, он положительный при кровотечении из язвенного дефекта.
Самый важный и информативный из дополнительных методов исследования является гастродуоденоскопия (эндоскопическое исследование желудка и двенадцатиперстной кишки), при данном исследовании в желудок вводится специальный зонд (эндоскоп), с помощью которого врачу удается обнаружить язвенный дефект, установить его глубину, определить локализацию, взять биопсию (забор тканей из измененного участка с диагностической целью).
Также проводят рентгенологическое исследование желудка для выявления язвенной ниши (это язвенный дефект слизистой, в который заходит бариевая взвесь, используемая при рентгенологическом исследовании) (см. рис. 5)
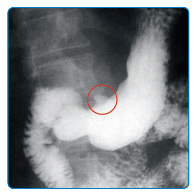
Внутрижелудочная pH-метрия имеет важное диагностическое значение, т.к. позволяет определить показатели желудочной секреции в зависимости от локализации язвы.
И наконец, анализы крови на Helicobacterpylori.
Следует отметить, что может быть бессимптомное носительство Helicobacterрylorі. Только если положительные анализы на Hp сочетаются с клиникой язвенной болезни (или гастрита), а также данными эндоскопического исследования, то Hp требует эрадикации.
Для того, чтобы опрежелить заражение организма Helicobacterрylorі используется метод ПЦР диагностики или же полимеразной цепной реакции. Метод заключается в том, что в забранном материале (биоптате) слизистой желудка и ДПК определяют участки ДНК Helicobacterрylorі .
Метод ИФА диагностики, расшифровывающийся как иммуноферментный анализ крови, также призван помочь с диагностикой. В крови определяют антитела IgA, IgM и IgG (иммуноглобулинов) к Helicobacterрylorі. Если выявляются IgA и IgМ, можно сказать о раннем инфицировании — больной заразился несколько дней назад. Если же есть антитела IgG, то говорят о позднем инфицировании — уже спустя месяц после заражения.
Также хотелось бы сказать о широко используемом дыхательном уреазном тесте на Helicobacterрylorі. Helicobacterрylorі в процессе жизнедеятельности вырабатывает фермент уреазу. Специальный прибор помогает сравнить то, какого уровня газовый состав в исходном состоянии, в нормальном варианте, а также при высокой уреазной активности.
Лечение язвы желудка и двенадцатиперстной кишки
Особое место в лечении язвенной болезни занимает диета.
- Пациентам с язвенной болезнью нужно употреблять отварное мясо, отварную рыбу, супы из протертых круп (геркулес, рис), пищу приготовленную на пару
- Меньше употреблять продукты, способствующие метеоризму – капусту, бобовые, молоко
- Для больных язвенной болезнью необходимо исключить жареные блюда, наваристые мясные и рыбные бульоны, не переедать, есть по 5 – 6 раз в сутки
- Не употреблять продукты, способствующие изжоге: крепкий чай, кофе, шоколад, газированные напитки, алкоголь, лук чеснок, сливочное масло
Лечение направлено на устранение причины, подавление симптомов язвенной болезни и регенерацию в период восстановления.
В период обострения больному необходим постельный режим на 1 — 3 недели, поскольку при таком режиме снижается двигательная активность желудка. Кроме того, язва нередко возникает на фоне стресса, а постельный режим, говоря простым языком, успокаивает нервную систему.
Препараты для лечения язвы желудка назначает компетентный врач. Существуют определенные схемы лечения. Каждому больному требуется индивидуальный подход, поскольку причины язвы у каждого больного разнятся. Внимание, самолечение язвенной болезни не эффективно и опасно.
Применяются местные антациды, снижающие кислотность желудка, вяжущие и обволакивающие препараты, повышающие устойчивость слизистой желудка к агрессивным факторам. Из антацидов предпочтение отдается таким препаратам, как Гевискон и Ренни, которые содержат карботаты в отличие от Альмагеля и Маалокса, содержащих алюминий.
Также для лечения язвенной болезни используют препараты, снижающие кислотность желудочного сока – ингибиторы протонной помпы.
Они делятся на пять поколений.
- Омепразол (Омез)
- Лансопразол (Ланзап),
- Пантопразол (Нольпаза, Зипантол)
- Рабепразол (Париет)
- Эзомепразол (Нексиум)
Блокаторы H2-гистаминовых рецепторов также применяются при язвенной болезни. Вопреки их схожести по звучанию с антигистаминными препаратами, от аллергии они не лечат, а снижают выработку желудочного сока. Это, к примеру, препараты на основе Ранитидина (сам ранитидин сейчас редко используют, он считается устаревшим): Зантак; Ранитал; Гистак; Ново-Ранитидин. Но при этом предпочтение отдается ингибиторам протонной помпы.
Для лечения язвенной болезни, ассоциированной с Helicobacterрylorі, используют антибиотики, чувствительные к данной бактерии.
Через месяц после эрадикации хеликобактерпилори необходимо сдать повторный анализ крови и при необходимости решать вопрос повторной эрадикации, учитывая жалобы пациента.
Для устранения моторных нарушений желудочно-кишечного тракта, которые проявляются симптомами тошноты и рвоты, используют такие препараты как Метоклопрамид (Церукал) и Домперидон (Мотилиум). Однако, препарат Церукал не рекомендуется использовать самостоятельно, т.к. необходимо исключить рвоту инфекционного генеза.
В период восстановления назначают регенерирующие препараты, например, метилурацил.
Диспансерное наблюдение пациентов с язвенной болезнью желудка и двенадцатиперстной кишки
Больные с язвенной болезнью желудка и ДПК обследуются 2 – 3 раза в год, когда обострения случаются часто. Также таких больных регулярно осматривает терапевт или гастроэнтеролог — не меньше 4 раз в год. При стойкой ремиссии, когда симптомы заболевания не проявляются, необходимо 1 раз в год обследоваться и проходить осмотр специалиста.
Читайте также:


