Метипред при спинальных травмах

Метипред – это лекарственное средство из группы глюкокортикостероидов (гормоны коры надпочечников), применяемое в лечении многих заболеваний внутренних органов, в том числе и позвоночного столба. В его состав входит вещество метилпреднизолон. Формы выпуска препарата:
- Таблетки по 4 мг активного вещества в каждой
- Таблетки по 16 мг активного вещества в каждой
- Порошок для приготовления раствора для инъекций – 250 мг в 1 флаконе
Показания к применению Метипреда
Показания к применению Метипреда при заболеваниях позвоночника следующие:
- Отсутствие результата от других медикаментов, применяемых пациентом
- Воспаление спинного мозга и его оболочек
- Отек тканей позвоночника
- Остеохондроз
- Выраженная боль в позвонках, не купируемая или практически не купируемая обезболивающими препаратами
- Болезнь Бехтерева
- Артрит неинфекционного происхождения
- Остеоартроз
- Последствия травмы суставов позвоночника, сухожилий, нервов и спинного мозга
- Радикулит
Противопоказания к применению Метипреда
Метипред противопоказан к применению при следующих состояниях пациента:
- Аллергия на препарат и его составляющие
- Непереносимость лактозы
- Беременность (разрешен в крайнем случае, когда заболевание матери угрожает ее жизни)
- Период лактации
- Туберкулез
- Грибковые заболевания внутренних органов
- Артериальная гипертензия 3 стадии
Принцип действия Метипреда
Препарат имеет несколько действий на позвоночник. Это способность снимать воспалительные процессы, уменьшать болевой синдром, снижать выраженность отека и восстанавливать обменные процессы в тканях. Также Метипред усиливает действия анальгетиков и других средств, применяемых в терапии болезней позвоночника.
Эти действия препарата связаны с его способностью соединяться со специфическими рецепторами, образуя химические комплексы и влияя на работу ряда ферментов и других веществ. Вследствие этого, происходит запуск целого ряда физиологических химических реакций в организме, позволяющих препарату оказывать положительные действия на позвоночник.
Инструкция по применению Метипреда
Таблетки Метипреда принимаются внутрь, запивая достаточным количеством жидкости и не разжевывая. В зависимости от тяжести заболевания и от сопутствующих патологий пациента, Метипред назначают по 8-96 мг в сутки, желательно в первой половине дня. После того, как состояние пациента улучшаться, врач должен подобрать индивидуальную минимальную дозировку препарата, постепенно снижая суточное потребление гормона. Чаще всего достаточно 4-12 мг в день качестве поддерживающей дозы. Длительность курса лечения также индивидуальная и может быть от 1 недели до нескольких месяцев. Отмену препарата необходимо производить постепенно, каждые несколько дней снижая дозировку лекарства.
Препарат можно вводить как внутримышечно, так и внутривенно. Во флакон с порошком непосредственно перед инъекцией добавляется 4 мл воды для инъекций, взбалтывается до полного растворения. Максимальная дозировка препарата при заболеваниях позвоночника составляет 25-30 мг на каждый кг веса пациента. Обычно достаточно 1 флакона в день. Курс лечения составляет от 1 до 7 дней. После чего следует перейти на таблетированные формы препарата, постепенно доходя до минимальной дозировки средства.
Детям назначают Метипред в дозировке 1-2 мг на каждый кг веса пациента. Вводить следует капельно в течение 24 часов. Курс лечения подбирает лечащий врач индивидуально.
Побочные действия Метипреда
При индивидуальной непереносимости Метипред может вызывать ряд побочных эффектов. К ним относятся:
- Надпочечниковая недостаточность
- Патологические переломы позвоночника
- Неврозы
- Желудочные и кишечные кровотечения
- Склонность к депрессии
- Остеопороз
- Судороги
- Слабость в мышцах
- Катаракта
- Язвенная болезнь желудка или кишечника
- Сердечная недостаточность
При возникновении любого из вышеуказанных симптомов необходимо обратиться к лечащему врачу, принять симптоматические препараты, по возможности отменить Метипред или значительно уменьшить его суточную дозировку.
При превышении рекомендуемой дозировки Метипреда данных о возникновении патологической симптоматики не поступало. Однако при возникновении у пациента каких-либо симптомов рекомендуется провести гемодиализ, назначить симптоматические средства и отменить прием препарата.
Особые указания
При беременности на любом сроке препарат можно назначать только в крайних случаях, когда заболевание матери угрожает ее жизни. В тех случаях, если прием Метипреда необходим в период лактации, то от грудного вскармливания ребенка необходимо сразу же отказаться на весь период лечения данным препаратом.
Детям до 16 лет препарат не рекомендован и может быть назначен в крайнем случае, потому что могут возникать задержки роста и развития ребенка.
Алкогольные напитки не влияют на действия Метипреда.
Данная статья "Фармакотерапия при травме спинного мозга" написана в 2017 г.. На основании 85 ссылок авторы обобщили имеющиеся знания о метилпреднизолоне, других стероидах, ганглиозидах, антагонистах опиатов, блокаторах кальциевых каналов, антиоксидантах и свободных радикалах. Хотя некоторые исследования на животных показали потенциальное улучшение при использовании этих препаратов, убедительных доказательств существенного улучшения неврологических функций для введения этих препаратов в рутинную практику получено не было.
Использование высоких доз метилпреднизолона (МП) было рекомендовано после публикации Braken et al. национального исследования острой травмы спинного мозга (NASCIS II и III), включая четыре статьи о 6-ти и 12-ти месячных исследованиях в 1990-1998 гг.
NASCIS II состоял из 24 часовой терапии: 30 мг/кг МП болюсно, плюс 5,4 мг/кг внутривенно в течение следующих 23 часов или 5,4 мг/кг налоксона болюсно и последующая 24-часовая инфузия в дозе 4 мг/кг против плацебо, не позднее 12 часов после травмы. У пациентов, получавших МП в течение 8 часов, неврологический статус был лучше, чем в группе плацебо.
Меньшее восстановление двигательных функций наблюдалось в группе 48ТМ при начале лечения от 3 до 8 часов после травмы, но пациенты группы 48МП показали лучшее восстановление через один год (баллы восстановления 13,7 и 19 соответственно, р=0,053).
Однако как заявили Casha et al. после прочтения опубликованных результатов NASCIS, репутация метилпреднизалона кажется не заслуженной: значимых улучшений функций у пациентов не было описано ни в одном из исследований, а риск смерти от респираторных осложнений был в 6 раз выше в группе 48МП по сравнению с группой 24МП (NB: 6 против 1 из 166 рандомизированных пациентов в группе).
Этот неблагоприятный эффект был упомянут et al., призывавших к осторожности, означающей отказ от ненужного назначения в течение 48 часов в тех случаях, когда есть возможность применения МП в течение 24 часов, т. е. с началом в первые три часа после травмы. МП влияет на перекисное окисление липидов и гидролитическую деструкцию нейронов и микрососудистой мембраны, и его положительный эффект утрачивается после 8 часов, после чего его действие связано с подавлением иммунной активности клеток и доминированием прорастания аксонов.
В 2002 г. 83% канадских спинальных хирургов назначали МП из-за давления коллег или страха перед судебными преследованиями, по сравнению с 17%, считавших, что он действительно эффективен.
Позже Fehlings заявил, что положительный эффект назначения МП скромнее, чем показал анализ испытаний NASCIS. Его критическое резюме NASCIS II включает:
• Общий анализ 487 пациентов
• Положительный эффект при анализе постфактум был у 193 пациентов, получавших лечение МП в течение 8 ч.
• Малый уровень эффективности
• Функциональное значение и влияние на длинные проводящие пути вызывает сомнения.
• Сомнения по поводу влияния МП на заживление ран и сепсис.
Его критика NASCIS III включала:
• Отсутствие группы плацебо.
• Отрицательный результат общего анализа.
• Влияние ограничено при оценке постфактум от 0 до 3 часов и от 3 до 8 часов.
• Умеренное улучшение (р=0,08) по одному из показателей (уход за собой, функция сфинктеров, мобильность, общение, социальное познание) (48 ч метипреднизолона (МП)).
• Повышение случаев развития сепсиса и пневмонии в группе 48 метипреднизолона (МП).
Несмотря на обоснованную критику, следует рассмотреть возможность применения этого препарата, учитывая последствия позвоночно-спинномозговой травмы (ПСМТ) и доказательства положительного эффекта метилпреднизолона. Показаниями к назначению МП являются:
• NASCIS II протокол для острой, непроникающей ПСМТ 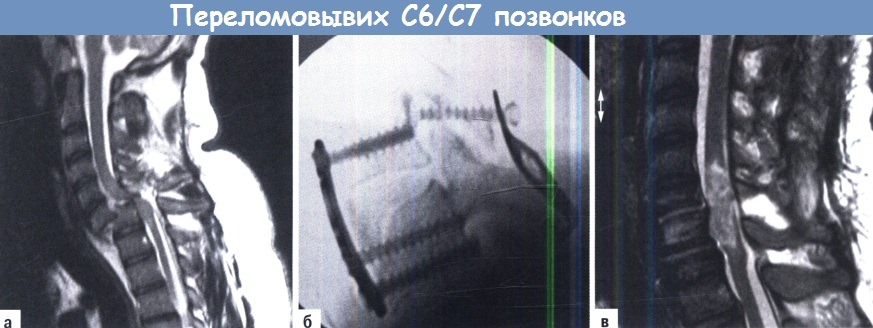
A-В. С6/С7 переломовывих с полным повреждением спинного мозга:
А. МРТ до удаления перелома.
Б. Ситуация после комбинированной процедуры: тракция и задняя редукция с фиксацией крюком Magerl, передняя дискэктомия, трансплантация и фиксация пластиной.
В. Послеоперационная МРТ, Т2-взвешенное изображение в сагиттальной проекции, показывающее степень повреждения спинного мозга.






На сколько я понимаю - философия введения метпреда в данной ситуации (как можно раньше) - минимизировать отек спинного мозга - мост к оперативному вмешательству. Если Вы живете на крайнем Севере или Ваши нейрохирурги из этого региона (здесь уж не географически конечно), то, наверное, целесообразности в метилпреднизолоне нет.
Теоритически Вы можете использовать другой ГКС, однако практически это не возможно - чтобы соблюсти эквивалентную дозу - уверен, что просто нет столько дексаметазона, преднизолона в вашей больнице
Я никогда не понимал тактики нейрохирургов, когда поступала спинальная травма + пневмония (аспирационная) и пациент на декомпрессионную операцию не брался - т.к. у него была пневмония - рекомендовалось лечение последний и через 2 недели (!) операция.
The National Acute Spinal Cord Injury Studies (NASCIS) II and III, a Cochrane review of all randomized clinical trials and other published reports, have verified significant improvement in motor function and sensation in patients with complete or incomplete SCIs who were treated with high doses of methylprednisolone within 8 hours of injury. The NASCIS II study evaluated methylprednisolone administered within 8 hours of injury. The NASCIS III study evaluated methylprednisolone 5.4 mg/kg/h for 24 or 48 hours versus tirilazad 2.5 mg/kg q6h for 48 hours. (Tirilazad is a potent lipid preoxidation inhibitor.) High doses of steroids or tirilazad are thought to minimize the secondary effects of acute SCI. In the NASCIS III trial, all patients (n = 499) received a 30-mg/kg bolus of methylprednisolone intravenously. The study found that in patients treated earlier than 3 hours after injury, the administration of methylprednisolone for 24 hours was best. In patients treated 3-8 hours after injury, the use of methylprednisolone for 48 hours was best. Tirilazad was equivalent to methylprednisolone for 24 hours.Both NASCIS studies evaluated the patients' neurologic status at baseline on enrollment into the study, at 6 weeks, and at 6 months. Absolutely no evidence from these studies suggests that giving the medication earlier (eg, in the first hour) provides more benefit than giving it later (eg, between hours 7 and 8). The authors only concluded that there was a benefit if given within 8 hours of injury following the NASCIS trials.
The use of high-dose methylprednisolone in nonpenetrating acute SCI had become the standard of care in North America. Nesathurai and Shanker revisited these studies and questioned the validity of the results. These authors cited concerns about the statistical analysis, randomization, and clinical endpoints used in the study. Even if the benefits of steroid therapy are valid, the clinical gains are questionable. Other reports have cited flaws in the study designs, trial conduct, and final presentation of the data. The risks of steroid therapy are not inconsequential. An increased incidence of infection and avascular necrosis has been documented.
A number of professional organizations have therefore revised their recommendations pertaining to steroid therapy in SCI. The Canadian Association of Emergency Physicians is no longer recommending high-dose methylprednisolone as the standard of care. The Congress of Neurological Surgeons has stated that steroid therapy "should only be undertaken with the knowledge that the evidence suggesting harmful side effects is more consistent than any suggestion of clinical benefit." The American College of Surgeons has modified their Advanced Trauma Life Support guidelines to state that methylprednisolone is "a recommended treatment" rather than "the recommended treatment."
In a recent survey conducted by Eck and colleagues, 90.5% of spine surgeons surveyed used steroids in SCI, but only 24% believed that they were of any clinical benefit. Note that the authors discovered that approximately 7% of spine surgeons do not recommend or use steroids at all in acute SCI. The authors reported that most centers werefollowing the NASCIS II trial protocol.
Overall the benefit from steroids is considered modest at best, but for patients with complete or incomplete quadriplegia, a small improvement in motor strength in one or more muscles can provide important functional gains.
The administration of steroids remains an institutional and physician preference in spinal cord injury. Nevertheless, the administration of high-dose steroids within 8 hours of injury for all acute SCI patients is practiced by most physicians.
The current recommendation is to treat all SCI patients according to the local/regional protocol. If steroids are recommended, they should be initiated within 8 hours of injury with the following steroid protocol: methylprednisolone 30 mg/kg bolus over 15 minutes and an infusion of methylprednisolone at 5.4 mg/kg/h for 23 hours beginning 45 minutes after the bolus.
Local policy will also determine if the NASCIS II or NASCIS III protocol is to be followed.
Two North American studies have addressed the administration of GM-1 ganglioside following acute SCI. The available medical evidence does not support a significant clinical benefit. It was evaluated as a treatment adjunct after the administration of methylprednisolone.
Активность корикостероидов обычно сравнивается с преднизолоном.
Метилпреднизолон.
По противовоспалительной активности превышает гидрокортизон в 5 раз, практически не обладает минералокортикоидной активностью.
Дексаметазон.
По противовоспалительной активности превышает гидрокортизон в 30 раз, не обладает минералокортикоидной активностью.
Преднизолон.
По сравнению с гидрокортизоном противовоспалительная активность преднизолона в 4 раза больше, минералокортикоидная активность в 0.6 раза меньше.
Триамцинолон.
По противовоспалительной активности в 6 раз активнее гидрокортизона, минералокортикоидная активность практически отсутствует.
Данные по эффективности/неэффективности кортикостероидов при спинальной травме весьма противоречивы. В некоторых странах от него отказались, в некоторых – нет.
Метилпреднизолон приблизительно в два раза активнее обычного преднизолона, т.е доза должна быть увеличена в два раза.






всем спасибо за ответы.

alpeli (5.3.2009, 13:10) писал:
Метилпреднизолон.
По противовоспалительной активности превышает гидрокортизон в 5 раз, практически не обладает минералокортикоидной активностью.
Преднизолон.
По сравнению с гидрокортизоном противовоспалительная активность преднизолона в 4 раза больше, минералокортикоидная активность в 0.6 раза меньше.
получается преднизолон : метилпреднизолон = 1 : 1,25






коллеги, а какова тактика ведения таких больных в вашем стационаре?
что с оперативным лечением такого контингента?

Sergei (5.3.2009, 12:47) писал:
Эквивалентные дозы стероидов
При отсутствии метипреда, тогда уж лучше декс используйте - нет минералокортикоидного эффекта (вам-то нужен только противоотёчный)
Важно ВСЕМ больных с травмой лечить как с потенциально нестабильным шейным отделом, until proven otherwise
Проблемы возникают с больными в коме - когда снимать ошейник? 100%-ного соглашения по этому поводу нет - пример рекомендаций
На этой странице - разные рекомендации по лечению спинальных больных из нашего регионального спинального центра в Salisbury. Кликабельно



Эльдар (5.3.2009, 19:06) писал:
коллеги, а какова тактика ведения таких больных в вашем стационаре?
что с оперативным лечением такого контингента?

Эльдар (5.3.2009, 2:10) писал:

alpeli (5.3.2009, 19:25) писал:
Источник я нашел – одна из наших книг по травме. Но, конечно, это не правильно. Приношу извинения.
За все годы работы только у трех больных со спинальной травмой я назначал высокие дозы стероидов. Впрочем, без видимого эффекта. В настоящее время рутинно назначаем магния сульфат – из серии: вдруг поможет, хуже не будет. В опытах на животных в свое время были получены весьма обнадеживающие результаты.
Но наиболее перспективным в плане фармакопротекции мне представляется назначение достаточно больших доз прогестерона. Но это в будущем – пока такие работы на людях, насколько я знаю, не выполнялись.

zubarew (15.3.2009, 7:06) писал:
И все же, используют его в комплексе с другими препаратами и методиками, которые активно воздействуют на организм. При этом лечебный эффект каждого из них значительно возрастает.
Формы выпуска и состав препарата
Таблетки включают в себя:
- Метилпреднизолон (основное действующее вещество) 16 или 4 мг соответственно;
- Моногидрат лактозы;
- Желатин;
- Тальк;
- Кукурузный крахмал;
- Стеарат магния.

Флакон с порошком для инъекций составляют:
- Метилпреднизолон как основной действующий элемент, который в данном случае используется в виде 331,5 мг или 1326 мг метилпреднизолона натрия сукцината, что соответствует 250 мг или 1000 мг обычного метилпреднизолона;
- Гидрофосфат натрия;
- Дигидрофосфат дигидрат натрия;
- Гидроксид натрия, который необходим для поддержания кислотно-щелочного баланса.
1 мл суспензии для инъекций включает такие составляющие:
- 40 мг ацетата метилпреднизолона;
- Повидон;
- Макрогол 3000;
- Хлорид натрия;
- Полисорбат 80;
- Бензиловый спирт;
- Вода для инъекций.

Воздействие на организм
Употребление пациентом препарата приводит к угнетению синтеза части ферментов и белковых соединений, которые разрушительно влияют на состояние суставов. Он также не дает возможности формироваться цитокинам, что положительно сказывается на состоянии организма, поскольку эти формирования активно участвуют в воспалительных процессах, соответственно, негативно влияют на работу иммунной системы.
Кроме того, метилпреднизолон, будучи основным действующим веществом препарата, имеет и другие эффекты, а именно:
- Активно воздействует на обмен таких веществ, как кальций, углеводы, белки и липидные соединения;
- Продуцирование кортизола эндогенного;
- Снижает выработку организмом адренокортикотропного гормона, который называют также адренокортикотропином (часто название просто сокращают до аббревиатуры АКТГ).

В некоторых случаях данное вещество вызывает такие негативные эффекты:
- Развитие гипергликемии;
- Атрофия коркового вещества надпочечников;
- Провоцирует ослабление мышц;
- Уменьшает плотность кости.
Данные эффекты могут проявляться при нарушении режима употребления лечебного средства (передозировка) или при чрезмерной длительности курса приема лекарства.
Медик, назначающий препарат, должен помнить о том, что минералокортикоидной активности за средством не замечено.
Воздействие на организм таблетированного препарата происходит достаточно быстро. Попав в желудочно-кишечный тракт, лекарство легко абсорбируется, при этом биодоступность действующего ингредиента равно 80%. Наибольшая концентрация в плазме крови активной составляющей лекарства фиксируется примерно в период от 60 до 120 минут после приема медицинского средства.
Противовоспалительное воздействие средства на организм растянуто на 18036 часов, что значительно больше продолжительности воздействия большинства препаратов с похожими параметрами. Выводится препарат из организма естественным путем, образовывая фармакологически неактивные метаболиты. Двадцатая часть вещества выводится из тела почками. Из организма препарат успевает наполовину вывестись на протяжении 2-3 часов.

Показания к использованию
- Болезни ревматической группы;
- Недуги, относящиеся к аутоиммунным;
- Реакции индивидуальной непереносимости тех или иных веществ, к которым относится и анафилактический шок;
- Недуги, поражающие нижние дыхательные пути, в том числе астма;
- Отечность тканей мозга, которая образуется вследствие формирования новообразования или другого воздействия, сопровождаемого повышением давления в области внутренней части черепа;
- Восстановительный период после трансплантации, чтобы избежать возникновения процесса отторжения новоприобретенных тканей;
- При наличии болезни Крона;
- При диагностировании неспецифического язвенного колита;
- При фиксировании наличия рассеянного склероза;
- При наличии заболевания Myasthenia gravis.

Способ применения
Разные формы выпуска препарата требуют и разного подхода к его употреблению.
Таблетку глотают, запивая водой. Дозировку назначает врач, но пить необходимое количество таблеток надо раз в день. Когда нужный эффект достигнут, дозировку снижают постепенно.
Порошок для приготовления инъекционного раствора разбавляют 4 мл воды для инъекций, взбалтывают до растворения твердых частиц, а затем набирают в шприц. Курс полностью контролируется врачом, который и назначает количество используемого за 1 раз лекарства, а также длительность курса.
Депо-суспензия для парентерального применения вводится внутримышечно и внутрисуставно. Ни в коем случае нельзя вводить препарат внутривенно. Использование лекарства для внутримышечных инъекций может быть болезненным в связи с включением в состав бензилового спирта.

Аналоги
К препаратам, имеющим аналогическое воздействие на организм и основные действующие вещества, относятся:
Побочные эффекты
Применение препарата часто приводит к различным побочным эффектам. Они могут проявляться в разных системах организма. В некоторых случаях заметны изменения в работе таких систем:
- ЖКТ;
- ЦНС;
- Опорно-двигательный аппарат;
- Сердечно-сосудистая система;
- Система обмена веществ и эндокринная;
- Кожные покровы;
- Иммунная система;
- Другие.

- Нарушение пищеварения;
- Поверхностные дрожжевые поражения гладкой слизистой поверхности кишечника, называемые кандидозом;
- Появление язвенных образований на слизистых оболочках ЖКТ;
- Тошнота;
- Булимия;
- Панкреатит;
- Очень редко желчный перитонит.

Нарушение работы системы кровеносной системы и органов, вырабатывающих кровь, при побочных действиях средства может привести к:
- Резкому значительному повышению показателей артериального давления;
- Повышение количества белых кровяных телец, которое называют лейкоцитозом;
- Закупорка кровеносного сосуда оторвавшимся от места своего формирования тромба, что приводит к закрытию пути движения крови (называется тромбоэмболией);
- Сердечной недостаточности.

Органы чувств и центральная нервная система тоже могут пострадать от побочных эффектов препарата. Зафиксировано такие виды нарушений:
- Неустойчивость настроения, резкие его перепады от радости к грусти или даже агрессии, что называется эмоциональной лабильностью;
- Нарушения режима дня, которое выражается сменой времени сна и активности человека;
- Нарушения в восприятии человеком окружающего мира и выражении его эмоционального состояния, отношения к окружающим его людям, что называется шизофреническим обострением;
- Глаукома;
- Катаракта;
- Повышение давления в сосудах глазного яблока и дна;
- Истончение склеры и роговицы;
- Изменение в форме и расположении глазного яблока, что приводит к выпучиванию одного или обоих глаз (называется экзофтальмом).

Опорно-двигательная система страдает от побочных эффектов не меньше остальных. Негативное воздействие препарата принимает такие формы:
- Активное развитие остеопороза;
- Изменения в сухожилиях, которые приводят к снижению их эластичности, что часто становится причиной нарушения целостности данных тканей;
- Ярко выраженная слабость мышечных тканей, что может быть диагностировано как проксимальная миопатия.
В такой ситуации ваш лечащий врач может назначить дополнительные препараты, которые относятся к группе биофосфонатов.

В данной группе побочных воздействий на организм фиксируются:
- Задержка натрия и натриевых соединений в организме;
- Нарушение режима выведения из тела влаги;
- Понижение количества наличествующего в крови калия;
- Угнетение системы, которая объединяет в себе гипоталамус, гипофиз и надпочечники, что создает дисбаланс в гормональной системе;
- Снижение активности роста у детей;
- Нарушения менструального цикла, которые могут привести даже к исчезновению месячных, что называется аменореей;
- Активный рост темных, длинных и жестких волос у женщин по типу мужского волосяного покрова, что называется гирсутизмом;
- Повышение уровня сахара в крови, которое называют гипергликемией;
- Изменение массы тела в большую сторону.

- Мелкая сыпь на поверхности дермы;
- Крапивница;
- Ощущение сильного зуда;
- Атрофия некоторых участков кожного покрова;
- Замедление восстановительного процесса и обновления кожи;
- Акне.

- Резкому повышению чувствительности организма на раздражители;
- Угнетению иммунной системы, что приводит к иммунодепрессии (иначе можно назвать иммуносупрессией);
- Изменению реакций тела на пробы, проводимые на коже.

Существует ряд реакций тела на препарат, которые не получится отнести к проблемам лишь одной из систем организма. К таким относят:
- Повышение активности туберкулезной палочки, что может привести к развитию туберкулеза;
- Синдром Кушинга;
- Болевые ощущения и эффект жжения при введении препарата внутримышечно или внутрисуставно;
- Усложнение диагностики начального периода заболевания эндокринной системы, которое образуется при чрезмерном продуцировании паратгормонов из-за гиперплазии паращитовидных желез, которое называется гиперпаратиреозом;
- Возникновение проблем со своевременной диагностикой болезней, которые поражают ЖКТ.

Последствия резкой отмены лекарства
Резкое изменение состава крови, которое происходит при неправильной отмене употребления средства, приводит к:
- Резкому повышению температуры тела;
- Возникновению болевых ощущений в мышцах и суставах, поражающему тело со все большей силой;
- Нарушение работы надпочечников, которая приведет к развитию недостаточности данных органов.
При длительном употреблении
Использование препарата имеет жестко очерченные рамки. Если их не придерживаться, то можно нанести огромный вред своему организму, поскольку результатом станет развитие вторичной недостаточности кортикоадреналового ответа.
Противопоказания
- Есть аллергия на метилпреднизолон;
- Существует индивидуальная непереносимость лактозы;
- Диагностировано острые или хронические заболевания, вызванные бактериями;
- Наличествует активная или латентная форма туберкулеза;
- Не проводилось адекватное исследование организма на наличие вышеперечисленных недугов.

Существует ряд условий, при которых препарат надо назначать с огромной осторожностью, стараясь избегать этого при возможности замены. К таким относится наличие некоторых патологий:
- Артериальная гипертензия;
- Нарушения психического характера;
- Панкреатит;
- Недуги, поражающие ЖКТ, формирующие риск развития кровотечения или нарушения целостности тканей пищеварительной системы;
- Сердечная недостаточность;
- Сахарный диабет;
- Возрастные изменения организма у пожилых людей.
Перед назначением лекарства необходимо изучить не только историю болезни, но и семейный анамнез. Осторожность при выборе препаратов должны вызвать:
- Наличие родственников, пораженных сахарным диабетом;
- Генетическая предрасположенность к глаукоме, остеопорозу, тромбофлебиту и проблемам со свертываемостью крови.
Если у пациента нарушения в работе функционала печени или щитовидная железа вырабатывает недостаточное количество гормонов, то препарат назначается под полную ответственность врача, который обязан держать под контролем таких пациентов.
Препарат при употреблении беременной пациенткой может с легкостью попадать в околоплодные воды и абсорбироваться плодом. Это нередко приводит к нарушениям в формировании органов малыша. Кроме того, активная составляющая средства выделяется из тела вместе с молоком матери, что становится дополнительной опасностью для здоровья грудного ребенка.
В связи с этим, назначать препарат беременным и кормящим матерям рекомендуется исключительно при наличии опасности для жизни, постоянно поддерживая тщательный контроль лечащим врачом.

Взаимодействие с другими препаратами
Кроме того, особенности препарата могут привести к развитию инфекционного недуга в период прохождения прививок.
Стоимость лекарства
Читайте также:


