Мазь от красного пятен на спине
Выявлением причин и лечением красных пятен на спине у мужчины или женщины должен заниматься только врач. Симптом может быть вызван различными опасными заболеваниями, которые при отсутствии соответствующей помощи проводят к негативным последствиям.
Виды, симптомы диагностика
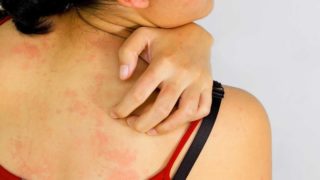
Пятна на спине красного цвета могут появляться в любом возрасте. Они делятся на несколько видов, которые отличаются по форме, размеру, оттенку в зависимости от причинного фактора.
Пятна в области спины могут быть:
- возвышающимися над уровнем кожного покрова или плоскими;
- с сухой или мокнущей поверхностью, гладкой или шершавой;
- припухшими и воспаленными;
- с четкими границами или расплывчатыми;
- с зудом или без него.
Цвет может варьироваться от розоватого до выраженного красного и багрового.
Если на спине появилось красное пятно, как ожог, которое не склонно к распространению, волноваться не стоит. Достаточно понаблюдать за ним на протяжении 2-3 дней. Если присоединяются другие симптомы, например, зуд или шелушение, нужно посетить врача.
Настораживающие симптомы, при наличии которых следует пройти комплексную диагностику:
- выраженный зудящий синдром, который приносит существенный дискомфорт;
- появление шелушащейся поверхности на прыщах;
- жжение, покраснение, повышение местной температуры;
- переход сухих прыщей в мокнущие пупырышки;
- увеличение размера пятен, появление боли, которая усиливается, если надавить на них.
Диагностикой и лечением красных пятен на спине, которые чешутся и шелушатся, занимается дерматолог. В первую очередь проводится внешний осмотр пораженного отдела, выясняют сведения относительно сопутствующих симптомов, которыми дополняется кожная сыпь.
Для подтверждения диагноза назначают лабораторные исследования: изучение соскоба с поверхности пятна, кожные тесты на выявление аллергена. При подозрении на заболевание внутреннего органа проводится инструментальная диагностика (УЗИ, КТ или МРТ, рентген).
Возможные провокаторы
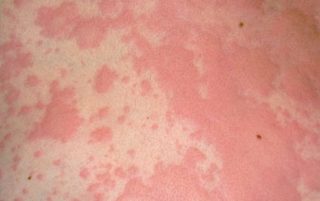
Красные пятна на пояснице у взрослого человека возникают на фоне следующих факторов:
- аллергическая реакция;
- укус насекомого;
- стресс и нарушение психоэмоционального фона;
- инфекционное заболевание кожного покрова;
- паразитарное воздействие;
- нарушение функционирования сердечно-сосудистой системы.
Наиболее безобидная причина появления больших круглых пятен или мелких точек на спине – аллергическая реакция. Сыпь чешется, но не шелушится. Провокаторами выступают продукты питания, особенно цитрусовые, порошок для стирки белья, средства для душа, материал одежды и др.
Одна из форм аллергической реакции – фотодерматит, симптомы которого возникают на фоне повышенной чувствительности кожного покрова к ультрафиолету. Можно заметить появление стойкого покраснения, пятен разного размера, зуда, жжения, волдырей по типу ожога. В некоторых случаях фотодерматит возникает вследствие системной красной волчанки.
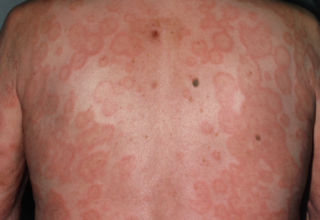
Эритема – покраснения на кожных покровах, которые вызваны расширением капилляров и усилением кровотока. Это происходит на фоне эмоционального напряжения или физической перегрузки, после косметологических процедур, массажа. Активизируется кровоток и после нахождения в бане. Появляются пятна большого размера, которые самостоятельно исчезают, не требуя специфической терапии.
При коревой краснухе тело покрывается мелкой красной сыпью, которая больше локализована на коже спины, бедер, ягодиц, шеи и лица. На вторые сутки пятна постепенно начинают исчезать.
Красноватые мелкие точки возникают при развитии скарлатины. Новообразования имеют размер всего несколько миллиметров. Предшествующими симптомами выступают: боль в горле, тяжесть в паховом отделе и нижней части живота. По окружности бляшек кожный покров немного отекает и воспаляется.
При ветряной оспе прыщи появляются по всему телу. Заболевание имеет инфекционную этиологию и является заразным для окружающих. На начальной стадии мелкие зудящие пятна возникают в одной области туловища, быстро распространяясь на здоровые участки. Со временем они превращаются в водянистые пузырьки, засыхают, образуя корочки.

Еще одно заразное заболевание – стригущий лишай или микроспория. Вызывают его специфические грибки рода Microsporum. На теле появляются круглые бляшки, по центру которых присутствует более светлая область. Наиболее подвержены симптомам конечности и голова.
В периоды максимального ослабления защитной функции организма активизируется герпесвирус, который вызывает розовый лишай Жибера. На пояснице или в других отделах позвоночника и всего туловища появляется ярко-красное пятно диаметром в 3-5 см. В течение первых 7 дней возле первичной бляшки появляются вторичные образования, имеющие меньший размер.
Мокнущий лишай или экзема характеризуется появлением сыпи, имеющей светлый красный оттенок. Присоединяется зуд. Со временем прыщи преобразовываются в водянистые полости, которые после вскрытия оставляют точечные эрозии и шелушащиеся корочки.
Аутоиммунным происхождением характеризуется псориаз. На теле возникают светло-красного оттенка пятнышки, которые имеют гладкую поверхность. Спустя 2-3 дня сыпь становится шелушащейся с серебристо-белой чешуей, сливается, образуя крупные бляшки.
Не редкость – паразитарное поражение организма. Вредители во время своей жизнедеятельности выделяют вредные вещества, на которые организм реагирует симптомами со стороны кожного покрова. На начальном этапе появляются мелкие прыщи, которые зудят и со временем переходят в гнойники.
Лечение и профилактика

При аллергической этиологии кожной сыпи нужно принимать противоаллергические средства в форме таблеток. Местно накладывают мази антигистаминного характера для устранения зуда и гиперемии.
Если развивается экзема или дерматит, назначают применение мазей и кремов из группы противогрибковых, антибактериальных, гормональных. Если наблюдается обильное мокнутие высыпаний, рекомендуется ставить примочки.
При инфекционной этиологии сыпи на кожном покрове используют антибактериальные средства в местной и пероральной форме. Для снятия зудящего синдрома можно обрабатывать пораженные участки настоями и отварами на основе лекарственных трав.
Симптомы со стороны кожных покровов, вызванные нарушением психо-эмоционального состояния, лечат седативными средствами и препаратами, направленными на укрепление центральной нервной системы. Можно принимать настой валерианы, который в готовом виде продается в аптеке.
Для повышения защитных сил организма назначают витаминные комплексы, в составе которых присутствует аскорбиновая кислота, калий, магний, фосфор и другие полезные вещества.
Основа профилактики дерматологических заболеваний грибковой и бактериальной этиологии – соблюдение гигиены. Если ежедневно проводить водные процедуры, большинство патогенных микроорганизмов уходят с кожного покрова, так же удаляются излишки грязи, пыли, секрета сальных и потовых желез, которые провоцируют развитие воспалительных реакций.
Во время принятия ванны в воду рекомендуется добавлять морскую соль, настои и отвары на основе лекарственных трав, отруби, липовый цвет, цветки ромашки, предварительно помещенные в марлевый мешочек.
Нужно придерживаться сбалансированного рациона. Некоторые продукты питания играют непосредственную роль в поддержании здоровья кожных покровов. В первую очередь это жирная рыба, морская капуста, зеленые листовые овощи, орехи, фрукты и овощи, кисломолочная продукция.
Грибок на спине называется микозом. Заболевание характеризуется появлением на кожном покрове зудящих пятен коричневого или красного оттенка. При отсутствии лечения они быстро распространяются, а клиническая картина ухудшается.
- Причины появления
- Провоцирующие факторы
- Пути заражения
- Разновидности грибка на спине
- Как проявляется патология?
- Развитие патологии
- Дополнительная симптоматика
- Как можно помочь?
- Чем лечить грибок на спине?
- Народные средства
- Профилактические мероприятия
- Заключение
Причины появления
Первопричина развития микоза на спине – проникновение в организм возбудителя отрубевидного лишая – гриба рода Малассезия. Патология характеризуется поражением рогового слоя кожного покрова.
Споры присутствуют даже на кожном покрове здорового человека. Микоз развивается только при попадании спор на любой поврежденный участок тела. Читайте также: «Что таят в себе споры плесени: чем опасны, меры профилактики«
Провоцирующие факторы
Грибковое заболевание развивается на фоне:
- ежедневного ношения синтетической одежды;
- инфекционных патологий;
- несоблюдения гигиенических рекомендаций;
- несбалансированного питания;
- аллергии, которая проявляется в виде высыпаний на коже;
- неактивного образа жизни;
- гормонального дисбаланса;
- хронического недосыпания;
- постоянных стрессов.
Пути заражения
Споры попадают в организм на фоне контакта с больным. В зоне риска находятся люди, работающие и проживающие с ним в одном помещении.
Споры могут остаться:
- на гигиенических средствах;
- постельном белье;
- мебели.
В 70% случаев патология передается после посещения бань, саун, бассейна, косметологического кабинета. Если в этих заведениях соблюдаются нормы СанПин, то риск заражения снижается.
Разновидности грибка на спине
Медики выделяют следующие виды грибка:
| Тип | Патология | Описание |
|---|---|---|
| Дерматофиты | Дерматомикозы | Патогенная микрофлора, которая размножается в глубоких слоях кожного покрова. |
| Candida | Кандидозы | Грибки обитают не только на кожном покрове, но и на слизистых, а также на ногтевых пластинах. |
| Pityrosporum orbiculare | Кератомикозы | Грибки проживают в верхних слоях эпидермиса. |
| Плесневелые грибки | Аспергиллезы, онихомикозы. | Грибки поражают верхние слои кожного покрова, проникают в мышцы. |
В 75% случаев выявляются кератомикозы и дерматомикозы.
Поражение плесневелыми грибками встречается в странах СНГ достаточно редко – аспергиллезы и онихомикозы поражают жителей африканского континента.
Как проявляется патология?
Изначально грибок на спине характеризуется появлением белых пятен. Их размер варьируется от 5 мм до нескольких см. Они покрывают спину в хаотическом порядке. В большей степени поражается верхняя часть.
Кожный покров постепенно иссушивается и бледнеет. В районе появления пятен он начинает шелушиться и отслаиваться.
По мере развития заболевания на спине образуются мокнущие красные пятна. Человек жалуется на сильный дискомфорт. При появлении даже незначительных повреждений кожного покрова появляется сильная боль.
Зуд и чувство жжения на спине могут быть как очень сильными, так и незначительными.
Неприятные ощущения усиливаются на фоне:
- попадания на кожу спины воды;
- ношения синтетики;
- использования жесткой мочалки.
При сильном грибковом поражении появляются следующие признаки:
- нарушение сна;
- увеличение общей температуры;
- снижение аппетита;
- головокружение;
- снижение работоспособности.
На фоне присоединения инфекции признаки интоксикации становятся более выраженными.
Как можно помочь?
Лечить грибок на спине врач начинает только после установления диагноза.
Проводятся следующие мероприятия:
- йодная проба;
- визуальный осмотр;
- осмотр под лампой Вуда;
- взятие соскоба.
Применяется комплексная терапия, которая основывается на совмещении нескольких методик. В основе лечения находится применение препаратов – только с их помощью можно уничтожить микоз, который проникает глубоко в структуру клеток эпидермиса.
Чем лечить грибок на спине?
Рекомендовано применение оральных и местных лекарственных средств:
- Фукорцина. Принадлежит к группе антисептических и комбинированных дезинфицирующих средств. Применяется для наружного использования;
- Кетоконазола. Противогрибковое средство. Воздействие — антиандрогенное, противогрибковое, фунгицидное, фунгистатическое;
- Флуконазола. Это мазь от грибка на спине. Обладает противогрибковым эффектом. Оказывает высокоспецифичное воздействие, ингибируя активность ферментов грибов;
- Ламикона. Местный противогрибковый препарат. Тербинафин в соответствующей концентрации оказывает фунгицидное действие относительно дерматофитов, плесневых и некоторых диморфных грибов.
- смеси молодых сосновых шишек и игл. Все компоненты складываются в литровую банку, и заливаются водкой или медицинским спиртом. Средство настаивается 10-14 дней. Затем следует смочить в растворе ватный тампон, и протереть пораженные участки спины;
- чесночного сока с солью. 4 небольших зубчика измельчаются, смешиваются с ½ ч. л. морской соли. Настояв средство 15 минут, нужно отжать сок и смочить в нем кусочек ватки. Обрабатывать спину 3 раза/24 ч.
Народные средства использовать разрешается, но только под строгим контролем врача. Заменять ими лекарственные препараты нельзя.
Профилактические мероприятия
Профилактика появления микоза на спине выглядит так:
Заключение
При появлении небольших белых пятен на спине нужно незамедлительно обращаться к дерматологу.
Если микозом болеет один из членов семьи, необходимо регулярно дезинфицировать помещение.
Понравилась статья? Ставьте лайк ♥, подписывайтесь на наш канал и будете одним из первых узнавать о новых публикациях!
А если есть чем поделиться – оставляйте свои комментарии! Ваше мнение очень важно для нас!
Содержание статьи:

Виды красных пятен
Красные пятна на коже встречаются у людей разных возрастных групп, включая грудничков. Высыпания отличает большое разнообразие. Они обычно различаются не только по размеру и форме, но и оттенку. Все зависит от причины их появления. В любом случае с виду безобидные пятнышки нельзя оставлять без внимания.
Условно красные высыпания на теле можно классифицировать на следующие виды:
- плоские и выпуклые;
- мокнущие и сухие;
- припухшие и воспаленные;
- расплывчатые и имеющие четкие формы;
- гладкие и шероховатые;
- зудящие и не приносящие дискомфорт;
- багровые или красноватые.

Локализация красных пятен тоже разнообразна. Чаще всего они появляются на руках и ногах, спине, шее, груди и лице, реже на гениталиях. По местоположению пятен и их внешнему виду специалист может понять, симптомом какого именно недуга они являются.
Причины красных высыпаний
Появление красных пятен на коже заставляет паниковать многих. И не зря, ведь они являются симптомом многих заболеваний. Одни из них не представляют угрозы, а другие могут стать причиной серьезного сбоя в организме, если затянуть с лечением. Чаще всего красные пятна говорят о развитии кожных или инфекционных болезней, реже – о патологии психического характера.
Выделяют несколько факторов, способных спровоцировать возникновение высыпаний на коже:
- аллергические реакции;
- инфекционные болезни;
- патологии сердца и сосудов;
- дерматологические заболевания;
- аутоиммунные нарушения;
- паразитарные и бактериальные инфекции;
- частые стрессы;
- волнение;
- укусы насекомых.
В ряде случаев красные пятна являются следствием неправильного питания.
Когда идти к врачу
При наличии сильных высыпаний не рекомендуется затягивать поход к специалисту. Их игнорирование способно усугубить болезнь или привести к распространению процесса, если имеет место быть серьезная патология.
При возникновении единичных маленьких пятен можно повременить с визитом к врачу. Дерматологи рекомендуют сначала понаблюдать за подобными высыпаниями. При отсутствии тенденции к исчезновению в течение двух-трех дней, тем более при изменении их вида, консультация специалиста обязательна.
Незамедлительно посетить врача необходимо при наличии следующих симптомов:
- сильный зуд в области очагов поражения;
- шелушение на поверхности пятен;
- мокнутие;
- стремительное увеличение размеров;
- болевые ощущения при надавливании и пальпации;
- отечность;
- воспалительный процесс.
Диагностика
При каких болезнях чаще всего появляются красные пятна
Чаще всего красные пятна выступают в качестве внешнего проявления именно аллергии. У высыпаний бывает разный размер и форма. Часто их сопровождает отечность и зуд. Возможно появление общего недомогания в виде слабости и озноба. Часто аллергические высыпания наблюдаются у маленьких детей. Пятна появляются после употребления определенных продуктов или лекарств, использования косметических средств. Иногда высыпания могут спровоцировать низкие температуры. В этом случае речь идет о так называемой холодовой аллергии.
Для эритемы характерно покраснение участков кожи, которое появляется после расширения капиллярной сетки и активизации кровообращения. Часто это своеобразный ответ кожи на эмоциональное волнение или физические перегрузки. Эритема наблюдается после некоторых косметологических процедур, например масок и массажа. В этом случае красные пятна имеют относительно большие размеры, но они быстро проходят и не требуют лечения.
Однако появление стойкой эритемы лица должно насторожить. Для нее характерны пятна, напоминающие кровоподтеки или синяки. Стойкая эритема способна привести к осложнению в виде розацеа, поэтому рекомендуется обратиться к дерматологу.
Одним из ее первых симптомов является как раз красная мелкопятнистая сыпь по всему телу с максимальной локализацией на спине, ягодицах, шее и лице. На второй день количество пятен обычно сокращается. Спустя трое суток они полностью пропадают, не оставляя следов.
Эту инфекционную патологию сопровождают мелкие красные пятнышки размером 1-2 мм. Они появляются после возникновения боли в горле и обычно локализуются в паховой области и нижней части живота. Из-за густо расположенных пятен кожа производит впечатление покрасневшей и воспаленной.
Заболевание также известно как розеола шелушащаяся. Чаще возникает весной и осенью, когда организм обычно ослаблен. Для патологии характерны розовые, малиновые и красные пятна около 3–5 см в диаметре. Внешне они напоминают бляшки. Обычно в течение недели возле первого пятна появляются другие меньшего размера. Причины лишая Жибера связаны со снижением иммунитета и активностью семейством герпесвирусов в организме.
В народе ее называют мокнущим лишаем. На начальном этапе характеризуется возникновением высыпаний светло-красного цвета, которые могут чесаться. Позже образуются мокнущие пузырьки, похожие на капли росы. Они быстро вскрываются с образованием точечных эрозий, сменяясь сильным шелушением и корочками.
Паразиты в процессе своей жизнедеятельности в организме человека выделяют токсичные вещества, на которые реагирует кожа в виде красных пятен. Их вид может различаться в зависимости от степени интоксикации. На начальной стадии глистной инвазии наблюдаются мелкие высыпания, сопровождающиеся сильным зудом. Позже пятна превращаются в гнойные фурункулы.
Считается одним из распространенных дерматологических заболеваний. Псориаз имеет аутоиммунное происхождение. На его фоне появляются мелкие бледно-красные узелковые пятна с гладкой глянцевой поверхностью. Через несколько дней высыпания покрываются серебристо-белыми чешуйками. Вскоре происходит их рост и слияние в бляшки различного размера.
Как лечить красные пятна
Лечение зависит исключительно от причины появления высыпаний, поэтому оно будет эффективным только в случае грамотного и своевременного диагностирования, что практически нереально без помощи медика. Самолечение способно усугубить ситуацию, сделав течение болезни хроническим.
Дозировку и кратность приема лекарственных средств должен определять врач.

Зачастую аллергодерматозы связаны с нарушениями функций ЖКТ, болезнями желчного пузыря и печени. В этих случаях выписывают лекарства, улучшающие работу органов пищеварения, в том числе содержащие лакто- и бифидобактерии. Возможен прием внутрь фитотерапевтических средств – травяных сборов, состоящих на основе цветков ромашки, плодов шиповника, кукурузных рылец.
Розовый лишай требует достаточно длительной терапии. Однако его лечение до сих пор вызывает много споров. Одни врачи полагают, что лишай Жибера проходит самостоятельно, когда укрепляется иммунитет. Другие считают верным решением оказать медикаментозную помощь организму, чтобы заболевание не затянулось на 3-6 месяцев. В этом случае в схему лечения входят антибиотики, противовирусные и антигистаминные препараты, гормональные мази с противовоспалительным действием.
Во время терапии ограничивают водные процедуры, поскольку они могут привести к рассеиванию лишайных пятен по всему телу. Этому способствует применение гелей и мыла, которые сильно сушат кожу. Особенно опасно при розовом лишае лежать в горячей ванне, париться в бане, пребывать на открытом солнце и посещать бассейн. При необходимости допустимо принимать душ.
Пятна на коже – это распространенный дефект, заставляющий обращаться к косметологам. Иногда же они имеют совсем иное происхождение и требуют повышенного внимания. Почему возникают пятна на спине и как от них избавиться – это актуальные вопросы, требующие рассмотрения.
Что это и почему появились?

Ограниченные участки, имеющие отличную от окружающей кожи окраску и не возвышающиеся над ней, носят название пятен. Это, пожалуй, наиболее распространенный первичный элемент сыпи в дерматологии. На спине они появляются при многих состояниях – как банальных, так и достаточно серьезных:
- Лентиго.
- Отрубевидный лишай.
- Псориаз.
- Пигментные невусы.
- Меланома.
Безусловно, есть и другие причины пятен на теле – инфекционные заболевания (краснуха, сифилис), аллергические реакции, геморрагические диатезы, предраковые состояния (пигментная ксеродерма) и пр. Более темные участки могут появиться при гормональных изменениях в организме (пубертатный возраст, беременность), приеме некоторых препаратов, а иногда обусловлены генетически.
Список вероятных причин пятен на спине может быть довольно длинным, и для каждого состояния врач оценивает риск возникновения.
Как проявляются на коже?
Изменения на коже спины самому заметить не удается – пятна могут быть выявлены лишь при осмотре другого человека. Проводя обследование, врач обращает внимание на морфологические признаки и другие симптомы, позволяющие поставить диагноз.
Пигментные пятна от воздействия солнечного излучения встречаются у многих людей со светлой кожей – весной и летом, когда поток ультрафиолета максимален. Они не являются заболеванием, а лишь индивидуальной особенностью. Веснушки редко появляются лишь на спине, обычно в процесс вовлекаются также лицо и кисти рук. Эти небольшие пятнышки не приносят никакого дискомфорта, однако при большой плотности расположения создают неприятности эстетического характера.
Но есть и другое состояние, возникновение которого связано с ультрафиолетом – это лентиго. Оно сопровождается образованием бурых пятен, несколько возвышающихся над поверхностью кожи, как зерна чечевицы. На очагах обнаруживаются признаки повышенного ороговения (гиперкератоза). Наибольшая опасность лентиго – это риск его злокачественной трансформации.

Кожа спины является излюбленной локализацией пятен при отрубевидном (разноцветном) лишае – грибковом заболевании, поражающем роговой слой эпителия. Они имеют желто-коричнево-розовую окраску, постепенно увеличиваются в размерах, принимая фестончатые очертания. Со временем пятна становятся темно-бурыми, сопровождаются муковидным шелушением и проявляют склонность к слиянию. Обычно они не приносят субъективного дискомфорта, но иногда все же чешутся.
Кроме спины, разноцветным лишаем поражаются и другие участки тела: грудь, шея, живот, боковые поверхности туловища, плечи. Болезнь имеет длительное течение с рецидивами. Под влиянием солнечного излучения может произойти регресс симптоматики, но участки, где были пятна, не загорают, оставаясь белыми (псевдолейкодерма).
Пятна при отрубевидном лишае могут иметь различную окраску – от розовой до коричневой. А после исчезновения высыпаний эти участки становятся невосприимчивы к ультрафиолету.
Пятна розово-красного цвета, несколько возвышающиеся над здоровой кожей, могут возникнуть на спине при псориазе. Они покрываются мелкими чешуйками, что придает им блеск и сероватый оттенок. Сначала очаги имеют небольшие размеры, но со временем растут и сливаются между собой в бляшки. В клинической диагностике важное место занимают следующие симптомы (феномены):
- Стеаринового пятна.
- Терминальной пленки.
- Кровяной росы.
Они возникают последовательно при поскабливании воспаленных участков: сначала множество чешуек, после их удаления становится видна блестящая поверхность, а далее – капиллярное кровотечение. Высыпания при псориазе сопровождаются зудом и чувством стягивания кожи.

Частая причина темных пятен – это пигментные невусы. Они бывают плоскими или выступают над поверхностью, покрываются волосами или имеют ровную поверхность. Окраска и структура родинок равномерная, они растут медленно, не причиняя никакого дискомфорта. Исключение составляют расположенные в местах, подверженных частому травмированию.
Пигментные невусы представляют собой доброкачественные образования, однако при сочетании с другими факторами риска (ультрафиолетовое облучение, солнечные ожоги, возраст старше 50 лет, наследственность) они могут трансформироваться в агрессивную опухоль – меланому. Подозрение на злокачественный процесс возникает при наличии следующих изменений в морфологии родинок:
- Неравномерность окраски.
- Неровные очертания.
- Выпадение волос.
- Быстрый рост.
- Чувство зуда.
- Изъязвление.
- Кровотечение.
Пигментные невусы подлежат постоянному контролю, но при локализации на спине это сделать крайне сложно. Поэтому, зная о факторах риска меланомы, следует обращаться к врачу для профилактических осмотров.
Наибольшая опасность, с которой можно столкнуться при появлении темного пятна на спине – это риск перерождения невуса в меланому.
Чем подтвердить причину?
Чтобы понять источник пятен на коже, придется пройти обследование. Диагностическая программа формируется врачом, исходя из результатов клинического осмотра и может включать следующие мероприятия:
- Йодная проба (Бальцера).
- Дерматоскопия.
- Соскоб с кожи (цитология, посев).
При подозрении на меланому наиболее информативным исследованием будет гистологическое исследование, проводимое интраоперационно, т. е. во время удаления всей опухоли. Любая биопсия в подобной ситуации противопоказана ввиду риска метастазирования.
Как избавиться от пигментации на теле?
Устранением пятен на спине должен заниматься специалист. В зависимости от причины кожных изменений, устранить дефект помогут косметолог, дерматолог или хирург-онколог. Поэтому тактика определяется в индивидуальном порядке.
Лечение медикаментами в основном показано при патологических состояниях воспалительного характера, протекающих с вовлечением инфекционных или аллергических механизмов. Отрубевидный лишай, например, лечат противогрибковыми и антимикробными средствами (бензил-бензоат, тербинафин), а пациентам с псориазом назначают наружную терапию кератолитиками (салициловая кислота), кортикостероидами (беклометазон, гидрокортизон). В качестве системной коррекции при зуде используют антигистаминные и десенсибилизирующие препараты.
Косметологи в салонах предлагают широкий спектр услуг по коррекции различных эстетических недостатков, включая пигментацию. Чтобы избавиться от пятен на спине, рекомендуют пройти курс следующих процедур:
- Химический пилинг.
- Лазерный термолиз.
- Фототерапия.
- Микродермабразия.
- Мезотерапия.
Кроме указанных методик, существуют и профессиональные средства с отбеливающим эффектом, действие которых основано на отшелушивании, разрушении меланина или угнетении его синтеза в клетках. К подобным веществам относят органические кислоты, гидрохинон, арбутин, витамин C, некоторые растительные экстракты и минералы.
Отбеливающие процедуры в салоне с опытными специалистами и качественным оборудованием – это залог профессионального подхода к решению проблемы пигментных пятен на спине.

Если пятна носят безобидный характер и являются лишь косметическим дефектом, их устранением можно заняться и в домашних условиях. В народных рецептах красоты богато отбеливающие средства представлены достаточно широко:
- Настой петрушки (2 пучка на стакан кипятка) – протирать кожу дважды в день.
- Соки огурца, лимона, грейпфрута – используются аналогично.
- Маска из листьев (20 шт. на 200 мл кипятка) и сока (1 ст. л.) черной смородины – увлажнить марлевую салфетку и оставить на 30 минут.
- Лосьон из 3% перекиси водорода и лимонного сока (2:1) – смочить бинт и приложить к пятну на 7 минут.
- Маска из дрожжей (40 г), лимонного сока (1 ч. л.), молока (1 ст. л.) – нанести на 20 минут.
- Простокваша или кефир – нанести на 20–30 минут, смыть лимонным соком.
Для обработки спины лучше подойдут осветляющие средства в жидком виде или кремообразные – их легче наносить и затем смывать. Но для проведения процедуры придется попросить помощи близких.
Иногда за пятнами скрываются серьезные состояния, требующие радикального лечения. Родинки, подверженные постоянному травмированию, подлежат хирургическому удалению. Операция – это безусловная необходимость при меланоме, когда проводят широкое иссечение опухоли, а при региональных метастазах удаляют и близлежащие лимфоузлы. Дополнительно онкологию лечат с помощью облучения, химио-, иммуно- и биотерапии, что позволяет улучшить итоговый прогноз.
Пятна на спине становятся не только косметической, но и медицинской проблемой. Они носят безобидный или достаточно серьезный характер, а потому требуют внимательного отношения. Только установив причину изменений на коже, удастся провести эффективную коррекцию дефекта.
Читайте также:


