Мануальная терапия при радикулите поясничного отдела


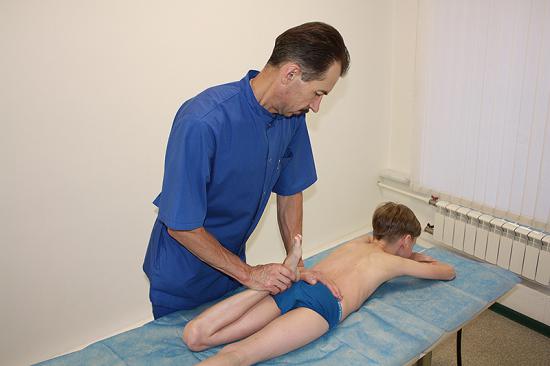

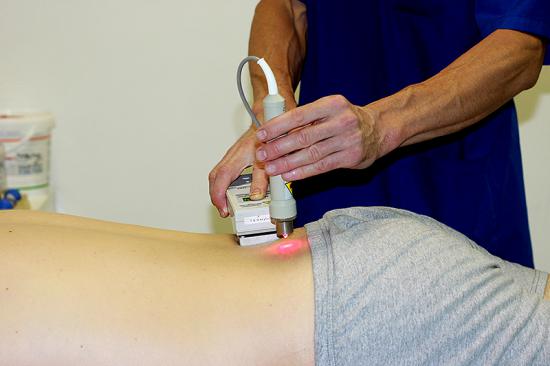
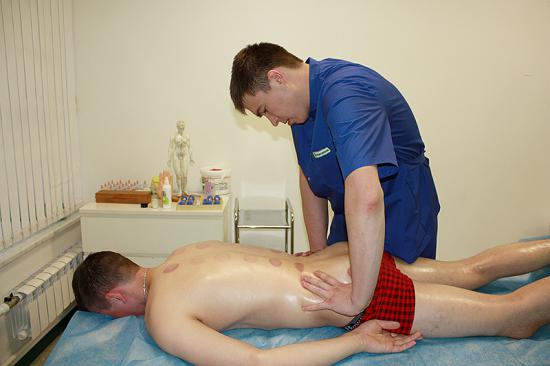
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Большинство пациентов с жалобами на боли в области поясницы и крестца имеют хронические деструктивные спондилёзные изменения. В основе этого лежит дистрофия хрящевой ткани межпозвоночных дисков, на фоне которой развивается дегенерация костной ткани. Нарушается физиология позвоночного столба, на который ложиться вся физическая нагрузка от массы тела и динамического напряжения во время движений. Все это сопряжено с нарушением анатомического положения корешков спинного мозга, которые отвечают за иннервацию органов малого таза и нижних конечностей.
Встречается пояснично-крестцовый радикулит у пациентов, которые ведут малоподвижный образ жизни и заняты в профессиях, связанных с длительным сидением. Другими провокационными причинами могут быть:
- избыточная масса тела;
- слабость мышечного каркаса позвоночного столба;
- нарушение осанки;
- плоскостопие и косолапость (даже в небольшой степени);
- отсутствие регулярных физических нагрузок;
- курение (провоцирует сужение каналов, в которых проходят корешки спинного мозга);
- нарушение рациона питания, в котором отсутствуют жирные кислоты, понижено содержание животных и растительных белков;
- возраст старше 30 лет.
Также пояснично-крестцовый радикулит может развиваться на фоне травмы этого отдела позвоночника, поражения тканей вирусами и бактериями, туберкулезом и ростом опухолевых новообразований.
Симптомы пояснично-крестцового радикулита
Пояснично-крестцовый радикулит симптомы дает внезапно на фоне относительного благополучия. Это может быть последствием стрессовой ситуации, переохлаждения организма или тяжелой физической работы с нагрузкой на поясничный отдел позвоночника. Не редко признаки радикулопатии возникают в продромальном периоде простудного вирусного заболевания. Заболевание носит хронический характер с периодами обострений и ремиссий (отсутствие выраженного болевого синдрома). С течением времени острота болевых ощущений только усиливается по причине прогрессирования деструктивных изменений в позвоночном столбе.
Наиболее тяжелым состоянием является ущемление так называемого "конского хвоста", который иннервирует и регулирует работу толстого кишечника, мочевого пузыря и других органов полости малого таза. Это состояние характеризуется нарушением функции мочеиспускания, дефекации. Возникают упорные запоры, задержка мочи. Показана экстренная хирургическая операция. Но не стоит торопиться на операционный стол. Возможно мануальное воздействие с целью устранения компрессии нервного волокна. Может использоваться тракционная терапия, лечебный массаж и стимуляция акупунктурных точек.
Отличительная особенность пояснично-крестцового радикулита заключается в преимущественном поражении одной ноги. Изначально боль локализуется в нижнем отделе поясницы. Затем боль распространяется по задней поверхности нижней конечности. Носит характер стреляющей, тянущей или жгучей. В запущенных случаях развивается отсутствие рефлекса в области ахиллова сухожилия.
При поражении нескольких корешков спинного мозга клиническая картина может быть более разнообразной, в зависимости от того, какой участок пояснично-крестцового отдела позвоночника пострадал.
В среднем болевой синдром устойчиво держится на протяжении 15 - 20 дней. Стандартными методами лечения удается снять боль только при регулярном внутримышечном введении нестероидных противовоспалительных препаратов. Если своевременно не оказать помощь, то может развиться сколиоз, который является компенсаторной реакцией, больной человек отклоняет спину в пораженную сторону для устранения болевого синдрома.
Визуально во время осмотра видны следующие симптомы пояснично-крестцового радикулита:
- бледность кожных покровов на стороне поражения, включая заднюю поверхность бедра и голени;
- ослабление толка пульсовой волны на артериях стопы;
- положительный симптом Ласега, при котором боль усиливается, когда человек в положении лежа на спине, пытается выпрямить поднятую перпендикулярно телу и согнутую в колене ногу;
- сглаженность складки в области ягодицы на стороне поражения;
- резкая боль в поясничной области при попытке прижать подбородок к груди;
- натяжение мышц в области поясницы.
Страдает общее состояние. Возможно повышение артериального давления, жалобы на мышечную слабость в ноге на стороне поражения.
Лечение пояснично-крестцового радикулита
Продуктивное лечение пояснично-крестцового радикулита возможно только двумя способами. Первый - это хирургическая операция с целью устранения последствий деструкции позвоночного столба. Сопровождается длительным периодом реабилитации и не всегда увенчивается успехом.
Второй способ - это мануальное воздействие. Под наблюдением со стороны опытного врача назначается тракционная терапия, в ходе которой снимается компрессия корешков, восстанавливаются нормальные физиологические промежутки между позвонками.
Затем требуется длительная мануальная терапия, воздействие остеопата, фармакупунктура и лечебная гимнастика.
Все эти методы в сочетании с регулярным массажем способствуют восстановлению эластичности хрящевой ткани, подвижности позвоночного столба. К сожалению, фармакологические методы лечения не приводят к выздоровлению. Препараты способны лишь заглушить симптомы, но не остановить патологический процесс, который в конечном итоге может привести к инвалидности. Поэтому своевременно обратитесь к специалисту по мануальной терапии. Не стоит терпеть боль, потому что её можно победить.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Поясничный радикулит – осложнение остеохондроза, спондилеза, нестабильности положения тел позвонков, компрессионного перелома, искривления позвоночника и других заболеваний. Не является самостоятельной патологий, развивается только при нарушении целостности позвоночного столба.
Для того, чтобы понять, что такое поясничный радикулит, нужно ознакомиться с базовыми основами анатомии и физиологии этого отдела позвоночника. Более детальная информация про симптомы и лечение поясничного радикулита представлена в этой статье. Здесь можно найти сведения о потенциальных причинах возникновения и методах эффективного лечения.
Радикулит поясничного отдела развивается при повреждении корешкового нерва. Если переводить термин дословно с латинского языка, то получится, что радикул- – это обозначение корешкового нерва, отходящего через фораминальные отверстия позвоночника от спинного мозга, а окончание -ит – это воспаление.
Анатомически поясничный отдел позвоночника начинается в том месте, где заканчивается прикрепление реберных дуг к телам позвонков. Заканчивается он в месте срастания крестцовых позвонков в единую кость. Включает в себя пять позвонков, которые обозначаются латинской буквой L.
Отходящие здесь корешковые нервы отвечают за иннервацию следующих участков тела:
- L1 и L2 - аппендикс, органы брюшной полости, тонкий и толстый кишечник, верхняя часть бедра (при воспалении могут возникать вторичные паховые грыжи, запоры, сменяющиеся диареями, энтерит и колит);
- L3 – женские и мужские половые органы, стенки мочевого пузыря, коленный сустав (синдром гиперактивности мочевого пузыря, нарушение эрекции, половое бессилие, бесплодие, импотенция, боли в коленях, деформирующий остеоартроз коленного сустава);
- L4 - предстательная железа, матка, мягкие ткани голени и стопы (при радикулите вторично возникают варикозное расширение вен нижних конечностей, боли в голенях, стопах, парестезии, люмбалгия, отсутствие мочеиспускания или слишком частые позывы к опорожнению мочевого пузыря);
- L5 – иннервирует мягкие ткани голени, стопы, отвечает за моторику пальцев ног (при нарушении работы появляются отёки, судороги и спастические боли в лодыжках, постепенно формируется плоскостопие или косолапость).
Радикулит поясничного отдела позвоночника развивается в том случае, если нарушена целостность миелиновой оболочки корешкового нерва. При прохождении через фораминальные отверстие в теле позвонка он надежно защищен от компрессии межпозвоночным диском. Если происходит снижение высоты межпозвоночного диска, то на корешковый нерв оказывается физическая нагрузка. Он начинает воспаляться и происходит частичное нарушение целостности его оболочки. В такой ситуации важно как можно быстрее начать проводить правильное и эффективное лечение. Длительное ущемление корешкового нерва может привести к частичной атрофии нервного волокна. Это чревато развитием пареза тех органов, за иннервацию которых он отвечает.
Для диагностики и проведения лечения необходимо обращаться к неврологу или вертебрологу. К сожалению участковый терапевт при подобных жалобах поставит диагноз обострение остеохондроза и назначит противовоспалительное лечение, которое призвано не вылечить болезнь, а как можно быстрее вернуть пациента к труду, поскольку сроки нахождения на больничном листе при подобном диагнозе ограничены 10 днями. Вылечить радикулит и его последствия за 10 дней невозможно физически, поскольку нужно не только обнаружить его причину и устранить её действие, но и восстановить структуру и функциональность поврежденного нервного волокна. На это может потребоваться гораздо больше времени.
Причины поясничного радикулита
Поясничный радикулит могут вызывать разнообразные причины, часть из которых детально разберем далее в статье. Прежде всего стоит уточнить, что радикулит не может возникнуть у человека с полностью здоровым позвоночным столбом. Для возникновения процесса воспаления необходимо действие раздражающих факторов. В норме позвоночный столб надежно защищает спинной мозг и отходящие от него корешки от компрессии, действия инфекции, переохлаждения и других факторов негативного влияния.
При нарушении целостности тканей позвоночника этот баланс утрачивается. Корешковые нервы попадают в зону риска. Они могут подвергаться компрессионному сдавливают, в результате чего нарушается процесс их кровоснабжения. Запускается реакция ишемии и некроза. При серьезном поражении структуры корешкового нерва развивается парез или паралич. Это состояние опасно для здоровья человека. Напрмиер, парез кишечника может повлечь за собой летальный исход за счет инвагинации и заворота кишки. Паралич мочевого пузыря повлечет за собой отсутствие возможности самостоятельного мочеиспускания. Пациент будет вынужден прибегать к процедуре катетеризации. Парез или паралич нижних конечностей – это остистые способности к самостоятельному передвижению. Как видите, последствия радикулита поясничного отдела позвоночника могут быть очень серьезными. Поэтому подходите к вопросам диагностики и лечения с максимальным уровнем ответственности.
Заболевания, при которых может развиваться поясничный радикулит:
- остеохондроз (дегенеративное дистрофическое заболевание межпозвоночных дисков);
- осложнения остеохондроза, такие как протрузия, экструзия и грыжа диска;
- спондилез и спондилоартроз с нарушением подвижности;
- болезнь Бехтерева;
- системная красная волчанка;
- ревматоидный полиартрит позвоночного столба;
- компрессионный перелом тела позвонка;
- трещина остистого отростка;
- растяжение, разрыв или рубцовая деформация короткой или длинной продольной связки позвоночника;
- опухоли позвоночника, спинного мозга, дуральных оболочек или окружающих паравертебральных мягких тканей;
- нестабильность положения тел позвонков, осложненная ретролистезом;
- сколиоз и другие виды искривления позвоночного столба;
- деформирующий остеоартроза тазобедренных суставов;
- разрушение крестцово-подвздошных сочленений костей, симфизит и т.д.
Предрасполагающие факторы риска развития поясничного радикулита – это:
- избыточная масса тела;
- неправильная постановка стопы (косолапость или плоскостопие);
- искривление нижних конечностей;
- ношение неправильно подобранной обуви;
- сутулость и другие виды нарушения осанки;
- тяжёлый физический труд;
- подъем непривычных тяжестей;
- отсутствие регулярных физических нагрузок на мышцы спины и поясничной области.
Необходимо для профилактики исключать употребление алкогольных напитков, курение, использование лекарственных препаратов без назначения врача, воздействие чрезмерно высоких и низких температурных режимов.
Признаки и симптомы радикулита поясничного отдела
Клинические симптомы поясничного радикулита появляются внезапно. Обычно первые признаки радикулита поясничного отдела возникают после серьезной физической нагрузки или длительного нахождения в статичной позе. Напрмиер, если после рабочего дня появилась скованность и тупая боль в пояснице, то это типичные признаки поясничного радикулита, на которые стоит своевременно обратить внимание и начать проводить эффективное лечение.
Клинические симптомы радикулита поясничного отдела подразделяются на воспалительные и неврологические, локальные и удаленные.
Боли при радикулите поясничного отдела обусловлены ущемлением нервного волокна, чрезмерным напряжением мышц спины и воспалительной реакцией, которая провоцирует отёчность мягких тканей, сдавливающей мелкие нервные окончания. Удаленные признаки заключают в том, что боль распространяется по ходу пораженного корешкового нерва и его ответвлений. Она может наблюдаться в области тазобедренного сустава, бедра, паховой зоны, голени и стопы.
Неврологические симптомы поясничного радикулита – это:
- онемение отдельных участков нижних конечностей, поясницы и передней брюшной стенки;
- парестезии на коже ног, спины, в области паха;
- снижение мышечной силы;
- ощущение, что ноги не слушаются, подкашиваются при ходьбе;
- бледность кожных покровов ног связана с тем, что нарушается иннервация сосудистого русла и меняется его тонус, в результате чего развивается дефицит капиллярного кровоснабжения.
Для диагностики применяется рентгенографический снимок, УЗИ, МРТ обследование и т.д.
Острый и хронический поясничный радикулит
Острый поясничный радикулит – это впервые возникший комплекс клинических симптомов, который полностью поддается купированию в течение 7 – 12 дней. Если в течение этого времени победить заболевание не удалось, то оно переходит в стадию хронического рецидивирующего течения.
Хронический поясничный радикулит протекает с постоянным разрушением миелиновой оболочки корешкового нерва. При отсутствии своевременного лечения основного заболевания в течение нескольких лет может привести к полному нарушению иннервации тех участков, за которые отвечает пораженный корешковый нерв.
При обострении поясничного радикулита возникает клиническая картина острого воспалительного процесса. В период ремиссии симптомы могут полностью отсутствовать или проявляться в слабой мере.
Первая помощь при радикулите поясничного отдела
Оказать первую помощь при радикулите поясничного отдела может только квалифицированный вертебролог или невролог. Не стоит обращаться в массажные кабинеты. В ряде случаев массаж на начальной стадии не допустим, поскольку может спровоцировать ухудшение состояния пациента.
Первое, что делать при поясничном радикулите – проводить сеансы тракционного вытяжения позвоночного столба. Эта процедура позволяет быстро и безопасно устранить компрессию с корешкового нерва. Тем самым устраняется причина развития воспалительной реакции. С помощью тракционного вытяжения купируется болевой синдром.
В качестве первой помощи также можно посоветовать обращение к остеопату. Это специалист по мануальной терапии сможет безопасно устранить давление с корешкового нерва и запустит процесс восстановления всех поврежденных тканей.
В домашних условиях при появлении острой боли в пояснице необходимо лечь на жесткую поверхность на спину и попытаться расслабить чрезмерно напряженные мышцы. Затем нужно как можно быстрее обратиться за медицинской помощью. Самостоятельное лечение в таких ситуациях не допустимо.
Лечение радикулита поясничного отдела позвоночника
Проводить лечение острого радикулита поясничного отдела позвоночника должен врач невролог или вертебролог. Этот специалист после осмотра пациента назначает дополнительные методы обследования и ставит точный диагноз. Затем он разрабатывает индивидуальный курс лечения поясничного радикулита с помощью физиотерапии, лечебной гимнастики, рефлексотерапии и т.д.
Фармакологическое лечение радикулита поясничного отдела дает положительный результат только в сочетании с методами мануальной терапии. Использовать можно только хондропротекторы и витаминные комплексы. От противовоспалительных нестероидных средств и миорелаксантов лучше отказаться. Есть более безопасные и эффективные методы купирования болевого синдрома.
Иглоукалывание позволяет устранить боль без фармакологических препаратов. Тракционное вытяжение позвоночного столба не только устраняет болевой синдром, но и запускает процессы восстановления повреждённых тканей.
Лечение радикулита поясничного отдела позвоночника с помощью кинезиотерапии и лечебной гимнастики позволяет восстановить здоровье межпозвоночных дисков и предотвратить риск развития рецидива патологии в ближайшие годы. Также для лечения может использоваться остеопатия, массаж, лазерное воздействие, физиотерапия и многое другое.
Имеются противопоказания, необходима консультация специалиста.

- Причины возникновения
- Симптомы радикулита
- Классификация радикулита
- Меры профилактики радикулита
- Методы лечения радикулита в нашей клинике
- Кто Вас будет лечить?
Радикулит – это заболевание, которое проявляется сдавливанием либо воспалением нервных окончаний и сопровождается резкой слабостью в мышцах, ярко выраженным болевым синдромом в области пораженного нерва.
Причины возникновения
Наиболее распространённая причина радикулита – остеохондроз, представляющий собой заболевание позвоночника с поражением межпозвоночных дисков дегенеративно-дистрофического характера, вызывающее в дальнейшем разрушение позвонковых тканей. Также развитие радикулита могут спровоцировать межпозвоночные грыжи и травмы спины.
Вышеуказанные патологии вызывают зажатие либо воспаление нервного корешка, который является частью спинномозгового нерва и через позвоночные отверстия выходит за границы позвоночного столба, в результате чего у больного возникает резкая и ощутимая боль в спине.
Локализация боли зависит от зоны спины, в которой воспалился нерв. С учетом этого радикулит подразделяют на поясничный, шейный и грудной. В отдельных случаях нервные корешки поражаются на нескольких участках позвоночника, но чаще всего встречается поясничный тип заболевания.
Помимо резкой и ярко выраженной боли в спине, заболевание сопровождается нарушением чувствительности в районе воспаления и скованностью в движении.
Симптомы радикулита
- Нарушение нормальной походки, затрудненные движения;
- самовольное сгибание ног в коленях при попытке сесть или лечь;
- чувство покалывания, жжения в области воспаления;
- гиперпотливость;
- онемение в месте воспалительного процесса;
- снижение мышечного тонуса;
- бледная кожа лица;
- усиление болевого синдрома в ночное время суток.
Основной и наиболее ярко выраженный признак заболевания – сильная боль в очаге воспаления. Во многих случаях она возникает внезапно и бывает настолько сильной, что вызывает непроизвольную слезливость. При сгибании ног в коленях, если пациент находится в лежачем положении, боль может притупляться, но через некоторое время снова обостряется и не проходит без приема обезболивающих препаратов.
Болевые вспышки возникают преимущественно при определенных телодвижениях, а их особенности и область распространения зависят от места, где находятся пострадавшие нервные корешки.
Классификация радикулита
Существует несколько типов заболевания в зависимости от основных характеристик.
- острая – болевой синдром возникает резко и очень быстро нарастает. Облегчить состояние пациента можно только при помощи обезболивающих средств. Большую помощь здесь может оказать физиотреапия на качественном современном оборудовании. Чаще всего причинами служат травмы или перенапряжение спины;
- хроническая – развивается постепенно в течение продолжительного времени в результате неправильного лечения острой формы, когда терапия состоит исключительно в использовании анальгетиков.
- шейный – воспаление нервных корешков возникает в шейном отделе, что вызывает сильную боль в области шеи и затылка. Болевой синдром нарастает при резких движениях головы, кашле, чихании. В результате близости воспаленных или зажатых корешков к голове у пациента возможны головокружения, нарушение координации движения походки, а также ухудшение зрения и слуха;
- шейно-плечевой – имеет те же признаки, что и шейный тип, но отличается от него болью и онемением в плечах, лопатках и руках. В конечностях может ощущаться покалывание и жжение. При поворотах головы, движениях рук боль усиливается;
- шейно-грудной – к признакам, присущим шейному и шейно-грудному радикулиту, в этом случае добавляются боли спины в верхней части грудного отдела;
- грудной – у больного наблюдается выраженный болевой синдром в части спины на уровне грудной клетки и в межреберье, с отголосками боли в переднюю часть груди. Является наименее распространенным видом радикулита;
- поясничный – характеризуется болью в пояснице и сопровождается выраженной скованностью в движении, иногда у пациента возникает люмбаго – прострел;
- пояснично-крестцовый – проявляется выраженными болями в нижней части спины, которые нарастают при наклонах и ходьбе, а также развитием ишиаса. В случае возникновения ишиаса при движении появляется боль, затрагивающая ягодицы и заднюю бедренную поверхность, голень и пятку. Иногда возможно онемение и парестезия (мурашки по коже) ноги, люмбаго.
Меры профилактики радикулита
- Спать желательно на ровном матрасе. При возможности лучше приобрести ортопедический, с учетом своего веса.
- Утренняя зарядка, адекватная физическая активность.
- Плавание – один из наиболее действенных способов предупредить возникновение заболеваний позвоночника.
- Сбалансированное питание, употребление продуктов, обогащенных минералами и витаминами, контроль количества поступающей в организм соли. Необходимо свести к минимуму количество употребляемой жирной, копченой и жареной пищи, кофе и крепкого чая.
- По возможности следует избегать подъема больших тяжестей.
- Нежелательно переохлаждение организма.
- Контроль эмоционального состояния, принятие мер для противостояния стрессам.
- Своевременная диагностика и лечение различных других заболеваний, особенно связанных с опорно-двигательным аппаратом.
- Прием витаминно-минеральных комплексов, особенно содержащих витамины группы В.
Методы лечения радикулита в нашей клинике
- Мануальная терапия. Направлена на устранение спазмов мышц, стимулирование кровообращения, расширение межпозвоночных отверстий для освобождения нервных корешков от зажатия, а также выравнивания смещенных позвонков. В результате лечения уменьшается или полностью устраняется болевой синдром, улучшается общее состояние пораженных частей позвоночника, что в комплексе с другими терапевтическими методами обеспечивает выздоровление пациента.
- Кинезиотерапия. Представляет собой ряд физических упражнений, направленных на нормализацию и восстановление двигательной функции позвоночника. Комбинацию упражнений выбирает специалист с учетом состояния и особенностей конкретного пациента. Благодаря регулярным занятиям повышается эластичность тканей мышц, укрепляется мышечный корсет. В нашем центре занятия проходят на специальных декомпрессионных тренажерах, что позволяет минимизировать нагрузку на суставы и позвоночник и исключить риск стирания хрящей.
- Физиотерапия. Физиотерапевтические процедуры способствуют устранению отека тканей в районе позвоночника, здоровому кровообращению, уменьшению болей, улучшению работы нервных каналов спинного мозга.
В нашей клинике мы используем комплексный подход сразу несколькими видами процедур. Это позволяет ускорить процесс выздоровления и закрепить результат на долгое время.
Кто вас будет лечить?

Ронами Валерий Гусейнович – профессор, доктор медицинских наук, невролог, рефлексотерапевт и мануальный терапевт с 40-летним стажем работы. читать подробнее о докторе

Богданов Вадим Юрьевич, главврач клиник, ортопед-травматолог. Читать подробнее о докторе.

Дремин Евгений Витальевич - невролог, рефлексотерапевт, мануальный терапевт читать подробнее о докторе
Повторный прием невролога по результатам обследований в нашей клинике бесплатный.
Что ж, как только возникает боль, к примеру, в пояснице, можно говорить о радикулите? Нет, боль в спине— симптом, сопровождающий многие заболевания — от почечных колик и язвы желудка до травм позвоночника и опухолей. Проблемы внутренних органах требуют особого лечения, которое в корне отличается от терапии опорно-двигательного аппарата. Вот почему категорически нельзя заниматься самолечением, мазать спину согревающими мазями до постановки диагноза и назначения лечения врачом.
Воспаление корешков спинномозговых нервов происходит зачастую на фоне возрастных изменений, слабости мышечного аппарата или, наоборот, при непосильных физических нагрузках. Патологический воспалительный процесс не возникает на ровном месте, ему могут предшествовать:
- прогрессирующий остеохондроз или смещение позвонков,
- перенапряжение из-за поднятия тяжестей или переохлаждения,
- инфекционные, вирусные заболевания, поражающие оболочку нерва,
- обезвоживание организма в силу возраста или нарушения питьевого баланса,
- искривление позвоночника, например, из-за длительных неправильных поз,
- психологический стресс, вызывающий спазм мышц,
- воспаления мышц и связок возле нервных корешков,
- возникновение опухоли, постепенно сдавливающей корешки нерва.

Главным симптомом радикулита является сильная стреляющая боль. Причем при локализации в одном месте (шее, верхней части спины, пояснично-крестцовом отделе) боль отдается в соседние области, изнуряя человека вплоть до нетрудоспособности. Различают следующие виды радикулита:

Иногда врачи называют радикулит болезнью дачников. Работа на огороде предполагает долгое стояние или сидение, скрючившись в неудобных позах. В результате огородники, в большинстве своем люди в возрасте за 40, получают мучительную острую боль в спине, шее, груди.
Чем старше человек, тем выше вероятность возникновения радикулита. К сожалению, в XXI веке на боль в спине жалуются не только люди после 40 лет, болезнь значительно помолодела. Виной всему пресловутый малоподвижный образ жизни, нетренированность мышц спины и шеи. Однотипные вынужденные позы (наклон головы перед монитором компьютера, искривление спины во время лекций и т.д.), а также лишний вес закладывают бомбу замедленного действия, которая в будущем обернется нынешнему молодому поколению болями в спине и радикулитом.
Лечение радикулита у остеопата
Методы классической медицины направлены в первую очередь на купирование приступа боли и продление периодов ремиссии. Этот подход затрагивает не первопричину болезни, а ее последствия. К тому же подобное лечение базируется не только на мазях, физио- и манульной терапии, но и на ударных дозах медикаментов. В списке побочных эффектов от приема нестероидных противовоспалительных средств, кортикостероидных гормонов — нарушение свертываемости крови, желудочно-кишечные кровотечения, слабость и головокружения.
Щадящие безболезненные остеопатические манипуляции легко переносятся, после них нет никаких осложнений. Иногда это выглядит как волшебство — достаточно одного сеанса, чтобы человек избавился от мучительной боли! На самом деле, наши врачи-остеопаты обладают большими знаниями в ортопедии, анатомии, физиологии, невропатологии и других областях медицины, а также огромным практическим опытом.
Закрепить результат остеопатического лечения радикулита вам помогут 7 нехитрых жизненных правил:
- Постель должна соответствовать состоянию здоровья вашей спины и шеи. Сегодня нетрудно купить подушку и матрас с определенной ортопедической степенью жесткости или мягкости.
- На работе позаботьтесь о правильном освещении рабочего места, подберите стол и стул нужной высоты.
- В спортзале обязательно хорошенько разомнитесь перед силовыми упражнениями.
- Утром не вскакивайте резко с кровати, сделайте разминку и разогрев мышц прямо в постели.
- Следите, чтобы ваша одежда закрывала поясницу, в холодное время носите шарф. Переохлаждение — путь к радикулиту.
- Если вы все-таки замерзли, используйте массаж, баню, физиотерапию, чтобы не допустить приступа радикулита.
- При хроническом радикулите отличная идея — получить профилактическое лечение у остеопата, чтобы избежать обострений!
Лечение радикулита кинезиологией
Сжатие межпозвонковых дисков вызывает отек окружающих тканей и защемлением корешков нерва. Резкая острая боль возникает чаще всего в области поясницы.
Кинезиологическое тестирование и лечение позволит быстро снять болевой синдром, устранить первопричины защемления нервных корешков.
- Уходит опасность рецидивов радикулита.
- Пациент не нуждается в приеме противовоспалительных и обезболивающих медикаментов.
- Восстанавливается амплитуда движения.
- Хорошее самочувствие улучшает качество жизни.
Помощь кинезиолога при радикулите
- Мягкими прикосновениями рук врач обследует состояние тканей, органов.
- Мышечные тесты дают информацию о дисфункциях — первопричинах ущемления нерва.
- Комплексное лечение, включающее массаж, иглоукалывание, физиотерапию, остеопатические приемы помогают снять спазмы мышц и отеки тканей.
- Во время сеансов проводится дополнительное обследование для корректировки и уточнения хода лечения.
Почему стоит пойти именно к нам?
Ваше физическое и эмоциональное состояние – это то, на чем строится репутация любого врача. И мы зарабатываем ее честным трудом, профессионализмом и неизменно высоким уровнем врачебной этики в заботе о вашем здоровье.
Познакомьтесь с квалифицированными специалистами Центра в области остеопатии и неврологии.
OSTO Clinic готов помочь вам забыть, что такое терпеть боль и ждать лучших времен, чтобы начать лечиться!
Запишитесь на прием уже сейчас или закажите обратный звонок по номеру: 8 (499) 180-80-40
Полный перечень услуг с ценами в центре остеопатии OSTO Clinic представлен по ссылке.
Есть вопросы? Спросите доктора!
Позвоните, напишите нам или отправьте сообщение.
Читайте также:


