Мануал при боли в спине
Мануальная терапия – эффективная методика лечения заболеваний при помощи воздействия рук специалиста. От обычного массажа лечебная технология отличается областью воздействия. Если при массаже прорабатывают только мышцы и кожные покровы, то мануальная терапия предполагает воздействие на внутренние органы, кости и суставы. Методика уже доказала свою эффективность в лечении самых разных патологий, от заболеваний опорно-двигательного аппарата до болезней внутренних органов.
Из этой статьи вы узнаете о показаниях и противопоказаниях к проведению мануальной терапии, техниках ее выполнения, эффективности в лечении болезней позвоночника.

Мануальная терапия – что это?
Мануальная терапия – старейшая из наук. По данным археологических раскопок в Индии и Китае лечение при помощи воздействия руками проводилось более 4 тысяч лет назад. Сегодня ее применяют в лечении широкого списка патологий, в некоторых случаях даже тех, которые не удалось устранить при помощи медикаментов.
Мануальная терапия имеет следующие особенности:
- возможность подобрать технику воздействия для каждого пациента индивидуально;
- лечение показывает хорошие результаты на любой стадии заболевания;
- не требует применения медикаментов, использования физиопроцедур или хирургического вмешательства;
- за несколько сеансов можно снять выраженный болевой синдром и значительно улучшить состояние пациента.
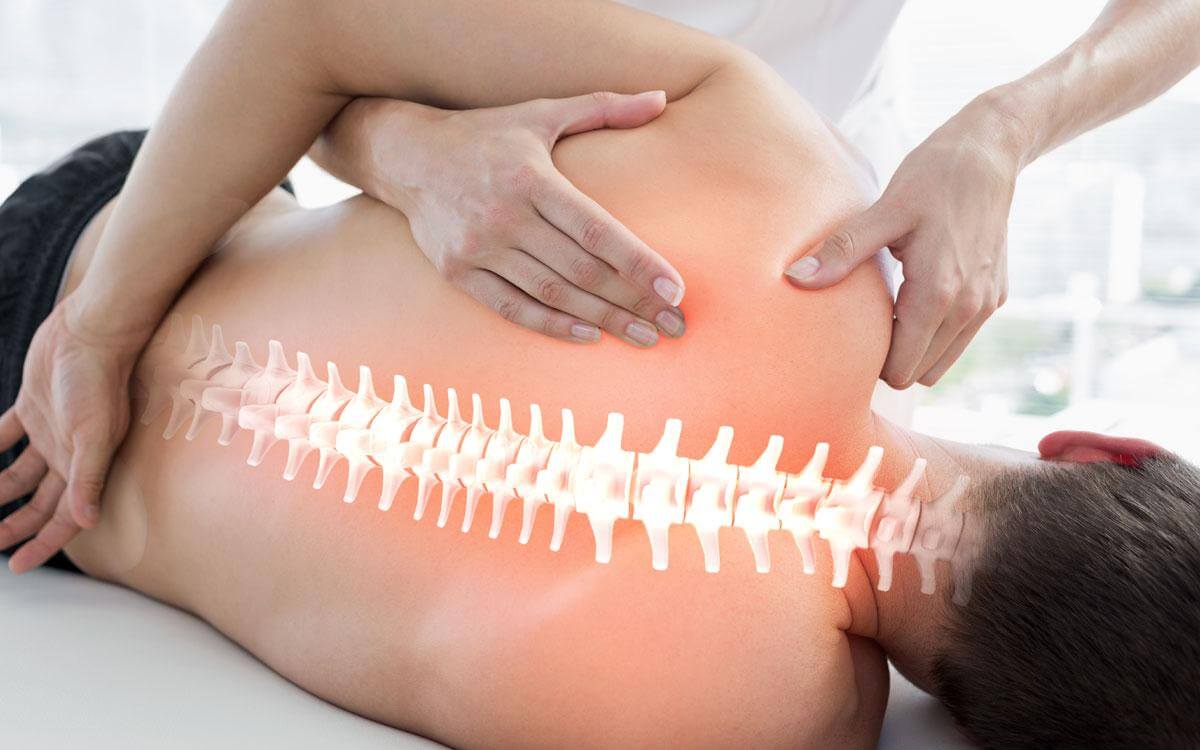
Вы можете встретить частые сравнения мануального терапевта с массажистом. Но они не являются правильными. При выполнении массажа врач воздействует исключительно на околопозвоночные мышцы, не затрагивая при этом более глубокие структуры, кости и суставы. При выполнении массажа коррекция патологических состояний позвоночника (сколиоза, кифоза, остеохондроза, грыж) происходит за счет нормализации тонуса и питания мышц. Работа мануального специалиста заключается в воздействии на кости и суставы в том случае, когда массаж не будет эффективным. При нарушении положения позвонков, различных защемлениях и деформациях мануальный терапевт при помощи правильных манипуляций руками сможет вернуть человека в нормальное состояние.
По уровню эффективности эту методику можно сравнить с хирургией. При оперативном вмешательстве производят разрез кожных покровов, после чего восстанавливают правильное положение костных структур. При использовании мануальной терапии аналогичные манипуляции можно выполнить без разрезов и крови. Врач нащупывает пораженную область и при помощи воздействия пальцев, поворотов частей тела пациента может восстановить нормальную структуру позвоночника.
Что такое мануальная терапия и какие существуют методы вы узнаете из этого видео:
Показания

Показанием к проведению лечения при помощи мануальной терапии являются любые нарушения в структуре позвоночника.
К ним относятся:
- межпозвоночная грыжа. Структура позвоночника включает твердые тела – позвонки и межпозвоночные диски – амортизаторы позвонков, состоящие из студенистого ядра и желеобразной пульпы. При травмах, повышенных физических нагрузках, искривлении позвоночника происходит частичное разрушение межпозвоночных дисков с выпадением ядра. В результате позвонки соприкасаются, образуются защемления соседних нервов и сосудов;
- грыжа Шморля. Если в описанном выше случае выпадение грыжи наблюдается в сторону спинномозгового канала или в другие боковые проекции, то для грыжи Шморля характерно выпадение ядра диска в сторону тела позвонков;
- остеохондроз. Характеризуется деформацией позвонков, ограничением их подвижности, образованием остеофитов, которые вызывают защемление соседних тканей;
- стеноз позвоночного канала. При наличии грыжи, которая направлена в сторону спинномозгового канала, происходит его сужение, вызывающее компрессию спинного мозга. Это негативно сказывается на работе всей нервной системы;
- искривления позвоночника. При наличии сколиоза, кифоза или лордоза происходит смещение позвонков, защемление межпозвоночных дисков, неправильное распределение компрессии по всей длине позвоночника.
Если вам не был поставлен диагноз по состоянию позвоночника, поводом для посещения мануального специалиста могут стать следующие симптомы:
- головокружение и головная боль;
- боли в спине;
- ощущение “окаменения” спины после длительного пребывания в одном положении;
- онемение конечностей;
- снижение качества зрения и слуха;
- искривление позвоночника, которое можно определить визуально.
Также показанием к проведению мануальной терапии являются травмы или повышенные физические нагрузки, которые привели к нарушению структуры позвоночника.
Мануальная терапия показала высокую эффективность не только в лечении болезней позвоночника. Так как позвоночник является стержнем тела человека, и через него проходят главные нервные отростки и крупные сосуды, нарушения в его структуре часто приводят к заболеваниям внутренних органов. Поэтому прием у специалиста по мануальным техникам будет полезен в случае заболеваний органов дыхания, пищеварения, мочеполовой системы. В некоторых случаях прохождение курса мануальной терапии будет полезно людям, страдающим ожирением и нервными расстройствами.
Противопоказания
Так как мануальная терапия оказывает активное воздействие на позвоночник, в некоторых случаях методика может быть противопоказана. Приведем список противопоказаний к проведению терапии, который включает патологии, не поддающиеся лечению при помощи мануального воздействия, и болезни, течение которых может только усугубиться.

- инфекционные заболевания, в том числе поражение инфекцией тканей позвоночника;
- заболевания, вызывающие истончение костной ткани (остеопороз, метастазы);
- свежие травмы, послеоперационный период;
- острые воспаления в области позвоночника;
- полное разрушение межпозвоночных дисков в результате выпадения ядра;
- острое нарушение кровообращения;
- сращение позвонков.
Врачи не рекомендуют прохождение мануальной терапии женщинам в период вынашивания ребенка и кормления грудью, при болезненных менструациях.
Основные техники проведения
В арсенале специалиста в мануальной терапии широкий список методик, которые позволяют эффективно бороться с самым разными патологиями и их последствиями. Все техники отличаются интенсивностью и областью воздействия.
- релаксация. С этого набора методик начинается любой прием у специалиста. Вначале врач воздействует на мягкие ткани, снимает спазм, восстанавливает кровообращение;
- мобилизация. Направление предполагает использование различных скручиваний, пружинящих движений, вытяжения. Используется для восстановления правильного положения всех структурных элементов позвоночника;
- манипуляция. Техника работы с физическими “блоками”, которые ограничивают подвижность суставов. К ним относят вывихи, защемления, скопления жидкостей.
Все перечисленные техники мануальной терапии могут использоваться как по-отдельности, так и вместе.
Разновидности методик

Квалифицированный мануальный терапевт на основании диагноза пациента способен подобрать такую методику, которая кратчайшим путем приведет к выздоровлению. В лечении самых разных патологий используются следующие методики:
- висцеральные. Предполагают воздействие на внутренние органы через пальпацию брюшной стенки. Используются в лечении органов ЖКТ, почек, печени, мочеполовой системы;
- артро-вертебральные. Используется вытягивание для восстановления положения суставов;
- краниальные. Используются при нарушениях работы мозга и мышц в области головы;
- подкожная миофасциальная методика. Врач нащупывает подкожные уплотнения и при помощи специальных массажных движений стимулирует приток эритроцитов в нужную область. Применяется в лечении невралгии, болезней суставов и сосудов.
Владение широким списком методик – одна из отличительных черт хорошего мануального терапевта. При этом он для каждого случая определяет интенсивность воздействия, продолжительность и количество сеансов.
Эффект от лечения

Мануальную терапию часто назначают пациентам в составе комплексного лечения проблем опорно-двигательного аппарата. Также направление может использоваться для поддержания нормального состояния организма при наличии хронических патологий. После лечения у специалиста наблюдаются следующие результаты:
- устранение головных болей и головокружения;
- нормализация кровяного давления;
- купирование болевого синдрома;
- восстановление дыхательной функции;
- нормализация работы органов пищеварения;
- восстановление подвижности;
- быстрое устранение вывихов, защемлений, смещений;
- повышение настроения и умственной деятельности;
- исправление осанки.
При прохождении полного курса мануальной терапии больной может избежать операции, улучшается его самочувствие без приема медикаментов. В комплексе с другими лечебными методиками удается достичь стойкой ремиссии в случае с хроническими заболеваниями.
Недостатком методики является ее сложность. Не каждый врач, который называет себя мануальным терапевтом, сможет работать только во благо пациенту. При неправильной работе эффект мануальной терапии может быть обратным, пациент может получить травму позвоночника, может быть нарушено мозговое кровообращение, поэтому к выбору специалиста стоит подходить очень внимательно.
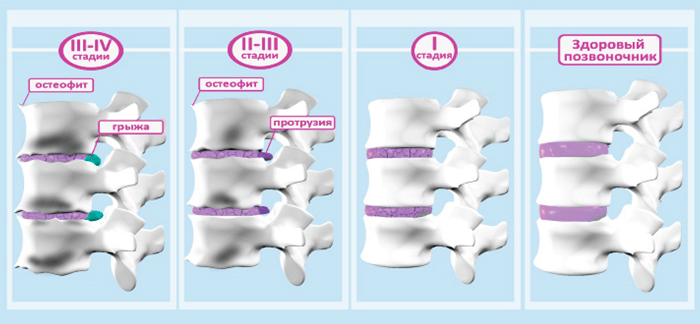
Эффективность при остеохондрозе
Мануальная терапия эффективна в лечении остеохондроза, но только на I-II стадии. На первой стадии наблюдается патологическая компрессия межпозвоночных дисков с уменьшением их объема. На второй стадии образуется протрузия – углубление ядра диска в структуру фиброзного кольца. На третьей стадии уже образуется грыжа, на позвонках появляются костные наросты – остеофиты. В таком случае сильное мануальное воздействие может усугубить разрушение межпозвоночных дисков и вызвать смещение элементов позвоночника.
В лечении остеохондроза I-II степени используются следующие приемы:
- вытяжение позвоночника и растяжка околопозвоночных мышц;
- восстановление правильного положения позвонков.
В результате уходит спазм, восстанавливается правильное питание тканей, больной практически сразу после сеанса чувствует облегчение, уходит боль и чувство скованности в пораженной области.
Тренажер Древмасс
Мануальные техники сегодня выходят на первый план в лечении заболеваний позвоночника. Ведь именно они не вызывают побочных эффектов и при правильном подходе позволяют эффективно справиться с любым недугом.
Для профилактики болезней спины и лечения имеющихся патологий позвоночника используйте тренажер-массажер Древмасс. Он разработан для того, чтобы каждый желающий мог выполнять профессиональный массаж и лечебную физкультуру в домашних условиях.
Конструкция тренажера представляет собой раму с установленными деревянными роликами. Для тренировки необходимо лечь спиной на тренажер, взяться за ручки и выполнить несколько перекатов вперед-назад. В это время ролики глубоко разминают мышцы спины. Важно отметить, что при выполнении упражнений не происходит воздействия на сам позвоночник, который при наличии патологий может быть деформирован. Работать с суставами и костями разрешается только квалифицированному мануальному специалисту, в то время как разминка мышц помогает значительно улучшить самочувствие в домашних условиях.

Ролики тренажера имеют разный размер, что определяет интенсивность их воздействия, чем больше диаметр, тем глубже разминает ролик. В комплекте приложен специальный активный ролик самого большого диаметра, устанавливая его в нужном месте рамы, вы можете выбирать более интенсивную разминку зоны шеи, грудного отдела или поясницы. Также на тренажере можно прорабатывать область тазового дна, груди, пресса. Во время занятий на Древмасс восстанавливается кровообращение, уходит спазм с мышц, увеличивается расстояние между позвонками, что способствует уменьшению размеров грыж. Регулярные тренировки помогают снизить симптомы остеохондроза, радикулита, грыж и протрузий, искривления позвоночника или полностью вылечить патологии на ранних стадиях.
Тренажер изготовлен из натуральной, прочной древесины. В продаже представлены модели на разное количество роликов, чтобы каждый пользователь смог подобрать тренажер под свой рост.
- тренировки представляют собой сочетание массажа и ЛФК;
- прочная, легкая конструкция;
- эффективность в профилактике и лечении самых разных болезней спины;
- простое использование;
- подходит для всей семьи.
Выбор профессиональных методик в профилактике и лечении болезней позвоночника поможет вам сохранить подвижность и отличное самочувствие. Эффективным инструментом в этом станет тренажер-массажер Древмасс.
Основное отличие от массажа – это воздействие не только на мышцы, но и позвонки, межпозвоночные диски, кости, суставы.
В основе мануальной терапии – древние восточные техники лечения позвоночника. Она делится на подразделы:
- Техники проработки мягких тканей – мышц, кожи, подкожно-жировой клетчатки.
- Суставная техника.
- Специфические манипуляции, пришедшие из остеопатии.
- Телесно-ориентированная терапия – врач добивается максимального расслабления пациента.
- Работа с костями черепа, крестцом, шейным отделом позвоночника.
- Висцеральная терапия – проработка внутренних органов.
Содержание статьи:
- Задачи мануальной терапии
- Как делают мануальную терапию позвоночника
- Показания к мануальной терапии
- При головных болях
- При протрузиях
- При защемлении седалищного нерва
- При сколиозе
- При остеохондрозе
- При грыже
- При кифозе
- Противопоказания к мануальной терапии
- Польза и вред мануальной терапии
- Возможные осложнения после мануальной терапии
- Болевой синдром
- Головокружение
- Повышенная температура тела
- Другие последствия
- Что нельзя делать после мануальной терапии
- Часто задаваемые вопросы
Задачи мануальной терапии
Мануальное лечение позвоночника прежде всего направлено на восстановление мышц и снятие болей. Такая терапия повышает подвижность суставов и мягких тканей, обеспечивает профилактику старения организма за счет увеличения объема движений. В результате укрепляется мышечный корсет, улучшается осанка, устраняются или уменьшаются деформации позвоночника. Решается проблема защемления нервов и сосудов.
Как делают мануальную терапию позвоночника
Мануальная терапия - это способ лечения только руками. Методика развивалась на протяжении 150 лет, поэтому врачи разработали множество техник:
Манипуляционная техника – это не сильные, короткие толчкообразные движения, восстанавливающие подвижность суставов в области крестца и позвоночника.
Мобилизационная методика – это движения, способствующие мягкому вытяжению позвонков и наклонам позвоночника. В результате проходят отеки, суставы обретают нормальную подвижность, восстанавливается кровообращение.
Мягкая техника - улучшает тонус мышц, снимает боль, напряжение, лечит связки. Резкие движения отсутствуют. Связки и мышцы становятся более подвижными.
Мы описали основные техники, но есть еще дополнительные:
- акупунктура;
- акупрессура;
- краниосакральная терапия;
- миофасциальный релиз;
- прикладная кинезиология;
- шиацу;
- лимфодренаж.
Показания к мануальной терапии
Это любые симптомы остеохондроза, боли в спине, мышечные и костные боли, дискомфорт в воротниковой зоне, в любых отделах позвоночника, боли после травм, контрактуры, сколиоз, кифоз, плоскостопие, головные боли, мышечно-тонический синдром, головокружения, протрузии, защемление нерва и др. Мануальная терапия показана при сидячем образе жизни для профилактики серьезных нарушений и искривления позвоночника.
Врач начинает работу с пациентом с диагностики. Он выясняет, что именно функционирует неправильно и где очаг проблемы. Это могут быть связки, мышцы, позвонки. Для постановки диагноза нужна рентгенография, а лучше – МРТ. После этого выбирается техника лечения, чтобы нормализовать состояние.
При протрузиях мануальный терапевт:
- Снимает мышечные спазмы. Они возникают, когда позвонок, который выпятился, зажимает нервный корешок. При расслаблении спазмированных мышц почти полностью уходит боль.
- Стимулирует обменные процессы в хрящах. Это происходит за счет улучшения лимфо- и кровотока вокруг пострадавшего диска.
- Растягивает сухожилия и связки, увеличивая подвижность отдела позвоночника, в котором есть протрузия.
- Вправляет выпячивание. Но только если оно произошло недавно. Если болезнь запущена, то методами мануальной терапии положение не исправить.
Сила и техника воздействия выбираются индивидуально. Например, пациент может лежать на спине, а врач, нажимая на ребра в определенных местах, увеличивает просвет между позвонками. Могут применяться скручивания, надавливания и более сложные техники. Положение пациента может быть на спине, на боку. Если же протрузия произошла в шейном отделе, здесь нужно действовать осторожно и мягко. Врач больше вытягивает позвоночник, чем скручивает.
Мануальная терапия активизирует собственные защитные силы. Это дает организму возможность самостоятельно справляться с проблемой. В этом основное отличие такой методики от обычного массажа.
При защемлении седалищного нерва возникает сильная боль, лишающая возможности нормально ходить, обслуживать себя. Возникают мышечные спазмы. Больные часто просто лежат на кровати без возможности пошевелиться. Это тяжелое и мучительное состояние.
Мануальная терапия очень эффективна в этом случае. Врач устранит спазмы, снимет боль, увеличит или полностью восстановит объем движений. Уйдет отечность и патологическая фиксация, мышцы и связки придут в нормальный тонус. Мануальная терапия подходит пожилым и беременным, но в этих случаях воздействие более щадящее.
Иногда, чтобы усилить эффект, нужен еще классический массаж. Он проводится в рамках одного сеанса вместе с мануальной терапией. Также для лечения мышечных спазмов применяются лечебные блокады.
Многолетняя врачебная практика показывает отличные результаты при лечении сколиоза методом мануальной терапии. Основные цели в данном случае – вернуть позвоночнику гибкость, простимулировать ослабленные мышцы, снять функциональные блоки.
Во время сеанса сначала делается вытягивание позвоночника, потом прорабатываются болевые зоны, искривленность. Основное давление приходится на крайние позвонки, а потом постепенно врач двигается к центру. Обязательно после сеансов делать дома гимнастику, которую назначит мануальный терапевт. Это закрепит результат. Сеансов обычно нужно десять, а для профилактики – один курс раз в полгода.
Обязательное условие – тщательная предварительная диагностика. Иначе можно только навредить и усилить неприятные симптомы. Если же все сделано правильно, то изменения в поврежденных участках позвоночника уменьшатся, снизится или уйдет боль.
При этом заболевании воздействие на организм комплексное. Главная цель – возвратить правильную форму позвоночнику, нормализовать метаболизм и восстановить окружающие позвоночник ткани. Основные приемы – это:
- форсированные движения, чтобы восстановить суставы;
- релаксирующий массаж, чтобы снять напряжение и мышечные боли;
- вытяжение для снятия спазмов и нормализации обменных процессов и кровообращения.
При остеохондрозе шейного отдела уже после первого сеанса наступает улучшение. После полного курса уходит боль, шум в ушах, головокружение, восстанавливается подвижность плеч и позвоночника, снимается напряжение в спине.
Этот метод лечения выбирают, потому что он:
- позволяет лечить остеохондроз любых отделов позвоночника;
- полностью безопасен, позволяет избежать операции и отменяет медикаменты;
- безболезненный – только расслабление и комфорт;
- воздействует на организм в целом, укрепляет, оздоравливает;
- очень эффективный – положительный эффект в большинстве случаев достигается за короткий промежуток времени.
В нашей клинике ведут прием профессиональные остеопаты, к которым вы можете записаться на лечение остеохондроза.
Грыжа – это не только сильная боль, но и снижение чувствительности мышц, паралич, спастический тетра- или парапарез, нарушение работы органов малого таза. При грыже шейного отдела позвоночника человек может оказаться полностью парализованным. Группа риска – пожилые люди, те, у кого ожирение или сколиоз, работники тяжелого физического труда.
Мануальная терапия проводится методом надавливания на определенные центры для восстановления правильного положения межпозвоночных дисков. В результате высвобождаются защемленные нервы, возвращается чувствительность. При грыже поясничного отдела позвоночника в результате мануальной терапии снова нормально работают органы малого таза, возвращается способность ходить, снимаются блокады.
Основные положительные свойства методики:
- Лучше циркулирует кровь в мышцах, которые теперь эффективнее поддерживают позвоночник;
- Хрящи лучше питаются кислородом, коллагеном, жидкостями;
- Улучшается регенерация и восстанавливается положение позвоночника;
- Нормализуется обмен веществ в организме;
- Дает возможность избежать операции, снижает дозу препаратов или вообще позволяет отказаться от них;
- Улучшения наступают уже после первого сеанса.
Иногда пациенты жалуются, что в зоне воздействия после сеансов болит. Однако это хороший признак, который говорит о том, что началось движение мышц и связок – они двигаются, чтобы принять правильное положение. После курса осанка становится ровной, боли уходят.
Противопоказания к мануальной терапии
Противопоказания делятся на абсолютные (полный запрет на лечение) и относительные (выжидательная тактика). Абсолютные:
- любые злокачественные опухоли, особенно на позвоночнике;
- любой туберкулез;
- болезнь Бехтерева;
- остеомиелит;
- 3-4 степень нестабильности позвонков;
- инсульт спинного мозга;
- менингит;
- тромбоз позвоночных артерий;
- психические расстройства;
- инфаркт;
- последние стадии остеопороза, когда очень хрупкие кости.
- свежая травма;
- состояние после операции на позвоночнике;
- перелом;
- декомпенсированные болезни внутренних органов.
Польза и вред мануальной терапии
То, что с помощью мануальной терапии можно лечить многие болезни, знал еще Гиппократ в V веке до нашей эры.
Плюсы мануальной терапии в том, что с ее помощью можно лечить даже хронические болезни, снимать боль, оздоравливать организм в целом. У человека после курса сеансов улучшается качество жизни, возникает эмоциональный подъем, появляется желание жить и действовать. Хороший врач расслабит мышцы, улучшит обмен веществ, простимулирует лимфо- и кровоток.
Возможные осложнения после мануальной терапии
Некоторые осложнения – это последствия непрофессионализма врача. Однако часто дискомфортные ощущения в первые дни после сеансов – это норма. Разберемся подробнее.
Головная боль может возникать, потому что после процедуры идет восстановление сосудов. Когда закончится курс, она больше не будет беспокоить.
Такая реакция возникает у одного пациента на тысячу. Это временное побочное явление, которое связывают с перераспределением крови. Если симптом ярко выражен и мешает нормально жить, нужно обратиться к врачу.
Это возникает крайне редко. Причина – хронические воспалительные процессы в организме, которые при мануальном воздействии обостряются. Чтобы уточнить природу этого недомогания, лучше обратиться к терапевту.
Если процедуру делает неквалифицированный врач, то возможны:
- переломы позвоночных отростков;
- переломы ребер;
- излишняя подвижность позвоночника;
- отсутствие улучшений или ухудшение состояния;
- разрывы мышц, позвоночных артерий, связок;
- мигрени;
- боли в пояснице;
- снижение зрения.
Важно! В течение года можно проходить не более 15 сеансов.
Что нельзя делать после мануальной терапии и общие рекомендации
Чтобы не стало хуже, а состояние только улучшалось, следуйте следующим рекомендациям:
- После процедуры 15 минут посидите, отдохните.
- Тепло одевайтесь после мануальной терапии, особенно берегите шею в холодное время года. Из-за перепада температуры может случиться обморок.
- Обязательно скажите врачу, если почувствовали резкую боль в той области, на которую было воздействие.
- Нельзя посещать баню, сауну, принимать горячую ванную.
- Не рекомендуется водить автомобиль после сеанса.
- Нельзя совершать резких движений, широко размахивать руками.
Часто задаваемые вопросы
Как часто можно проводить сеансы мануальной терапии?
Желательно проводить сеансы не чаще двух раз в неделю. Однако бывает нужно делать процедуры через день. Курс может включать от 3 до 15 сеансов.
Сколько длится сеанс мануальной терапии?
В зависимости от индивидуальных особенностей, от 15 до 30 минут.
Можно ли проводить мануальную терапию при месячных?
Во время менструации проводить сеансы нежелательно. Любое рефлекторное воздействие в этот период может быть опасным. Когда идет воздействие на нервные окончания в области поясницы и позвоночника в целом, может измениться сосудистое русло, отвечающее за снабжение органов малого таза. Это вызывает избыточный прилив крови.
Почему хрустят суставы при мануальной терапии?
Это связано с гидроударами синовиальной жидкости о стенки капсулы, в которой она находится. В этот момент пациент чувствует облегчение боли, потому что высвобождаются эндорфины. Хруст – не обязательное явление и не показатель качества работы специалиста. Он может быть, а может и нет, то и другое – норма.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
По поводу болезненных ощущений в спине общепрактикующий врач ежегодно консультирует 20 человек из 1000, 10-15 % из которых приходится госпитализировать. И менее чем 10 % из госпитализированных предлагается оперативное лечение боли в спине.
Боли в спине чрезвычайно широко распространенный симптом, встречающийся у 80 % населения Западной Европы в какой-либо период жизни. Из 1000 индустриальных рабочих 50 ежегодно бывают нетрудоспособны из-за болей в спине в тот или иной период времени. В Великобритании из-за данной патологии ежегодно теряется 11,5 млн рабочих дней.
В большинстве случаев боли в спине проходят сами: из числа больных, обратившихся к общепрактикующему врачу, у 70 % улучшение наступает спустя 3 нед, у 90 % - через 6 нед, причем это не зависит от получаемого больными лечения. Однако следует помнить, что боли в спине могут быть и проявлением тяжелого заболевания - злокачественного новообразования, локальной инфекции, сдавления спинного мозга или конского хвоста, и, конечно, такие случаи надо быстро диагностировать. Пожилой возраст больного заставляет отнестись к жалобам на боли в спине более серьезно. Так, по данным одного исследования, среди больных в возрасте от 20 до 55 лет, жалующихся на боли в спине, только у 3 % была выявлена так называемая спинальная патология (опухоль, инфекция, воспалительное заболевание), по сравнению с 11 % у лиц моложе 20 лет и с 19 % у лиц старше 55 лет.
Лечение болей в спине включает:
- лечение острой боли в спине;
- постельный режим и физические упражнения;
- физические факторы;
- лекарственные препараты;
- физиотерапия и процедуры;
- хирургическое вмешательство;
- обучение профилактике боли в спине.
Лечение боли в спине в первую очередь зависит от характера основного заболевания. Его подразделяют на недифференцированную и дифференцированную терапию.
Недифференцированная терапия направлена на уменьшение болевого синдрома или реакций пациента на боль и устранение вегетативных реакций. Она включает: соблюдение постельного режима до уменьшения выраженности болей; сухое тепло местно; рефлекторно-отвлекающие средства (горчичники, банки, мази); ЛФК, массаж, витаминотерапия, физиотерапия, рефлексотерапия, коррекция психологического статуса.
Значение лабораторных исследований в дифференциальной диагностике болей в спине
Спондилоартриты, ревматическая полимиалгия, злокачественные опухоли, туберкулез, остеомиелит, абсцесс
Повышение активности щелочной фосфатазы
Метастазы в кости, болезнь Педжета, остеомаляция, первичный гиперпаратиреоз
Патологический пик на электрофореграмме белков сыворотки
Положительный посев крови
Сепсис с развитием остеомиелита или абсцесса
Выявление простатического специфического антигена
Рак предстательной железы
Изменения в анализах мочи
Заболевания почек (камни, опухоль, пиелонефрит), болезнь Рейтера
Положительные туберкулиновые пробы
Туберкулез костей или спинного мозга
Дифференцированное лечение болей в спине вертеброгенного характера зависит от их патогенетических механизмов. Комплексная патогенетическая терапия направлена на пораженный сегмент, устранение мышечно-тонических проявлений и миогенных триггерных зон, очагов нейромио-остеофиброза, висцеральных очагов раздражения, аутоаллергических процессов.
Кроме того, лечение должно быть дифференцированным в зависимости от фазы заболевания. В начальных фазах или при обострении лечение направлено на уменьшение и затем полное снятие болевого синдрома, существенная роль при этом принадлежит иммобилизации, противоотечным, десенсибилизирующим, спазмолитическим средствам, лечебным медикаментозным блокадам, специальным видам массажа, витаминотерапии (нейрорубин). Основное место занимают нестероидные противовоспалительные средства (топические - гели, мази; пероральные и парентеральные - диклак) и миорелаксанты - толперизона гидрохлорид (мидокалм) в/м по 100 мг (1 мл) 2 раза/сутки. После парентерального введения назначают по 150 мг мидокалма 3 раза/сутки во внутрь.
Дифференциальная диагностики болей в спине
Вариабельно, часто острое
Односторонний или по средней линии
Реакция боли на покой
Нет (боль постоянна)
Реакция боли на физическую активность
Нет (боль постоянна)
Боль в ночное время
Слабая, зависит от положения
Остеохондроз, грыжа/ повреждение диска, перелом позвонка, спондилолистез
Спондилоартрит, ревматическая полимиалгия
Фибромиалгия, миофасциальный синдром, перенапряжение мышечно-связочного аппарата
Опухоль, инфекционное поражение костей или мягких тканей
При достижении стационарной фазы и фазы регресса ведущее значение приобретают другие методы, большинство из которых относятся к физиотерапии: мануальная терапия, вытяжение, тракционное лечение, массаж, различные методы электротерапии, иглотерапия, местное обезболивание, лечебная гимнастика, различные реабилитационные программы: дозированная физическая и рациональная двигательная активность, обучение больного новому, индивидуально подобранному для него двигательному режиму, применение бандажей, использование супинаторов при плоскостопии. Все они применяются при лечении сходных заболеваний, а какому из них следует отдать предпочтение - решает врач, и выбирает тот метод, которым лучше владеет.
На разных этапах лечения назначают рассасывающие средства и стимуляторы регенерации, хондропротекторы (терафлекс). Многие авторы на протяжении всего курса лечения рекомендуют использовать антидепрессанты вне зависимости от клинических проявлений депрессии.
Ошибки: применение неэффективного лечения; неадекватное использование времени при работе с пациентом; опиоиды.
Вопрос о хирургическом вмешательстве в каждом конкретном случае решается совместно с врачами разных специальностей: кардиологом, невропатологом, ревматологом, ортопедом и нейрохирургом.
Показания к хирургическому лечению при неврологических осложнениях делятся на абсолютные и относительные. Абсолютными показаниями к оперативному вмешательству относятся: острое сдавление конского хвоста или спинного мозга, невправимая грыжа при полном ликвородинамическом и миелографическом блоке. Относительными показаниями служит односторонняя или двусторонняя боль, неподдающаяся консервативной терапии и приводящая к нетрудоспособности.

[1], [2], [3], [4], [5], [6], [7]
Признаки, которые могут указывать на прогностически тяжелую патологию
Боль, вызванная физической активностью и исчезающая после отдыха, редко бывает злокачественной, и соответственно наоборот. Меняющаяся сторонами или двусторонняя ишиалгия, особенно если она сопровождается сенсорной симптоматикой или слабостью в нижних конечностях или стопах, заставляет предполагать поражение конского хвоста (в пользу этого говорит также расстройство мочеиспускания).
Больные, в отношении которых возникает подозрение на компрессию спинного мозга или конского хвоста или у которых имеет место обострение односторонней симптоматики, должны быть направлены к специалисту немедленно, а больные, у которых подозревается онкологическое или инфекционное поражение, должны быть безотлагательно направлены к специалисту.
Большинство лиц с болями в спине лечится консервативно. Больные должны соблюдать покой находиться в горизонтальном положении или положении со слегка разогнутой спиной, предпочтительно на жестком матраце (под матрац можно подложить доску). Необходимо избегать напряжения в спине: пациент должен осторожно подниматься с постели, не должен наклоняться вперед, нагибаться, тянуться вверх, садиться на низкие стулья. Разорвать порочный круг - мышечная боль - спазм помогут анальгетики: например, парацетамол до 4 г/сут внутрь, НСПВП, такие как напроксен по 250 мг через каждые 8 ч внутрь после еды, однако в острых стадиях могут потребоваться опиоиды. Помогает также тепло. Если сохраняется спастическое сокращение мышц, то следует подумать о применении диазепама по 2 мг через 8 ч внутрь. Физиотерапия, примененная в острой фазе заболевания, может уменьшить боли и мышечный спазм. Выздоравливающему пациенту должны быть даны инструкции о том, как следует вставать и какие делать физические упражнения для усиления мышц спины. Многие больные предпочитают обращаться за помощью к специалистам по костной патологии или мануальным терапевтам, но те обычно прибегают к тем же методам лечения, что и физиотерапевты. Специальные наблюдения показывают, что мануальная терапия может снять резко выраженные боли, но эффект этот обычно недолог. Если боль не покидает больного и по истечении 2 нед, то следует подумать о рентгенологическом исследовании, эпидуральной анестезии или о корсете. Позже, если боли все-таки не проходят, может возникнуть необходимость в консультации специалиста для уточнения диагноза, усиления эффективности лечебных мероприятий и для уверенности в собственных действиях.
В настоящее время данное заболевание довольно редко встречается в Западной Европе. Болеют чаще лица молодого возраста. Возникают болезненность и ограничение всех движений в спине. СОЭ, как правило, повышена. При этом могут иметь место абсцесс и сдавление спинного мозга. Межпозвонковые диски поражаются изолированно или с вовлечением тел позвонков как с правой, так и с левой стороны, сначала обычно поражается передний край позвонка. На рентгенограммах отмечаются сужение пораженных дисков и локальный остеопороз позвонков, позже обнаруживается деструкция кости, что впоследствии приводит к клиновидному перелому позвонка. При поражении грудного отдела позвоночника на рентгенограмме могут быть видны параспинальные (паравертебральиые) абсцессы, а при осмотре больного выявляется и кифоз. В случае поражения нижне-грудного или поясничного отделов абсцессы могут образоваться по бокам поясничной мышцы (псоас-абсцесс) или в подвздошной ямке. Лечение - противотуберкулезная химиотерапия с одновременным дренированием абсцесса.
Мысль о необходимости срочного нейрохирургического вмешательства должна возникать при двустороннем ишиасе, перинеальной или седловидной анестезии и при нарушении опорожнения кишечника и функции мочевого пузыря.
Для предотвращения паралича обеих ног необходима срочная декомпрессия.
Лекарственная терапия боли в спине должна быть комбинированной, учитывающей вклад ноцицептивного, невропатического и психогенного компонентов; иначе говоря, важнейшее значение имеет не только оценка структурных изменений в позвоночнике, но и выделение ведущих патофизиологических механизмов болей. В практическом плане целесообразно рассмотреть стратегии дифференцированной фармакотерапии в зависимости от структурных изменений, патофизиологии боли, механизмов и мишеней действия лекарственных препаратов и способов их применения.
Стратегия лекарственной терапии в зависимости от структурных изменений
- Необходимо уточнить, вызвана невропатическая боль преходящим сдавлением корешка и его отёком, что проявляется периодическими болями, или имеет место постоянная его компрессия. При преходящей компрессии целесообразно назначить местный анестетик (пластины с лидокаином), опиоидный анальгетик и НПВС. В случае постоянной компрессии нервного корешка наиболее эффективны лидокаиновые пластины, трициклические антидепрессанты и антиконвульсанты.
- При воспалении тканей, окружающих межпозвонковый диск, и при фасеточном синдроме эффективны НПВС. В то же время при воспалении внутренних отделов межпозвонкового диска НПВС малоэффективны, так как практически не проникают из крови в эти отделы (уместно напомнить, что в межпозвонковом диске, равно как и в других хрящевых тканях, кровеносные сосуды отсутствуют). В этом случае наилучшим выбором может быть опиоидный анальгетик, воздействующий на центральные механизмы болей. При переломах позвонков или при процессах восстановления после хирургических операций назначать НПВС нежелательно, так как они угнетают образование костной ткани.
Стратегия лекарственной терапии с учётом патофизиологии боли
Анализ патофизиологических механизмов позволяет более точно подбирать лекарственные препараты.
- При наличии очевидного воспалительного компонента следует рекомендовать НПВС. При явлениях аллодинии показаны пластины с лидокаином, антиконвульсанты и антидепрессанты. Эти же средства можно назначить при симпатических болях.
- При локальном мышечном гипертонусе эффективны миорелаксанты, при миофасциальном болевом синдроме - локальные инъекции местных анестетиков в триггерные точки.
- При постоянной активации NMDA-рецепторов нарушается опосредованное ГАМК-ингибирование. Следовательно, препараты ГАМК-ергического действия потенциально могут быть эффективными для купирования болей. Среди антиконвульсантов к таким средствам относят топирамат и отчасти габапентин. В эту группу можно включить и баклофен, обладающий ГАМК-ергическим действием на спинальном уровне.
Стратегия лекарственной терапии с учётом механизмов действия препаратов
Стратегия лекарственной терапии с учётом разных способов введения препаратов
Большинство препаратов для лечения боли назначают перорально. Впрочем, это часто связано с риском системных побочных эффектов, в том числе и со стороны ЦНС. В этом плане преимуществом обладают препараты, применяемые местно (например, пластины с лидокаином). Другой перспективный метод - использование трансдермальных систем с опиоидным анальгетиком (в частности, с фентанилом), обеспечивающих медленное поступление препарата на протяжении длительного времени. Внутримышечное и внутривенное введение лекарств обычно рекомендуют больным, находящимся в стационаре. Иногда имплантируют интратекальные помпы для постоянной инфузии баклофена и/или опиоидных анальгетиков в небольших дозах. Это позволяет избежать нежелательных побочных явлений, однако сама имплантация помпы является хирургической процедурой и может сопровождаться осложнениями. В заключение следует отметить, что в настоящее время главный принцип лекарственной терапии боли в спине - рациональная полифармакотерапия. Купировать боли с помощью только одного препарата удаётся далеко не во всех случаях. При назначении лекарственных препаратов важно соблюдать баланс между их эффективностью и риском нежелательных эффектов, а при комбинированной терапии -учитывать возможность их взаимодействия.
Читайте также:


