Люмбалгия шейного отдела позвоночника что это такое
Чем чаще всего вызван мышечно тонический-синдром

Мышечно-тонический синдром характеризуется мышечным спазмом, возникающим рефлекторно, в основном при развитии дегенеративных заболеваний позвоночника, так происходит раздражение нерва, иннервирующего наружную часть капсулы межпозвонкового нерва.
Болевой мышечно-тонический синдром является частым проявлением остеохондроза позвоночника.
Также синдром возникает при избыточной нагрузке на спину или при длительных статических нагрузках. Так как при длительных статических нагрузках мышцы постоянно находятся в напряжении, возникает нарушение венозного оттока и формирование отеков окружающих мышцу тканей.
Отек возникает вследствие спазма мышц. Спазмированые плотные мышцы сдавливают нервные рецепторы и сосуды, расположенные внутри мышечных волокон, что ведет к возникновению стойкого болевого синдрома.
Рефлекторно, из-за боли, мышечный спазм нарастает еще больше. Формируется замкнутый круг между спазмом, отеком тканей и болевыми проявлениями.
Однако постоянный длительный мышечный спазм превращается из защитной реакции в патологический процесс и может приводить к возникновению изменений в мышцах и нарушению их функции.
Проявление синдрома характерно напряжением мышцы, ее уплотнением и укорочением, вследствие чего сокращается объем движений.
Различают два вида повышенного мышечного тонуса:
- диффузный, характеризуется местным ограниченным вовлечением участка мышцы;
- генерализованый, вовлекаются и мышцы-сгибатели, и мышцы-разгибатели.
Повышение мышечного тонуса может быть умеренным и выраженным. При умеренном гипертонусе – мышца болезненна при пальпации, в мышце присутствует уплотнение.
При выраженном – мышца очень плотная и болезненная при пальпации, массаж и тепло приводят к усилению болей. Также различают осложненный и неосложнённый усиленный тонус мышц.
Неосложненный характеризуется возникновением болей только в мышце, а осложненный – иррадиацией боли в соседние области. Причиной боли при осложненном варианте являются нарушения микроциркуляции и компрессия сосудистых и нервных структур.
Часто, при мышечно тоническом синдроме формируются триггерные точки, являющиеся признаком возникновения миофасциального болевого синдрома.
Наиболее распространенные мышечно-тонические синдромы:
- Передней стенки грудной клетки. Характеризуется симуляцией болевых проявлений при стенокардии. Отличается от стенокардии отсутствием изменений на ЭКГ. При движении боли уменьшаются.
- Передней лестничной мышцы. Характеризуется повышением тонуса лестничной мышцы, возможно формирование туннельного синдрома. При данном синдроме возникает раздражение сосудисто-нервного пучка и нарушение иннервации локтевого нерва. Происходит усиление болезненных проявлений при поворотах и разгибании головы. Зачастую, синдром поражает одну сторону.
- Нижней косой мышцы головы. Характеризуется болями в области затылка со стороны спазмированной мышцы и их усилением при поворотах головы.
- Малой грудной мышцы. Характеризуется избыточным отведением плеча и его смещением к ребрам. Вследствие этого сдавливается плечевое
![]()
сплетение и артерия, что в свою очередь вызывает нарушение кровоснабжения и иннервации конечности. - Синдром грушевидной мышцы. Характеризуется компрессией седалищного нерва ротирующей бедро мышцей. Боли при данном синдроме схожи с болями при радикулите. Иногда возникает ощущение онемения нижней конечности.
- Подвздошно-поясничной мышцы. Характеризуется наличием дегенеративных изменений поясничного отдела позвоночника и мышечных блоков в грудопоясничном сегменте. Может быть связан с заболеваниями, поражающими брюшную полость и органы малого таза.
- Лопаточно-реберный синдром. Характеризуется болью в месте проекции верхнего угла лопатки, хрустом и уменьшением объема движений. Возникает данный синдром из-за дегенеративных изменений шейного отдела позвоночника.
- Синдром мышцы, натягивающей широкую фасцию бедра. Характеризуется наличием дегенеративных изменений в поясничном отделе позвоночника, может возникать рефлекторно, как следствие заболеваний тазобедренного сустава или изменений крестцово-подвздошных соединений.
- Судорожные спазмы икроножной мышцы. Длятся несколько секунд или несколько минут. Провоцирующим фактором часто выступает быстрое сгибание стопы.
- Судорожные спазмы спины. Характеризуются локализацией преимущественно в области середины спины. Бывают различной длительности. В мышцах-разгибателях спины часто обнаруживают триггерные точки.
- Люмбалгия с мышечно-тоническим синдромом. Характеризуется подострой или хронической болью в области поясницы. Возникает из-за ущемления нервных корешков спинного мозга при осуществлении резких наклонов, подъемов тяжестей, при травмах и т.д. Может проявляться, как справа, так и слева.
- Цервикалгия с мышечно-тоническим синдромом. Мышечно тонический синдром шейного отдела характеризуется болями в шейном отделе позвоночника, сопровождается ограничением подвижности шеи, болезненностью и спазмом мышц шеи. Иногда возникают головокружение и расстройство зрения. Зачастую возникает заболевание внезапно. У детей данный синдром почти не встречается.
Синдром имеет характерные симптомы, среди которых основной — ноющая боль, способная распространиться на большие участки тела больного.
Болеть может вся правая или левая часть спины, а может и весь шейный отдел с верхней частью спины. Очень редко, обычно при обострениях, больной способен точно указать место локализации боли.

Так как боль носит такой распространенный характер, она очень тяжело переносится. У страдающего данным синдромом человека нарушается сон. Он всю ночь не может заснуть в поисках менее болезненного положения.
Весьма типичным симптомом выраженного мышечно-тонического синдрома является наличие мышечных узелков, мест наибольшей болезненности.
Называются они триггерными точками. При длительном течении процесса в пораженных мышечных волокнах откладываются соли кальция, что проявляется в виде плотных болезненных образований.
Лечение мышечно тонического синдрома нужно начинать с устранения причины, вызвавшей мышечный спазм, то есть вылечить главное заболевание.
Поэтому лечение будет зависить от патологического состояния, которое к нему привело.
Для лечения мышечного спазма применяют медикаментозную терапию.
Назначают миорелаксанты, препараты, вызывающие расслабление мышц. К ним относят мидокалм и сирдалуд. Для уменьшения болевых ощущений и снятия воспаления применяют нестероидные противовоспалительные препараты, такие как вольтарен, мовалис.
Иногда проводят местные инъекции обезболивающих препаратов и глюкокортикоидов для прекращения образования импульсов, формирующихся в триггерных точках.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Применение мануальной терапии и массажа нормализует тонус мышц и способствует таким образом уменьшению боли.
Иглорефлексотерапия способствует нормализации проведения импульсов по нервным волокнам, что также ослабляет болевые ощущения. Иногда, для уменьшения нагрузки на позвоночник применяют специальные ортопедические вещи.
Различные физиотерапевтические процедуры, такие как электрофорез и диадинамические токи способствуют улучшению кровообращения в мышцах.
При грыже межпозвонкового диска проводится хирургическое лечение.
Существуют специальные методы, например лазерная термодископластика, при ее проведении происходит облучение измененных межпозвонковых дисков специальным лазером.
Данная процедура вызывает рост хрящевых клеток и ускоряет таким образом процессы восстановления. Применяют данный метод для лечения синдрома грушевидной мышцы.
Для профилактики болевых спазмов применяют физиотерапевтические процедуры. После проведенной терапии для профилактики спазмов и поддержания тонуса мышц назначают лечебную физкультуру со специальным комплексом упражнений.
В случае возникновения симптомов синдрома следует как можно быстрее проконсультироваться у доктора. При своевременном лечении возникновение стойкого спазма мышц можно предотвратить.
- Причины
- Особенность острого проявления
- Другие проявления
- Лечение

Спондилогенная люмбалгия – подострая или хроническая боль, которая чаще всего развивается в области поясницы. Заболевание не является самостоятельным, это только одно из проявлений других патологий позвоночника или даже внутренних органов.
Такой дискомфорт может иметь тупой ноющий характер и нередко отдаёт в ногу. При любом движении боль заметно усиливается, и она никогда не прекращается, хотя иногда ослабевает на некоторое время. Продолжаться это может, пока не будет установлена и устранена причина спондилогенной люмбалгии.
Если игнорировать болевой синдром в самом начале, то заболевание будет прогрессировать, и довольно быстро, а это становится причиной инвалидности и полной потери трудоспособности.
Спондилогенная люмбалгия поясничного отдела позвоночника имеет немало причин, но точно определить, что именно вызвало болезнь, способен только врач. К основным факторам, которые могут спровоцировать приступ боли, следует отнести:
- Повышенную физическую нагрузку, что особенно характерно для спортсменов.
- Повреждения, полученные во время занятий спортом.
- Сон в неудобном положении.
- Длительную работу за компьютером.
- Беременность.
- Гиподинамию.
- Нарушения осанки.
- Переохлаждение.
- Ожирение.
- Стрессы.
- Возрастные нарушения позвоночника.
По статистике, острый болевой синдром в позвоночнике развивается всё же по причине дегенеративно-дистрофических нарушений в области позвоночника. И в основном первичным заболеванием является очень распространённый остеохондроз либо грыжа диска.
При горизонтальном положении боль немного снижается, но нарастает при любом движении. Иногда она проходит сама собой, но в большинстве случаев длится на протяжении нескольких месяцев.
Боль может быть острой или хронической, находиться с одной стороны или с обеих, слабой, умеренной, и даже сильно выраженной.
Для острой люмбалгии характерны такие признаки, как внезапное начало, чаще всего после сильной физической нагрузки. Боль выражена резко и сильно. Какие-либо активные действия пациент совершать не в состоянии. Появляются серьёзные ограничения передвижения по квартире.
Болевой синдром часто отдаёт в ногу, правую или левую, что заставляет пациента длительное время проводить в постели. Причём общее состояние при данном состоянии не страдает.
Ограничение движений связано с повышенным тонусом мышечной ткани, из-за чего их подвижность сильно нарушена.
Спондилогенная люмбалгия поясничного отдела может носить и хронический характер. В этом случае болезнь будет проявляться только время от времени тупыми болевыми ощущениями в районе поясницы. После переохлаждения или сильной физической нагрузки она может начать отдавать в ноги.
Тонус мышц выражен незначительно. Однако дегенеративно-дистрофический процесс в спине продолжает прогрессировать, хотя пациент может полностью сохранять трудоспособность.
Диагноз и в первом, и во втором случае ставится при помощи МРТ. Это самый надёжный способ, чтобы точно поставить диагноз и понять, как сильно разрушился позвоночник и почему появился болевой синдром.
Другие методы, например, рентгенография или томография, не могут дать полной картины болезни, поэтому используют их только в самом крайнем случае, когда по каким-то причинам нет возможности провести МРТ.

Хроническая спондилогенная люмбалгия лечится в домашних условиях, а вот острая форма требует стационара. Основная терапия зависит от причин, по которым появился данный синдром.
Чаще всего врачи назначают обезболивающие средства, в основном это препараты из группы НПВС. Они помогают не только снять боль, но и избавиться от воспаления.
При необходимости могут быть назначены миорелаксанты. Они вводятся в организм в виде инъекций, но имеют немало противопоказаний и осложнений, поэтому использовать их следует только под контролем врача.
Также в лечении применяются блокады, например, с применением лидокаина, новокаина, преднизолона и витамина В12.
Если причина болезни – дегенеративно-дистрофические процессы в позвоночнике, тогда лечение проводится только с помощью операции. При этом врачам приходится удалять поражённый диск. Но делается операция только в крайних случаях, к тому же иногда болезнь возвращается снова.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для профилактики следует обязательно носить специальный корсет, заниматься лечебной гимнастикой, посещать бассейн и питаться по всем правилам.
Что делать, если не могу выспаться из-за боли в спине?
Как при беременности бороться с болью в пояснице?
Что делать, если не получается избавиться от прострелов в пояснице?
Стоит ли при таком диагнозе соглашаться на операцию?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
Общие сведения
Люмбоишиалгия является рефлекторным или компрессионным вертеброгенным нарушением и проявляется в виде хронической поясничной боли. Стоит в ряду других неврологических дорсопатий – цервикалгии (постоянной боли в шейном отделе), торакалгии (боли, возникающие в области грудного отдела позвоночника) и люмбалгии (боль в пояснице). Код люмбоишиалгии по мкб-10 – поясничного болевого синдрома, отдающего в одну или обе конечностей — M-54.4.
В отличие от люмбалгии при люмбоишиалгии постоянная поясничная боль сочетается с нейродистрофическими и нейрососудистыми нарушениями, что приводит к иррадиированию боли по склеротому. Это массовое явление и проблемы с поясницей свойственны в 21 веке людям различного возраста и вида деятельности.
Патогенез
Существует рефлекторный (болевой), компрессионный и миоадаптивный путь патологического развития. В первом случае боль является следствием воздействия на рецепторные структуры, отвечающие за иннервацию элементов пораженных отделов позвоночных– мышечно-тонических, вазомоторных, нейродистрофических образований.
Компрессионные факторы обычно возникают в сочетании с рефлекторными и обусловлены такими патологическими структурами как: грыжи, остеофиты, а также в результате сдавливания сосудов, к примеру, позвоночной артерии, корешков (при радикулопатии), спинного мозга (при миелопатии).
На начальных этапах люмбоишиалгии присутствует только симптомы раздражения нервных окончаний – парестезия, гиперестезия, алгические точки, ощущение натяжения и оживления рефлексов. В дальнейшем больной начинает испытывать ограниченность движений, все чаще принимает анталгические позы – положение тела, позволяющие снизить болевой синдром. В результате развивается радикулопатия и добавляются симптомы выпадения в виде гипестезии, редких вялых парезов и выпадения рефлексов. Могут наблюдаться периоды обострения, обратного развития и компенсации, развиваться места аутоиммунного воспаления, отеков и димиелинизации корешков.
Классификация
Помимо локализации болевого синдрома, следует различать типы течения люмбоишиалгии:
- острая стадия – боль наблюдается на протяжении 6 нед.;
- подострая– боль сохраняется 6-12- нед.;
- хроническая– болевые ощущения не проходят спустя 12 нед.
Причины
Боль и парестезия в задне-ягодичной области, наружной поверхности бедра, переходящие в конечности обычно вызваны вертеброгенными факторами – различными дегенеративными, метаболическими, циркуляционными нарушениями и воспалительными процессами в корешке и дерматоме седалищного нерва, обозначенными на схеме строения позвоночного отдела — L5 и S1.
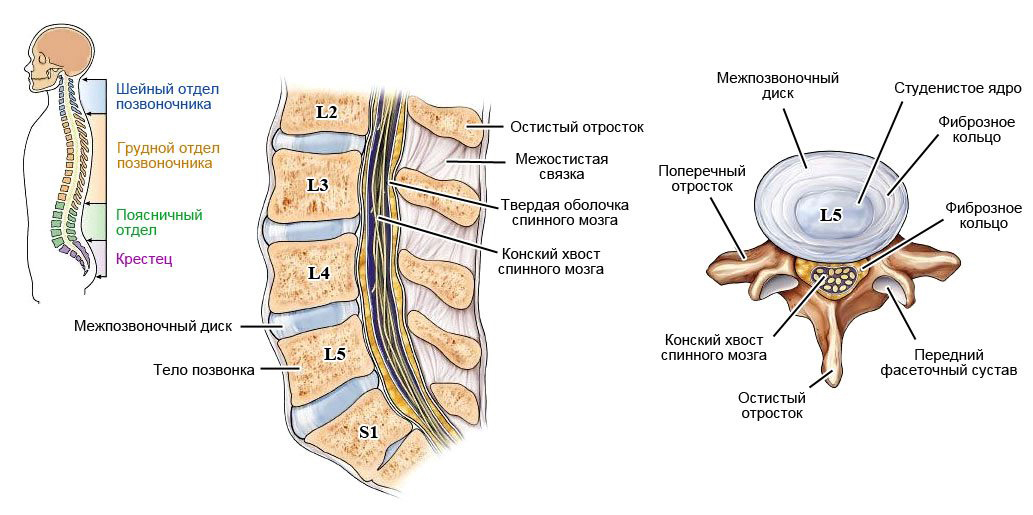
Строение поясничного отдела позвоночника
Вертеброгенная люмбоишиалгия может развиваться в результате (мкб-10: M54.8 — другие дорсалгии) :
- патологии межпозвонковых дисков, например, грыжи;
- артрозыфасеточных суставов;
- стеноз канала в хребте;
- сильные переохлаждения, травмы, деформации и переломы, чрезмерные физические нагрузки, недостаток их в адекватных объемах, отклонения в развитии;
- остеохондроз;
- опухолевые процессы;
- спондилиты.
Невертеброгенными факторами развития боли в пояснице (возникшими не в позвоночнике, но вторично вовлекшими в патогенез костно-хрящевые и нервные вертебральные структуры) могут быть такие патологии:
Симптомы люмбоишиалгии
Патология относится к спондилогенным неврологическим синдромам, проявляющимся в виде чувствительных, двигательных, вегетативно-трофических изменений и болевых ощущений.
Боль обычно локализована точечно и отдает в одну из конечностей. Характер болевых ощущений интенсивный, жгучий, стреляющий, напоминает удар током. В местах воспаления может возникать отек, мышечная слабость, выпадать или угасать рефлексы, например, коленный.
Вертебральная боль усиливается при различных движениях, неудобных позах, натуживаниях, поднятиях тяжести и даже во время кашля или чиханья. Чаще всего дискомфорт проходит в условиях покоя, особенно лежа на ровной поверхности на здоровом боку, но может провоцировать в дальнейшем тянущую, ноющую и глубинную боль. До 5 % людей, страдающих от посничнокрестцовой радикулопатии, испытывают боль даже во время ночного отдыха и отмечают такие симптомы:
- лихорадка;
- слабость;
- периодическое онемение нижних конечностей;
- тазовая дисфункция.
Анализы и диагностика
Помимо сбора жалоб, данных анамнеза и наблюдений за больным необходимо:
- провести рентгенографию позвоночника, позволяющую исключить врожденные аномалии и деформации, воспалительные заболевания, первичные и метастатические опухоли;
- благодаря компьютерной томографии выявить грыжу межпозвоночных дисков или стенозы;
- изучить данные магнитно-резонансной томографии — возможных явлений сдавливания спинного мозга и его корешков, компрессии конского хвоста.
Лечение люмбоишиалгии
Чаще всего лечение проводят консервативное, медикаментозное в домашних условиях либо в условиях стационара. При сильных хронических болях обычно назначают препараты различного действия:
- наркотические анальгетики;
- нестероидного происхождения противовоспалительные средства (НПВС);
- антиконвульсанты;
- миорелаксанты, обладающие центральным действием;
- антидепрессанты;
- дезагреганты, улучшающие микроциркуляцию;
- средства для паравертебральной блокады;
- салуретики, помогающие снять отек корешка;
- хондропротекторы;
- проводят витаминотерапию, преимущественно группы В.
В домашних условиях у больного на вооружении множество различных способов справиться с болями и позаботиться о здоровье позвоночника. В первую очередь, если есть лишний вес, то срочно нужно перейти на здоровое питание и сбалансированную диету. Далее нужно позаботиться о гигиене сна, трудового времени и отдыха. Проконтролировать, чтобы одежда, белье были натуральными и мягкими, а кровать/рабочее кресло ортопедическими.
Так как в период обострения люмбоишиалгии противопоказана физическая нагрузка, нужно сконцентрироваться на консультации с врачом и определении медикаментозного лечения, и, конечно же, подбора действенных мазей и гелей, снимающих отек, воспаление и боль. Также вам могут помочь подручные средства:
- ванны – с тертым корнем хрена, горчичного порошка вместе с индийским луком либо хвоей, принимать по 10-15 минут перед сном;
- компрессы – из барсучьего или другого жира, редьки, индийского лука, которые сверху нужно закутать теплым шерстяным шарфом и оставить на несколько часов;
- растирания – скипидаром, настойкой одуванчика и других лекарственных растений.
Что такое люмбалгия
Синдром люмбалгии чаще всего возникает на фоне остеохондроза и нарушения обмена веществ в позвоночнике. Из-за дистрофических процессов в позвоночнике уменьшается расстояние между позвонками. Это приводит к сжатию нервных корешков спинного мозга. В ответ на сдавливание возникает мышечный спазм и люмбалгия.
Симптомы люмбалгии
Главный симптом люмбалгии — боль и напряжение в области поясницы. Боль ноющая, постоянная, слабая или умеренная, чаще ощущается с одной стороны. Болезненные ощущения усиливаются при движении, кашле, чихании и перемене положения тела. Больной часто принимает согнутое положение. Он пытается разогнуться, положив руку на поясницу и надавив на неё.
В области поясницы появляются мышечные уплотнения. Они болят при прощупывании, пациент вздрагивает от боли при надавливании на них. Человеку трудно выполнять домашнюю работу: гладить, мыть посуду. Он не может свободно наклоняться, долго стоять, ему хочется сесть или лечь. Симптомы люмбалгии обостряются на 4–5 день, затем они могут ослабевать. Болезненные ощущения могут сохраняться до 3 месяцев.
Срочно обратитесь к врачу, если боль в пояснице длится больше 6 недель или сопровождается травмой, резкой потерей веса, повышенной температурой, остеоартрозом или онкозаболеванием.
Чем опасна люмбалгия
Без своевременного лечения люмбалгия переходит в хроническую форму, которая труднее поддаётся лечению. При этом приступы станут чаще и продолжительнее, боль в пояснице усилится.
Тяжёлое осложнение люмбалгии — люмбоишиалгия. Она сопровождается болью, жаром или похолоданием в пояснично-крестцовом отделе. Боль возникает внезапно, чаще с одной стороны, отдаёт в ягодицы и заднюю поверхность ноги до колена. Через несколько дней боль спускается ниже, человеку трудно выпрямить ногу, он начинает сильно хромать.
Люмбалгия без лечения приводит к онемению ног. Это типично для ишиаса, который может сопровождаться выпадением межпозвоночного диска. Особенно опасно сдавливание корешков спинного мозга — оно может привести к параличу ног.
Отзывы о лечении
Хочу написать искренние слова благодарности врачу клиники "Мастерская Здоровья" Баратову Валерию Владимировичу! Не буду оценивать Ваши профессиональные навыки, Вы не только талантливый врач, но и человек настоящий. Вы стали тем доктором, которого наша семья будет помнить и благодарить всегда. Вы оставили в нашей семье любимого человека, продлив ему жизнь и подарили возможность нам детям и внукам еще ощущать тепло близкого человека. Спасибо,что Вы когда то выбрали эту сложную профессию! За Ваше мужество! Желаем Вам истинного счастья.
Диагностика








Пациенту назначают индивидуальный курс лечения. Врач учитывает причины болей в пояснице, возраст, пол и особенности организма пациента. Лечение люмбалгии продлится от 3 до 6 недель. Пациент проходит процедуры 2–3 раза в неделю. Боль в пояснице пройдёт после первой недели лечения. Курс составляется из следующих процедур:



Если люмбалгия возникла из-за сдвига межпозвонковых дисков, мы возвращаем их на место с помощью авторской гимнастики наших врачей — кинезиотерапии. Она быстро снимает боль в пояснице. Процедуры гирудотерапии (лечение пиявками) нормализуют кровообращение и обмен веществ. После сеансов рефлексотерапии (иглоукалывания) проходят отёк и воспаление. Для быстрого выздоровления во время лечения нужно соблюдать постельный режим и меньше двигаться.
Когда проявилась люмбалгия поясничного отдела позвоночника, лечение рекомендуется поддерживать ношением специализированных поясничных корсетов (различаются по уровню жесткости, потому назначать их может только лечащий врач) и наложением компрессов с использованием шерстяных поясов и согревающих мазей.
Мы поддерживаем пациентов после окончания курса лечения. Врач выдаёт пациенту методичку с упражнениями для самостоятельного укрепления позвоночника. Он посоветует, какой образ жизни вести, чтобы боль в пояснице не вернулась. Пациент может бесплатно посещать нашего врача в течение года после окончания курса.
Блокада
Блокада может быть назначена, если у больного, страдающего от люмбалгии, наблюдаются:
- обширные воспаления суставов и связок;
- грыжи;
- сильные болезненные ощущения в поясничном поясе.
Блокада осуществляется за счёт ввода обезболивающего препарата в проблемный участок спины. Эффект от этого может длиться до четырёх дней. При необходимости процедура повторяется многократно, но обычно проводится не более 15 курсов инъекций.
Причины люмбалгии
Самая распространённая причина люмбалгии — радикулит. Это сдавливание и воспаление спинномозговых нервов из-за изнашивания межпозвонковых дисков.
Ноющие боли в пояснице появляются из-за остеохондроза, сколиоза, межпозвоночной грыжи, смещения позвонков и переломов, перенапряжения мышц и связок спины. Причинами люмбалгии являются выпадение межпозвоночного диска, ревматические и инфекционные заболевания, остеоартроз, спондилоартроз, в редких случаях — опухоли. Болезнь возникает на фоне остеопороза, спондилолиза, спондилолистёза, спондилита, гнойного эпидурита, болезней мочеполовой системы и органов забрюшинного пространства.
Приступ люмбалгии провоцируют:
- большая физическая нагрузка;
- резкий наклон, поворот;
- лишний вес, неправильное питание;
- перепады температуры, переохлаждение;
- стресс, травмы, хроническое недосыпание;
- долгое нахождение в одной позе.
Виды люмбалгии
Различают два вида люмбалгии: острую и хроническую.
Острая люмбалгия возникает внезапно после подъёма тяжестей или резкого неловкого движения. Чаще всего у человека нарушены обменные процессы в позвоночнике. Боль в пояснице уменьшается в лежачем положении и усиливается при любом движении. Эта форма болезни может резко пройти.
Профилактика люмбалгии
Рекомендуем для профилактики боли в пояснице заниматься фитнесом, плаванием, кататься на велосипеде. Больше ходите пешком, гуляйте на свежем воздухе. Старайтесь не переохлаждаться и не прибавлять в весе. Для сохранения здоровья позвоночника лучше спать на ортопедическом матрасе на боку — в этой позе разгружается позвоночник.
Для работы за компьютером выбирайте кресло с анатомической формой и опирайтесь на спинку, это уменьшает нагрузку на позвоночник. Не поднимайте большой вес. При поднятии тяжестей сгибайте ноги в коленях, держите спину прямо, поднимайте груз за счёт мышц рук и ног, а не спины. Распределяйте тяжёлый груз в обе руки или носите рюкзак.
Необходимо также правильно питаться, выстраивая рацион таким образом, чтобы в употребляемой пище содержалось достаточное количество минералов, белков и витамина D. Рекомендуется избегать распространённых вредных привычек, вроде курения или обильного употребления алкоголя.
Чтобы не допустить возникновения люмбалгии при беременности, настоятельно рекомендуется, начиная с шестого месяца, носить поддерживающий бандаж.
Читайте также:



