Левый бок поясница крестец
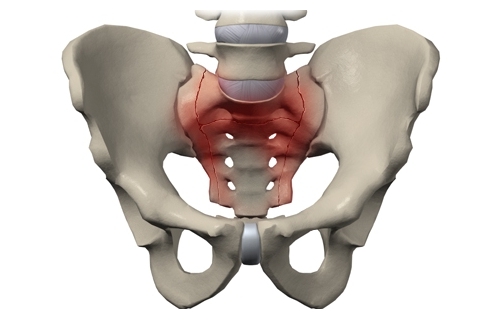
Боль в крестце — защитная реакция организма, возникающая в ответ на развитие патологии. Избавиться от ноющих или острых дискомфортных ощущений в нижней части спины можно только после устранения их причины, а они многочисленны и разнообразны. Боль в области крестца провоцируют травмы, патологии внутренних органов и опорно-двигательного аппарата.
Характерные признаки саркодинии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Саркодиния — эпизодическая или постоянная боль в крестце. Это не клиническое проявление, а целая совокупность симптомов, интенсивность которой зависит от спровоцировавшей ее патологии. Если заболевание деструктивно-дегенеративного характера, то выраженность дискомфортных ощущений нарастает по мере его прогрессирования. При воспалительной патологии боль острая, жгучая, пронизывающая. Обычно она не локализуется в области крестца, а иррадиирует в близко расположенные участки тела — ягодицы, бедра, пах, лодыжки и даже стопы.
Причины болей в крестце
Самые частые причины саркодинии — патологии пояснично-крестцового отдела позвоночника и заболевания, поражающие органы малого таза. Нередко боль является отраженной, то есть распространяется с участка тела, иннервируемого общими с крестцом нервными сплетениями.
Причины дискомфорта могут быть как естественными, так и патологическими. Боль считается физиологичной, если она возникает во время менструации из-за колебаний гормонального фона. А в период вынашивания ребенка растущая матка давит на пояснично-крестцовый отдел позвоночника.
Тяжесть в нижней части спины ощущается после чрезмерных физических нагрузок, например, подъема тяжестей или во время интенсивных спортивных тренировок. В роли провоцирующих факторов выступают мышечное перенапряжение, скопление в волокнах молочной кислоты.
Патологическими причинами саркодинии становятся злокачественные и доброкачественные новообразования, предшествующие травмы, гинекологические и эндокринные патологии. Боль в копчике — ведущий симптом поясничного остеохондроза, тромбофлебита, поражающего подвздошные и тазовые сосуды.
Характеристика болей в крестце при различных заболеваниях
На интенсивность болевого синдрома влияют многие факторы. Это вид диагностированной патологии, стадия ее течения, степень повреждения тканей, количество возникших осложнений. Саркодиния может быть единственным клиническим проявлением заболевания или сопровождаться другими симптомами различной выраженности.
Во время перелома боль настолько острая, что человек в большинстве случаев теряет сознание. Дискомфорт в крестце возникает и на этапе реабилитации при перемене погоды или при избыточной нагрузке на позвонки. Остаточная саркодиния сохраняется при повреждении хрящевых или костных структур в результате травмирования. А интенсивность болезненных ощущений после удара или ушиба постепенно снижается.
Это типичный признак деструкции сегментов пояснично-крестцового отела позвоночника. Выраженность саркодинии при отсутствии врачебного вмешательства неуклонно повышается. На заключительной стадии артроза или пояснично-крестцового остеохондроза боли становятся постоянными.
Могут быть симптомом пилонидальной болезни, опухоли, расстройства кровообращения. Саркодиния данной локализации проявляется обычно внезапно, а ее интенсивность повышается после физических нагрузок или обострения хронических патологий.
Нередко боли сигнализируют о поражении патологией одной из почек, поэтому часто становятся диагностическим признаком. Могут быть острыми, появляться во время движения и в состоянии покоя. Также это характерный симптом воспаления или повреждения крестцово-подвздошного сочленения.

Такая саркодиния характерна для патологий опорно-двигательного аппарата на стадии ремиссии. Обычно сопровождается незначительной тугоподвижностью и отечностью. Ноющий характер ощущений в пояснице и крестце также указывает на наличие вялотекущего воспалительного процесса в области органов малого таза.
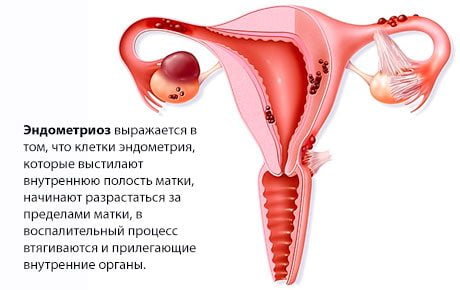
Если причиной саркодинии стал эндометриоз шейки матки, то синдрому сопутствует кровомазание перед месячными. При острых вагинитах, вульвовагинитах боли в крестце являются отраженными, указывающими на серьезное воспаление.
При врожденных или приобретенных аномалиях (кифоз, сколиоз) изменения лордоза провоцируют боли в сочетании с повышенным тонусом мышц. В таких случаях саркодиния возникает даже при незначительной физической нагрузке.
Острым или ноющим дискомфортным ощущениям сопутствуют резкая потеря веса, лихорадка и слабость. Болезненность возникает в ночное и дневное время, не устраняются нестероидными противовоспалительными средствами даже в инъекционной форме.
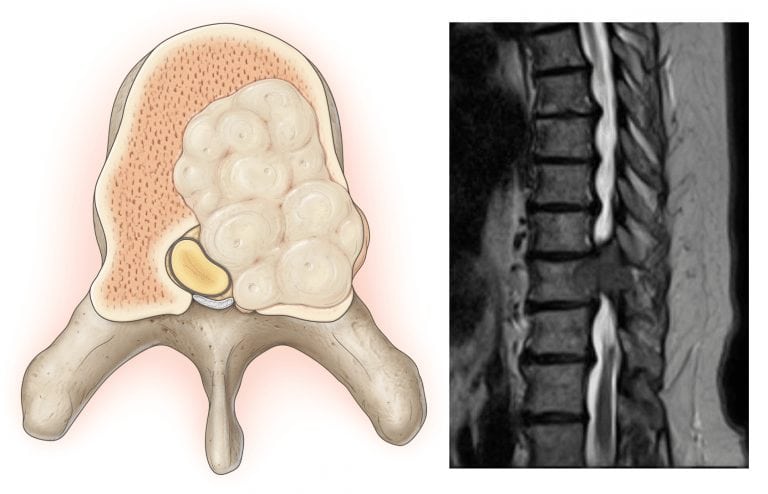
Острое воспаление провоцирует сильные боли, повышение местной температуры, симптомы общей интоксикации организма. При вялотекущей патологии саркодиния возникает во время рецидивов.

Подагра, сахарный диабет, расстройства функционирования надпочечников и щитовидной железы предрасполагают к дегенеративным изменениям структур пояснично-крестцовых дисков и позвонков. Выраженность болей возрастает по мере разрушения хрящевых и костных тканей.
Нередко у мужчин они указывают на прогрессирующий простатит, локализованы с одной стороны или имеют опоясывающий характер. Сопровождаются частыми позывами к мочеиспусканию, болезненной эрекцией, ослабленной потенцией.

Дискомфортные ощущения во время менструации возникают приступообразно, разливаются по всему тазу, иррадиируют в область бедер и пах. Интенсивность болей у женщины существенно повышается при наличии воспалительных патологий половых органов, после переохлаждения, избыточных физических нагрузок.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.

Возникают обычно во 2 и 3 триместрах беременности. Боли ощущаются при длительном нахождении на ногах из-за давления плода на кости малого таза. Причиной также становится выработка особого гормона, подготавливающего родовые пути к появлению ребенка.

Психоэмоциональные перегрузки приводят к возникновению болей. Они локализованы в крестце или распространяются на ноги, в бока, среднюю часть грудной клетки. От такой саркодинии не помогает прием анальгетиков — необходимо использование седативных средств или транквилизаторов.
Диагностические методы
Первичный диагноз выставляется на основании внешнего осмотра пациента, его жалоб, изучения анамнеза. Локализация и интенсивность болей часто становятся подсказкой для выявления причины саркодинии. Для подтверждения диагноза и дифференцирования других заболеваний проводятся рентгенография, МРТ, КТ, УЗИ. При подозрении на инфекционное происхождение саркодинии проводятся биохимические, серологические исследования, бакпосев биологических образцов.
Когда и к какому врачу обращаться
С болями в области крестца можно обратиться к ортопеду, травматологу, неврологу, вертебрологу. Не станет ошибкой запись на прием к терапевту. Врач широкого профиля обладает должными навыками для диагностирования причины саркодинии. После выявления основной патологии пациент будет направлен к врачу узкой специализации для проведения терапии.

Способы лечения
Методы терапии зависят от вида диагностированной патологии. Так как саркодиния является только симптомом, то избавиться от нее можно, вылечив основное воспалительное или дегенеративно-дистрофическое заболевание.
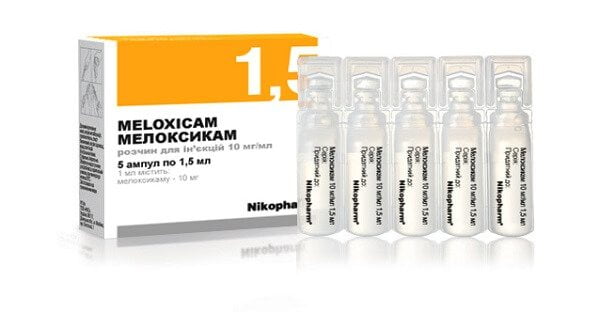
Для устранения острых, пронизывающих болей проводятся медикаментозные блокады с глюкокортикостероидами (Дипроспан, Дексаметазон, Триамцинолон) и анестетиками (Новокаин, Лидокаин). С саркодинией такой выраженности справляются и нестероидные противовоспалительные средства (НПВС) для парентерального введения — Ортофен, Мелоксикам, Кеторол.
При ноющих, давящих, тупых болях пациентам назначаются таблетки Диклофенак, Ибупрофен, Кетопрофен. От слабых дискомфортных ощущений избавляют препараты для локального нанесения — Вольтарен, Найз, Кеторол, Фастум, Артрозилен.

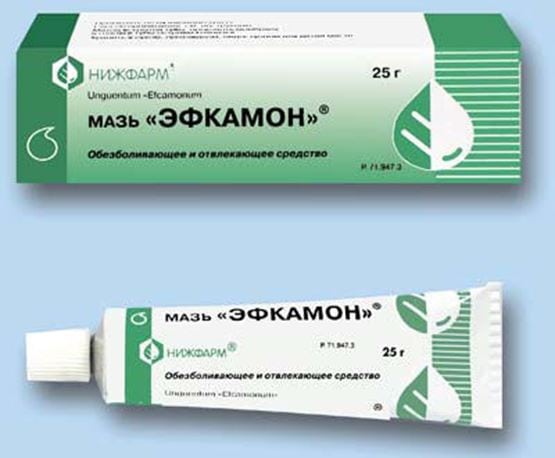
Хорошо зарекомендовали себя мази с отвлекающим и местнораздражающим действием — Наятокс, Випросал, Эфкамон.
Механическое дозированное воздействие на крестец применяется для устранения болей, причиной которых стали патологии опорно-двигательной системы, в том числе травмы. При проведении рефлексотерапии, классического, вакуумного, точечного массажа улучшается кровообращение и микроциркуляция, укрепляется мышечный корсет, стабилизирующий диски и позвонки.
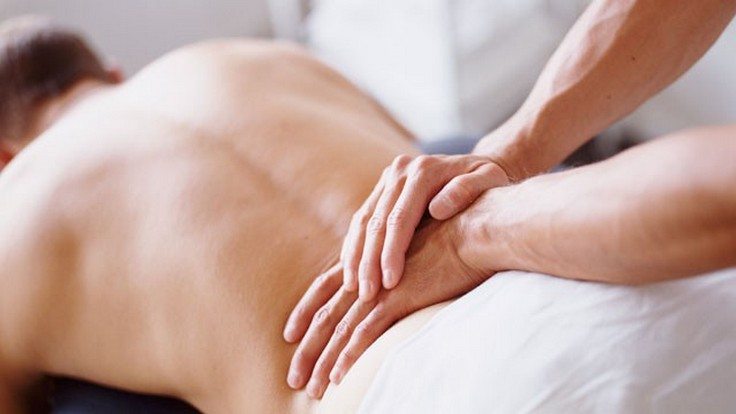
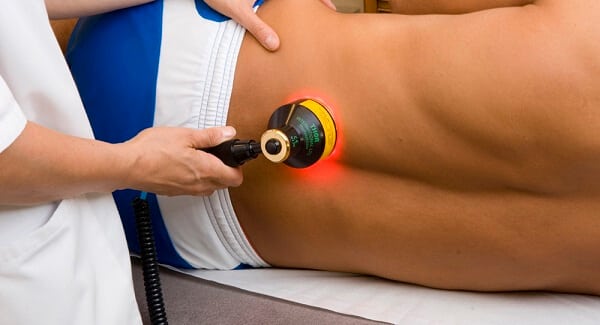
Физиотерапевтические мероприятия усиливают и пролонгируют действие препаратов, мануальной терапии, массажа. Большинство процедур проводится только после купирования острых болей и воспаления. Практикуется использование 5-10 сеансов магнитотерапии, лазеротерапии, УВЧ-терапии, ударно-волновой терапии. Снизить интенсивность саркодинии помогают аппликации с озокеритом, парафином, грязелечение, гирудотерапия.
На этапе реабилитации всех воспалительных и дегенеративно-дистрофических заболеваний пациентам рекомендованы регулярные занятия лечебной физкультурой и гимнастикой. Они не только устраняют болезненную симптоматику, но и становятся отличной профилактикой распространения патологии. Первые занятия проводятся под руководством врача ЛФК, подсказывающего пациентам, как избежать нагрузки на позвоночник. В дальнейшем тренироваться можно самостоятельно в домашних условиях.
Использование ортопедических приспособлений способствует снижению выраженности болевого синдрома. Минимизируется вероятность смещения позвоночных структур, уменьшается нагрузка на органы малого таза. В зависимости от вида диагностированной патологии пациентам показано ношение мягких бандажей, корсетов с пластиковыми или металлическими вставками, полужестких или жестких ортезов.
Представители официальной медицины выступают против использования народных методов для устранения саркодинии. При наличии воспалительного процесса в органах малого таза или позвоночных сегментах применение растирок и компрессов станет причиной его распространения на здоровые ткани. Мази домашнего изготовления, аппликации, настойки и отвары могут использоваться только по достижении устойчивой ремиссии и по согласованию с лечащим врачом.
Возможные осложнения и последствия
Так как саркодиния не является заболеванием, то она не способна спровоцировать какие-либо осложнения в отличие от патологий, ставших ее причиной. При игнорировании болей в крестце, необращении за медицинской помощью воспалительные и дегенеративные процессы стремительно прогрессируют. Поэтому саркодиния — первый сигнал о развивающейся в организме патологии. Чем раньше будет обнаружена ее причина, тем быстрее начнется лечение. А это позволит избежать развития серьезнейших осложнений.
Прогноз
Избавиться от болей в крестце можно с помощью фармакологических перпаратов, физиопроцедур, ЛФК. Но прогноз на полное выздоровление зависит только от поставленного диагноза и своевременной терапии.
Методы профилактики
Чтобы избежать саркодинии, необходимо ежегодно проходить полный медицинский осмотр. Женщинам раз в полгода рекомендуется посещать гинеколога, мужчинам — уролога. Своевременное обнаружение патологии позволит избавиться от нее до появления первых симптомов.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
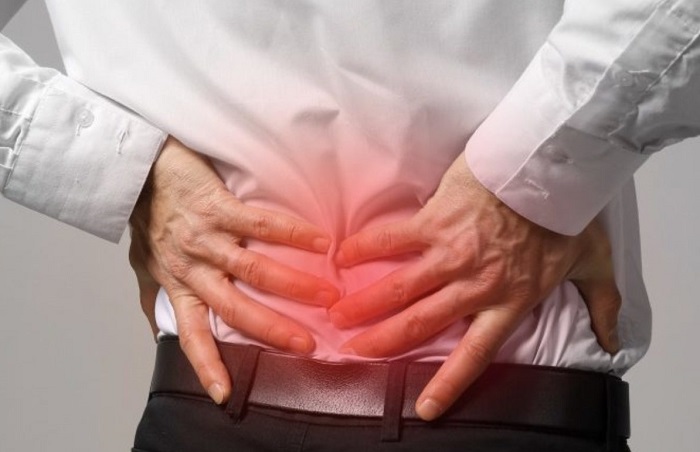
Периодически возникающая боль в крестцовом отделе позвоночника может свидетельствовать как о поражении его тканей, так и о заболеваниях полости малого таза или живота. Разобраться в потенциальных причинах возникновения неприятных ощущений вы сможете, если ознакомитесь с предлагаемой вашему вниманию статьей. Здесь рассказано про факторы риска, причины и заболевания. О том, как их правильно дифференцировать и к какому врачу обращаться за получением квалифицированной медицинской помощи.
Боль в крестцовом отделе позвоночника у женщин может быть обусловлена физиологическими и патологическими факторами. К первым относятся изменения в организме, происходящие во время беременности и родовой деятельности. В этот период происходит размягчение хрящевой ткани под влиянием избыточного количества женских половых гормонов. Происходит расширение тазового кольца. Могут возникать расхождения в сочленениях его костей. Огромная нагрузка оказывается на подвздошно-крестцовое сочленение. Происходит изменение осанки со сглаживанием поясничного физиологического изгиба позвоночника.
После разрешения от беременности многие негативные изменения могут оставаться. И это становится причиной развития многочисленных патологий опорно-двигательного аппарата в будущем. Пока же, на ранней стадии все они могут давать а характерный болевой синдром, который в значительной степени усиливается при менструации и последующие за ней несколько дней.
Боли в крестцовом отделе позвоночника у мужчин в основном связаны с повышенными физическими нагрузками и особенностями анатомического строения. У представителей сильного пола крестце сращивается в более раннем возрасте. При этом поясничный изгиб позвоночника не столь выражен, как у женщин. Соответственно и распределение амортизационной нагрузки происходит несколько иначе. Что неизменно сказывается негативным образом на состоянии хрящевых и костных тканей.
У представителей обоих полов боль в крестце может быть спровоцирована патологиями внутренних органов брюшной полости и малого таза. У мужчин среди причин лидирует аденома предстательной железы, простатит, стриктуры уретры и мочеточников. У женщин часто встречаются опущения матки и мочевого пузыря, миома, эндометриоз и т.д. Также высока вероятность развития опухоли толстого кишечника, которая оказывает давление на структуры позвоночного столба и спинного мозга.
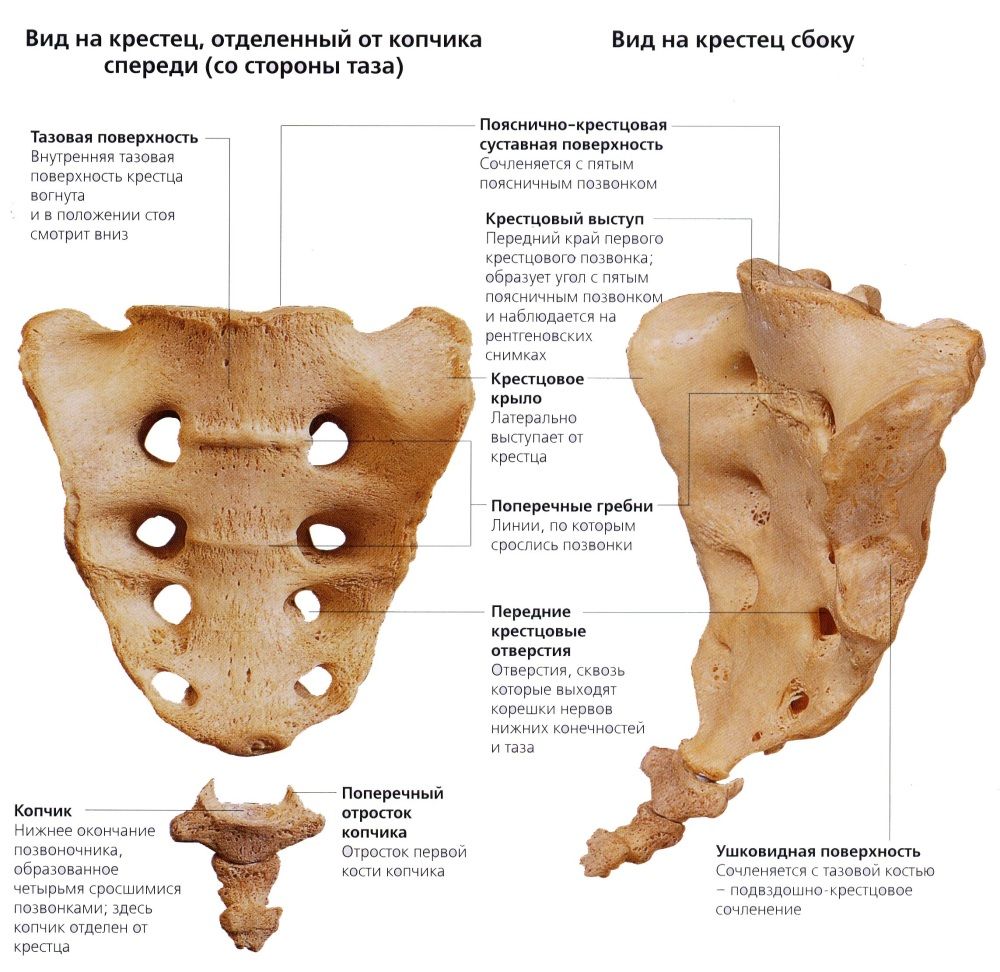
Более подробно о потенциальных причинах развития болевого синдрома поговорим далее в статье. Пока же предлагаем узнать наиболее важные факты из анатомии и физиологии крестца. Начнем с того, что изначально этот отдел позвончого столба состоит из пяти отдельных тел позвонков. Между ними располагаются полноценные хрящевые диски. Стабильность положения позвонков обеспечивается продольными и поперечными связками. Внутри располагается спинномозговой канал. Примерно в возрасте 18 – 20 лет начинает дегенеративный процесс разрушения и атрофии межпозвоночных дисков, разделяющих крестцовые позвонки. В течение нескольких лет они полностью атрофируются и начинается процесс полного сращивания крестцовых позвонков в единую кость. Свой окончательный вид крестец приобретает к возрасту в 23 – 25 лет.
С поясничным отделом эта структура связана с помощью межпозвоночного диска L5-S1. Это условный центр тяжести человеческого тела и на него приходится максимальная нагрузка при совершении любых движений. С нижним отделом позвоночного столба, копчиком, крестец связан с помощью сустава. Он может подвергаться разрушению при воздействии патогенных факторов.
По боковым плоскостям крестца располагаются подвздошно-крестцовые суставы. Они обеспечивают крепление нижних конечностей к позвоночнику. На них тоже приходится большая амортизационная и механическая нагрузка при ходьбе, беге или нахождении в положении стоя.
Все эти структуры могут подвергаться разрушению и деформации. Именно это и дает в большинстве случаев выраженный болевой синдром.
Причины боли в крестцовом отделе позвоночника
Существуют разнообразные причины боли в крестцовом отделе позвоночника, которые включают в себя как заболевания, так и временные состояния. Например, после интенсивной физической нагрузки с задействованием мышц поясничной и ягодичной области происходит накопление в миоцитах молочной кислоты. Этот метаболит вызывает сильное воспаление и перенапряжение мышц. И это состояние может провоцировать появление достаточно сильной сковывающей боли в области крестца. Нужно ли его лечить? Не всегда. В большинстве случаев все проходит самостоятельно.
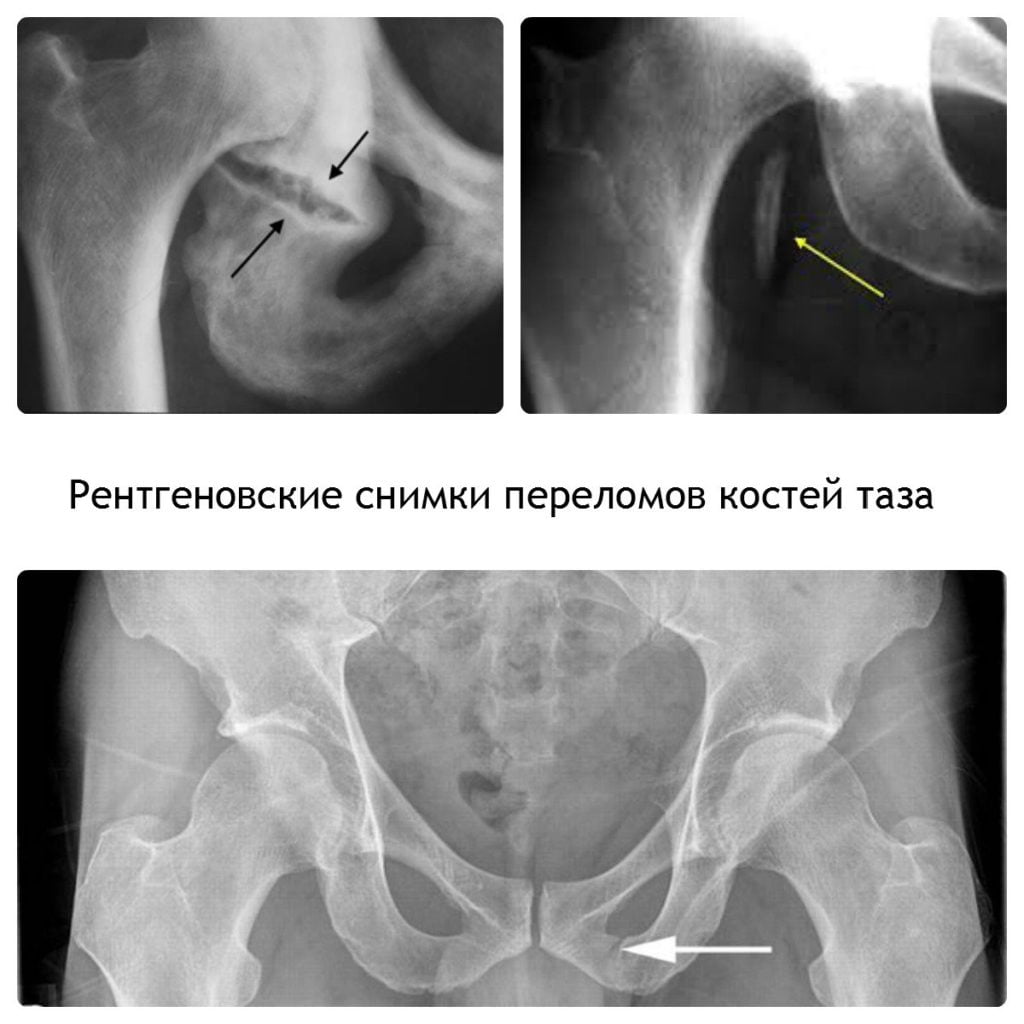
К другим патологическим состояниям можно отнести травмы. Это трещины и переломы костной ткани тел позвонков и их отростков, растяжения и разрывы связочного, мышечного и сухожильного волокна, вывих или подвывих крестцово-копчикового сочленения и т.д. При таких состояниях требуется экстренная помощь травматолога и последующая полноценная реабилитация под руководством вертебролога. В противном случае временное состояние может привести к развитию хронического заболевания, которое будет постепенно разрушать позвоночный столб и с течением времени может привести к инвалидности человека.
Потенциальные причины появления боли в крестцовом отделе позвоночника – это следующие заболевания:
- дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков в пояснично-крестцовом отделе (при защемлении корешковых нервов или при компрессии нервных сплетений боль может быть очень сильной);
- осложнения остеохондроза (например, протрузия межпозвоночных дисков, экструзия, выпадение грыжи или её секвестрование);
- смещение тел позвонков и межпозвоночных дисков с оказанием давления на твердые оболочки спинного мозга;
- искривление позвоночного столба или патологическое изменение осанки;
- стеноз спинномозгового канала;
- воспаление седалищного нерва, в том числе спровоцированное синдромом грушевидной мышцы;
- разрушение крестцово-копчикового сустава;
- деформирующий остеоартроз подвздошно-крестцовых суставов;
- травмы копчика и крестца;
- опухоли внутренних органов и мягких тканей около позвоночника.
Помимо этого потенциальными причинами могут быть тяжелый физический труд, неправильная организация места для работы и ночного отдыха, выбор неподходящей обуви для постоянной ходьбы или занятий спортом и т.д.
Перед началом лечения необходимо установить причину боли. Только прямое воздействие на заболевание или состояние помогает устранить болевой синдром. Лечить изолированно боль нельзя, поскольку это маскирует патологические изменения и сопутствует более быстрому развитию патологии.
Характер боли в крестцовом отделе позвоночника
Важно обращать внимание на характер боли в области крестцового отдела позвоночника, поскольку это может указывать на развитие того или иного заболевания. Разберем лишь самые распространенные проявления болевого синдрома у современных пациентов.
Острая боль в крестцовом отделе позвоночника, которая появляется внезапно после резких движений или подъема тяжестей, может свидетельствовать о разрушении межпозвоночного диска L5-S1. Это может быть экструзия (разрыв) или выпадение грыжи.
А постоянная боль в крестцовом отделе позвоночника ноющего или тянущего характера скорее говорит о том, что у пациента развивается деформирующий остеоартроз подвздошно-крестцовых сочленений. Это заболевание характеризуется крайне медленным течением. Помимо болевого синдрома присутствует небольшая скованность в утренние часы. Она проходит спустя несколько часов. При отходе ко сну может возникать ощущение, что некуда девать ноги, сложно их устроит комфортно в постели, появляется натянутость мышц ягодиц и верхней части бедра.
Сильные боли в крестцовом отделе позвоночника, возникающие после длительной ходьбы или перемены положения тела могут быть симптомом разрушения крестцово-копчикового сустава. Это тяжелая патология, которая постепенно приводит к затруднениям при акте дефекации. Пациент не может сидеть без боли, вынужден пользоваться специальными приспособлениями для облегчения своего состояния в положении сидя.
Резкая боль в крестцовом отделе позвоночника может быть признаком развития синдрома грушевидной мышцы. Отличительная особенность данного заболевания заключается в том, что болезненность появляться при попытке отвести ногу в сторону от тела в состоянии стоя. Любое движение в бок вызывает сильнейший прострел.
При остеохондрозе, не осложнённом протрузией и грыжей, боли носят тупой, периодический характер. Они возникают в основном после длительного статичного положения тела или непривычной физической нагрузки.
Лечение боли в крестцовом отделе позвоночника
Начинать лечение боли в крестцовом отделе позвоночника нужно с посещения врача вертебролога. Если накануне возникновения болевого синдрома было травматическое воздействие, то посетите обязательно травматолога.
Врач проводит первичный осмотр и собирает данные анамнеза. По результатам этой работы он сможет поставить предварительный диагноз. Затем разрабатывается индивидуальный план дополнительных обследований. Например, если у врача достаточно оснований полагать, что боли связаны с развитие болезни Бехтерева или системной красной волчанки, то он порекомендует сделать анализ крови на ревматические факторы. А если появляются предположения, что патология связана с нарушением обменных процессов в организме, то будет назначен биохимический анализ крови. По нему можно исключить подагру, сахарный диабет и множество других потенциально опасных состояний.
Обязательным является рентгенографический снимок в разных проекциях. Он позволяет выявлять патологии костных тканей. На снимках могут быть видны косвенные признаки развития остеохондроза и его осложнений, деформирующего остеоартроза, отложения солей и т.д. В сложных случаях поможет поставить диагноз МРТ обследование. Он позволяет визуализировать состояние хрящевых, связочных, сухожильных и мышечных тканей.
Отдельно лечение боли в крестцовом отделе позвоночника не проводится. Это бессмысленное и опасное занятие. Терапия проводится в отношении того заболевания, которое провоцирует появление боли.
Эффективнее всего проводить лечение подобных заболеваний с помощью методов мануальной терапии. Например, мануальное вытяжение позвоночного столба создает условия для полного восстановления хрящевой ткани, снимает компрессию с корешковых нервов и их ответвлений. Пациент после 2-3 сеанса чувствует полное устранение неприятных ощущений.
Остеопатия применяется для восстановления процессов микроциркуляции лимфы и крови в очагах поражения. Таким образом усиливается клеточное питание и ускоряется процесс регенерации поврежденных участков тканей.
Лечебная гимнастика и кинезиотерапия приводят в нормальное состояние работоспособность мышечного волокна, обеспечивают эластичность связочного и сухожильного аппарата.
Рекомендуем проходить лечение в специализированных клиниках мануальной терапии. Подыщите такую по месту жительства и обратитесь за помощью.
Имеются противопоказания, необходима консультация специалиста.
Боль в левом подреберье сзади со спины часто является признаком развития определенного заболевания в данной области. Зачастую это болезни дыхательных путей, центральной нервной системы, пищеварительного тракта. Однако такая боль может возникнуть и по физиологическим причинам, например, при поднятии тяжестей или при нарушении осанки.
- 1. Заболевания, которые сопровождаются болью со спины слева
- 2. Остеохондроз
- 3. Инфаркт
- 4. Пневмония
- 5. Гастрит
Характер боли слева сзади в области поясницы может быть различным:
- простреливающая боль указывает на развитие патологии позвоночника (например, остеохондроз);
- боль в момент вдоха указывает на развитие заболевания дыхательных путей, сердца (например, стенокардия или пневмония);
- тянущая нарастающая боль в левом боку может указывать на воспалительный процесс в желудке (например, гастрит, язва);
- тупая боль в левом боку – сигнал о развитии патологии желчного пузыря (например, холецистит) или же воспаления яичников;
- резкая, острая боль, усиливающаяся в момент движения, может являться проявлением травмы селезенки, например, ее разрыва, или патологии мочевыводящих путей, например, мочекаменной болезни;
- пульсирующая боль может быть проявлением мышечного спазма.


Болевой синдром при развитии остеохондроза возникает на фоне сильного механического раздражения окончаний нервов, которые локализуются в области между позвонками. Здесь же сосредоточена периферическая нервная система, которая является источником терморегуляции в организме, контролирующим звеном двигательной и сенсорной функций. При малейшем сдавливании нервов возникает болевой синдром.

Боль в левом боку на уровне талии имеет свои характерные особенности:
- становится сильнее в моменты поднятия тяжести, при физическом перенапряжении, резком повороте, чихании;
- периодический мышечный спазм также становится источником боли в районе поясницы в боку;
- из-за боли в левом боку со спины человек меньше двигается. Больной остеохондрозом старается занять то положение туловища, которое поможет облегчить боль.
Основными рекомендациями специалистов, к которым стоит прислушаться при возникающей боли в левом боку со стороны спины, можно назвать:
- соблюдение постельного режима на время возникновения прострелов;
- любое резкое движение и резкий поворот делать запрещено;
- можно использовать обезболивающие или разогревающие мази, а также теплые сухие компрессы;
- выполнять физические упражнения рекомендовано лишь по истечении недели после устранения болевого синдрома;
- правильное питание: запрет на потребление жареной и острой пищи.
В стационарных условиях назначают проведение блокады или же сухого вытяжения позвоночного столба. Из физиотерапевтических методов лечения наиболее часто применяют иглорефлексотерапию, магнитопунктуру, электростимуляцию.


Инфаркт миокарда может сопровождаться болевыми проявлениями, локализующимися в области грудины, которые иррадиируют в левую конечность, челюсть, шею, плечо, поясницу. У человека может покалывать запястье и пальцы левой руки. Помимо боли в пояснице, сбоку и за грудиной дискомфорт может наблюдаться и в области живота: в верхнем его отделе или возле пупка.
Общая продолжительность терпимого болевого приступа – не менее 15 минут. По истечении данного времени боль начинает усиливаться. Стоит отметить, что стенокардия сопровождается похожими симптомами и признаками. Так, возникают боли, отдающие в левую конечность, левую сторону лица, в поясницу. Отличие данных болезней заключается в следующем: Нитроглицерин может устранить болевой синдром лишь при стенокардии, при инфаркте данный препарат неэффективен.
Самостоятельно лечить инфаркт миокарда не рекомендовано, но облегчить состояние в домашних условиях все-таки можно:
- в первую очередь – вызов скорой помощи;
- далее рекомендовано выпить аспирин (1 таблетку), который способствует уменьшению свертываемости крови;
- покой – основное правило, которое необходимо соблюдать при инфаркте до приезда скорой помощи;
- если это возможно, необходимо записать на листке бумаги точное время, когда начался приступ и первые действия, что поможет специалистам начать верную терапию до прибытия в стационар.


Если болит левый бок со спины, и диагностировали левостороннюю пневмонию, это сигнализирует о развитии воспаления в нижнем отделе легкого. Если вовлечены в процесс плевральные оболочки и поражены их нервные окончания, а также кровеносные сосуды, болевой синдром возникает не только в грудной зоне, но и в области спины и в зоне живота. Дискомфорт в пояснице, спине и в области груди может напоминать проявления таких патологий, как инфаркт, радикулит.

Если дифференцировать пневмонию с недугами иной этиологии, стоит отметить, что болезнь легких имеет прямое соотношение с нарушением дыхательной системы, кашлем, что не возникает при патологиях позвоночника и сердца. Также при пневмонии может возникать лихорадочный синдром и чувство нехватки воздуха.
Чтобы устранить боль в левом боку сзади и в грудине при левосторонней пневмонии, необходимо лечение антибиотическими средствами. Какого типа антибиотики будут необходимы в том или ином случае, определяют с учетом вида микроорганизма, который стал причиной развития воспаления. Если присоединилась вторичная инфекция, назначают дополнительные антибиотические средства и препараты, которые способствуют поддержанию нормальной микрофлоры ЖКТ.
Если имеется продуктивный кашель, необходим прием лекарственных средств, разжижающих выделяемое с легких и помогающих его отхаркивать. При нарушении функции дыхания и одышке рекомендован прием бронхорасширяющих препаратов. В обязательном порядке необходимо принимать иммуномодулирующие лекарственные средства, помогающие восстановить защитную функцию иммунитета.
Кроме медикаментозного лечения, назначают и физиотерапию, которая также помогает бороться с воспалением данного парного органа, устраняя неприятную симптоматику. В некоторых случаях назначают дезинтоксикационную терапию.

Боль в спине слева под ребрами сзади — характерный для гастрита и язвы симптом. Иными признаками гастрита можно назвать:
- тяжесть после употребления пищи;
- частая отрыжка с тухлым запахом;
- рвотные позывы;
- снижение массы тела и отсутствие интереса к еде.

Гастрит характеризуется болевыми проявлениями в левом боку, отдающими в спинной и желудочный отделы. Может повышаться общая температура, развиваться тахикардия, могут возникать рвотные позывы. Если наблюдается интенсивная боль слева под ребрами сзади со спины и в области желудка, это сигнализирует о том, что гастрит развивается в запущенной стадии. Также дискомфорт возникает при развитии иных патологий ЖКТ, например, язвы.
Если длительный болевой синдром невозможно устранить самостоятельно, рекомендовано посетить врача или вызвать его на дом. Если уже диагностирована язва, и возникла резкая боль в левом боку сзади и спереди, принимать какие-либо лекарства до посещения врача строго запрещено.
Для облегчения дискомфорта при гастрите необходимо принять лежачее положение, чтобы снять напряжение со спинного отдела. После уменьшения интенсивности боли разрешено постепенно вставать, но ни в коем случае не резко. Из медикаментов можно принять одно из противовоспалительных и обезболивающих средств, например, Новиган.

Воспаление желчного пузыря может сопровождаться болью разной интенсивности, что зависит от того, какова стадия развития недуга и его вид:
- Начальная стадия патологии бескаменной формы сопровождается тупым дискомфортом ноющего характера, который возникает периодически.
- Если повредились каналы и слизистая желчного пузыря, боль ярко выраженная и локализуется в подреберье.
- Когда канал пузыря закупоривается, развивается острая боль в зоне правого подреберья, иррадиируя в эпигастральный отдел.
- Гангренозная форма патологии сопровождается такой симптоматикой, как боль в левом боку сзади, которая отдает в спину и иррадиирует в плечевую и лопаточную зоны. С точностью сказать, где именно болит, невозможно.

При холецистите не только болит спина с левой стороны или с правой, но и возникают иные проявления: горечь во рту, нарушение стула, чувство тяжести в отделе желудка после потребления пищи, рвотные позывы при употреблении жирной пищи, желтый налет на языке. Если присутствует такая симптоматика, как повышенная температура, желтушность кожных покровов, тахикардия, рекомендовано вызвать скорую помощь.
В домашних условиях первая помощь заключается в следующем:
- принятие горизонтального положения;
- прием спазмолитического средства;
- употребление мятного чая, что поможет облегчить боль.
Консервативное лечение заключается в соблюдении правильного питания с запретом на потребление жирной пищи. Из медикаментов показан прием антибиотиков, спазмолитических средств, препаратов, которые способствуют повышению или понижению тонуса пузыря, стимуляторов выработки желчи. Оперативное вмешательство назначают при переходе холецистита в гангренозную форму или же в случае развития перитонита.

Данный патологический процесс в женских половых органах носит название "оофорит". Если же произошло поражение яичников и маточных труб одновременно, такое патологическое состояние именуют аднекситом. В таких случаях развивается боль в левом боку сзади на пояснице (или в правом боку, смотря на какой стороне развивается процесс). Также болит нижний отдел живота, иррадиируя в зону прямой кишки. Дискомфорт является периодическим, а его интенсивность увеличивается в момент мочеиспускания.
Возникновение боли можно объяснить снижением иммунитета после переохлаждения, простуды, депрессии, сильного стресса. Меняется и эмоциональный фон: человек становится раздражительным, нарушается сон, снижается половое влечение. Лечение такого заболевания должно проводиться строго специалистом. В противном случае могут быть опасные последствия, например, бесплодие.

Разрыв органа редко происходит в один момент. Наиболее часто случается так, что изначально растягиваются ткани, после образуется гематома, которая начинает нарывать, а потом уже она разрывается. Симптоматика травмы следующая:
- некий "толчок" в области левого подреберья;
- тупой нарастающий болевой синдром;
- внутреннее кровотечение;
- общее плохое самочувствие;
- потемнение перед глазами.

Наиболее часто лечение заключается в полном удалении органа. В этом случае возникает неприятное последствие – ухудшение естественных защитных сил организма, что делает его более уязвимым к проникновению различного рода инфекций.
По мнению многих специалистов, разрыв селезенки все же можно лечить консервативными методами. Это возможно, если течение патологии неопасное. Также практикуется удаление селезенки с помощью лапароскопа. В ходе процедуры осуществляют введение специальной трубки через предварительно проведенный разрез кожного покрова. Через дополнительный разрез вводят иной медицинский инструмент.
Данное заболевание сопровождается следующей симптоматикой:
- болит левая сторона спины (тупо или остро);
- интенсивность болевого синдрома увеличивается при движениях туловища, езде, нагрузках;
- почечная колика;
- ложный позыв к опорожнению;
- понижение трудоспособности;
- озноб, общее недомогание;
- лейкоцитоз;
- повышение общей температуры.

Терапия патологии, когда болит левый бок сзади, может быть консервативной или оперативной. Любой из методов лечения направлен на разрушение камней и коррекцию метаболического нарушения в организме. Не менее важно соблюдать правильное питание при развитии мочекаменной болезни. Так, основными принципами здорового питания являются:
- Достаточное потребление жидкости (не менее двух литров в сутки).
- Ограничение потребления тех продуктов, которые содержат животный белок, соль, пурины, щавелевую кислоту.
- Рекомендовано употреблять как можно больше продуктов с содержанием клетчатки.
Из физиотерапевтических методов рекомендовано проведение ультразвукового лечения, лазеротерапии, индуктотермии, динамической амплипульс-терапии. Если имеет место присоединение вторичной инфекции мочевыводящих путей, физиотерапию необходимо проводить только в стадии ремиссии.
Физиологическим источниками боли (слева, справа или посередине спины) можно назвать:
- Патологии осанки. Это возможно при длительном сидении в неудобном положении, например, за компьютером. В этом случае не только болит спина, но и развиваются более серьезные патологии позвоночника.
- Ношение тяжестей может стать причиной мышечного надрыва, что и вызывает болевой синдром;
- Переохлаждение. Если продуло спину сквозняком, происходит поражение нервных окончаний, что является причиной возникновения боли;
- Ожирение и наличие лишних килограммов – те факторы, которые дополнительно нагружают мышечный аппарат спинного отдела. Боль – естественное явление в данном случае.
- Малоподвижный образ жизни. При этом происходит ослабление и атрофия мышц в спинном отделе.

Если болевой синдром возникает на постоянной основе, рекомендовано прибегнуть к помощи врача, который назначит соответствующие диагностические мероприятия для определения причины симптома. Может понадобиться помощь хирурга-травматолога или невропатолога.
В том случае, когда боль вызвана физиологическими причинами, а не заболеванием конкретного внутреннего органа, врач назначает лекарственные средства с обезболивающим действием. Они могут назначаться в таблетированной форме или в форме инъекций, что зависит от интенсивности симптома. Не менее эффективным методом избавления от боли в спинном отделе считается массаж. Также при болях не помешают физические упражнения и принятие горячих ванн.
Читайте также:


