Лечение остеохондроза лазером при миоме
Миома матки (фибромиома, лейомиома) — это доброкачественная опухоль в мышечном слое матки — миометрии. В 95% случаев миома располагается непосредственно в матке и лишь в 5% — в ее шейке. Миома представляет собой узлы, состоящие из соединительной и мышечной тканей. Диаметр одного узла может составлять от нескольких миллиметров до нескольких сантиметров. Миома бывает как одиночная, так и множественная. Но чаще всего, если возникает один узел, то следом появляются другие. И даже после удаления миомы остается высокий риск возникновения новых образований. В зависимости от направления роста узлов, врачи выделяют три типа миомы. Межмышечная — опухоль находится в толще стенки матки и развивается между тканями мышц. Подслизистая — рост миомы происходит по направлению к полости матки. И подбрюшинная — узел растет по направлению к брюшной полости.

Причинами возникновения патологии считают:
- гормональные нарушения;
- неправильное использование внутриматочных контрацептивов;
- аборт;
- воспалительные заболевания половой системы;
- чрезмерный избыточный вес — как фактор риска;
- постоянные стрессы;
- генетическую предрасположенность.
Ритм жизни современных женщин очень интенсивен, они берут на себя функции и кормилицы семьи, и хранительницы домашнего очага. Возникшая патология — это крик о помощи организма, который заявляет о том, что не справляется с возложенной на него нагрузкой. К тому же, здоровье женщины сильно зависит от ее эмоционального состояния. Развод, увольнение, проблемы с ребенком-подростком — все это может стать толчком к появлению как доброкачественных, так и злокачественных образований.
Коварство болезни в том, что она может быть незаметной долгое время. А когда симптомы становятся очевидными — миома уже достигает крупного размера и поддается только оперативному лечению.
Следствием развития миомы матки может стать длительная и чрезмерная менструация, что со временем приводит к развитию хронической анемии. В свою очередь анемия способствует снижению иммунитета, возникновению хронической усталости, выпадению волос, дряблости кожи и т. д. Железодефицитная анемия приводит не только к кислородному голоданию тканей, но и к нарушению функций важных органов, вследствие чего к вышеперечисленным симптомам прибавляются тахикардия, головные боли, головокружение, нарушение работы сердца.
По мере того, как миоматозные узлы растут, у женщин начинают появляться специфические признаки заболевания, такие как:
- Боли различного характера внизу живота. Интенсивность и длительность приступов боли зависит от размера, темпа роста и локализации опухоли.
- Меноррагии. Обильная менструация, длящаяся дольше, чем обычно.
- Метроррагии. Кровотечение из матки, не связанное с менструальным циклом.
- Бледность, анемия, изменения, заметные по клиническому анализу крови (уменьшение количества эритроцитов).
- Проблемы с мочеиспусканием и дефекацией, связанные с тем, что увеличенная матка давит на соседние органы — мочевой пузырь и кишечник. Проявляются в виде запоров и частого затрудненного мочеиспускания.
Любые из перечисленных симптомов требуют немедленного проведения УЗИ органов малого таза. Только этим способом можно выявить образование. Миома грозит бесплодием, а в некоторых случаях может перерасти в злокачественное образование и требует незамедлительного лечения.
Окончательно избавиться от миомы матки можно, только удалив ее. Такие методы, как фитотерапия, гомеопатия и всевозможные народные средства, никак не могут повлиять на эту опухоль и не способны остановить ее рост. Наиболее эффективными методами лечения миомы являются хирургические и малоинвазивные методы, предполагающие удаление или разрушение опухоли.
Тактика лечения миомы зависит от размера и количества узлов, а также от проявления симптомов. Часто при отсутствии симптомов и малых размерах миомы пациентке предлагается просто периодически проходить УЗИ, то есть врач выбирает выжидательную тактику. Такая позиция весьма спорна, ведь миома — это опасная патология. Поэтому более разумным подходом будет поиск оптимальной терапии.
Существует несколько методов лечения миомы. Рассмотрим их более подробно.
За рубежом из-за неэффективности медикаментозные препараты для лечения миом практически не используют. Лекарства в лучшем случае останавливают рост миомы или немного уменьшают ее размеры, причем этот эффект кратковременен и все может вернуться к прежнему состоянию.
Кроме этого, лечение миомы гормональными средствами, которое так любят применять врачи постсоветского пространства, приводит к снижению уровня эстрогенов у женщин, препятствует фертильной функции и способствует развитию остеопороза.
К данным методам лечения миомы матки относятся процедуры, наименее травмирующие пациентку. Рассмотрим их более подробно.
Эмболизация маточных артерий (ЭМА) — высокоэффективный и наиболее популярный метод лечения миомы матки во всем мире. Процедура проводится под местным наркозом. На коже в области паха делается микроразрез, и в бедренную артерию вставляется катетер. Он подводится к сосудам, которые питают миому. В сосуды вводится вещество, которое закупоривает их и препятствует попаданию в них крови. После этого клетки миомы погибают и рассасываются. Восстановление после ЭМА длится 7–10 дней и не требует обязательного пребывания в стационаре.
Миолиз, или лапароскопическую операцию, назначают, если узлов не более 3-х и их размер составляет не более 3–5 см. Суть процедуры заключается в разрушении миомы электрическим током или лазером. Также возможно воздействие низкой температуры (криомиолиз). Миолиз проводится под общим наркозом. После операции не остается шрамов, так как все манипуляции делаются через несколько небольших отверстий на коже (0,5–1,5 см).
Фокусированная ультразвуковая абляция (ФУЗ) — это сравнительно новый способ лечения. Его преимущество заключается в том, что происходит непосредственное воздействие на опухоль, при этом на теле пациентки не остается рубцов. Процедура происходит в аппарате магнитно-резонансной терапии. Это дает возможность четко определить расположение миомы и направить на нее ультразвук высокой интенсивности. Он разрушает клетки миомы и не затрагивает соседние ткани и органы. После ФУЗ-аблации разрушенные клетки самостоятельно рассасываются. Данная процедура не рекомендована при крупных миомах и в случае, если их несколько.
Долгое время считалось, что миома — это заболевание, которое со временем перерастает в рак, поэтому единственным методом ее лечения было удаление матки. И только 30 лет назад ученые доказали, что миома трансформируется в злокачественное образование только в 2% случаев и стали применять щадящие методы терапии.
При полноценном оперативном вмешательстве возможно два принципиально отличающихся друг от друга подхода.
- Миомэктомия
Лапароскопическая миомэктомия. Данная малоинвазивная операция выполняется как самостоятельно, так и после эмболизации маточных артерий в случае наличия наружных миом небольшого размера. Операция проводится через небольшие проколы в брюшине, в которые вводится эндоскоп с подсветкой, микроскопической камерой и микрохирургическими инструментами. Если это возможно, применяется метод SILS (Single Incision Laparoscopic Surgery) — однопортовая операция через единственный прокол.
Гистероскопическая миомэктомия. Это малоинвазивная операция для удаления подслизистых миом через влагалище, в которое вводится гистероскоп (метод NOTES).
Открытая миомэктомия. Данная операция проводится только при наличии множественных миом крупного размера, когда малоинвазивная операция невозможна. В ходе операции производится разрез над лобком длиной около 10 см. - Гистерэктомия
Удаление матки. Это крайний метод лечения, и для него нужны особые показания. Гистерэктомию назначают, если миома является причиной обильных непрекращающихся кровотечений, растет очень быстро, выявлены предраковые или раковые изменения шейки матки или эндометрия. Во время операции могут быть удалены (при наличии показаний) яичники и маточные трубы, после чего наступает менопауза. Гистерэктомия — сложная операция, и восстановление после нее может длиться очень долго, как физическое, так и психологическое.
Таким образом, на сегодняшний день существует несколько эффективных методов лечения миомы матки. Выбор оптимальной терапии зависит от клинической картины заболевания, а также возраста и индивидуальных особенностей пациентки. Поэтому очень важно поставить точный диагноз, четко определить размеры и расположение миомы, а также оценить общее состояние организма. Все это позволит подобрать наиболее щадящий метод лечения.


Миома матки – хроническое прогрессирующее заболевание женской репродуктивной системы, характеризующееся образованием узлов в тканях мышечного слоя. На начальных стадиях патология протекает без проявления симптомов. Именно это свойство выступает причиной того, что большинство пациенток даже не догадываются о развитии заболевания. Согласно медицинской статистике, миоматозные узлы образуются у 75-80% женщин после 30 лет. Скрытое течение болезни приводит к тому, что часто обнаруживается она случайно в ходе профилактического осмотра или планового обследования.
Впервые столкнувшись с этим диагнозом, женщины теряются и паникуют из-за страха перед операцией. Мы рекомендуем не нервничать, но и не тянуть с началом лечения. Хирургическое вмешательство показано при запущенных стадиях заболеваниях, очень больших размерах узлов, острых клинических проявлениях, нарушении основных функций организма. При своевременном обращении к врачу есть возможность избавиться от миоматозных узлов без операции и осложнений. Эмболизация маточных артерий (ЭМА) – малоинвазивный метод, в результате которого прекращается снабжение узлов кислородом и питательными веществами.
Особенности развития и протекания миомы матки
Самым опасным фактором миомы является тенденция разрастанию. Это означает, что узлы могут увеличиваться в размерах с различной интенсивностью. В зависимости от типа миомы и механизма развития заболевания помимо увеличения уже имеющихся узлов, могут образовываться новые образования в тканях матки. Эта тенденция обусловлена повреждением клеток миометрия. В процессе развития заболевания в патологический процесс вовлекаются соседние клетки. Чтобы избежать этого, нужно знать, что нельзя делать при миоме.
Отношение к миоме, взгляд специалистов на происхождение и механизм развития миомы кардинально изменился за последние несколько десятилетий. В конце XX века миома считалась доброкачественной опухолью с высоким риском перерождения в рак. Учитывая, такое отношение и тенденцию к росту новообразования, врачи уже на начальных стадиях болезни предлагали пациенткам операцию по удалению.
Исследования последних десятилетий доказали, что у миомы очень низкий онкогенный статус. Перерождение миоматозных узлов в злокачественную опухоль встречается крайне редко и причиной выступают другие заболевания половой системы. Высокой онкогенной угрозой обладают некоторые виды генитального вируса папилломы.
В прошлом считалось, что основной причиной развития миомы являются гормональные нарушения. Однако, как показали клинические наблюдения, баланс гормонов оказывает воздействие на стабильность или рост миоматозных узлов. На работу желез внутренней секреции и гормональный баланс влияют различные жизненные факторы – режим и рацион питания, нагрузки, прием лекарственных препаратов, поэтому очень важно учитывать противопоказания при миоме матке. Женщина с диагностированными узлами должна знать, как питаться, какие нагрузки разрешены, можно ли загорать, иглоукалывание при миоме. Правильный подход позволит избежать осложнений и критических проявлений заболевания.
Современные специалисты убеждены, что причиной миомы выступают повреждения клеток миометрия, спровоцированные нарушениями естественных физиологических функций и потребностей организма. В прошлом женщины рожали чаще, то есть, репродуктивная система реализовывала свою функцию. Сейчас, благодаря методам контрацепции, женщины рожают от силы 1-2 раза за всю жизнь. Многие решают сначала сделать карьеру и рожают после 30 лет.
Мало кто понимает, что постоянные менструации наносят микротравмы мышечному слою матки. В период выхода яйцеклетки вся репродуктивная система изменяется, эндометрий и миометрий утолщаются, готовясь к зачатию, внедрению оплодотворенной яйцеклетки и последующему вынашиванию беременности. Если зачатия не происходит, лишние клетки выходят вместе с менструальной кровью, нанося микротравмы клеткам матки. Одна поврежденная клетка, подверженная чрезмерно активному делению (пролиферации), становится причиной образования узла. Этому процессу способствуют некоторые негативные факторы:
- частые аборты и медицинские выскабливания;
- воспалительные заболевания, вызванные инфекциями или переохлаждением;
- осложнения после операций или родов;
- наличие хронических эндокринных заболеваний;
- сбои в работе иммунной системы;
- большой лишний вес.
Величина миоматозных узлов часто определяет тактику и выбор метода лечения болезни. Чем больше образования, тем острее симптоматика, выше риск осложнений и сложнее процесс лечения. Поэтому пациентка должна учитывать, что нельзя при миоме, изменить некоторые аспекты повседневной жизни во избежание роста узлов. Если у вас есть вопросы, звоните по телефону и запишитесь на прием к профильному специалисту. Также вы можете получить консультацию по e-mail. Наши специалисты помогут вам найти лучшую клинику по лечению миомы в Москве или других городах России.
Что нельзя делать при миоме
Перечень противопоказаний при миоме включает ограничения в питании, физических и эмоциональных нагрузок, приема лекарственных препаратов, лечебных и косметических процедур. Запрещенные, нежелательные продукты питания, манипуляции и процедуры обусловлены коррекцией гормонального баланса, напрямую влияющего на состояние миоматозных узлов.
Все противопоказания можно условно разделить на две группы – категорические абсолютные и относительные. К первой группе относятся:
- перегрев области малого таза;
- тяжелые физические нагрузки;
- стрессы и нервные потрясения;
- инфракрасное и ультрафиолетовое облучение;
- переохлаждение или резкие перепады температур;
- процедуры или деятельность, сопряженные с вибрацией;
- употребление большого количества жидкости перед сном;
- использование любых лекарственных препаратов без одобрения лечащего врача.
В зависимости от характера протекания миомы и интенсивности роста миомы не рекомендуется консервативная гормональная терапия, нарушение нормального режима бодрствования и отдыха (ненормированный рабочий день).
Лечение прогестероном при миоме матки
Исследования показали, что активный рост миомы связан с повышенной секрецией эстрогенов, поэтому консервативная терапия заболевания строится на коррекции гормонального фона женщины. Чаще всего пациентке назначают препараты с содержанием прогестерона и его аналогов. Однако такой подход к лечению не всегда оправдан и эффективен. Далеко не при всех видах миомы следует применять прогестерон.
На сегодняшний день мнения специалистов разделились – одни считают, что препараты прогестерона показаны при миоме, другие категорически против этого. С одной стороны, низкая секреция прогестерона влияет на увеличение узлов, с другой – во время беременности на фоне естественного увеличения содержания этого гормона наблюдается одновременно рост миомы.
Учитывая тот факт, что единого мнения на этот счет нет, вопрос решается индивидуально для каждой пациентки. Консервативное гормональное лечение не рекомендуется применять при наличии таких факторов:
- выявление измененных предраковых клеток в составе миомы;
- наличие злокачественных образований репродуктивной системы на фоне развития миомы;
- большой размер (свыше 12 недель) и активный рост миомы;
- прогрессия миоматозных узлов (увеличение на 3-4 недели за полгода);
- обильные менструации с большим выделением крови;
- маточные кровотечения;
- подслизистая миома;
- наличие миоматозных узлов на ножке с угрозой перекручивания;
- артериальная гипертензия.
Не рекомендуется назначение гормональной терапии при хронических заболеваниях сосудов – варикозное расширение, тромбофлебиты, тромбоэмболия. Некоторые виды заболеваний внутренних органов и функциональных систем организма могут выступать проблемой не только для консервативного лечения, но и для операции. Если у вас диагностирована миома, вы не можете определиться с выбором лечения, обращайтесь к нашему специалисту эндоваскулярному хирургу Б.Ю. Боброву. Мы рекомендуем лечение миомы методом эмболизации маточных артерий, он практически не имеет противопоказаний, не оказывает влияние на работу органов, не влияет на общее состояние здоровья.
Физические нагрузки, физиотерапевтические и косметологические процедуры
Каждая женщина независимо от возраста хочет хорошо выглядеть. Для этого большинство женщин посещают спортивные занятия и делают салонные процедуры. При миоме матки стоит учитывать, что на физические нагрузки наложены ограничения, а часть косметических процедур вообще противопоказаны. Главным требованием выступает исключение любого типа перегрева зоны малого таза.
Так многие пациентки задаются вопросом, можно ли загорать при миоме матки. Ответ на него однозначно отрицательный. Строго запрещено посещение солярия и продолжительное нахождение на солнце в период его пиковой активности. Противопоказаны также такие процедуры:
- массаж спины в области таза (на других участках тела можно);
- лимфодренаж живота;
- кавитация;
- посещение бани, сауны;
- разогревающие процедуры (горячие ванны, прогревания).
Что касается физических нагрузок, то категорически запрещено поднятие тяжестей свыше 3 кг, продолжительное нахождение на ногах, приседания, чрезмерное увлечение упражнениями на пресс. Нельзя крутить обруч и хула-хуп. Любые спортивные занятия лучше предварительно обсудить с лечащим врачом и отдать предпочтение лечебной физкультуре под наблюдением специалиста. В процессе занятий надо избегать сильных переутомлений, следить за пульсом. При активном росте миомы любые физические нагрузки лучше исключить.
Можно ли делать иглоукалывание
Альтернативные методы лечения акупунктуры и рефлексотерапии используются при лечении миомы. Вопрос можно ли иглоукалывание при миоме матки и насколько оно эффективно, интересует многих пациенток. Как показывает клиническая практика, иглоукалывание может иметь положительный эффект и помогает снять некоторые негативные симптомы заболевания при условии, что миоматозные узлы не достигли больших размеров. Данный тип лечения не решает проблему в целом, но разрешен к применению. В сочетании с другими элементами комплексной терапии иглоукалывание у профессионального мастера помогает частично выровнять гормональный фон, восстановить менструальный цикл, укрепить иммунную систему.
Важно понимать, что любые методы консервативной и альтернативной терапии не могут избавить от миомы. Даже после хирургической операции по удалению миомы в тканях матки остаются зачатки узлов, что в итоге может привести к рецидиву. При выборе метода лечения большинство специалистов отдают предпочтение эмболизации маточных артерий, в процессе которых перекрывается питание миоматозных узлов. В результате миома уменьшается, происходит замещение узла соединительной тканью, на матке не остается даже рубца.
Особенности питания при миоме
О том, что рацион питания влияет на секрецию гормонов, известно давно. Поэтому подход к меню для женщин основывается на принципах здорового питания. В сбалансированный рацион должны входить продукты, содержащие витамины, минералы, жирные кислоты и антиоксиданты. К числу таких продуктов питания относятся:
- свежие овощи и фрукты (витамины, клетчатка, антиоксиданты);
- кисломолочная продукция (линоленовая кислота);
- орехи (мононенасыщенные кислоты, клетчатка, минералы);
- морская рыба и морепродукты (омега 3 кислоты);
- льняное семя (антиэстрогены растительного происхождения);
- отруби (клетчатка, антиоксиданты, витамины группы B);
- сухофрукты (витамины, антиоксиданты);
- нежирное мясо (белки, витамины группы B).
Большинство специй также содержит большое количество большое полезных веществ, в умеренных дозах их тоже рекомендуется включать в состав питания при миоме матки. Какие продукты следует исключить из рациона:
- жирные сорта мяса и рыбы;
- все виды фастфуда;
- тугоплавкие жиры (содержатся в кондитерских кремах);
- пирожные, торты, конфеты, сдоба;
- чрезмерно острые, соленые, копченые продукты.
Рекомендуется исключить из рациона или ограничить употребление продуктов, провоцирующих процессы брожения в кишечнике – фасоль и другие бобовые, спаржа, все виды капусты, газированные напитки, свежие яблоки (можно запекать), виноград, свежее молоко, газированные напитки, алкоголь.
Миома и беременность
Наличие миоматозных узлов не всегда препятствует зачатию и вынашиванию беременности. Однако врачи советуют вылечить миому на стадии планирования беременности, так как в процессе вынашивания и во время родов при миоме могут возникнуть осложнения. Аборты при этом заболевании угрожают резким увеличением узлов.
Если женщина узнала о заболевании, будучи беременной, ее волнует вопрос, можно ли рожать при миоме матки. Ответ на него зависит от нескольких факторов – размера и расположения миоматозных узлов, механизма развития и остроты симптомов болезни. В большинстве случаев врачам удается помочь пациентке выносить ребенка, но риск развития патологий остается высоким. Родовая деятельность при миоме часто начинается раньше срока, возможно развитие послеродового кровотечения. При больших размерах миомы специалисты могут предложить родоразрешение путем кесарева сечения.
В современной клинической практике разработан эффективный и безопасный метод лечения миомы, позволяющий избежать операции и избавиться от узлов раз и навсегда. Эмболизация маточных артерий относится к сосудистой хирургии, проводит процедуру эндоваскулярный хирург. В процессе манипуляции в бедренную артерию вводится вещество, содержащее шарики из полимерного материала по диаметру соответствующие размеру маточных артерий. Достигая артерии шарики (эмболы) перекрывают ее, чем прекращают питание новообразований. При этом матка получает питание от сети более мелких сосудов, полностью сохраняя свои функции. Таким образом, удается сохранить женщине возможность в будущем родить ребенка и без операции избавиться от миомы навсегда. Рецидив исключен.
Эта статья создана для ознакомления и не является экспертным материалом. Если у вас есть вопросы по лечению миомы, пишите нам на e-mail или обращайтесь в онлайн-чат. Для записи на прием к профильному специалисту звоните по телефону +7 (495) 357-69-79. Наш консультант найдет для вас лучшую клинику для обследования и лечения, ответит на вопросы и окажет помощь в выборе специалиста.
- Лубнин Д.М. Секретная книга для женщин. Инструкции одного гинеколога. М.: Медицинское информационное агентство, 2014. 87 с.
- Липский А. А. Гинекология // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб. 1890—1907.
- Бодяжина, В. И. Учебник гинекологии / В.И. Бодяжина, К.Н. Жмакин. - М.: Государственное издательство медицинской литературы, 2010. - 368 c.
- Брауде, И. Л. Оперативная гинекология / И.Л. Брауде. - М.: Государственное издательство медицинской литературы, 2008. - 728 c.
Лазерная терапия — современный метод лечения, который предполагает использование направленного потока света. Лазер имеет широкий спектр применения, начиная от дерматологии и стоматологии, заканчивая кардиохирургией. Перед проведением процедуры необходимо убедиться в отсутствии противопоказаний.
- 1. Общее описание
- 2. Эффект и преимущества лазера
- 3. Список показаний
- 4. Противопоказания к процедуре
- 5. Проведение лазерной терапии
- 5.1. Болезнь позвоночника и суставов
- 5.2. Гинекологические отклонения
- 5.3. Патологии ЛОР-органов
- 5.4. Облучение крови
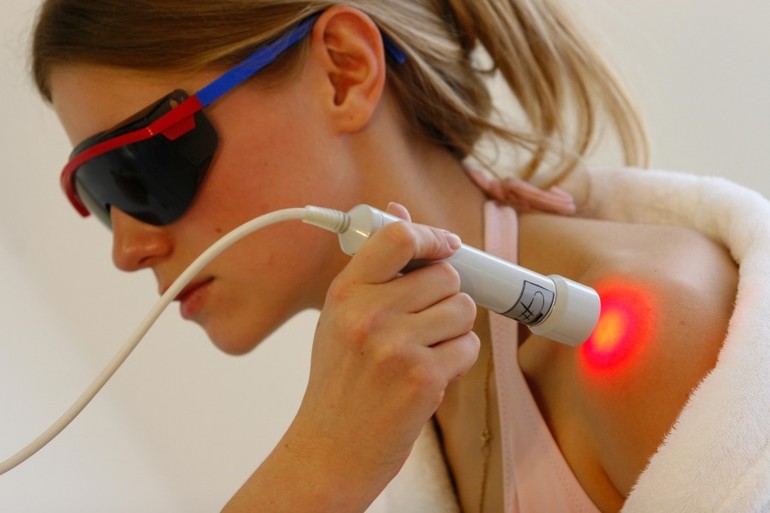
Лазеротерапия — это вид физиотерапевтического воздействия. Лазеры создают излучение фиксированной длины красного или инфракрасного цвета. Мощность прибора для проведения такого типа лечения варьируется от 1 до 100 мВТ.
В зависимости от расположения лазера выделяются следующие способы проведения лазеротерапии:
![]()
- 1. Стабильный. Излучатель воздействует на заданный участок на установленном расстоянии.
- 2. Контактный. Излучатель размещается непосредственно на коже пациента.
- 3. Лабильный. Датчик постоянно перемещается, а лучи направляются в разные точки.
- 4. Внутривенный. Весь поток лучей направлен в вену.
Большинство лазерных аппаратов размещается в кабинетах для физиотерапевтических процедур. Таким устройством может управлять только специально обученный специалист. Некоторые простые приборы могут использоваться в домашних условиях. Однако перед покупкой и применением такого устройства необходимо проконсультироваться со специалистом.
Существует большое количество лазеров. По времени терапевтического воздействия их можно разделить на импульсные, постоянные и комбинированные. В зависимости от цели:
- хирургические;
- диагностические;
- терапевтические.
Лазерная терапия предполагает использование одного из следующих веществ: неон, аргон, гелий или азот. Для проведения лечения в условия стационара применяются аппараты Медик-2К, ЭСМА и Матрикс.
![]()
Лазер имеет способность проникать в разные глубины ткани. Это зависит от типа устройства, его мощности, времени воздействия и диагноза пациента. Если прибор настроен неправильно, то никакого эффекта от его применения не будет.
Польза лазерной терапии:
![]()
- укрепление иммунитета;
- уменьшение вязкости крови;
- снятие болевых ощущений;
- улучшение обмена веществ в клетках;
- ускорение восстановления организма и затягивания ран;
- оказание противовоспалительного воздействия.
В области, куда направлен луч, наблюдается улучшение окислительно-восстановительных процессов. В клетки поступает больше кислорода, как следствие, они начинают активнее восстанавливаться. Лазерное воздействие позволяет восстановить кровообращение, которое необходимо для нормального питания тканей.
Главное достоинство такой терапевтической методики — минимальное количество противопоказаний. В лечении патологий опорно-двигательного аппарата лазерное воздействие позволяет исключить прием большого количества лекарственных препаратов.
![]()
Лазеротерапия не провоцирует аллергическую реакцию и не вызывает привыкания. Она позволяет значительно сократить сроки реабилитационного периода. Терапия не вызывает неприятных ощущений. Сеансы могут проводиться в условиях клиники, без необходимости помещения пациента в стационар.
Лазерное лечение можно использовать в качестве профилактики развития разного рода патологий. Оно часто применяется в педиатрии, так как процедура не только эффективна, но и безболезненна.
![]()
Лазеротерапия имеет большое количество показаний к проведению. Этот метод используется не только для лечения, но и для диагностики заболеваний. Лазерное воздействие назначается для устранения:
![]()
- сердечно-сосудистых патологий — артериальная гипертония, тромбофлебит, венозная недостаточность;
- неврологических отклонений — травмы нервов и невриты;
- заболеваний желудочно-кишечного тракта — язва, колит, гастрит, атония кишечника, холецистит;
- болезней дыхательных органов — отит, ларингит, трахеит, пневмония, тонзиллит;
- патологий позвоночника и суставов — травмы, артроз, артрит, остеохондроз;
- дерматологических проблем — герпес, трофические язвы, пролежни, обморожения ;
- стоматологических поражений — пульпит, кариес, стоматит, пародонтит;
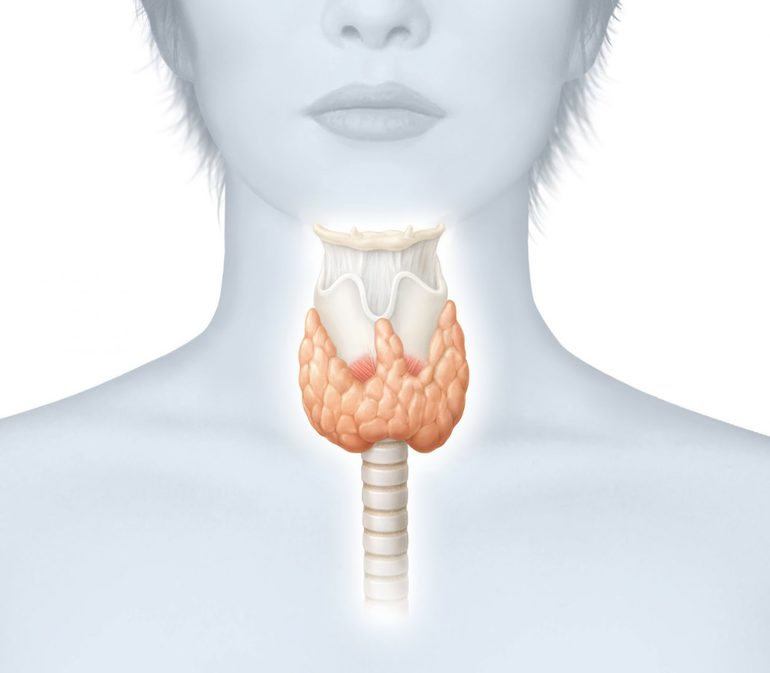
- патологий мочеполовой системы — простатит, воспалительные процессы, эрозия шейки матки.
Лечение назначается только после ряда диагностических обследований. При проведении процедуры специалист должен учитывать не только поставленный диагноз, но и общее самочувствие пациента.
![]()
Существуют определенные противопоказания к лечению лазером. Они могут быть относительными и абсолютными. К числу первых относятся следующие клинические состояния и заболевания:
![]()
- индивидуальная непереносимость;
- склонность к кровотечениям;
- открытая форма туберкулеза;
- первый триместр беременности;
- анемия;
- нарушения кроветворения;
- заболевания щитовидной железы.
Относительные противопоказания относятся к временным запретам, терапия может быть проведена, но только после устранения определенных факторов. Лазерное лечение откладывается, если присутствуют доброкачественная или злокачественная опухоль, поражения сосудов и сердца, а также печеночная и почечная недостаточность в стадии декомпенсации. В случае особо тяжелых поражений врач может отказать в проведении лазерного воздействия.
![]()
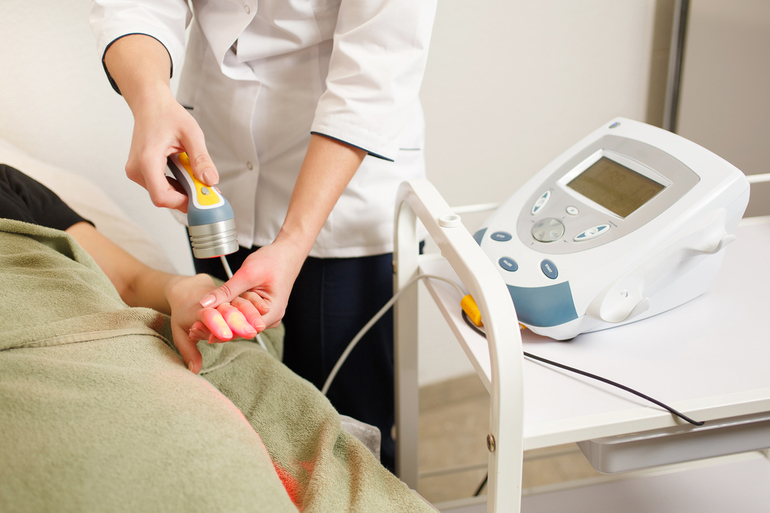
Во время воздействия лазером пациент не чувствует никаких болевых ощущений. Процедура не требует госпитализации, и сразу после ее проведения пациент может уходить домой.
Воздействие на кожу или проекцию органа проводится при помощи специального датчика. Длительность процедур зависит от диагноза, количество сеансов подбирается индивидуально.
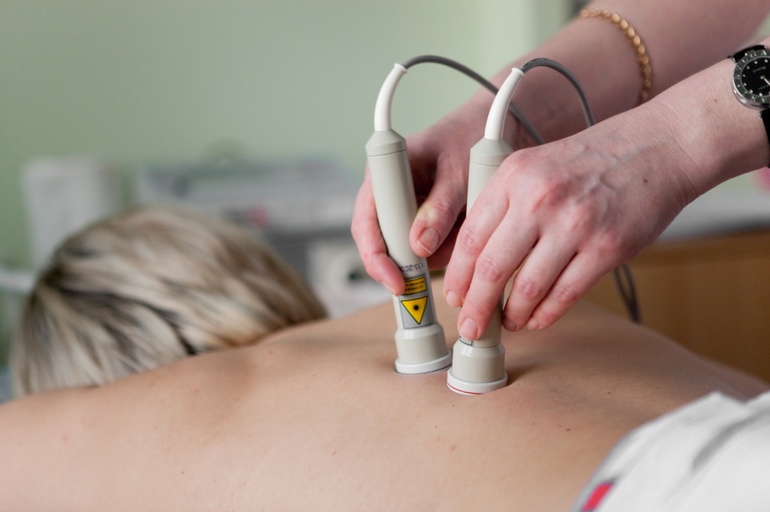
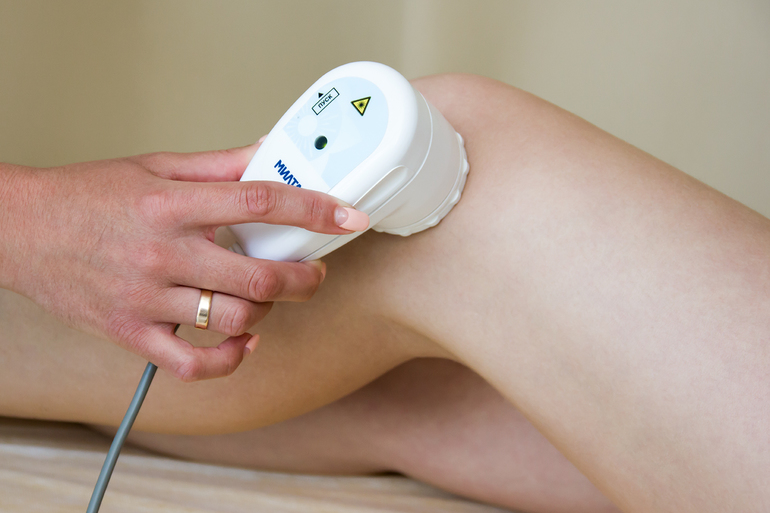
При заболеваниях позвоночника лазер позволяет устранить воспалительный процесс и останавливает дистрофические изменения. Для лечения патологий позвоночного столба применяется лазер с низкой интенсивностью инфракрасного диапазона. За счет большой глубины проникновения улучшается трофика костной и хрящевой ткани, активизируется кровообращение.
Терапевтическое воздействие может осуществляться:
![]()
- сегментно на отделы позвоночника;
- акупунктурно на биологически активные точки;
- очагово;
- на сосудисто-нервный пучок.
Выбор способа воздействия зависит от главного симптома: сосудистые расстройства, болевые ощущения или рефлекторный синдром. Для полного устранения заболевания позвоночника потребуется несколько месяцев. Например, при остеохондрозе лечение проводится в 3 этапа:
![]()
- 1. Первые 8−10 процедур — для устранения негативной симптоматики и остановку дегенеративных процессов.
- 2. Через месяц проводится еще 13−15 сеансов для стабилизации процессов.
- 3. Через 4 недели — 5−10 процедур. Они направлены на улучшение состояние хрящевой ткани.
После завершения полного курса лазерной терапии наблюдается общее улучшение состояние пациента, а также отсутствует риск обострения заболевания. Позитивные изменения можно увидеть на компьютерной томограмме — межпозвонковая ткань начинает восстанавливаться. Для закрепления результатов нужно проводить профилактику, которая поможет предотвратить рецидивы.
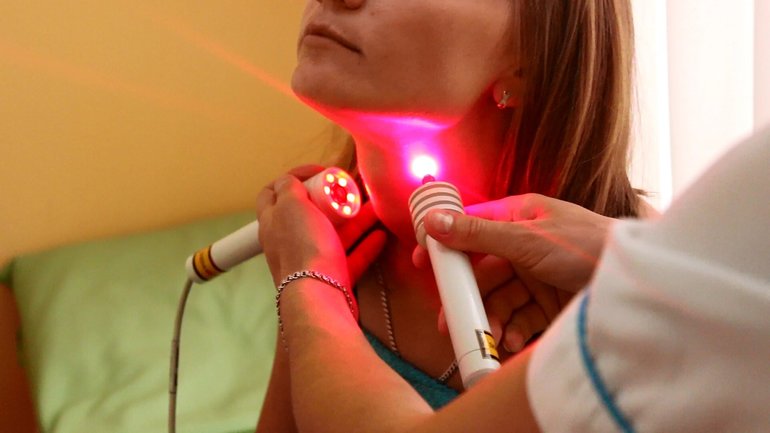
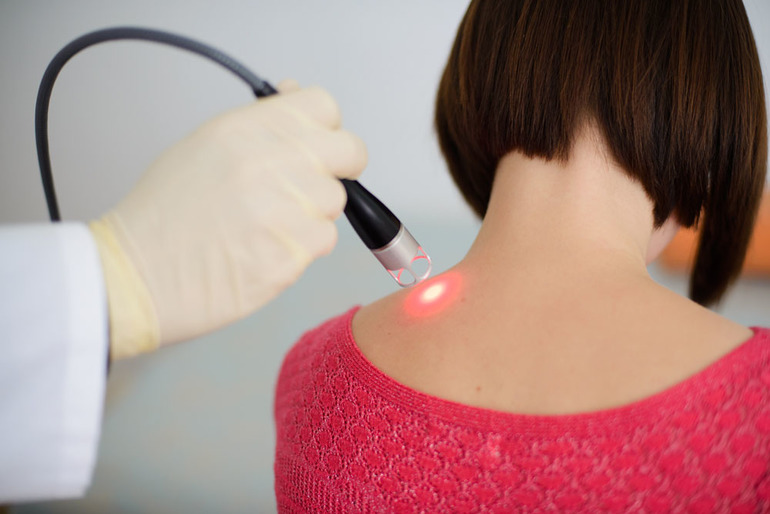
Для лечения гинекологических заболеваний часто применяется комплексное лазерное воздействие: на очаг и на рефлекторные точки. Такой метод терапии эффективнее, чем изолированный способ. Точный метод воздействия подбирается в зависимости от патологии. Сеансы проводятся каждый день, лечение нужно начинать с 5−7 дня менструального цикла. Длительность курса зависит от тяжести поражений.
Лазеротерапия при гинекологической патологии проводится одним из следующих методов:
- трансвагинально с использованием специальных насадок;
- трансабдоминально — через брюшную стенку;
- внутривенно — во время беременности и при инфекционных болезнях;
- комбинированно.
Во время беременности лазер может использоваться для коррекции фетоплацентарной недостаточности или для устранения признаков позднего токсикоза. В послеродовой период лазерные лучи позволяют быстро восстановить ткани матки, а также заживить швы после эпизиотомии.
Лазерное воздействие позволяет свести к минимуму количество осложнений после родов.
![]()
Для лечения заболеваний ЛОР-органов используется специальный аппарат, который создает вспышки света разной частоты. Точное воздействие позволяет устранить отек и воспалительный процесс. Часто лазер используется для лечения воспаления аденоидов у детей. Такая процедура позволяет избежать хирургического удаления аденоидов, тем самым делая лечение более безопасным и эффективным.
В оториноларингологии лазер применяется в период после оперативного вмешательства. Такие физиотерапевтические процедуры снижают риск развития осложнений: отека, формирования корок и сухости раны.
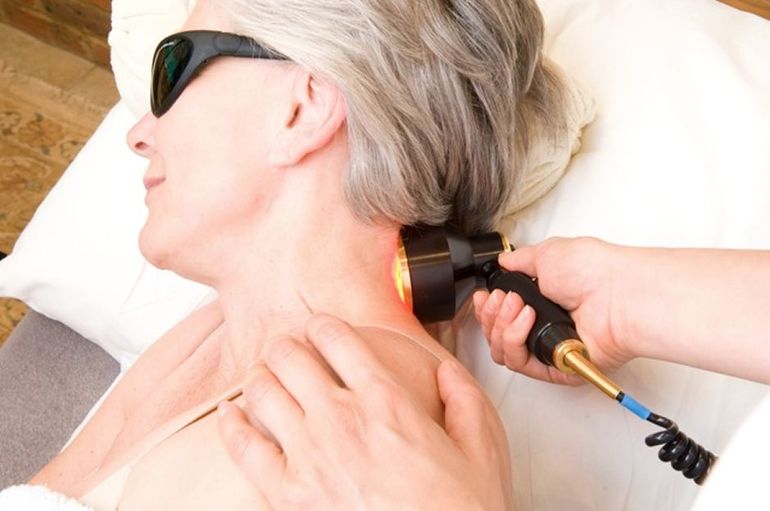
При помощи лазера кровь облучается внутривенно. Такая процедура позволяет активизировать иммунную систему и улучшает кровообращение. Облучение крови проводится при гипертонии, стенокардии и ишемии. Хороший эффект манипуляция дает при гинекологических поражениях, заболеваниях органов пищеварения и мочеполовой системы.
Процедура проводится за счет введения в вену специального датчика. Под воздействием лазера кровь разжижается, что приводит к ее лучшей циркуляции.
Если лазер был настроен неправильно или процедуру выполняет неквалифицированный человек, то возможны осложнения. При их возникновении следует сразу же обратиться к специалисту, который назначить соответствующее лечение. Чаще всего наблюдаются следующие осложнения:
- усиление боли;
- головные боли;
- головокружения;
- гипертермия.
![]()
Болевые ощущения усиливаются при неправильном использовании лазерного аппарата. Причиной головокружений может стать использование сломанного устройства или индивидуальная чувствительность пациента. На фоне выхода печеночных токсинов через кровоток и дальнейшего их выведения возникает гипертермия. Это нормальная реакция организма, она проходит сама по себе, поэтому терапия не прекращается.
Лазер часто используется в комплексе с другими физиотерапевтическими процедурами. Они могут выполняться как одновременно, так и с небольшим промежутком. Лазеротерапия сочетается со следующими процедурами:
- ЛФК;
- лекарственный электрофорез;
- ультразвуковое воздействие;
- магнитотерапия;
- массаж;
- водные процедуры.
Эффективный метод лечения — гидролазеротерапия. Это комбинация водного массажа и лазерного воздействия. Такая процедура имеет как местный, так и общий терапевтический эффект. Она назначается для лечения мочеполовых расстройств, неврологических и психосоматических отклонений.
Существуют следующие комбинированные методики с использованием лазера:
- магнитолазеротерапия;
- баролазеротерапия;
- биосинхронизированная музыкальная лазеротерапия;
- душевая лазеротерапия;
- лазеропунктура.
![]()
Такие методики чаще всего используются в профилактических мерах. Они имеют свои показания и противопоказания. Особенно популярна лазеропунктура. Она сочетает в себе рефлексотерапию и лазерное облучение. Лазеропунктура позволяет устранить воспаление, боль, отеки и спазмы. Ее рекомендуется проводить при неврозах, остеохондрозе и сильных мигренях.
Лазерная терапия — уникальная терапевтическая методика, что имеет широкий спектр применения. Метод и длительность лазерного воздействия подбирает врач в зависимости от заболевания, его тяжести и общего состояния пациента. Использование лазера очень редко провоцирует осложнения и имеет минимальное количество противопоказаний.
Читайте также: