Лечение остеохондроза и ишиалгии
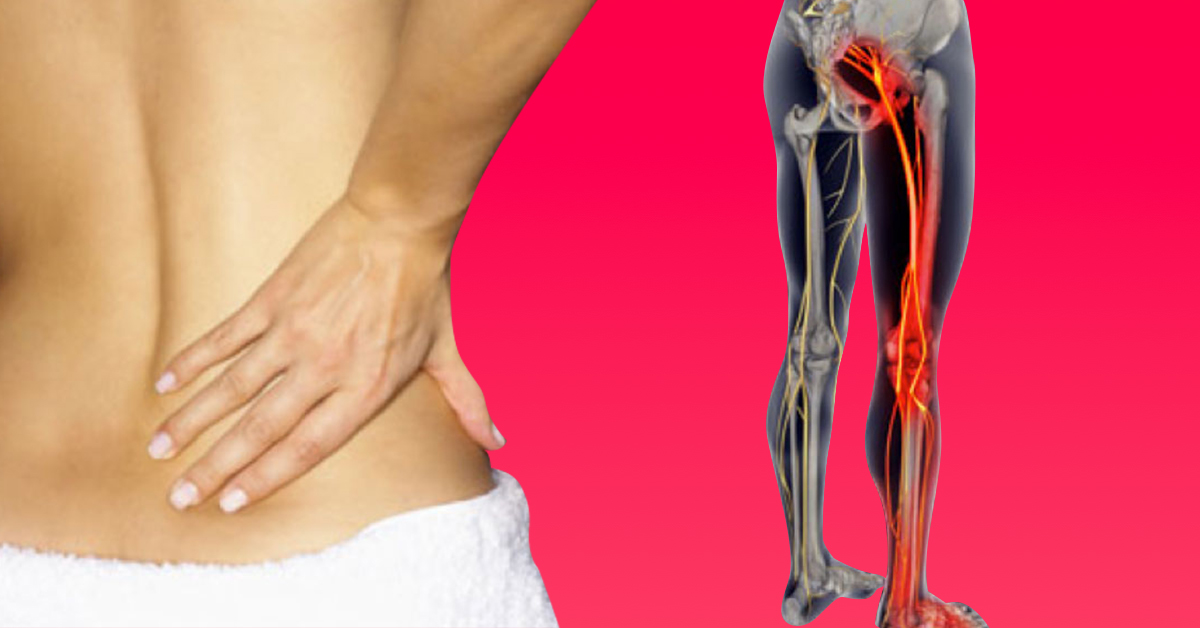
Ишиалгия седалищного нерва – это болевой синдром на фоне воспаления нервного волокна, возникающего в результате компрессии или раздражения. Боль распространяется по ходу седалищного нерва и отличается высокой степенью остроты. Знать симптомы и возможности лечения ишиалгии необходимо всем людям, которые перешагнули через возрастной рубеж в 25 – 30 лет и ведут малоподвижный сидячий образ жизни. Именно они находятся в группе риска.
В этой статье рассказано про основные причины, классические симптомы и лечение ишиалгии седалищного нерва – эта информация носит исключительно ознакомительный характер.
Если вы обнаружите у себя или своих близких людей подобные проявления заболевания, незамедлительно обратитесь за медицинской помощью. Самостоятельно провести диагностику не удастся. Ишиалгия может сопровождать ряд потенциально опасных для жизни человека заболеваний. Напрмиер, этот болевой синдром часто развивается при метастазировании онкологических опухолей в костную ткань позвоночника и в пояснично-крестцовое нервное сплетение. Также подобный синдром может возникать при развитии туберкулеза и ряда других инфекций.
Диагностика и лечение проводятся под контролем со стороны врача вертебролога или невролога.
В основе развития ишиалгии седалищного нерва лежит принцип поражения нервного волокна. Оно может быть следующего типа:
- раздражение за счет выпадения пульпозного ядра в виде межпозвоночной грыжи (особые белки студенистого тела обладают сильнейшим раздражающим действием на паравертебральные мягкие ткани, вызывает острую воспалительную реакцию);
- компрессия (давление) со стороны тел позвонков, вышедшего за пределы тел позвонков межпозвоночного диска, поражённого протрузией, остеофитами и т.д.);
- воспаление (септическое или асептическое);
- травма (развитие гематомы или разрыв некоторых нервных пучков;
- туннельный синдром в толще грушевидной мышцы;
- стеноз спинномозгового канала и компрессии дуральной оболочки спинного мозга.
Клиническая картина всегда полиморфная и зависит от того, какое именно заболевание спровоцировало развитие ишиалгии.
При ишиалгии поражается седалищный нерв. Он является самым массивным и протяженным в организме человека. Его окончание находится в стопах ног. Он отвечает за иннервацию мышечного волокна, эпидермиса, сосудистой стенки и других тканей нижних конечностей. До коленного сустава проходит по задней поверхности бедра от выхода из грушевидной мышцы. В подколенной ямке наблюдается бифуркация (раздвоение) седалищного нерва. Он распадается на малоберцовую и большеберцовую ветви. Они направляются вдоль голени к голеностопному суставу, где еще раз разветвляются не несколько структурных частей. Затем направляются к пальцам стопы ноги.
Чаще всего ишиалгия наблюдается у лиц, находящихся в преклонном возрасте. У них она может быть спровоцирована возрастными дегенеративными изменениями в организме. Но в последние годы патология все чаще мучает довольно молодых людей в возрасте 25 – 35 лет. У них ишиалгия может носить травматический и компрессионный характер. В группе риска люди, ведущие малоподвижный образ жизни и занимающиеся сидячим трудом.
Причины невралгии (синдрома ишиалгии) и боли
Ишиалгия – это боль, спровоцированная поражением ткани седалищного нерва. Это один из самых ярко выраженных болевых синдромов, которые испытывает человек в своей жизни. Поэтому при появлении боли необходимо как можно быстрее приступать к её купированию. А сделать это невозможно, если не устранить все возможные причины развития синдрома ишиалгии. Поэтому предлагаем ознакомиться с самыми вероятными факторами риска. До начала проведения лечения рекомендуется по возможности исключить их воздействие.
Первая группа причин, по которым может развиваться невралгия и ишиалгия – заболевания, в неё входят:
- дегенеративные дистрофические изменения в межпозвоночных дисках пояснично-крестцового отдела позвоночника (протрузия, экструзия, грыжа);
- вирусные и бактериальные инфекции в организме человека, в результате протекания которых выделятся огромное количество токсинов, они поражают седалищный нерв;
- отравление, в том числе алкогольное и лекарственное (при неконтролируемом приеме медикаментов без назначения врача);
- нарушение метаболизма, в результате чего из области прохождения седалищного нерва не выводятся продукты распада;
- нарушение кровоснабжения седалищного нерва (чаще всего вызывает сахарный диабет, атеросклероз и хроническая сердечно-сосудистая недостаточность);
- болезнь Бехтерева, системная красная волчанка, ревматоидный спондилоартрит и другие патологии аутоиммунного типа;
- спондилез и спондилоартроз;
- нестабильность положения тел позвонков и их периодическое соскальзывание вперед (антелистез) и назад (ретролистез);
- растяжение связочного аппарата позвоночного и столба и последующее образование рубцовой ткани;
- доброкачественные и злокачественные новообразования мягких паравертебральных тканей, костной ткани позвонков и их отростков, спинного мозга и окружающих его оболочек;
- нарушение осанки и искривление позвоночного столба;
- синдром грушевидной мышцы;
- деформирующий остеоартроз крестцово-подвздошного сустава;
- компрессионный перелом тела позвонка или трещина остистого отростка.
Это далеко не полный перечень потенциально возможных причин развития ишиалгии. Существует ряд предрасполагающих факторов. Это избыточная масса тела, нарушение правил эргономики при организации спального и рабочего места, малоподвижный образ жизни, подъем тяжестей, занятия тяжелой атлетикой, падение с высоты на ягодичную область. Примерно 5 % случаев ишиалгии приходится на последствия непрофессионально выполненной внутримышечной инъекции. Если ввести лекарство в непосредственной близости от проходящего седалищного нерва, то высока вероятность его воспаления и последующего некроза.
Симптомы болезни ишиалгия
Болезнью ишиалгию называть неправильно. Она не является полноценным заболеванием. Это синдром, который дополняет клиническую картину основного заболевания и считается возникающим при определённых обстоятельствах осложнением.
Симптомы ишиалгии могут появляться внезапно, на фоне, казалось бы, наступающего выздоровления. Обычно на практике это бывает так. Обращается пациент с жалобами на боль в поясничной области. После обследования у него обнаруживается протрузия межпозвоночного диска. Назначается лечение, в том числе применение нестероидных противовоспалительных препаратов. Они быстро и эффективно обезболивают, что позволяет пациенту думать, что болезнь отступила и он может в полной мере физически нагружать свой позвоночник и мышечный каркаса спины. В результате этого межпозвоночному диску наносится еще больший ущерб, он травмирует или сдавливает седалищный нерв, структуры пояснично-крестцового нервного сплетения. Начинается воспаление седалищного нерва. Впереди предстоит долгое и мучительное лечение.
Классические симптомы ишиалгии седалищного нерва включают в себя следующие проявления:
- острая боль внизу поясницы;
- она распространяется по ягодичной зоне, внешней и задней поверхности бедра;
- затем по наружной поверхности голени боль может уходить в пятку;
- болевые ощущения очень сильные, напоминают разряд электрического тока;
- появляются парестезии (ощущение, что обдали холодным или горячим воздухом, ползающие марашки);
- по ходу седалищного нерва наблюдается онемение кожных покровов;
- снижается мышечная сила в нижней конечности на стороне поражения;
- появляется хромота и серьезное изменение походки;
- ограничивается подвижность в пояснично-крестцовом отделе позвоночника (не возможности наклониться вперед, выпрямить спину без посторонней помощи, совершать повороты туловища в разные стороны).
При появлении подобной клинической картины необходимо как можно быстрее обратиться на прием к неврологу. Чем раньше будет восстановлена работоспособность седалищного нерва, тем ниже вероятность развития негативных последствий, таких как паралич нижних конечностей, атрофия мышечного волокна, тромбофлебит вен нижних конечностей и т.д.
Прежде чем лечить ишиалгию поясничного отдела позвоночника
Ишиалгия поясничного отдела позвоночника не появляется сама по себе. Этому всегда предшествует развитие основного заболевания. Поэтому, прежде чем лечить ишиалгию, необходимо провести качественную дифференциальную диагностику и поставить правильный диагноз. От этого зависит успех всей будущей терапии.
Безусловно, можно бесконечно использовать нестероидные противовоспалительные препараты, но они перестанут помогать как только организм начнет вырабатывать новые медиаторы боли. Грубо говоря, организм приспособится к обезболивающей терапии и придется применять боле серьёзные фармакологические средства, которые крайне негативно влияют на состояние здоровья организма.
Поэтому важно найти причину ишиалгии позвоночника и работать над её устранением. Для дифференциальной диагностики применяются следующие способы обследований:
- рентгенографические снимки в разных проекциях позволяют диагностировать компрессионный перелом, трещины костной ткани, образование остеофитов, разрушение межпозвоночных фасеточных суставов, снижение высоты межпозвоночного диска);
- компьютерная томограмма позволяет исключать опухолевые и воспалительные процессы в позвоночном столбе;
- УЗИ необходимо для обследования состояния внутренних органов брюшной полости и малого таза (иногда при их инфекционных воспалительных заболеваниях воспаляется седалищный нерв);
- МРТ – необходимо для постановки точного диагноза, позволяет визуализировать состояние хрящевых межпозвоночных дисков, нервного пояснично-крестцового сплетения, седалищного нерва и т.д.
Точный план проведения диагностического обследования составит врач после проведения осмотра пациента. Поэтому рекомендуем для получения квалифицированной эффективной помощи обратиться к неврологу или вертебрологу. Не занимайтесь самостоятельной диагностикой и лечением. Это может привести к негативным последствиям.
Лечение ишиалгии седалищного нерва в домашних условиях
В большинстве случаев лечение ишиалгии проводится в домашних условиях, амбулаторно. Стационарное лечение ишиалгии седалищного нерва может потребоваться в тех случаях, когда для купирования болевого синдрома нужно хирургическое вмешательство по поводу удаления грыжи или опухоли. В этом случае пациент помещается в хирургический стационар. После проведения операции наблюдение за его состоянием ведет невролог и хирург.
Во всех остальных случаях лечение ишиалгии седалищного нерва проводится дома. Официальной медициной для этого используется следующая схема:
- нестероидные противовоспалительные препараты вводятся внутримышечно с целью купирования боли и устранения реакции воспаления;
- применяются сосудорасширяющие препараты для усиление местного кровотока в очаге поражения;
- витамины группы В позволяют поддержать трофику поражённого нервного волокна;
- хондропротекторы – это препараты, которые гипотетически должны восстанавливать поврежденные хрящевые ткани (на практике этого эффекта можно добиться только в сочетании курса инъекций с остеопатией, мануальной терапией и лечебной гимнастикой);
- местное применение разогревающих мазей;
- введение миорелаксантов при наличии симптомов избыточного натяжения мышечного волокна.
Также для лечения ишиалгии в домашних условиях назначается массаж, физиопроцедуры, лечебная гимнастика. Именно они оказывают максимально выраженный лечебный эффект. К сожалению того объема, который назначается пациенту по современным стандартам, не достаточно для полного восстановления поврежденных тканей позвоночного столба. Поэтому рекомендуется самостоятельно подыскивать клиники мануальной терапии и обращаться туда за проведением полноценного лечения ишиалгии и заболевания, которое её спровоцировало.
Имеются противопоказания, необходима консультация специалиста.
Мало кто знает, что седалищный нерв является самым крупным во всем теле человека.
Поэтому при его воспалении или повреждении, человек может страдать от ряда неприятных, болевых и ограничивающих движения проявлений. Называют такое состояние ишиалгия, когда происходит раздражение и воспаление нерва.
Строение седалищного нерва

Необходимо сразу отметить, что седалищный нерв обладает наибольшей протяженностью по сравнению с другими нервными окончаниями. Начинается он в области поясницы и заканчивается только в нижней части конечностей.
Нерв имеет множество ответвлений, поэтому болевой синдром при ишиалгии ощущается в разных частях тела.
Состоит и нерв из таких слоев:
- Внутренний;
- Средний из крупных сосудов;
- Наружный из соединительной ткани.
Функции нерв выполняет следующие:
- Чувствительность;
- Двигательная и опорная;
- Осуществление прыжков, бег, иная мускулатурная чувствительность.
Рекомендуем к просмотру:
Почему появляется проблема?

Остеохондроз — одна из распространенных причин появления ишиаса
Ишиалгия седалищного нерва может возникнуть из-за ряда причин, среди которых не только переохлаждение или перенапряжение, но и:
- Грыжа, когда страдает фиброзное кольцо и сдавливается нервный корешок. Происходит это из-за повреждения или длительного напряжения;
- Остеохондроз, при котором наблюдается смещение и деформация межпозвонковых дисков;
- Сужение межпозвонкового канала, когда ткани разрастаются;
- При беременности возникают ишиалгические боли из-за воспаления, изменения веса и смещения центра тяжести, неправильного распределения нагрузки на позвоночник;
- Большое физическое напряжение;
- Резкие движения и травмы;
- Онкология спинного мозга;
- Вирусы и инфекции;
- Токсикация.
На схеме ниже показано, как поражение седалищного нерва влияет на развитие протрузии и грыжи:

Общие проявления

Основным симптомом ишиалгии седалищного нерва является появление внезапного, резкого и острого болевого синдрома.
Порой он распространяется на весь организм, а не только на отдельную часть тела.
Основные проявления заключаются в виде:
- Трудностей при движении;
- Исчезновения чувствительности в месте поражения;
- Болевых ощущений по ноге;
- Ощущений мурашек на коже;
- Проблем при сгибании ноги;
- Напряжения мышц на ноге;
- Трудностей при посещении туалета.
Полезное видео:
Люмбаго и ишиас

Говоря о комбинации люмбаго и ишиаса, то болевой синдром распространяется на всю ногу, сопровождается спазмами, повышением температуры.
Помимо того, наблюдаются такие симптомы:
- Резкая и ноющая боль в области всего седалищного нерва, длится ощущение не менее получаса, бывает резким, острым, колющим и ноющим. Иногда ощущается прострел на протяжении целой недели;
- Спазмы;
- Снижение двигательной активности.
Полезная рекомендация:

Рекомендуемая поза при приступе люмбаго
Как поставить диагноз?

Диагностикой и постановкой занимается только лечащий врач в больнице
Для пациентов может быть предложено несколько способов диагностики ишиалгии:
- Рентгенография или томография;
- Компьютерная диагностика;
- Цитологический анализ;
- Общий анализ крови;
- Мануальный осмотр.
Данные методики позволяют исследовать состояние мышечной ткани, седалищного нерва и позвоночника. Но из-за беременности, проблем с сердцем и сосудами часто приходится отказываться от томографии или компьютерной диагностики.
Фотогалерея:





Внешний осмотр помогает лишь вначале, когда заболевание находится в стадии обострения и симптомы ярко выражены.
Лечение ишиалгии

Как лечить ишиалгию может сказать только лечащий врач, опираясь на состояние здоровья пациента, противопоказания, стадию заболевания.
Обычно предлагают такие методики:
- Постельный режим;
- Прием обезболивающих средств;
- Прием нестероидных противовоспалительных средств;
- Мануальная терапия;
- Иглоукалывание или рефлексотерапия;
- Массаж;
- Лечебная гимнастика;
- Физиотерапия;
- Гидротерапия;
- Йога;
- Аппаратные процедуры.
Фото по теме:









Подробнее о лечении защемленного седалищного нерва при помощи уколов читайте здесь.
Направлено это на решение таких проблем:
- Освобождение пораженных нервных корешков;
- Устранение боли;
- Устранение спазмов мышц;
- Улучшение кровообращения и метаболизма в клетках;
- Оздоровление организма и восстановление опорно-двигательной функции;
- Укрепление позвоночника и седалищного нерва.
Видео про лечение блокадами:
Лечить ишиалгию седалищного нерва можно и в домашних условиях, если соблюдать такие рекомендации:
- Принимать ванны со сбором ромашки, шалфея;

- Делать растирания при помощи барсучьего жира;
- Посещать баню и парилку после обострения;
- Натирать пораженный участок пчелиным воском;
- Пить отвар из петрушки;

- Втирать лавандовое масло;
- Пить чай на основе бузины или можжевельника;
- Пить отвар из шиповника, который обладает мочегонным эффектом и ускоряют выведение токсинов.

Ниже в таблице мы узнаем, какие препараты или методы физиотерапии можно применять для устранения определённых симптомов, которые возникают при ишиасе седалищного нерва:
| Для чего? | Терапия |
|---|---|
| Устранение болевого синдрома при ишиалгии | Инъекции или таблетки общего воздействия. Например, Новокаин, Ледокаин или Ибупрофен. |
| Снятие воспаления нервного корешка | Инъекции стероидной блокады. |
| Избавление от воспаления седалищного нерва | Введение нестероидных противовоспалительных средств. |
| Избавление от грыжи в седалищном нерве | Операция. |
| Восстановление кровообращения и метаболизма | Фонофорез, УВЧ или действие током. |
Из методик лечения ишиаса седалищного нерва в домашних условиях обычно рекомендуют лечебную физкультуру, массаж.
Особенно подходит для этого ходьба или занятия йогой, пилатесом. Тогда упражнения лучше выполнять в лежачем положении с постепенным увеличением нагрузки на седалищный нерв.
Полезно будет просмотреть:
Говоря о массаже, то он проводится только специалистом не менее трех раз в неделю, с длительностью по 30-40 минут.
Также рекомендуется носить дома корсет или бандаж, использовать согревающие мази, растирания или компрессы.

В комплексе с физиотерапией, массажем и приемом медикаментов можно прибегать к народной медицине, в которой предлагается масса настоек, растираний и отваров.
Они направлены на решение таких проблем с ишиалгией и седалищным нервом:
- Выводят токсины;
- Снимают отечность;
- Улучшают кровообращение и метаболизм;
- Снимают болевой синдром;
- Избавляют от спазмов;
- Укрепляют иммунитет;
- Восстанавливают пораженный участок;
- Уменьшают раздражение в нервных корешках.

Использовать предлагают такие методики лечения:
- Компрессы на основе воска и прополиса:
Для этого необходимо взять три столовых ложки воска, разогреть на водяной бане, добавить прополис, хорошо перемешать смесь.
- Компресс с черной редькой:

Возьмите примерно 100 г редьки, ее нужно растолочь до состоянии кашицы, после нанести на пораженный участок.
Лучше накрыть ногу полотенцем или одеялом для усиления эффекта.
- Компресс из ромашки и бузины:

Ромашку и бузину необходимо смешать в равном количестве, по 3 столовых ложки.
Последствия ишиалгии
Если не заниматься лечением ишиалгии седалищного нерва, не пользоваться правилами профилактики, то можно столкнуться с целым рядом нарушений и проблем, которые проявляются в виде:
| № | Последствие |
|---|---|
| 1 | Потери части физических возможностей |
| 2 | Появления постоянных спазмов |
| 3 | Поражения позвоночного столба |
| 4 | Защемления нервов |
| 5 | Выхода межпозвоночных дисков |
| 6 | Деформации позвоночника |
| 7 | Обострения остеохондроза, сколиоза |
| 8 | Ишемии и гипертонии |
| 9 | Потери чувствительности, онемении рук |
Профилактика

Чтобы защемление седалищного нерва не переросло в невралгию, не повторилось опять, необходимо четко выполнять рекомендации врача по профилактике ишиалгии:
- Лечение сколиоза в детском возрасте;
- Посещение сеансов мануальной терапии для исключения деформации позвоночника;
- Постоянная физиотерапия, гимнастика и минимальная физическая нагрузка;
- Прием витаминных комплексов, иммуностимуляторов;
- Укрепление позвоночника;
- Контроль физических нагрузок;
- Диета;
- Отказ от вредных привычек;
- Лечение патологий, хронических болезней суставов.
То же самое касается выбора спальных принадлежностей, позы для сна и ношения теплых вещей в холодное время для предотвращения переохлаждения.
Если же в организме инфекция, грибок или патогенные бактерии, то немедленно избавьтесь от этого, иначе пострадает именно седалищный нерв, появится ишиалгия.
Обязательно просмотрите видео о том, как снять боль ишиалгии седалищного нерва:
Итоги

Нельзя сказать, что ишиалгия седалищного нерва является серьезной и неразрешимой проблемой в данное время. Но если ее запускать, не выполнять основные правила лечения и реабилитации, то избавиться от заболевания будет сложно, не говоря уже о последствиях ишиалгии.
Но контролируя осанку, состояние организма во время беременности или после перенапряжения, можно исключить развитие ишиаса.
Так как подвержены воспалению седалищного нерва почти все, даже подростки, то поддерживать иммунитет и приходить на профилактические осмотры нужно каждому из нас. Особенно это касается пациентов с остеохондрозом, преклонного возраста или при ожирении.
Помочь можно каждому, но лишь при своевременном обращении в больницу. Тогда будет достаточно физиотерапии, диеты, приема блокаторов и противовоспалительных препаратов для полного излечения ишиалгии.
Отзывы
Если диагностировали остеохондроз плечевого сустава, лечение следует начинать незамедлительно во избежание развития осложнений. Болезнь эта протекает часто вместе с шейным остеохондрозом, отличаясь характерной симптоматикой. Частой причиной того, что возник плечевой остеохондроз, является сильная нагрузка на эту часть тела. Среди других причин можно выделить сидячий образ жизни, неправильную осанку, недолеченные травмы и т.д. Кроме того, что остеохондроз плеча отличается болезненными ощущениями, что существенно ухудшает качество жизни, он еще и быстро прогрессирует, приводя к различным патологиям.
Лечение плечевого остеохондроза должно проводиться после диагностики, выявления стадии заболевания с учетом всех врачебных рекомендаций. На начальном этапе вылечить болезнь несложно, а вот если упустить момент, придется лечить несколько патологий и часто с применением хирургических методик.
Если болит рука от плеча, с иррадиацией в шею, то следует посетить специалиста как можно быстрее для проведения диагностики. Специалист определит, насколько сильно повреждены шейные межпозвоночные диски и плечевой сустав, а также даст рекомендации относительно лечения патологии.
Диагностику плечевого отдела и позвоночника в целом проводят с помощью магниторезонансной и компьютерной томографии. Обе методики отличаются качественным представлением того, что происходит в области предплечья. Игнорировать диагностику нельзя, так как в зависимости от стадии заболевания будут подбираться способы устранения.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лечебная терапия относительно болезни будет направлена на то, чтобы устранить в первую очередь первопричину остеохондроза плечевого отдела. Лечащим врачом будут подобраны препараты и процедуры, которые помогут нормализовать обменные процессы в межпозвоночных дисках, восстановить их структуру, снять боль и воспаление. В результате этого плечелопаточный сустав начнет лучше работать, восстановится его структура.

Лечение плечевого и шейного остеохондроза проводят с помощью:
- медикаментозной терапии с использованием мазей, таблеток и уколов;
- физиотерапевтического лечения (электрофореза, магнитотерапии, фонофореза и т.д.);
- массажа;
- гимнастических упражнений;
- лечебной физкультуры.
Дополнительно корректируют образ жизни, подбирают оптимальный комплексный рацион.
Если позвоночный отдел будет сильно поврежден, возможно применение хирургического лечения.
Длительность терапии будет зависеть от различных факторов: возраста пациента, причины заболевания, степени повреждения и т.д. Более точно, как лечить болезнь, расскажет врач-невропатолог, остеопат или хирург.
При наличии признаков остеохондроза плеча следует помимо приема лекарственных средств изменить питание и насытить организм полезными веществами с помощью витаминов. Правильный рацион поможет восстановить структуру межпозвоночных дисков и комплексно улучшить работу внутренних органов.

Первое, что нужно сделать, — это отказаться или снизить к минимуму употребление соли — продукта, который способствует задержанию жидкости в организме. На межпозвоночные диски соль оказывает крайне неблагоприятное воздействие, она высушивает их, чем усугубляет течение болезни и самочувствие больного.
Человеку с остеохондрозом правого или левого плеча необходимо пить ежедневно не менее 2,5 л воды чистой, без газа. Жидкость нормализовать уровень воды в позвоночнике, однако нужно быть осторожным тем, кто имеет склонность к гипертонии — избыток жидкости может спровоцировать появление приступа.

Что касается рациона, то его нужно наполнить углеводами (ржаными отрубями, например), белковой пищей, овощами и фруктами. Специи, копчености и острые блюда — то, что нужно исключить из меню. Правильное питание поможет в лечении болезни и восстановлении работы всего организма в целом.
Обязательно в рационе должны быть продукты, богатые витаминами группы В, D, аскорбиновой кислотой и микроэлементами. Они содержатся в яйцах, капусте, твороге, субпродуктах, семечках, орехах. Витамины можно найти и в специальных препаратах, продающихся в аптеке. Если нет противопоказаний, можно принимать рыбий жир.
Чтобы плечо перестало болеть, снизилось воспаление, назначают прием фармацевтических средств в форме таблеток и капсул. Лечение заболевания проводят с помощью:

- Анальгетиков — препаратов, которые помогают быстро обезболить, избавить от сковывающего дискомфорта.
- Нестероидных противовоспалительных средств, которые уменьшают воспаление и боль в месте локализации патологии. Эти препараты часто назначают длительным курсом, что может привести к возникновению нарушений со стороны пищеварительных органов. Во избежание этого одновременно с НПВС рекомендуется прием средств для защиты слизистой желудка и кишечника от агрессивного воздействия препаратов для лечения остеохондроза.
- Кортикостероидов — гормональных сильнодействующих средств, которые быстро избавляют от боли, воспаления, отека и помогают в восстановлении обмена веществ. Не рекомендуются к приему без назначения врача.
- Хондропротекторов — препаратов, в которых содержится определенное количество хондроитина и глюкозамина, необходимых для восстановления поврежденного сустава правой или левой руки.
- Успокоительных препаратов, которые помогают успокоить больного, измученного продолжительной болезнью.
Выбор средств и их дозировка должны быть за специалистом. Часто в лечении болезни отдается предпочтение сразу нескольким препаратам, которые комплексно будут воздействовать на причину болезни и ее симптомы, устраняя их и возвращая человеку здоровье.
Лечить остеохондроз с помощью мазей удобно и эффективно — активные вещества быстро проникают в место повреждения и оказывают свое терапевтическое воздействие. Они менее опасны для органов пищеварительного тракта, в отличие от таблеток, но и менее действенны. Применять их нужно только в комплексе с другими средствами и процедурами.
Лечение болезни проводят часто обезболивающими и противовоспалительными мазями, которые состоят из анальгетиков и НПВС — кетопрофена, диклофенака, нимесулида. Они способствуют устранению болей, снятию воспаления и отека. Применять их противопоказано при беременности, язвенных болезнях ЖКТ, кожных заболеваниях. Популярными средствами из этой группы являются Диклофенак, Дипрелиф, Фастум гель.
Хондропротекторными мазями можно устранить причину болезни и восстановить плечевой сустав вместе с межпозвоночным диском. Применять их нужно длительным курсом, нанося на больной сустав ежедневно. Лечение в таком случае проводят Хондроитином, Хондроксидом, Хондой.

При серьезном повреждении плечевого сустава, кисти назначают лекарственные средства в виде уколов. Внутримышечно вводят определенную дозировку Диклофенака, Дипроспана, Промедола (помогает купировать острую боль). Некоторые из этих средств относятся к наркотическим и вводятся только под врачебным контролем.

Чтобы восстановить структуру поврежденного сустава и диска, в место повреждения вводят хондропротекторы. Иногда для восстановления обменных процессов делают инъекции витаминов. Инъекции помогают гораздо быстрее и в полном объеме доставить активные компоненты к месту патологии, что помогает ускорить процесс выздоровления.
Лечение в домашних условиях плечевого остеохондроза удобно и эффективно, если одновременно с ним использовать лекарственные препараты. В качестве такой терапии применяют:
- Хрен, который прикладывают к поврежденному месту в виде компрессов. Приготовить его очень просто, для этого корневая часть растения измельчается с помощью терки или блендера, заворачивается в кусок марли и прикладывается к плечу.
- Календулу. Цветки этого уникального лечебного растения помогут снять воспаление, устранить боль, восстановить работу поврежденного сустава. Применяют растение при остеохондрозе в виде спиртовой настойки, для приготовления которой 25 г цветков нужно залить 250 мл спирта и настоять в течение 2 недель, после чего растирать ею больной участок.
- Листья репейника. В больших листьях всем известного сорняка содержится комплекс полезных веществ, которые оказывают противовоспалительное, антибактериальное и восстанавливающее действие. Листья прикладываются к плечевой зоне в чистом виде, предварительно помытые в горячей воде.
- Растирание лекарственным отваром на основе листочков мяты, корневой части одуванчика, березовых почек и кориандра. Растения смешиваются 1:1, заливаются кипятком, настаиваются в течение 45 минут. После настой используется для растирания пораженного места.

Альтернативным способом лечения остеохондроза является гирудотерапия — процедура, во время которой к месту патологии прикладывают медицинских пиявок. Для полного выздоровления показано пройти несколько сеансов. Этот метод можно было бы назвать эффективным, если бы не его специфика и некоторые побочные действия.
Дополнительно врачи советуют заняться лечебной гимнастикой, которая поможет восстановить подвижность и функцию суставов. Выполнять упражнения можно только после того, как минует острый период заболевания, во время реабилитации и профилактики обострения болезни. Лечебная гимнастика должна выполняться постепенно, размеренно, чтобы не травмировать патологическое место в плече.

Помимо всех действий нужно скорректировать образ жизни — отказаться от приема алкоголя, курения, злоупотребления пищей. Больше нужно двигаться, гулять, уделять полноценное время сну.
Антон Игоревич Остапенко
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
При лечении практически любой болезни немало внимания уделяется вопросам питания. Остеохондроз – не исключение: правильное питание при остеохондрозе помогает укрепить структуру позвоночника, предотвратить обострения недуга и облегчить его течение.
Особенностью лечебного питания при остеохондрозе является то, что нет никакой необходимости резкой смены рациона, не придется отказываться от большинства любимых блюд, как при многих других диетах. В целом рекомендации по питанию на фоне остеохондроза достаточно общие и соответствуют принципам здорового питания.
Основные характеристики диеты при остеохондрозе (ссылки ниже – кликабельные пункты меню):
- 1. Невысокая калорийность.
- 2. Преобладание в рационе кисломолочных и растительных продуктов.
- 3. Сбалансированность диеты.
- 4. Ограничение отдельных вредных продуктов и блюд.
- Заключение
Разберем каждый пункт подробнее.

Ожирение – один из факторов риска развития остеохондроза. А при уже сформировавшемся заболевании избыточный вес ускоряет разрушение межпозвоночных дисков и способствует возникновению осложнений (корешкового синдрома, ущемления грыжи диска и др.). Поэтому при наличии лишних килограммов обязательно соблюдение низкокалорийной диеты.
Чтобы борьба с избыточным весом проходила успешно, снижение суточной калорийности рациона проводите плавно:
Молочно-растительная диета отличается высоким содержанием именно тех витаминов, макро- и микроэлементов, которые требуются для улучшения состояния костной и хрящевой ткани.
Сыр, творог, кефир и другие кисломолочные продукты богаты кальцием и фосфором, в них много легкоусвояемого белка с незаменимыми аминокислотами. Из свежих овощей и фруктов мы получаем различные витамины и клетчатку, способствующую, в том числе, снижению веса. Орехи и растительные масла (подсолнечное, кукурузное, горчичное, оливковое) служат источником полиненасыщенных жирных кислот, нормализующих жировой обмен и предотвращающих накопление холестерина.

Питание при остеохондрозе должно быть сбалансированным и полноценным. Чтобы хотя бы частично восстановить прочность и эластичность хрящевой ткани, укрепить костные структуры, следует обеспечить поступление достаточного количества белков, жиров, углеводов, минералов и витаминов. Ни в коем случае не следует придерживаться так называемых монодиет (гречневой, кефирной и др.) или диет с резким ограничением каких-либо пищевых компонентов (кремлевская диета, диета Аткинса и др.).
В качестве источника белка лучше выбирать нежирное мясо, рыбу и молочные продукты; жиры получать из растительных масел и рыбы; углеводы – из свежих овощей, фруктов и круп.
Продукты, которые следует исключить из своего рациона или существенно ограничить, можно условно подразделить на две группы:
Хотя сама по себе диета никоим образом не может заменить лекарственных препаратов и физиотерапии, она прекрасно дополняет эти методы лечения остеохондроза. Кроме того, если вы станете питаться правильно, это самым положительным образом скажется на состоянии вашего здоровья в целом.

Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Читайте также:







