Лечение межпозвонковой грыжи вредно
Грыжа, располагающаяся в любом отделе позвоночника, представляет угрозу для здоровья. Она формируется не сразу, человек может прожить долгие годы, даже не подозревая, что у него образовалась позвоночная грыжа. Первый звонок, сигнализирующий о развития данного недуга — это наличие болезней остеохондроза или протрузии дисков. При обнаружении этих заболеваний необходимо регулярно посещать невролога, проходить курс лечения и всю жизнь заниматься профилактикой по предупреждению грыжи позвоночника. Иначе последствия позвоночной грыжи никак не избежать. Необходимо более серьезно отнестись к своему здоровью и не игнорировать врачей.
При позвоночной грыже наблюдается:
- смещения позвонка
- выпячивание пульпозного ядра
- разрыва фиброзного кольца
Сама болезнь возникает вследствие дегенеративных изменений межпозвоночных дисков. Причинами могут служить: наличие травм, возрастные изменения, пассивный образ жизни или наоборот чрезмерные физические нагрузки и т.д. Главной особенностью грыжи является способность увеличиваться в размерах. Она сдавливает нервные окончания, выходящие из спинномозгового канала, при этом вызывая сильные боли и способствуя образованию воспалений и отеков. От размера грыжи зависит интенсивность болевых ощущений. Если не лечить грыжу, то она приведет больного к инвалидной коляске. Последствия позвоночной грыжив данном случае необратимы.
От области пораженного отдела позвоночника напрямую зависит последствия заболевания. Различают четыре отдела позвоночника:
- Шейный
- Грудной
- Поясничный
- Крестцовый
Грыжа грудного и шейного отдела позвоночника
Выпирание диска в этих отделах свидетельствует о неправильном, зачастую малоподвижном образе жизни человека. При смещении шейных позвонков поступление крови в головной мозг ухудшается, это характеризуется потерей сознания. Такое состояние связано с тем, что смещенные позвонки затрагивают проходящую позвоночную артерию. Последствия позвоночной грыжи в этой части позвоночника имеют свои особенности и проявляются в виде:
- Головных болей, нарушением сна, эффекта вертиго
- Болями в спине особенно в вечернее время
- Быстрой утомляемостью
- Спутанностью мышления и ухудшение памяти
Если своевременно не обратиться к врачу, болезнь может перейти в шейный радикулит, который очень сложно поддается лечению. К осложнениям грыжишейного отдела относятся:
- Апоплексический удар
- Ишемический инсульт
В начальной стадии грыжа проявляется не сразу, лишь иногда возникает резкая боль, которая проходит со временем. При запущенной грыже больной ощущает следующие симптомы:
- Сонливость
- Шум в ушах
- Тошнота
- Двоение в глазах
- Головокружение
Важно знать, что при движениях головы может наблюдаться не только резкая боль, но и сжатие артерии, которое может повлечь за собой паралич любой части тела. Последствия данного заболевания могут быть разнообразны: возникают проблемы с мочеиспусканием, в ногах появляется слабость. Больному становиться очень плохо, бывает трудно вернуть его к полноценной жизни.
Люди, которые ведут пассивный образ жизни и имеют искривление позвоночника, находятся в группе риска по возникновению грыжи и осложнениям грыжи, которые могут стать угрозой для полноценной жизни.
Грыжа пояснично-крестцового отдела позвоночника
Чаще всего в практике встречается именно грыжа поясничного отдела позвоночника. Это объясняется чрезмерными физическими нагрузками, которыми люди эксплуатируют себя в быту.
Появление позвоночной грыжи в области поясницы обуславливается несколькими факторами.
- В поясничном отделе межпозвоночные диски вместе с позвонками чувствуют наибольшую нагрузку, нежели в других отделах. Учитываются и статистическая физическая нагрузка при ходьбе.
- Анатомические особенности пояснично-крестцового отдела позвоночника располагают к образованию протрузии и грыжи. Это обуславливается тем, что диски в этих местах больше в высоту, чем в других отделах позвоночника.
- Питание и кровоснабжение в дисках больших размерах затруднены, это также может привести к образованию межпозвоночной грыжи.
К последствиям позвоночной грыжи пояснично–крестцового отдела относятся:
При таком заболевании для облегчения симптомов болезни и предотвращения дальнейшего развитие недуга необходимо соблюдать все предписания и рекомендации лечащего врача.
Чего нужно избегать при поясничной грыже:
- Переохлаждения
- Не употреблять вредную для организма пищу
- Механического воздействия на больной участок
- Перегрева в области грыжи
- Лишнего веса
Когда обнаруживается грыжа, человек постоянно чувствует боль, спазмы, страдает от отеков. Он вынужден приспособиться к сложившемуся образу жизни. Очень важно, чтобы больной на начальной стадии заболевания был предупрежден о последствиях позвоночной грыжи, если ее не лечить.
Грыжа Шморля
Единственное, что может произойти, при наличии такого образования — увеличение риска переломов. Такой нюанс объясняется слабостью поясничных позвонков. Когда у больного выявляется такой вид грыжи, врачи рекомендуют ограничить физические нагрузки и заниматься лечебной физкультурой.
Лечение позвоночной грыжи
При запущенной болезни или когда осложнения грыжи становиться угрозой для жизни человека врач рекомендует избавиться от нее путем хирургического вмешательства. Последствие позвоночной грыжи можно предупредить, если вовремя посещать врача и проходить курсы лечения. Прием препаратов и хирургическое вмешательство не всегда приемлемо. Остеохондроз и грыжи хорошо поддаются методикам мануальной терапии, лечебной физкультуры.
Правила занятие лечебной физкультурой при позвоночной грыже:
- Проводить ежедневные занятия;
- Исключить упражнения с резкими движениями;
- Часы занятий увеличивать постепенно;
- Легкое утомление — это желаемый результат после занятий. До чувства сильной усталости заниматься нельзя;
- При ощущении дискомфорта занятие следует прекратить немедленно.
Профилактика
Чтобы избежать проблем с позвоночником, следует проводить профилактические меры, которые должны стать в дальнейшем образом жизни:
- Не курить, потому что никотин способен суживать кровеносные сосуды, это может спровоцировать образование грыжи;
- Заниматься плаванием;
- Проводить ежедневные занятия гимнастикой;
- Курс массажа, хотя бы два раза в год;
- Вести здоровый образ жизни;
- Устойчивость к стрессам;
- Носить правильную обувь;
- Укреплять иммунитет;
- Следует принимать витамины, аминокислоты, если их недостаточно в рационе пищи.
Для кого предназначена эта статья: для пациентов с межпозвонковыми грыжами — дефектами хрящевых дисков, или для здоровых пациентов? Можно ли принимать к действию все положения, представленные в статье, людям с наличием простого остеохондроза, у которых пока нет протрузий и грыж?
Этот материал создан для людей, всех возрастов, с патологией опорно-двигательного аппарата, или без нее. Первичная профилактика грыжи позвоночника, или, правильнее сказать, межпозвонковых дисков важна для молодых людей, у которых ещё здоровая спина, а также для людей среднего возраста, которые начинают уже ощущать возрастные изменения, связанные с небольшим ограничением подвижности и периодическим возникновением мышечных болей в спине.
Соблюдение правил первичной профилактики позволят остановиться на незначительно выраженных проявлениях возрастного остеохондроза, которые не будут затрагивать межпозвонковые диски, и тем самым, избежать развития протрузий и грыж. Вторичная профилактика связана с ликвидацией обострений, прогрессирования заболевания, максимальным улучшением качества жизни.
Радикальное лечение межпозвоночной грыжи возможно только при выполнении оперативного вмешательства — удаления. Но даже в том случае, если операция не была проведена, а у пациента средствами консервативного лечения улучшилось состояние, то соблюдение описанных в статье принципов позволят максимально отдалить следующие обострение, или предупредить появление межпозвонковых грыж в других отделах позвоночного столба.
Однако, наибольшую важность эти простые советы будут иметь для людей из групп риска, у которых быстрее, чем у обычных людей среднего возраста, появляются протрузии или грыжи. Кто входит в эту группу риска? Вот эти состояния и заболевания:
- наличие деформаций позвоночного столба, например, сколиоза;
- наличие плоскостопия;
- избыточная масса тела;
- системная патология соединительной ткани;
- малоподвижный, сидячий, образ жизни и работы;
- наличие в анамнезе межпозвонковых протрузий или грыж;
- синдром хронической боли в спине, или боли в нижней части спины.
Мы не будем останавливаться подробно на причинах, особенностях этой боли при грыжах, они описаны в других материалах на этом сайте. Скажем только лишь, что обычно присутствует два связанных друг с другом компонента болей в спине:
- первый из них — это острая, стреляющая боль, напоминающая удар электрического тока, с иррадиацией в руку, если речь идет о шейном отделе позвоночника, и в ногу, при поясничных поражениях.
Эта боль связана с реакцией на воспаление спинномозговых корешков, прижатых грыжей, или их расположением в значительно сузившемся межпозвонковом отверстии. Обычно причиной такого сужения являются остеофиты, натяжение глубоких связок позвоночника. Такая боль приводит к ограничению позы, усиливается при любом сотрясении. Это смех, плач, чихание и кашель, даже натуживание в туалете. Такая острая боль при обострении протрузии и грыжи обычно длится несколько дней, затем уступает место вторичной, связанной с хроническим мышечным спазмом.
- хронический спазм глубоких мышц спины возникает при раздражении мышц этим воспалительным очагом.
Мышцы умеют реагировать на раздражение только лишь одним известным способом: это избыточное, стойкое сокращение, приводящее к ишемии. Такой спазм приводит к усилению боли, мышечному отеку. Эта боль носит стойкий, низкоинтенсивный, ноющий, хронический характер. С ней свыкаются, превозмогают ее, в отличие от прострелов. Мышечный спазм не видно на МРТ и КТ, в отличие от деструкции хряща.
Поэтому соблюдение принципов профилактики при грыжах позволит в любом случае улучшить качество жизни, подвижность в спине, уменьшить выраженность болевого синдрома, получить возможность избегать сезонных обострений, связанных с подъемом тяжести, другими факторами риска. Подробно о таких красных флажках, или о том, что категорически запрещено делать при грыжах и остеохондрозе, будет сказано в самом конце статьи.
А сейчас расскажем о влиянии спортивных нагрузок, о том, как нужно модифицировать свой спортивный образ жизни, если уже имеется протрузия или грыжа, или есть предпосылки к развитию этого состояния.
Спорт и грыжа
Первый вопрос, который больше всего беспокоит людей, ведущих активный образ жизни, — какие виды спорта вызывают наибольший риск прогрессирования грыжевого выпячивания, с какими спортивными нагрузками и их видами нужно распрощаться.
В первую очередь, речь идет обо всех командных видах спорта, особенно с неконтролируемой нагрузкой в прыжках. Это волейбол, баскетбол, футбол с его прыжками, ударами головой. Это более экзотические виды спорта, так как регби, американский футбол. Это хоккей, в хоккее резкие вращательные нагрузки оказывают серьезное влияние на межпозвонковые хрящи, не говоря уже о контактной борьбе — жестком хоккее.

Конечно, первым делом страдают коленные суставы, когда в процессе разворота хоккеист на большой скорости тормозит коньками, а верхняя часть туловища по инерции еще продолжает это вращательное движение. Это может вызвать образование протрузии или грыжи, несмотря на горизонтальное распределение нагрузки на позвоночный столб, ведь она имеет скручивающий характер. В коленных суставах развивается гонартроз.
По аналогии с этим, противопоказаны подтягивания с отягощением на турнике, различные скручивания в висе. Запрещена тяжёлая атлетика, особенно статистические подъёмы штанги, гирь из положения стоя. Пациентам с протрузией и грыжей запрещаются контактные единоборства, в том числе – восточные, где есть прыжки, вольная, классическая, или греко-римская борьба.

Безусловно, при наличии протрузий и грыж, или прогрессирующего остеохондроза не рекомендуется заниматься горными лыжами, сноубордом. Слалом, фристайл, прыжки с трамплина – рискованные виды спорта. Какие же виды спорта показаны и полезны?
При наличии остеохондроза желательно проделывать спокойный вис на турнике, продев кисти рук в ременные петли. Это позволяет уменьшить напряжение в мышцах предплечья, хорошо вытянуть спину. При этом категорически запрещается пользоваться таким упражнением без предварительной консультации с врачом, и тем более с отягощением внизу.
Полезны после прогревания, разминки пилатес и йога, фитнес, за исключением беговой дорожки. После хорошей растяжки, желательно вместо беговой дорожки пользоваться эллипсоидными тренажёрами. Старайтесь избегать любых упражнений в положении стоя.
Очень полезной будет непродолжительная нордическая (шведская, скандинавская) ходьба с палками. При этом тренируются многие мышцы тела, спина распрямляется, появляется анатомически правильное положение позвонков, но выполнять движения, подбирать палки нужно правильно.
Очень полезен велосипедный спорт, за исключением даунхилла, то есть скоростного спуска вниз, фрирайда и велотриала. Показаны спокойные велопрогулки, при этом желательно использовать в качестве велосипеда маунтинбайк, то есть горный, а не дорожный велосипед. Он отличается от дорожного тем, что велосипедист имеет низкую посадку, а позвоночник расположен по диагонали так, что нагрузка практически равномерно распределена между седлом и руками (рулем). Это позволяет безопасно преодолевать небольшие ямки на дороге, ликвидировать нагрузку на крупные суставы – бедренные и коленные.

Многие удивятся, но хорошим видом спорта при остеохондрозе поясничного отдела позвоночника и заболеваниях опорно-двигательного аппарата будет бильярд, особенно длительные партии, например, в большую русскую пирамиду. Человек может во время одной партии несколько километров ходить вокруг стола, принимать разнообразные позы для верного удара, облокачиваться на стол, или даже класть на него бедро, что разгружает отдельные группы мышц. При этом зеленое сукно успокаивает, хорошая, спокойная игра может нормализовать артериальное давление, она улучшает глазомер, развивает хладнокровие. Однако категорически необходимо избегать сопутствующих бильярду вредных привычек: это употребление крепкого алкоголя, например виски, курение сигар.
Любая тренировка не должна сопровождаться болью. При возникновении любой боли необходимо срочно заканчивать тренировку и проконсультироваться с врачом.
Питание при риске развития грыжи
Второй миф — это якобы обязательное употребление вместе с пищей хондропротекторов, как пищевых добавок, содержащих глюкозамин, хондроитинсульфат. Применение хондропротекторов ничего не даёт для лечения грыж, поскольку разрушенный диск восстановиться не может, это не порезанный палец. Их прием с профилактической целью также не имеет никаких преимуществ перед природным питанием, например перед мясными и рыбными заливными блюдами, холодцами, желе. В результате то же самое заливное выйдет гораздо дешевле, вкуснее. В желудке и двенадцатиперстной кишке пища расщепляется на те же самые аминокислотные и гликопротеиновые остатки, как и пищевые добавки — хондропротекторы. Разницы между этими веществами нет. Хрящи синтезируют необходимые им гликозаминогликаны сами, преимуществ у дорогой Инолтры или Артры перед вкусным холодцом нет.
Общие принципы здорового питания
Дополнительно необходимо соблюдать те принципы здорового питания, которые будут сохранять нормальную массу тела. Ведь избыточный вес — один из самых главных факторов появления протрузий и грыж. Это:
- употребление большого количества чистой воды;
- ограничение быстрых углеводов, акцент на медленные, с низким гликемическим индексом;
- применение клетчатки, которая обладает сорбирующими свойствами без питательной ценности;
- использование легкоусвояемых продуктов, содержащих кальций, фосфор. Это морепродукты, рыба, молоко, сыр, кисломолочные продукты, бобовые.
- включение в пищу источников магния, марганца, быстроусвояемых белов;
- для улучшения трофики нервных корешков желательны источники витаминов группы B, это цельнозерновой хлеб, крупы, отруби;
- аскорбиновая кислота, витамин P важны для капилляров. Да, капилляров нет в хрящах, но хорошо развитая капиллярная сеть глубоких мышц спины позволяет быстро разрешить возникший вторичный спазм, а в идеале — профилактировать его возникновение;
- нормальная концентрация в крови таких микроэлементов, как магний, кальций, а источником того же самого хондроитинсульфата является красная рыба: лосось и сёмга;
- ῳ-3 ненасыщеные жирные кислоты.
Желательно избегать рафинированных продуктов, консервов, колбас, сосисок, острых приправ, сладкой газировки, фастфуда, алкоголя.

Пища здорового человека по своему кислотно-основному резерву должна быть слабощелочной, а неправильное питание постоянно сдвигает pH крови в кислую сторону. Избыток мясных продуктов приводит к повышению концентрации пуринов и мочевой кислоты в плазме крови, что вызывает отложение кристаллов уратов в суставах, в том числе в мелких суставах позвонков.
Поддержание осанки
Что такое осанка? Это способность держать правильно своё тело, особенно стоя. Правильная осанка — залог нормального распределения нагрузок на осевой скелет. Человек с нормальной осанкой никогда не станет совершать неправильных сознательных движений, и не будет поднимать мешок с картошкой на одно плечо. Он предпочтет взять в руки два ведра, и при этом не выпрямлять наклоненное туловище, а разгибать согнутые ноги в коленях, держа спину прямо, чтобы нагрузка с самого начала было равномерной.
Каковы признаки здоровой осанки, к чему нужно стремиться? Это:
- поднятая голова до вертикального положения,
- несколько приподнятый подбородок,
- углы между надплечьями и боковой поверхностью шеи симметричны для правого и левого надплечья;
- плечи не перекошены, расположены ровно, немножко опущены и разведены в стороны. Зачастую сутулость часто возникает от того, что человек инстинктивно вжимает голову в плечи, особенно в состоянии депрессии;
- правильно втянутый и симметричный живот;
- лопатки отведены на равное расстояние позвоночника, нижние углы лопаток должны быть на одном уровне.
С нарушением осадки осанки легко справится, если избавиться от лишнего веса, не носить обувь на высоком каблуке, которое ухудшает состояние пациента с патологией хрящевых дисков. Необходимо делать утреннюю гимнастику без отягощений, очень хорошо помогают сохранить осанку пешие прогулки по типу норвежской ходьбы, а также плавание, особенно различными стилями на спине.
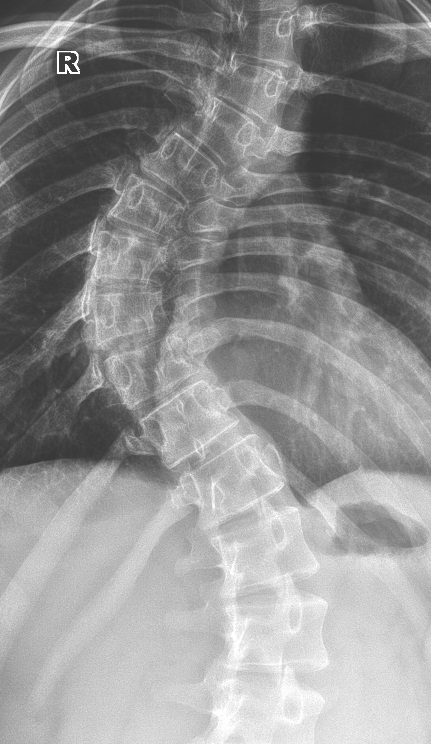
Сколиоз на рентгене.
Самое главное — это заложить основы правильной осанки до полного развития скелета, то есть до 18-летнего возраста. Это позволит избежать сутулости. Кроме ежедневной зарядки, необходимо спать на жесткой и ровной постели, пользоваться ортопедической подушкой. После физической нагрузки рекомендовано проводить некоторое время лёжа, и регулярно проходить сеансы общего оздоровительного массажа.
Профилактика плоскостопия
Известно, что пружинящий свод стопы, состоящий из 26 костей, является самой первой физиологической пружиной, которая не позволяет ударным нагрузкам доходить до основания черепа. Кроме свода стопы, выше расположены физиологические изгибы позвоночника — лордозы и кифозы, эластичные межпозвонковые диски.
Но такие редкие наследственные синдромы ни в какое сравнение не идут с вторичным плоскостопием, которое вызвано гиподинамией — малоподвижным и сидячим образом жизни. Довольно часто плоскостопие у взрослых возникает от ношения неправильной обуви.
У плоскостопия существуют объективные и субъективные признаки. Если у вас есть протрузии и грыжи, то встаньте влажными стопами на резиновый коврик и посмотрите на их отпечатки. Если на отпечатке стопы нет значительной медиальной, срединной выемки, то это свидетельствует о плоскостопии. Субъективными признаками будут:
- отёк стоп в конце дня;
- быстрая усталость ног от ходьбы;
- внезапная необходимость приобрести обуви большего размера.
Современным способом диагностики плоскостопия считается консультация врача-подолога, или ортопеда и проведение компьютерной педобарографии.
Для профилактики и лечения плоскостопия необходимо:
- отказаться от обуви на высоком каблуке;
- спасает плавание, которое, снимая нагрузку на ноги, дает работу мышцам;
- массаж стоп, ходьба босиком, особенно летом по неровной почве и по траве;
- специальная гимнастика, с применением надувных мячей с шипами, которые необходимо поднимать и перемещать стопами.
Но главным способом уменьшения вредного влияния плоскостопия на межпозвонковые диски считается применение индивидуальных полноконтактных ортопедических стелек. Это дорогие стельки, поскольку они изготавливаются каждому человеку в соответствии с именно его анатомией. Для этого нужен скульптурный трёхмерный отпечаток стопы, который вначале изготавливается из формовочной пены, а затем — и из специальных полимеров. При изготовлении таких слепков они могут различаться для правой и левой ноги, и врач-ортопед учитывает массу человека, его рост, и уровень физической активности.
Профилактический массаж
Лечебно-профилактический, классический массаж — это очень хороший способ ликвидировать хроническую боль в спине, повысить готовность крупных мышц спины к внезапной нагрузке. У здорового человека, а также у пациента с грыжей в состоянии устойчивой ремиссии, лечебно-профилактический классический массаж спины, например, поясницы, должен проводиться 3-4 раза в год, в каждом курсе по 10 сеансов. Идеально будет проводить курс массажа в каждое время года. Зимой массаж нужен, поскольку двигательная активность ограничена, и люди носят теплую одежду, высок риск падения на льду и растяжения мышц спины и конечностей. Массаж поможет мышцам сохранить физиологическую способность к сокращению и пластике.
Весной и осенью обострения грыжи возникают вследствие мышечного компонента, простейшим триггером будет служить переохлаждение поясницы. Наконец, летом грыжи обостряются в период интенсивной работы, например, на приусадебном участке.
Запрещается проводить массаж при наличии острой боли в спине, общих противопоказаниях. Продолжительность массажа, а также применение во время него и после него специальных согревающих или охлаждающих мазей, кремов или гелей позволяет усилить его лечебный эффект.
- избыточная масса тела;
- неправильное поднятие тяжести, например, на плечо и перемещение груза с наклоненным позвоночным столбом. Это приводит к очень сильному давлению на один край межпозвонкового диска;
- постоянное ношение корсетов, приводящее к гипотрофии мышц спины;
- длительное обезвоживание и хрупкость хрящей, особенно у пожилых;
- длительный период неподвижности;
- попытка безграмотно вправить грыжу самостоятельно. Межпозвонковые грыжи вправить невозможно, помочь может только лишь операция.
Наконец, следует напомнить, что даже у человека с распространённым остеохондрозом правильно организованная двигательная активность поможет лучше, чем старательная попытка избежать движения. Если человек имеет сидячую работу, то время, проведённое с низкой активностью, необходимо компенсировать правильной повышенной нагрузкой, например, норвежской ходьбой и посещением бассейна. Регулярное соблюдение этих простых, недорогих и эффективных мер приведёт к значительному повышению качества жизни пациента с синдромом боли в спине, наличием протрузии или грыжи, и к повышению объема движений.
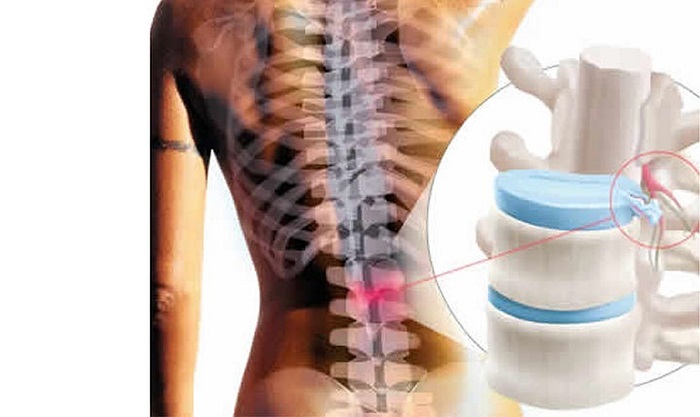
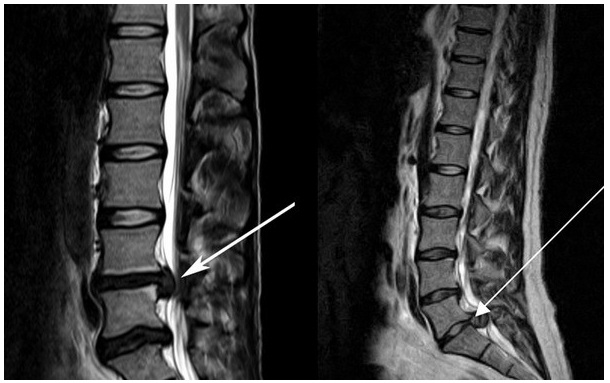
Грыжа поясничного отдела – это частое осложнение длительно протекающего без лечения остеохондроза. Дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков приводят к тому, что они полностью утрачивают свою работоспособность и форму. Это может привести к разным осложнениям.
Для того, чтобы разобраться в вопросе о том, какие последствия поясничной грыжи наиболее опасны для жизни и здоровья человека, предлагаем сначала разобраться с механизмом развития данной патологии. Межпозвонковая грыжа может возникать и у совершенно здорового человека при значительном механическом или физическом воздействии. Например, падение с большой высоты или экстренное торможение в автомобиле, ехавшем с огромной скоростью. Подобное воздействие может спровоцировать чрезмерное схождение тел позвонков и под влиянием силы тяжести произойдет разрыв фиброзного кольца межпозвоночного диска. Если в локации разрыва не будут находиться продольные и поперечные связки, то наружу выйдет часть пульпозного ядра.
На долю травматических грыжевых выпячиваний приходится примерно 10 – 12 % случаев. Во всех остальных этиология процесса тесным образом связана с дегенеративными дистрофическими изменениями.
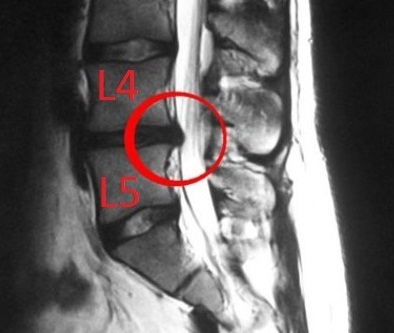
Поясничный отдел позвончого столба довольно массивный. Это объяснимо тем, что именно сюда приходится максимальная амортизационная и физическая нагрузка от движения тела. Состоит из пяти позвонков, разделяемых между собой хрящевыми межпозвоночными дисками. Самая частая локализация дегенерации – межпозвоночный диск L5-D1. Это условный центр тяжести человеческого тела.
Хрящевой межпозвоночный диск выполняет несколько функций:
- защита корешковых нервов, отходящих от спинного мозга через боковые отверстия в телах позвонков;
- равномерное распределение амортизационной нагрузки, оказываемой на тело человека;
- поддержка физиологической высоты между соседними телами позвонков;
- фиксация позвонков таким образом, чтобы не происходило разрушение их суставов.
Межпозвоночный диск состоит из плотной фиброзной оболочки (кольца) и пульпозного студенистого тела (ядра). Собственной капиллярной сети кровообращения у хрящевого диска нет. Он получает жидкость, питание и кислород в ходе диффузного обмена с окружающими его тканями. Это паравертебральные мышцы и замыкательные пластинки, которые отделяют фиброзное кольцо от тел позвонков, между которыми располагается диск. Это является слабой стороной межпозвоночных дисков – при нарушении диффузного питания происходит разрушение ткани.
Остеохондроз начинает развиваться в достаточно молодом возрасте. Примерно в 20 лет заканчивает формироваться позвоночный столб и начинается процесс дегенерации дисков в крестцовом отделе. К достижению возраста 25 лет все позвонки крестца срастаются между собой. Этот отдел полностью утрачивает способность к распределению и гашению амортизационной нагрузки. Между тем, именно по боковым поверхностям крестца располагаются суставные плоскости, формирующие подвздошно-крестцовое сочленение костей. Эти суставы передают колоссальную нагрузку на позвоночник от движения тела во время ходьбы, бега, прыжков и т.д.
Все эти нагрузки оказываются на поясничный отдел позвоночника. Именно поэтому здесь часто развивается остеохондроз и возникает грыжевое выпячивание межпозвоночных дисков.
Предупредить последствия грыжи поясничного отдела можно только один способом – начать своевременно проводить комплексное лечение дегенеративного дистрофического заболевания хрящевых тканей. К сожалению в условиях городской поликлиники такую помощь вам не окажут. Рекомендуем обращаться к мануальным терапевтам, неврологам или вертебрологам. Эти специалисты смогут без применяя фармакологических средств и хирургического скальпеля помочь вам полностью восстановить здоровье позвоночного столба.
Последствия грыжи поясничного отдела позвоночника
Самое серьезное последствие поясничной грыжи позвоночника – это стеноз спинномозгового канала. На фоне этого могут оказаться парализованными ноги, кишечник и мочевой пузырь. Стеноз развивается по нескольким сценариям:
- грыжевое выпячивание пульпозного ядра происходит непосредственно в полости спинномозгового канала (при этом белки пульпозного ядра вызывают воспаление, отечность твердых оболочек, и оказывают механическое давление);
- за счет грыжи уменьшается высота диска и тела позвонков, которые он разделяет, начинают свободно смещаться относительно друг друга, тем самым перекрывая спинномозговой канал;
- при чрезмерном перенапряжении мышц поясницы на фоне выраженного корешкового синдрома происходит изменение осанки и искривление позвончого столба, что также способствует деформации спинного мозга.
Менее распространен сценарий, при котором на фоне длительного воспалительного процесса происходит медленное рубцевание тканей внутри спинномозгового канала. Чаще заболевание развивается по описанным выше процессам.
Другие последствия грыжи поясничного отдела позвоночника могут включать в себя:
- искривление позвоночго столба и изменение осанки, что влечет за собой неправильное распределение амортизационной нагрузки и быстрое разрушение всех остальных межпозвоночных дисков;
- защемление корешковых нервов, отвечающих за иннервацию внутренних органов брюшной полости;
- нарушение иннервации органов брюшной полости и малого таза влечет за собой длительные запоры, учащенное мочеиспускание, опущение внутренних органов и т.д.;
- нарушается тонус сосудистой стенки и возникают такие осложнения как варикозное расширение вен нижних конечностей, атеросклероз, облитерирующий эндартериит и т.д.;
- возникает атрофия мышечного волокна нижних конечностей, на фоне чего запускается процесс разрушения и деформации крупных суставов ног (тазобедренный, коленный, голеностопный).
Самым частым последствием межпозвоночной грыжи поясничного отдела позвоночника является её секвестрирование. Это 4-ый этап течения остеохондроза. К сожалению на нем уже можно оказать эффективную помощь только с помощью хирургической операции.
Секвестрирование межпозвоночной грыжи – это процесс отделения части пульпозного ядра или всего его полностью от фиброзного кольца. Пульпозное ядро начинает свободно скользить вдоль позвончого столба. Если это происходит внутри спинномозгового канала, то у человека быстро нарастают парезы мышц и развивается паралич нижней части тела. При курсировании секвестрированной грыжи по наружной проекции позвончого столба это вызывает сильнейшую боль и провоцирует постоянное воспаление, что чревато развитие рубцовой деформации всех мягких тканей.
Не затягивайте с лечением остеохондроза. Дегенеративное дистрофическое заболевание хрящевых тканей межпозвоночных дисков можно полностью победить на любой его стадии развития, кроме секвестрирования. И для этого не потребуется применять дорогостоящие лекарственные препараты, или ложиться на операционный стол. Простые методики мануальной терапии полностью восстанавливают здоровье позвончого столба.
Последствия удаления грыжи поясничного отдела позвоночника
Самые страшные последствия межпозвоночной грыжи поясничного отдела возникают у пациентов, которые перенесли хирургическую операцию. В ходе оперативного вмешательства обычно удаляется полностью диск или его поврежденный сегмент. Соседние тела позвонков сращиваются друг с другом. Да, это позволяет устранить боль на некоторое время. Но именно это провоцирует быструю тотальную дегенерацию всего позвоночго столба.
Примерно 75 % пациентов, перенесших операции на поясничные грыжи, испытали последствия этого спустя 2-3 года. Начинают сразу же разрушаться межпозвоночные диски в поясничном, грудном и шейном отделах. Постоянные обострения остеохондроза, выраженные неврологические проявления неблагополучия, ощущение скованности – эти и другие симптомы заставляют их жалеть о сделанной операции. К сожалению, восстановить удаленный иск уже невозможно.
Единственное, что можно порекомендовать для исключения риска развития последствий удаления грыжи поясничного отдела позвоночника, это комплексная реабилитация. Если вы перенесли подобное хирургическое вмешательство, то советуем вам подыскать клинику мануальной терапии, где работают опытные доктора. Проводить реабилитацию лучше под контролем со стороны врача вертебролога или невролога.
В курс реабилитации входят процедуры, которые позволяет максимально укрепить мышечный каркас спины и поясницы. Он возьмет на себя часть амортизационной и механической нагрузки, что позволит разгрузить межпозвоночные диски. Также будет нормализовано диффузное питание, так что все хрящевые ткани окажутся надежно защищены от разрушительного воздействия нагрузки. Повысится общий жизненный тонус организма, пациент почувствует прилив сил и энергии.
Как лечить последствия межпозвонковой грыжи поясничного отдела
Перед тем, как лечить последствия межпозвонковой грыжи поясничного отдела, необходимо провести коррекцию состояния пациента. Грыжа должна быть вправлена и при этом обязательно оказывается помощь по восстановлению высоты межпозвоночных промежутков. В противном случае вправление грыжи ничего не даст, она появится вновь.
Поэтому опытный врач мануальный терапевт сначала вправит грыжу диска, затем проведет несколько сеансов вытяжения позвончого столба.
В сочетании с лазерной вапоризацией эти процедуры дадут полностью восстановить целостность фиброзного кольца. Пациент почувствует существенное облегчение болевого синдрома, относительную свободу движения.
В дальнейшем индивидуально разрабатывается курс лечения. В него могут входить следующие процедуры:
- остеопатия позволяет эффективно улучшить ток лимфатической жидкости и капиллярной крови, снимает мышечные зажимы, стимулирует восстановление всех тканей;
- массаж купирует чрезмерное перенапряжение мышечного каркаса, восстанавливает нормальный обмен веществ в миоцитах, повышает эластичность всех мягких тканей вдоль позвоночного столба;
- лечебная гимнастика и кинезиотерапия улучшают тонус мышечного каркаса спины и поясницы, нормализуют процесс диффузного питания хрящевых тканей позвоночника;
- физиотерапия ускоряет обменные процессы и стимулирует заживление фиброзного кольца после разрыва;
- рефлексотерапия запускает действие скрытых резервов организма, направленное на регенерацию всех поврежденных тканей.
Курс лечения обычно разрабатывается индивидуально. Поэтому советуем подыскать клинику мануальной терапии по месту жительства и обратиться туда. Вам помогут справиться со всеми негативными последствиями межпозвоночной грыжи в поясничном отделе позвончого столба.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:


