Лечение и реабилитация заболеваний позвоночника
ДЦП, травма позвоночника, инсульт — серьезные диагнозы, которые требуют квалифицированного лечения. Но даже после вмешательства самых опытных врачей болезнь затрудняет полноценную жизнедеятельность, ограничивая человека в передвижении, обслуживании в быту, из-за функциональных расстройств речи, слуха… Чтобы вновь почувствовать себя свободным и самостоятельным, после тяжелого заболевания необходимо комплексное восстановление. Для этого применяются специальные тренажеры, физиопроцедуры, используются многочисленные методики реабилитации. Но главное — необходима команда психологов и врачей с узкой специализацией. Где и за какие деньги можно найти все это в Москве и Московской области?





В какой центр реабилитации можно обратиться?
Что лучше выбрать для реабилитации: санаторий, дневной стационар или специализированный восстановительный центр? И тех, и других в Москве и ее окрестностях достаточно. Рассмотрим плюсы и минусы всех вариантов.
Очень часто врачи советуют провести реабилитационный период в санатории. Здесь пациент получает сразу несколько преимуществ:
- он находится под наблюдением врачей, причем разного профиля, включая психологов и логопедов;
- у него остается много свободного времени, которое можно проводить на свежем воздухе, так как чаще всего санатории находятся в лесных массивах и у водоемов;
- очень часто в санаториях предоставляется услуги грязелечения, лечения с помощью местной минеральной воды — дополнительно к базовой программе восстановления здоровья.
Однако есть и минусы. Основной — стоимость проживания в санатории: как правило, она довольно высока. Кроме того, в санатории направляются больные, способные самостоятельно передвигаться и не нуждающиеся в обслуживании. Да и не всегда в таких учреждениях есть необходимые отделения, чаще всего это учреждения широкого профиля, в которых сочетается лечение, диетическое питание и физнагрузки. Далеко не факт, что лечебные процедуры будут предоставляться каждый день, в нужном объеме и пропорциях, с учетом индивидуальных особенностей человека и его заболевания.
Более узкую специализацию имеют профилактории. Но они сейчас все более приближены к простым санаториям, тогда как в советское время лечение в них подразумевало сохранение привычного режима работы. Отличие профилакториев от санаториев — большая доступность, так как чаще они находятся в городской черте, но при этом обладают меньшими возможностями лечения и реабилитации.
Обычно санатории являются ведомственными, что одновременно и плюс, и минус. В ведомственных лечебницах лучше уход и более квалифицированный персонал, но и попасть в такие учреждения сложнее, а стоимость проживания для не резидентов ведомства (государственной или частной организации) опять же довольно высока. Словом, санаторий — хороший выбор, здесь можно не только улучшить здоровье, но и хорошо отдохнуть, однако получить в санатории специализированную помощь в реабилитации практически невозможно.
Очевидно, что самое эффективное восстановление после серьезных заболеваний и травм можно получить в центрах, которые специализируются на реабилитации. В такие учреждения подбираются не только врачи-реабилитологи с соответствующим опытом, но также кинезиотерапевты, эрготерапевты, массажисты, нейропсихологи, урологи, специально обученный младший медицинский персонал. Ключевое достоинство центров реабилитации — персональный подбор программы восстановления для каждого пациента. Поступить на лечение можно как в государственный, так и в частный центр — как правило, все они предоставляют платные услуги.
- Государственные центры
В федеральные реабилитационные центры есть шанс попасть бесплатно, бюджетных мест в них больше, чем в частных. Но ради экономии денег придется долго ждать своей очереди. При этом лечение по ОМС включает в себя лишь ограниченный набор процедур, и если пациент пожелает еще что-то, в том числе и дополнительные обследования, то придется заплатить. К тому же многие государственные клиники пока не достигли европейского уровня — ни по качеству оборудования, ни по характеру сервиса. Проблема нехватки квалифицированных кадров и отсутствие должного внимания к каждому больному в госучреждениях пока сохраняется. - Частные центры
Главный их недостаток — высокая стоимость услуг. Хотя и здесь предоставляют бюджетные места, но их число невелико. Частные реабилитационные центры мало напоминают больницы в привычном понимании и больше похожи на комфортабельные гостиницы и санатории. В таких центрах пациенты не испытывают проблем с передвижением на колясках и костылях, так как все приспособлено для маломобильных граждан. И, конечно, частные клиники в борьбе за клиента стараются уделять своим пациентам максимум внимания и заботы.
Палаты пациентам предлагаются одно- и двухместные, как с удобствами, так и без них. Периодически организуются культурные и спортивные мероприятия. Сутки реабилитации могут стоить от 3500 до 11 000 рублей — все зависит от диагноза, а также объема процедур и срока лечения, которые назначит реабилитационная комиссия больницы. Если необходимы дополнительные обследования и лечебные мероприятия, за это возьмут отдельную плату. Стоимость проживания для сопровождающих — 3200 рублей в сутки с человека.
Лиц. Федеральной Службы по надзору в сфере здравоохранения № ФС-99-01-009021 от 26 марта 2015 г.
Стоимость пребывания в Лечебно-реабилитационном центре Минздрава РФ составляет от 3000 до 7000 рублей в сутки. Цена одной процедуры варьируется от 300 до 5000 рублей (может быть и выше). Полная стоимость лечения складывается индивидуально для каждого. Попасть на реабилитацию в этот центр непросто, особенно по квоте, но такая возможность есть.
От тех, кто прошел реабилитацию в Лечебно-реабилитационном центре, поступают многочисленные благодарности врачам за профессионализм и медперсоналу за доброжелательность. Многих приятно удивляют чистота и порядок в больнице. Отдельно отмечают пациенты современное и богатое техническое оснащение клиники.
Лиц. Федеральной Службы по надзору в сфере здравоохранения № ФС-77-01-007179 от 25 декабря 2015 г.
В центре европейского уровня, рассчитанном на 50 пациентов, можно размещаться в номерах на 1–4 человека, где кровати и санузлы оборудованы удобствами для маломобильных пациентов. За состоянием больных наблюдают круглосуточно и в любой момент готовы оказать нужную помощь.
Чтобы гости не скучали, им предлагают курсы по работе на компьютере, по фотоделу, изучению иностранных языков и игре в бильярд, хоровому пению, мастер-классы и встречи с известными людьми, часто выступают артисты с концертами. В центре реабилитации есть библиотека, кинозал, караоке, бильярд и настольный футбол, зимний сад.
Центр реабилитации собирает положительные отзывы: клиенты довольны удобством палат, вежливостью медсестер и квалификацией докторов. Нравятся пациентам развлекательные мероприятия и большой зимний сад. Стоимость пребывания и восстановления устраивает, конечно, не всех.
Лиц. Департамента здравоохранения города Москвы № ЛО-77-01-005844 от 23 марта 2013 г.
Это частный реабилитационный центр расположен в Щелковском районе Подмосковья, в чистом, зеленом районе. В центре 35 одноместных номеров, полностью оборудованных для людей с ограничениями в движении. Как палаты, так и весь центр ни сколько не напоминают больницу — это скорее комфортабельный четырехзвездочный отель, где даже те, кто не может себя самостоятельно обслуживать, чувствуют себя максимально комфортно. В номерах предусмотрены безопасные душевые, тревожные кнопки, пациенты находятся под чутким присмотром медперсонала, каждому обеспечивают необходимый уход, из-за чего многие больные не боятся приезжать сюда без сопровождения родственников.
Реабилитационный центр собирает теплые отзывы: пациенты отмечают в первую очередь эффективность восстановительного лечения, персональное внимание и ответственный, индивидуальный подход, и в целом — самое благожелательное отношение абсолютно всех работников центра: от обслуживающего и младшего медицинского персонала до врачей-реабилитологов и заведующих отделений.
Итак, мы представили описание четырех наиболее крупных и известных московских центров реабилитации. Видно, что базовый набор услуг и процедур в них схож, но каждый в чем-то сильнее: где-то больше тренажеров, где-то более обходительный персонал, где-то лучше организован досуг пациентов, кого-то привлекает камерная и уютная обстановка или набор применяемых методик реабилитации. Каждый выбирает свой уровень комфорта и решает, во сколько он готов оценить свое возвращение к здоровой жизни. Но при выборе следует помнить, что самое главное — это результат реабилитации, который складывается сразу из многих составляющих и не может зависеть от чего-то одного.
Большинство заболеваний позвоночника носят хронический затяжной характер и приводят к ограничению некоторых функций организма. Чтобы восстановить утраченные двигательные, трудовые или иные потребности пациенту необходима реабилитация, особенно после острого периода болезни.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!
Реабилитация – это комплекс мер, предпринимаемых для предотвращения рецидива заболевания и направленных на компенсацию ограничений, вызванных болезнью, а также на восстановление, полное или частичное, функций позвоночника и расположенных рядом тканей.
Начинается реабилитация больного сразу как только минует острый период: должен быть купирован болевой синдром, снят отек и остановлен воспалительный процесс. Даже небольшая отсрочка может привести к значительному ухудшению двигательных функций и затруднит дальнейшее восстановление.
Восстановление начинается еще в стационаре и продолжается амбулаторно. Важным на этом этапе является согласованность лечащих врачей и соблюдение разработанной стратегии действий, направленных на восстановление пациента.
заболевания позвоночника чаще всего носят волновой характер: обострение (рецидив), период сразу после пика заболевания, время ремиссии. Рекомендовано начинать реабилитацию на любом этапе заболевания, но чем раньше, тем лучше. Учитывая особенности каждого периода и, исходя из этого, ставятся следующие задачи реабилитации:
- Расслабить нервные отростки;
- Максимально уменьшить атрофию мышц, при длительном постельном режиме;
- Сократить спазмы мускулатуры;
- Постараться усилить мышцы;
- Добиться максимально правильного положения тела пациента.
В период восстановления в комплексе с медикаментами используют разнообразные методики и оборудование. Соответственно, подбираются они в зависимости от этапа заболевания, с учетом главного патологического процесса и строго индивидуально. Кроме того, могу подвергаться корректировке на любом из этапов.
В идеальном случае консилиум из нескольких врачей разной специализации (невролог, нейрохирург, кардиолог, эндокринолог, ортопед-травматолог, физиотерапевт, врач лечебной физкультуры, массажист, психолог) разрабатывают индивидуальный план реабилитации для каждого больного. Контроль над процессом восстановления осуществляет специалист по медицинской реабилитации.
Как говорилось ранее, методов и способов восстановления множество, что назначат врачи – зависит от течения заболевания и его вида. Но наиболее эффективные приведены ниже:
- Медикаментозная терапия: нестероидные противовоспалительные препараты (НПВП), новокаиновые блокады, стероидные препараты, миорелаксанты, витаминные комплексы;
- Физиотерапевтическое лечение: магнитотерапия, электротерапия (использование импульсных токов, диадинамотерапия, интерференцтерапия, сквозь кожная электрическая нейростимуляция) лазеротерапия, ударно-волновая и детензор-терапия, электрофорез, ультразвуковое излучение, вибрационное воздействие;
- Диета. Приведение веса в пределы нормы, если имеется излишки массы тела. Питание должно быть сбалансированным и обеспечивать потребности во всех витаминах и микроэлементах. Особое внимание на витамины группы В, витамин С, кальций, магний;
- Лечебная физическая культура. Первые несколько сеансов проходят под контролем инструктора, в дальнейшем при приобретении необходимых навыков пациент занимается самостоятельно;
- Классический массаж и разнообразные приемы, используемые при массировании области спины: поглаживание, растирание, разминание, ударные приемы, поколачивание, пунктирование, вибрация;
- Профилактика: регулярная физическая активность, закаливание, профилактика травм и ушибов, отказ от вредных привычек, контроль массы тела, отсутствие стрессов, избегание переохлаждений.
Стоит запомнить, что даже после окончания реабилитационного периода, пациентам необходимо помнить о профилактических мерах.
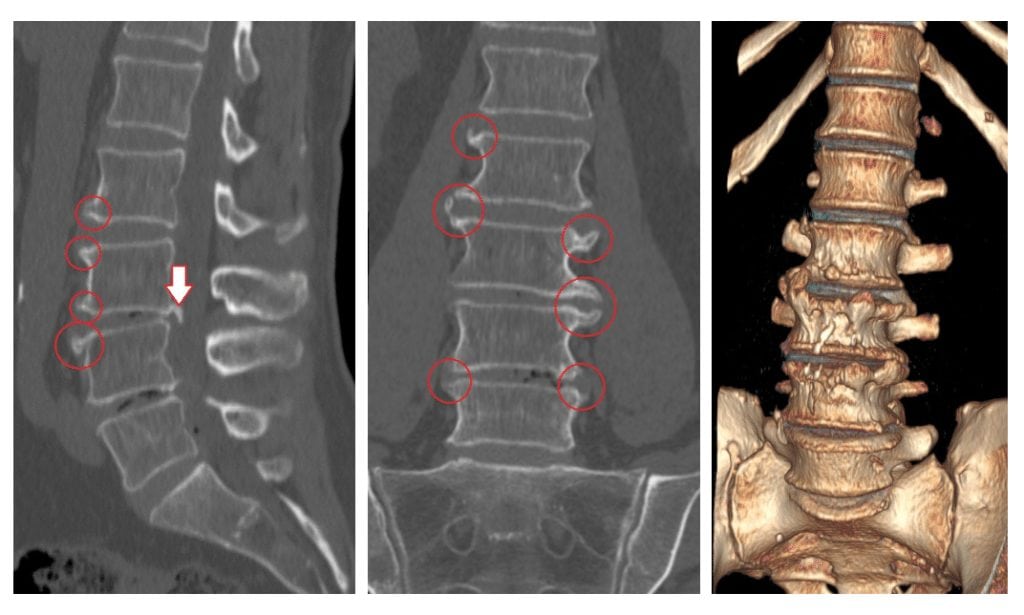
Реабилитация при остеохондрозе — это не только комплекс мер для восстановления функциональной активности позвоночника, но и профилактика распространения деструктивно-дегенеративного процесса на здоровые костные, хрящевые мягкие ткани. Патологию 2 и 3 степени тяжести полностью вылечить невозможно. Реабилитация позволит максимально возможно восстановить или компенсировать нарушенные функции.
Чтобы человек избежал потери работоспособности, сохранил двигательную активность и свободу передвижения, сразу после лечения он направляется к реабилитологу. Врач составляет программу мероприятий с учетом физической подготовки пациента, степени тяжести остеохондроза и количества уже возникших осложнений.
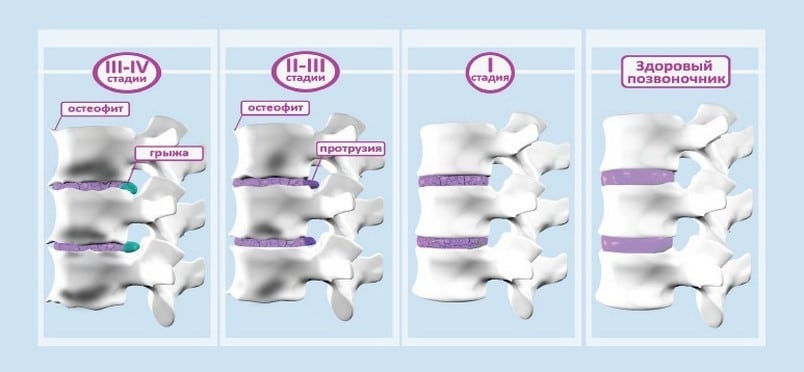
Стационарная реабилитация
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
После лечения у пациентов с остеохондрозом 2 или 3 степени тяжести ослабевают, но еще сохраняются его симптомы. Человек при резких движениях испытывает боль в спине, ощущается тугоподвижность в шейном, грудном или поясничном отделе позвоночника. Таким пациентам рекомендовано восстановление в условиях стационара. Длительность реабилитационного периода определяется индивидуально. Если у пациента симптоматика полностью не устранена, то ему назначают медикаментозные блокады с глюкокортикостероидами и анестетиками, анальгетиками.
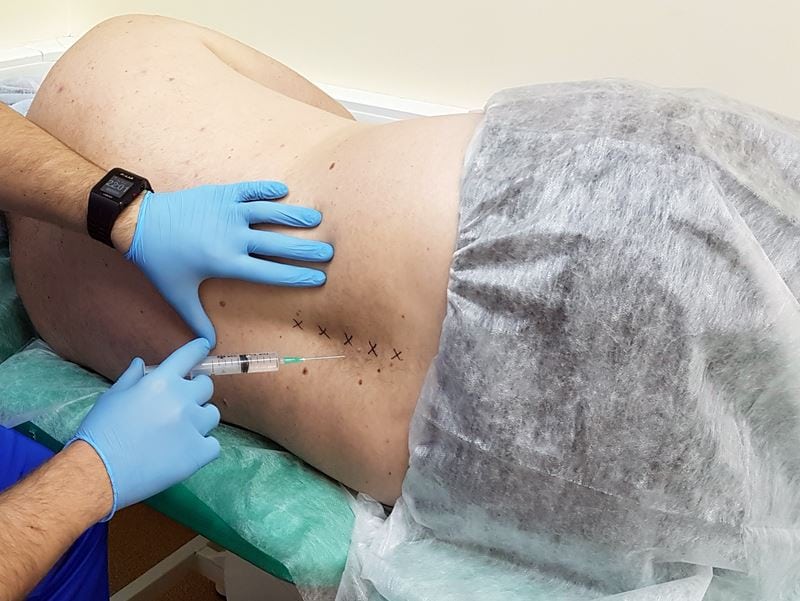
Терапевтический эффект закрепляется 5-10 сеансами физиотерапевтических процедур:
- диадинамическими токами;
- электросном;
- синусоидальными модулированными токами;
- переменным магнитным полем;
- индуктотермией.
Хорошо зарекомендовало себя в терапии остеохондроза применение лечебных грязей, сульфидных, углекислых, хлоридно-натриевых, йодо-бромных, кислородных ванн.

С помощью классического, восточного или сегментарного массажа улучшается трофика и иннервация, стабилизируются позвоночные сегменты. С первых дней стационарного лечения под руководством врача ЛФК проводятся групповые занятия лечебной физкультурой и гимнастикой. Многие учреждения оснащены специальными приспособлениями для дозирования нагрузок на поврежденные позвонки, например, виброкушетками.
Психотерапия — обязательная часть восстановления пациента, позволяющая скорректировать его отношение к неизлечимому заболеванию.
Если остеохондроз сопровождается неврологическими симптомами, то больному назначает тракционная терапия (сухое или подводное вытяжение позвоночника). Процедура устраняет сдавление спинномозговых корешков грыжей, костными разрастаниями, сместившимися телами позвонков. При вытяжении увеличивается расстояние между позвонками, устраняется болезненность в спине.
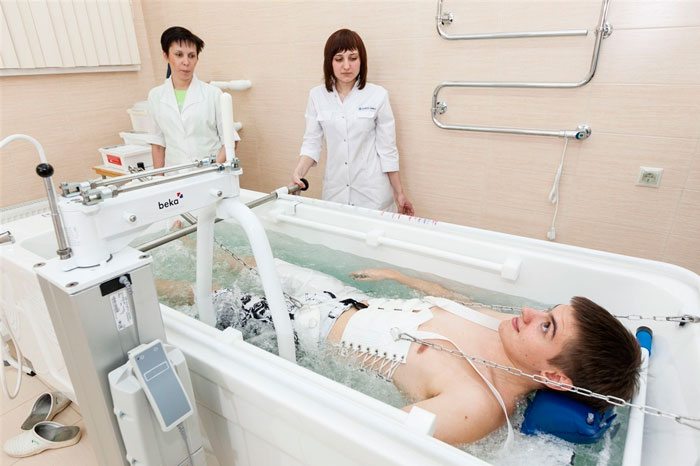
Амбулаторно-поликлиническая реабилитация
Медицинская и физическая реабилитация при остеохондрозе шейного, грудного или поясничного отделов позвоночника может проходить в условиях амбулатории. Такие восстановительные мероприятия рекомендованы при патологии любой степени тяжести. Особенно, если она хроническая, с часто возникающими рецидивами. Длительность реабилитации не ограничена — от нескольких месяцев до 1-2 лет, иногда больше. Ее задачами становится не столько устранение болезненной симптоматики, сколько максимально возможная физическая и психосоциальная адаптация пациентов. Восстановление проводится с помощью:
- кинезитерапии — лечение правильными движениями с адаптированными, постепенно возрастающими силовыми воздействиями;
- массажа ручного: классического, точечного, вакуумного, шведского;
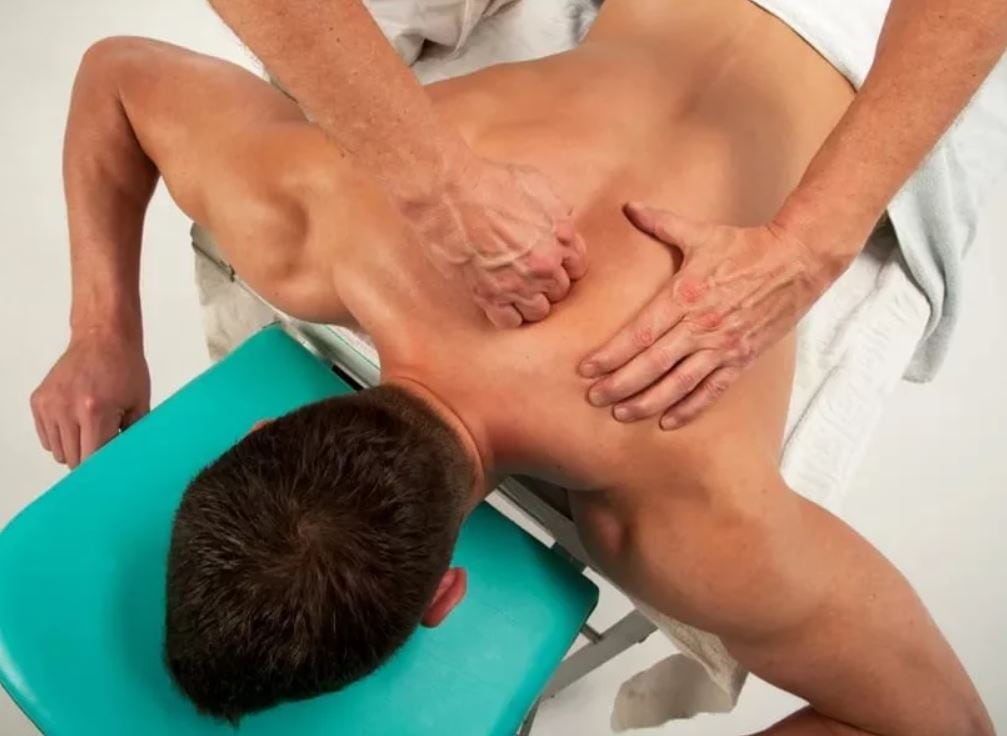
- массажа аппаратного: вибрационного, подводного;
- мануальной терапии;
- психотерапии, направленной на предупреждение депрессивных состояний.
В условиях амбулатории используются физиопроцедуры, в том числе и с участием физических природных факторов. Это аппликации с озокеритом, парафином, лечебными грязями, воздушные ванны, электрофорез с витаминами, хондропротекторами, анестетиками.

Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Восстановление пациентов проводится с помощью магнитотерапии, лазеротерапии, УВЧ-терапии, ударно-волновой терапии.
Улучшение иннервации и ускорение кровообращения достигается во время иглоаппликации, микроиглотерапии, классической корпоральной и аурикулярной акупунктуры. Из препаратов пациентам назначают средства, улучшающие синаптическую проводимость, расширяющие кровеносные сосуды, устраняющие состояние кислородного голодания клеток.
Реабилитация в домашних условиях
Самостоятельная реабилитация больше подходит для пациентов с остеохондрозом 1 степени. На этом этапе болезни дискомфорт в шее, груди или пояснице ощущается только после физических нагрузок. Обычно не требуется приема никаких медикаментов, кроме стимуляторов регенерации тканей. Восстановление в домашних условиях не отменяет возможности посещения физлечебницы для проведения массажа, магнитотерапии или лазеротерапии.
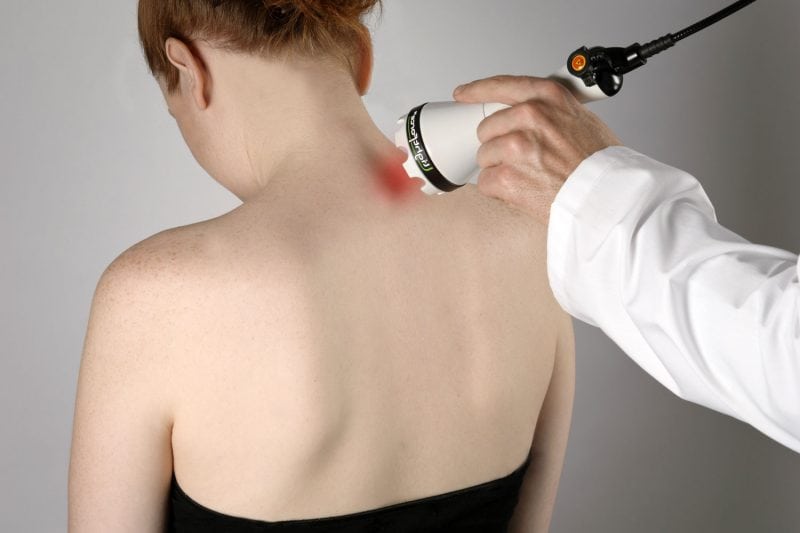
Программа физической реабилитации при остеохондрозе позвоночника составляется индивидуально для пациента. Ее выполнение контролируется врачом-реабилитологом на очередном медицинском осмотре. Программа состоит из таких восстановительных мероприятий:
- комплекса лечебной гимнастики для закрепления терапевтического результата и профилактики остеохондроза;

Все рекомендованные мероприятия не дадут ощутимого результата, если больной ведет прежний образ жизни. Ведь именно он в большинстве случаев стал причиной развития остеохондроза.
| Основные правила реабилитации при остеохондрозе в домашних условиях | |||
| Как правильно сидеть | Как правильно стоять | Как правильно лежать | Как поднимать тяжелые предметы |
| Не находиться в одном положении тела дольше получаса | Сохранять спину ровной для равномерного распределения нагрузки на все отделы позвоночника | Приобрести для сна ортопедический матрас средней жесткости и ортопедическую подушку | Не поднимать груз тяжелее 5 кг |
| Опираться спиной на спинку стула, не использовать табурет | Каждые 10 минут менять положение тела | Засыпая на животе, подкладывать под него плоскую тонкую подушку | При переносе тяжестей использовать рюкзак, а не сумку |
| Стараться держать спину ровно, не горбиться | Делать упор сначала на одну, затем на другую ногу | Засыпая на боку, класть одну ногу на другую | По возможности делить груз на 2 равных части для обеих рук |
| Каждый час вставать, прерывая работу на 5-10 минут | По возможности использовать для опоры руки | Засыпая на спине, под колени класть небольшой плоский валик | При подъеме тяжелого предмета основная нагрузка должна приходиться на ноги, а не на спину |
Общие вопросы и методы реабилитации
Медицинская реабилитация при остеохондрозе предназначена для ускорения процесса восстановления функционирования всех систем. Ее целью становится улучшение микроциркуляции и кровоснабжения тканей питательными веществами, нормализация иннервации и максимально возможная регенерация поврежденных межпозвонковых дисков, мышц, связочно-сухожильного аппарата. У реабилитационных мероприятий есть свои особенности:
- врач-реабилитолог проводит периодический осмотр и при необходимости корректирует утвержденную программу;
- на каждом этапе определяется ближайший и отдаленный прогноз на выздоровление;
- помимо медикаментов и лечебной физкультуры, используются физические методы терапии;
- при отсутствии результатов реабилитации в домашних условиях больной продолжает восстановление амбулаторно, а иногда и стационарно;
- одновременно с реабилитацией после остеохондроза проводится лечение системных заболеваний, спровоцировавших разрушение межпозвонковых дисков.
Перед началом процедур врач объясняет пациенту механизм развития остеохондроза, дает представление о перспективах на полное выздоровление. Понимание больным опасности прогрессирования дегенеративно-дистрофической патологии существенно повышает его шансы на быстрое восстановление.
Реабилитация —это комплекс мероприятий, направленных на полное или частичное восстановление утраченных в результате заболевания функций или компенсация ограничений, вызванных затяжным хроническим процессом. Реабилитация нужна для предотвращения рецидива процесса, то есть в неё заложена профилактика. В реабилитационные мероприятия при заболеваниях позвоночника включают лечебную физическую гимнастику (ЛФК), массаж, вытяжение, физиотерапевтическое воздействие, и, конечно же, медикаментозную коррекцию патологических проявлений заболевания, то есть всё многообразие известных медицине лечебных средств и методик.
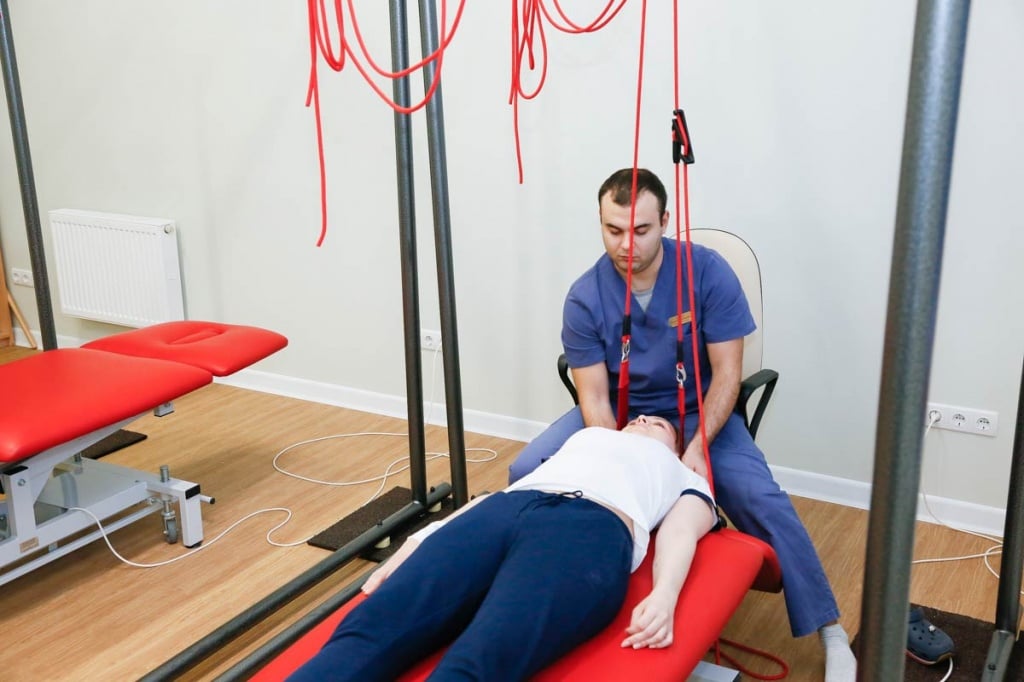
Когда начинать реабилитацию?
Правильная реабилитация при заболеваниях позвоночника должна начинаться, как только миновала угроза жизни. В принципе, при заболеваниях позвоночника, как правило, считается, что таковой угрозы нет. Но мы забываем, что от спинного мозга отходят нервы к абсолютно всем органам и системам, а когда и органы изношены, и от спинного мозга поступают не совсем адекватные нервные импульсы, не позволяющие органу правильно работать и задающие извращённый ритм органной жизнедеятельности, то впору опасаться за жизнь.
При дегенеративных, деструктивных и других заболеваниях позвоночного столба реабилитация должна начинаться сразу после регрессии острого процесса, как только снимается воспаление и отёк тканей, проявляющийся ярким болевым синдромом. Почему так рано? Задержка формирует дополнительное ограничение функциональных возможностей уже от бездеятельности.
Вспомните, как дрожат ноги и пропадает ощущение твёрдости почвы после нескольких дней лежания в постели с острым радикулитом, боли почти нет, а разогнуться сложно. Позвоночник становится как несмазанный механизм, а всего-то полежал пару дней почти без движений.
Реабилитация проводится на этапе стационарного лечения и после выписки — амбулаторно, она непрерывна и преемственна, то есть на пути следования пациента от обострения до полного выздоровления каждый занимающийся им доктор должен чётко представлять, что с пациентом происходило до встречи с ним. Каждый врач, участвующий в ведении пациента должен обязательно информировать своих коллег, принимающих больного, что было сделано и почему, а также о перспективах реабилитационной стратегии.
Реабилитационные мероприятия направлены на причину заболевания. Заболевания позвоночника, как правило, имеют хроническое течение с периодами обострений и временами благополучия. Поэтому реабилитация требуется на любом этапе развития процесса: после лечения обострения, во время затишья для предотвращения рецидива или восстановления объёма движений.

При определённых усилиях можно поддерживать оптимальный вес тела, постоянно заниматься физкультурой, но преодолеть старение позвоночника невозможно. Если нельзя сохранить позвоночник молодым со всей полнотой его функций, то существуют возможности восстановления и поддержания оптимального объёма движений, что также поможет избежать периодов обострения боли в спине.
Далее проводятся мероприятия по укреплению связочного аппарата позвоночного столба, что ограничит избыточные движения (вращения, сгибание) позвонков и усилит репаративные процессы. Необходимо учитывать и механизм возникновения боли в спине. Поэтому не всякую деформацию позвоночника требуется усиленно выправлять, стараясь вернуть юношескую прямоту спине. Отчасти деформация позвоночника — это компенсаторная реакция околопозвоночных мышц, берущих на себя часть его нагрузки и как бы защищающих позвонки.
На каждом этапе используют определённые методики и оборудование в сочетании с лекарственным воздействием. Применение нестероидных противовоспалительных препаратов помогает уменьшить реактивное воспаление окружающих тканей, десенсибилизирующие — противоаллергические средства снимут избыточную атаку собственной иммунной системы на свои нездоровые ткани. Для ликвидации отёчности тканей требуется применение препаратов, нормализующих кровообращение и отток лимфы, а также предотвращающих образование микротромбов в венозной системе.
Подбираются процедуры и мероприятия строго индивидуально, с учётом не только главного патологического процесса, вызвавшего боль в спине, но и организма вообще, сопутствующих болезней и индивидуальных физиологических особенностей. Кроме того, конечная цель реабилитации должна учитывать и социальную составляющую, к примеру, у работающего и пенсионера разная степень физической активности и несовпадающие жизненные задачи.

Кто осуществляет реабилитацию?
Каждый больной — индивидуальность со своими особенностями и их сочетанием. Ему требуется собственная программа реабилитации, учитывающая только его анатомо-физиологические возможности, патологические состояния, сопутствующие заболевания, реакцию организма на процедуры и сочетание их с лекарствами.
Качественная реабилитация - дело не одного специалиста, а мультидисциплинарной бригады. Во время стандартного лечения у больного есть лечащий врач, определяющий главный вектор диагностики и терапии, и этого достаточно. Реабилитацию осуществляет и невролог, и нейрохирург, и ортопед-травматолог, и физиотерапевт, и врач лечебной физкультуры, и массажист, и психолог, а ещё при повышении давления необходимы консультации терапевта, при сопутствующих заболеваниях сердца — кардиолога, эндокринолога — при сахарном диабете и не только.
Всей мультидисциплинарной врачебной командой управляет специалист по медицинской реабилитации, для качественной восстановительной терапии в необходимом объёме владеющий всеми перечисленными специальностями, но особенно хорошо именно реабилитацией вертеброневрологической патологии. И такой специалист Юсуповской больницы будет рядом с Вами возвращать Вас к активной и полноценной жизни.
Читайте также:


