Квота на операцию на шейном отделе позвоночника
Шейный (цервикальный) отдел – самая подвижная часть позвоночной системы, имеющая изначально узкий позвоночный канал и богатую нервно-сосудистую сеть. Его позвонки отличаются мелкими размерами и специфичным строением, при этом мышечный каркас, который осуществляет поддержку и работоспособность шейных элементов позвоночника, анатомически недостаточно сильный и выносливый. Все это объясняет широкую распространенность возникновения именно в этой хребтовой зоне различного рода дегенераций и травматических повреждений, характеризующихся яркой неврологической симптоматикой.
Строение шейного отдела позвоночника.
Однако большую тревогу вызывает тот факт, что шейные патологии часто сопровождают очень серьезные последствия, среди которых парез и паралич конечностей (особенно рук). Кроме того, запущенные формы болезней могут провоцировать тяжелую дыхательную недостаточность, стремительное ухудшение зрения и слуха, острое нарушение кровообращения в тканях головного мозга и пр. Поэтому лечение цервикальной зоны позвоночного столба предельно важно начинать как можно раньше, как только человек почувствовал первый дискомфорт в соответствующей области.
В противном случае заболевание примет агрессивный характер, что приведет к сильному сужению спинального канала, защемлению нервных корешков и/или пережиму артерий, возможно, к поражению спинного мозга со всеми вытекающими последствиями. Тяжелые состояния лечатся исключительно хирургическим путем.
Ущемление позвоночного канала вледствие выпячивания диска.
Вид оперативного вмешательства подбирается с учетом показаний. Отказываться от операции, если вам она рекомендована, нельзя. Вовремя неразрешенная проблема посредством хирургии грозит инвалидностью, причем иногда необратимой. Многие думают, что вторжение в позвоночник очень опасно, однако помните, что намного опаснее бояться операцию, в связи с чем откладывать ее на потом. Загляните в интернет, там выложено много видео, которые содержательно и наглядно показывают, как выполняется та или иная операция. Вы убедитесь, современная спинальная хирургия шагнула далеко вперед. Действующие сегодня уникальные методики, что подтверждают отзывы пациентов и клинические данные наблюдений, отличаются:
- высокой эффективностью (от 90% и выше);
- минимальной степенью травматизации анатомических структур;
- максимальной сохранностью нормальных функциональных возможностей оперируемого участка;
- незначительной вероятностью интра- или послеоперационных осложнений (в среднем до 5%);
- коротким сроком госпитализации (срок, когда выписывают из стационара, в большинстве случаев наступает в периоде между 3-10 сутками);
- относительно терпимым в плане болевых ощущений и не сильно продолжительным послеоперационным восстановлением (2-3 месяца).
Виды операций на шейном отделе позвоночника
Забегая немного вперед, отметим, что после любого типа операции необходимо провести восстановление, при этом очень качественно и полноценно. От вашей послеоперационной реабилитации, где особое место занимает лечебная гимнастика, будет зависеть окончательный результат хирургического лечения. Примите к сведению следующую информацию: отзывы квалифицированных специалистов дают вразумительно понять, что результаты даже самой успешной операции будут аннулированы, если после нее не последует грамотная и своевременная реабилитация.
Среди существующих хирургических методик, используемых с целью восстановления функциональности шейного отдела, наибольшее распространение обрели декомпрессионные тактики. Их применяют при компрессионном синдроме, то есть когда патологический дефект, возникший в пределах С1-С7 позвонков, производит давление на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне. С целью декомпрессии довольно часто задействуются следующие методики:
На шейных уровнях применяются и стабилизирующие тактики оперативных вмешательств, каждая из которых, кстати, может идти совместно и с другими видами операций. Наиболее популярные из стабилизирующих методов:
-
артродез (спондилодез) – неподвижное соединение (сращивание) двух или более позвонков при их нестабильности;
Импланты шейного отдела позвоночника на рентгене.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее – это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе – предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг.
В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Операция при стенозе шейного отдела позвоночника
Под стенозом шейного отдела принято обозначать патологическое сужение просвета позвоночного канала, где располагается одна из главных структур ЦНС – спинной мозг. При данной патологии зачастую необходимо срочно вовлекать нейрохирургию, так как она опасна критическим неврологическим дефицитом и вегетативными расстройствами. Цервикальная стриктура может привести к ишемии головного и спинного мозга, параличу верхних конечностей (могут пострадать и ноги) и даже к парализации всей части тела ниже пораженной области.
Запущенные остеофиты шейного отдела.
Первопричиной стеноза шейного отдела в доминирующем количестве случаев является последней стадии остеохондроз, операция при спинальном сужении рекомендуется как спасение от тяжелой инвалидизации больного. Стоит заметить, что остеохондроз нами указан как обобщающее понятие, включающее широкий спектр заболеваний, которым положил начало именно данный дегенеративно-дистрофический патогенез. В группу патологий, которые развились на почве запущенного остеохондроза, относят межпозвоночные грыжи, краевые разрастания на позвонках, спондилоартроз, окостенения связок и многие другие.
Если клиника симптомов не поддается консервативной терапии или неинвазивные способы не могут быть задействованными ввиду сильно прогрессирующего стеноза, назначается операция. Вмешательство предполагает использование декомпрессионной ламинэктомии под общим наркозом. При комбинированной проблеме, например, вместе с грыжей, ее сочетают с микродискэктомией и спондилодезом. При спондилодезе осуществляют скрепление смежных позвонков металлическими фиксаторами (стержнями, пластинами, крючками и пр.), установку межтеловых имплантатов или вживление костного трансплантата с металлической гильзой.
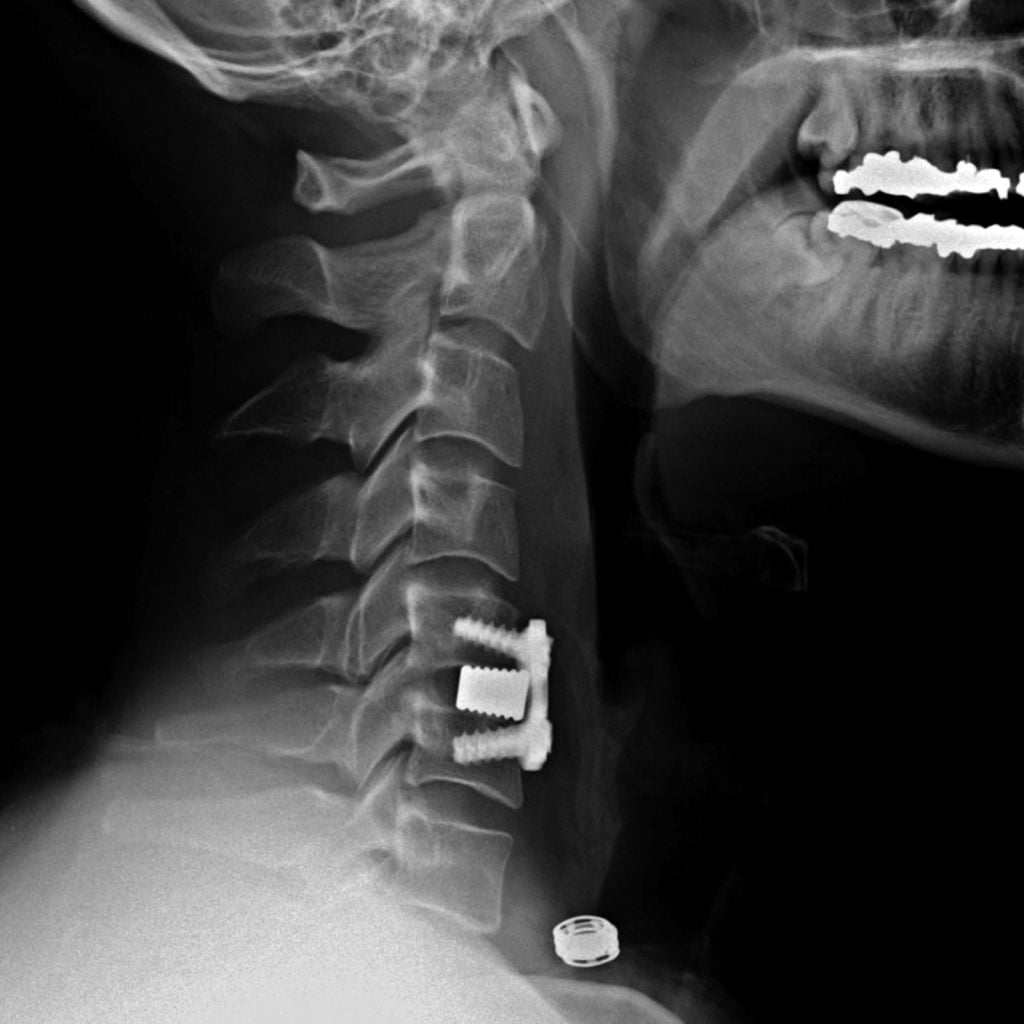
Установка металлической конструкции.
Хирургическая процедура при стенозе шейного отдела относится к травматичной и долгой (до 3 часов) операции. Однако ее польза при тяжелых диагнозах неоспорима: пациенты, страдающие в дооперационном периоде от нестерпимых корешковых болей, парестезий и пареза конечностей, в большинстве случаев существенное облегчение начинают ощущать уже на следующий день. Конечно, еще какое-то время, для максимального разрешения проблемы, потребуется интенсивная послеоперационная терапия. Риск отсутствия эффекта незначителен (3%). Малоэффективной или полностью неэффективной процедура может быть в редких ситуациях, причем вероятность неудовлетворительного исхода возрастает в разы (до 15%-20%), если спинномозговая компрессия длилась годами.
Где какие цены?
И, наконец, мы подошли к освещению не менее интересующего всех вопроса: сколько стоит операция на шейном отделе позвоночника и где делают ее на подобающем уровне. Ценовой диапазон достаточно широкий, на окончательную стоимость влияет разновидность и категория сложности оперативного вмешательства. Например, только одна ламинэктомия будет стоить примерно 20 тыс. рублей, но, как известно, она редко когда применяется самостоятельно. Вместе с ней зачастую требуется провести удаление грыжи, межпозвоночного диска, новообразования и др., что в свою очередь дополняется внедрением имплантационных систем для стабилизации. Таким образом, все хирургические манипуляции в совокупности могут потянуть на 100-400 тыс. рублей.
Теперь, что касается выбора нейрохирургического медучреждения. Если есть возможность, лучше проблему с позвоночником решать за границей – в Чехии, Германии или Израиле. Чешская Республика стоит на первом месте, поскольку ортопедия и нейрохирургия, система реабилитации после подобных вмешательств здесь развиты как нигде лучше.
Во всем мире Чехия ассоциируется с государством, где предоставляется наилучшая хирургическая и реабилитационная помощь людям с любыми заболеваниями позвоночника и всех звеньев опорно-двигательного аппарата, при этом по самым доступным расценкам. Цены в чешских клиниках при отменном профессионализме специалистов в 2 раза ниже, чем в других европейских странах, которые славятся высокоразвитой медициной и системой здравоохранения (Германия, Австрия и пр). А если сравнивать с Израилем или США, то Чехия и их не хуже, но зато ценами в сторону уменьшения отличается уже в целых 3 и более раз.
Если вы вынуждены оперироваться в России, выбирайте ведущие клиники в Москве или Санкт-Петербурге, которые много лет функционируют при НИИ нейрохирургии позвоночника или при институтах травматологии и ортопедии.
А также проводим:
Немного истории
Вновь открытое отделение нейрохирургии в 1962 г. возглавил профессор И.М. Иргер, ученик Н.Н Бурденко, один из ведущих нейрохирургов страны. Наряду с большой лечебной, научной работой было введено и преподавание курса нейрохирургии.
Профессор И.М. Иргер разработал первую в нашей стране учебную программу по нейрохирургии для студентов и написал учебник “Нейрохирургия”.
Наши нейрохирурги консультируют
бесплатно
по предварительной записи
На сайте представлены не все виды оперативных вмешательств, производимых в отделении.
Мы ответим на любые ваши вопросы по телефону 8 (916) 285-93-10, ежедневно с 10:00 до 20:00.
Грыжи межпозвоночных дисков
Мы оперируем все уровни позвоночного столба.
Оперативное лечение грыж межпозвоночных дисков и других осложнений дегенеративных изменений позвоночника с применением различных видов стабилизирующих систем и металлоконструкций, является одним из приоритетов нашей работы.
Использование микрохирургических инструментов при оперативном лечении компрессионных радикулопатий на поясничном уровне при компрессии корешка грыжей межпозвонкового диска позволило производить удаление грыжи диска из небольшого разреза, без резекции костных структур, что позволяет больным ходить в первые сутки после операции.
Оперируем по полюсам ОМС и ДМС
Оперируем по талонам ВТ (высокие технологии)
Оказываем платные медицинские услуги
Длительность операции — от 40 минут
Среднее время в стационаре — 5 дней
Грыжи шейного отдела позвоночника (удаление, стабилизация)
В отделении также производятся микрохирургические вмешательства при поражении межпозвоночных дисков шейных и грудных отделов с миелопатией, радикуло- и нейропатией, спондилолистезах и спинальных стенозах.
Производится удаление грыж шейного отдела позвоночника, установка стабилизационных систем передним и задними доступами.
Оперируем по полюсам ОМС и ДМС
Оперируем по талонам ВТ (высокие технологии)
Оказываем платные медицинские услуги
Длительность операции — от 2 часов
Среднее время в стационаре — 10 дней
Транспедикулярная фиксация
В хирургии дегенеративно-дистрофических поражений поясничного отдела позвоночника в последние несколько лет широко применяется транспедункулярная фиксация. Задний транспедункулярный спондилодез производится во всех случаях спондилолистезов, при нестабильности поясничного отдела позвоночника, в случае ослабления заднего опорного комплекса (при обширной резекции суставных отростков). Это позволяет добиться эффективной стабилизации поясничного отдела позвоночника, сократить сроки стационарного лечения и нетрудоспособности, обеспечить качественно высокий уровень реабилитации.
Оперируем по полюсам ОМС и ДМС
Оперируем по талонам ВТ (высокие технологии)
Оказываем платные медицинские услуги
Длительность операции — от 2 часов
Среднее время в стационаре — 10 дней
Лазерная вапоризация грыж поясничных дисков
Новым малоинвазивным хирургическим методом является перкутанная лазерная вапоризация грыж поясничных дисков, которая с успехом применяется нами у больных, имеющих небольшие грыжи дисков, не сопровождающиеся разрывом фиброзного кольца, но приводящие к развитию стойкого корешкового болевого синдрома.
Метод отличается малой травматизацией и коротким периодом восстановления. Операция проводится без разреза кожи. Лазерный световод вводится в диск через иглу под местной анестезией.
Оперируем по полюсам ОМС и ДМС
Оперируем по талонам ВТ (высокие технологии)
Оказываем платные медицинские услуги
Средняя продолжительность операции — 15 минут
Среднее время в стационаре — 3 дня
Опухоли головного и спинного мозга
Приоритетным направлением в лечебной работе отделения является хирургическое лечение опухолей головного и спинного мозга различной локализации. Оперативное лечение производится в рамках высокотехнологичной медицинской помощи и включает в себя микрохирургические вмешательства с использованием операционного микроскопа, стереотаксической биопсии, интраоперационной навигации и нейрофизиологического мониторинга.
Отделение имеет самый большой опыт в стране по хирургическому лечению внутримозговых опухолей спинного мозга.
Оперируем по полюсам ОМС и ДМС
Оперируем по талонам ВТ (высокие технологии)
Оказываем платные медицинские услуги
Длительность операции — от 3 часов
Среднее время в стационаре — 14 дней
Артериовенозные мальформации спинного мозга
Отделение имеет самый большой в стране опыт открытого хирургического лечения артериовенозных мальформации спинного мозга.
Оперируем по полюсам ОМС и ДМС
Оперируем по талонам ВТ (высокие технологии)
Оказываем платные медицинские услуги
Оперативное лечение аномалий Киари
Одним из важных достижений в нейрохирургии явилась разработка методики оперативного лечения аномалии Арнольда Киари.
В целях оптимизации декомпрессивного эффекта операции и уменьшения операционного риска, часть больных с аномалией Киари 1 типа оперирована по разработанной нами малоинвазивной методике реконструкции затылочной дуральной воронки. Методика обеспечивает отсутствие послеоперационных осложнений, связанных с возможной ликворреей и внутричерепной гипертензией,чем обеспечивается более легкое течение раннего послеоперационного периода.
Оперируем по полюсам ОМС и ДМС
Оперируем по талонам ВТ (высокие технологии)
Оказываем платные медицинские услуги
Длительность операции — от 90 минут
Среднее время в стационаре — 10 дней
Дефекты костей черепа
В отделении производятся различные виды пластик послеоперационных и посттравматических дефектов костей черепа, в том числе, и с использованием компьютерного моделирования, а также реконструктивные вмешательства при сложных и гигантских деформациях свода и основания черепа, орбиты, прилегающих отделов лицевого скелета врожденного и приобретенного генеза с использованием ресурсоемких имплантов.
Оперируем по полюсам ОМС и ДМС
Оперируем по талонам ВТ (высокие технологии)
Оказываем платные медицинские услуги
Длительность операции — от 90 минут
Среднее время в стационаре — 10 дней
Лечение гидроцефалии
При врожденной или приобретенной гидроцефалии окклюзионного или сообщающегося характера и церебральных кистах, производится все виды шунтирующих операций с установкой современных шунтирующих систем.
Оперируем по полюсам ОМС и ДМС
Оперируем по талонам ВТ (высокие технологии)
Оказываем платные медицинские услуги
Длительность операции — от 90 минут
Среднее время в стационаре — 14 дней
Лечение артрозов межпозвонковых суставов (фасеточного болевого синдрома)
Еще одним новым направлением оперативной деятельности стало применение малоинвазивной нейрохирургической методики, направленной на лечение фасеточного болевого синдрома позвоночника. Фасеточные боли приводят к развитию болевого синдрома в поясничном отделе в 15 — 45% всех наблюдений, в шейном отделе — в 54 — 60%, в грудном — в 48%. Для лечения фасеточных болей нами используется малоинвазивная операция — высокочастотная денервация фасеточных суставов. Вмешательство проводится в рентгеноперационной. Его преимуществом является достижение быстрого лечебного эффекта и купирование стойких болевых синдромов, неподдающихся традиционным методам лечения. Радиочастотное воздействие дает длительный эффект. Минимальная инвазивность проводимой процедуры позволяет пациенту быстро вернуться к активной жизни. Метод успешно используется нами для лечения стойких шейных, грудных и поясничных болевых синдромов. Операция проводится без разреза кожи. Радиочастотное воздействие осуществляется под местной анестезией.
Оперируем по полюсам ОМС и ДМС
Оперируем по талонам ВТ (высокие технологии)
15 декабря, 2018
Позвоночный столб человека переносит колоссальные нагрузки. Состояние может усугубиться старением, травмами, врождёнными особенностями или неправильно сформированным телосложением. Это приводит к развитию заболеваний и симптома боли в спине.
Кому необходимо оперативное лечение
Во многих случаях проблемы больного позвоночника успешно решаются с применением консервативного лечения. Можно назвать несколько основных показаний для проведения операций.
- Сколиоз, при котором угол искривления более 40 градусов.
- Прогрессирующий характер деформаций позвоночника.
- Спинные нервы сдавливаются, появляются поясничные боли с онемением ног.
- Деформация позвоночника вызывает давление на органы, в результате чего невозможна их нормальная функция.
- Горб, как дефект внешности.
- Переломы позвоночника.
- Остеопороз, спондилолистез, травмы.
- Межпозвонковые грыжи, как следствие, воспаление нерва.
- Хронические боли в течение полугода.
- На обследовании МРТ обнаружена дегенерация межпозвонкового диска.
- Консервативное лечение не дало положительного результата.
- Консультация нейрохирурга обнаружила причину боли.
Выбор лечения позвонка
Во многих случаях пациенты могут не обращать внимания на дискомфорт и не испытывают боль. Точная причина болей и точный диагноз может гарантировать, что хирургическое вмешательство приведёт к ожидаемому результату. Нужно выделить несколько видов операции на позвоночнике:
- дискэктомия;
- ламинэктомия;
- артродез;
- вертебропластика;
- имплантация.
Дискэктомия — операция по удалению грыжевой части диска, после чего достигается уменьшение воспаления спинно-мозгового нерва. Ламинэктомия — операция, при которой кость, лежащая над спинно-мозговым каналом, удаляется. В результате давление на нерв значительно уменьшается. Артродез — процедура сращивания двух и более костей позвоночника. Операция показана при сильных болях в результате трения позвонков, расположенных по соседству. Вертебропластика — оперативное вмешательство, при котором в повреждённые позвонки вводится костный цемент. Имплантация искусственных дисков, т.е. протезирование межпозвоночного диска.
Операция на позвоночнике устраняет давление на нервную структуру и помогает обеспечить восстановление стабильности с помощью сращения костных элементов.

Если при лечении с помощью физиотерапевтической или мануальной терапии боль в поясничном отделе не устраняется, то проводится операция на позвоночнике по замене межпозвонкового диска.
Время пребывания пациента в клинике после протезирования диска поясничного отдела — 10 дней, шейного — 2 дня.
Реабилитация в стационаре после операции на позвоночнике соответственно — 21 день и 14 дней. Трудоспособность пациента наступает через 4 недели. Швы удаляют через 14 дней после операции по протезированию диска позвонка поясничного отдела. После аналогичной операции на шейном отделе швов нет.
Пациентов интересует вопрос: в каких случаях полностью заменяется позвоночный диск. Это необходимо в случае, когда человек страдает от защемления нерва вследствие дегеративного заболевания дисков позвонка поясничного отдела.
Специалисты многие годы трудятся в отношении разработок наиболее совершенствованных искусственных дисков. Такое лечение по праву заняло достойное место среди надёжных альтернативных методов лечения. Например, лечение с помощью операций по сращению позвонков уступило место замене, протезированию межпозвоночным диском М6.Спондилодез, как единственный метод лечение боли в пояснице, уступает, учитывая риск возникновения дегеративных изменений и развития дископатии соседних сегментов, т. е. износ межпозвоночных дисков.

Также можно назвать ещё некоторые преимущества операции на позвоночнике по протезированию:
- протез диска М6 позволяет позвоночнику двигаться естественным образом;
- гибкое и подвижное состояние позвоночника;
- соседние сегменты не изнашиваются;
- после оперативного вмешательства выздоровление наступает скоро.
Спондилодез считается безопасным методом лечения, но в результате которого может наступить ограничение подвижности пациента.
Операция на позвоночник по эндопротезированию дисков поясничного отдела проводится высококвалифицированным хирургом. Малоинвазивные операции на позвоночнике, т. е. с помощью небольшого разреза в брюшной полости, помогают достичь минимального рубцевания. В результате состояние пациента быстрее стабилизируется.
Квалифицированные специалисты дают положительные прогнозы. Операция на позвоночнике помогает улучшить подвижность в сегменте позвонка.
Как проводятся малоинвазивные операции на позвоночнике
Малоинвазивные операции на позвоночнике по праву можно назвать прогрессивным методом в хирургической практике, который помогает свести к минимуму травматизацию тканей при проведении сложнейших манипуляций с позвоночником и спинным мозгом.
Нуклеотомия с лазерной вапоризацией применяется при хирургии грыж и межпозвонковых протузий. Выделяют два основных этапа лазерной вапоризации:
- создание наилучшего хирургического доступа;
- разрушение и удаление остатков межпозвонкового диска.
При необходимости воздействия на нарушенный межпозвонковый диск с целью восстановления его функции или устранения его выпячивания в просвете позвоночного канала проводят лазерную реконструкцию межпозвонковых дисков под местной анестезией.
Описанный выше метод подходит для лечения шейного, грудного, поясничного отделов. Часто операция на позвоночнике проводится по причине грыжи диска шейного отдела.
В некоторых случаях данный метод хирургического вмешательства не даёт ожидаемый результат, например, секвестрированные грыжы и разрыв задней продольной связки. Избавиться от протузий, грыж и ослабить болевой синдром может помочь перкутанная нуклеопластика (холодная плазма) и радиочастотная денервация. В случаях, когда при незначительном выпячивании диска нервные окончания переносят сильное давление, пациенту необходима операция на позвоночник.

Современная хирургия использует мультифункциональные троакары в случае доступа через мышцы с дорсальной стороны. Врач проводит операцию с использованием сверхчувствительной оптики, что помогает лучше ориентироваться во всех анатомических структурах. Ни одна операция на позвоночнике не обходится без использования специальных инструментов, таких как спиноскоп, который имеет гибкий конец для создания угла изгиба 90 градусов.
Несомненно, иследования в области медицины плюс технические достижения непрерывно повышают уровень современной нейрохирургии, поэтому операция на позвоночник становится обычной в практике врачей.
Часто встречается у пациентов патологическое разрастание сосудов внутри полости позвонка, гемангиома позвоночника. Доброкачественная опухоль истончает костную ткань, сопровождается болью, онемением, проблемами с мочеиспусканием и дефекацией. При выборе лечения подходят индивидуально к каждому случаю. Резекция, операция на позвоночнике, назначается при быстром нарастании симптомов.
В случае. когда удалить опухоль полностью нет возможности, назначается лучевая терапия. Прорыв в области лечения гемангиом произощёл, когда французские специалисты П.Галибер и Х.Дерамон применили пункционную вертебропластику. Операция на позвоночник произвела прекрасный эффект. Заполнение гемангиомы костным цементом прекратило рост опухоли. Чрескожная методика позволяет избежать большой кровопотери, в перевес чему стандартная операция на позвоночник с радикальным удалением опухоли не может проводиться с малой кровопотерей.

Квота на лечение
Квота на лечение даёт возможность пройти лечение за государственный счёт. Чтобы получить квоту на оперативное лечение, необходимо завести медицинскую карту в поликлинике, пройти консультацию специалиста.
Согласно показаниям к операции записывают на очередь. Что такое квота? Гражданам РФ согласно Приказу Минздравсоцразвития №1248н от 31.12.2010 По регламентированному порядку оказывается высокотехнологичная медицинская помощь за счёт ассигнований из федерального бюджета (медицинская квота). Квота ограничивается количеством медицинских учреждений.
Можно обратиться в квотный центр любой больницы, чтобы узнать оставшееся количество квот. Если количество квот на текущий год исчерпано, пациенту выдаётся талон и записывается на очередь. В другом случае, если пациенту необходима срочная операция на позвоночник, можно пройти платное лечение. Потраченные средства вернут через департамент здравоохранения при предоставлении подтверждающей документации.
В верхней части хребта нередко травмируются ткани и развиваются болезни, при которых необходима операция на шейном отделе позвоночного столба. Нежелательно отказываться от рекомендуемого врачом хирургического лечения: патология может стать причиной инвалидности или смерти.
Операция на шейном отделе
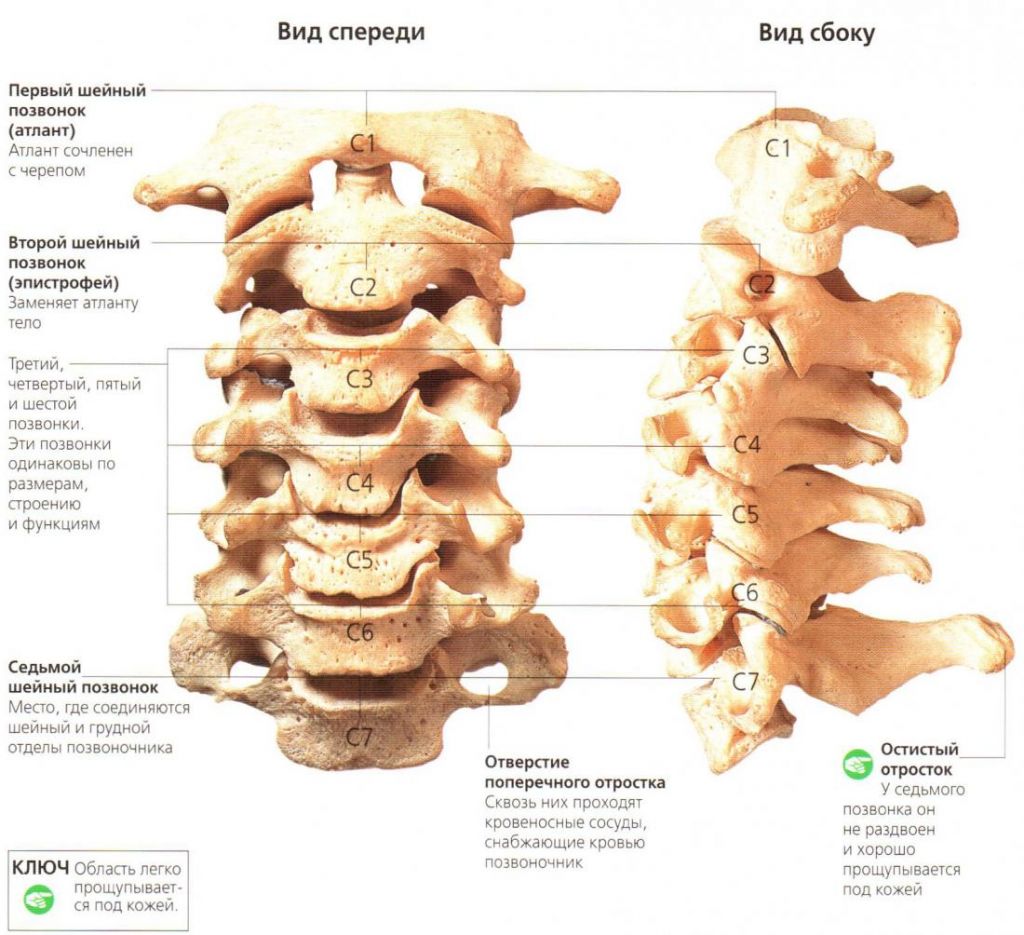
Шея считается хрупкой структурой опорно-двигательного аппарата с малосильными мышцами. В ней расположены пищевод, трахея, щитовидка, лимфоузлы, множественная нервная, сосудистая сеть и мелкие позвонки C1─C7 с узким каналом для спинного мозга.

При болях или дискомфорте в шее рекомендуется обследоваться у вертебролога. В компетенцию этого врача входят все патологии позвоночника. Он также может выявить опухоли, заболевания прилегающих к нему нервов, кровеносных сосудов, структур лимфатической системы. Нередко доктор при обследовании шеи обнаруживает и причины вегетососудистой дистонии. Если выявленная патология пациенту угрожает смертью, инвалидностью или ухудшает качество жизни – врачи назначают операцию.
Вертебролог проконсультирует о целесообразности хирургического вмешательства на позвоночнике, оптимальном методе лечения и особенностях реабилитации. Если патология не связана со структурами хребта, доктор направит к другому узкоспециализированному врачу, в компетенцию которого входит обнаруженная болезнь.
Показания к спинальной хирургии
Операции на позвоночнике проводят только по строгим показаниям, когда патология вызвала паралич, сильный болевой синдром или несёт угрозу жизни.
Хирургическое лечение шейного отдела хребта рекомендуют при:
- злокачественных новообразованиях;
- большой опухоли;
- травме верхнего отдела хребта с разрушением или вывихом позвонка;
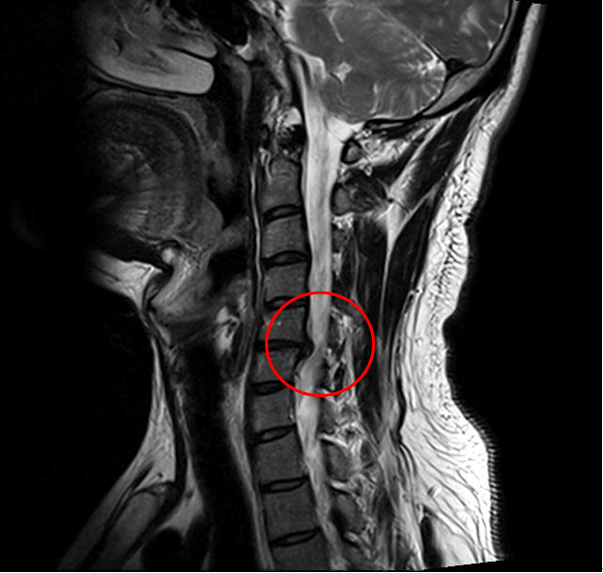
- протрузии, грыже дисков (локальная С5-С6, С6-С7, С4-С5, С7-Т, Шморля и другие виды);
- стенозе позвоночного канала;
- нарушении кровообращения в мозге при пережиме артерий ниже основания черепа;
![]()
спондилолистезе;- хордоме основания черепа;
- остеоид-остеоме;
- спондилллодисплазии;
- болезни Педжета;
- краниовертебральных или вертебральных аномалиях;
- полном разрушении позвонков и оголении участка спинномозговых оболочек.
Операцию проводят и при риске инвалидности, когда патологические процессы проявляются потерей чувствительности мягких тканей, онемением или другим нарушением функций опорно-двигательного аппарата или нервной системы.
Противопоказания к хирургическому лечению
Операции на позвоночнике в шейном отделе не проводят при постинсультном или постинфарктном состоянии, кардиопатологиях с тяжёлым клиническим течением, неоперабельных опухолях. Нельзя применять хирургическое лечение в период беременности, обострениях болезни, при инфекциях, декомпенсированных патологиях внутренних органов. Операции противопоказанны в случае плохой свёртываемости крови, дерматологических поражениях на шее, невыясненной причины болевого синдрома.
Виды операций на шейном отделе позвоночника
В спинальной хирургии есть открытые и малоинвазивные методы вмешательства. Каждый способ лечения отличается тактикой проведения и длительностью реабилитации.
Виды операции на позвоночнике в шейном отделе:
![]()
При спинальном стенозе (сужении пространства спинномозгового канала): декомпрессионная ламинэктомия, возможное сочетание с микродискэктомией, спондилодезом.- По удалению грыжи: дискэктомия, ламинэктомия, эндоскопическая операция, нуклеопластика.
- Реконструкционные операции: спондилодез, вертебропластика, протезирование, остеосинтез.
С помощью операции устраняют разрушение либо деформацию позвонков и/или дисков, удаляют опухоли, грыжи, очаги некротизации и прочие патологические процессы. Потерянные во время болезни функции хребта, нервов, сосудов и структур других систем организма восстанавливают комплексными методами реабилитации.
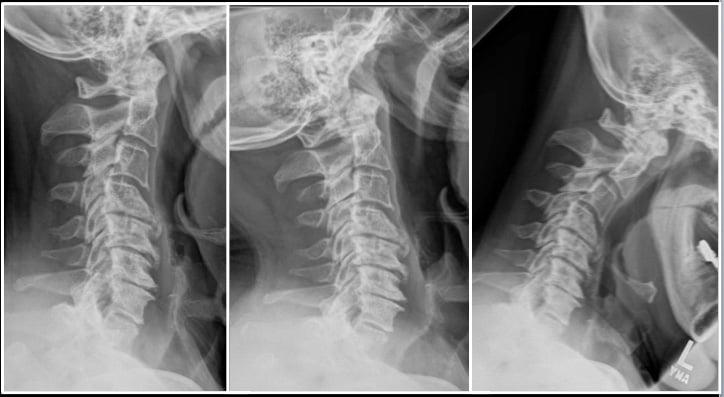
В ходе операции хирург через разрез над хребтом или с его боку делает резекцию: полностью или частично уменьшает деформированные участки позвонка, фасеточных сочленений и околосуставных связок, сухожилий. После удаления утолщённых дуг, остистых отростков, костных пластин, шпор (остеофитов) и прочих нарушений расширяется просвет канала спинного мозга, пространство для нервных ганглий, артерий. По окончании манипуляции применяют другие техники, или сразу ушивают рану.
В общей сложности операция при стенозе в сочетании с другими техниками длится в пределах 6 часов. Если спинальное сужение продолжалось недолго, то прогнозируют 97% эффективности вмешательства. При длительном стенозе шанс на выздоровление снижается до 80%.
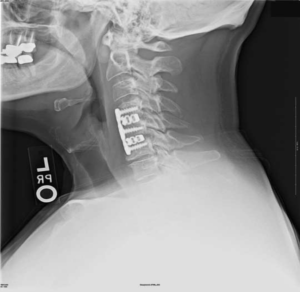
В ходе операции через разрез удаляют диск и соединяют два смежные позвонки с их последующим сращением. В качестве фиксатора берут органический трансплантат (кость пациента или донора) либо искусственные имплантаты: гильзу, пластины, стержни, крючки, скобы и прочие приспособления.
Есть 3 вида операции. При классической дискэктомии доступ к повреждённому позвонку осуществляют через разрез спереди или сзади хребта. В ходе операции частично или полностью удаляют межпозвоночный диск, могут прижигать нервные корешки. Если убрали всю хрящевую ткань, то хирург дальше осуществляет спондилодез.
Микродискэктомия – малоинвазивная операция, при которой диск удаляют через разрез длинной 3 см. За манипуляциями следят с помощью микроскопа. В ходе процедуры отводят в сторону ганглии и удаляют диск.

При эндоскопической дискэктомии делают эпидуральную или местную анестезию, и используется эндоскоп. Доступ к межпозвонковому пространству осуществляют через разрез длиной до 2 см или сквозь 2─3 прокола величиной меньше 1 см, после чего удаляют грыжу или полностью диск.
Суть нуклеопластики заключается в удалении и разрушении пульпозного ядра, после чего выравнивается фиброзное кольцо и исчезает грыжа. В ходе операции внутрь диска сквозь кожу вводят иглу со специальным наконечником. Процедуру выполняют под местной анестезией, за манипуляцией следят через интраоперационную рентгенустановку.
- Радиочастотная абляция – центр диска разрушают электромагнитной волной.
- Вапоризация – ядро испаряют лазерным излучением световода.
- Коблация – выпячивание уменьшают воздействием холодноплазменного электрода.
- Гидропластика – центр диска разрушают струёй физраствора с последующим отсосом лишней жидкости и фрагментов ядра.
- Интервенционная дискотомия – ядро разрушают прибором с вращающимся элементом, затем вводят физраствор и делают пункцию, чтобы удалить остатки жидкости и хряща.
Длительность операции занимает 20─180 минут, в зависимости от объёма работы. Методы обладают одним недостатком – после хирургического лечения часто болезнь рецидивирует.

При полном разрушении хрящевой ткани между позвонков вставляют искусственный диск. Протез бывает частичным для ядра (стальной, гелевый, силиконовый), и полным, чтобы заменить всю межпозвонковую ткань. При правильной установке имплантата и отсутствии осложнений, он может прослужить до 20 лет. Затем искусственный диск нужно заменить.
Во время операции внедряют в тело позвонка либо ставят вокруг него крепящее устройство, чтобы ускорить срастание смежных участков хребта. Фиксаторы берут биологические (из костной ткани) или искусственные (металл, полимер и так далее). Крепящее устройство и винты подбирают по размеру позвонка.
Стоимость операции на позвоночнике в шейном отделе
В клиниках Москвы цена несложной операции начинается от 20 000 рублей. Но зачастую требуется провести хирургическое лечение по 2─3 методикам и/или использовать эндопротез. Это повышает стоимость операции до 80─450 тысяч рублей.
В зарубежных клиниках цены на операции нужно узнавать непосредственно у представителя медучреждения. В стоимость их лечения может входить не только лекарства, само вмешательство, реабилитационные процедуры, но и проживание, питание. Хорошие отзывы оставляют пациенты о ценовой политике и качестве услуг о клиниках Чехии.
Предоперационная подготовка пациента
На протяжении 10¬14 дней перед хирургическим вмешательством пациент заново проходит обследование аппаратными и лабораторными методами.
При повторной диагностике делают:
- рентген шейного отдела в 3 проекциях и/или МРТ;
- ЭКГ;
- общие и биохимические анализы крови, мочи;
![]()
коагулограмму;- миелограмму;
- дискографию;
- флюорографию (если истёк срок предыдущего снимка).
На протяжении подготовительного периода нужно бросить курить, жевать табак, нельзя употреблять противовоспалительные нестероидные средства, лекарства с разжижающим кровь свойством, спиртные напитки. За 12 часов до операции прекращают пить и есть.
Пооперационное лечение
Сразу после хирургического вмешательства больной несколько дней лежит в ортопедическом воротнике. В пооперационный период пациенту назначают противомикробные лекарства, антибиотики, НПВП, противоотёчные медпрепараты и болеутоляющие средства. Они предупреждают инфекции, отёки, воспаление тканей и другие осложнения и последствия манипуляции.
Восстановительный период
Реабилитация в среднем длится 60─180 дней, но при сложных операциях срок могут продолжить до года. В этот период пациент выполняет ЛФК, проходит процедуры физиотерапии.
- Лекарственная поддержка. Для ускорения регенерации костной и хрящевой ткани пациенту назначают приём витаминов, хондропротекторов.
- Ношение ортопедического воротника.
![]()
Физиопроцедуры. На втором этапе больному назначают электрофорез, терапию лазером, лечебными грязями и ультразвуком, чтобы снизить боль, снять воспаление, ускорить регенерацию тканей.- Физическая нагрузка. Массаж и ЛФК делают только врачи реабилитационного центра со 2 дня после операции. Начинают с минимальных нагрузок в положении лёжа, контролируя состояние пациента и степень болевого синдрома. По мере восстановления тканей задачи усложняются, и прооперированный человек сам делает гимнастику тела. Для шеи выполняют только рекомендованные врачом упражнения.
После сложного вмешательства или протезирования физическая нагрузка на шейный отдел ограничивается всю жизнь, а не только во время реабилитации.
Осложнения
При передней дискэктомии есть вероятность повреждения голосовых связок, нарушения целостности дыхательных путей или пищевода, инфицирования тканей спинномозгового канала. Отказ от спондилёза осложняется длительным сроком сращения позвонков.
При операции на шейном отделе хребта возможно повреждение нервных ганглий, утечка ликвора (спинномозговая жидкость), плохая стабилизация структур позвоночника. Нежелательным последствием является воспаление диска и прокол сосуда. К осложнениям анестезии относят инфаркт миокарда, инсульт, тромбоз и лёгочную эмболию.
Профилактика
Чтобы не нарушить восстановленный позвоночный столб в шейном отделе, первый месяц после операции нельзя принимать ванны, употреблять алкоголь, заниматься сексом, выполнять порывистые движения головой, туловищем, конечностями, бегать, прыгать, поднимать вес более 2 кг. Через 8 недель после вмешательства разрешается плавать.
Иногда низкую физическую активность поддерживают на протяжении всего реабилитационного срока – 2─12 месяцев. В целях профилактики заболеваний позвоночника через год после операции можно пройти лечение в санаториях, специализирующихся на вертебральных патологиях.
Читайте также:







