Квота на эндопротезирование позвоночника
15 декабря, 2018
Позвоночный столб человека переносит колоссальные нагрузки. Состояние может усугубиться старением, травмами, врождёнными особенностями или неправильно сформированным телосложением. Это приводит к развитию заболеваний и симптома боли в спине.
Кому необходимо оперативное лечение
Во многих случаях проблемы больного позвоночника успешно решаются с применением консервативного лечения. Можно назвать несколько основных показаний для проведения операций.
- Сколиоз, при котором угол искривления более 40 градусов.
- Прогрессирующий характер деформаций позвоночника.
- Спинные нервы сдавливаются, появляются поясничные боли с онемением ног.
- Деформация позвоночника вызывает давление на органы, в результате чего невозможна их нормальная функция.
- Горб, как дефект внешности.
- Переломы позвоночника.
- Остеопороз, спондилолистез, травмы.
- Межпозвонковые грыжи, как следствие, воспаление нерва.
- Хронические боли в течение полугода.
- На обследовании МРТ обнаружена дегенерация межпозвонкового диска.
- Консервативное лечение не дало положительного результата.
- Консультация нейрохирурга обнаружила причину боли.
Выбор лечения позвонка
Во многих случаях пациенты могут не обращать внимания на дискомфорт и не испытывают боль. Точная причина болей и точный диагноз может гарантировать, что хирургическое вмешательство приведёт к ожидаемому результату. Нужно выделить несколько видов операции на позвоночнике:
- дискэктомия;
- ламинэктомия;
- артродез;
- вертебропластика;
- имплантация.
Дискэктомия — операция по удалению грыжевой части диска, после чего достигается уменьшение воспаления спинно-мозгового нерва. Ламинэктомия — операция, при которой кость, лежащая над спинно-мозговым каналом, удаляется. В результате давление на нерв значительно уменьшается. Артродез — процедура сращивания двух и более костей позвоночника. Операция показана при сильных болях в результате трения позвонков, расположенных по соседству. Вертебропластика — оперативное вмешательство, при котором в повреждённые позвонки вводится костный цемент. Имплантация искусственных дисков, т.е. протезирование межпозвоночного диска.
Операция на позвоночнике устраняет давление на нервную структуру и помогает обеспечить восстановление стабильности с помощью сращения костных элементов.

Если при лечении с помощью физиотерапевтической или мануальной терапии боль в поясничном отделе не устраняется, то проводится операция на позвоночнике по замене межпозвонкового диска.
Время пребывания пациента в клинике после протезирования диска поясничного отдела — 10 дней, шейного — 2 дня.
Реабилитация в стационаре после операции на позвоночнике соответственно — 21 день и 14 дней. Трудоспособность пациента наступает через 4 недели. Швы удаляют через 14 дней после операции по протезированию диска позвонка поясничного отдела. После аналогичной операции на шейном отделе швов нет.
Пациентов интересует вопрос: в каких случаях полностью заменяется позвоночный диск. Это необходимо в случае, когда человек страдает от защемления нерва вследствие дегеративного заболевания дисков позвонка поясничного отдела.
Специалисты многие годы трудятся в отношении разработок наиболее совершенствованных искусственных дисков. Такое лечение по праву заняло достойное место среди надёжных альтернативных методов лечения. Например, лечение с помощью операций по сращению позвонков уступило место замене, протезированию межпозвоночным диском М6.Спондилодез, как единственный метод лечение боли в пояснице, уступает, учитывая риск возникновения дегеративных изменений и развития дископатии соседних сегментов, т. е. износ межпозвоночных дисков.

Также можно назвать ещё некоторые преимущества операции на позвоночнике по протезированию:
- протез диска М6 позволяет позвоночнику двигаться естественным образом;
- гибкое и подвижное состояние позвоночника;
- соседние сегменты не изнашиваются;
- после оперативного вмешательства выздоровление наступает скоро.
Спондилодез считается безопасным методом лечения, но в результате которого может наступить ограничение подвижности пациента.
Операция на позвоночник по эндопротезированию дисков поясничного отдела проводится высококвалифицированным хирургом. Малоинвазивные операции на позвоночнике, т. е. с помощью небольшого разреза в брюшной полости, помогают достичь минимального рубцевания. В результате состояние пациента быстрее стабилизируется.
Квалифицированные специалисты дают положительные прогнозы. Операция на позвоночнике помогает улучшить подвижность в сегменте позвонка.
Как проводятся малоинвазивные операции на позвоночнике
Малоинвазивные операции на позвоночнике по праву можно назвать прогрессивным методом в хирургической практике, который помогает свести к минимуму травматизацию тканей при проведении сложнейших манипуляций с позвоночником и спинным мозгом.
Нуклеотомия с лазерной вапоризацией применяется при хирургии грыж и межпозвонковых протузий. Выделяют два основных этапа лазерной вапоризации:
- создание наилучшего хирургического доступа;
- разрушение и удаление остатков межпозвонкового диска.
При необходимости воздействия на нарушенный межпозвонковый диск с целью восстановления его функции или устранения его выпячивания в просвете позвоночного канала проводят лазерную реконструкцию межпозвонковых дисков под местной анестезией.
Описанный выше метод подходит для лечения шейного, грудного, поясничного отделов. Часто операция на позвоночнике проводится по причине грыжи диска шейного отдела.
В некоторых случаях данный метод хирургического вмешательства не даёт ожидаемый результат, например, секвестрированные грыжы и разрыв задней продольной связки. Избавиться от протузий, грыж и ослабить болевой синдром может помочь перкутанная нуклеопластика (холодная плазма) и радиочастотная денервация. В случаях, когда при незначительном выпячивании диска нервные окончания переносят сильное давление, пациенту необходима операция на позвоночник.

Современная хирургия использует мультифункциональные троакары в случае доступа через мышцы с дорсальной стороны. Врач проводит операцию с использованием сверхчувствительной оптики, что помогает лучше ориентироваться во всех анатомических структурах. Ни одна операция на позвоночнике не обходится без использования специальных инструментов, таких как спиноскоп, который имеет гибкий конец для создания угла изгиба 90 градусов.
Несомненно, иследования в области медицины плюс технические достижения непрерывно повышают уровень современной нейрохирургии, поэтому операция на позвоночник становится обычной в практике врачей.
Часто встречается у пациентов патологическое разрастание сосудов внутри полости позвонка, гемангиома позвоночника. Доброкачественная опухоль истончает костную ткань, сопровождается болью, онемением, проблемами с мочеиспусканием и дефекацией. При выборе лечения подходят индивидуально к каждому случаю. Резекция, операция на позвоночнике, назначается при быстром нарастании симптомов.
В случае. когда удалить опухоль полностью нет возможности, назначается лучевая терапия. Прорыв в области лечения гемангиом произощёл, когда французские специалисты П.Галибер и Х.Дерамон применили пункционную вертебропластику. Операция на позвоночник произвела прекрасный эффект. Заполнение гемангиомы костным цементом прекратило рост опухоли. Чрескожная методика позволяет избежать большой кровопотери, в перевес чему стандартная операция на позвоночник с радикальным удалением опухоли не может проводиться с малой кровопотерей.

Квота на лечение
Квота на лечение даёт возможность пройти лечение за государственный счёт. Чтобы получить квоту на оперативное лечение, необходимо завести медицинскую карту в поликлинике, пройти консультацию специалиста.
Согласно показаниям к операции записывают на очередь. Что такое квота? Гражданам РФ согласно Приказу Минздравсоцразвития №1248н от 31.12.2010 По регламентированному порядку оказывается высокотехнологичная медицинская помощь за счёт ассигнований из федерального бюджета (медицинская квота). Квота ограничивается количеством медицинских учреждений.
Можно обратиться в квотный центр любой больницы, чтобы узнать оставшееся количество квот. Если количество квот на текущий год исчерпано, пациенту выдаётся талон и записывается на очередь. В другом случае, если пациенту необходима срочная операция на позвоночник, можно пройти платное лечение. Потраченные средства вернут через департамент здравоохранения при предоставлении подтверждающей документации.
Замена межпозвоночного диска – микрохирургическая методика вживления имплантата диска после тотального удаления диска. Подобная операция по замене позволяет надежно стабилизировать пораженный сегмент, вернуть ему утраченные функции опороспособности. Протезирование восстанавливает подвижность и амортизацию на дискэктомированном уровне, приближенные к нормальным значениям. Благодаря внедрению между двумя позвонковыми телами специального замещающего устройства пациент избавляется от компрессии нервных корешков, отступают болевой синдром и неврологические расстройства, существенно улучшается работоспособность проблемной части хребта. Осложнения бывают в единичных случаях, риски неблагополучного исхода составляют 1%-2%.
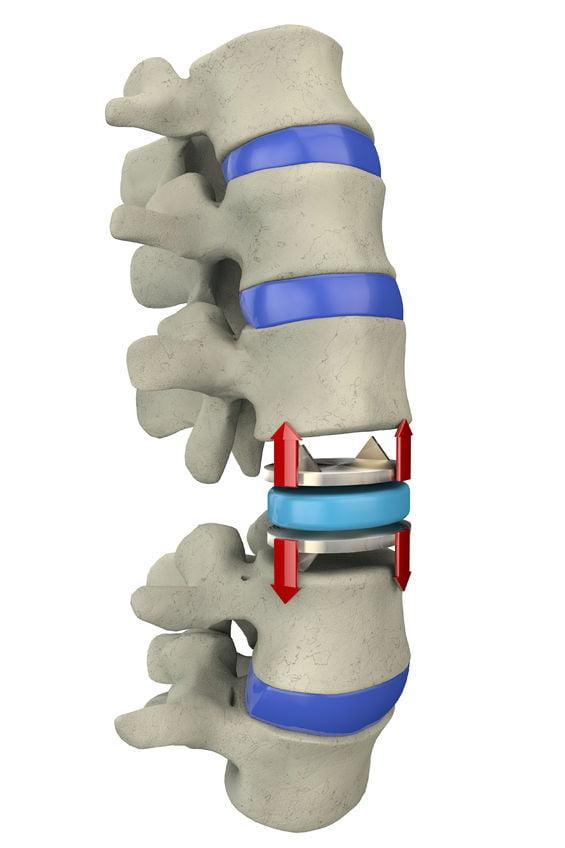
Искусственные диски, допускающие движение позвонков и амортизацию, стали применять сравнительно недавно, но уже обрели высокую популярность. Их установку стало возможным осуществлять с 2004 года после одобрения методологического подхода соответствующими медицинскими инстанциями. За время использования в нейрохирургии позвоночника функциональных межтеловых протезов отзывы специалистов сводятся к тому, что это – наилучшая альтернатива традиционному спондилодезу. Объясним почему.
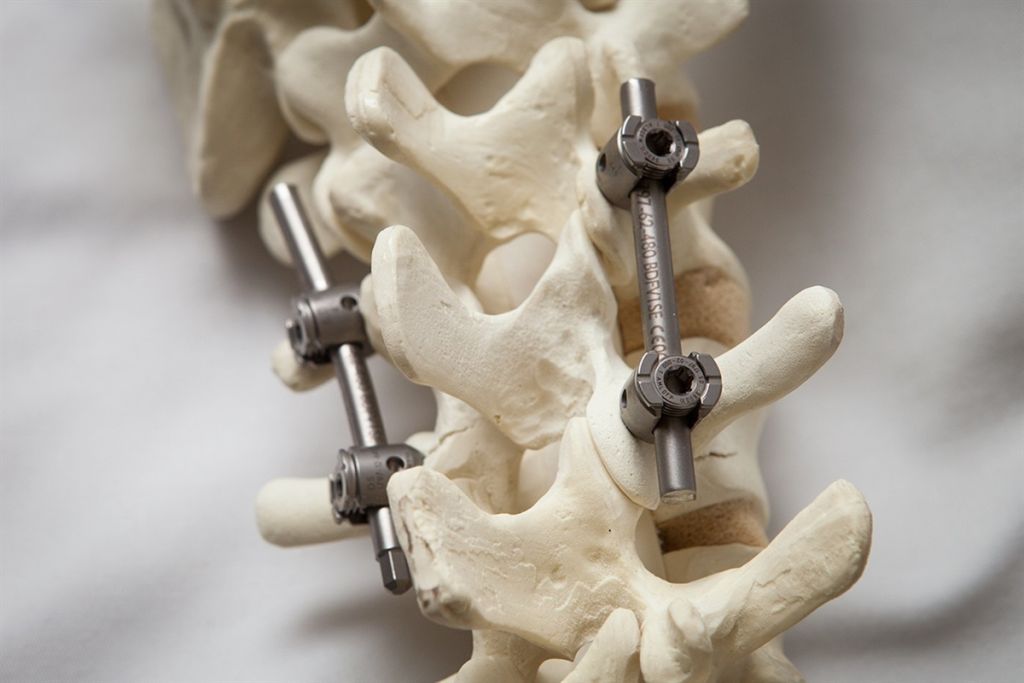
Костное слияние с жесткой стабилизацией имеет слишком высокие предпосылки к возникновению дегенеративных болезней смежного уровня. После внесения таких серьезных перемен в позвоночную систему неизбежно происходит перестройка биомеханики. Страдают чаще соседствующие нижние или вышележащие сегменты. Так как заблокированная костным блоком область неподвижна, возникает компенсаторная реакция: увеличивается нагрузка на прилежащие позвонки и суставы, усиливается их подвижность, возрастает давление в соседних межпозвонковых дисках. Это провоцирует деструктивные процессы в ближних костно-хрящевых структурах.


М6 spine implants
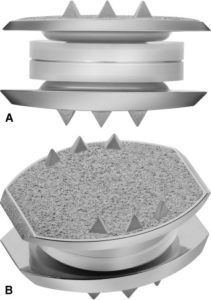

Наиболее полно механику и рессорные функции восстанавливают изделия, в конструкции которых между металлическими замыкательными пластинами имеются имитаторы пульпозного ядра и фиброзного кольца, сделанные из эластичного полимерного материала. Таковыми являются Bryan, М6. Они обеспечивают с контролируемой амплитудой и смягчением осевой нагрузки все 6 плоскостей движения, в том числе сжатие и растяжение, как у естественного диска.
Несколько меньшими возможностями обладают модели, которые предполагают допустимый поворот тел позвонков вокруг одной оси и амортизирующие свойства. Они обычно состоят из двух пластин, между которыми прочно зафиксирована упругая пружина. У приспособлений все детали произведены из металла.
Искусственные межпозвоночные диски разработаны с учетом физиологических особенностей и биомеханики позвоночно-двигательных элементов. Поэтому хорошо приживаются, очень редко вызывают негативные реакции, не ощущаются в позвоночнике, корректно и мягко функционируют. Выполнены они из высокотехнологичных материалов с наивысшей степенью биосовместимости и износостойкости – титана или титанового сплава, полиуретана высокой плотности, полиэтилена ультравысокой молярной массы.
Замена (протезирование) диска поясничного отдела
Замена диска поясничного отдела осуществляется по показаниям. В первую очередь дегенерации межпозвоночного фиброзно-хрящевого элемента. Если консервативная терапия не дает удовлетворительных результатов на протяжении максимум 6 месяцев, пациент испытывает хронические боли, рекомендуется операция по установке имплантата. О пройденном протезировании, как указывают отзывы, пациенты по большей мере не жалеют. Новый диск им помог вернуться на здоровый уровень качества жизни. Примерно 2-3 часа – это то время, сколько длится замена межпозвоночного L-сегмента искусственным аналогом.
На данный вид медпомощи слишком высокая цена (см. выше), что объясняется применением имплантов, расходных материалов к ним и трудоемкостью хирургических манипуляций. Чтобы сократить денежные расходы, как вариант, можно попробовать поискать клинику, оказывающую услугу по полису ОМС. Тогда вам нужно будет оплатить только стоимость комплекта для протезирования и медикаментозное пособие. Однако придется еще подождать своей очереди, пока вас пригласят на лечение, на что уходит от 3 месяцев до 1 года.
Во вмешательстве будет отказано, если выявлены следующие проблемы на интересующем уровне:
- остеопоротическое поражение костной ткани;
- выраженная нестабильность тел позвонков;
- остеоартрит дугоотростчатых сочленений;
- новообразования различной этиологии;
- инфекционные и воспалительные процессы;
- сильный стеноз позвоночного канала;
- повреждения связочного аппарата.
При отсутствии в ходе предоперационного обследования всех противопоказаний начинают подготовку пациента и тщательное операционное планирование.
Сегодня в эндопротезировании абсолютно всех отделов опорно-двигательного аппарата ведущую ступень лидерства занимает Чехия. Нейрохирурги этой страны владеют всеми передовыми ортопедическими технологиями. В Чехии всегда предоставляется полная послеоперационная реабилитация – очередной плюс. Цены здесь на высококачественную лечебную программу по данному профилю, включающую замену и реабилитацию, в 2 раза ниже, чем в других европейских государствах.
Оперативное вмешательство начинается с процедуры обезболивания, которая предполагает эндотрахеальный наркоз (общий). Доступ выполняется со стороны спины или брюшной стенки. Процесс всех манипуляций постоянно контролируется при помощи интраоперационного микроскопа и рентгенографического оборудования.
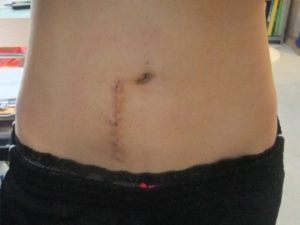
Шрам после описанного вида операции.
На следующий день после операции человек сможет вставать, двигаться, ходить, а приблизительно на 5-ые сутки покинуть лечебное заведение с рекомендациями по дальнейшему восстановлению. Через 3 месяца поверхности пластин вместе с поверхностями костных тел прочно срастаются. По окончании послеоперационной реабилитации каких-либо жестких требований по ограничению физической активности нет.
Замена (протезирование) диска шейного отдела
Натуральные сегменты верхнего отдела имеют самые мелкие формы и отличаются большей мобильностью, так природа устроила наш позвоночник для его гармоничной работы. Поэтому у шейного диска-аналога размеры меньше, а потенциал подвижности выше, чем у поясничного. На шейном отделе замена межпозвоночного компонента выполняется через переднешейный доступ. Показания, противопоказания, анестезиологическое обеспечение, интраоперационный контроль аналогичны протезированию люмбальных структур. Опишем главные технические моменты хирургической процедуры по вживлению цервикальных эндопротезов.
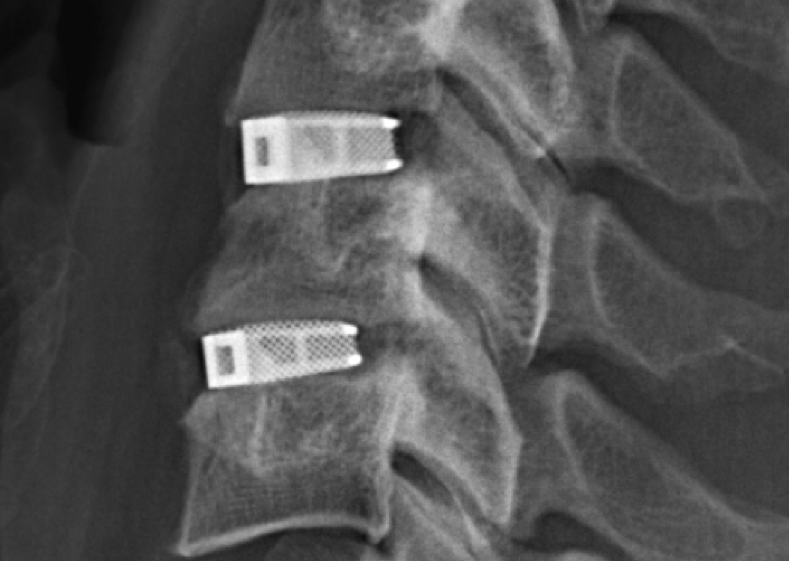
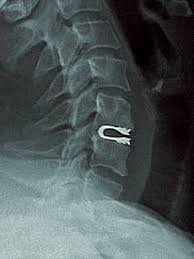
Рентген после операции.
- Хирург аккуратно рассекает по вертикали мягкие ткани с передней стороны шеи. Длина разреза – 3,5-5 см.
- Важные образования шеи очень бережно сдвигаются в сторону. Напоминаем, что все действия врач совершает, используя мощное оптическое и рентгенологическое оборудование, а именно, микроскоп с многократным увеличением (до 50 раз) и аппарат томографии.
- Подход к позвонкам и диску освобожден, рана зафиксирована микрохирургическим расширителем. Теперь проводится полное извлечение по способу микродискэктомии проблемного С-диска.
- После выполненной тотальной эктомии диска кости позвонков проходят подготовку для установки имплант-системы.
- В освобожденное от хрящевой ткани место на подготовленные грани позвонков крепится имплантат. Имплантированное изделие проверяется на качество фиксации, функциональность.
- На завершающем этапе рану закрывают при помощи хирургических нитей, применяя подкожную технологию наложения шва. Когда рана заживет, след от операции будет едва заметным.
Активизировать пациента положено в ближайшее время – через несколько часов в этот же день или на следующие сутки. Так как манипуляции проводились в районе шеи, необходимо будет соблюдать особенную диету, в первые сутки пациент только пьет, затем включают пюреобразные негустые блюда.
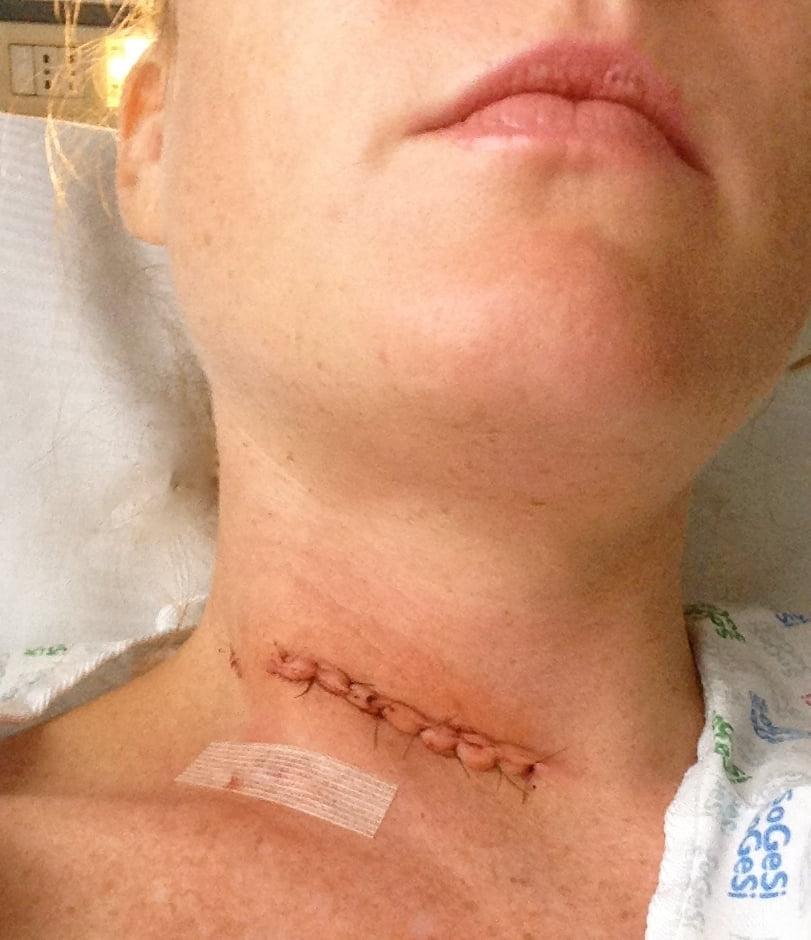
Сразу после операции.
Отзывы об операции
А что говорят, собственно, люди, которым довелось пройти через протезирование межпозвонкового диска? Как им живется со встроенным в позвоночник замещающим диск механизмом? На основании изученных отзывов, можно сделать вывод, что большинство прооперированных почувствовало почти сразу заметное облегчение болевого синдрома, который наблюдался в дооперационный период.
Боль уходит очень быстро, уже в ранний период многие отказываются от обезболивающих препаратов, будучи еще в стационаре. Но вот если ранее были проблемы с чувствительностью конечностей, подобные расстройства проходят подольше, у некоторых до полугода. На первых порах после хирургии, произведенной в области шеи, могут появиться временные проблемы с глотанием. После операции на шейном отделе – ощущение инородного тела в горле. Данные расстройства проходят, если они, конечно, не вызваны интраоперационной травмой нервно-сосудистых образований.
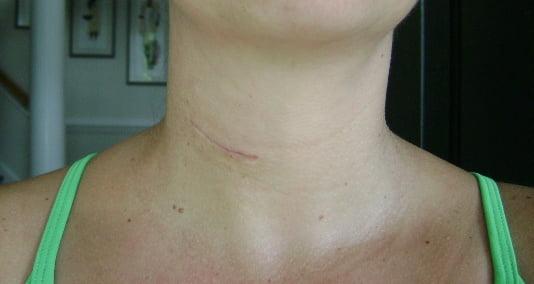
6 месяцев после операции.
Для шеи или поясницы практически всем прописываются полужесткие ортопедические приспособления – воротник, корсет, бандаж. Носят их в среднем 14 суток, через 2 недели зачастую специалисты отменяют использование поддерживающих фиксаторов в ночное время. По истечении 21-30 суток корсет обычно отменяют совсем.
Выписывают обычно через 4 суток, текущие минимум 3 месяца – строжайший период, где вы обязаны четко следовать врачебным рекомендациям, ежедневно делать ЛФК, проходить физиотерапию, массаж, не допускать резких и быстрых движений в позвоночнике. Даже если вы через 1 месяц будет считать себя на 100% здоровым и в полной физической боеготовности человеком, что вполне реализуемо, не форсируйте события! Учтите, самая распространенная ошибка среди пациентов, не сулящая ничего хорошего, – возвращаться раньше срока в спорт или даже элементарно возобновлять долгожданные пробежки.
Искусственный диск должен окончательно адаптироваться, а на это уходит от 3 до 5 месяцев, у каждого по-разному. Недопустимо ранняя отмена щадящего физического режима может привести к невозможности нормальной остеоинтеграции, к расшатыванию, миграции, нарушению целостности внедренной системы. А это уже является абсолютным показанием для выполнения ревизионной операции. Поэтому всему свое время, слушайте доктора и не отступайтесь ни на шаг от назначенной им восстановительной программы. Тогда будете с лихвой вознаграждены продолжительной и исправной службой имплантата, безболезненной свободой движения на долгие годы.
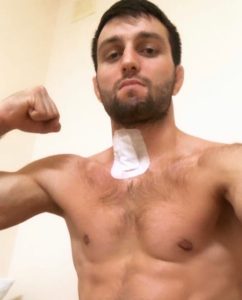
Это Сослан Рамонов, олимпийский чемпион по вольной борьбе 2016 года, чемпион мира и т.д. Спортсмену была проведена операция на шейном отделе и он продолжает спортивную карьеру.

У моей племянницы слабое сердце, поэтому с трех лет ее наблюдает кардиолог. Когда ей исполнилось одиннадцать, врач сказал, что пора оперировать.

Это нормальная практика: операция всегда риск, поэтому врачи до последнего пытаются обойтись без нее. Племяннице становилось хуже, и больше ждать было нечего. Кардиолог нас успокоил: операция плановая и не очень сложная. Проблема в другом: ее не покрывает полис ОМС , а стоимость — почти 300 тысяч рублей.
Нам повезло, что на такое лечение дают квоту. Сейчас племянница гоняет на велике во дворе, а за операцию мы не заплатили ни копейки.
Что за квота
Квота — это деньги на операцию от государства. Все граждане РФ имеют право получить квоту.
Деньгами квоты не выдают: вместо этого Минздрав в начале каждого года распределяет их по клиникам. Поэтому получить квоту — это значит получить направление на операцию в клинику, которая будет лечить вас за счет квотных средств. В России 139 клиник, которые имеют право лечить по квоте.
Получить квоту можно только на высокотехнологичную медицинскую помощь, ВМП , которую не покрывает полис обязательного медицинского страхования. Например, нет квот на удаление аппендикса — это сделают бесплатно по полису ОМС . А если речь про операцию на сердце, то сперва придется получить квоту.
Список процедур и операций, по которым положены квоты, каждый год обновляют. В 2018 он выглядит так:
- Операции на открытом сердце.
- Трансплантация органов.
- Эндопротезирование суставов.
- Экстракорпоральное оплодотворение.
- Нейрохирургические вмешательства.
- Лечение наследственных заболеваний, лейкозов, тяжелых форм эндокринной патологии.
- Хирургические вмешательства высокой степени сложности.
- Выхаживание новорожденных с применением современных методов.
Квоты выделяют на плановые операции. Пока не очень понятно, как все работает, если для спасения жизни пациента нужна ВМП , не включенная в ОМС . С одной стороны, медицинские юристы на форумах разъясняют, что система устроена просто: нет квоты — нет операции. С другой — по закону клиники обязаны оказывать экстренную медпомощь бесплатно.
Опрошенные врачи не смогли прокомментировать ситуацию. Если вас спасли с помощью ВМП и вы ничего за это не платили, расскажите, как вам это удалось без получения квоты.
На своем сайте Минздрав описывает, как выглядит процесс получения квоты. Для этого нужно пройти три комиссии: в направляющем медучреждении, в Минздраве и в клинике, где пройдет операция.
Комиссию собирают в больнице или поликлинике. Врачи изучают результаты обследований и, если есть показания, дают направление на ВМП .
До комиссии нужно пройти все обследования, сдать анализы и получить заключение лечащего врача. Иногда для этого хватает поликлиники: приходите к участковому терапевту, делаете все, что он скажет, получаете диагноз. Но обычно в поликлинике не делают сложных обследований, поэтому врач направляет в профильную клинику. Например, при сердечно-сосудистой патологии нужна коронарография. С направлением по ОМС в клинике ее сделают бесплатно. С результатами обследований в поликлинике поставят диагноз.
После этого ваш врач передает документы врачебной комиссии и там решают, есть ли показания для ВМП . Если есть — вы получаете направление на ВМП с подписью главврача и выписку из медкарты. С ними уже можно подавать заявление на квоту.
Чиновники смотрят на рекомендации врачебной комиссии и решают, положена квота или нет. Если положена — выдают.
Заявление на квоту нужно подавать в соответствующий орган системы здравоохранения. В зависимости от региона это могут быть отделения Минздрава, комитеты, департаменты здравоохранения.
К заявлению приложите документы:
- Копию паспорта или свидетельства о рождении ребенка.
- Копию ОМС и СНИЛС .
Заявление на квоту подают самостоятельно или с помощью направляющего медучреждения. Подать самому можно через госуслуги, МФЦ или приемную Минздрава.
Если заявление от вашего лица подает медучреждение, оно загружает ваши документы в информационную систему Минздрава, поэтому на руки их получать не нужно.
Комиссия Минздрава проверяет документы и решает, есть ли показания для ВМП . Если да — оформляют квоту. Этот процесс занимает до 10 дней, но иногда его можно ускорить. Если врачебная комиссия решит, что при обычной процедуре вы не доживете до операции, то поставит об этом пометку в направлении и вашу заявку рассмотрят быстрее.
Еще 10 дней уйдет на подбор клиники, где вас будут оперировать по квоте. После этого Минздрав отсылает ваши документы в эту клинику.
Клинику и дату госпитализации можно отслеживать в информационной системе Минздрава по номеру квоты:
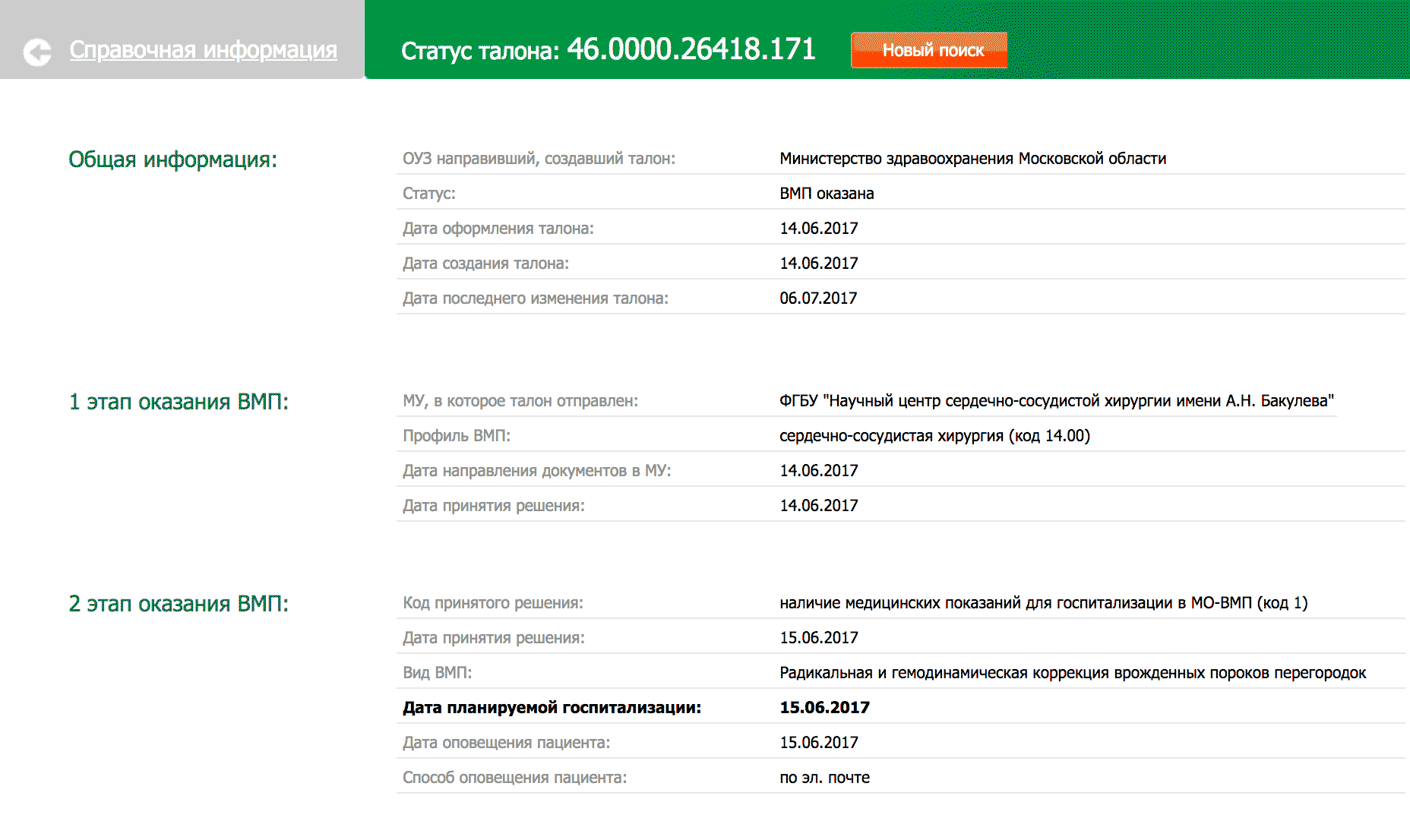
Когда в клинике получат от Минздрава ваши документы и квоты на лечение, там соберут еще одну врачебную комиссию. Она решает, нет ли у вас противопоказаний для ВМП , и, если их нет, назначает дату госпитализации и оформляет вызов. Вас для этого обычно не вызывают: хватает результатов обследований и диагноза. Выписку из протокола с решением комиссии и вызов отсылают обратно в Минздрав через информационную систему.
Свою квоту на ВМП вместе с датой госпитализации и вызовом на операцию вы получаете уже от Минздрава — тем способом, который указали в заявлении при подаче документов.
На этом инструкция заканчивается — дальше госпитализация, дополнительные анализы, операция и реабилитация. Врачи клиники, в которую оформили квоту, сориентируют, как правильно оформить больничный при выписке и дадут рекомендации по дальнейшему лечению.
Квоту получить сложно
В инструкции Минздрава все выглядит гладко, но на деле есть много нюансов. Из-за них мы совершили кучу лишних действий, а квоту в результате получили за день до операции. Это хорошо иллюстрирует тот факт, что врачи и чиновники смотрят на процесс по-разному, а страдает пациент.
Оплата и лечение — это два параллельных и независимых процесса. Лечением занимаются врачи, а с оплатой разбирается пациент. Квота — это как раз вид оплаты. Пока квоты нет, врач не сможет вас оперировать.
Чиновники понимают, что для человека лечение и получение квоты — это единое взаимодействие с системой здравоохранения, которое в обычной жизни его не касается. Поэтому они пытаются выстроить последовательную схему, но пока она сырая и пациент все время натыкается на то, что не хватает какой-нибудь справки.
Бывает, что врачи идут навстречу пациентам и координируют с чиновниками свою работу или даже берут на себя получение квоты. При идеальной работе системы так и должно быть. Но пока это скорее исключение.
Помогает опыт людей, которые получили квоту, но он у всех разный. В зависимости от болезни, трактовки правил региональными властями и опыта врачей это могут быть месяцы беготни или простой визит к специалисту в поликлинике, который оформит заявку в информационной системе и сообщит вам, когда Минздрав ее подтвердит.
Нет гарантии, что опыт моих родных избавит вас от бюрократии, но он поможет сэкономить время и нервы.
Код операции
Про это не пишут в инструкции, но перед подачей на квоту мало получить диагноз и заключение врача. Нужен код операции — без него квоту не дадут. Мы этого не знали, а врачи поликлиники упустили из виду. Из-за этого мы совершили лишний круг и потеряли неделю.
В клинике Бакулева племяннице поставили диагноз и рассказали, что нужно получить выписку из медкарты в поликлинике и собрать документы на квоту. Мы все сделали, и поликлиника подала нашу заявку в Минздрав. Она должна была внести документы в информационную систему для постановки на учет, но не получилось: не хватило кода ВМП .
Дело в том, что деньги государство выделяет не на исправление межпредсердной перегородки, а на метод, которым эту проблему будут решать. Метод записан в системе в виде числового кода, например 14.00.37.005. Это и есть код ВМП . Пока его нет, государство не знает, сколько стоит лечение, поэтому не может выдать квоту.
Мы созвонились с клиникой, чтобы определить код ВМП . Нам объяснили, что когда врач знает, как именно будет оперировать, то проблемы нет: код указывают в направлении. Но в нашем случае было два метода лечения и хирург собирался выбрать оптимальный на предгоспитализационной консультации. С заявкой вышел фальстарт.
Нам предложили такой план: дождаться почтой вызов на госпитализацию из Бакулева, по вызову приехать с документами для квоты и госпитализации, тут же пройти консультацию для определения метода хирургического лечения и получить направление на ВМП . После этого на руках будут все документы для подачи заявки в Минздрав. И останется день до операции, чтобы получить квоту.


Как быстрее подать заявку в Минздрав
Мы не знали, что при личной подаче заявки в Минздрав документы рассмотрят в этот же день. В Бакулева объяснили, что это возможно: все документы на квоту у нас готовы, а клинику подбирать не нужно, потому что уже известно, где нас будут оперировать.
Мы поехали в московскую приемную Минздрава в МОНИКИ и отстояли несколько часов живой очереди. Само оформление заняло 5 минут: проверка документов, заполнение заявления со специалистом — и квота у нас.


Как оперироваться в конкретной клинике
По инструкции клинику подбирает Минздрав, но, как оказалось, можно оперироваться и в конкретной клинике. Для этого нужно, чтобы она входила в список учреждений, оказывающих нужную вам ВМП по квоте.
Если вы уже наблюдаетесь в профильной клинике, где вам поставили диагноз, то сценарий будет похож на наш.
Врач в Бакулева рассказал, какие документы нужно приложить к заявке, чтобы квоту дали именно к ним. По сути, вы берете на себя часть работы чиновников Минздрава по подбору клиники. Клиника в этом случае является направляющим и принимающим учреждением — две комиссии проходят в одном месте. По итогам первой вы получаете направление на ВМП . По итогам второй — выписку из протокола с решением комиссии, которая проверила, что противопоказаний для госпитализации нет. Там же стоит дата операции и указано, что клиника готова взять вас по квоте. С этим документом квоту дадут в нужную вам клинику.
Теперь о том, как попасть на прием в клинику.
С платным приемом все просто: приходите в клинику с улицы, записываетесь на консультацию, платите.
Если платить не хочется, придется сходить в поликлинику и получить направление на консультацию в клинике по форме 057/у-04. Ее используют, чтобы в рамках ОМС отправить пациента в другое медучреждение для обследований, уточнения диагноза, консультаций и госпитализации. Без этой формы на бесплатный прием не записаться даже с вызовом из клиники.
С диагнозом из Бакулева мы пришли к кардиологу в нашу поликлинику и получили направление по форме 57/у-04. С ним мы поехали по вызову в клинику Бакулева для уточнения метода лечения и госпитализации.
После консультации с направлением и выпиской из протокола комиссии клиники мы поехали в Минздрав и получили квоту в Бакулева. На следующий день была операция.

Форма 57/у-04 из поликлиники, где вы прикреплены, — это направление в клинику для бесплатной консультации, обследования или госпитализации по ОМС. Это не то же самое, что направление на ВМП
Справки и анализы для госпитализации
Формально госпитализация не связана с получением квоты, но на деле нам пришлось делать все одновременно.
Для нахождения в клинике нужны справки и анализы. Для каждого диагноза — свой перечень, который указан в вызове на госпитализацию. Анализы можно сделать бесплатно по полису ОМС , направления выпишет терапевт в поликлинике.

Сдать анализы заранее не получится, потому что у справок есть срок действия. Например, заключения специалистов, анализы на СПИД и RH -фактор действуют месяц, клинический анализ крови и мочи — 10 дней, справка от эпидемиолога об отсутствии контакта с инфекцией — 3 дня.
Врачи понимают, что некоторые сроки слишком строгие, поэтому стараются идти навстречу. Например, справку от эпидемиолога мы взяли в пятницу 9 июня, в рабочий день перед праздниками. Госпитализация была 13 июня, сразу после праздников, и срок действия справки уже вышел. В клинике к этому отнеслись с пониманием и приняли просроченную справку.
Но лучше лишний раз не рисковать. Если во время госпитализации окажется, что срок действия какой-то справки прошел, вас не смогут оформить в стационар.
Для госпитализации можно использовать и результаты анализов, которые вы сдавали до этого, например для получения квоты. Поэтому на всякий случай сохраняйте оригиналы всех анализов и результатов обследований. Если до госпитализации их срок не истечет, они пригодятся.

Кто за что платит
Если все получилось, государство заплатит за консультации, обследования, анализы, пребывание пациента в стационаре, питание, операцию и реабилитацию, если пройти ее в течение года после операции. Если вы относитесь к льготной категории, то оплатят проезд в клинику и обратно.
стоит ночевка в комнате отдыха в Бакулева для одного из родителей
Но за некоторые услуги придется заплатить. Например, если оперируют ребенка, питание и проживание родителей в клинике для них платное. В Бакулева ночевка в комнате отдыха стоила 400 Р за ночь, а питались мы в кафе на территории больницы.
Кроме того, существуют специальные процедуры, которые закон не регулирует. Например, лучевую терапию можно пройти бесплатно, а разметка для нее будет платной. Поиск и активация донора в иностранных регистрах тоже платный. В теории деньги за это можно вернуть, но понадобится хороший юрист, который обойдется дороже самих процедур.
Если пациент — ребенок
Госпитализация с родителем. Чтобы ребенка госпитализировали в сопровождении родителя, понадобится паспорт родителя, СНИЛС , полис ОМС для оформления больничного листа и анализы для нахождения в больнице — их список есть в вызове на госпитализацию.
Если на днях 18. Если вы подали документы на квоту в 17 лет, а к моменту операции вам исполнилось 18, то квота недействительна. В этом случае проще дождаться 18 лет, получить направление из взрослой поликлиники или направляющего учреждения и затем подавать документы в Минздрав.
Если не хватило квот
Квоты распределяют в начале каждого календарного года, и их количество ограничено. Если они кончаются, как правило, приходится ждать следующего. Поэтому в начале года квоту получить проще. О наличии квот можно узнать в отделении Минздрава в своем регионе или в квотном отделе клиники, где планируете делать операцию.
Но кое-что сделать все-таки можно.
Подайте документы на квоту — вас поставят в очередь и сообщат, как только государство выделит новые. Иногда пациенты отказываются от квоты: например, когда нужна срочная операция и нет времени ждать оформления. Эту квоту могут отдать вам.
Узнайте в Минздраве о квотах в других регионах. Бывает, что в соседних регионах проводят такие же операции и там еще могут остаться квоты. Можно попроситься на лечение туда, но комиссии придется проходить заново.
Подайте заявление на дополнительную квоту в региональный Минздрав. Этот вариант подойдет, только если операция не срочная, потому что заявление будут рассматривать три месяца или дольше.
Если квоту получить не удалось, а время не терпит, сохраните все документы, справки и чеки — по ним можно будет получить налоговый вычет на лечение. Судебная практика показывает, что вернуть полную сумму через Минздрав шансов почти нет, а 13% вычета лучше, чем ничего.
Если нет мест в клинике
Бывает наоборот: квота на руках, а мест в клинике нет. Сроки ожидания помощи законом не регламентированы: можно ждать и месяц, и пару лет — как повезет. План действий тот же, что и при дефиците квот: встать в очередь и параллельно искать клинику, которая делает нужную вам операцию и возьмет вас по квоте.
Искать клинику можно на портале Минздрава или по телефону горячей линии 8 800 200-03-89. Если другая клиника найдется, заявление на квоту опять-таки придется подавать заново.
Лечение за границей
Если в России помочь не могут, государство выделит средства на лечение за границей. Для этого придется пройти несколько комиссий, состав которых определяет Минздрав. Решение принимают до 3 месяцев.
Поисками клиники за границей Минздрав начнет заниматься после того, как на два его запроса федеральные клиники дадут заключение о наличии показаний для лечения за рубежом. Перечня заболеваний, лечение которых невозможно в нашей стране, не существует.
При положительном решении комиссия направляет документы в партнерскую клинику за рубежом, заключает с ней договор и перечисляет на счет пациента средства на жилье, проезд и суточные. По возвращении пациент отчитывается о расходах.
Что в итоге
Если врач сказал, что нужна операция за 300 тысяч, проверьте, не заплатит ли за нее государство.
Чтобы государство заплатило за лечение, нужно получить квоту: по сути, это талон на операцию. Для этого придется пройти три комиссии: две врачебные и одну комиссию чиновников. Система пока работает неидеально, поэтому не ждите, что все пройдет гладко.
Но кое-где соломку подстелить можно:
Я понимаю, что все это похоже на жонглирование, когда надо удержать на голове поднос со стаканом воды и ничего не расплескать. Если вам приходится получать квоту, не стесняйтесь задавать вопросы врачам, знакомым и друзьям в соцсетях, пока не станет понятно. Например, если знакомый рассказал, что в поликлинике ему не выдали на руки документы, попытайтесь выяснить, почему так получилось и как это может коснуться вас. Возможно, в вашем регионе своя схема подачи заявки. Бывает и так.
Постарайтесь собраться с духом и отнестись к получению квоты как к решению рабочей задачи. Это поможет не переключаться на эмоции, сконцентрироваться и избежать ошибок.
А если вы уже получили квоту, поделитесь опытом с теми, кому это еще предстоит. Они оценят.
Читайте также:



