Кто лечил сколиоз в корее
Количество клиник по лечению сколиоза:
- Общая информация
![]()
Корея![]()
Китай![]()
Индия- Еще 13 стран
![]()
Сингапур![]()
Турция![]()
Израиль![]()
Германия![]()
Россия![]()
Таиланд![]()
Греция![]()
Италия![]()
Малайзия![]()
Чехия![]()
Испания![]()
Австрия![]()
Литва
Лечение сколиоза в Корее проводят такие клиники, как Wooridul, Gil (при университете Gachon), Severance, Samsung, Asan, Inha, SUNH и Soon Chun Hyang. В зависимости от типа сколиоза, кривизны позвоночника и возраста пациента корейские больницы предлагают множество современных хирургических и нехирургических вариантов лечения, в том числе:
- специальные нехирургические крепления (корсеты, брекеты);
- остеотомия позвоночника;
- растущие стержни, включая менее инвазивные магнитные стержни и самоуправляемые системы роста;
- видеоторакоскопическая и роботизированная хирургия.
Точный диагноз ставится на основе профессионального осмотра, рентгена и МРТ.
Растущие стержни для лечения сколиоза в Корее
Растущие стержни используются для лечения детей и подростков (от 10 до 18 лет) с тяжелой деформацией позвоночника (кривизна более 45 градусов). Этот метод довольно успешен, поскольку позволяет спине и легким продолжать расти по мере взросления ребенка. В отличие от традиционной процедуры слияния позвонков растущие стержни дают возможность нормально двигаться и посещать школу без ограничений.
Стандартная операция включает в себя вставку одного или двух стержней под мышцы спины, скрепленных с позвоночником. Чтобы не мешать нормальному росту ребенка, стержни корректируются примерно раз в девять месяцев с помощью хирургии.
Другая новая система, MAGEC, управляется магнитным устройством внутри растущего стержня дистанционно. Конструкция увеличивается безболезненно с помощью внешнего пульта. Процедура удлинения стержня проводится в кабинете врача.
Малоинвазивная хирургия при лечении сколиоза в Корее
Хирургия сколиоза при кривизне более 80 градусов часто требует переднего доступа к позвоночнику — то есть разрез делается на животе или в грудной клетке. Стандартная операция проводится через открытую грудную клетку, что влечет большие риски кровотечения и заражения. В больницах Кореи лечение сколиоза осуществляется с помощью малоинвазивного видеоторакоскопического подхода. Хирург делает четыре разреза длиной по 2-3 см, через которые проходят торакоскоп (видеокамера), устройство для втягивания мышц (чтобы не повредить их) и хирургические инструменты. Процедура включает в себя удаление межпозвоночных дисков, костную трансплантацию и иногда установку винтов. После операции пациент испытывает меньше боли и быстрее восстанавливается.
В Корее пациенты со сколиозом могут пройти операцию под руководством робота Mazor Renaissance. Эта новая система обеспечивает более точную хирургию и повышенную безопасность.
Во время операции хирург руководствуется трехмерным изображением искривления в режиме реального времени и индивидуальным планом правильного выравнивания позвоночника. В результате робот помогает сократить время операции, снизив риск осложнений, инфекций и необходимости повторной хирургии.
+7 (925) 50 254 50
Хирургическое лечение сколиоза в клиниках Южной Кореи
Южная Корея в настоящее время признана мировым лидером в плане решения проблем с позвоночником и, в частности, пользуется огромнейшим авторитетом в области хирургического лечения сколиоза (боковой деформации позвоночного столба).
На ранних стадиях корейские специалисты успешно справляются с данной патологией при помощи передовых консервативных методик, к оперативным вмешательствам они обращаются уже в более запущенных случаях, например:
- когда позвоночник подвергается неестественному и сильному искривлению;
- при безрезультативности коррекции при помощи корсетов (ортезов);
- если речь идет о подростке, который находится в процессе роста, а искривление позвоночника у него достигает 40-50˚;
- при наличии выраженных болевых ощущений;
- если искривление позвоночника негативно отражается на работе внутренних органов и т.д.
Операции по выпрямлению позвоночника проводятся в Южной Корее при помощи передовых медицинских технологий. Для того чтобы уменьшить искривление, доктора используют специальные крючки, стержни, винты, пластины, полые вставки, искусственный заменитель кости и костные трансплантаты либо взятые из банка аллотрансплантатов, либо полученные у самого же пациента (обычно из тазовой кости через небольшой разрез на бедре). В зависимости от нюансов клинической ситуации костный трансплантат может быть размещен на поверхности задней части позвоночного столба, а может быть вживлен между позвонками. Если больному имплантируют между позвонками специальные полые вставки, их сверху покрывают материалом костного трансплантата.
Это очень сложные хирургические вмешательства, которые проходят под наркозом, длятся от четырех до восьми часов и требуют нахождения в условиях стационара около десяти дней. Вернуться к своему привычному образу жизни пациенты могут спустя один-два месяца. Причем в дальнейшем каждые полгода они регулярно должны приходить на осмотр к врачу в целях контроля их состояния.
Чаще всего для стабилизации позвоночного столба и уменьшения степени его изгиба осуществляется артродез позвонков, или спондилодез, позволяющий предотвратить увеличение степени искривления посредством соединения позвонков в надежную, плотную костную массу. Иногда доктора применяют и другие методы, например, прикрепляют к позвоночнику особые приспособления, представляющие собой металлические пруты. Их имплантация дает возможность обеспечить стабилизацию линии позвоночника без сращивания позвонков, но после этого пациент, как правило, должен круглые сутки носить корсет. Поэтому делается это в основном только тогда, когда речь идет о маленьких детях, так как артродез позвонков остановит у них рост сращенной части позвоночника.
Риски при операциях по коррекции искривлений позвоночного столба очень велики. Это и опасность изменения положения имплантированного стержня, и псевдоартроз, при которых, нередко требуется выполнение еще одной операции, и присоединение инфекции, и повреждение нервов, сопровождающееся симптомами различной выраженности: от онемения в конечностях до полного паралича. Вот почему доверять этот вопрос следует исключительно опытным специалистам, которые в совершенстве владеют и традиционными, и инновационными минимально-инвазивными методиками оперирования. Например, высококвалифицированным докторам, работающим в известном госпитале Гиль при ун-те Гачон в г. Инчон (Gachon Med. University Gil Hospital), а также в униклинике Инха (г. Инчон), в медцентре Уридыль (г. Сеул), в госпитале Бунданг при Национальном Сеульском ун-те, в униклинике Каннам Северанс (г. Сеул) и в некоторых других не менее авторитетных медучреждения страны.
Лучшие спинальные хирурги Южной Кореи:
- проф. Юнг Сынг Хван (униклиника Инха);
- проф. Хюн Чиб Кин (госпиталь Бунданг) и др.
СКОЛИОЗ – ЛЕЧЕНИЕ В ЮЖНОЙ КОРЕЕ
Лечение в Южной Корее - EuroDoctor.ru
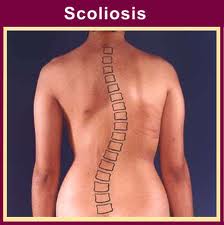
Сколиоз — стойкое боковое отклонение позвоночника от нормального выпрямленного положения.
Сколиоз – представляет собой разновидность искривления позвоночника.
Сколиоз — это искривление позвоночника вправо или влево относительно своей оси. Чаще всего встречаются сколиозы грудного и поясничного отделов позвоночника.
Сколиоз развивается, как правило, в детском возрасте во время формирования скелета.
Причиной развития сколиоза могут быть заболевания опорно-двигательного аппарата и нервной системы, такие как мышечная дистрофия или детский церебральный паралич. Искривление позвоночника также вызывается внешними факторами (чрезмерная и несбалансированная физическая нагрузка, нарушение осанки, последствия травматического повреждения).
Нередко причиной сколиоза являются воспалительные и инфекционные заболевания позвоночника.
В некоторых случаях болезнь развивается без видимых объективных причин.
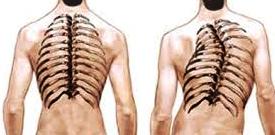
Существенное искривление позвоночника представляет собой серьезный косметический и функциональный дефект, влияющий как на физическое, так и на психологическое развитие ребенка.
Деформация грудной клетки приводит к нарушению функционирования важных органов, пониженной вентиляционной способности легких, сопровождающейся застойными явлениями и склонностью к рецидивирующим инфекционным заболеваниям. Асимметричность плечевого пояса и нижних конечностей приводит к физическим ограничениям, быстрой утомляемости, болям и непереносимости значительных нагрузок.
Вышеперечисленные симптомы, в сочетании с видимой глазом деформацией, могут привести к нарушению социальной адаптации ребенка или подростка с развитием тяжелых психологических нарушений.
ДИАГНОСТИКА СКОЛИОЗА
Специалисты проводят тщательное обследование пациентов с целью определения причин искривления позвоночника.
Дополнительными методами инструментальной диагностики сколиоза являются:
Рентгенография отделов позвоночника
Компьютерная томография (КТ)
Магнитно-резонансная томография (МРТ)
Изотопное сканирование костей
При необходимости пациенты проходят консультацию невропатолога и исследование нервно-мышечной проводимости.
В больницах Кореи используется самое современное оборудование, а врачи владеют новейшими медицинскими технологиями.
ЛЕЧЕНИЕ СКОЛИОЗА
Начальные стадии сколиоза в Южной Корее успешно лечат нехирургическими методами. Назначается мануальная терапия, индивидуальные физические упражнения.
В детском и подростковом возрасте при неполном окостенении позвоночника и достаточном сохранении эластичности возможно применение корректирующих физиотерапевтических процедур или корсетов.
Консервативные методы лечения сколиоза теряют свою эффективность после полового созревания, когда прекращается активный рост костной ткани и завершается процесс окостенения скелета, в том числе и позвонков.
В случаях поздней диагностики сколиоза, а также при неэффективности корректирующих методов пациентам рекомендуется хирургическое лечение – спондилодез (артродез позвоночника).
Показаниями к хирургической коррекции сколиоза считают III-IV степень тяжести данного патологического процесса либо его быстро прогрессирующее течение.
В таких случаях корейские специалисты проводят стабилизирующие и фиксирующие операции на позвоночнике, во время которых позвоночник фиксируется специальными имплантами.
В настоящее время наиболее эффективным методом коррекции сколиоза считается установка на позвоночник специально разработанных металлоконструкций (имплантатов). Их сейчас существует великое множество. Те, которые применяются чаще всего и имплантируются на задние отделы позвоночника, условно можно разделить на два типа: стабильные конструкции и динамические.
Южнокорейские ортопеды при лечении тяжелого сколиоза используют современные имплантаты, благодаря которым можно быстрее и легче выправить позвоночник. В отличие от традиционного подхода, в котором используется 20 винтов для удерживания позвонков, новая методика задействует всего два винта, которые закрепляют титановый стержень. Его врач вводит через малый разрез, причём стержень потом можно блокировать и разблокировать с помощью иглы, не назначая повторную операцию.
Поскольку операция носит малоинвазивный характер, пациент гораздо легче её переносит. После неё можно легко корректировать связки и мышцы, причём корректирование начинается гораздо раньше, чем при классическом подходе. Самочувствие и качество жизни пациента улучшаются.
Клиники Южной Кореи имеют на оснащении современную технику и роботизированные комплексы, которые позволяют провести операции на позвоночнике с минимальной травматизацией тканей, нервов и низким риском нежелательных послеоперационных явлений.
Корейская медицина сегодня - это высококвалифицированные специалисты с международной репутацией, сверхновые технологии в оснащении медицинских центров, передовые методы диагностики, лечения и комплексный сервис.
Лечение в Южной Корее - один из новых перспективных брендов не только азиатского, но и мирового рынка медицинского туризма.
+7 (925) 66-44-315 - бесплатная консультация по лечению в Москве и за рубежом
Грыжа шейного отдела позвоночника

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Самыми подвижными отделами позвоночника являются шейный и поясничный. Именно здесь чаще всего встречаются разные патологии. Грыжа шейного отдела позвоночника – это не так уж часто встречающееся, но довольно опасное состояние. Оно вызывает различные осложнения. Связано это с особенностями строения и функционирования этого отдела. Большое количество нервов и кровеносных сосудов, а также маленький размер позвонков приводит к тому, что грыжа может сдавить спинной мозг, и этим нарушить кровоснабжение головного мозга. Поэтому лечение грыжи шейного отдела позвоночника нужно начинать незамедлительно, как только появились первые симптомы.
Шейный отдел позвоночника имеет особое строение. Его составляют семь позвонков, маленьких по размеру. Но, несмотря на это, через них проходит множество нервов и кровеносных сосудов. Между позвонками располагаются диски, представляющие собой хрящевое образование – фиброзное кольцо, которое ограничивает собой мягкое гелеобразное студенистое ядро. Такое строение диска нужно для того, чтобы смягчать и распределять нагрузку на позвонки. Межпозвоночная грыжа шейного отдела образуется, когда фиброзное кольцо выпячивается или прорывается. Это приводит к сдавливанию нервов или сосудов, а так же к потере амортизационных свойств позвоночника.
Особенностью грыжи позвоночника в шейном отделе является то, что ее очень сложно диагностировать. Объем шеи невелик, а позвоночный канал в этом месте узок. Но шейные позвонки постоянно выдерживают большую нагрузку. Ведь этот отдел поддерживает голову, к тому же он очень подвижен, а мышечный корсет довольно слаб. Чаще всего локализуется грыжа на уровне 5, 6 или 7 шейного позвонка. Она может иметь несколько стадий своего развития:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- вследствие дегенеративных изменений или нарушения обменных процессов диск начинает постепенно разрушаться, его амортизационные свойства ослабляются;
- если диск начинает сдавливаться и выходить за пределы позвонков, то говорят о протрузии, при этом выпячивание составляет до 3 мм;
- собственно грыжа шейного отдела позвоночника имеет размеры от 3 до 15 мм;
- экструзия диска – это состояние, при котором фиброзное кольцо прорывается, а студенистое ядро проникает за его пределы;
- самое сложное состояние, когда ядро полностью выпадает внутрь спинномозгового канала.
Иногда диагностируют парамедиальную грыжу диска. Это такое состояние, при котором из-за воспалительных процессов и ограничения подвижности происходят патологические изменения в окружающих позвонках и мышцах. Такая грыжа осложняется сколиозом, остеохондрозом, спондилоартрозом, воспалительными процессами.
Грыжа в шейном отделе позвоночника может возникнуть в любом возрасте. Но по статистике более подвержены этому заболеванию мужчины от 30 до 50 лет. В группе риска находятся люди, которые имеют лишний вес или часто подвергают позвоночник повышенным физическим нагрузкам.
Предрасполагающими факторами появления грыжи являются нарушения обменных процессов в организме, которые приводят к разрушению дисков, потере ими жидкости и питательных веществ. Это может происходить из-за неправильного питания или эндокринных заболеваний. Но бывают другие причины грыжи:
- возрастные дегенеративные процессы в тканях;
- травмы позвоночника или связок шеи;
- наследственная предрасположенность;
- неправильная осанка;
- наличие патологий костной и хрящевой ткани – остеохондроза, остеопороза, сколиоза;
- переохлаждение, инфекционные или воспалительные заболевания;
- повышенные нагрузки на шейный отдел при занятиях спортом, поднятии тяжестей или тяжелой физической работе;
- длительная статическая нагрузка при работе за компьютером;
- малоподвижный образ жизни, приводящий к ослаблению мышц шеи;
- вредные привычки.
Симптомы и лечение грыжи шейного отдела позвоночника знакомы немногим. Это приводит к тому, что часто заболевание выявляется уже на поздних стадиях. Ведь сначала выпячивание диска может привести к небольшому дискомфорту, напряжению мышц, болям при движении.
При прогрессировании заболевания появляются другие признаки. Чаще всего это боли в шее, отдающие в плечо, руку. Они могут быть ноющими, хроническими или появляться после физической нагрузки. Часто боль при грыже становится острой, стреляющей. Ее интенсивность не зависит от размера выпячивания, так как возникает она из-за сдавливания нервных корешков.
Может наблюдаться онемение и слабость мышц верхних конечностей, головокружение, снижение памяти и слуха, ограничение в движении, бессонница, колебания артериального давления. Эти симптомы зависят от места локализации грыжи и степени выпячивания пульпозного ядра.
Если грыжа появилась после 3, 4 или 5 позвонка, наблюдаются боли в шее, плечах и большом пальце руки. Онемение и слабость мышц тоже распространяется именно в этой области. Может наблюдаться снижение слуха, нарушение речи. Грыжа шеи на уровне 6 и 7 позвонков вызывает такие же симптомы, но в области предплечья, от среднего пальца до мизинца. Изменяется общая моторика кисти, ухудшается почерк, снижается чувствительность. В этом случае могут присоединяться также симптомы нарушения мозгового кровообращения.
Наиболее опасно такое состояние, когда грыжа сдавливает позвоночную артерию. Она питает отделы головного мозга, ответственные за дыхание, глотание, артериальное давление и терморегуляцию. Поэтому, если грыжа затронула артерию, пациент может испытывать головокружение, вызванное гипоксией мозга, частые головные боли. Наблюдаются колебания артериального давления, которые невозможно купировать обычными лекарствами.
Головные боли при грыже характеризуются тем, что они усиливаются при движении. Локализоваться они могут в затылочной или височной части. Особенно сложно при этом пациентам заснуть, так как невозможно найти такое положение головы, при котором будет легче.
Все это приводит к развитию неврозов, депрессии. Может быть снижение работоспособности, слабость, сонливость, нарушение походки, тошнота, потеря сознания. Ослабление кровоснабжения мозга вызывает также нарушения в деятельности органов зрения и слуха: туман и мушки перед глазами, шум в ушах, нистагм, снижение остроты слуха.
Если вовремя не начать лечение грыжи шейного отдела позвоночника, состояние будет постепенно ухудшаться. Опасность прогрессирования этого заболевания в том, что выпячивание диска сдавливает нервные корешки. При этом органы, которыми управляют эти нервы, будут хуже функционировать.
Частым последствием шейной грыжи является плечелопаточный периартрит, который за короткое время может привести к потере функций руки. Опасно также передавливание грыжей позвоночных артерий. Они питают головной мозг, поэтому такое состояние может иметь серьезные осложнения. Очень часто кислородное голодание мозга приводит к развитию ишемического инсульта.
Такие последствия грыжи шейного отдела позвоночника появляются, если не начать лечить ее вовремя. Некоторые пациенты заглушают боль с помощью лекарств, но остановить прогрессирование заболевания таким способом невозможно. Развитие воспалительного процесса может привести к шейному радикулиту, инсульту, параличу.
При появлении таких симптомов, как боли в шее, онемение или покалывание в руках, головокружение, мышечная слабость необходимо обратиться к неврологу. Перед лечением межпозвоночной грыжи шейного отдела врач назначит обследование для определения ее локализации и особенностей.
Сначала проводится рентгенография, которая помогает выявить патологии в строении позвоночника. Самым безопасным и информативным методом является магнитно-резонансная томография. На снимках можно увидеть не только место локализации, но и размеры грыжи. МРТ позволяет также определить степень протрузии диска, состояние фиброзного кольца, кровеносных сосудов и нервных корешков.
Компьютерная томография тоже поможет выявить наличие позвоночной грыжи, оценить патологии в позвонках и дисках. Иногда врач может назначить КТ-миелографию. Но этот метод предусматривает введение контрастного вещества в спинномозговой канал, поэтому используется редко. Хотя он позволяет оценить степень сдавливания спинного мозга.
При сильных болях и неэффективности обычных лекарств проводится эпидуральная блокада – введение стероидных гормональных средств непосредственно в позвоночник. Отзывы пациентов отмечают, что уже после первой процедуры им стало намного легче. Для снятия мышечных спазмов назначаются миорелаксанты. На время острого периода заболевания больному обязательно нужно носить шейный корсет, например, воротник Шанца.
После стихания болей и воспаления могут быть назначены другие методы консервативной терапии:
- массаж и мануальная терапия помогают вернуть диску его правильное положение;
- физиотерапевтические процедуры снимают болезненные симптомы и мышечные спазмы;
- ЛФК восстанавливает работу мышц и связок, особенно полезно плавание при грыже;
- гирудотерапия снимает отек и улучшает кровообращение;
- иглоукалывание избавляет от болей, предотвращает развитие воспаления;
- для восстановления тканей и предотвращения прогрессирования заболевания назначаются хондропротекторы, антиоксиданты и витамины.
В качестве вспомогательного лечения могут использоваться народные или нетрадиционные методы. Например, многим помогла йога при грыже шейного отдела позвоночника.
Операция грыжи шейного отдела позвоночника делается в том случае, если обычное лечение не помогает, а симптомы сдавливания спинного мозга и артерий нарастают. В последнее время распространены малоинвазивные методики с помощью минимальных разрезов. Но иногда необходима операция по полному удалению диска. Это может быть передняя или задняя дискэктомия, эндоскопия. При своевременном проведении специалистом негативные последствия операции встречаются очень редко, а восстановление проходит быстро.
Сохранить здоровье позвоночника и предотвратить развитие грыжи можно с помощью изменения образа жизни. Каждому человеку, а особенно тем, кто уже сталкивался с патологиями дисков, нужно знать, что делать для профилактики грыжи:
- очень важно вести активный образ жизни, а специальная гимнастика поможет укрепить мышцы шеи;
- необходимо правильно питаться и не допускать появления лишнего веса;
- оберегать шею от повышенных физических нагрузок и переохлаждения;
- спать нужно на ортопедическом матрасе, а особенно важно выбрать правильную подушку;
- отказаться от вредных привычек.
Если жить, руководствуясь этими правилами, можно предотвратить патологии позвоночника в области шеи. Но если не удалось предотвратить грыжу диска, то нужно как можно скорее обращаться к врачу и начинать ее лечение. Игнорирование болей и других симптомов может привести к опасным последствиям.
Сколиоз 4 степени – самая тяжелая деформация. Людей с такой степенью искривления очень немного среди общего количества людей со сколиозом. Вопрос о диагностики здесь уже не стоит, проблема в том, как исправить недостатки внешнего вида. Именно из-за внешних проявлений деформации сколиоз 3-4 степени значительную роль начинает играть психологический аспект, что особенно касается представительниц прекрасного пола.
Человеку с такой проблемой не хочется показывать свое тело, они стесняются ходить в открытой одежде, зацикливаются на проблеме. В итоге нередкими бывают серьезные депрессии у людей с таким диагнозом, иногда появляются даже серьезные психологические проблемы. Потому человеку, имеющему инвалидность при сколиозе 4 степени, стоит добавить к посещениям своего основного лечащего врача еще и сеансы у психолога. Он сможет привести человека в норму, заставить снова поверить в себя.
Деформация этой степени характеризуется большим углом патологического изгиба позвоночника, более 50 градусов. Это самая запущенная форма болезни, при которой дуга в подавляющем большинстве случаев имеет S-образный изгиб, иначе говоря – позвоночник имеет две дуги изгиба, направленные в разные стороны. Реже, но встречается и три дуги искривления, такой тип называют Z-образным. Также на этой стадии очень выражена торсия позвоночника. Диагностика болезни на этой стадии не представляет трудностей, это весьма заметное заболевание, фото об этом явно говорят.
При осмотре спины человека, находящегося в вертикальном положении, трудно не заметить серьезную асимметрию всего туловища и спины в частности. В большинстве случаев верхняя дуга формируется в верхне-грудном отделе, нижняя – в нижне-грудном. В результате появляется серьезная деформация грудной клетки, при этом увеличивается лопаточная часть с одной стороны, а с другой – печеночная, в результате формируется горб.
Диагностика собственно четвертой степени сколиоза трудностей не представляет. Полную информацию о состоянии позвоночника получают по результатам рентгенографии. В большинстве случаев подобная деформация обнаруживается у взрослых людей с уже сформировавшимся скелетом. Впрочем, нередки и случаи выявления быстро прогрессирующего сколиоза у детей, который выявляют уже на стадии 3-4 степени искривления.
Но гораздо важнее в данном случае выявить все те нарушения, которые появились в результате столь серьезной деформации.
При сколиозе 4-й степени серьезной деформации подвергается как сама костная часть грудной клетки, так и меняется расположение внутренних органов. Они принимают искаженное положение, часто оказываются передавленными, из-за чего человек чаще болеет простудными заболеваниями, появляется отдышка (все это характерно для компрессии легких), начинаются перепады давления, появляются кишечные колики. Нередки бывают и онемения ног и рук, боль в спине, в результате больной не может находиться в вертикальном положении.
Кроме того, гипоксия внутренних органов, происходящая при такой деформации, обычно приводит к появлению разных патологий, которые, на первый взгляд, никак не связаны с позвоночником.
В возрасте до 11 лет сколиоз вообще, независимо от степени, вылечить можно. Но если период роста закончился, то лечение будет направлено только на то, чтобы стабилизировать ситуацию и предотвратить прогрессирование болезни. Основным средством для достижения этой цели обычно являются физические упражнения, направленные на укрепление мышечного корсета. Физические упражнения при сколиозе данной степени в сочетании с другими методами консервативного лечения позволяют вернуться к активной жизни, но уменьшить кривизну дуги позвоночника они не способны.
Единственный реальный способ излечить сколиоз четвертой степени – операция. Поэтому не стоит даже думать о самостоятельном лечении деформации такой степени, ваш путь должен вести к врачам, причем врачам разного профиля. Ортопед расскажет, каковы основные принципы и перспективы лечения, к каким врачам стоит обратиться за консультацией. Хирург расскажет вам о возможностях оперативного лечения и сопряженных с ним рисках. Имеет смысл проконсультироваться у терапевта, чтобы понять, какой эффект даст массаж, врачи ЛФК расскажут, какие упражнения выполняются при сколиозе такой степени, а физиотерапевт определит необходимые вам процедуры.
Конечно, способ лечения будет определяться в зависимости от ваших целей. Но, как мы уже говорили, единственный объективно эффективный метод уменьшить дугу искривления позвоночника – это операция. Но в большинстве случаев пациенты отказываются от оперативного вмешательства по ряду причин. Здесь и страх самой операции, и риск будущих послеоперационных осложнений, и возраст (до 24 лет, пока рост позвоночника еще идет, есть шансы на исправление ситуации консервативными методами).
Не стоит доверять рекламе, говорящей о возможности излечения сколиоза четвертой степени без хирургического вмешательства – это невыполнимая задача. Серьезно говоря, консервативное лечение на такой стадии преследует такие цели:
- укрепление мышечного корсета;
- предотвращение прогрессирования заболевания;
- улучшение внешнего вида.
Обычно беременность не приводит к прогрессированию сколиоза вообще и не ухудшает течение болезни, но это справедливо только для пациенток, рост позвоночника у которых уже закончился, т.е. старших 23 лет. В возрасте старше 30 осложнений можно не бояться, если заниматься специальной гимнастикой. Никакого влияния на течение беременности и роды сколиоз не оказывает. Сложности могут возникнуть только у некоторых из оперированных пациенток из-за обездвиживания нижнего отдела позвоночника.
Читайте также:


















