Корсет для грудного отдела позвоночника при кифосколиозе
Кифосколиоз грудного отдела позвоночника – одна из нередких ортопедических проблем. При этом отмечается искривление позвоночного столба одновременно в сагиттальной и фронтальной плоскостях, с усилением грудного кифоза и формированием сколиоза. Чаще всего такая патология выявляется в подростковом возрасте, но возможно также наличие врожденных нарушений. Кифосколиоз не только ухудшает внешний вид человека, но и нарушает работу его внутренних органов и функционирование всей опорно-двигательной системы.
Что такое кифосколиоз
Кифосколиоз – это стойкое искривление позвоночника с патологическим изгибом назад (кифозом) и вбок (сколиозом), отмечается также его скручивание вдоль основной оси.

При этом позвонки, межпозвоночные суставы и диски испытывают постоянную несимметричную нагрузку. В результате в них появляются и постепенно нарастают дегенеративно-дистрофические изменения, что сопровождается образованием остеофитов, грыж, артрозов, мышечно-тонического синдрома и других нарушений. Возможно развитие неврологических осложнений вследствие компрессии корешков спинно-мозговых нервов и деформации позвоночного канала.
При кифосколиозе меняется и конфигурация грудной клетки. Выраженные стадии такого комбинированного искривления характеризуются появлением так называемого реберного горба на выпуклой стороне патологической дуги позвоночного столба, это объясняется скручиванием тела и односторонним раздвиганием ребер. Из-за нарушения работы межреберных мышц и диафрагмы при деформации грудной клетки снижается экскурсия легких и их жизненная емкость, меняется растяжимость легочной ткани и падает степень оксигенации крови при дыхании. Это становится причиной одышки и склонности пациентов с кифосколиозом к воспалительным заболеваниям бронхолегочной системы.

Выраженное искривление позвоночного столба приводит также к смещению сердца и других органов средостения с нарушением их функционирования. В сочетании с легочной патологией это нередко приводит к развитию гипертензии в малом круге кровообращения, сопровождающейся гипертрофией правых отделов сердца и сердечной недостаточностью.
Формы и стадии кифосколиоза
Выделяют также приобретенную и врожденную формы кифосколиоза. В последнем случае ребенок рождается уже с деформациями позвонков и околопозвоночных структур, причем эти изменения нередко начинают проявлять себя лишь при формировании навыка сидения. А вставание и последующая ходьба усугубляют имеющееся искривление. Но возможно и наличие грубых аномалий развития костной системы, когда ребенок появляется на свет с явными деформациями позвоночника, грудной клетки и даже конечностей.

При приобретенной форме кифосколиоза позвоночник изначально формируется нормально, но воздействие различных внешних или внутренних факторов становится причиной появления и постепенного нарастания деформации. Поначалу отмечается непостоянный патологический изгиб в одной плоскости с усилением кифоза или отклонением части позвонков вбок от средней оси. В последующем присоединяется скручивание позвоночника, образуется искривление сразу в 2 плоскостях, формируются компенсаторные патологические изгибы в соседних отделах.
По направлению бокового искривления кифосколиоз бывает правосторонним (со смещением грудных позвонков вправо) и левосторонним. Приобретенные деформации чаще всего возникают на стороне доминирующей руки, что связано с неравномерностью нагрузки и особенностями посадки при письме. Поэтому у правшей в большинстве случаев выявляется правосторонний кифосколиоз.
Грудной кифосколиоз 3 и 4 степеней считается необратимым, он существенно снижает качество жизни пациента и становится причиной его инвалидности.
Причины
Основные причины формирования грудного кифосколиоза:
В ряде случаев не удается верифицировать причину развития грудного кифосколиоза, в этом случае говорят об идиопатической форме заболевания. Предрасполагают к деформации позвоночника избыточный вес, гиподинамия в сочетании с сидячим образом жизни, нерационально оборудованное рабочее место и неправильная посадка за столом, слабое развитие мышечного каркаса спины, наличие хронического болевого синдрома с удержанием асимметричного вынужденного положения тела (анталгической позы), длительное использование костылей с опорой на подмышечную впадину.
Признаки грудного кифосколиоза

Возраст появления симптомов, свидетельствующих об искривлении позвоночного столба, зависит от этиологии. При врожденных и генетически обусловленных аномалиях первые отклонения обычно становятся видны при начале сидения ребенка в возрасте 6–8 месяцев. Это может быть дугообразная спина (гиперкифоз) или боковое искривление (сколиоз), проходящие в положении лежа. Если же имеются явные деформации позвонков и ребер, сразу формируются выраженные формы заболевания с постоянным патологическим асимметричным положением лопаток и надплечий и усилением прогиба грудного отдела позвоночника назад.
Приобретенный кифосколиоз развивается после перенесенных заболеваний с поражением позвонков или паравертебральных мышц или по мере прогрессирования имеющихся нарушений. Идиопатическая форма и болезнь Шейермана-Мау приводят к появлению симптоматики в юношеском возрасте и преимущественно у мальчиков. Поначалу имеется нарушение осанки, сутулость, которые исчезают после отдыха и в положении лежа. Постепенно изменения нарастают, искривление приобретает постоянную форму.
Нередко кифосколиоз 1 степени не обнаруживается родителями, лишь педиатр или хирург на плановом осмотре выявляет имеющееся искривление. При целенаправленном расспросе ребенок школьного возраста может предъявлять жалобы на быстрое возникновение чувства усталости в спине, легкое преходящее головокружение, затруднения при выполнении некоторых упражнений, ощущение неудобства при ношении ранца или сумок с наплечным ремнем.

Начиная со 2 степени кифосколиоза отмечаются одышка при физической нагрузке, боли в спине, ограничивается подвижность позвоночника, возможно снижение успеваемости ребенка. Деформация спины становится заметна окружающим. Нередко появляются неприятные ощущения в ногах (парестезии) с нарушением поверхностной чувствительности и слабостью мышц. На 3 стадии начинает формироваться реберный горб, присоединяются различные неврологические симптомы и асимметричная мышечная атрофия, возможно появление тазовых нарушений. 4 стадия характеризуется выраженными множественными комбинированными нарушениями, инвалидизирующими пациента.
Диагностика
Объективными внешними признаками кифосколиоза являются наличие избыточного кифоза (или сутулости на ранних стадиях), разница стояния надплечий и углов лопаток, отклонение линии остистых отростков вбок. При деформации грудной клетки на стороне сколиоза увеличивается расстояние между ребрами при измерении по лопаточной линии. Впоследствии появляются задний и передний реберный горб – выступание дуги части соседних ребер относительно саггитальной плоскости. Грудная клетка обычно узкая, асимметричная, ее экскурсия при дыхании снижена.

Обязательно проводится неврологическое исследование с оценкой мышечной силы конечностей, сухожильных рефлексов, чувствительности. Определяются также наличие мышечных атрофий, тазовых расстройств, признаков сердечной и дыхательной недостаточности. Пациенту требуется консультация ортопеда, невролога, вертебролога, терапевта. Могут привлекаться и другие специалисты.
В некоторых случаях при рентгенографии выявляются и причины кифосколиоза: опухоли, переломы, остеомиелит и туберкулезные натечники. Для более точного определения характера имеющихся нарушений и степени вовлечения нервных структур проводят МРТ. Оценка сердечно-сосудистой системы требует назначения ЭКГ, УЗИ сердца и других обследований.
Способы лечения
Выбор программы лечения кифосколиоза зависит от возраста пациента, скорости прогрессирования изменений и степени искривления. Могут быть использованы различные консервативные методы, причем основное внимание должно уделяться укреплению мышечного корсета и коррекции имеющейся асимметрии. Грамотная комплексная консервативная терапия позволяет снизить скорость нарастания деформации позвоночника, уменьшить болевой синдром, скомпенсировать и даже уменьшить степень кифосколиоза на начальных стадиях.

Основой лечения при любой степени искривления является лечебная физкультура. Программа нагрузок при кифосколиозе разрабатывается инструктором ЛФК, при этом используются симметричные и асимметричные упражнения. А для детей иногда назначаются специальные укладки. ЛФК по назначению врача дополняется кинезиотерапией, физиотерапией, иглоукалыванием, массажем, остеопатическим и мануальным лечением.
Медикаментозная терапия чаще всего является симптоматической и предназначена для купирования боли, снижения выраженности мышечно-тонического синдрома, улучшения питания тканей. Но в некоторых случаях прием препаратов позволяет воздействовать на причину деформации позвоночника – например, при туберкулезе, миопатии, опухолях, остеомиелите.

Оперативное лечение при кифосколиозе используется для стабилизации положения позвоночника и может проводиться лишь после завершения периода роста. У взрослых проводят декомпрессию нервных образований и частичную коррекцию имеющегося искривления при помощи металлоконструкций.
Кифосколиоз – серьезное и склонное к прогрессированию заболевание, которое может приводить к ранней инвалидности. Своевременная диагностика, соблюдение программы лечебно-профилактических мероприятий и ЛФК позволяют скомпенсировать нарушения, а на ранних стадиях даже предотвратить стойкую деформацию позвоночного столба и грудной клетки.











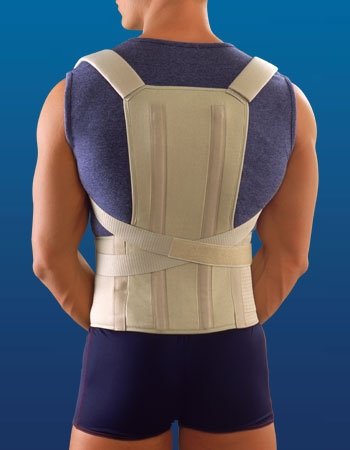
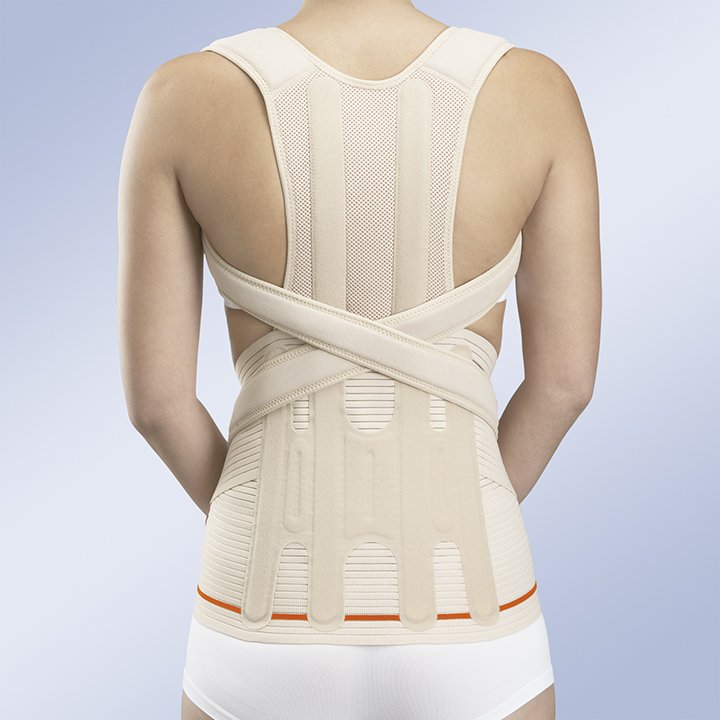



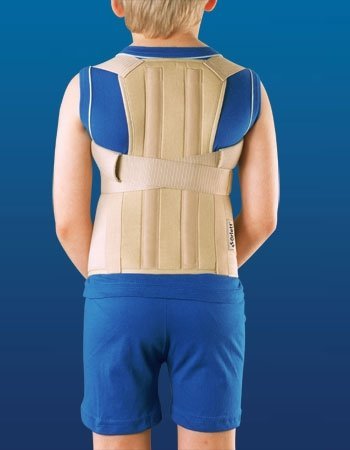
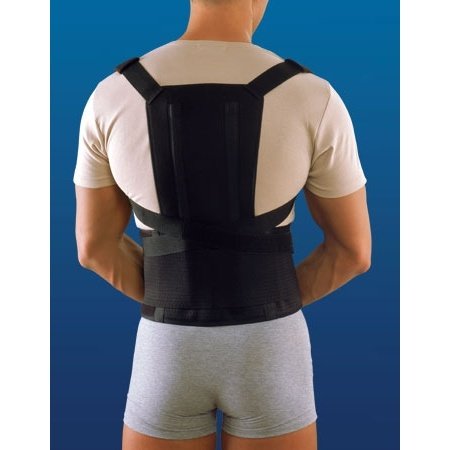
Корсет от кифоза
Кифозом называется запущенное искривление позвоночника, при котором происходит истирание позвонков, что приводит к уменьшению их размеров. Как следствие, нерегулярные смещения позвоночного столба. Ситуация – крайне неприятная, но с ней можно бороться.
Чаще всего заболевание поражает грудной отдел позвоночника. Начинается все с нарушения осанки. Они возникают из-за сидячей работы, малоподвижного образа жизни и плохого лечения травм спины.
Если нарушения осанки долго игнорируются и не вправляются, они перерастают в патологическую форму искривления позвоночника. Это чревато следующими проблемами:
- Постоянная боль в спине;
- Ухудшение внешнего вида человека;
- Нарастание дуги искривления;
- Перераспределение нагрузок на позвонки;
- Нарушение местного кровоснабжения;
- Защемление нервных волокон, и т.д.
В результате возросших нагрузок, позвонки начинают испытывать излишнее давление. Вследствие искривления, они притираются друг к другу и постепенно истираются. Это приводит к еще большему смещению позвонков, а также к появлению у них клиновидной формы, что и называется кифозом.
Важным фактором в развитии заболевания является ослабление мышц спины. Именно они ответственны за правильное положение позвоночника, однако, не имея регулярной тренировки (в силу низкой физической активности), они перестают справляться со своими задачами.
Корсет представляет собой поддерживающую и корректирующую конструкцию, которая плотно обхватывает грудной отдел позвоночника. Благодаря шнуровке или ремённому креплению, изделие обеспечивает плотную фиксацию позвоночного столба.
Это позволяет решить множество задач, связанных с лечением кифоза:
- Выправление искривления.
- Вправление сместившихся позвонков.
- Снятие нагрузки с грудного отдела позвоночника.
- Увеличение расстояния между позвонками (что исключает их трение и высвобождает защемлённые нервные окончания).
- Перераспределение нагрузок на корсет и другие отделы позвоночника.
- Разгрузка мышечной системы спины.
- Улучшение местного кровоснабжения (за счет прогрева и компрессии).
Благодаря указанному действию корсет позволяет оперативно снять болевые ощущения в области спины, а также его ношение способствует скорейшему возвращению позвоночника в норму. В случае запущенной патологии у взрослого человека, ношение корсета не позволит полностью избавиться от болезни, но значительно снизит её выраженность и уберёт неприятные симптомы. Если же речь идёт о ребёнке, то современные ортопедические средства в сочетании с физическими упражнениями позволяют полностью преодолеть кифоз и его последствия.
В ряде случаев ношение корсета крайне рекомендуется:
- Развитая дуга искривления;
- Заметный прогресс патологии;
- Постоянные боли;
- Прощупывается формирование клиновидных выступов на позвонках;
- Специфика деятельности человека вынуждает его длительное время находиться в одной позе.
Плотные поддерживающие изделия не могут применяться в следующих случаях:
- Серьёзные травмы позвоночника, требующие срочного вмешательства.
- Повреждения на коже, в том числе – вызванные дерматологическими заболеваниями.
- Некоторые заболевания сердечнососудистой системы.
- Индивидуальная реакция на материалы изделия (впрочем, в этом случае можно подобрать другую модель корсета).
Чтобы правильно выбрать модель корсета необходимо оценить множество различных факторов. Большинство из них предполагает наличие профессиональных знаний, а потому этот вопрос стоит оставить врачу. Как минимум, необходимо изучить:
- Характер заболевания и его запущенность.
- Наличие осложняющих факторов (клиновидные выступы на позвонках).
- Телосложение пациента.
- Общее состояние здоровья.
- Особенности повседневной деятельности.
Различные модели могут иметь различную степень жёсткости. Зависимость такова: чем запущеннее заболевание, тем более жёсткий корсет необходим.
Некоторые варианты могут охватывать не только грудной отдел позвоночника, но и шейный или поясничный. Они используются в тех случаях, когда патология распространяется на несколько отделов.
Пристальное внимание необходимо уделить вопросу соответствия размеров. Корсет будет надлежащим образом выполнять свои функции, если он обеспечивает достаточно плотный обхват корпуса, но не оказывает чрезмерного давления. К счастью, многие современные модели имеют возможность регулировки степени компрессии, но работает она в ограниченных пределах.
Надевается корсет в стоячем положении. Перед этим следует максимально выровнять спину, расправить плечи и слегка приподнять голову.
Большинство моделей имеют спереди основной фиксатор, который защёлкивается в районе груди. С помощью дополнительных ремней можно откорректировать положение корсета. Надевая изделие, нужно проследить, чтобы имеющиеся ребра жёсткости не оказывали избыточного давления на кожу и мягкие ткани.
Первый раз надевать корсет целесообразно в присутствии врача. Он сможет оценить правильность подбора модели и поможет отрегулировать изделие, учитывая сообщения пациента о наличии (или отсутствии) дискомфорта.
Продолжительность непрерывного ношения корсета может быть различной и устанавливается врачом. Поначалу, изделие следует носить не более получаса в день. Это поможет привыкнуть к модели и подготовить позвоночник.
Общий срок ношения устанавливается на основе данных об эффективности лечения. Обратите внимание, что прекращать использование корсета стоит постепенно. Так как мышцы спины отвыкают от нагрузки, их нужно возвращать к полноценной активности последовательно, ежедневно сокращая время ношения корсета. При этом рекомендуется активизировать упражнения на развитие мышц спины.
Ознакомьтесь с моделями, которые мы собрали в данном разделе. Здесь мы собрали лучшие ортопедические изделия, ориентированные на лечение и устранение симптомов кифоза. В нашем магазине вы легко подберёте нужную вам модель с учетом специфики заболевания и конкретного пациента.
Кифосколиоз грудного отдела позвоночника является ортопедическим заболеванием, при котором наблюдается изгиб и увеличение позвоночного столба в области груди. Заболевание может быть врожденным или приобретенным. Правильно сформированный позвоночник имеет четыре небольших физиологических изгиба, что позволяет сохранять его гибкость во время движений, а если угол изгиба спины приближается к 45 градусам, данное состояние может свидетельствовать о развитии патологии.
Причины и последствия кифосколиоза
Кифосколиоз позвоночника часто встречается среди школьников по причине длительного напряжения спины, вследствие сидения за партой с неправильной осанкой и ношением тяжелых рюкзаков. Причиной проблем со спиной у подростков нередко становится высокий рост, в результате чего многие из них сутулятся.

Другими, провоцирующими болезнь, факторами считаются:
- лишний вес;
- чрезмерные физические нагрузки;
- травмы;
- врожденная патология;
- полиомиелит;
- воспаления в костных тканях;
- остеохондроз и другие.
Кифосколиоз, выявленный на ранней стадии, легче поддается лечению. Запущенная форма патологии отрицательным образом сказывается на функционировании некоторых внутренних органов: снижается объем легких, в плазме уменьшается количество кислорода, вследствие чего нарушается работа сердца.
В качестве осложнения после кифосколиоза у больных часто развивается остеохондроз, протрузии дисков, миозиты, межпозвоночные грыжи, артрозы позвоночных суставов. Есть вероятность того, что вследствие деформации позвоночника может быть сдавлен спинной мозг, в таком случае пациенту может грозить нарушение чувствительности и ограничение подвижности.
Стадии развития и симптомы
В ряде случаев причину развития болезни установить сложно, в таком случае врачи ставят диагноз идиопатический кифосколиоз. Различают четыре стадии заболевания:
- при 1 степени кифосколиоза позвоночник имеет незначительное искривление, чаще в правую сторону, наблюдается небольшое скручивание спины;
- с наступлением 2 стадии внешние изменения становятся ярко выраженными;
- на 3 стадии развивается реберный горб, грудная клетка деформируется;
- на последней, 4 стадии, происходит сильное искривление грудной клетки, позвоночного столба, тазовых костей, образовывается передний и задний горб.
Кроме внешних проявлений, кифоз дает о себе знать следующими симптомами:
- болью в подлопаточной области;
- сильной отдышкой после незначительной физической активности;
- низкой работоспособностью;
- онемением и судорогами;
- запорами;
- изжогами;
- головокружением;
- недержанием мочи;
- сбоями в работе сердца.
В случае с врожденной болезнью, патологию у ребенка можно заметить примерно в 6 месяцев от рождения и изначально только в вертикальном положении. При отсутствии лечения кифосколиотическая деформация увеличивается.
Диагностика и лечение кифосколиоза
Заболевание выявляют при внешнем осмотре хирургом, ортопедом, невропатологом. Пациента направляют на сдачу анализов крови, мочи и на проведении рентгенографии; дополнительно могут назначить МРТ и КТ позвоночника.

Для лечения искривления позвоночника на ранних стадиях назначается консервативная терапия, которая включает:
- использование нестероидных, противовоспалительных препаратов (Найз, Диклофенак, Ибупрофен, Мовализ, Кетонал и др.);
- электрофорез с новокаином;
- лечебный массаж;
- использование корригирующего корсета;
- иглоукалывание.
Если наряду с искривлением спины произошли нарушения работы внутренних органов, то больного отправляют на осмотр к специалистам других областей, это может быть: кардиолог, пульмонолог, уролог и гастроэнтеролог.
Чаще эффективность консервативного лечения наблюдается в детском возрасте (но не позднее 3 степени кифосколиоза), однако, если устранить искривления 2 стадии не удается, болезнь требует серьезного и длительного лечения, в том числе оперативного, которое включает в себя 2 вида:
- костнопластическая операция – исправляет искривление посредством иссечения патологических образований с последующим обездвиживанием позвоночника;
- использование эндокорректоров – позволяет закрепить позвоночный столб в правильном положении при помощи специально изготовленных конструкций.
Послеоперационный период включает ношение пациентом гипсового корсета, который ограничивает подвижность спины; период его ношения определяется врачом, обычно он не может быть менее 1 месяца.

Профилактика кифосколиоза
Лучше всего профилактические меры начать принимать в детском возрасте, пока мышцы спины не окрепли, что снижает риск развития кифосколиоза в будущем. Рекомендации ортопедов заключаются в следующем:
- питаться сбалансировано;
- контролировать вес;
- вести активный образ жизни- для спины достаточно эффективным и менее утомительным считается плавание;
- спать на жестком матрасе;
- носить специальные корсеты;
- выбирать удобный ранец для школы с широкими лямками;
- регулярно появляться на осмотре у ортопеда;
- следить за осанкой.
Кроме прочего, в лечении и профилактике кифосколиоза позвоночника показана специальная физкультура, которая улучшает кровообращение в мышцах спины и благоприятно влияет на общее состояние организма человека.
Врачом может быть назначена лечебная гимнастика при 1 и 2 степени болезни. При подборе упражнений учитывается возраст человека, физическое и психологическое состояние, а также причины искривления спины. Упражнения при кифосколиозе могут быть следующими:
- В горизонтальном положении медленно поднимается вверх одна нога, вытянутая под прямым углом она должна быть медленно согнута в колене и подтянута к туловищу, противоположная нога не должна сгибаться. Повторить действие по 10–12 раз на каждую сторону.
- Следующее упражнение выполняется в таком же положении, при этом поднятая под прямым углом конечность, не сгибаясь, медленно опускается к полу.
- Действие подразумевает поочередные махи ногами, стоя на полу, вверх под углом не более 45 градусов.

Не стоит ждать быстрого эффекта от гимнастики, для достижения результата нужно проявлять терпение и соблюдать регулярность занятий. Чтобы не навредить мышцам спины при кифосколиозе нужно соблюдать некоторые рекомендации при физической активности:
- не поднимать тяжести (женщинам больше 3 кг, мужчинам до 5 кг);
- принимать перед упражнениями теплую ванну и делать массаж;
- не выполнять тренировки больше 30 минут;
- следить за самочувствием, в случае ухудшения состояния прекратить занятия;
- при необходимости надевать поддерживающий корсет.
Противопоказаниями к ЛФК могут стать:
- воспалительный процесс в организме;
- температура;
- высокое давление;
- не свертываемость крови.
Также следует отказаться от лечебной гимнастики при кифосколиозе позвоночника в те дни, когда физическое или психологическое состояние не располагает к занятиям спортом, в остальном для скорейшего выздоровления важна регулярность тренировок.
Мы все знаем, что такое боль и дискомфорт. Артрозы, артриты, остеохондроз и боли в спине серьезно портят жизнь, ограничивая в обычных действиях - невозможно поднять руку, ступить на ногу, подняться с постели.
Особенно сильно эти проблемы начинают проявлять себя после 45 лет. Когда один на один перед физической немощью, наступает паника и адски неприятно. Но этого не нужно бояться - нужно действовать! Каким средством нужно пользоваться и почему - рассказывает ведущий врач-ортопед Сергей Бубновский.
Кифосколиоз представляет собой заболевание, при котором наблюдается искривление позвоночного столба одновременно и в сагиттальной, и в фронтальной плоскости. Проще говоря, это комплексное заболевание, включающее кифоз и сколиоз позвоночника.
Заболевание может локализоваться в поясничном, грудном и шейном (если точнее, то в шейно-грудном) отделах позвоночника. При отсутствии или не результативности лечения патология нередко приводит к инвалидности.
1 Описание заболевания
В данном случае имеется ввиду, что больной страдает двойным заболеванием, а именно сколиозом (боковое искривление позвоночника) и патологическим кифозом (чрезмерное выгибание позвоночника назад на уровне груди).

Кифосколиоз у ребенка
Обычно при кифосколиозе имеется одна сколиотическая дуга, но в тяжелых случаях их может быть две (S-образный сколиоз) и даже три (Z-образный сколиоз). Соответственно сам сколиоз может быть правосторонним (дуга направлена вправо) и левосторонним (дуга направлено влево).
Заболевание значительно опаснее классической сколиотической болезни или обособленного патологического кифоза. Но можно ли вылечить кифосколиоз? Если болезнь удалось локализовать на 1-2 степени — да.
На 3-4 степени прогноз значительно хуже, в большинстве случаев требуется операция по имплантации металлоконструкций (поддерживающих штифтов) непосредственно в позвоночник. Но и после операции вероятность полного излечения крайне мала.
В общих чертах кифосколиоз делится на врожденный и приобретенный. Причины врожденного заболевания нередко попросту не удается выявить, в остальных же случаях говорят о дефектах и аномалиях формирования позвоночного столба во внутриутробном развитии плода.
Кроме того, врожденная форма кифосколиоза может быть связанна с наследственной предрасположенностью, причем нередки ситуации, когда болезнь поражала ребенка, в родословной которого подобных болезней не фиксировалось.

Кифосколиоз четвертой стадии
Также кифосколиоз делится на степени, а именно:
- Первая степень: угол патологического кифоза составляет 45-55 градусов, сколиотическая дуга имеет минимальное боковое смещение. Ротация позвонков по вертикальной оси также выражена минимально. Прогноз лечения крайне благоприятный.
- Вторая степень: угол патологического кифоза составляет 55-64 градусов, сколиотическая дуга искривлена настолько, что дефект видно невооруженным глазом. Ротация позвонков существенно увеличена. Прогноз условно благоприятный.
- Третья степень: угол патологического кифоза составляет 65-75 градусов, у больного отчетливо видно позвоночный горб и боковое искривление. На этой стадии болезнь существенно уродует тело пациента. Прогноз условно неблагоприятный.
- Четвертая степень: угол патологического кифоза превышает 75 градусов. У больного отмечается выраженный горб, тяжелые деформации грудины, сильное боковое искривление, в патологический процесс вовлекаются внутренние органы грудной клетки и/или брюшной полости. Прогноз неблагоприятный.
В большинстве случаев наблюдаются врожденные формы кифосколиоза, манифестация которых в среднем происходит в восьмилетнем возрасте ребенка. Первое время (иногда это годы) болезнь практически никак себя не проявляет: заметить ее можно лишь с помощью визуализирующей диагностики.
Позже присоединяются типичные для сколиоза симптомы: асимметрия туловища, нарушения осанки, шаткость походки. Позже родители замечают излишнее выгибание в грудном отделе спины у ребенка, принимая это за все тот же сколиоз (что является серьезной ошибкой).

Кифосколиоз на МРТ
Может показаться, что развитие данной болезни в детском возрасте сродни катастрофе. На деле же у детей лечить кифосколиоз значительно проще, чем у взрослых больных. Все дело в неокончательно сформированном позвоночнике детей, который пластичен и легко поддается коррекции.
В группах риска по приобретенном кифосколиозу находятся люди, работа которых сопряжена с чрезмерными физическими нагрузками. В противоположность этой группе выступает группа, в которую включены малоподвижные слои населения.
Профессиональные спортсмены, особенно занимающиеся единоборствами (из-за травматизации спины), также нередко страдают кифосколиозом, однако развивается у них он уже во второй половине жизни (в большинстве случаев).
Эффективных мер профилактики кифосколиоза не существует. Болезнь непредсказуема и нередко развивается у вполне здоровых людей, придерживающихся здорового образа жизни и не допускающих травм позвоночного столба.
к меню ↑
Если говорить конкретно о врожденном кифосколиозе, то в большинстве случаев он возникает из-за внутриутробных аномалий и дефектов формирования позвоночного столба. Замечено, что примерно в 25% случаев эти дефекты сочетаются с различными пороками формирования мочеполовой системы.
В редких случаях ребенок может родиться уже с третьей или даже четвертой стадией кифосколиоза. В большинстве случаев виной такого внутриутробного осложнения является прием наркотиков и алкогольной продукции беременной матерью.

Виды кифосколиоза позвоночника
Приобретенных причин кифосколиоза несколько больше, к ним относят:
- недостаточность соединительной ткани;
- злокачественные или доброкачественные новообразования позвоночного столба;
- дегенеративно-дистрофические патологии позвоночника (остеохондроз, остеохондропатия, спондилез);
- различные травмы позвоночника (например, в результате ДТП);
- заболевание Шейермана-Мау;
- гиподинамия и общая детренированность организма (как правило, вследствие малоподвижного образа жизни);
- снижение мышечного тонуса из-за миопатии или миодистрофии;
- последствия перенесенных инфекционных заболеваний (чаще всего виной сифилис, туберкулез костей или полиомиелит);
- аутоиммунные процессы (как системные, так и локальные) — ревматоидный артрит, болезнь Бехтерева;
- медленный рост мышечной ткани относительно роста костного аппарата (болезнь наблюдается только у детей);
- чрезмерные физические нагрузки, избыточная масса тела (ожирение 2-3 стадии).
к меню ↑
Традиционно практически все заболевания опорно-двигательной системы на первых порах диагностируются с помощью классической рентгенографии. Это же применительно и к кифосколиозу, который при первичном обращении больного исследуют с помощью все той же рентгенографии.
Но возможностей у классического рентгена не так много, поэтому после первичной диагностики проводят вторичную, но уже с помощью магнитно-резонансной (МРТ) или компьютерной (КТ) томографии. Предпочтение за последней, так как она специализируется на исследование костных структур (МРТ больше подходит для изучения мягких тканей).

Первичная диагностика кифосколиоза
Клинические признаки кифосколиоза напрямую зависят от стадии заболевания. На первых этапах они могут отсутствовать вовсе, но затем появляются внезапно и весьма быстро прогрессируют. В целом симптомы кифосколиоза могут быть следующими:
- Патологические изменения осанки, появление позвоночного горба.
- Боли различной интенсивности в различных участках спины, но преимущественно в грудном отделе (в том числе боли локализуются в грудной клетке, что называется межреберной невралгией).
- Парестезии в верхних или, реже, нижних конечностях, слабость в них.
- Усиление болевых ощущений при попытке наклона туловища или совершения физических упражнений, предполагающих осевую нагрузку на позвоночник.
- При поражении внутренних органов возможно появление одышки (даже в состоянии покоя), недержания кала или мочи, синусовой тахикардии и экстрасистолии.
- Появление деформации грудной клетки и/или поясницы, разное положение плеч и лопаток (одна лопатка выпирает больше, чем вторая).
2 Методы лечения

Ортопедический корсет для лечения кифосколиоза
Лечение кифосколиоза на поздних стадиях проводится исключительно с помощью оперативного вмешательства. Весьма успешно удается выпрямить и стабилизировать положение позвоночника, но плата за это высока – частичная или полная утрата подвижности позвоночника.
Лечить кифосколиоз на первой и второй стадии значительно проще. Здесь в большинстве случаев можно ограничиться консервативной терапией, которая подразумевает применение следующих лечебных методик:
- выполнение физических упражнений из комплекса лечебно-профилактической физкультуры (ЛФК);
- банальная ежедневная самостоятельная гимнастка (зарядка), проводимая в течение 10-15 минут после пробуждения;
- классический и, если это допускается лечащими врачами, мануальный массаж грудопоясничной области;
- выполнение упражнений из йоги для спины (под запретом любые упражнения, подразумевающие ротационную и осевую нагрузку на позвоночный столб!);
- при наличии болей или воспалительных процессов назначается прием противовоспалительных нестероидных медикаментов (НПВС);
- ношение ортопедических поддерживающих позвоночный столб корсетов и бандажей (обычно носить его нужно не менее полугода).
Читайте также:


