Компрессия в лечении при остеохондрозе






Основным симптомом компрессионного синдрома выступает неврологическая боль. Нужно проводить тщательное обследование, чтобы убедиться в существовании болезни. Очень часто патологию путают с псевдокорешковым синдромом, то есть с яркой выраженной болью в области мышц. Только опытные врачи смогут отличить заболевания друг от друга. Давайте вместе разберемся, что это такое - компрессионный синдром, причины и симптомы недуга, какой врач лечит патологию.
Компрессионный синдром - это болезнь позвоночника, обусловленная сдавливанием нервного корешка. Спинномозговой нерв содержит волокна, отвечающие за чувствительную и двигательную функции. Давление на нерв приводит к рефлекторной нестабильности. Человек начинает ощущать покалывание, мурашки, онемение, жжение, сильную боль. Мышцы ослабевают и теряют тонус, что приводит к утрате рефлексов.
Болевые ощущения охватывают всю зону иннервации спинномозгового нерва. Патология требует срочного лечения. В зависимости от объекта сдавливания, может понадобиться оперативное вмешательство. О самолечении не может быть и речи. Болезнь в определенный момент может привести к параличу нижних конечностей.
Компрессионный синдром классифицируют по степени повреждения - шейный, грудной, поясничный. По характеру поражения, патология бывает:
- дискогенная - появление болезни обусловлено давлением на нерв межпозвоночной грыжи;
- вертеброгенная - характеризуется защемлением нерва в стенозированных фораминальных отверстиях;
- смешанная - нерв сдавливается за счет деформированных позвонков и остеофитов на телах сегментов.
Компрессионный синдром возникает не просто так. Как правило, патология сочетается с другими заболеваниями опорно-двигательного аппарата.
По мнению большинства людей компрессионный синдром является следствием межпозвоночной грыжи, остеохондроза, протрузии дисков. Но патология не является ключевым признаком этих заболеваний. Компрессионный синдром свидетельствует о том, что на спинномозговой нерв оказывает давление некий фактор, определить который подлежит квалифицированным медикам.
Компрессионный синдром является основным признаком поражения спинномозгового нерва, причинами которого являются:
- корешково-сосудистый синдром;
- ишемическая радикулопатия;
- спинальный инсульт;
- большой осколок позвонка при переломе;
- опухоль (доброкачественная или злокачественная);
- киста позвоночника;
- остеохондроз;
- межпозвоночная грыжа;
- врожденная деформация позвонков;
- протрузии диска;
- травмирование позвоночника.
Вполне безобидные причины, такие как лишний вес и смещение центра тяжести в результате хождения на каблуках, могут стать факторами сдавливания нервного корешка.
Чтобы отличить компрессионный синдром от миофасциального синдрома (болевые ощущения в мышцах), то есть псевдокорешкового синдрома, нужно проводить тщательную инструментальную диагностику. Ощущения боли практически идентичные, но есть нюансы, видимые только врачу.
Основным симптомом компрессионного синдрома являются интенсивные боли в области иннервации нерва в сопровождение признаков:
- нарушение чувствительности (онемение, мурашки, иголки);
- слабость и потеря тонуса мышц;
- частичная или полная утрата рефлексов.
Все эти признаки характерны для зоны, где произошло сдавливание определенного спинномозгового нерва.
Таким образом, при псевдокорешковом синдроме наблюдается спазмирование мышц, а при компрессионном - мышечная слабость с потерей отдельных рефлексов. Если сравнивать патологию с ощущением, что вы отсидели или отлежали ногу, то симптоматика компрессионного синдрома та же, только намного сильнее. И чтобы устранить признаки болезни, нужно срочно обратиться за помощью.
Компрессионный синдром лечит невролог. Позже могут подключиться нейрохирург и мануальный терапевт. Врач выслушает жалобы пациента и назначит инструментальные методы обследования. Опытный доктор без труда определит патологию, но нужно знать причину заболевания, чтобы правильно назначить лечение. Кроме этого, разрабатывается индивидуальная программа реабилитации здоровья. В учет берут возраст и персональные особенности пациента.
Диагностика компрессионного синдрома предусматривает проведение магнитно-резонансной томографии. Сканирование позволяет с высокой точностью поставить диагноз. Врач определяет место защемления нерва, причину патологии, общее состояние позвоночника, сопутствующие заболевания. С помощью МРТ решается вопрос об оперативном вмешательстве, если это необходимо. К тому же, томография проводится неограниченное количество раз с целью контроля терапии и выздоровления.
Лечение компрессионного синдрома зависит, в первую очередь, от причины патологии. Если заболевание связано с нарушением кровообращения, то вас продолжит лечить невролог. Назначаются нестероидные средства и паравертебральными блокады с целью устранения болевого синдрома. Кроме этого, применяют стимуляторы кровообращения и сосудорасширяющие препараты.
Если причина защемления нерва - опухоль, перелом или киста, то здесь не обойтись без хирургического вмешательства. Лечить вас будет нейрохирург. Вот почему важно подобрать хорошую клинику и лечащего врача, чтобы избавиться от патологии.
Если сдавливание нерва происходит по причине межпозвоночной грыжи или остеохондроза, то вас скорее всего передадут в руки мануального терапевта. Действия врача связаны с оздоровлением опорно-двигательной системы. Альтернативным вариантом выступает остеопатия. Доктор, используя собственные техники, воздействует на организм человека.
Методы лечения будут отличаться в каждом конкретном случае.
Результативность терапии будет зависеть от степени развития болезни, возраста пациента и отношения к болезни. Потребуется определенное время, чтобы справиться с патологией. Восстановительный период лучше проходить под наблюдением лечащего врача. Вам назначат физиолечение, в частности ударно-волновую терапию, УВЧ-терапию, электрофорез.
Иглорефлексотерапия имеет немаловажное значение. При корешковом синдроме наблюдается нарушение рефлекторной деятельности. Врач оказывает воздействие на акупунктурные точки с помощью специальных игл. Это направление приветствуется российской медициной, применяется для снятия болей и улучшения общего самочувствия.
Лечебная физкультура - для больного разрабатывается комплекс упражнений, которые он делает до окончания реабилитационного периода.
После выздоровления какое-то время нельзя поднимать тяжести, больше отдыхать, вести здоровый образ жизни. Компрессионный синдром - это очень болезненная патология. Чтобы избежать заболевания в будущем, берегите себя и почаще ходите на плановый прием.
В современных условиях от остеохондроза нередко страдают и молодые люди. Виной тому малоподвижный образ жизни, ведь даже свободное время мы часто проводим за компьютером — конечно же, сидя. Остеохондроз может доставить массу неприятных ощущений и заметно снизить качество жизни. К счастью, болезнь поддается симптоматическому лечению: сегодня для этого существует множество терапевтических решений.




Симптомы и причины остеохондроза
Остеохондроз — это дегенеративное поражение межпозвоночных дисков и прилегающей костной ткани. Он бывает шейным, грудным и поясничным — все зависит от участка позвоночника, в котором начались патологические изменения. При остеохондрозе страдает в первую очередь межпозвоночный диск. Из-за нарушения обменных процессов он деформируется и теряет упругость, а это приводит к тому, что уменьшается расстояние между позвонками и защемляются нервы, отходящие от спинного мозга. Результат — сильная боль, ограничение подвижности, быстрая утомляемость, изменение осанки, которое приводит к еще большему ухудшению ситуации.
Основная причина развития остеохондроза — несбалансированная и чрезмерная нагрузка на позвоночник, которая возникает, например, при наличии лишнего веса, при сидячей работе, иной необходимости подолгу находиться в неудобном положении. Остеохондроз может быть вызван плоскостопием или ежедневным ношением обуви на слишком высоком каблуке, сном на неудобном матрасе, а также слабостью мышечного корсета. Беременные женщины также находятся в группе риска.
Однако не всегда остеохондроз — результат прямой нагрузки на позвонки. Нередко это заболевание бывает вызвано нарушением обменных процессов, хронической интоксикацией, гормональными и аутоиммунными заболеваниями, дефицитом некоторых витаминов (в частности, D, C и витаминов группы В), травмами и, наконец, возрастными изменениями.
Симптомы остеохондроза во многом зависят от локализации источника заболевания. При остеохондрозе шейного отдела позвоночника болезнь начинается с боли в шее и руках, головных болей и онемения пальцев. При остеохондрозе грудного отдела характерны следующие проявления: острая боль в спине, покалывание в груди, затрудненный вдох. Остеохондроз поясничного отдела сопровождается болью в нижней части спины и ногах, онемением ступней, наблюдаются также расстройства мочеполовой сферы — нарушения мочеиспускания, половая дисфункция у мужчин, неполадки в работе яичников у женщин.
С точки зрения традиционной китайской медицины, перечень проявлений заболевания дополняется следующими симптомами:
- боль, отдающая в ягодицы или ноги;
- тяжесть мышц и их скованность;
- ощущение холода в спине;
- ночное потоотделение;
- жар в ладонях и ступнях;
- шум в ушах;
- боль внизу живота;
- холод в конечностях и нехватка энергии;
- острая боль, локализующаяся в каком-либо одном месте;
- повышение температуры тела;
- отечность в конечностях.
Пульс при этом может быть разным: от глубокого, нитевидного и медленного, до вибрирующего и частого. Симптомы, как и характер пульса, могут зависеть от первопричины заболевания.
Чаще всего люди замечают первые признаки остеохондроза примерно в 25 лет, но долгое время игнорируют их. Поэтому обычно к врачам обращаются пациенты в возрасте 30–35 лет, и у многих из них остеохондроз уже находится в запущенной форме.
Курс лечения остеохондроза должен делиться на несколько этапов, причем каждый из них преследует конкретные цели.
Первый шаг — устранение болевых ощущений. Возможно, вам порекомендуют носить специальный корсет, который будет поддерживать спину и шею в физиологически правильном положении. Назначаются болеутоляющие медикаменты и различные процедуры: как из арсенала физиотерапии, так и те, что относятся к традиционной медицине, например иглорефлексотерапия, которая давно признана официально и входит в Номенклатуру медицинских услуг, утвержденную Минздравом РФ.
Второй этап лечения остеохондроза — восстановление межпозвоночных дисков и профилактика дистрофических изменений. Как правило, показаны лечебная физкультура, массаж, мануальная терапия, иглорефлексотерапия, коррекция рациона, физиотерапевтические процедуры, направленные на улучшение кровообращения и нормализацию обменных процессов.
Врач-невролог может назначить болеутоляющие и противовоспалительные средства. При необходимости прибегают к блокаде новокаином или к более серьезному лечению, направленному на снятие спазма. Однако источник заболевания, оставшийся в организме, через некоторое время приводит к возвращению болезни.
При остеохондрозе грудного отдела позвоночника пациенту придется также пересмотреть свои привычки: чтобы лечение принесло желаемые результаты, необходимо дозировать нагрузки, чередуя прогулки с отдыхом, иногда желательно какое-то время ходить с тростью. Медикаментозное лечение заключается в приеме нестероидных противовоспалительных препаратов, хондропротекторов, релаксантов, витаминов группы В и глюкокортикостероидов.
Помимо классического медицинского массажа, для лечения этого вида остеохондроза применяют точечный массаж, иглорефлексотерапию, а также гирудотерапию, лечебную физкультуру и фитотерапию. Все эти процедуры могут быть проведены как в обычной поликлинике, так и в лицензированном центре восточной медицины.
Шейный остеохондроз крайне распространен, причем даже среди молодых — иногда его диагностируют даже у школьников и студентов, которые проводят слишком много времени за учебниками и компьютером. Этот тип остеохондроза опасен тем, что может привести к таким осложнениям, как ухудшение зрения или повышение внутричерепного давления, которое проявляется сильными головными болями.
Для лечения остеохондроза шейного отдела позвоночника применяют нестероидные противовоспалительные препараты, хондропротекторы и мышечные релаксанты, курс инъекций витаминов группы В.
Также может быть назначен массаж воротниковой зоны, воздействие ультразвуком и электрофорез. Крайне важно вести подвижный образ жизни, выработать правильную осанку, приучить себя делать перерывы в работе и выполнять небольшую разминку в середине рабочего дня.
Из средств традиционной (в том числе восточной) медицины при лечении этого типа остеохондроза широко используются: иглорефлексотерапия, точечный массаж и травяные сборы — фитотерапевтические средства улучшают метаболизм и работу мелких сосудов, снимают воспаления, что благотворно сказывается на состоянии здоровья в целом и опорно-двигательного аппарата в частности.
Во время лечения остеохондроза поясничного отдела позвоночника большую роль играет привычка дозировать нагрузки: не следует проводить слишком много времени на ногах и сидя, необходимо чаще отдыхать в положении лежа. Кроме того, какое-то время придется носить корсет для улучшения осанки.
Как и при шейном остеохондрозе, при поясничном назначаются нестероидные противовоспалительные препараты, хондропротекторы и мышечные релаксанты, витамины группы В, нередко — глюкокортикостероиды, ферменты, а также мази, улучшающие кровообращение и снимающие боль.
Показан массаж, воздействие лечебной грязью и электрофорез c обезболивающими препаратами, иглорефлексотерапия, прогревание, в том числе и горячими камнями — это популярная в последние годы стоунтерапия.
Особого внимания заслуживает подход к лечению различных видов остеохондроза, практикуемый в традиционной китайской медицине. С позиции тысячелетнего опыта китайских врачей, ключевой метод лечения остеохондроза — акупунктура, называемая также иглоукалыванием или иглорефлексотерапией. Первым делом доктор ТКМ определяет для каждого пациента приоритетные сверхчувствительные (акупунктурные) точки. Именно на них он воздействует тончайшими иглами. Это запускает ответную реакцию организма, способствующую восстановлению пораженных хрящей и костей и возвращению подвижности суставов.
После проведенной терапии для закрепления лечебного эффекта и поддержания организма в форме рекомендуется в будущем повторять курсы акупунктуры с определенной периодичностью, но уже с профилактической целью.
На технику постановки игл и длительность сеанса иглоукалывания влияют диагноз и состояние пациента. Как правило, сеансы акупунктуры переносятся хорошо всеми пациентами, хотя ощущения от процедуры у пациентов отличаются. Для некоторых введение иголочек проходит незаметно, у кого-то может появиться ощущение зуда, легкого давления, а кто-то и вовсе засыпает.
Нельзя сказать, что возникновение остеохондроза происходит из-за какого-то одного фактора — чаще всего причиной развития болезни становится в целом неправильный образ жизни. Поэтому и лечение должно быть комплексным. Диета с высоким содержанием витаминов, предполагающая в том числе отказ от жирной еды, алкоголя и курения, точно рассчитанные физические нагрузки в сочетании с терапевтическими и медикаментозными методами позволяют добиться лучшего результата, чем при простом приеме таблеток.
Какое именно количество сеансов будет назначено тому или иному пациенту, врач решает индивидуально, заботясь в первую очередь о достижении наибольшей эффективности лечения. В некоторых случаях достаточно одного курса из десяти сеансов, иногда его необходимо повторить для закрепления полученного результата. Мы дорожим репутацией нашей клиники и избегаем гипердиагностики и назначения лишних процедур, а работающие у нас врачи являются профессионалами высокого уровня, которые непосредственно заинтересованы в скорейшем решении проблемы обратившегося пациента.
*Лицензия на оказание медицинских услуг №ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

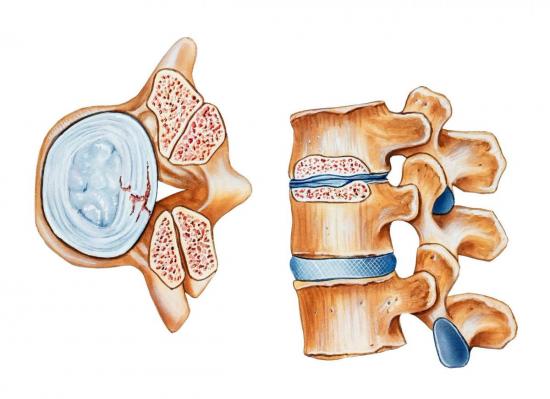
Компрессия позвонков – это патологическое состояние, при котором на костную ткань оказывается избыточное механическое и амортизационное давление. Чаще всего в молодом возрасте провоцируется протрузией (снижением высоты) межпозвоночного диска. В старшем возрасте может быть обусловлено остеомаляцией или остеопорозом. При отсутствии своевременной медицинской помощи компрессия позвонков приводит к переломам и нарушению иннервации, зачастую с параличом той или иной части тела.
Хроническая компрессия тела позвонка является осложнением длительно протекающего остеохондроза. Для понимания патологических изменений, происходящих в результате развития данного заболевания, стоит ознакомиться с анатомией и физиологией позвоночного столба.
Позвоночник человека – это:
- полое структурное образование, внутри которого располагается спинной мозг, отвечающий за иннервацию и функционирование всего тела;
- сочленение тел позвонков и межпозвоночных хрящевых дисков, соединённых между собой с помощью унковертебральных, фасеточных и дугоотросчатых суставов;
- две продольные длинные связки и множество коротких поперечных;
- несколько физиологических изгибов, обеспечивающих равномерное распределение амортизационной нагрузки.
Между телами позвонков и межпозвоночными дисками располагаются замыкательные платины. В их толще находятся многочисленные кровеносные сосуды, обеспечивающие питание как фиброзному кольцу межпозвоночного диска, так и костным трабекулам тела позвонка.
При остеохондрозе происходят следующие патологические изменения:
- на фоне нарушения диффузного питания происходит обезвоживание фиброзного кольца межпозвоночного диска;
- его поверхность при амортизационной нагрузке растрескивается и покрывается отложениями солей кальция – утрачивается способность получать жидкость при диффузном обмене с окружающими мышечными волокнами и тканями замыкательной пластинки;
- фиброзное кольцо начинает забирать жидкость из расположенного внутри него пульпозного ядра, отвечающего за распределение амортизационной нагрузки и поддержание определённой высоты межпозвоночного диска;
- диск начинает утрачивать свою форму, он выходит за пределы тела позвонка и оказывает давление на окружающие мягкие ткани, возникает болевой синдром;
- при снижении высоты межпозвоночного диска начинается процесс травматического поражения замыкательной пластинки;
- её кровеносные сосуды подвергаются склерозированию и начинается процесс вторичной ишемической реакции;
- в котные трабекулы тела позвонка перестают в полном объеме поступать питательные вещества и минералы;
- начинается процесс деминерализации костной ткани – она утрачивает свою плотность, становится хрупкой и подверженной компрессионным переломам.
Если на этом этапе не начать проводить комплексное лечение остеохондроза, то в скором времени у пациента появятся многочисленные межпозвоночные грыжи и начнет разрушаться костная ткань позвоночника. При любой, даже незначительной, травме возрастает риск компрессионного перелома тела позвонка. Эта травма в ряде случаев приводит к обездвиженности тела человека и стойкой инвалидности, требующей длительного периода реабилитации.
Если у вас присутствует остеохондроз и вы не хотите допустить хронической компрессии тела позвонка, то рекомендуем вам прямо сейчас записаться на бесплатный прием к вертебрологу или неврологу в нашей клинике мануальной терапии в Москве. Здесь ведут прием опытные специалисты. Они проведут осмотр и дадут индивидуальные рекомендации по проведению полноценного безопасного лечения. Записаться на бесплатный прием можно с помощью регистрационной формы, расположенной внизу страницы.
Причины компрессии позвонков
Основная причина компрессии позвонков описана выше – это остеохондроз, в результате длительного развития которого полностью нарушается питание костной ткани и она начинает разрушаться. Но это не единственный фактор негативного влияния. Существует еще много потенциальных причин, приводящих к подобной проблеме со здоровьем опорно-двигательного аппарата.
Рассмотрим самые распространенные причины:
- обездвиженность тела или ведение малоподвижного образа жизни при котором начинают подвергаться дистрофии и атрофии хрящевые ткан межпозвоночных дисков;
- дистрофия и снижение тонуса мышечного каркас спины, поддерживающего позвоночный столб в вертикальном положении и защищающий его частично от травматического компрессионного воздействия;
- курение и употребление алкогольных напитков на регулярной основе – влечет за собой изменение тонуса мелких кровеносных сосудов, что негативно сказывается на питании всех тканей позвоночного столба;
- искривление позвоночника и нарушение осанки с усилением или сглаживанием естественных изгибов – нарушает весь процесс распределения амортизационной и механической нагрузки на тела позвонков в процессе совершения движений телом человека;
- неправильная постановка стопы при ходьбе и беге в виде плоскостопия или косолапости;
- неправильный выбор обуви для повседневной носки и занятий спортом;
- расхождение или перекос костей таза;
- синдром короткой конечности и разрушение крупных суставов (тазобедренного, коленного или голеностопного);
- травматические поражения;
- подъем экстремальных тяжестей;
- падение с высоты или ДТП.
Очень часто компрессия тел позвонков связана с остеопорозом или остеомаляцией. Это системные патологические изменения в организме человека, которые связаны с нарушением усвоения кальция и магния. В результате эти минералы начинают вымываться из костной ткани, ослабляя её и делая подверженной травматическому нарушению целостности. Остеопороз может начинаться довольно поздно – в период после наступления климакса, в 60 – 70 лет. Также известны случаи остеопороза в молодом возрасте. Они в основном связаны с неудачной беременностью у женщин, дефицитом солнечных лучей и недостаточностью витамина D в крови человека, нарушением процесса всасывания кальция и магния в кишечнике.
Еще одна распространённая проблема, в большинстве случаев приводящая к компрессии тел позвонков – болезнь Бехтерева или англизирующий спондилит. При этом ревматоидном процессе происходит утрата позвоночным столбом гибкости. Позвонки жёстко фиксируются в одном положении и подвергаются колоссальным амортизационным и физическим нагрузкам.
Степени компрессии тел позвонков
Компрессия тел позвонков может быть острой или хронической. В первом случае на фоне травматического воздействия наступает одномоментное нарушение целостности костной ткани и появляются выраженные клинические симптомы. При хроническом процессе наблюдается проседание высоты тела позвонка. Клинические симптомы в этом случае во многом зависят от степени поражения.
Вертебрологи выделяют три степени компрессии позвонков:
- снижение высоты менее чем на 30 % - первая;
- снижение высоты от 30 до 49 % - вторая;
- снижение высоты тела позвонка более, чем на 50 % - третья.
При остеохондрозе часто наблюдается 1-2 степени компрессии тел позвонков, при которых происходит постепенное уменьшение высоты этих структурных частей позвоночного столба. Постепенно, с возрастом, происходит уменьшение роста человека. Это обусловлено именно постепенной хронической компрессией костной ткани тел позвонков. Также сокращается высота межпозвоночных дисков.
Третья степень часто диагностируется у пациентов, перенесших травматическое воздействие. Это полноценный компрессионный перелом, при котором требуется экстренная хирургическая помощь. В ходе операции врач восстанавливает целостность поврежденного позвонка.
Компрессия позвонков шейного отдела
Любая компрессия шейных позвонков – это опасное для жизни человека состояние. В большинстве случаев компрессия позвонков шейного отдела приводит к полному параличу тела за счет сдавливания структур спинного мозга. Если патология развивается на фоне остеохондроза, то стоит обратить внимание на следующие характерные клинические симптомы:
- головные боли и ощущение распирания в затылочной части головы;
- ощущение давления на глазные яблоки изнутри (говорит о повышении уровня внутричерепного давления);
- головокружение, тошноту и частые позывы на рвоту;
- часто возникающие предобморочные состояния;
- нарушение сердечного ритма за счет поражения блуждающего нерва.
Для постановки точного диагноза достаточно сделать рентгенографический снимок. На нем будет видно нарушение целостности костной структуры того или иного шейного позвонка.
Компрессия позвонков грудного отдела позвоночника
Острая компрессия грудного позвонка может быть только травматической этиологии. Наиболее часто компрессия позвонков грудного отдела возникает у лиц, попавших в ДТП с экстренным торможением. Инерция движения приводит к тому, что оказывается колоссальная нагрузка на позвоночник. Также компрессия позвонков грудного отдела позвоночника может быть следствием разрушения реберно-позвоночных суставов, развития остеохондроза и сколиоза. Но эти причины встречаются реже.
Основные клинические симптомы:
- затруднение дыхания, ощущение невозможности совершить полноценный вдох;
- сухой надрывный кашель без отделения мокроты и не приносящий облегчения;
- перебои в работе сердца, нарушение сердечного ритма;
- бледность кожных покровов и синюшность носогубного треугольника;
- выраженная слабость в верхних и нижних конечностях;
- может произойти непроизвольное мочеиспускание и опорожнение кишечника;
- острая боль в области грудного отдела позвоночника;
- невозможность самостоятельно сидеть или стоять.
Необходима экстренная хирургическая помощью самостоятельно передвигаться пострадавшему нельзя. Единственная мера оказания первой неотложной помощи до приезда бригады скорой помощи – уложить пострадавшего на ровную жёсткую поверхность на спину.
Компрессия позвонков поясничного отдела
Хроническая компрессия поясничных позвонков часто наблюдается у лиц, занятых тяжелым физическим трудом. Это грузчики, строители, маляры, сталевары, шахтеры и т.д. Эта патология может развиваться у водителей большегрузных автомобилей. Подвержены ей и лица, занимающиеся травмоопасными видами спорта, такими как вольная борьба, тяжелая атлетика, бокс и т.д.
Хроническая компрессия позвонков поясничного отдела наблюдается у людей, страдающих от остеохондроза, спондилоартроза и ретролистеза поясничных позвонков. Перелом может случиться при резком подъеме тяжести, падении на ягодичную область или при повороте туловища. В этот момент возникает острая нестерпимая боль. Буквально тут же появляется выраженная слабость в ногах. Пострадавший может даже упасть, после чего не сможет подняться на ноги. Могут произойти непроизвольная дефекация и мочеиспускание. При болевом шоке пациент может потерять сознание. Необходимо срочно вызвать бригаду скорой медицинской помощи.
Лечение компрессии тел позвонков
Начинать лечение компрессии тел позвонков стоит с оказания неотложной медицинской помощи. В зависимости от степени поражения может применяться хирургическое или консервативное лечение. Костная мозоль формируется в течение 4 – 5 недель. После этого нужно проводить реабилитацию
В ходе реабилитации устраняется потенциальная причина, которая привела к разрушению костной ткани позвонка. В нашей клинике мануальной терапии для лечения применяются следующие методы воздействия:
- массаж и остеопатия помогают восстановить процесс микроциркуляции крови и лимфатической жидкости в очаге поражения;
- лечебная гимнастика и кинезиотерапия повышают тонус мышц и позволяют человеку вновь активно пользоваться верхними и нижними конечностями;
- рефлексотерапия запускает процессы регенерации поврежденных тканей за счет использования скрытых резервов человеческого тела;
- физиотерапия улучшает обмен веществ, ускоряет процесс клеточной регенерации;
- электромиостимуляция, лазерное воздействие и многое другое позволяет ускорить процесс полного восстановления двигательной активности пациента.
Если вам требуется пройти курс реабилитации после перенесенной компрессии тела позвонка, то запишитесь на бесплатный прием к вертебрологу в нашей клинике мануальной терапии в Москве. Врач проведет осмотр, ознакомиться с медицинской документацией и расскажет про перспективы проведения лечения в вашем индивидуальном случае.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Читайте также:


