Комбилипен при защемлении в пояснице

Вы знаете, какие препараты чаще всего назначают при воспалении остеохондроза? Конечно, обезболивающие. Но неврологи очень любят одно лекарство, которое используется достаточно часто как для снятия болевого синдрома, так и для профилактики. Комбилипен при остеохондрозе – эффективнейшее средство широкого спектра действия. Вот о нем сегодня и поговорим.
Нужно ли это средство?
Прежде чем понять, насколько этот лекарственный препарат актуален при болях в шее и спине, следует разобраться в самой патологии. Вы же помните, что при остром шейном остеохондрозе нарушается питание всей позвоночной системы.
Кровоток ослабевает, а вместе с ним обнаруживается дефицит питательных веществ и кислорода. Кроме того, наросты сковывают нервные окончания. И все это приводит к болевым синдромам. Снять их можно блокадой, но неврологи часто отдают предпочтение комбилипену.
Все дело в его высокой эффективности, которая отлично показывает себя, в том числе, при остром остеохондрозе поясничного отдела. Сам препарат относится к классу поливитаминных и востребован для лечения недугов неврологического характера. Почти всегда он назначается как сопутствующее средство при комплексном лечении. И главная его задача – устранение болевого синдрома.
Как свидетельствуют отзывы тех, кто уже использовал в лечении препарат, он прекрасно справляется с болью, причем действует в отношении различных недугов, в том числе:
- при невралгии и неврите лицевого и тройничного нервов;
- полинейропатии алкогольного и диабетического типа.

Более того, комбилипен можно применять при болях, появившихся в спине, даже если характер их не определен. В любом случае вы получите долгожданное облегчение. Что уж говорить об использовании лекарства при остром грудном остеохондрозе или шейном. В этом случае его действие практически мгновенное и отличается высокой эффективностью.
В чем сила препарата
Действие комбилипена основано на использовании в составе ряд витаминов группы В. А они, как известно, обладают противовоспалительными и репаративными функциями, что очень важно для пораженных зон.
Комбилипен в лечении хронического остеохондроза показывает себя продуктивным средством, поскольку в его составе присутствуют следующие вещества:
- Тиамин или витамин В1 способствует усилению обменных процессов в нервных тканях и активизирует проведение импульса по ним.
- Пиридоксин или витамин В6 является одним из главных элементов обмена веществ (белкового, углеводного и жирового), нормализует процесс кроветворения. Без этого компонента сложно наладить работу нервных систем – периферической и центральной, а также он активизирует передачу нервного импульса.
- Цианокобаламин или витамин В12 обеспечивает качественный синтез эпителиальной и нервной тканей, участвует в белковом обмене.
- Лидокаин – мощный анестетик, расширяет сосуды, что способствует лучшему всасыванию компонентов.
И это далеко не весь перечень проблем, с которыми справляются компоненты препарата. Например, тот же тиамин известен, как продукт, предотвращающий старение, кроме того, он обеспечивает защиту от негативных явлений окружающей среды.
А витамин В6 даже снижает уровень холестерина в крови. Его также женщины используют для похудения, уверенные в том, что препарат сбалансирует жировой обмен в организме.

В составе, конечно, еще присутствуют дополнительные компоненты в виде бензилового спирта, натрия гидроксида, воды и прочих. Состав этих элементов определяется видом лекарственного средства, а оно может быть в таблетках или ампулах.
Как лучше использовать
В аптеке вы найдете два вида препарата:
- комбилипен уколы;
- таблетки.
К достоинствам первого следует отнести:
- оперативность воздействия, средство начинает действовать практически мгновенно;
- непосредственное воздействие на проблемную зону;
- не оказывает негативного воздействия на ЖКТ.
Именно поэтому неврологи часто для снятия болевого синдрома назначают комбилипен, известный как витамины группы В, в уколах. Таблетки же востребованы в случае, если болезненные ощущения не так сильны, часто их прописывают в целях профилактики в межсезонье, в преддверии обострения остеохондроза.
Какой вариант выбрать, должен решить врач. Предварительно он обязательно изучит историю болезни пациента, в беседе определит длительность недуга, выявит, есть ли противопоказания. А затем назначит лечение.
Как правильно применять
Многие интересуются о том, как часто можно лекарство колоть. Если ваша боль ярко выраженная, то препарат назначают курсом на пять дней. Ежедневная инъекция в 2 мл проводится в одно и тоже время.
Если боли не пропали, а все-таки дают о себе знать, но при этом побочных эффектов больной не испытывает, то курс инъекций продолжают еще на протяжении 2-5 дней. Более точный период определит врач.

Он должен точно знать, что болевой синдром преодолен. А это может случиться как через два дня, так и на пятые сутки. Все очень индивидуально, определяется состоянием организма пациента и характером развития остеохондроза. После того, как боли прошли, курс продолжается.
Но теперь уколы делаются раз в 2-4 дня. Колоть можно утром или вечером – большой разницы нет, но еще в течение двух или трех недель. Такая непростая схема применения комбилипена часто заставляет пациентов задавать врачу вопрос о том, сколько же можно колоть препарат.
И каждый опытный специалист отвечает, что ровно столько, сколько нужно для здоровья. Есть еще один момент, на который следует обратить особое внимание. Как правильно лекарство колоть знает только специалист.
Поэтому обязательно посещение процедурного кабинета или обращение к медсестре с большим опытом работы. Иглу следует вводить глубоко в ягодичную мышцу. Для укола используют верхнюю боковую часть.
Как пить таблетки
Другая схема действует при приеме таблеток. Если речь идет о профилактике болевых синдромов, а они, как известно, обостряются в осеннее время, то каждый день нужно пить 1-2 таблетки в течение месяца. Делают это после приема пищи, запивают исключительно теплой водой.
В твердом виде препарат могут назначать в тот момент, когда инъекции уже справились с болевым синдромом, но лечение следует продолжать. В этом случае возникает закономерный вопрос о том, сколько дней нужно принимать таблетки.
Врач может назначить один из двух вариантов:
- в течение двух недель по 1 таблетке дважды в день;
- в течение месяца по 1 таблетке в день.
Если пациенту запрещено вводить уколы, то в момент обострения сразу назначаются таблетки. Но при этом их доза увеличивается до 3 таблеток в день. Курс продолжается месяц. В отдельных случаях его можно продлить, но тогда комбилипен назначают в минимальной дозе. Как принимать состав расскажет врач.
Что лучше
Часто можно услышать о том, что лучше импортная мильгамма или российский комбилипен. И это обоснованный вопрос, поскольку составы у двух препаратов практически идентичны, как и побочные действия с противопоказаниями. Но при этом российский аналог может использоваться диабетиками, да и цена его более привлекательна, чем у импортного дженерика.

Аналоги – это следующие препараты:
- неуробекс;
- нейрорубин;
- витагамма;
- нейромультивит и др.
Я вам уже говорил, что комплекс витаминов часто назначают как элемент комплексной терапии. И самым популярным сочетанием являются уколы ксефокама и уже известного комбилипена. Первый препарат способствует снятию воспаления и в тандеме со вторым дает отличный результат.
Другой вариант лечения – мексидол и инъекции комбилипен. Он востребован при нарушениях мозгового кровообращения, общем истощении нервной системы. Инструкция к лекарственным препаратам расскажет не только о том, как правильно их принимать, но и о побочных эффектах.
Избавляемся от боли
Для него характерны следующие достоинства:
- уже в первые дни приема боль исчезает;
- воздействие оказывается на саму причину недуга;
- суставная ткань восстанавливается очень быстро.
В его составе используются компоненты, которые, дополняя друг друга, позволяют добиваться высокой эффективности воздействия на проблемное место. Одним из них является маточное молочко пчел, обитающих в горах.
Для того, чтобы избавиться от болей, нужно в больное место втирать гель 2-3 раза в сутки. Курс составляет не меньше месяца. Результат вы почувствуете сразу, но важно довести лечение до конца.
Итак, сегодня мы с вами поняли, что собой представляет комбилипен и почему его так часто назначают при лечении остеохондроза. Если ваши друзья страдают этим недугом, расскажите им о препарате, просто дайте ссылку на блог и пусть они сами решат, насколько полезна для них эта информация. Подписавшись на блог, вы сможете получать все новости первым, а затем делиться ими с друзьями. До свидания!
Уколы при защемлении нерва в пояснице назначаются для снятия болевого синдрома, уменьшения воспалительных явлений и расслабления спазмированных мышечных волокон. В зависимости от локализации поражения, стадии заболевания и характера мышечного спазма индивидуально подбирается комплекс препаратов.
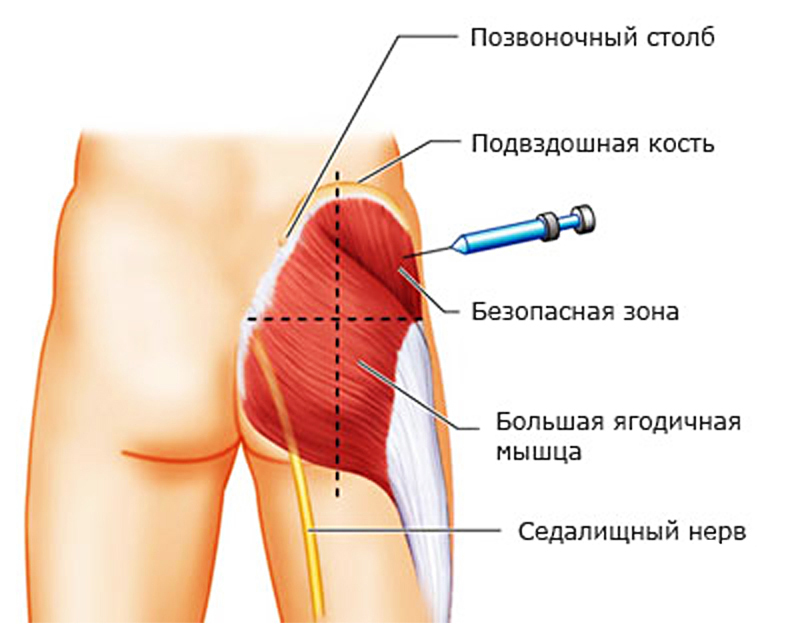
Преимущество инъекционного способа введения лекарства заключается в том, что целебные вещества действуют непосредственно на очаг воспаления и достигают его уже через 5–10 минут. При этом отсутствуют тошнота, изжога и горечь во рту, появляющиеся при приеме таблеток.
Симптомы и причины патологии
Ущемление поясничного нерва сопровождается характерной симптоматикой.

Учитывая симптомы заболевания, врач находит локализацию поражения и ставит предварительный диагноз.
К защемлению нерва приводят:
- травмы позвоночника;
- длительные физические нагрузки;
- систематические нарушения положения тела при выполнении работы;
- беременность в последнем триместре;
- регулярное нарушение режима питания, вес тела выше нормы;
- малоподвижный образ жизни.
Патологические причины защемления нервных корешков:
- остеохондроз позвоночника, приводящий к деформации или смещению позвонка;
- сдавливание корешков спинного мозга в области поясницы или участков самого нерва при нагрузках на позвоночник;
- дегенеративно-дистрофические изменения в межпозвоночном диске, приводящие к протрузии;
- непроизвольные сокращения мышц, которые появляются при воспалении;
- воспалительные заболевания позвоночника, приводящие к отекам тканей;
- опухоли позвоночника.

Список инъекционных препаратов

- Часто назначают препараты, содержащие витамины группы В, так как они обеспечивают работу сердечно-сосудистой и нервной систем, позитивно влияют на обмен веществ Это, например, Мильгамма, которая состоит из тиамина гидрохлорида (В1), пиридоксина гидрохлорид (В6), цианокобаламин (В12) и лидокаина гидрохлорид (В6).
- Для уменьшения боли применяют препараты Кетанов, Анальгин.
- Тройчатка. Содержит димедрол, анальгин, папаверин. Анальгин дает хороший обезболивающий эффект. Димедрол оказывает седативное воздействие. Папаверин используется как спазмолитическое средство.
- Если боли длительное время не проходят, пациенту назначают инъекции новокаина в поясницу с последующим растяжением мышц.
- Для лечения воспаления используют селективные и неселективные НПВС. Распространены такие неселективные НПВС: Диклофенак (Вольтарен, Ортофен), Мовалис (Мелоксикам), Кетопрофен. Побочным эффектом неселективных НПВС является их негативное воздействие на слизистую оболочку ЖКТ. Поэтому пациентам с болезнями печени, язвой желудка, склонностью к кровотечениям ЖКТ они противопоказаны. Запрещается также использовать их беременным женщинам и кормящим мамам.
Селективные НПВС (Нимесулид) действуют на ЖКТ более мягко, поэтому их можно использовать длительно. - При подозрении на возможные осложнения со стороны ЖКТ рекомендуют в комплексе с нестероидными противовоспалительными препаратами колоть ингибиторы протонной помпы (Рабепразол, Омепразол).
- При кардиоваскулярных осложнениях применяют инъекции с Парацетамолом, Нимесулидом.
- При наличии комплекса кардиологических и гастроэнтерологических заболеваний назначают Омепразол, Нимесулид с Аспирином.
- Кортикостероидные препараты (Преднизолон) назначаются в особых случаях. Они обладают мощным противовоспалительным действием, но имеют много побочных эффектов. Поэтому их принимают только под наблюдением врача.
- Миорелаксанты помогают снять мышечный спазм, рекомендуются в комплексе с НПВС.
- Для устранения остаточных явлений после блокады нервно-мышечной передачи миорелаксантами назначают Прозерин.
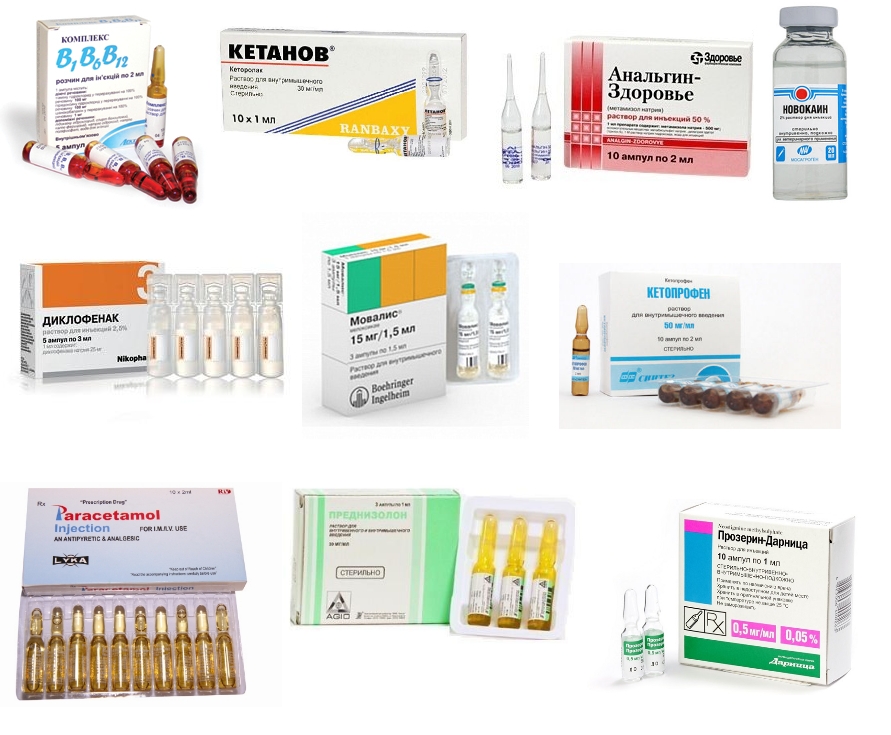
При непереносимости новокаина пациенту вводят блокады на основе лидокаина или его аналогов.
Особые указания
При терапии инъекциями следует строго придерживаться правил:

- Препарат, его дозировку и длительность курса лечения должен назначать врач после предварительного обследования.
- Делать уколы может только опытная медицинская сестра или доктор.
- Лекарственные средства должны соответствовать срокам и условиям хранения.
- Необходимо внимательно изучать название препарата на ампуле и на упаковке.
- Четко соблюдать инструкцию по приготовлению лекарственного раствора.
- Кожные покровы перед началом манипуляции нужно обработать спиртом.
- После введения иглы следует проверить, не поврежден ли какой-либо кровеносный сосуд.
- Вводить раствор медленно.
При соблюдении этих норм инъекция будет безболезненной, а риск осложнений минимальный.
Сильная боль при поражении поясничного отдела позвоночника и воспалительный процесс могут приводить к значительному ухудшению качества жизни. Длительное сдавление крупного седалищного нерва (ишиас) сопровождается онемением, невыносимой болью, хромотой и нарушением функции органов малого таза. Работоспособность пациента от поражения нервных окончаний снижается, нарушается сон и работа нервной системы. Когда не помогают препараты в таблетках для внутреннего применения, врачи рекомендуют уколы при защемлении седалищного нерва.
Уколы при защемлении
Препараты для внутривенного или внутримышечного введения назначает только врач. Задача лекарственных средств — быстро и эффективно купировать симптомы заболевания. Врачи назначают пациентам НПВП последнего поколения, блокады с новокаином и лидокаином, анальгетики (в том числе наркотические), релаксанты от спазма мышц.
В тяжелых случаях воспаление нерва купируют глюкокортикоидами (гормонами).
Лечение уколами длится до тех пор, пока не пройдет острое состояние, а потом пациента переводят на капсулы и таблетки. На фоне консервативной терапии назначают витамины, которые сначала вводят парентерально.

Преимущества и недостатки уколов для лечения защемления седалищного нерва
Инъекционные формы препаратов при защемлении седалищного нерва имеют свои преимущества:
- быстрое действие (начинается почти сразу после инъекции);
- быстрое всасывание независимо от приема пищи и состояния органов ЖКТ;
- поступление активного вещества в полном объеме в кровь;
- лечение можно проводить при непереносимости вкуса или запаха препаратов.
Недостатки парентеральной терапии:
- высокая вероятность инфицирования;
- возможность развития эмболии, повреждения нерва или сосуда;
- появление местной реакции.
Краснота, болезненность, отек, локальное повышение температуры, высыпания появляются у людей с индивидуальной непереносимостью компонентов лекарства. Иногда побочные реакции — это следствие неправильной техники введения инъекционного средства.
Виды препаратов для инъекций
Выбор в пользу инъекционных форм препаратов невролог делает, когда надо купировать боль от внезапного ущемления седалищного нерва, а также в случае сильной боли, плохо устраняющейся таблетками. Основные виды лекарственных средств для лечения патологии делятся на несколько групп. В тяжелых случаях используется капельница. Инфузионным путем в кровоток больного поступают активные вещества (обезболивающие, витамины, миорелаксанты) и сразу же начинают действовать.
Нестероидные противовоспалительные препараты (НПВС) — средства номер один при остеохондрозе и его осложнениях. Они помогают устранить почти все симптомы ущемления нерва, снимают воспалительный процесс, боль и отек.

Наиболее часто для лечения используют Мовалис или Вольтарен. Эти средства относят к новому поколению НПВС, они обладают минимальными побочными эффектами. Признаки защемления с помощью Мовалиса купируются через 1-2 часа после введения. Курс лечения составляет от 7 до 10 дней, потом пациент переходит на таблетки. При непереносимости Мовалиса, других НПВС используют обезболивающие — Анальгин или Баралгин.
Если снять воспаление защемленного нерва невозможно нестероидными средствами, специалист назначает короткий курс кортикостероидов. Типичным представителем этой группы лекарств является Дипроспан с активным веществом бетаметазоном.
Уколы позволяют быстро устранить отечность вокруг нерва и убрать защемление.
Лечение проводят недолго, так как гормональные препараты могут вызывать сбои в организме. Используют также аналоги Дипроспана — Дексаметазон, Флорестон или Целестон. Одновременно с ними применяют обезболивающие таблетки или уколы.
Устранить мышечный спазм в области поражения помогают миорелаксанты Баклофен, Диазепам. Они помогают при хронических болях, но их использование должно ограничиваться короткими курсами. Миорелаксанты вызывают различные побочные эффекты: снижение концентрации, сонливость, рассеянность.
Во время лечения миорелаксантами следует временно отказаться от вождения автомобиля и других видов деятельности, требующих высокой концентрации внимания. Лучше всего, если пациент во время терапии будет проходить лечение в стационаре или придерживаться полупостельного режима у себя дома.

Специалисты рекомендуют ботулотоксин при защемлении нерва. Это вещество при введении в спазмированную мышцу надолго расслабляет ее волокна. Для лечения многих спастических состояний и других неврологических проблем существует очищенный ботулотоксин типа A. Он официально разрешен для инъекций. Препарат обладает токсическим действием и должен вводиться квалифицированным и специально обученным медицинским персоналом.
При ишиасе рекомендуются уколы с витаминными препаратами. Особенно важно для организма больного получать в достаточном количестве витамины группы B. Введенные инъекционным путем, они быстро начинают действовать.
Для снижения болевых ощущений и восстановления оболочки нервов требуется B1. Витамин B6 позволяет восстановить проведение импульса. Витамин B12 нормализует тканевое дыхание, обменные процессы и помогает ускорить восстановление структуры нервных окончаний.
Лучше всего, если вся группа витаминов будет вводиться в мышцу в одном препарате. В этом случае снижается вероятность осложнений, а также такая терапия легче переносится больным. Для лечения применяется Тригамма (в состав входят необходимые витамины и лидокаин), Нейробион, Нейрорубин.
Лечение ишиаса и сильную боль купируют с помощью новокаиновой блокады. В случае непереносимости препарата рекомендуется вместо него колоть лидокаин. Блокада при защемлении седалищного нерва проводится только в амбулатории или стационаре врачом-неврологом.

Лечить патологию можно также проведением эпидуральной анестезии. Ее сделать правильно могут только в специализированном отделении. Обезболивание осуществляется после введения лекарственного вещества через катетер в спинномозговое пространство. Из всех используемых при ишиасе методик такое обезболивание считается самым эффективным.
Другие методы лечения
Кроме уколов и таблеток, существуют и другие методы лечения ишиаса:
- массаж;
- акупунктура;
- использование аппликатора Кузнецова;
- физиопроцедуры;
- лечебная гимнастика.
Только комплексный подход при консервативной терапии позволяет быстро устранить все проявления ущемления седалищного нерва. А также правильно назначенное лечение предупредит очередное обострение.
Опасность уколов при беременности и хронических заболеваниях
При вынашивании плода и грудном кормлении существует опасность навредить малышу во время лечения ишиаса. Многие средства, особенно в инъекционной форме, проникают через плацентарный барьер, обнаруживаются в молоке матери. Прежде чем начинать лечение, следует проконсультироваться с врачом о возможных последствиях терапии.
Препараты выводят печень и почки. А при нарушении функции этих органов происходит отравление организма из-за передозировки. На фоне длительного применения НПВС, кортикостероидов у людей с хроническими недугами вероятны осложнения. С особой осторожность медикаменты используют при гастрите и язвенной болезни.
Практически каждый человек сталкивался с болью в спине. Причин этому явлению огромное множество, но чаще всего виновником становится пораженный нерв. Подобный патологический процесс требует своевременного и полноценного лечения, так как запущенные случаи приводят к нарушению иннервации и двигательной активности.
Рассмотрим симптомы и лечение защемления поясничного нерва и определим основные правила профилактики патологии.
Основные провоцирующие факторы
Что такое защемление нерва в пояснице? Под этим термином подразумевают патологическое явление, при котором нервные волокна сдавливаются мышечной тканью, межпозвонковыми дисками, позвонками в месте их выхода из спинного мозга.
Справка. В большинстве случаев защемление имеет односторонний характер и поражает людей в возрасте от 25 до 50 лет.
Причины защемления корешкового нерва разнообразны. К числу наиболее распространенных относятся:
- Чрезмерные нагрузки.
- Резкие, неловкие движения.
- Травматические повреждения поясницы.
- Спазмирование мышц.
- Опухолевые образования в области поясницы.
- Вынужденное длительное пребывание в одном положении.
- Межпозвонковая грыжа – патология позвоночника, характеризующаяся деформацией межпозвонкового диска и его смещением за пределы позвонков. Смещенный диск сдавливает нерв, нарушая его функционирование.
- Остеохондроз – дистрофическое поражение элементов позвоночника, приводящее к нарушению функционирования кровеносных сосудов и нервных волокон.
- Нарушение осанки (кифоз, сколиоз) – искривление позвоночника, которое сопровождается смещением его структур и спазмом мышц, что, в свой черед, ведет к сдавливанию сосудов и нервов.
- Спондилолистез – смещение тела позвонка относительно нижележащего позвонка.
- Инфекционные заболевания, поражающие нервную систему.
К факторам, повышающим вероятность развития патологии, относятся возрастные изменения, беременность, избыточная масса тела, переохлаждения, частые стрессы, гормональный сбой.
Симптомы
Как определить защемление нерва в пояснично-крестцовом отделе? Самостоятельно это сделать несложно, поскольку патологическое состояние имеет характерную клиническую картину.
Справка. Характер и выраженность симптомов зависят от тяжести течения патологии.
К основным признакам поражения нервного волокна в области поясницы относятся:
При тяжелом течении заболевания нередко нарушается работа органов малого таза.
Первая помощь
Первая помощь при защемлении нервов в пояснице включает следующие мероприятия:
Важно! Если седалищный нерв зажат и болит спина, запрещено накладывать на область поражения согревающие либо холодные компрессы, активно двигаться, делать массаж при острой боли.

После купирования острого болевого синдрома следует обязательно обратиться к врачу. Полноценное и своевременное лечение улучшит самочувствие и предотвратит возможные рецидивы.
Диагностика
Что делать, если защемило нерв в спине? Получить грамотный и исчерпывающий ответ на этот вопрос можно у врача и только после комплексной диагностики.
Начальный этап обследования включает опрос и осмотр пациента, в ходе которых врач выясняет характер симптомов, время и обстоятельства их проявления, проверяет двигательную активность и рефлексы, изучает историю болезни. 
Далее для подтверждения предварительного диагноза назначают аппаратные и лабораторные диагностические методики:
- рентгенография – для определения положения позвоночника, межпозвонковых дисков, прочих патологий костей,
- МРТ, КТ (магнитно-резонансная и компьютерная томография) – информативные методы, позволяющие оценить состояние любых структур и выявить возможные причины патологии,
- ЭНМГ (электронейромиография) применяется для оценки функционирования периферической нервной системы и скелетной мускулатуры,
- анализ крови, мочи для выявления воспалительных процессов в организме, оценки биохимического состава крови.
Полученные результаты помогают выявить причины, характеристики и особенности патологического процесса и назначить соответствующее лечение.
Методы лечения
Терапия патологии основана на комплексном подходе. Поражение нерва можно вылечить гимнастикой и таблетками, массажем и физиотерапией, народными средствами. Однако максимальная результативность лечения достигается при сочетании всех этих методов.
Справка. Цели лечения – купирование боли, устранение причины заболевания, нормализация функционирования пораженного нерва, улучшение двигательной активности.
Весь период лечения следует избегать физических нагрузок и переохлаждений, соблюдать режим дня, отказаться от алкоголя (возможно ухудшение течения болезни и снижение эффективности медикаментов), обездвижить пораженную область при помощи фиксирующей повязки либо ортопедического корсета.
Медикаментозная терапия – курсовое применение лекарственных средств различных фармакологических групп и форм выпуска. В лечении защемления нерва применяют таблетки, гели, мази и уколы для спины, а также специальные пластыри:
Комбинацию лекарственных препаратов, их дозировку и длительность применения определяет врач.

Народные методы служат дополнением к основному лечению. Они снижают выраженность симптомов и улучшают общее самочувствие больного.
Как и чем лечить в домашних условиях защемление нерва в пояснице? Обратимся к таблице:
Герметично закрыть и оставить на трое суток для настаивания.
Залить кипятком и оставить настаиваться на 3 часа.
Сцедить и вылить травяной настой в подготовленную теплую ванну.
Компресс делать перед сном и оставлять на всю ночь.
Повторять процедуру до исчезновения болезненности.
Перед началом лечения проконсультируйтесь со специалистом во избежание негативных последствий для здоровья и ухудшения течения патологии.
Хирургическое вмешательство назначают при неэффективности консервативной терапии, нарушении функционирования органов малого таза, прогрессирующей слабости в ногах, длительной потере чувствительности, запущенной стадии заболевания позвоночника (остеохондроз, грыжа, спондилоартроз и пр.).
Для устранения патологии применяют следующие виды операций:
Методику и технику выполнения хирургического вмешательства определяет врач с учетом причины патологии, особенностей ее течения и наличия сопутствующих заболеваний.

Физические упражнения и массаж – обязательные составляющие комплексного лечения заболевания. Назначают их только после преодоления острого периода патологии. ЛФК и массаж укрепляют мышечно-связочный аппарат, улучшают кровообращение, восстанавливают функционирование и общее состояние организма.
Справка. Комплекс упражнений подбирает специалист для каждого пациента индивидуально в соответствии с характеристиками патологии, возрастом больного, уровнем его физической подготовленности и выносливости.
В таблице представлено несколько простых упражнений из лечебного комплекса:
Вернуться в исходное положение.
Нагрузку следует увеличивать постепенно, чтобы не спровоцировать новый приступ боли и ухудшение самочувствия.
Массаж – техника механического дозированного воздействия руками или специальными аппаратами на тело человека. При защемлении нерва массаж улучшает кровообращение и обменные процессы, устраняет неприятную симптоматику, расслабляет мышцы и улучшает подвижность.
Массаж должен делать специалист, только в этом случае эффект от лечения будет максимальным. Самомассаж или неумелые действия не принесут необходимого результата и могут даже навредить.
Продолжительность сеанса составляет 10-20 минут. Стандартный курс включает 12-15 сеансов, которые проводятся ежедневно или через день.
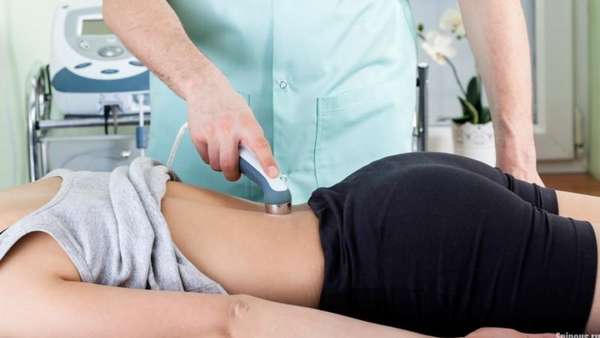
Физиотерапия в сочетании с другими лечебными методиками обеспечивает устойчивый терапевтический эффект.
Стандартный курс лечения включает 10 процедур. При необходимости назначают повторный курс.
Профилактика
Профилактика защемления нерва в пояснице включает несложные правила:
- сбалансированное и полноценное питание,
- контроль веса,
- правильная организация спального места (приобретение ортопедических принадлежностей: матраса, подушек),
- исправление осанки при наличии сутулости,
- выполнение физических упражнений,
- исключение переохлаждений организма, травматических повреждений,
- равномерное распределение нагрузки (не носить сумку на одном плече, пакеты с продуктами распределять на обе руки),
- исключение тяжелых физических нагрузок.

Регулярно проходите профилактические осмотры, а также своевременно посещайте врача при возникновении боли или дискомфорта в области позвоночника.
Заключение
Лечение патологии — комплексное, с применением нескольких терапевтических направлений: медикаментозного, физиотерапевтического, ЛФК. При своевременной терапии прогноз благоприятный. Все изменения, вызванные патологией, полностью обратимы.
Читайте также:


