Когда можно кушать после спинального наркоза
Спинальная или эпидуральная анестезия представляет собой разновидность регионарного наркоза. По сравнению с другими способами анальгезии, спинальный наркоз имеет два важных преимущества. С одной стороны, он глубже обычного местного обезболивания, при его использовании полностью исключается возможность болезненных ощущений у пациента во время операции. С другой – степень риска при применении спинномозгового наркоза гораздо ниже, чем при использовании общей анестезии. Больной находится в полном сознании, это дает врачу возможность полностью контролировать его физическое и психологическое состояние.
Показания к применению спинального наркоза
Данный вид анальгезии употребляется в случае противопоказаний для применения общего наркоза или когда проведение операции занимает непродолжительное время. Имеет широкий спектр применения, в который входят практически все виды хирургического вмешательства, проводимые ниже поясничного отдела позвоночника – в нижней трети брюшной полости, а также на нижних конечностях:
- восстановление нормального функционирования мочевыделительной системы;
- коррекция некоторых патологий репродуктивных органов у женщин и мужчин;
- устранение аппендицита – воспаления червеобразного отростка слепой кишки (за исключением перфоративных форм, осложненных перитонитом брюшины);
- устранение паховых грыж;
- восстановление целостности костной ткани ног после различных травм;
- флебэктомия (удалением варикозных вен).
Еще один вид операций, часто проходящих под эпидуральным наркозом – кесарево сечение. Анальгезия снижает риски отрицательных последствий наркозной интоксикации как для матери, так и для ребенка.
Спинальная анестезия активно применяется в акушерстве при обезболивании родовой деятельности, поскольку она не ведет к полной мышечной релаксации, позволяя роженице активно участвовать в этом процессе.
Как отходит спинальный наркоз

Спинальная или эпидуральная анестезия не затрагивает спинной мозг, но предполагает введение анальгетика в область спинномозгового канала и окружающих его тканей, временно блокируя проводимость нервных окончаний, за счет чего достигается обезболивающий эффект. Порядок восстановления после такого наркоза отличается от правил возвращения к нормальным ощущениям после применения других видов обезболивания. Сколько времени он будет отходить, зависит от вида применяемого анальгезирующего препарата, а также от индивидуальных особенностей организма пациента. К числу применяемых при спинальной анестезии анальгетиков относятся:
- Лидокаин, Прокаин, Бупивакаин – подходят для непродолжительных операций длительностью от 30 минут до часа, после чего уровень обезболивания снижается.
- Наропин – имеет более длительное анальгезирующее действие: при концентрации в 0,75% — 3-4 часа, в 1% – до 6 часов.
- Морфин – наиболее мощное наркотическое средство, используемое при продолжительных операциях (дольше шести часов).
В качестве добавок к основному препарату применяются адъюванты: адреналин (для удлинения времени блокировки), фентанил (для усиления анестетического эффекта).
При использовании анальгезирующих препаратов из первой группы спинальная анестезия отходит достаточно быстро – через час-полтора, после более сильнодействующих обезболивающих процесс занимает несколько часов. Онемение тканей проходит постепенно, сверху вниз. Мышечная чувствительность нижних конечностей восстанавливается в следующем порядке:
- ягодицы;
- бедра;
- голени;
- ступни.
- головная боль, головокружение, тошнота, рвота;
- нарушение сердечного ритма – учащенное либо замедленное сердцебиение;
- скачки артериального давления.
Все эти признаки входят в симптоматическую картину постнаркозной интоксикации – неизбежного явления при использовании любой формы анестезии. К числу специфических симптомов, проявляющихся в период восстановления после спинальной анальгезии, следует отнести затруднение оттока мочи – чаще у пациентов мужского пола. В этом случае процесс мочеотделения облегчается введением катетера.
Если проявления негативной симптоматики длятся не более суток, это является нормой. В противном случае речь идет об осложнениях после применения спинальной анестезии.
Побочные эффекты и осложнения
Абсолютно исключить вероятность возникновения побочных эффектов и осложнений при большинстве медицинских процедур невозможно. Решение о возможности применения тех или иных манипуляций принимается лишь в том случае, если риск негативных последствий при невмешательстве в разы превышает риск от их использования. Самыми серьезными осложнениями спинального наркоза становятся:
- развитие аллергических реакций на обезболивающие препараты;
- занесение инфекции в место прокола;
- образование спинального кровоподтека (гематомы) вследствие прокола;
- травмирование спинномозговых нервных окончаний;
- развитие менингита – воспаления оболочки мозга.
Снизить до минимума опасность возникновения подобных ситуаций позволяет прежде всего высокий уровень квалификации и ответственности медицинских работников, подготавливающих и выполняющих данную процедуру. Также многое зависит от степени оснащенности медучреждения высококачественным инструментарием.
Основные правила восстановительного периода
Невозможно предсказать заранее, как долго будет продолжаться реабилитация после спинального наркоза. Чем сложнее и серьезнее оперативное вмешательство, тем больше времени займет восстановительный период. Нужно будет соблюдать ряд определенных ограничений:
- После спинальной анестезии в течение суток нельзя вставать без посторонней помощи – это способно привести к усилению головной боли и головокружения, из-за чего человек может упасть.
- Воду в небольших количествах следует начинать пить не ранее чем через 2 часа – в противном случае выпитая жидкость может спровоцировать приступ рвоты.
- Есть после спинальной анестезии разрешается через несколько часов, при условии, что характер проведенной операции не требует более жестких ограничений. Пища должна быть легко усваиваемой, иметь полужидкую консистенцию и умеренную температуру.
При отсутствии осложнений и соблюдении всех вышеперечисленных правил, полноценное восстановление всех функций организма после спинальной анестезии занимает не более трех-пяти дней. В дальнейшем человек возвращается к привычному для него образу жизни без каких-либо ограничений.

- Эффективность: лечебный эффект через 5 дня
- Сроки: до 1 месяца
- Стоимость продуктов: 1200-1300 руб. в неделю
Общие правила
Для успешного проведения любой операции требуется достаточная седация больного. Самый простой способ добиться ее — общая анестезия. Сознание оперируемого полностью отключается, и он не способен реагировать на внешние стимулы. Общий наркоз, которым достигается отключение сознания, одновременно влечет утрату контроля над всеми функциями. Именно это и является фактором риска появления осложнений, появляющихся после наркоза и требует определенного времени для восстановления. На это влияет совокупность факторов, включая возраст, вид анестетика, наличие хронических заболеваний, общие показатели здоровья и количество доз, и время наркоза.
Если вмешательство было длительным и сложным, то в бессознательном состоянии пациент находился долгое время и ему потребуется больше времени для восстановления. Пациента после операции переводят в отделение интенсивной терапии, где проводится постоянный контроль над выходом из состояния наркоза. Одни пациенты после наркоза восстанавливаются быстро, без неприятных ощущений, а другие испытывают спутанность сознания, сухость во рту, тошноту и может возникать рвота. Тошнота и рвота может наблюдаться после всех типов анестезии, но чаще бывает после продолжительных операций, которые проводятся под общим наркозом. Эти реакции организма, несомненно, влияют на выбор диеты. Поэтому питание в послеоперационном периоде может иметь разную степень ограничений для разных больных.
В течение первых 6 часов больному нельзя пить. Потом разрешен прием воды без газа, небольшими порциями по 1-2 глотка. Вода может быть комнатной температуры, бутилированной или кипяченой. Количество выпиваемой за один раз жидкости постепенно увеличивают до привычного объема. При хорошей переносимости жидкости, отсутствии тошноты и рвоты через 12 часов (обычно на утро следующего дня) можно начать принимать легкую пищу. Вся еда должна быть свежеприготовленной и теплой.
Питание после общего наркоза включает сначала пюреобразные, полужидкие блюда. В дальнейшем оно зависит от того, какой орган подвергся оперативному вмешательству. Более тщательно относятся к питанию после операций на органах ЖКТ, поскольку требуется время на восстановлении их функции, поэтому длительное время назначается щадящая диета.
После операций на сердце, суставах, легких, гинекологических вмешательств в щажении органов пищеварения нет необходимости, и больной быстро переходит на обычное питание с определенными ограничениями, показанными при том или ином заболевании.
- Первые двое суток необходимо питаться дробно — до пяти раз в день. После операций на ЖКТ осторожно вводить в рацион новые продукты.
- Размер порций не более 200 г.
- Употребление жидкости (фруктовые процеженные компоты, вода, травяной чай, разведенные соки 1:3, настой шиповника), количество которой согласовывается с врачом.
- Легкие куриные, крупяные, овощные супы (протертые в случае перенесенных операций на органах ЖКТ), каши на воде (или на молоке по разрешению врача), бульоны, нежирные натуральные йогурты, соки, желе, мусс.
- Все кисломолочные продукты.
- Яйцо всмятку или омлет.
- Пюре из овощей (картофель, кабачок, тыква).
- Хлеб в ограниченном количестве, нежирное печенье.
- Сроки введения в рацион отварного мяса и рыбы, зависят от основного заболевания.
При различных заболеваниях применяются разные виды кулинарной обработки (варка на пару, тушение, запекание), а также степень измельчения продуктов. Этот вопрос решается с лечащим врачом.
В первые дни после наркоза нельзя употреблять:
- напитки с газом;
- цельное молоко;
- растительную клетчатку;
- сладкие напитки с сахаром.
В первую неделю запрещено употребление любых алкогольных напитков. Первые недели рацион не должен содержать жареную, жирную, соленую, острую, копченую пищу, кофе, крепкий чай, напитки с сахаром, шоколад, сладости, консервы.
Реабилитационный период требует щадящего подхода, в связи с чем в диету не следует включать трудно перевариваемые продукты: орехи, грибы, семечки, жирное мясо, сало, морепродукты. Противопоказаны к употреблению кофе, шоколад в больших количествах, любые кондитерские изделия с искусственными добавками. Из овощей запрещены овощи, которые вызывают повышенное газообразование: кукуруза, капуста, бобовые.
Проблемой после хирургического вмешательства (особенно на органах пищеварения, гинекологических операциях и у лежачих больных) становится затруднение опорожнения кишечника. Запоры могут быть вызваны слабой деятельностью кишечника после обилия протертых блюд. В этом случае следует ввести в меню продукты, усиливающие перистальтику кишечника: свежий однодневный кефир, распаренный чернослив, отварную свеклу, тертую сырую морковь, яблоки.
Разрешенные продукты
Диета после наркоза включает:
- Слизистые супы с разваренной крупой, некрепкие и обезжиренные супы с яичными хлопьями или фрикадельками. Можно готовить супы-пюре из мяса с овощами.
- Нежирное мясо и птица, приготовленные на пару: суфле, фрикадели, тефтели, котлеты, кусковое мясо.
- Подсушенный пшеничный хлеб, сухарики.
- Отварную, паровую рыбу нежирных сортов куском или рубленную (котлеты, кнели).
- Нежирные кисломолочные напитки (кефир, простокваша, йогурт, ацидофилин), творог.
- Яйца всмятку или омлет.
- Пюре, икру, рагу, суфле из овощей (картофель, цветная капуста, свекла, морковь, тыква). Если операция была не на органах пищеварения, разрешается вводить в рацион свежие овощи, но не вызывающие вздутие (тертая морковь, огурцы, помидоры).
- Полужидкие, вязкие каши из гречневой, рисовой, овсяной круп. Для разведения используют молоко или бульон.
- Фрукты и ягоды, подвергшиеся термической (запеченные, паровые) или механической обработке (тертые). Компоты, кисели, свежие разведенные соки, морсы.
- Некрепкий чай с лимоном, настой шиповника.
- Сахар (ограничено) и мед.
Полностью или частично ограниченные продукты
В зависимости от локализации оперативного вмешательства на 1-6 месяцев исключают:
- Продукты, вызывающие газообразование: редька, редис, белокочанная капуста, бобовые. Их не стоит употреблять и в составе рагу или супов. По этой же причине исключаются плоды с грубой кожицей, цельное молоко и сливки.
- Колбасу, копчености, жирное мясо, консервы (мясные и рыбные), птицу (утка гусь), жирную рыбу.
- Жирные бульоны, щи и борщи (после операций на органах ЖКТ ввиду содержания большого количества капусты).
- Сдобу, свежий хлеб (в основном после операций на кишечнике).
- Жареные яйца и сваренные вкрутую.
- После операций на органах ЖКТ исключают продукты и блюда, обладающие раздражающим действием: приправы, хрен, горчица, соусы, соленые и маринованные блюда.
- Алкогольные напитки, крепкий кофе и чай, напитки с газом.
Меню (Режим питания)
Рацион питания согласовывается с лечащим врачом. Учитывая то, что ограничений не очень много, питание можно сделать разнообразным. Ограничение в соли присутствуют только при операциях на органах ЖКТ, ограничения в пряностях могут сказаться на вкусовых качествах блюд. Как указывалось, диетический рацион, и сроки его соблюдения меняются в зависимости от основного заболевания.
Плюсы и минусы
Отзывы и результаты
Важным принципом питания является щажение ЖКТ и поддержание функции печени. Питание восполняет энергозатраты человека, находящегося на постельном режиме. На этом этапе обеспечивает организм необходимыми питательными веществами. Больные хорошо его переносят, и оно достаточно по объему для больного человека, но не соответствует потребностям здорового. Оно значительно ограничено и однообразно в первые дни, но по мере выздоровления увеличивается количество продуктов и объем потребляемой пищи. В итоге больной постепенно переходит на обычное здоровое питание.
Цена диеты
Питание содержит доступные и недорогие продукты. Значительные ограничения и небольшой объем пищи в первую неделю объясняют небольшую стоимость рациона. Она может составлять 1200-1300 рублей в неделю.

Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.
Общая анестезия - при этой форме анестезии они спят глубоко, крепко и безопасно. Ее реакция на боль так же подавлена, как и ее сознание. Анестетики постоянно поступают через кровь или воздух для дыхания. Следовательно, эта анестезия хорошо контролируется. Может использоваться в любой хирургии. (Маскирующая анестезия, ларингеальная маска, наркоз и интубационная анестезия)
Регионарная анестезия - распространяется на определенную часть тела, в зависимости от растения. Они остаются в сознании во время процедуры или дополнительно выбирают сумеречный сон, который включает в себя анестезию спинного мозга (анестезию лодыжки и спины) и блокировку верхних и нижних конечностей. (Анестезия сплетения, блокада коленного сустава и т. д.)
Местная анестезия только небольшая часть вашего тела становится нечувствительной к боли. Эту процедуру анестезии выполняет сам хирург.
Пожалуйста, сообщите своему анестезиологу обо всех лекарствах, которые вы принимаете, включая те, которые вы купили в аптеке!
Особенно важно быть трезвым, за 6 часов до операции не кушать и за 2 часа до операции не употреблять жидкостей! (Исключение: несколько глотков воды для приема важных лекарств - но вы обязательно должны уточнить этот вопрос это у своего анестезиолога!)
В день наркоза воздержитесь от курения!
Удалите макияж и лак для ногтей!
Ювелирные изделия - в том числе пирсинг - должны быть сняты! Кроме того, очки, контактные линзы и слуховые аппараты, а также съемные части зубов, а также другие протезы. Исключения возможны только после консультации с анестезиологом.
Анестезия устраняет защитные рефлексы (такие как автоматическое глотание). В результате существует риск попадания содержимого желудка в глотку, а затем в дыхательные пути. Это может привести к тяжелой пневмонии. Риск глотания (аспирации) тем больше, чем короче последний прием пищи. Поэтому в ваших же интересах сообщить анестезиологу, когда именно вы в последний раз ели и пили.
Курение может увеличить секрецию желудочной кислоты и, следовательно, такой же риск, как и прием пищи до операции. Желудочный сок может стечь обратно в пищевод и в легкие (аспирация), вызывая там пневмонию.
Тошнота после операции (обычно вызванная наркотиками). Это происходит только у пациентов с определенной предрасположенностью и может очень хорошо лечиться с помощью лекарств.
Хрипота (после интубации) обычно проходит в течение 24 часов.
Сердечно-сосудистые нарушения (опасные при ранее существовавших заболеваниях сердечно-сосудистой системы) могут быть вызваны хирургическим стрессом.
Охлаждение (сегодня очень редко: во время операции пациент соответственно разогревается) проявляется послеоперационным тремором.
Повреждение зубов может произойти во время интубации - но очень редко.
Злокачественная гипертермия (крайне редко, 1: 250000, но опасная для жизни), вызвана генетической предрасположенностью пациента. Это осложнение начинается со значительного повышения температуры тела и может привести к почечной недостаточности. Если в семье известен случай злокачественной гипертермии, обязательно сообщите об этом своему анестезиологу!
Независимо от того, начинается ли анестезия через кровоток или дыхательный воздух, вы заснете через несколько секунд.
После того, как вы заснули, ваш анестезиолог постоянно проверяет глубину анестезии в дополнение к жизненно важным функциям органа. С лекарственными средствами, доступными сегодня, особенно с газообразными анестезирующими препаратами, вы можете почти полностью исключить возможность пробуждения или прослушивания во время операции. Кроме того, современные приборы дают возможность измерить глубину наркоза.
Около 25% пациентов жалуются на тошноту после операции. Причинами являются личная предрасположенность (например, склонность к укачиванию), тип операции и, в конечном итоге, выбранная процедура анестезии. Вы можете противодействовать тошноте с помощью профилактических лекарств. Хотя тошноты нельзя полностью избежать, она реже и слабее.
В зависимости от типа операции этот интервал времени может сильно отличаться. Лучше всего подождать не менее 3 часов, чтобы пить, и кормить твердой пищей не менее 6 часов.
Нет. Хотя боли нельзя полностью избежать после операции, вам, конечно, будет назначена соответствующая болеутоляющая терапия как на этапе выздоровления, так и впоследствии. Потребность в обезболивающих средствах в основном зависит от выполняемой операции.
Выписка всегда должна проводиться хирургом и анестезиологом не ранее, чем через 2 часа после операции. Пациента вновь предупреждают о необходимости управлять транспортным средством в течение первых 24 послеоперационных часов, заключать какие-либо контракты или принимать алкоголь или седативные средства (за исключением рекомендованных ему лекарств).
Региональная анестезия - это временная потеря ощущения боли в определенной области тела из-за прерывания передачи боли в мозг. Обычно пациент остается в сознании во время этой формы анестезии.
Спинальная анестезия может использоваться для всех операций ниже пупка, то есть для операций на ногах, в малом тазу, в области промежности и в нижней части живота. При эпидуральной анестезии операции могут выполняться на верхней части живота, в области малого таза и половых органов и на ногах.
Спинальная анестезия является безопасной процедурой с использованием современного современного оборудования. Как и с любым методом, иногда возможны осложнения, но обычно они временные. Постоянные повреждения крайне редки.
Вы не спите во время операции под местной анестезией?
В зависимости от пожеланий пациента, это может бодрствовать. Но если он предпочитает спать, он может получить легкий транквилизатор.
Как и в случае с общей анестезией, к регионарным анестетикам применяются те же правила поведения.
- 3.16
- 1
- 2
- 3
- 4
- 5


Почему нельзя вставать сутки после спинальной анестезии? Какой выбрать наркоз? Мне такая анестезия очень понравилась. Совсем ничего не чувствуешь и без отходняков.
Анестезиолог при встрече за неделю до операции предложил мне на выбор два варианта обезболивания: общий наркоз или спинальная анестезия.
Спинальная анестезия (СА) – боль устраняется путем блокады чувствительности на уровне корешков спинного мозга путем введения анестетика (препараты для местной анестезии) в субарахноидальное пространство (между паутинной и мягкой оболочками спинного мозга, где свободно находятся спинномозговые корешки).
Источник: [ссылка]
Я была сразу, без сомнений, настроена только на спиналку.
Послеоперационный период мне предстоял лихой - боли, вставать, сидеть нельзя, поэтому отходняков, рвоты и т.п. добавлять к этому не хотелось.
Знаю, что бывают побочные эффекты и у спинальной анестезии, но меня это не пугало.
- резкое падение артериального давления во время спинальной аналгезии (чтобы это предотвратить предварительно пациенту вводят препараты, повышающие АД);
- ограниченное время обезболивающего эффекта (если при эпидуральной анестезии есть возможность ввести дополнительную дозу анестетика, то в случае спинального обезболивания препараты вводятся один раз, и в случае, когда что-то пойдет не так, пациента срочно переведут на общий наркоз, хотя сегодня существуют анестетики, которые действуют около 6-ти часов);
- высокий риск развития неврологических осложнений, например, сильных головных болей.
Источник: [ссылка]
В день операции, в оперблоке анестезиолог еще раз уточнил насчет вида анестезии, спросил все самое важное, и меня покатили в операционную.
Поставили катетер, подключили к приборам.
Потом врач сказал лечь на правый бок и свернуться калачиком, прижав голову к себе.
Объяснил, что неприятно будет только от обезболивающего укола.
Участок спины долго и тщательно обрабатывали антисептиками.
Потом были обезболивающие уколы. Мне их сделали два. Это очень неприятно. Будто тоненькие молнии разбегаются вниз вдоль позвоночника.
А вот основной укол я почти совсем не чувствовала. Что-то делали в районе позвоночника, но ни боли, ничего такого я не чувствовала.
Быстренько место прокола заклеили и, пока я могла шевелиться, меня попросили перевернуться на спину.
Начала неметь правая нога, потом левая. По ним будто бы бежал холод (хотя всем обычно горячо).
Я боялась, что в этот момент я начну паниковать. Но мне было спокойно и хорошо.
Предыдущие ночи я почти не спала, а тут так уютно устроилась на столе.
Да, видимо, подкапывали уже что-то, чтобы не было тревоги.
Да и бригада мне попалась просто отличная! Когда столько народу кругом занимается только тобой, все спрашивают - удобно ли, тепло ли, как я себя чувствую?
Врач провел тест с прикладыванием холодных ножниц, которые кажутся горячими, удостоверился, что все действует как надо.
Потом закипела жизнь операционной. Мне поставили шторку, получше меня укрыли, пришел мой свежевымытый хирург.
К тому моменту, всей части тела, что ниже пупка, я не чувствовала совсем!
Это было даже смешно: трогаешь, сжимаешь, умом понимаешь, что это твое тело, а отклика никакого! Лежит свинина просто какая-то вместо ног, живота, бедер!
Шевелить тоже ничем не можешь - ни бедрами, ни ногами, ни пальцами на ногах - ну, вот, реально - не твое оно и всё!
Немного во время операции я поспала, спасибо анестезиологу огромное, спать хотелось ужасно! Мне в катетер ввели препарат и я минут на 20 отключилась. Потом очень легко проснулась, операция уже подходила к концу.
Я ее все равно не видела и не слышала, за ширмой где-то далеко переговаривались хирурги, что-то собирались шить, но я совершенно ничего не чувствовала.
Когда операция закончилась, надо было как-то перепрыгнуть в подъехавшую за мной кровать. Хорошо, что стол с функцией наклона, меня "сбросили", я помогла руками, врачи и медсестры уложили и перевернули меня.
В той больнице, где я оперировалась, принято, чтобы больные отходили от спинальной анестезии в отделении реанимации.
Куда меня и повезли.
В реанимации сказали, что выпустят, когда отойдут полностью ноги и я покажу, что могу ими полноценно двигать, и когда я смогу сама помочиться.
Я лежала в реанимационном отделении под мониторами, чувствовала себя прекрасно, настроение было замечательным, единственное - было холодно. То ли в самом отделении холодно, то ли мне так казалось.
Потихоньку туловище стало отходить часа через три. Начиная от живота и далее вниз.
Худо-бедно шевелиться стала через 4 часа.
Но помочиться никак не получалось! И сама операция, и начавшаяся боль, и невозможность сделать это лежа. Ну и последствия анестезии, конечно!
Так меня и отвезли в палату с полным мочевым. Медсестра поставила катетер и он стоял у меня все сутки, что я лежала.
После спинальной анестезии нельзя вставать 24 часа. Пластырь с места прокола тоже нельзя отклеивать.

Когда разрешили вставать то сделала я это легко, голова не кружилась, в туалет сходила сама.
НО: Вставать строго нельзя сутки. И желательно даже не садиться и не изгибаться особо!
В оболочке спинного мозга образуется дефект и как бы небольшое воспаление. Этому дефекту надо дать полноценно зажить. За сутки это, конечно, не произойдет, но провоцировать излитие ликвора или увеличение воспаления нельзя. Также с вмешательством в костный мозг связано возможное нарушение давления - как внутричерепного, так и общего. От этого может кружиться голова и даже не один день.
Так что, даже если вы чувствуете себя после спинальной анестезии чудесно (как я), то скакать как лошадь не нужно)))
Однозначно, я рекомендую спинальную анестезию! Я не жалею, что выбрала именно ее.
Прошло две (уже три) недели, отдаленных последствий нет.
Приоритетное положение в анестезиологическом обеспечении пациентов с показаниями к хирургическому вмешательству на поясничном уровне занимает люмбальная пункция, как наиболее простой и безопасный вид обезболивания.
В рамках данной публикации будет дано определение, что такое спинальный наркоз, охарактеризована техника выполнения, описаны противопоказания и последствия спинномозговой анестезии.
Понятие спинального наркоза —, преимущества и недостатки
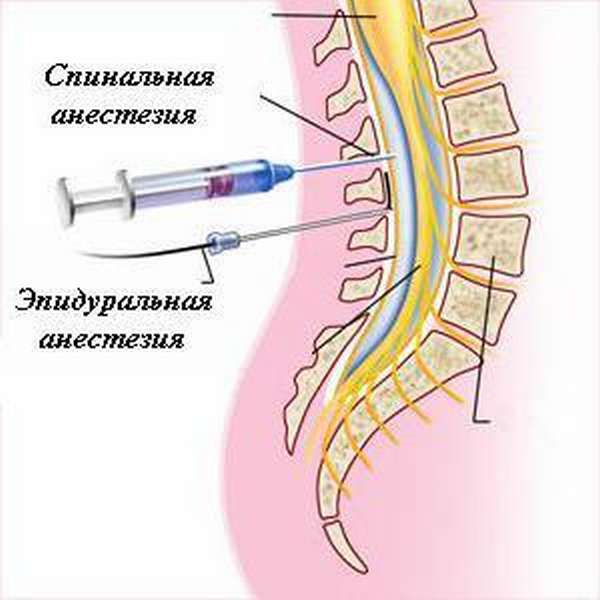
Люмбальный наркоз является разновидностью центральной проводниковой анестезии, и предполагает выключение болевого восприятия через воздействие на сегменты нервной системы.
Блокада иннервируемых зон достигается путем введения анестезирующего вещества в субарахноидальное пространство, в результате чего развивается обратимая локальная потеря чувствительности корешков спинномозговых нервов, при этом состояние пациента полностью сохранено.
Местного обезболивания требуют эндоскопические и пункционные вмешательства на органах брюшной полости, репродуктивной и мочевыделительной системы, нижних конечностях, малом тазе.
Достоинствами метода в сравнении с традиционной общей анестезией называют:
- быстрое наступление анальгезирующего эффекта,
- сохранение стабильных показателей геодинамики, незначительные объемы кровопотерь,
- низкую вероятность развития побочных проявлений,
- возможность использовать эпидуральный катетер для обезболивания в послеоперационный период,
- меньшую потребность в антибиотиках в первые послеоперационные сутки,
- невысокую стоимость процедуры.
Негативный момент – ограниченная область применения (органы нижних конечностей и малый таз), необходимость использования аппарата искусственной вентиляции легких при технических осложнениях, возникших в ходе операции.
В зависимости от места нагнетания анестетика люмбальный наркоз может быть двух видов:
- Эпидуральный. Пункция выполняется на любом уровне позвоночника в пространство между твердой мозговой оболочкой и надкостницей.
- Субарахноидальный. Введение анестезирующего препарата осуществляется непосредственно в субарахноидальное пространство. Блокирование передачи нервных импульсов происходит на уровне корешков спинномозговых нервов.
Справка! Как называется наркоз в спину? Синонимичными названиями метода спинальной анестезии будет куадальный (сакральный)/эпидуральный/люмбальный наркоз.
Препараты для спинномозговой анестезии
Блокада нервных стволов и сплетений осуществляется медицинскими изделиями с анальгезирующим эффектом, различных по эффективности, токсичности, скорости всасывания, продолжительности действия.
Наибольшее распространение в практике для проведения анестезии в позвоночник получила линейка следующих фармацевтических продуктов:

Идеальный препарат для спинномозговой анестезии должен соответствовать современным требованиям: обладать низкой токсичностью, демонстрировать высокий анальгезирующий эффект, иметь короткий латентный период.
На сегодня такой медицинский продукт не синтезирован, поэтому для достижения желаемого результата анестезиологи могут использовать фармакологический коктейль. В качестве компонентов в состав раствора включают адреномиметики, витамины группы В, опиоидные и неопиоидные анальгетики.
Узнайте, что такое блокада коленного сустава
Как делают спинальный наркоз
Для проведения блокад нервной системы используют специальные одноразовые наборы, в комплектацию которых входит игла для пункции, фильтр, шприц, катетер, адаптер. Иглы должны быть острыми, заточенными под углом 40-45⁰, чтобы определить местонахождение кончика иглы после прокола соединительнотканной оболочки.
Справка! Выбор дозы для достижения анестезирующего эффекта требует индивидуального подхода с учетом факторов со стороны пациента (анамнеза, возраста) и предполагаемой продолжительности оперативного вмешательства.
Важным условием для успешного выполнения регионарной анестезии является благоприятный психоэмоциональный настрой пациента. Премедикации заключается во введении снотворных препаратов на ночь, внутримышечном инъецировании психолептиками, антигистаминными или опиоидными анальгетиками за 30 минут до операции.
Как делают спинальный наркоз:
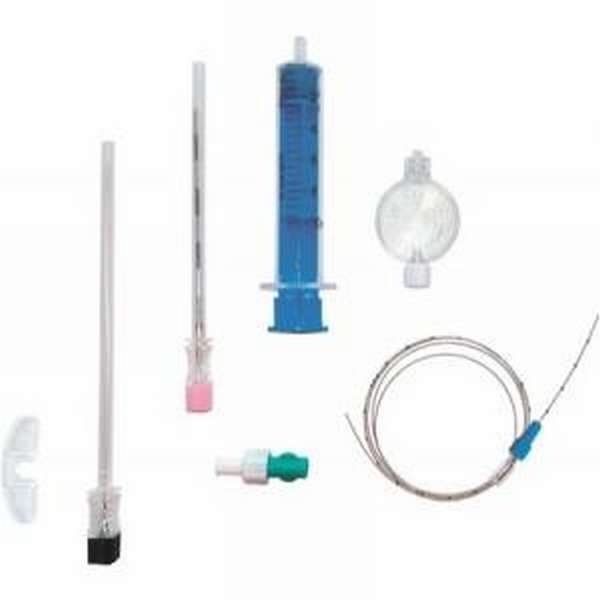
В положении пациента на боку с согнутыми в коленях ногами, проводят обработку манипуляционного поля антисептическим средством в два этапа.
Справка! Чтобы предотвратить случайное попадание локального анестетика в сосуд, перед инъецированием необходимо выполнить аспирационную пробу.
В раннем послеоперационном периоде пациент нуждается в медицинском наблюдении. Оперативная оценка состояния больного заключается в регистрации электрических импульсов, возникающих в работе сердца, артериального давления, ЧСС, систолического АД.
Противопоказания
Абсолютным противопоказанием к спинномозговой анестезии является определение в анамнезе пациента следующих патологических состояний:
тяжелых форм анемии,
Осторожности проведения люмбальной пункции требуют пожилые ослабленные люди, пациенты с заболеваниями прогрессирующего или тяжелого течения, включая сахарный диабет, гипертонию, почечную/печеночную недостаточность, патологии сердечно-сосудистой системы. Особое внимание необходимо уделить детям младшей возрастной группы.
Справка! С повышенной осторожностью рекомендовано вводить анестетик при подозрении на недавно перенесенные травмы позвоночника, определении предыдущего хирургического вмешательства. Данные состояния опасны повышением абсорбции лекарственного раствора, с вытекающими результатами в виде увеличения его концентрации в плазме.
Последствия спинномозговой анестезии
Несмотря на то, что люмбальный наркоз отличается простотой, доступностью и надежностью блокирования болевых импульсов, он не лишена недостатков: возможных осложнений спинномозговой анестезии и побочных реакций.
Необходимо отличать отрицательные явления от физиологических, формирование которых связано с блокированием парасимпатических нервов или ответом на технику введения пункции.
Существуют сообщения об разносторонних побочных действиях спинального наркоза, большая часть которых обусловлена не действием анестетика, а техникой выполнения анестезии.
К клинически значимым необходимо отнести:
- головокружение,
- тошноту, рвоту,
- повышение/понижение артериального давления,
- задержку мочеиспускания,
- гипертермию,
- лихорадочное состояние,
- расстройство ощущений и восприятия,
- замедление сердечного пульса, тахикардию,
- аллергические явления.
При введении завышенных доз обезболивающих препаратов отмечается подавляющее воздействие на нервную систему, сердечную мышцу, что проявляется снижением автоматизма, нарушением проводимости.
Справка! Реже, но не более, чем 1 из 10000 эпизодов последствиями люмбальной пункции может быть остановка сердца.
При неправильном введении анестетика или заведомо завышенной дозировки возможно развитие тотального спинального блока. К развитию данного состояния предрасполагает техника выполнения спинальной анестезии, анатомо-физиологические особенности пациента, дозировка препарата.
Случайное попадание обезболивающих средств в сосудистое русло может стать причиной формирования локальной токсичности. Высокие дозы концентрации анестетика в крови проявляются симптокомплексом расстройства деятельности сердечно-сосудистой и нервной системы.
К осложнениям, выявленным в послеоперационный период, причисляют:
- спинальную субдуральную или эпидуральную гематому на поясничном уровне,
- повреждение спинного мозга, нервов позвоночного канала,
- радикулопатию,
- синдром конского хвоста.
В особо тяжелых случаях последствиями интоксикации являются генерализированные судороги, временная потеря сознания, в худшем случае – остановка дыхания, сердца.
При определении признаков системной интоксикации необходимо незамедлительно прервать процедуру выключения болевого восприятия, назначить адекватную терапию в соответствии с состоянием пациента.
Анестезиологи рекомендуют соблюдать строгий постельный режим первые 24 часа после регионарного наркоза. Распространенными последствиями спинномозговой анестезии является неврологическое осложнение, которое проявляется мышечной и головной болью.
Постпункционный болевой синдром усиливается в вертикальном положении, и ослабевает в горизонтальном. Поэтому, возвращение в позу стоя в первые послеоперационные сутки создает угрозу развития побочных эффектов, в частности интенсивной боли.
Важно! Еще одним аргументом, почему после спинального наркоза нельзя вставать сутки, является предрасположенность пациента к нестабильному артериальному давлению. Возвращение тела в горизонтальную позицию может спровоцировать снижение притока кров к головному мозгу.
Почему после спинномозговой анестезии болит голова. Физиологическими проявлениями спинального наркоза является послеоперационный болевой синдром. Механизм развития болевых импульсов связан с дефектом твердой мозговой оболочки.
Через пункционное отверстие начинает подтекать ликвор, происходит падение внутричерепного давления, как результат – появляются болезненные ощущения в мышцах, головная боль, которые часто сочетаются с нарушением слуха, рвотными позывами, тошнотой.
Что делать если после спинального наркоза болит спина. Постпункционный болевой синдром возникает в промежутке 12 -48 часов после пунктирования, и в половине клинических случаев разрешается спонтанно в течение 5 дней. Все это время до момента прекращения боли пациент получает дозу анальгетиков.
Справка! У некоторых людей головные боли могут сохраняться до 10 дней. Болезненные ощущения характеризуются, как интенсивные с преимущественной локализацией в затылочной и лобной зоне.
Повторное обезболивание рекомендовано после зарастания дефекта спинномозговой оболочки. Но существуют исключения. При необходимости повторного хирургического вмешательства допускается вторичный спинальный наркоз, но не раньше полной абсорбции лекарственного вещества из состава спинномозговой жидкости.
Если по медицинским показаниям необходима повторная люмбальная анестезия, а в зоне пункционного прокола образовались спайки и рубцы, то укол в позвоночник при операции делают в позвонок, расположенный на уровень выше или ниже пункционного дефекта.
Заключение
Обобщенные результаты ретроспективных исследований определяют спинальную блокаду, как простой и доступный метод блокирования болевых импульсаций, без каких-либо особенных достоинств, но и явных недостатков. Успешным люмбальный наркоз может быть при условии высокого уровня оснащения клиники и квалификации специалиста.
Читайте также:





