Кашель и боль отдающая в шею

Кашель при остеохондрозе возникает на фоне протекающих в шейном или грудном отделе позвоночника деструктивно-дегенеративных процессов. Причиной этого клинического проявления чаще всего становится ущемление остеофитом (костным наростом) или сместившимся межпозвонковым диском чувствительного нервного окончания. Кашель сопровождается ощущением кома в горле и нехватки воздуха, болью в области грудины. Основное его отличие от характерного симптома любой респираторной инфекции — отсутствие какого-либо облегчения при откашливании.
Кашель, сопутствующий остеохондрозу, не удастся устранить приемом муколитиков, отхаркивающих средств. Избавиться от него можно только после проведения терапии дегенеративно-дистрофической патологии, послужившей причиной его появления.
Почему человек кашляет при остеохондрозе
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
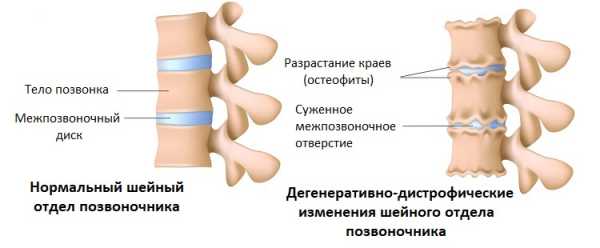
На вопрос пациентов, может ли быть кашель при остеохондрозе, вертебрологи, неврологи отвечают утвердительно. Это заболевание, сопровождающееся постепенным истончением, разрушением хрящевых межпозвонковых дисков. Пространство между позвонками уменьшается, что приводит сдавливанию нервных корешков. Возникает боль, иррадиирующая (распространяющаяся) в область легких. В результате расстраиваются секреторные функции. Мокрота эвакуируется с трудом, поэтому спустя некоторое время скапливается в избыточном количестве.
При таком негативном развитии событий возникающий кашель сопровождается кардиальной и неврологической симптоматикой:
- болью в области сердца, напоминающей приступ стенокардии;
- головокружениями, нарушением координации движений;
- тошнотой;
- одышкой.
Ощущения першения, кома в горле появляются из-за отечности мышц гортани. Ущемление нервного корешка нарушает иннервацию (передачу нервных импульсов). При онемении слизистой гортани расстраивается глотательный рефлекс, а в ночные часы наблюдается скопление мокроты, слюны. Если человек меняет во время сна положение тела, то эта жидкость препятствует свободному дыханию.
Приступ кашля при грудном остеохондрозе не всегда бывает продуктивным. А при поражении шейных дисков, позвонков нередко происходит отделение мокроты. Вязкая слизь прочно сцеплена с внутренними оболочками дыхательных путей. Приступ кашля возникает настолько сильный, что это может стать причиной позывов к рвоте. В организме человека определенная группа нервных окончаний иннервирует органы, относящиеся к разным системам жизнедеятельности:
- диафрагма и некоторые части плевры находятся под контролем шейного сплетения;
- шейный симпатический узел ответственен за передачу импульсов в центральную нервную систему от глотки и гортани;
- грудным узлом иннервируется трахея и бронхи.
В этих нервных сплетениях локализованы рецепторы, при раздражении которых возникает кашлевой рефлекс. Даже если патологические изменения в органах дыхания не произошли, а воздух нормально циркулирует в легких, раздражение нервного корешка сместившимся позвонком приведет к приступу мучительного кашля.
Клиническая картина
Расстройство иннервации провоцирует боль в горле, причем односторонней локализации. Если сместившийся диск давит на нервный корешок с правой стороны позвоночного столба, то и дискомфортные ощущения возникают справа.
Кашель при остеохондрозе — не только неприятный и осложняющий жизнь симптом.
Скопление мокроты в дыхательных путях становится благоприятной обстановкой для роста и размножения болезнетворных бактерий и патогенных грибков. Формируются инфекционные очаги, из которых микроорганизмы потоком крови разносятся во внутренние органы и суставные структуры. Поэтому больные с остеохондрозом могут часто страдать от респираторных патологий, инфекционного артрита или полиартрита. Как правило, приступы кашля или легкое покашливание сопровождается и другими неврогенными симптомами:
- онемением, покалыванием, жжением кожи;
- снижением чувствительности;
- слабостью в мышцах.
Кашель при остеохондрозе грудного или шейного отдела бывает сухим или влажным, интенсивным, умеренным или слабым. Он преследует человека на протяжении дня или возникает время от времени. Больной может замечать некоторую периодичность приступов. Например, желание откашляться появляется только в утренние часы или в ночное время суток. А иногда оно возникает исключительно после физических нагрузок — спортивной тренировки, подъема тяжестей. Но его интенсивность всегда повышается при наклоне шеи и корпуса, глубоком вдохе. Обычно острый приступ проходит сам. Некоторые больные устраняют его местными препаратами для рассасывания с эфирными маслами. В таких случаях терапевтический эффект средств базируется в основном на самовнушении.

Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Кашель при остеохондрозе не сопровождается признаками респираторных патологий. Не происходит повышения температуры тела, не бывает озноба, лихорадки, избыточного потоотделения, диспепсических расстройств.
Как определить, что причина кашля — остеохондроз
Кашель является рефлекторной реакцией на раздражение слизистых оболочек органов дыхательной системы. С его помощью из гортани, бронхов, горла эвакуируются патогенные микроорганизмы и продукты их жизнедеятельности, а также мелкие твердые частицы, едкие химические соединения. При диагностировании врач обязан учесть любой возможный вариант появления приступов. Поэтому проводится целый ряд инструментальных, лабораторных, биохимических исследований:
- рентгенография позвоночного столба и легких;
- клинический анализ мочи;
- клинические и биохимические исследования крови;
- КТ или МРТ;
- анализ плевральной жидкости.
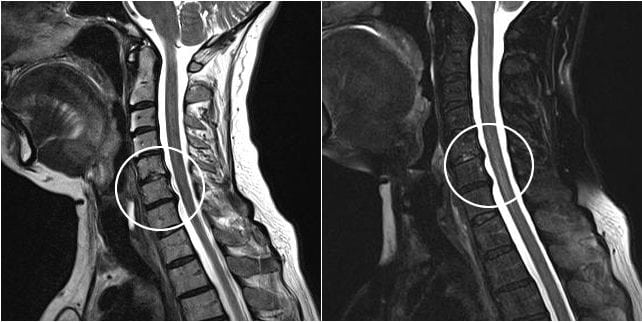
К обследованию пациента может подключиться отоларинголог для проведения ларингоскопии и исключения воспалительных патологий дыхательных путей. Осмотр кардиолога, ЭКГ, эхокардиография необходимы при кашле, сопровождающемся ощущением нехватки воздуха и кардиальными болями.
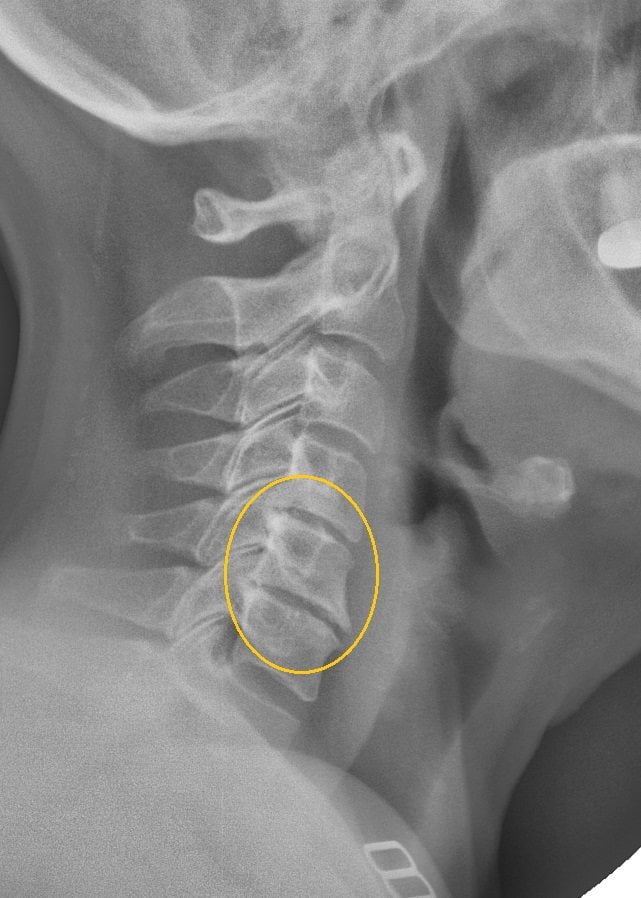
Если терапевт, а именно к нему часто обращаются пациенты с кашлем, не обнаружил признаков инфицирования и присутствия посторонних предметов, то он проводит дальнейшее обследование больного. Обычно в таких случаях причиной становится или прием определенных препаратов для снижения артериального давления (Эналаприл, Лизиноприл), или остеохондроз. Диагностировать последний позволяет изучение рентгенографических изображений.
На них хорошо визуализированы истончившиеся межпозвонковые диски, сместившиеся позвонки, разросшиеся края костных пластинок. Пациент направляется для дальнейшего лечения к вертебрологу или неврологу.
Терапевтическая тактика
Кашель, возникающий при повреждении шейных или грудных структур позвоночника, имеет неврогенное происхождение. Поэтому принимать противокашлевые и отхаркивающие средства, муколитики бесполезно. Не помогут ни рассасывающие пастилки, ни леденцы, ни сиропы с лекарственными травами. Облегчить дыхание, избавиться от болей и першения в горле, навязчивого, мешающего спать по ночам кашля поможет проведение грамотной терапии остеохондроза. Существует стандартная схема лечения дегенеративно-дистрофической патологии анальгетиками, анестетиками, при острых болях — парентеральным введением глюкокортикостероидов.
| Дополнительное лечение остеохондроза, сопровождающегося кашлем | Терапевтические мероприятия и лекарственные средства |
| Витаминотерапия | Препаратами первого выбора становятся таблетки или инъекционные растворы с витаминами группы B — Мильгамма, Комбилипен, Нейробион. Средства улучшают иннервацию, способствуют восстановлению поврежденных нервных корешков |
| Физиопроцедуры | УВЧ-терапия, магнитотерапия, лазеротерапия ускоряют кровообращение, стимулируют разжижение мокроты и ее эвакуацию из верхних и нижних дыхательных путей |
| Хондропротекторы | Структум, Терафлекс, Дона используются в основном для восстановления хрящевых тканей. Но при длительном приеме проявляется их выраженное противовоспалительное и обезболивающее действие |
Если кашель стал одним из ведущих симптомов, то целесообразно использовать нестероидные противовоспалительные средства (НПВС). Так как скопление мокроты раздражает слизистые дыхательных путей, то вероятность развития воспаления существенно возрастает. Курсовой прием НПВС купирует процесс развития патологии, снизит риск внедрения бактерий, вирусов, грибков.
Устранить приступы позволит применение следующих препаратов:
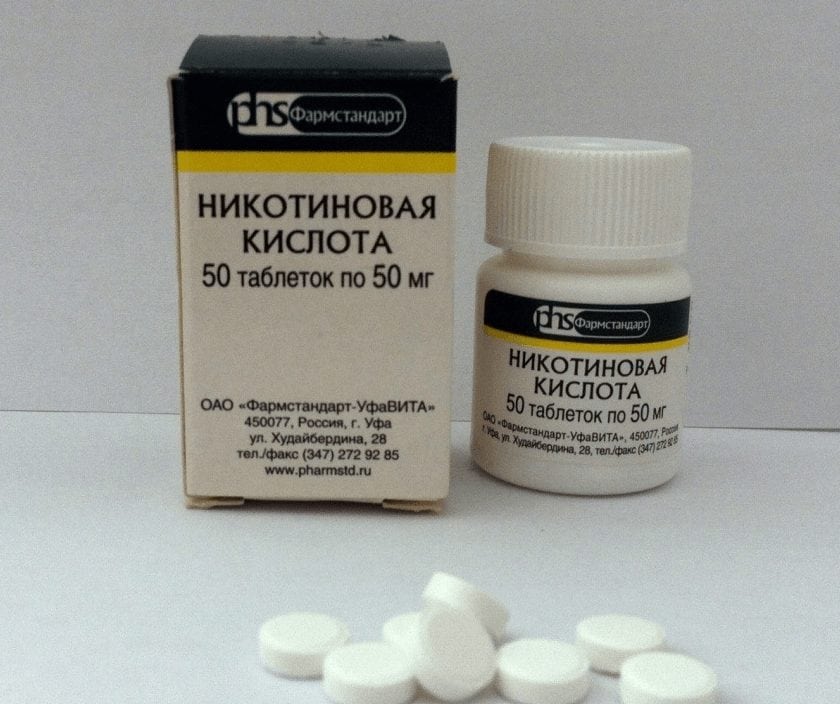
- средства для улучшения кровообращения в соединительнотканных структурах позвоночника — Актовегин, Пентоксифиллин, Эуфиллин, Трентал, Никотиновая кислота. Препараты расслабляют мускулатуру бронхов, снимают бронхоспазм, несколько расширяют сосуды сердца, мозга, почек, большинство являются периферическими вазодилататорами;
- миорелаксанты — Сирдалуд, Баклосан, Баклофен, Мидокалм, Толперизон. Лекарственные средства расслабляют скелетную мускулатуру, устраняют мышечные спазмы — основную причину защемления нервных корешков и возникновения спазмов.
Вертебрологи и неврологи обязательно рекомендуют пациентам несколько сеансов массажа. При обработке воротниковой зоны улучшается состояние дыхательной системы. Ускоряется кровообращение, восстанавливаются транспортные функции, восполняются запасы питательных веществ.
Терапевтический результат закрепляется регулярными занятиями лечебной гимнастикой, йогой, плаванием.
В процессе тренировок укрепляются мышцы, поддерживающие грудные и шейные позвонки. Стабилизация этих структур позволит полностью избавиться от изнуряющего кашля.
Причины цервикалгии этого типа
Вертеброгенная цервикалгия чаще всего бывает вызвана дегенеративным процессом в шейном отделе позвоночника. Но в первую очередь следует исключить более редкие причины вертеброгенной цервикалгии, требующие неотложного вмешательства:
ригидность шейных мышц, вызванную раздражением мозговых оболочек (например, при субарахноидальном кровоизлиянии или менингите. При менингеальном синдроме ограничение подвижности выявляется только при сгибании головы, но не при ее вращении или наклоне, и вызвано не столько болезненностью, сколько напряжением мышц.
Расслоение сонной или позвоночной артерии.
Причины острой вертеброгенной цервикалгии
Острая цервикалгия чаще обусловлена растяжением, воспалением и спазмом мышц, растяжением связок, воспалением межпозвонковых суставов, грыжей межпозвонкового диска или сочетанием этих причин. Дифференцировать эти состояния на догоспитальном этапе бывает трудно. Независимо от конкретной причины цервикалгия часто бывает спровоцирована неловким движением, длительным пребыванием в неудобной позе или переохлаждением. Боль резко усиливается при движениях шеи, иногда сопровождается преходящей кривошеей вследствие тонического болезненного спазма мышц, который спонтанно регрессирует в течение нескольких дней. В остром периоде могут отмечаться головная боль и умеренное головокружение.
Расслоение сонной или позвоночной артерии как причина вертеброгенной цервикалгии
При расслоении внутренней сонной артерии, которая может быть спонтанной или спровоцированной травмой, отмечаются:
интенсивная боль по передней поверхности шеи, иррадиирующая в область уха, нижней челюсти, виска, иногда орбиты,
выраженная болезненность при пальпации в зоне проекции сонных артерий,
Почему болит шея у ребенка
Если у взрослых на первом месте среди причин боли в шее находится поражение тканей позвоночника и мышц, то у детей – другие факторы:
Если ребенок жалуется на боль в шее, то ни в коем случае нельзя игнорировать эти жалобы. В обязательном порядке нужно посетить педиатра, ведь причина такого симптома может быть очень серьезной.
Шейный лимфаденит у ребенка
Традиционное лечение
В зависимости от полученных результатов обследования, врач назначает соответствующую терапию. Когда опасных патологий не обнаружено, то болевой синдром снимают обезболивающими препаратами. Эффективными лекарствами считаются:
Принимать подобные средства нужно осмотрительно, так как лечение ими более 3 дней может непредсказуемо отразиться на организме. В каждом конкретном случае врач определяет дозировку и продолжительность терапевтического курса. Если при кашле резко отдает в голову, рекомендуются миорелаксанты. При шейном остеохондрозе пациент ежедневно должен выполнять комплекс гимнастических упражнений для улучшения подвижности суставов и снятия мышечного спазма.
Дивертикулит
Недуг, при котором возникает образование мешка, дивертикулы.
Локализуется в горле.
Першение, сухой кашель, повышенное слюноотделение, тошнота, покраснение лица.
Осмотр, рентген, КТ, Эзофагоскопия.
На начальной стадии пациентам рекомендуют диеты, отвары лекарственных растительных средств.
Боль во время кашля, как признак перикардита
Рефлекторные спазмы дыхательных путей, сопровождаемые неприятными ощущениями, могут возникать вследствие воспаления сердечной сумки. Причиной появления перикардита может служить:
- Травма сердца.
- Воздействие инфекции.
- Перенесенный инфаркт миокарда.
- Почечная недостаточность.
- Нарушение иммунитета.
При кашле острая боль наиболее ярко выражена, если больной во время приступов находится в положении лежа на спине. Неприятные ощущения могут отдавать в спину, верхнюю часть живота, под правое ребро и плечо. При попытках человека перевернуться или встать происходит их заметное усиление.
Острая боль при кашле из-за раковых опухолей в органах дыхания
Злокачественные новообразования происходят из-за неконтролируемого роста клеток в легочных тканях. Со временем метастазы распространяются и за пределы органа, проникают в другие части тела. При раке легких очень больно кашлять. Описать ощущения можно как:
- Острые.
- Колющие.
- Локализующиеся во всей грудной клетке.
Боли во время кашля могут отдавать в различные части тела:
Часто они усиливаются при малейших движениях человека.
Артериит
Воспалительный процесс, при котором разрушается внутренний слой сосудов.
Локализуется на месте воспаления.
Ухудшение самочувствия, снижение аппетита, повышение температуры тела, головная боль, головокружение.
Терапевт, с последующим направлением к сосудистому хирургу.
Анализ крови, измерение АД, УЗИ артерий и других сосудов.
Лечение зависит от разновидности заболевания.
Как определить, что причина кашля — остеохондроз
Кашель является рефлекторной реакцией на раздражение слизистых оболочек органов дыхательной системы. С его помощью из гортани, бронхов, горла эвакуируются патогенные микроорганизмы и продукты их жизнедеятельности, а также мелкие твердые частицы, едкие химические соединения. При диагностировании врач обязан учесть любой возможный вариант появления приступов. Поэтому проводится целый ряд инструментальных, лабораторных, биохимических исследований:
- рентгенография позвоночного столба и легких;
- клинический анализ мочи;
- клинические и биохимические исследования крови;
- КТ или МРТ;
- анализ плевральной жидкости.
К обследованию пациента может подключиться отоларинголог для проведения ларингоскопии и исключения воспалительных патологий дыхательных путей. Осмотр кардиолога, ЭКГ, эхокардиография необходимы при кашле, сопровождающемся ощущением нехватки воздуха и кардиальными болями.
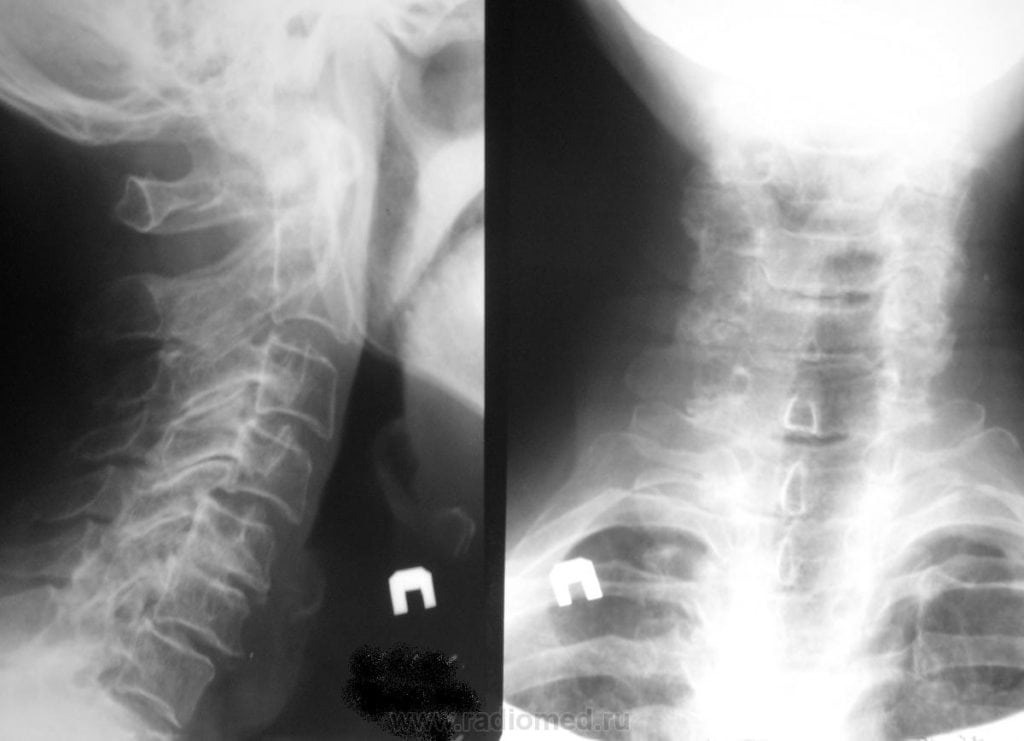
Если терапевт, а именно к нему часто обращаются пациенты с кашлем, не обнаружил признаков инфицирования и присутствия посторонних предметов, то он проводит дальнейшее обследование больного. Обычно в таких случаях причиной становится или прием определенных препаратов для снижения артериального давления (Эналаприл, Лизиноприл), или остеохондроз. Диагностировать последний позволяет изучение рентгенографических изображений.
На них хорошо визуализированы истончившиеся межпозвонковые диски, сместившиеся позвонки, разросшиеся края костных пластинок. Пациент направляется для дальнейшего лечения к вертебрологу или неврологу.
Самыми распространенными причинам боли в горле являются воспалительные процессы, вызванные простудными заболеваниями или различными инфекциями со стороны ЛОР-органов.
В подобных случаях боль локализуется в глотке, а при осложнении распространяется на шейные мышцы. Какие же воспаления провоцируют данные симптомы?
Относится к инфекционным заболеваниям, вызывающим воспаление одной или более миндалин (обычно небных). Возникает из-за поражения лимфоидной ткани вирусами, бактериями или грибами. Протекает в хронической и острой форме.
Если острое воспаление имеет бактериальную природу (спровоцировано стафилококками/стрептококками, хламидиями, микоплазмами), то патологию диагностируют как ангину.
Отмечают также увеличение и покраснение миндалин, образование на них очагов гноя, боль в области шейных лимфоузлов, першение, сухость глотки, фебрильные значения температуры.
Воспаление слизистой оболочки гортани, спровоцированное простудными или инфекционными (коклюш, корь, скарлатина) заболеваниями. Возникает вследствие влияния следующих факторов:
- переохлаждение;
- перенапряжения голосовых связок;
- злоупотребление вредными привычками (курение, алкоголь);
- вдыхание холодного или загрязненного воздуха через ротовую полость.
При ларингите симптомы проявляются внезапно. Ощущается сухость и першение в глотке и гортани, пропадает голос, появляется лающий сухой кашель. Слизистая оболочка голосовых связок краснеет, отекает, при острой стадии — болит горло и шея в верхней части.
Острая инфекция, вызываемая грамположительной бактерией Corynebacterium diphtheriae (дифтерийной палочкой). Поражает преимущественно верхние дыхательные пути.
Основными признаками дифтерии ротоглотки являются:
- отек неба, миндалин, глотки, гортани;
- образование белого налета;
- фебрильная температура;
- общее недомогание;
- затрудненное глотание.
При легком протекании недуга незначительно болит горло, шея поражается при распространенной форме дифтерии. Появляется припухлость под мочками ушей.
Острая стрептококковая инфекция, сопровождающаяся появлением сыпи по всему телу, интоксикацией организма, покраснением языка и слизистой глотки. Характерно стремительное развитие. Проявляется резким скачком температуры, ощущением слабости. Часто возникает тахикардия, тошнота и рвота. Болит горло и шея сзади, затылочная часть головы, воспаляются лимфатические узлы. Недугу подвержены все возрастные категории, однако чаще фиксируется у детей 4–8 лет.
Виды болезненных ощущений
Боли в области шеи можно разделить на 2 большие группы:
- Цервикалгия – это постоянная боль различной интенсивности, которая не распространяется за пределы шеи. Как правило, появляется постепенно, имеет монотонный, ноющий или тянущий характер. Чаще всего связана с развитием патологического болезненного спазмы мышц шейного отдела. Если такая боль возникает в шее и плече, то ее называют цервикобрахиалгия (встречается при шейном остеохондрозе), а если она распространяется в голову, то цервикокраниалгия, например, при невралгии затылочного нерва.
- Цервикаго , или шейный прострел, – это сильная боль, которая возникает внезапно, длится несколько минут. Провоцировать ее могут резкие или неуклюжие движения головой, длительное пребывание в одной позе. Во время приступа человек не может даже пошевельнуться из-за интенсивных болезненных ощущений. Отдавать боль может в голову, в руки, в грудной отдел позвоночника. Связана такая боль с защемлением или раздражением нервных корешков спинного мозга.

Многие люди, независимо от возраста, обращаются к врачу с жалобой на то, что у них болит шея сзади. Нередко такой симптом возникает при резком повороте головы или после изнурительных физических нагрузок. Это не страшно, боль проходит, как правило, за считанные дни.
Однако боль сзади в шее может свидетельствовать и о более серьезном недуге. К примеру, о развитии инфекционного заболевания, новообразования, остеохондроза или грыжи. Следует понимать, что шея – одна из самых уязвимых частей человеческого тела. Во-первых, она состоит из 7 позвонков, огромного числа артерий и вен, мышц, включает в себя важные внутренние органы – щитовидную железу, трахею, гортань, часть пищевода.

Во-вторых, весь наш организм представляет собой единую систему, и от состояния одних внутренних органов зависит состояние других. И такой недуг, как боль в шее может оказаться симптомом целого ряда внутренних заболеваний. Даже, казалось бы, совсем не связанных с шеей. Поэтому в случаях если болит шея сзади или когда боли в шее сзади не исчезают на протяжении 3-х дней, следует незамедлительно обратиться к врачу. Нельзя устанавливать себе диагноз самостоятельно!
Симптомы и виды боли
Боль в шее – распространенное явление. Наверняка, каждый сталкивался с ней хотя бы пару раз в жизни. Она может начаться сзади, а затем перейти на левую либо правую часть. При повороте головы человек испытывает нестерпимую боль, а иногда даже спазм.
Характеризовать недуг для установления верного диагноза можно по-разному.
Во-первых, следует определить вид боли по месту локализации:
- отраженная – как будто исходит извне, от внутренних органов;
- соматическая – когда болит поверхность кожи;
- глубокая соматическая – вспыхивает в глубоких слоях кожи.
Во-вторых, по продолжительности:
- острая – появилась совсем недавно;
- хроническая – мучает длительное время, периодически затухая.
Учитывая эти характеристики и сопутствующие симптомы, можно установить предварительную причину дискомфорта и отбросить массу лишних.
Причины
Чаще всего, в возникновении боли в области шеи сзади виноваты самые банальные ситуации:
- Болит шея и голова – долгое нахождение в сидячем положении, к примеру, за компьютером, за рулем. Или, напротив, резкие повороты головой, от которых не застрахованы даже активные люди. И как следствие, защемление нервов.
- Ноющая боль – переохлаждение, вызывающее спазм сосудов и нарушение кровообращения. Или длительное пребывание на сквозняке.
- неправильно организованное спальное место: высокая подушка, мягкий матрас.
- Отдающая в затылок – растяжение мышц из-за резкого поворота головы, резких движений, тяжелой физической работы. Помощь врача в таком случае не требуется. Только отдых и покой. Иногда боль в затылке связана с изменениями в грудном и шейном отделе позвоночника, которые сопровождаются шумом в ушах, онемением пальцев, головокружением, расстройством функции ЖКТ и, как следствие, болью в заднем проходе и верхней части живота.
- Нарастающая – результат тренировки. При выполнении физических упражнений в мышцах шеи, как и в любых других, скапливается молочная кислота, воздействующая на нервы и провоцирующая жжение. На начальной стадии мышцы могут чесаться и зудеть. А через время – болят, поскольку в мышечных волокнах появляются разрывы, предшествующие росту.
- Сильная, резкая боль – эмоциональные всплески, стресс и напряжение.
Такие ситуации причиняют сильный дискомфорт. Но продолжается это совсем недолго. Достаточно оградить шею от нагрузки или резких движений на несколько дней, и боль пройдет. А вот когда шея болит постоянно, пора бить тревогу и назначать встречу своему врачу. Рассмотрим, из-за чего еще может болеть задний участок шеи.
- Остеохондроз шейного отдела. Это дистрофические изменения в позвоночных дисках, влекущие за собой нарушение обмена веществ и кровообращения. Расположенные между позвонками диски утрачивают свою эластичность, усыхают и трескаются, между позвонками образуется отверстие. Любые мышечные спазмы провоцируют трение между позвонками, но так как шейный диск уже не может выдержать подобной силы, происходит защемление нервов, что сопровождается очень сильной, пульсирующей, простреливающей болью. Из сопутствующих симптомов выделяют: онемение рук, боль в области черепа, головокружение, шум в ушах, повышение давления.
- Грыжа. В шейном отделе может появиться грыжа. Она сдавливает нервные корешки, что влечет сильную боль в шее сзади – с правой или левой стороны головы. При этом кружится голова и ослабевает тонус мышц. А нередко даже снижается чувствительность рук.
- Спинальный стеноз. Приобретенное заболевание, зачастую возникающее на последней стадии остеохондроза. Сужение канала спинного мозга в некоторых участках позвоночника. У человека сильно болит задняя часть шеи и немеют конечности.
- Невралгия затылочного нерва. Это защемление нервов позвоночными дисками, сопровождающееся болью, простреливающей в разные участки тела, расположенные ниже шеи.
- Травма. Любая даже самая незначительная травма шейного отдела может повредить его, к примеру, сместить позвонки. И неважно, как давно она произошла, и через пару лет шея может заболеть, казалось бы, ни с того, ни с сего.
- Новообразования. Длительная и непрекращающаяся боль в шее сзади справа или слева может свидетельствовать о развитии в шейном отделе каких-либо новообразований:
- Атеромы – шишка из жировой и фиброзной тканей. Разрастается, может доходить до лопаток. Симптомы: болит голова сзади, дискомфорт при любом движении, даже при глотании и боль сзади шеи и в плечах.
- Липома – обыкновенный жировик.
- Лимфогранулематоз – опухоль.
- Болезненная шишка на шее может сформироваться из мышечной ткани. Такое явление не редкость для людей, занимающихся тяжелым трудом. Это уплотнение, при котором болят именно задняя сторона шеи и плечи.
- Психологические нарушения. Стрессы, нервозность, эмоциональное утомление, травмы и все, что связано с психологическим здоровьем человека, может спровоцировать спазмы в мышечных тканях шеи и очень сильные боли.
- Инфекции. Еще одна распространенная причина.
К инфекциям, при которых болит шея сзади, относят:
- Туберкулез: кашель с мокротой, одышка, боль и зуд в груди, иногда в задней части шеи, потливость, лихорадка, усталость.
- Столбняк: интоксикация, боль в голове и при глотании, чешется горло, подергиваются мышцы, повышается потливость, раздражительность. На дальнейших стадиях происходит расслабление всех мышц туловища, даже в заднем проходе. Сегодня люди застрахованы от этого страшного заболевания благодаря вакцинации.
- Малярия: три стадии – озноб, жар и пот. Во время разных стадий наблюдается рвота, головокружение, дискомфорт в заднем проходе, жажда, тахикардия, одышка, посинение пальцев.
- Полиомиелит: интоксикация, заложенность горла, боль при глотании, кашель, боль в задних мышцах шеи и нарушение функциональности тазовых органов – возможны проблемы с мочеиспусканием и дискомфорт в заднем проходе.
Миелопатия цервикальная. Повреждение спинного мозга из-за изменений в шейном отделе позвоночника, которые привели к сужению канала спинного мозга. Шея очень сильно болит сзади и у основания, общая слабость, нарушенная координация, непроизвольная дефекация в заднем проходе, неконтролируемое мочеиспускание.
Диагностика
Чтобы узнать, почему болит шея сзади, следует обратиться в лечебное учреждение. Для начала, к своему терапевту. После предварительного осмотра он направит вас к тому специалисту, в помощи которого вы нуждаетесь. К травматологу, ревматологу, невропатологу или ортопеду.
Для установления диагноза применяют следующие виды диагностики:
- компьютерная томография;
- анализы;
- рентген либо снимок;
- томография магнитно-резонансная.
Лечение
Только после тщательного изучения всех анализов и установки правильного диагноза врач назначит действенное лечение. Если боль вызвана воспалительным процессом – противовоспалительные препараты и средства для повышения иммунитета. Если стрессом – антидепрессанты или успокаивающие препараты.
Для лечения остеохондроза, грыжи и радикулита применяют следующие методы:
- гирудотерапия – лечение с помощью пиявок;
- кинезиотерапия – лечебная гимнастика;
- электротерапия – с помощью импульсного тока;
- лазерная терапия – с помощью светового потока.

Также в комплекс лечебных мероприятий могут войти инъекции, иглоукалывание, лазерное удаление новообразований, шейно-воротниковый массаж, аппликаторы, лечебная физкультура.
Заниматься самолечением нельзя. Но снизить болевые ощущения можно и самостоятельно.
Для этого следует избегать:
- резких и сильных наклонов головы;
- чрезмерно мягких матрасов и подушек;
- длительного ношения воротниковой шины;
- поворотов головы в сторону, которая болит больше всего;
- поворотов головы в тот момент, когда вы делаете низкий наклон туловища.
Профилактика
Как гласит известная всем мудрость: любую болезнь легче предупредить, нежели лечить. Соблюдение нехитрых профилактических правил позволит избежать такого неприятного недуга, как боль в шее сзади. А также исключить вероятность рецидива уже излеченного заболевания.
Для этого нужно:
- Избегать сквозняков, холода, длительного нахождения у вентилятора или под кондиционером.
- Вести активную жизнь, не забывать про спорт. Периодически разминать позвоночник.
- Правильно организовать спальное и рабочее место. Во время сна тело должно находиться в удобном положении, с этой задачей как нельзя лучше справится ортопедический матрас.
- Если вы ведете слишком активный образ, не забывайте про периодическое посещение массажиста.
Задняя часть шеи болит не только из-за прямых проблем с позвоночником. К этому могут быть причастны многие внутренние и психологические заболевания, новообразования и даже инфекции. Поэтому ни в коем случае не откладывайте выявление болезни на потом. А по окончании лечения не забывайте о профилактике.
Читайте также:


