Какую обувь нужно носить при сколиозе
Сколиоз – деформация позвоночного столба, которая требует комплексного лечения, особенно на запущенном этапе развития. Для достижения максимального терапевтического эффекта во время терапии нужно соблюдать некоторые рекомендации.
Физическая терапия

Физкультура – один из самых эффективных способов профилактики и устранения деформации позвоночника. Лечебные физические упражнения из ЛФК нужно проводить на любой стадии заболевания. Комплекс врач подбирает в индивидуальном порядке, учитывая степень патологических изменений и особенности общего здоровья.
У детей любого возраста, подростков позвоночник более эластичен, чем у взрослых, поэтому даже при запущенном течении заболевания можно добиться хороших результатов, если систематически выполнять спортивные упражнения.
Силовые нагрузки при сколиозе бывают симметричными и асимметричными. Первые позволяют предотвратить прогрессию патологических изменений и сформировать крепкий мышечный каркас. Вторые предназначены непосредственно для терапии сколиоза.
Занятия проводятся в тренажерном зале или в домашних условиях. Не нужно сразу делать резкие и быстрые движения. Силу увеличивают постепенно, обращая внимание на самочувствие. Боль и другой дискомфорт возникать не должны.
Полезна скандинавская ходьба при сколиозе позвоночника, езда на велосипеде, стретчинг, прыжки на скакалке. Разрешено сидеть на шпагате.
Во время выполнения упражнений в спортзале не рекомендуется поднимать тяжести, в особенности при развитии запущенного сколиоза. Вис на турнике выполняется только под контролем специалиста. Стоит ограничить прыжки с парашютом.

Приспособление представляет собой валик для спины, выполненный из дерева. Применение подушки помогает растянуть позвоночник и скорректировать правильное положение позвоночника.
Перед проведением занятия на деревянный валик кладут полотенце, чтобы избежать появления боли в спине. Далее принимают положение сидя, за поясницу ставят деревянное приспособление, как можно плотнее к туловищу. С опорой на локти медленно опускаются на подушку.
В первое время ощущается болевая симптоматика в спине, что считается нормальным явлением, не требующим дополнительной терапии. Время лежания на валике – 5 минут, которое со временем увеличивают до 15-20 минут.
С каждым днем на несколько сантиметров подушку подвигают к верхним сегментам позвоночника.

При искривлении позвоночника можно прыгать на батуте. Преимущества методики:
- во время прыжков на позвоночник не возлагается повышенная нагрузка, как при упражнении на земле или в тренажерном зале, из-за смягчения ударов за счет опоры на пружинистую поверхность;
- активно формируется мышечный корсет, поддерживающий позвоночный столб, что профилактически влияет на прогрессию сколиоза, снижает риск появления болезней костно-мышечной системы;
- улучшается кровообращение в мышечных структурах, что делает волокна более крепкими, при этом предотвращается развитие мышечного спазма, изменений, характерных для артроза и остеохондроза.
За счет укрепления суставов и повышения эластичности связок улучшается работа позвоночника, исправляются деформации, в том числе и сколиоз.
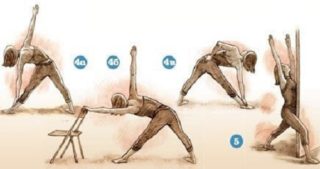
Для профилактики осложнений и прогрессии заболевания нужно соблюдать следующие правила при выполнении упражнений из комплекса йоги:
- исключить долгие, интенсивные нагрузки на позвоночник – упражнения выполняются плавно, с постепенным увеличением силы и амплитуды;
- не рекомендуются силовые прогибы, которые могут стать причиной перенапряжения мышечных волокон;
- скручивания способствуют патологическому перевороту позвоночных тел вокруг своей оси, что усугубляет развитие деформации;
- перевернутые асаны также не лучшим образом сказываются на здоровье позвоночника, оказывая повышенную нагрузку.
Во время выполнения упражнений нужно следить за дыханием.
Если соблюдать вышеперечисленные рекомендации, укрепляются мышцы, уходит болевой синдром, позвонки становятся симметричными относительно друг друга. Кроме того, восстанавливается нормальное кровообращение в спине, повышается эластичность суставно-связочного аппарата.
Организация рабочего и спального места
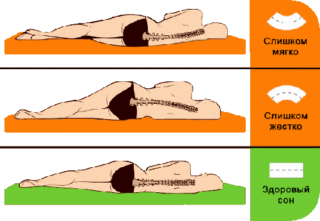
Для исключения прогрессии патологических изменений в позвоночнике важно правильно организовать рабочее место. Особенно это касается детей школьного возраста, которые ежедневно делают домашнее задание, сидя за столом.
Стул при сколиозе должен быть удобным. На ту часть, куда человек садится ягодицами, можно подкладывать тонкую подушку или валик толщиной не более нескольких сантиметров. Стоит обратить внимание на край стула, который не должен передавливать ноги. В противном случае пережимаются нервы и сосуды, что влияет на кровообращение.
Не рекомендуется выбирать большое кресло, на котором при сидении свисают ноги. Запрещен подгиб голеней под стул. Если купили высокое кресло, под ноги можно положить подставку нужной высоты, например, из книг или офисной бумаги.
Для сна рекомендуется выбрать ортопедическую подушку и такого же типа матрас. Запрещено спать на слишком жестком или слишком мягком матрасе. Первый создает излишнюю нагрузку на спину, а второй искажает естественный изгиб и без того деформированного позвоночника.
Обувь при сколиозе

Большой вред здоровью позвоночника наносит неправильная обувь. Основное противопоказание для девушек – модели на высоких каблуках. Если постоянно носить подобную обувь, постепенно ограничивается диапазон движения лодыжек, что способствует выворачиванию ступни наружу.
В итоге укорачиваются связки конечностей и поясницы. Центр тяжести переносится вперед, что обуславливает выгибание позвоночного столба, укорочение квадратных мышц спины, подвздошно-поясничной мышцы. Деформируются фаланги пальцев стоп.
Не меньше вреда приносят классические туфли, многие из которых имеют удлиненный носок. Это способствует нарушению кровообращения в передней части стопы, искривлению пальцев ног.
Существует 2 типа подпяточников: продольные и поперечные. Ортопедические стельки при сколиозе лучше выбирать поперечные. Они способствуют поддержанию свода стопы, снижению нагрузки на все структуры опорно-двигательного аппарата. Продольные стельки предназначены для лечения плоскостопия.
Вкладыши в обувь рекомендуется выбирать по размеру ступней, особенностям обуви. Лучше приобрести стельки из мягкого материала, например, из силикона или натуральной кожи.
Как нужно питаться

Пользу приносят продукты, содержащие в составе достаточное количество белка. Попадая в организм, белки распадаются на аминокислоты, улучшающие рост и развитие костных структур. Белок содержится в горохе, курином мясе, мясе кролика, говядине, индейке, баранине, арахисе, твороге, горбуше, тунце.
Питание при сколиозе должно содержать овощи с фруктами, в которых присутствуют разнообразные витамины и микроэлементы. Не менее полезны крупы: гречневая, рисовая, овсяная, перловая, пшенная. Диета не исключает употребление макаронных изделий, содержащих углеводы, медь, магний, железо.
Правильное питание должно включать продукты с витамином Е. Антиоксидант улучшает и ускоряет продукцию костных тканей, в том числе в позвоночнике. Содержится в таких продуктах, как орехи, сухофрукты, рыба, щавель, овсяная и ячневая крупы.
Полезно употребление пищи с витамином С в составе: черной смородины, шиповника, сладкого перца, цитрусовых, капусты и др. Рекомендуется включить в рацион продукты, содержащие витамин D: скумбрию, семгу, куриные яйца, сметану, сливочное масло.
В морепродуктах и морской капусте присутствует фосфор, полиненасыщенные жирные кислоты, укрепляющие костную ткань позвонков и улучшающие структуру межпозвонковых дисков. Употребление продуктов с кальцием также помогает укрепить костный аппарат.
Массаж и правила выполнения
Одно из показаний при сколиозе – массажные манипуляции. Для достижения максимального терапевтического эффекта нужно знать, какие мышцы требуют расслабления, а какие тонизирования. Мышечные структуры вогнутого отдела позвоночника расслабляют, а выпуклые подвергают тонизированию, так как они наиболее напряжены.
Несмотря на эффективность метода, существуют противопоказания при сколиозе:
- развитие почечной недостаточности, хронического заболевания органа в остром течении;
- присутствие опухолевидного новообразования в позвоночном столбе;
- туберкулез органа;
- развитие дерматологического заболевания (в том числе гнойного процесса) в области мануального воздействия.
Противопоказан массаж людям, имеющим склонность к внутренним и подкожным кровотечениям.
Хирургическое вмешательство
Операцию при сколиозе проводят, если заболевание протекает на запущенном этапе, за счет чего появляются осложнения со стороны рядом расположенных внутренних органов.
Если обнаруживается левосторонний или правосторонний сколиоз, врач может назначить один из следующих методов хирургического лечения:
- по технологии Api Fix: с использованием малоинвазивных инструментов устанавливается укрепляющий механизм, который постепенно исправляет искривление позвоночного столба;
- по технологии Харрингтона: в позвоночник устанавливают металлоконструкцию с подвижными крючками, закрепляющими общий стержень конструкции;
- по технологии Котреля-Дюбуссе: конструкция, встраиваемая в столб, более мягкая, чем по технике Харрингтона, не требуется спондилодеза, как в предыдущей методике.
Если выраженный сколиоз снижает качество жизни и нарушает трудоспособность, не стоит терять время, нужно сразу обращаться к врачу. Чем раньше будет проведена терапия, тем благоприятнее прогноз.
Ортопедическая обувь при вальгусной деформации стопы для детей: виды, как правильно выбрать

При вальгусной деформации стопы у детей ношение ортопедической обуви часто становится наилучшим методом лечения. Использование таких сандалий, туфель, ботинок помогает восстановить нормальную форму стопы и ее функции, укрепить мышцы, связки, сухожилия. Детский ортопед поможет подобрать стельки и специальную обувь с жесткой боковой фиксацией ступни, пятки, а также супинатором, уменьшающим нагрузки при ходьбе.
Причинами приобретенной вальгусной деформации становятся несовершенство связок, сухожилий, некоторые отклонения в развитии опорно-двигательного аппарата. Подобные дефекты диагностируются у ребенка к 12 месяцам, когда он начинает делать первые шаги. Деформации подвергаются стопы детей обычно со сниженным мышечным тонусом.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Такое состояние скелетной мускулатуры может быть спровоцировано следующими факторами:
- недоношенностью ребенка;
- внутриутробной гипотрофией;
- гипермобильностью суставов;
- частыми заболеваниями ОРВИ, бронхитами, пневмониями.
Слабость связок, мышц, костей всегда сопровождает течение рахита и нейромышечных заболеваний, к которым относятся полиомиелит, полинейропатия, ДЦП, миодистрофия.
Первым обращает внимание на неправильную форму стопы ребенка или ее неанатомическое положение при ходьбе обычно педиатр. Он выписывает направление к детскому ортопеду для осмотра, специального обследования. Если пятка и пальцы отклонены кнаружи, своды сглажены, а внутренняя часть стопы смещена внутрь, то выставляется первичный диагноз — вальгусная деформация. Для его подтверждения проводится ряд инструментальных исследований:
- рентгенография в 3 проекциях для визуализации изменения взаимного положения ступней;
- компьютерная плантография для расчета различных морфологических параметров стопы;
- компьютерная подометрия для оценки распределения нагрузок на все отделы ступни.
Для уточнения диагноза в некоторых случаях провидится УЗИ. Ребенок также будет осмотрен детским неврологом. Это необходимо для исключения заболеваний периферической и центральной нервной системы.

Ношение ортопедической обуви при вальгусной деформации не должно вызывать какого-либо дискомфорта у детей. Поэтому следует выбирать ее только после консультации с врачом. Все модели стандартны, но при некоторых особенностях строения ноги ребенка туфли или ботинки будут изготовлены на заказ. Чем отличается ортопедическая обувь от обычной, повседневной:
Детская стопа продолжает формироваться до четырех лет. Именно этим обусловлена лечебная эффективность ортопедических ботинок и сандалий. Их постоянное ношение мягко, но упорно стимулирует формирование костных, хрящевых структур ступней в физиологичном положении. Как помогает использование корректирующей обуви при вальгусной деформации:
- патология полностью купируется, так как нагрузки равномерно распределяются на боковые и внутренние поверхности ступни;
- по мере роста ребенка форма стопы приобретает правильное положение;
- походка ребенка становится более уверенной, он начинает лучше двигаться;
- исчезают дискомфортные ощущения, возникающие в ногах из-за повышенных нагрузок на мышцы;
- улучшается психоэмоциональное состояние ребенка, он становится менее капризным, принимает участие в активных играх со сверстниками.
Использование ортобуви позволяет компенсировать и другие уже имеющиеся дефекты, зафиксировать результаты проводимого лечения, сохранить исправленную форму стопы.

Есть несколько классификаций ортопедической обуви. Она бывает детской и взрослой, мужской и женской, зимней, летней, демисезонной. Для прогулок используются туфли, сандалии, сапоги, ботинки. А если у ребенка выявлена вальгусная деформация средней или высокой степени тяжести, то рекомендовано и ношение домашних тапочек. Они снабжены закрытым задником и особой стелькой-супинатором, фиксирующей стопу ребенка в анатомическом положении. Такая домашняя обувь хорошо перераспределяет нагрузки, поэтому не происходит утолщения свода.
| Вид ортопедической обуви для детей | Предназначение и характерные особенности |
| Профилактическая | Рекомендована ортопедами для ношения на начальной стадии развития вальгусной деформации или при наличии предпосылок для ее появления, например, лишнего веса у ребенка |
| Малосложная | При использовании оказывает легкое корректирующее воздействие, поэтому назначается при вальгусной деформации первой степени тяжести |
| Сложная | Применяется при тяжелых формах вальгусной деформации, изготавливается только по рецепту врачу на заказ после снятия мерок |
Для ношения в холодное время года предназначены детские ботинки и сапожки. Они должны быть удобными, хорошо согревать ноги. Поэтому такая обувь оснащена теплыми стельками, нескользящей подошвой, невысоким, широким каблуком. Наиболее терапевтически эффективны зимние модели таких производителей:
- Ortek. Качественные, прочные ботинки с эластичной теплой стелькой и специальной пластиной, надежно фиксирующей голеностопный сустав;
- Сурсил-Орто. Благодаря конструкции высоких ботинок на натуральном меху обеспечивается поддержка продольного свода, корректируется форма ступни. Смещение пятки и голеностопного сустава предупреждают высокий задник с берцами. Подошва с перекатом стимулирует правильную постановку ноги при движении;
- Дандино. При изготовлении обуви использовались мягкие натуральные материалы, поэтому ее ношение комфортно для ребенка даже при активных движениях, например, беге или прыжках. Ботинки и сапожки Дандино не слишком фиксируют ступни, используются только на начальном этапе развития патологии.
Детские ортопеды особенно рекомендуют для консервативной терапии вальгусной деформации средней степени тяжести зимние сапожки и ботинки BOS.
Производством ботинок, сандалий, туфель, босоножек для коррекции стоп занимается компания Ринитек. Они отвечают всем ортопедическим характеристикам, так как оснащены жестким задником, анатомической подошвой, супинаторами, высокими берцами.
Узнайте, что думает доктор Комаровский о вальгусной деформации стоп у детей и какое лечение педиатр считает самым эффективным.
Менять обувь приходится каждые 6-8 месяцев. Стоит она недешево, но экономить родителям не стоит — ношение корректирующих изделий часто позволяет избежать проведения хирургической операции. Качественная обувь не может продаваться по низкой цене, но именно она обладает наибольшей терапевтической эффективностью.
Ортопедические стельки — корректоры положения стопы в обуви. Целью их ношения является восстановление нормального положения костной основы, создание поддержки для ослабленных мышц и связок. Взрослым регулярное использование стелек рекомендовано для снижения выраженности болей при ходьбе, а также профилактики дальнейшей деформации ступни, особенно большого пальца. Для лечения вальгусной деформации у взрослых они не применяются.
Ортопедические приспособления бывают нескольких разновидностей:
- стельки для поддержки всей подошвы, коррекции положения ступни;
- полустельки для равномерного перераспределения нагрузки с плюсны, предотвращения деформации косточек большого пальца;
- подпяточники для комплексного лечения вальгусного плоскостопия;
- фиксаторы применяются при ношении открытой обуви для коррекции положения сустава первого пальца стопы.
Основным определяющим параметром является длина стопы. Как правило, размер ортопедического приспособления полностью совпадает с размером обуви, поэтому при подборе проблем не возникает.
Сапожки или босоножки для профилактики или терапии вальгусной деформации легкой степени тяжести подбирают родители с учетом таких критериев:
Обувь для правильного формирования стопы и коррекции походки ребенка продается в специализированных магазинах. При диагностировании тяжелой формы патологии врач выписывает рецепт. С ним родители приходят в ортопедический салон. Сотрудник связывается с фабрикой и делает заказ в соответствии со снятыми мерками, а также требованиями детского ортопеда.
Ношение ортопедической обуви ребенком и на улице и дома рекомендовано только при тяжелой вальгусной деформации. В остальных случаях надевать ее нужно только во время прогулок. Многие ортопеды выступают против такого метода терапии приобретенной патологии. Они считают, что в основе проводимого лечения должно лежать укрепление мышц, связок, сухожилий. Если они прочные и эластичные, то стопа начинает формироваться правильно без использования корректирующих ботинок и сапожек.
Поэтому ношение обуви должно обязательно сочетаться с ЛФК, физиотерапевтическими и массажными процедурами, прогулками босиком по гальке, песку, траве. Детские ортопеды советуют родителям приобрести специальный коврик, который состоит из нескольких блоков, имитирующих природные поверхности.
Что такое сколиоз?
При сколиозе наблюдается заметное нарушение осанки. Если посмотреть на спину больного человека, можно заметить, что позвоночник образует изгиб вправо или влево. У здорового человека позвоночник расположен прямой линией посередине спины.
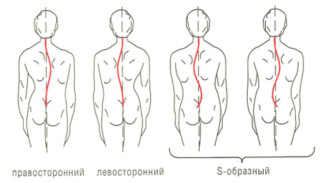
Врачи выделяют несколько видов сколиоза:
- С-образный сколиоз. При таком сколиозе изгиб происходит влево или вправо, что образует букву С.
- S-образный сколиоз. Такое патологическое искривление образуется вследствие изгиба одного из отделов позвоночника в противоположную сторону.
- Z-образный сколиоз. Он образуется в результате сразу трех изгибов, затрагивающих шейный, грудной и поясничный отделы позвоночника
Многие мамы, заметив, что ребенок сутулится, ищут всевозможные способы, как можно исправить сколиоз: изучают видео-уроки, читают книги, советуются с врачами на форумах. Однако важно понимать, что заниматься самолечение опасно. Кроме того, сутулость ребенка не всегда говорит о наличии сколиоза. Ведь сколиоз – стойкое искривление позвоночника, которое врач может определить при осмотре ребенка. Даже если характерные изгибы позвоночника не наблюдаются, рентгеновский снимок поможет поставить правильный диагноз.
Сколиоз может быть врожденным и приобретенным. Первый возникает при неправильном внутриутробном развитии скелета. Врожденный сколиоз может быть следствием аномального развития бедер и позвонков, сращения ребер, сращения тел позвонков, образования добавочного позвонка и пр.
Приобретенный сколиоз развивается в детском (6-8 лет) или подростковом (10-15 лет) возрасте. Для этого возраста характерен интенсивный рост костей скелета, с этим и может быть связано развитие болезни. Врачи давно отметили, что у девочек искривление позвоночника возникает намного чаще, чем у мальчиков. В большинстве случаев причина приобретенного сколиоза остается неизвестной, тогда ставится диагноз – идиопатический сколиоз.
Причиной развития болезни могут быть заболевания ЦНС или опорно-двигательного аппарата. Вот некоторые из них:
- грыжа межпозвонковых дисков характеризует выпячивание межпозвонкового диска в спинномозговой канал;
- остеохондроз;
- рахит – заболевание, развивающееся при недостатке витамина D;
- заболевание мышц (например, детский церебральный паралич – нарушение тонуса мышц);
- частые спазмы мышц шеи и спины;
- врожденная кривошея.
Для того чтобы понять, можно ли исправить сколиоз в домашних условиях, необходимо не только установить причину его появления, но и определить степень развития болезни. Существует несколько степеней развития сколиоза:
- 1 степень – искривление позвоночника едва заметно, незначительно выражена сутулость, одно плечо немного выше другого. Диагностируется начальный сколиоз при осмотре ортопеда или травматолога.
- 2 степень — наиболее распространенная. Появляются беспокоящие боли в спине, отмечается асимметричность лопаток – это и заставляет человека обратиться к врачу.
- 3 степень — боль в спине становится невыносимой. Форма спины изменяется, может появиться выпячивание ребер.
- 4 степень – формируется реберный горб, ярко выражена деформация спины, западение или выпячивание ребер.
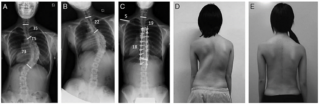
Самый эффективный метод постановки диагноза – рентген позвоночника. По результату снимка, врач сможет определить наличие или отсутствие болезни, установить некоторые из многочисленных причин развития сколиоза и рассчитать угол искривления позвоночника, что особо важно для определения степени развития болезни.
Угол сколиоза до 10 градусов характерен для первой степени развития болезни, для второй – от 11 до 25 градусов, для третьей – от 26 до 50. Если угол сколиоза больше 51 градуса, болезни присваивается четвертая степень развития.
Наличие сколиоза у ребенка вы можете определить самостоятельно в домашних условиях. Однако для более точной постановки диагноза следует обратиться к врачу-ортопеду.
Для того чтобы определить сколиоз родители в домашних условиях могут:
- внимательно осмотреть спину ребенка: позвоночник должен быть расположен ровно, посередине спины. Плечи и лопатки должны быть симметричны.
- попросить ребенка наклониться вперед. Обратить внимание на то, что лопатки должны находиться на одном уровне.
Кроме сутулости и асимметричности лопаток, при сколиозе отмечаются следующие симптомы:
- одно плечо выше другого;
- при осмотре спины ярко выражена деформация позвоночника;
- боли в спине при ходьбе или после долгого пребывания в стоячем положении. Чем больше искривляется позвоночник, тем сильнее становится боль.
Лечение сколиоза зависит от многих факторов: возраста, причин болезни и степени ее развития. Оно включает в себя массаж, гимнастику, лечебную физкультуру. В более тяжелых случаях необходимо проведение планового хирургического вмешательства.
Особое внимание следует уделить укреплению мышц, установлению правильной осанки. В случае болезни ребенка, можно отдать его в физкультурные секции. Ежедневная утренняя зарядка, лечебная гимнастика, массаж, плавание – главные лечебные мероприятия при сколиозе первой степени.
Для лечения сколиоза второй степени, как и при первой, назначаются лечебная физкультура, гимнастика, массаж. Также к основным процедурам добавляется ношение специального корсета. Она изготавливается индивидуально. Время ношения корсета постепенно увеличивают с нескольких часов до суток.
В таком случае также назначается ношение специального корсета, только носить его следует намного дольше, чем при сколиозе второй степени. Если угол сколиоза больше 45 градусов, путем хирургического вмешательство на позвонки устанавливается стабилизирующая система, которая способствует выпрямлению позвоночника.
При 4 степени сколиоза также проводится хирургическая операция. Однако она связана с определенным риском, и прибегают к операции только тогда, когда другие метода не приносят результата.
Любую болезнь легче предотвратить, чем лечить – это утверждение справедливо и для пациентов и со сколиозом. Если врожденный сколиоз человек не в силах предотвратить, то он может препятствовать развитию приобретенного искривления. К общим мерам профилактики относится: ведение активного образа жизни, плавание, ежедневная зарядка. Необходимо как можно реже сидеть за компьютером, а также регулярно делать перерывы для зарядки во время работы.
- Воспаление сустава пальца на ноге — как его снять?
- Причины развития и лечение интрамедуллярной миелоишемии
- Причины развития и симптоматика спинальной гематомы
- Причины появления и лечение тянущих болей в ногах
- Что делать, если ломит ноги при беременности?
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
15 апреля 2019
- Давящая боль в области лопатки и грудной клетки 14 апреля 2019
- Врачи не могут справиться с парезом стопы — что можно сделать? 13 апреля 2019
- Онемение после удаления грыжи — нужна будет повторная операция? 12 апреля 2019
- Грыжи дисков в шейном отделе — что делать? 11 апреля 2019
- Опасны ли обнаруженные на МРТ кисты?
Сколиоз среди всех заболеваний позвоночника, пожалуй, занимает первое место. Развивается чаще всего у подростков, которые проводят большую часть времени сидя за компьютером, часто сутулятся и носят тяжелые сумки, портфели всегда на одном плече. Вылечить сколиоз вполне возможно.
Но период восстановления и способы лечения напрямую зависят от возраста человека и степени искривления. Поэтому чем раньше вы заметите изменения положения плеч, лопаток, тазовых костей, в длине ног, тем больше вероятность в полном выздоровлении.
Лечение сколиоза может включать в себя лечебную гимнастику, физиотерапию, мануальную терапию, прием специальных медицинских препаратов. Иногда, в качестве дополнения к лечению врач рекомендует одевать определенное ортопедическое изделие.
Ортопедические корсеты для спины
Своевременное лечение может не только исправить положение позвоночника, но и решить сразу проблемы с работой внутренних органов в будущем. Ортопедические корсеты показаны тем, у кого сколиоз заметно прогрессирует.
В зависимости от степени развития сколиоза у человека корсеты различаются:

1. Поддерживающие. Этот вид корсетов рассчитан для поддержания спины таким образом, чтобы определенная часть нагрузки на позвоночник снималась. Напряжение уменьшается и болезненные ощущения пропадают.
Такие корсеты не рассчитаны на выпрямление деформированного позвоночника. Их основная задача заключается в том, чтобы не допустить прогрессии болезни. Также их назначают для профилактики развития сколиоза или при патологии опорно-двигательного аппарата у взрослых.
Поддерживающие ортопедические корсеты, в свою очередь, бывают нескольких видов:
- Реклинаторы. Представляют собой ластичные ленты, которые одеваются на верхний плечевой пояс через руки и перекрещиваются на спине в виде восьмерки. Назначают на ранних стадиях сколиоза и при плохо развитых мышцах спины. Носить рекомендуется не более 4 часов в день.
- Грудной корректор осанки (ортопедический поясничный корсет). Представляет собой бандаж, с поясом в виде корсета. Также у него предусмотрено жесткая вставка, которая располагается на уровне грудного отдела на спине. Таким образом позвоночник имеет дополнительную поддержку, грудная клетка расправляется, лопатки сводятся навстречу друг к другу. Ортопедический пояс для спины и поясницы назначается при более выраженных патологиях спины.
- Грудопоясничные корсеты для осанки. Эти ортопедические корректоры осанки являются совмещенным изделием первых двух видов. Назначается при сколиозе 1 или 2 степени. Действие этого корсета напрямую направлено на искривление позвоночника и формирования правильной осанки.
2. Корригирующие. Направлены на искривление сколиоза у человека. Действуют они довольно эффективно путем давления на деформированную часть позвоночника. При этом лечебной деформации спины подвергается не только задняя часть спины, но и грудной отдел спереди и боковые части поясничного, грудного отделов.
Виды корригирующих корсетов:
- Корсет Шено. Изготавливается по индивидуальным слепкам из термопластичного пластика. Со временем, когда наблюдаются изменения, корсет заменяется на новый, по новому эскизу.
- Корсет Милуоки. Особенностью его является конструкция. Он состоит из седла для поясничного отдела и поддерживающих металлических механизмов для шейного отдела. По мере исправления сколиоза корсет можно регулировать.
- Бостонский корсет. Применяется для лечения сколиоза 3 степени. Представляет собой надежный фиксатор поясничного и крестцового отделов. Менять его необходимо также по мере выздоровления.
Пояс (корректор осанки)
Говоря об ортопедических изделиях, которые необходимо носить при сколиозе подразумеваются корсеты, пояса, матрасы, стельки. При этом корсеты и пояс от сколиоза относятся к одной группе. Так как пояс для коррекции спины является одним из разновидностей корсетов, описанных выше.
Ортопедические матрасы
Если основное лечение, которое назначает лечащий врач должно выполняться днем, то не стоит забывать ночью мы также должны следить за своей спиной, которая чаще всего находится в одном положении в течение длительного времени. Для того чтобы увеличить эффективность лечения необходимо спать правильно, а для этого подойдет специальный ортопедический матрас при сколиозе.
У ортопедического матраса нет противопоказаний, поэтому его можно рекомендовать как при сколиозе, так и в целях его профилактики.
В зависимости от жесткости матрасы делятся:
- мягкие;
- полужесткие;
- жесткие.
Выбирая матрас для себя, стоит принимать во внимание возраст, степень искривления спины и другие возможные патологии.
Для профилактики можно выбрать полужесткие матрас. А вот если имеется значительное искривление или сколиоз 3 или 4 степени, то стоит остановить свой выбор на жестких ортопедических матрасах. Мягкие же предусмотрены для людей преклонного возраста, или с небольшим весом.
Наполнение у матрасов может быть разным:
- Латексная, полиуретановая пена. Благодаря этому наполнителю матрас принимает форму тела. Также его называют эффектом памяти;
- Пружины. Используются в основном в матрасах, рассчитанных на двуспальную кровать;
- Латекс, кокосовая койра, поролон и другие.Эти матрасы можно использовать летом с одной стороны, к примеру, летом, а зимой перевернуть другой стороной. И каждая из них будет иметь свой наполнитель. В каждый период определенный наполнитель работает по-своему либо обеспечивается необходимое проветривание, либо сохраняется тепло.
Лечение сколиоза ортопедическими стельками

Нередко в большом списке назначений от врача, которые необходимы для исправления сколиоза входят не только специальные ортопедические корсеты, но и стельки. Использовать ортопедические стельки при сколиозе целесообразно, если одним из последствия искривления позвоночника является плоскостопие или разная длина ног.
Несомненно, ортопедические стельки являются эффективным средством лечения, но только плоскостопия, а не сколиоза. И назначать такие стельки в целях исправления деформации позвоночника будет неверным решением. Поэтому их нужно применять в комплексе с другими видами лечения и, если было обнаружено плоскостопие.
Также мы расскажем, что является причиной искривления позвоночника и можно ли его предупредить.
На сегодняшний день средств для лечения сколиоза появилось очень много. Если ранее в основном применялся лечебный массаж и физиотерапия, то сейчас можно купить любое фиксирующее спину устройство, спать на специальном матрасе и продолжать лечиться. Кроме того, благодаря этим средствам можно значительно снизить риск возникновения этого заболевания.
Смотрите также видео-дневник о корректировании осанки при помощи ортопедических стелек:
🔥 Читайте по теме:

Как лечить сколиоз спины у взрослых: все способы

Занятия каким видом спорта рекомендуются при сколиозе позвоночника

Ортопедические стельки – как выбрать готовые, и можно ли их сделать самому?
Читайте также:


