Какие шейные позвонки прощупываются
Общее описание позвоночника. Первый, второй, седьмой шейный позвонок, грудной, поясничный, крестцовый и копчиковый позвонки. Соответствующие отделы.
Строение и функции позвоночного столба
Позвоночный столб, или позвоночник является частью скелета туловища и выполняет защитную и опорную функции для спинного мозга и выходящих из позвоночного канала корешков спинномозговых нервов. Главной составляющей позвоночника является позвонок. Верхний конец позвоночника поддерживает голову. Скелет верхней и нижней свободных конечностей прикрепляется к скелету туловища (позвоночник, грудная клетка) посредством поясов. В результате, позвоночник передает тяжесть тела человека поясу нижних конечностей. Таким образом, позвоночный столб выдерживает значительную часть тяжести человеческого тела. Следует обратить внимание на то, что будучи весьма прочным, позвоночный столб удивительно подвижен.
Позвоночник человека представляет длинный изогнутый столб, состоящий из ряда лежащих один над другим позвонков. Наиболее типично следующее их количество:
- шейных позвонков (С — от лат. cervix — шея) — 7,
- грудных (Th — от лат. thorax — грудь) — 12,
- поясничных (L — от лат. lumbalis — поясничный) — 5,
- крестцовых (S — от лат. sacralis — крестцовый) — 5,
- копчиковых (Со — от лат. coccygeus — копчиковый) — 4.
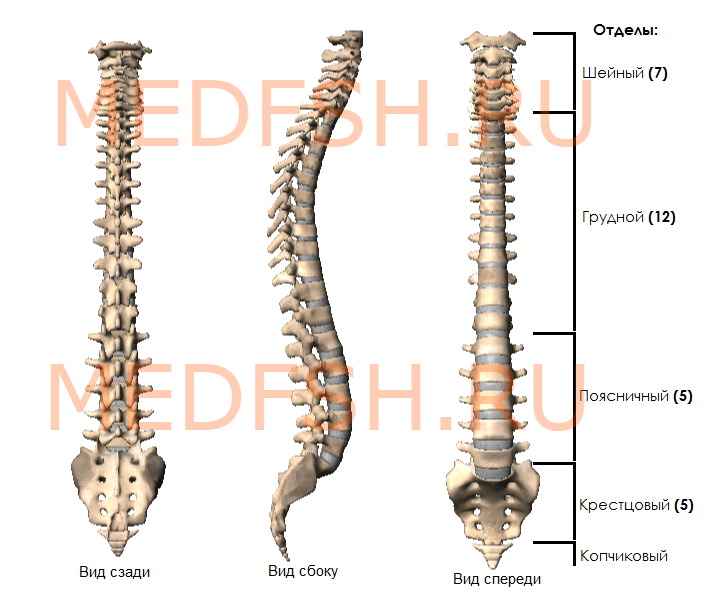
У новорожденного ребенка число отдельных позвонков 33 или 34. У взрослого человека позвонки нижнего отдела срастаются, образуя крестец и копчик.
Позвонки разных отделов отличаются по форме и величине. Однако все они имеют общие признаки. Каждый позвонок состоит из главных элементов: расположенного спереди тела позвонка и сзади дуги. Таким образом, дуга и тело позвонка ограничивают широкое позвоночное отверстие. Позвоночные отверстия всех позвонков образуют длинный позвоночный канал, в котором залегает спинной мозг. У позвоночного столба между телами позвонков находятся межпозвоночные диски, построенные из волокнистого хряща.
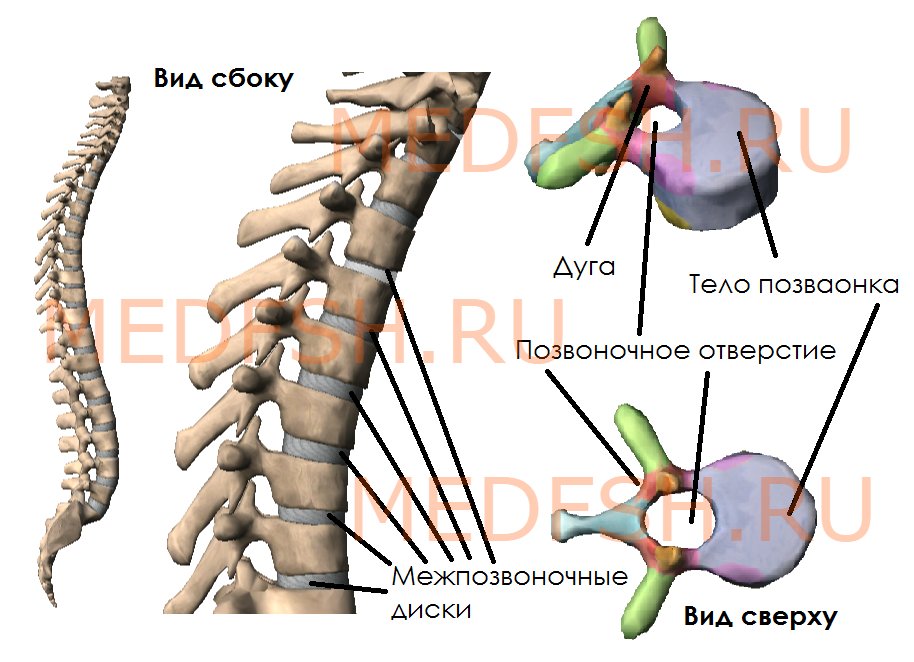
От дуги позвонка отходят отростки, кзади направляется непарный остистый отросток. Вершина многих остистых отростков легко прощупывается у человека по средней линии спины. В стороны от дуги позвонка отходят поперечные отростки и по две пары суставных отростков: верхние и нижние. При помощи их позвонки соединяются между собой. На верхнем и нижнем краях дуги вблизи ее отхождения от тела позвонка имеется по вырезке. В результате, нижняя вырезка вышележащего и верхняя вырезка нижележащего позвонков образуют межпозвоночное отверстие, через которое проходит спинномозговой нерв.
Итак, позвоночный столб выполняет опорную и защитную функцию, состоит из позвонков, разделённых на 5 групп:
- Шейные позвонки — 7
- Грудные позвонки — 12
- Поясничные — 5
- Крестцовые — 5
- Копчиковые — 1-5 (чаще 4)
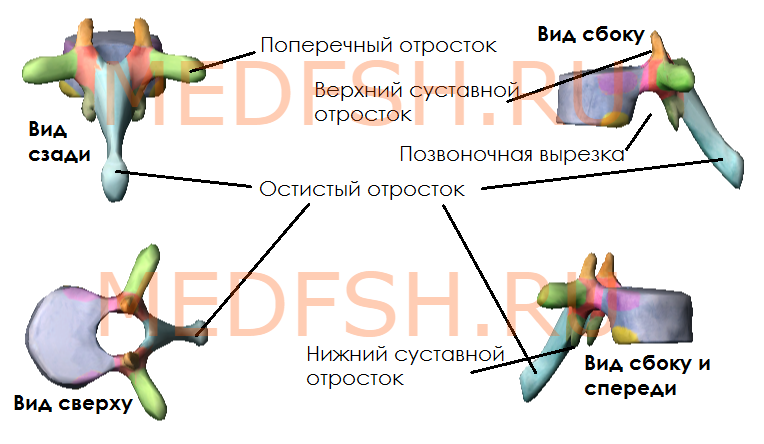
Каждый позвонок, в свою очередь, имеет следующие костные образования:
- тело (расположено спереди)
- дугу (расположено сзади)
- остистый отросток (отходит назад)
- поперечные отростки (по бокам)
- две пары суставных отростков (сбоку сверху и снизу)
- верхняя и нижняя вырезки (образуются на месте отхождения суставного отростка от тела)
Шейные позвонки, особенности строения первого, второго и седьмого шейного позвонка
Число шейных позвонков у человека, как почти у всех млекопитающих, — семь.
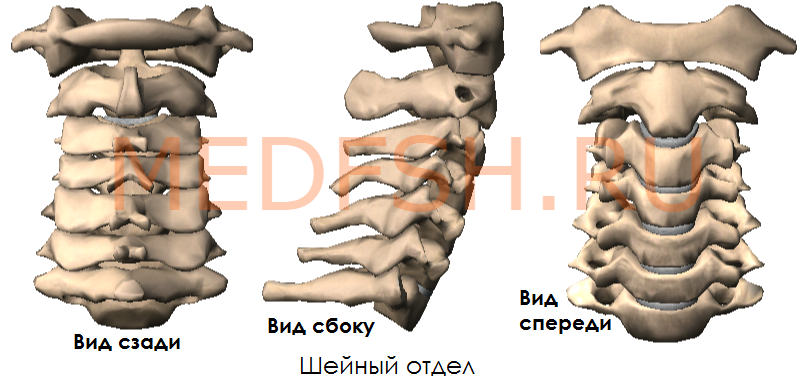
Шейные позвонки человека отличаются от других своими небольшими размерами и наличием небольшого округлого отверстия в каждом из поперечных отростков. При естественном положении шейных позвонков эти отверстия, накладываясь один на другой, образуют своеобразный костный канал, в котором проходит позвоночная артерия, кровоснабжающая мозг. Тела шейных позвонков невысокие, их форма приближается к прямоугольной.
Суставные отростки имеют округлую гладкую поверхность, у верхних отростков она обращена кзади и вверх, у нижних — вперед и вниз. Длина остистых отростков увеличивается от II к VII позвонку, концы их раздвоены (кроме VII позвонка, остистый отросток которого самый длинный).
Первый и второй шейные позвонки сочленяются с черепом и несут на себе его тяжесть.
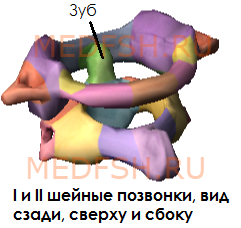
Не имеет остистого отростка, его остаток — небольшой задний бугорок выступает на задней дуге. Средняя часть тела, отделившись от атланта, приросла к телу II позвонка, образовав его зуб.
Тем не менее, сохранились остатки тела — латеральные массы, от которых отходят задняя и передняя дуги позвонка. На последней имеется передний бугорок.
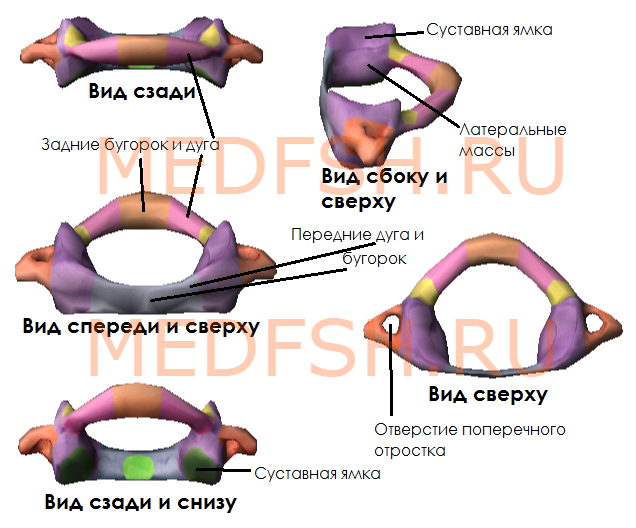
Атлант не имеет суставных отростков. Вместо них на верхней и нижней поверхностях латеральных масс находятся суставные ямки. Верхние служат для сочленения с черепом, нижние — с осевым (вторым шейным) позвонком.
При поворотах головы атлант вместе с черепом вращается вокруг зуба, который отличает II позвонок от других. Латерально от зуба на верхней стороне позвонка расположены две суставные поверхности, обращенные вверх и вбок. Они сочленяющиеся с атлантом. На нижней поверхности осевого позвонка имеются нижние суставные отростки, обращенные вперед и вниз. Остистый отросток короткий, с раздвоенным концом.
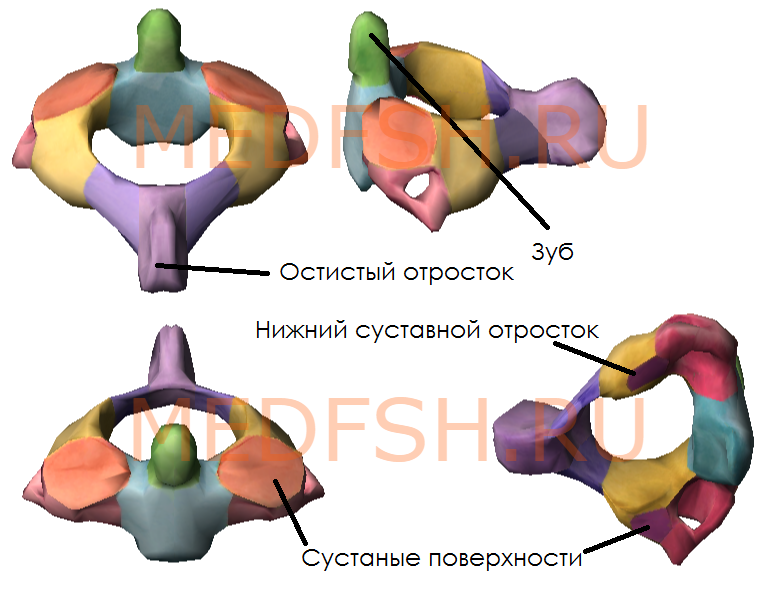
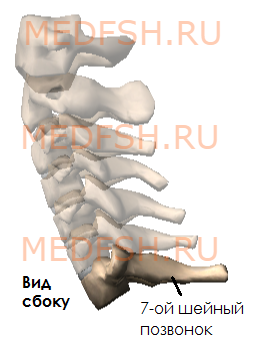
Имеет длинный остистый отросток, который прощупывается под кожей на нижней границе шеи.
Итак, шейные позвонки (7) имеют небольшой размер, на поперечных отростках имеются отверстия поперечного отростка.
Особенным строением обладает первый шейный позвонок, или атлант, а также второй и седьмой шейные позвонки.
Грудные позвонки
Двенадцать грудных позвонков соединяются с ребрами. Это накладывает отпечаток на их строение.
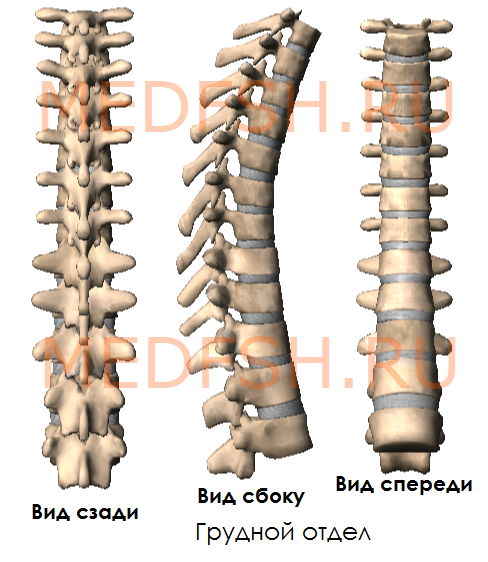
На боковых поверхностях тел имеются реберные ямки для сочленения с головками ребер. Тело I грудного позвонка имеет ямку для I ребра и половину ямки для верхней половины головки II ребра. А во II позвонке имеется нижняя половина ямки для II ребра и пол-ямки для III. Таким образом, II и нижележащее ребра, по X включительно, присоединяются к двум смежным позвонкам. К XI и XII позвонкам прикрепляются лишь те ребра, которые соответствуют им по счету. Их ямки располагаются на телах одноименных позвонков.
На утолщенных концах поперечных отростков десяти верхних грудных позвонков имеются реберные ямки. С ними сочленяются соответствующие им по счету ребра. Таких ямок нет на поперечных отростках XI и XII грудных позвонков.
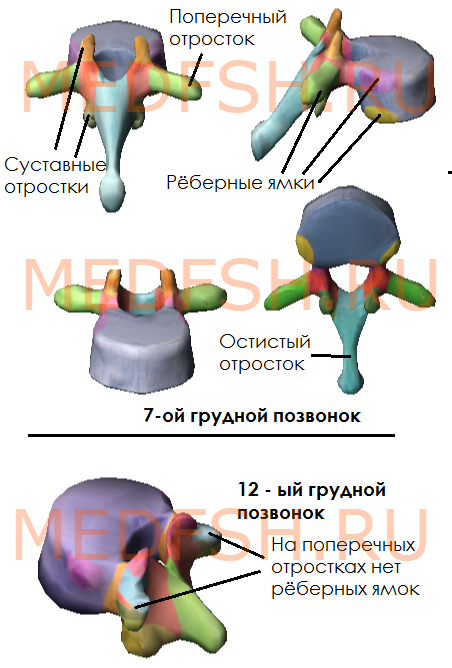
Суставные отростки грудных позвонков расположены почти во фронтальной плоскости. Остистые отростки значительно длиннее, чем у шейных позвонков. В верхней части грудного отдела они направлены более горизонтально, в средней и нижней частях опускаются почти вертикально. Тела грудных позвонков увеличиваются в направлении сверху вниз. Позвоночные отверстия имеют округлую форму.
Итак, особенности грудных позвонков:
- имеются рёберные ямки, расположенные на боковых поверхностях тела, а также на концах поперечных отростков 10-ти верхних грудных позвонков
- суставные отростки почти во фронтальной плоскости
- длинные остистые отростки
Поясничные позвонки
Пять поясничных позвонков отличаются от других крупными размерами тел, отсутствием реберных ямок.
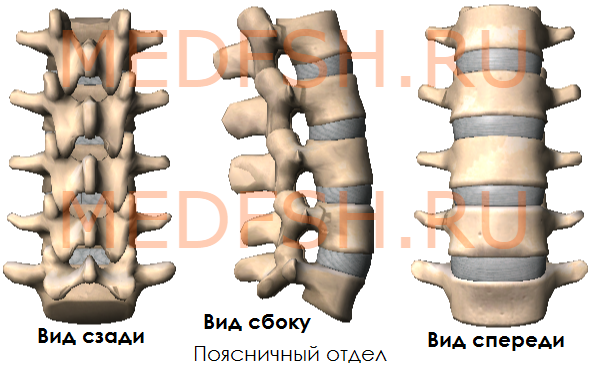
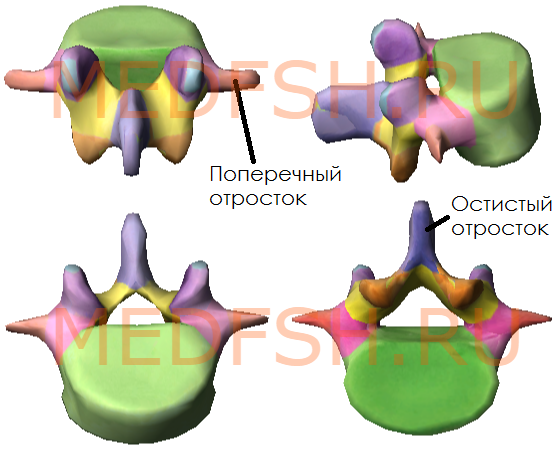
Поперечные отростки сравнительно тонкие. Суставные отростки лежат почти в сагиттальной плоскости. Позвоночные отверстия треугольной формы. Высокие, массивные, но короткие остистые отростки расположены почти горизонтально. Таким образом, строение поясничных позвонков обеспечивает большую подвижность этой части позвоночника.
Крестцовые и копчиковые позвонки
Наконец, рассмотрим строение крестцовых позвонков у взрослого человека. Их 5, и они, срастаясь, образуют крестец, который у ребенка еще состоит из пяти отдельных позвонков.
Примечательно то, что процесс окостенения хрящевых межпозвоночных дисков между крестцовыми позвонками начинается в возрасте 13-15 лет и заканчивается только к 25 годам. У новорожденного ребенка задняя стенка крестцового канала и дуга V поясничного позвонка еще хрящевые. Сращение половин костных дуг II и III крестцовых позвонков начинается с 3-4-го года, III-IV — в 4-5 лет.
Передняя поверхность крестца вогнутая, в ней различают:
- среднюю часть, образованную телами, границы между которыми хорошо видны благодаря поперечным линиям
- затем два ряда круглых тазовых крестцовых отверстий (по четыре с каждой стороны); они отделяют среднюю часть от латеральных.
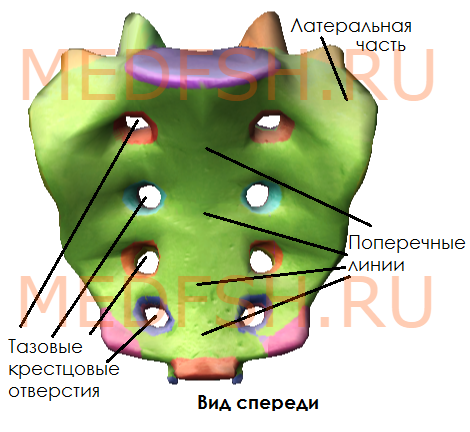
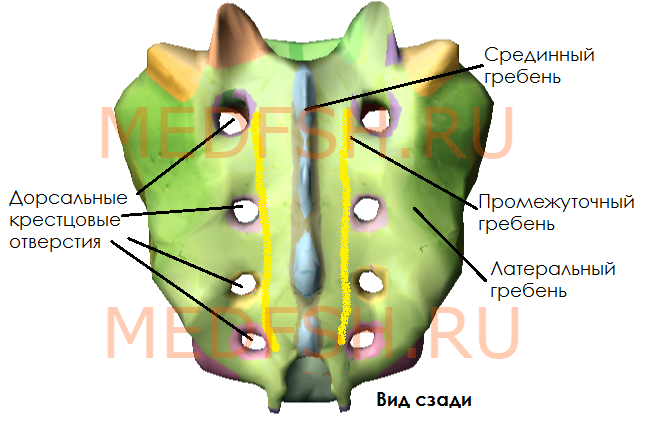
Задняя поверхность крестца выпуклая и имеет:
- пять продольных гребней, образовавшихся благодаря слиянию отростков крестцовых позвонков:
- во-первых, остистых отростков, образующих срединный гребень,
- во-вторых, суставных отростков, образующих правый и левый промежуточные гребни
- и в-третьих, поперечных отростков позвонков, образующих латеральные гребни
- а так же четыре пары дорсальных крестцовых отверстий, расположенных кнутри от латеральных гребней и сообщающихся с крестцовым каналом, который является нижней частью позвоночного канала.
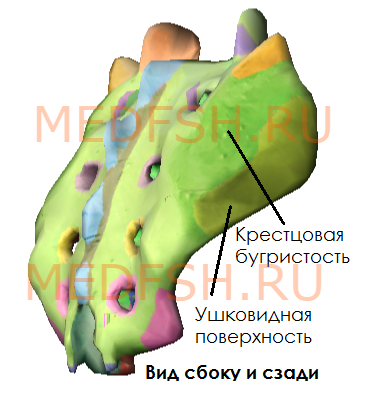
На латеральных частях крестца находятся ушковидные поверхности для сочленения с тазовыми костями. На уровне ушковидных поверхностей сзади расположена крестцовая бугристость, к которой прикрепляются связки.
В крестцовом канале находятся терминальная нить спинного мозга и корешки поясничных и крестцовых спинномозговых нервов. Через тазовые (передние) крестцовые отверстия проходят передние ветви крестцовых нервов и кровеносные сосуды. В свою очередь, через дорсальные крестцовые отверстия — задние ветви тех же нервов.
Копчик образован 1-5 (чаще 4) сросшимися копчиковыми позвонками. Копчиковые позвонки срастаются в возрасте от 12 до 25 лет, причем этот процесс идет в направлении снизу вверх.

Для того чтобы изложить механизмы развития болезненного процесса, обозначаемого, как шейный остеохондроз, необходимо представить некоторые данные из анатомии и физиологии человека, в основном относящиеся к позвоночнику.
Позвоночник человека образован 33 или же 34 короткими костями, которые получили название позвонков. Позвонки располагаются друг над другом, а между ними имеются хрящевые прослойки, которые называются межпозвоночными дисками или просто дисками. Обладая упругостью, диски обеспечивают позвоночнику гибкость.

В позвоночнике выделяют 7 шейных (рис.1), 12 грудных, 5 поясничных, 5 сросшихся между собой крестцовых позвонков, образующих одну кость — крестец и 4 или 5 копчиковых позвонков. В каждом позвонке различают его основную часть — тело, костную дугу и несколько отростков (рис. 2). Отросток, обращенный назад, называется остистым. Эти отростки легко прощупываются по ходу позвоночника. Их нетрудно прощупать у себя в грудном отделе позвоночника. В шейном отделе это сделать труднее, так как они располагаются глубже грудных. Исключение составляет остистый отросток седьмого шейного позвонка.
На рисунке 2: Шейный позвонок, вид сверху. 1. тело позвонка. 2. Отверстие поперечного отростка, в котором проходит позвоночная артерия. 3. Верхний суставной отросток. 4. Дуга позвоночника. 5. Остистый отросток.

Этот позвонок отличается длинным остистым отростком, который легко прощупывается через кожу, в связи с чем седьмой шейный позвонок получил название выступающего. Определив с помощью ощупывания положение этого позвонка, медицинские работники ведут отсчет других шейных позвонков.
Кроме остистого отростка, в каждом позвонке имеется одна пара отростков, расположенная поперечно. Они так и называются — поперечными. Поперечные и остистые отростки служат, помимо прочего, для прикрепления к ним мышц.
Каждый позвонок имеет еще две пары отростков: одна пара направлена вверх, вторая вниз — это суставные отростки. С их помощью позвонки соединяются друг с другом.
На рис. 3: Схема шейного отдела позвоночника (вид сбоку) 1 - затылочная кость. 2 - остистые отростки позвонков. 3 - верхний и нижний суставные отростки. 4 - тело позвонка 5 - дуга позвонка. 6 - позвоночная артерия. 7 - межпозвонковый диск.

Дуга позвонка ограничивает сзади и с боков позвоночное отверстие. Отверстия позвонков, располагаясь одно над другим, составляют собой позвоночный канал, в котором залегает спинной мозг. В образовании позвоночного канала участвуют оболочки мозга, связки позвоночника и другие ткани, но главной его основой является мощный футляр из тел и дуг позвонков, Таким образом, спинной мозг надежно защищен от воздействия различных внешних факторов.
У места соединения дуги с телом позвонка имеются верхняя и нижняя позвоночные вырезки, которые в позвоночном столбе образуют межпозвоночные отверстия. Отверстия эти парные и представляют собой короткие костные каналы. Размеры межпозвоночных отверстий увеличиваются от шейного до крестцового отделов позвоночника: в шейном они меньше, в поясничном больше. Так, вертикальный размер шейных межпозвоночных отверстий не превышает 4 мм, в поясничном он более 10 мм. Через межпозвоночные отверстия из позвоночного канала проходят спинномозговые нервы, кровеносные и лимфатические сосуды.
Центральная ось межпозвоночных отверстий на разных уровнях шейных позвонков расположена различно. В верхних шейных позвонках она проходит выше межпозвоночного диска, в нижних — вровень с диском или даже ниже его. Этими анатомическими особенностями можно объяснить, почему, при появлении болезненных процессов в межпозвоночных нервах чаще поражаются спинномозговые нервы,, выходящие через нижние межпозвоночные отверстия.
Как же соединяются между собой позвонки? Тела позвонков состоят из губчатой кости. Поверхности позвонков, обращенные друг к другу, покрыты так называемыми замыкательными пластинками. Между позвонками находятся межпозвоночные диски. Количество дисков меньше, чем позвонков. Если позвонков 33 или 34, то дисков всего 23. Отсутствует диск между первым и вторым шейным позвонком, невозможно выделить диски в крестцовом и копчиковом отделах позвоночника. Диски — это хрящевой отдел позвоночника. Он составляет четверть длины всего позвоночного столба.
Каждый межпозвоночный диск состоит из фиброзного кольца и студенистого ядра. Студенистое ядро представляет собой желатиноподобную массу. Под микроскопом в нем можно видеть хрящевые клетки, располагающиеся одиночно или группами и переплетающиеся между собой волокнами. У различных людей студенистое ядро имеет неодинаковые размеры. Его диаметр колеблется от 1 до 2,5 см. У взрослого человека в ядре содержится воды около 83%, с возрастом ее количество уменьшается и у пожилых людей доходит до 70%. Примерно в 50-летнем возрасте студенистая ткань теряет свою вязкость и эластичность. Замедляются процессы обмена веществ в ядре.
Каждый диск выполняет три функции: служит для соединения тел позвонков, обеспечивает подвижность позвоночника и предохраняет тела позвонков от постоянной травматизации. От состояния дисков зависят эластичность и упругость позвоночника, которые в разные периоды жизни оказываются неодинаковыми. Эластичность диска зависит от состояния студенистого ядра.
Сопротивляемость диска силам сжатия значительная: при нагрузке в 100 кг высота нормального диска уменьшается лишь на 1,4 мм, в то же время ширина увеличивается на 0,75 мм. Один диск соединяет пару позвонков. Комплекс, состоящий из двух позвонков, соединенных между собой диском, двумя суставами и соответствующими связками, называется позвоночным сегментом. В связи с тем что шейных дисков всего шесть, в шейном отделе позвоночника выделяют пять позвоночных сегментов. Они отличаются различной уязвимостью для остеохондроза. Наиболее часто страдают нижние сегменты шейного отдела позвоночника.
Соединения тел межпозвоночными дисками расцениваются как полусуставы, в которых роль капсулы и связок играет фиброзное кольцо, а суставной полости — поверхности смежных тел позвонков.
Основными видами соединений составных частей позвоночника являются соединения между телами позвонков, между отростками позвонков и между дугами позвонков.
Имея, в принципе, одно строение, позвонки в зависимости от отдела позвоночника отличаются рядом особенностей. Размеры позвонков и их отростков определяются их функциональными особенностями, то есть зависят от величины нагрузки, которая приходится в течение жизни на тот или иной отдел позвоночника, а также от их местоположения.
Так как максимальная нагрузка приходится на нижнегрудной, поясничный и крестцовый отделы, то эти позвонки оказываются самыми массивными. Более массивны и их отростки, к которым прикрепляются мощные мышечные группы. Нагрузка на шейные позвонки меньше, чем на грудные и поясничные, поэтому тела их небольшие; небольшие размеры имеют их остистые отростки. В поперечных отростках I—IV шейных позвонков есть специальные отверстия для прохождения позвоночных артерий, кровоснабжающих ствол мозга. Это позволяет объяснить, почему у страдающих шейным остеохондрозом нередко возникают признаки расстройств сосудов головного мозга.
Прочность и подвижность позвоночника определяется мощным связочным аппаратом. Основных связок позвоночника две: передняя и задняя продольные связки.
На передней и боковой поверхности тел позвонков располагается передняя продольная связка, которая фактически является надкостницей тел позвонков, настолько плотно она с ними сращена. Сращение отсутствует в области краевого канта тела позвонка и межпозвоночного диска. Связка практически перекидывается над позвоночными дисками.
Задняя продольная связка проходит по задней поверхности тел позвонков, начинаясь от затылочной кости до крестцового канала. В отличие от передней продольной связки она не является надкостницей тел позвонков, будучи сращена в виде веера с задней поверхностью межпозвоночного диска.
Между дужками позвонков располагаются желтые связки. Они идут от нижнего края и внутренней поверхности дужки вышележащего позвонка к верхнему краю и наружной поверхности дужки нижележащего позвонка. Название они получили из-за своего желтого цвета, обусловленного преобладанием в них эластических волокон. Толщина желтых связок варьирует от 2 до 8 мм. Связки заполняют пространство между дужками. Свободными остаются лишь межпозвоночные отверстия и небольшая щель сзади по средней линии.
Будучи футляром для спинного мозга, позвоночник получает от него иннервацию. Спинной мозг представляет собой длинный белый шнур в диаметре около 1 см. Наблюдения показывают, что поперечник спинного мозга у каждого человека соответствует поперечнику его мизинца. Поэтому при желании представить себе поперечник спинного мозга следует посмотреть на свой мизинец.
От спинного мозга отходит 31 пара нервных передних и задних корешков. Соединяясь между собой, корешки образуют спинномозговые нервы. Корешки выходят через межпозвоночные отверстия.
От каждого спинномозгового нерва чуть дальше от межпозвоночного узла отходят ветви, которые иннервируют передние и задние продольные связки. Эти нервы вступают в межпозвоночный канал через межпозвоночные отверстия и иннервируют надкостницу, заднюю продольную связку, тело позвонка, связки, капсулы мелких суставов, оболочки спинного мозга, сосуды. В нерве имеются чувствительные и вегетативные (симпатические) волокна. По волокнам этих нервов передаются болевые импульсы в тех случаях, когда болезненные процессы развиваются в телах позвонков, межпозвоночных дисках, связках, капсулах суставов и других образованиях. Очень важно знать, как осуществляется кровоснабжение позвонков и межпозвоночных дисков.
Межпозвоночные диски относятся к тканям, которые либо вовсе не имеют кровоснабжения, либо кровоснабжаются очень плохо. В результате этого восстановительные процессы в дисках практически отсутствуют. В них очень мало клеточных структур, и доставка питательных веществ осуществляется путем просачивания (диффузии) через неклеточное вещество диска. При снижении двигательного режима процессы диффузии снижаются и, наоборот, при усилении возрастают. Отсюда становится понятным, какую важную роль в обеспечении обменных процессов в дисках играет активный двигательный режим, а также различного вида гимнастические упражнения.
В зоне переднего изгиба позвоночника (лордоза) передняя часть дисков и тел позвонков выше задней, в зоне заднего изгиба (кифоза) отношения оказываются обратными. Изгибы позвоночника обеспечивают пружинящие движения тела человека. Это очень важно для смягчения сотрясений и ударов, которые передаются по длине позвоночника к голове при ходьбе, беге и прыжках. Изгибы окончательно устанавливаются к 18—20-летнему возрасту.
Движения позвоночника представляют собой сумму движений, осуществляемых отдельными звеньями, в частности в межпозвоночных суставах. Позвонки сближаются или отдаляются за счет изменения конфигурации студенистого ядра.
В норме подвижность в различных отделах позвоночника неодинакова. Наибольшая его подвижность отмечается в шейном отделе, а в нем — между четвертым, пятым и шестым шейными позвонками. При сгибании в шейном отделе каждый из этих позвонков по отношению к нижележащему выступает на 2—3 мм, и то же происходит при разгибании (движении в обратном направлении). Это приводит к некоторому физиологическому сужению межпозвоночного отверстия. Максимальная функциональная нагрузка в шейном отделе позвоночника приходится на межпозвоночные диски между пятым и шестым шейным позвонком.
При поворотах головы в одну и другую сторону движения происходят в основном между первым и вторым шейным позвонком. Объем вращательных движений в других шейных позвонках очень небольшой.
Наклоны головы в стороны (сгибания вправо или влево) осуществляются в основном за счет третьего — пятого шейных позвонков.
Центр тяжести позвоночника проходит через первый шейный позвонок, тела шестого шейного, девятого грудного, третьего поясничного и третьего крестцового позвонков. Высота позвоночника не является величиной постоянной. Окончательно она формируется в возрасте от 23 до 25 лет. У женщин максимальный рост позвоночника заканчивается в среднем на год раньше, чем у мужчин.
Высота позвоночника, помимо индивидуальных различий, зависит от его нагрузки. При нагрузке увеличиваются изгибы позвоночника, а при освобождении от нагрузки они уменьшаются, в связи с чем длина позвоночника увеличивается.
При длительной физической нагрузке и даже при продолжительном вертикальном положении тела позвоночник становится короче, так как межпозвоночные хрящи хотя и в незначительной степени, но сжимаются. Это приводит к разнице высоты позвоночника, а фактически высоты тела человека в положении стоя и лежа. Различия могут достигать 2—2,5 см.
Вследствие этого отмечается увеличение высоты (роста) человека после длительного нахождения в постели, например после длительной болезни. За счет снижения высоты дисков уменьшается длина тела в пожилом возрасте. У стариков длина позвоночника может уменьшаться на 7 см. В развитии болезненных состояний позвоночника имеют значение его возрастные изменения.
Остеопат Гуричев Арсений Александрович

Фото: Marta Jastrzebska
Особенности анатомии шейного отдела позвоночника. Виды повреждений и дисфункций. И так ли часто встречается вывих Атланта, или не верь глазам своим…
О “правке Атланта”
Правка Атланта — это технический приём, основанный на убеждении о том, что позвонки куда то смещаются (в частности первый шейный), и что из за этого происходят все проблемы со здоровьем.
Наибольший вклад в распространение продажи услуги правки Атланта внесли продолжатели фирмы AtlasPROfilax Academy Switzerland®, продающие механический аппарат для “правки Атланта”, обучающие специалистов и проводящие собственно “правку Атланта”.
Обилие разномастных “правщиков Атланта” — от аппаратных до мануальных, в основном не врачей, разносит заразу всеобъясняющего подвывиха и обязательной коррекции верхнешейного отдела позвоночника. Инстаграм-герои распространяют идею о 100% встречаемости родовой травмы шеи у детей и международном заговоре врачей.
Высокая встречаемость небольших асимметрий этого отдела позвоночника, выявляемая при рентгенологическом исследовании и высокая степень ошибок укладки подогревает нездоровый интерес к Атланту. Ещё больший интерес подогревается желанием человека получить простое решение сложных проблем (Эликсир молодости).
А был ли мальчик…
Посмотрим с точки зрения анатомии, рентгенологии, травматологии и нейрохирургии на вопросы повреждений шейного отдела позвоночника, и в частности Атланта.
Атлант — первый шейный позвонок. Тело позвонка у Атланта отсутствует (эмбрионально оно ушло на построение зуба второго шейного позвонка). Позвоночное отверстие большое, на внутренней поверхности передней дужки имеется ямка для сочленения с зубом второго шейного позвонка — так формируется срединный атлантоосевой сустав (сустав Крювелье). На верхней поверхности задней дуги имеется борозда (борозды — с обеих сторон) позвоночной артерии.
Атлант посредством верхних суставных поверхностей соединяется с мыщелками затылочной кости, образуя атлантозатылочный сустав. Нижними суставными поверхностями Атлант сочленяется с Аксисом, или вторым шейным позвонком — это латеральные атланто-осевые суставы.
Таким образом Атлант и Аксис имеют три сустава: один срединный и два латеральных, некоторые авторы из за особенностей физиологии движения выделяют здесь четвёртый сустав — между задней суставной поверхностью зуба и поперечной связкой Атланта. Сочленение мыщелков затылка, Атланта и Аксиса функционально образуют один общий сустав, который называют суставом головы, или суставом затылка.
- Передняя затылочно-позвоночная перепончатая связка
- Передняя продольная связка
- Задняя продольная связка
- Покровная перепонка
- Поперечная связка Атланта (её ножки — крестообразная связка)
- Нижняя боковая связка зуба
- Собственные связки зуба:
- крыловидная связка
- связка верхушки зуба
- задняя (posterior) затылочно-позвоночная перепончатая связка
- Дорзальная (dorsalis) атлантоаксиальная перепончатая связка
- Желтые связки
- Межостистые связки
- Выйная связка
- Межпоперечные связки
Связочный аппарат зуба
От верхушки зуба второго шейного позвонка до переднего края большого отверстия затылочной кости идут три связки: связка верхушки зуба и две крыловидные связки. Сзади сустав Крювелье укреплён поперечной связкой, фиксированной к боковым массам Атланта. Передняя дужка и волокна поперечной связки образуют очень плотное, крепкое, устойчивое к травме костно-фиброзное кольцо. От поперечной связки вверх — к затылочной кости и вниз — к Аксису направлены волокна крестообразной связки. Все связки зуба покрыты лентой задней продольной связки, которая отделяет сустав Крювелье от спинного мозга.
В шейном отделе позвоночника имеются оригинальные для позвоночника суставы — унковертебральные сочленения (Troland), или суставы Люшка — соединения вытянутых верхнебоковых краёв тел (крючковидных отростков) каудальных позвонков с нижнебоковыми углами тел краниальных позвонков с образованием суставов, имеющих щель около 2-4мм, заполненную синовиальной жидкостью.
Не смотря на то, что размеры шейных позвонков наименьшие в позвоночном столбе нагрузка на 1см2 межпозвонкового диска в шейном отделе позвоночника большая чем в поясничном отделе (Matiash et al, В.А. Епифанцев, А.В. Епифанцев, 2004). Развитый связочный аппарат обеспечивает относительно незначительную подвижность между телами шейных позвонков — их диапазон горизонтального смещения составляет 3-5мм (R.Galli et al, В.А. Епифанцев, А.В. Епифанцев, 2004).
Анатомия верхнешейного отдела рассматривается в биомеханике со следующими особенностями движения: скольжение мыщелка затылочной кости вентрально сопровождается дорсальным скольжением противоположного мыщелка, что вызывает боковой наклон головы в сторону вентрально расположенного мыщелка и ротацию головы в сторону дорсального мыщелка (Остеопатия в разделах. Часть II. Рук. для врачей под ред. И.А. Егоровой, А.Е. Червотока. Изд. дом СПбМАПО, СПб, 2010).
Кроме особенностей анатомии позвонков следует отметить и наличие в данной области наиважнейшей части головного (продолговатый мозг) и спинного мозга — уровень их границы находится на выходе из сегмента С1 спинномозговых корешков, которые идут горизонтально и выходят из позвоночного канала над позвонком СI. Далее в шейном отделе сегменты спинного мозга расположены на один позвонок выше соответствующего по счёту позвонка.
Позвоночные артерии
Есть особенности и со стороны системы кровообращения. Позвонки шейного отдела у оснований поперечных отростков имеют отверстия, формирующие канал для позвоночных артерий. В подзатылочной области они покидают позвоночник и заходят в голову — здесь имеются петли позвоночных артерий, обеспечивающие повороты головы без артериального обкрадывания, но эта же особенность создаёт уязвимость для внешнего давления на сосуды.
Позвоночные артерии кровоснабжают заднюю часть головного мозга, также участвуют в общем кровоснабжении мозга (их вклад порядка 30%). Кровоснабжению по позвоночным артериям могут препятствовать: аномалия Кимерли, спазм мышц (например, нижней косой мышцы головы), атеросклеротические бляшки, тромбы и тромбоэмболы, другие эмболы, аномалии и особенности развития (повышенная извитость, перегибы).
Резервное пространство
Нужно понимать, как в данной области мало места. Первый-второй шейные позвонки небольших размеров, внутри в канале проходит достаточно толстый спинной мозг, который над этой областью превращается в продолговатый мозг (головной). На этом уровне располагаются важнейшие нервные центры и проходят нервные пути.
Пространство между спинным мозгом и стенками позвоночного канала называется “резервным пространством”, в шейном отделе позвоночника оно составляет спереди 0,3-0,4см, сзади 0,4-0,5см, с боков 0,2-0,95см (Практическая нейрохирургия. Рук. для врачей под ред. Б.В.Гайдара. Гиппократ. СПб, 2002). Наибольшее резервное пространство в шее находится на уровне Атланто-аксиального сочленения, наименьшее (за счёт шейного утолщения спинного мозга) — на уровне четвёртого шейного позвонка.
- Боли в покое и при движении
- Ограничение подвижности головы и шеи
- Изменение положения головы
- Вынужденное положение головы
- Неустойчивость головы
- Звуки (хруст, треск, хлопок)
- Искры и потемнение в глазах
- Нарушения чувствительности в конечностях
- Боль в затылке, плече, руке
- Другие неврологические симптомы
Грубое механическое повреждение на данном уровне (вывих, переломовывих, перелом) часто приводит к повреждению (ушиб, сдавление) спинного мозга и может сопровождаться неврологическими нарушениями: двигательными — от глубокого тетрапареза до тетраплегии с угасанием рефлексов, задержкой мочи и парадоксальным мочеиспусканием, чувствительными — гипестезией, анестезией, расстройствами проводникового характера.
По механизму
- Сгибательные
- Разгибательные
- Ротационные
- Наклона
- Сдвига
- Компрессионные
- Смешанные (комбинированные)
По дальнейшей подвижности
- Стабильные
- Нестабильные
По повреждению спинного мозга
- Осложнённые (с повреждением мозга и корешков)
- Неосложнённые (без повреждения мозга и корешков)
По клиническому периоду
- Острый (дни)
- Ранний (недели)
- Промежуточный (месяцы)
- Поздний (годы).
Структуральные повреждения
- перелом
- переломо-вывих
- лопающийся перелом Атланта (перелом Джефферсона)
- вывихи и подвывихи Атланта (вывихи Кинбека)
- вывихи и подвывихи других позвонков
- разрыв межпозвонкового диска
- травматическая грыжа диска
- разрыв связок
- сотрясение спинного мозга
- ушиб спинного мозга
- сдавление спинного мозга (позвонком, диском, кровью)
- кровоизлияние под оболочки
- ушиб (кровоизлияние) мягких тканей
- разрыв мышц.
- Вентральная (передняя) фиксация мыщелка затылочной кости
- Дорсальная (задняя) фиксация мыщелка затылочной кости
- Ротационная дисфункция сегмента СI-СII
- ERS (экстензия, ротация, латерофлексия) сегмента СI-СII
- FRS (флексия, ротация, латерофлексия) сегмента СI-СII
- ERS (экстензия, ротация, латерофлексия) нижнешейных сегментов
- FRS (флексия, ротация, латерофлексия) нижнешейных сегментов
- NSR (нейтральное положение, латерофлексия, ротация) нижнешейных сегментов.
(Остеопатия в разделах. Часть II. Рук. для врачей под ред. И.А. Егоровой, А.Е. Червотока. Изд. дом СПбМАПО, СПб, 2010).
Остеопатический заговор
Дисфункции шейного отдела позвоночника исправляются за секунды — минуты, техники коррекции дисфункций проходят в базовом остеопатическом образовании. Если бы всё дело было в подвывихе первого шейного позвонка, который достаточно легко коррегируется, то почему бы всех не излечивать таким простым образом?
Мнение некоторых пациентов-параноиков: “Вы специально не исправляете Атлант, чтобы долго лечить пациента” (заявление по типу: “Стоматологи специально повреждают соседние зубы, что бы потом у человека развился кариес, чтобы потом его лечить”, или «Педиатры специально вакцинируют детей, что бы они потом болели«).
Вывих или подвывих?
Если смещение сочленяющихся суставных поверхностей происходит не на всю их длину, то говорят о подвывихе. Если смещение произошло на полное расстояние, а верхушки суставных отростков зафиксировались друг на друге, то такой вывих называют верховым. Передние вывихи с наклоном вывихнутого позвонка называют опрокидывающимися, а без такового — скользящими (Практическая нейрохирургия. Рук. для врачей под ред. Б.В.Гайдара. Гиппократ. СПб, 2002).
Кто вывихнут?
Какой позвонок считать вывихнутым — верхний, или нижний? Большинство травматологов, нейрохирургов и рентгенологов считают вывихнутым верхний позвонок на нижнем, обосновывая это тем, что неподвижной частью позвоночника является крестец, по аналогии с вывихами конечностей, где вывихнутой считается дистальная часть конечности относительно туловища.
В простонародье под “вывихом Атланта” понимают асимметрию затылка относительно первого шейного позвонка, и асимметрию второго шейного позвонка, относительно первого и затылочной кости. Такая асимметрия проявляется на рентгенологическом исследовании, или МРТ как асимметрию положения зуба второго шейного позвонка, или разница расстояний между зубом второго шейного и первым шейным позвонком.
Диагностика
- Опрос
- Осмотр
- Пальпация
- Рентген-диагностика
- Другие методы
Особенности диагностики шеи
Рентгенологическая диагностика верхнешейного отдела позвоночника требует очень аккуратной укладки. Снимок производится через открытый рот, либо при открывающемся и закрывающемся рте. Особенность такого снимка в том, что укладка сложная, пациент чувствует определенный дискомфорт, пациент-ребёнок во время рентгенографии маловероятно может спокойно и ровно лежать.
Из за малых размеров первого и второго шейных позвонков, ещё меньших размеров пространств в канале этих позвонков и относительно большого угла прохождения рентген лучей ошибки оценки симметрии при рентгенографии данного отдела достаточно высоки.
Асимметрия боковых расстояний зуба второго шейного позвонка — частая находка на рентгенографии. Получается противоречивая картина: на рентгенограмме — выраженная асимметрия, а человек не имеет симптомов вывиха (подвывиха) этого уровня шейного отдела позвоночника. Похожая картина будет, если в кабинет свободно и уверенно войдёт пациент со снимком бедра, где будет перелом со смещением…
(По Орел А.М., Гридин Л.А.,Функциональная рентгенанатомия позвоночника.Русский врач. Москва. 2008)
Для изучения положения позвонков шейно-затылочного перехода используются краниовертеброметрические показатели (Орел А.М., 2006, Орел А.М., Гридин Л.А., 2008). Достаточно информативны снимки в сагиттальной и фронтальной проекциях, на которых можно оценить следующие показатели.
Линия Чамберлена
Расстояние между верхушкой зуба второго шейного позвонка и линией, соединяющей задние края твёрдого нёба и большого отверстия затылочной кости. Совпадающая линия — показатель Мак-Грегора, или расстояние между верхушкой зуба второго шейного позвонка и линией, соединяющей задний край твёрдого нёба с нижней точкой чешуи затылочной кости (Ульрих Э.В., Мушкин А.Ю., 2001, Орел А.М., Гридин Л..А, 2008).
Линия Тибо-Вакенгейма
Основная линия проводится касательно к скату затылочной кости — показатель, отражающий аномалии развития основания черепа.
Угол Велкера
Показатель, характеризующий основание черепа, формируется пересечением линий — касательно решётчатой и основной костей, и касательно к скату.
Угол Бродской
Угол Бродской З.Л. — образуется пересечением линии, касательной ската и линии задней поверхности зуба второго шейного позвонка.
Линия Свищука
Линия соединяет передние контуры теней основания остистых отростков I, II, III шейных позвонков, визуализируя заднюю стенку позвоночного канала.
Индекс Чайковского
Индекс Чайковского М.Н., или Индекс Pavlov (Ульрих Э.В., Мушкин А.Ю., 2001) — отношение ширины позвоночного канала на уровне IV шейного позвонка к величине переднезаднего размера тела этого позвонка.
Линия Fischgold-Metzger
Линия соединяет вершины теней сосцевидных отростков, в норме верхушка зуба Аксиса находится на 1-2мм выше этой линии (Королюк И.П., 1996).
Линия Задорнова
Показатель, определяющий соотношение верхних граней пирамид височных костей на рентгенограмме во фронтальной проекции.
При оценке снимка во фронтальной плоскости определяют симметрию положения зуба второго шейного позвонка. Расстояние между медиальными стенками боковых масс Атланта и боковыми поверхностями зуба Аксиса должно быть одинаковым и симметричным (Селиванов В.П., Никитин М.Н., 1971, Сипухин Я.М., Беляев А.Ф., Суляндзига Л.Н., 2005, Левит К, Захсе Й, Янда В., 1993).
Рентген-диагностика мягких тканей шеи
На рентгеногорамме возможна оценка мягких тканей шеи. В ретровертебральное пространство, где оценивается плотность мягких тканей, остистые отростки позвонков, нижний контур затылочной кости и другие структуры проецируются выйная связка.
Процесс костеобразования нередко обнаруживается и в передней продольной связке в виде участков окостенения на уровне межпозвонковых пространств, что объясняется, вероятно, функцией надкостницы, которую выполняет передняя продольная связка. Это состояние диагностируется как проявление фиксирующего гиперостоза Форестье (Орел А.М., Гридин Л.А.,Функциональная рентген-анатомия позвоночника. Русский врач. Москва. 2008).
Зарисовка
- Можно к вам записаться?
- А что случилось?
- У меня вывих Атланта, а наши врачи мурыжат-мурыжат и даже не пытались меня обследовать. Я в Интернете как прочла про Атлант, так мне всё сразу стало ясно.
- Как вы узнали о том, что у вас вывих Атланта?
- Так рентген то всё и показал. Я как увидела результаты рентгена, вообще всё совпало. Вы мне его поставьте на место и всё.
- …
Выводы о шее
Неосторожное, а то и ложное заявление одного специалиста, который убедительно указывает на наличие той или иной проблемы, которая якобы всё объясняет и которую должен исправить другой специалист (и тогда все болезни волшебным образом уйдут как вода в песок) приводит к недопониманию пациента и врача на следующем этапе оказания медицинской помощи.
В организме человека нет какой то специальной области, типа кнопки, выключив которую исчезают все симптомы. У одного человека может быть несколько заболеваний, часто мало связанных друг с другом.
Механическая травма шейного отдела позвоночника — это конкретное повреждение (вывих, перелом, кровоизлияние и тд), которое должно быть доказано несколькими методами диагностики. Эта позиция касается и новорожденных.
Травма шейного отдела позвоночника не встречается у всех новорожденных младенцев. Как не встречается любое заболевание или повреждение у всех людей в популяции. Эта идея также касается глистов, нарушений иммунитета, гиповитаминоза, гастрита, или психосоматических расстройств.
У врачей нет договорённости не лечить пациентов и делать им специально хуже. Все врачи прошли базовое медицинское образование 6 лет (стоматологи 5 лет) и ординатуру 2 года (или интернатуру 1 год), большая часть — постдипломное образование, и разбираются в вопросах анатомии, физиологии, патологии и клинической медицины лучше чем инженер, продавец, водитель, или музыкант. Что не мешает врачам ошибаться.
За всю историю человечества не найдено ни одного универсального, помогающего всем людям, всеисцеляющего метода, даже такого прекрасного как правка Атланта…
Решение найдётся!
Читайте также:


