Как выглядят шрамы после операции на позвоночнике
Межпозвоночная грыжа поясничного отдела — одно из наиболее распространенных осложнений остеохондроза, которое характеризуется выпячиванием межпозвоночного диска между телами позвонков в области поясницы. Устранить это нарушение при помощи консервативной терапии удается далеко не всегда, поэтому нередко врачи рекомендуют пациентам избавиться от грыжи при помощи хирургического вмешательства.

Как и любая другая операция, данная процедура сопровождается высоким риском развития осложнений. Последствия удаления грыжи поясничного отдела позвоночника могут быть крайне тяжелыми, но почти все они поддаются лечению при условии своевременного обращения к специалистам.
Возможные осложнения
Осложнения, возникающие после операции по удалению грыжи позвоночника, делятся на ранние и поздние. К первым относят гнойно-септические процессы, возникающие в тканях позвоночного столба и окружающих его участках через короткое время после проведения хирургического вмешательства (эпидурит, остеомиелит, нагноение швов). В число поздних осложнений операции включают рецидивы межпозвоночной грыжи, дегенеративно-дистрофические патологии (артроз) и появление спаек.
В ходе удаления межпозвоночной грыжи в области поясницы происходит нарушение целостности тканей, окружающих позвоночник.
По мере их восстановления на поврежденной зоне могут возникать рубцы и спайки, состоящие из соединительной ткани.
Трансформированные участки уже не могут выполнять свои функции должным образом, поэтому при образовании спаечных процессов возникают различные нарушения в работе опорно-двигательной системы.






Возникшие после удаления грыжи рубцы могут также сильно сдавливать нервные окончания, что нередко вызывает боль в ноге и пояснице и чувство онемения в нижних конечностях.
Из-за образования спаек после удаления межпозвоночной грыжи и сдавливания нервных корешков может нарушаться деятельность органов малого таза. Это приводит к недержанию мочи и кала, потере чувствительности во время опорожнения кишечника и мочевого пузыря, к уменьшению или увеличению частоты мочеиспусканий.
К числу наиболее тяжелых осложнений, возникающих после операции на межпозвоночной грыже, относят эпидурит — воспалительный процесс в эпидуральном пространстве, которое располагается между твердой оболочкой спинного мозга и надкостницей позвонков.
При остром течении заболевания в этой области образуется гнойный экссудат, что чаще всего обусловлено проникновением инфекции в позвоночный столб.
В этом случае характерные симптомы патологии проявляются уже в первые недели после операции. У пациента сильно болит спина, немеют конечности, повышается температура тела.

Эпидурит может развиваться также на фоне рубцово-спаечного процесса. При этом патология будет иметь вялое течение, и болезненные ощущения в позвоночнике проявятся не в первые месяцы после операции, а намного позже — через 1-1,5 года. В наиболее тяжелых случаях эпидурит приводит к нарушению двигательных функций и инвалидности.
Повреждение тканей позвоночника в процессе удаления грыжи поясничного отдела и образование спаек приводит к нарушению питания позвоночного столба и развитию глубоких дегенеративно-дистрофических процессов, вызывающих артроз позвоночника. Это заболевание характеризуется изнашиванием хрящевой ткани, расположенной между позвонками, появлением сильных болей в позвоночнике, ограничением двигательной активности.
Остеомиелит, сопровождающийся воспалением костных тканей позвоночного столба, возникает при проникновении инфекции в твердые ткани позвоночника, что может быть обусловлено несоблюдением правил асептики и антисептики во время операции, снижением иммунитета и распространением инфекционных агентов в организме вместе с лимфой и кровью.
При отсутствии лечения остеомиелит приводит к разрушению и смещению позвонков (чаще всего в области дисков l4-l5), инвалидизации пациента.
В запущенных случаях заболевание становится причиной летального исхода.

Лечение после операции
Лечение осложнений, возникших после удаления грыжи позвоночника, чаще всего проводится консервативным путем. При этом рекомендуется начать терапию как можно раньше, чтобы не допустить прогрессирования патологий и возникновения новых заболеваний.
Подходящую схему лечения назначает нейрохирург, оперировавший пациента. При этом врач основывается на данных внешнего осмотра, МРТ и рентгенографии позвоночника.
Комплексное медикаментозное лечение последствий хирургического вмешательства включает в себя применение препаратов, направленных на устранение болей в спине и конечностях, нормализацию двигательной активности, снятие воспалительного процесса и отечности тканей.
Используются следующие группы лекарственных средств:
- антибиотики (при присоединении инфекции) — Гентамицин, Кларитромицин;
- противовоспалительные средства — Кеторол, Ибупрофен, Диклофенак;
- мышечные релаксанты — Тизанидин;
- хондропротекторы — Артра, Ферматрон.






Медикаментозную терапию обязательно дополняют другими методами консервативного лечения, которые ускоряют восстановление тканей опорно-двигательной системы и уменьшают срок реабилитации после проведенного хирургического вмешательства.
Пациенту, у которого диагностированы послеоперационные осложнения, назначаются физиопроцедуры — электро- и фонофорез, УВЧ, лазерное облучение, магнитотерапия.
При развитии острых воспалительных процессов в позвоночнике физиолечение не применяется.
При возникновении дегенеративно-дистрофических изменений в тканях позвоночного столба показано ношение корсета (бандажа). Это изделие снижает нагрузку на позвоночник и уменьшает боли в спине. Подбирать корсет необходимо совместно с лечащим врачом.
Полезна после удаления межпозвоночной грыжи поясничного отдела и лечебная физкультура. Комплекс заданий подбирается индивидуально, с учетом состояния пациента и особенностей течения патологии.
Тем, у кого наблюдается ограничение двигательной активности и тяжелые нарушения в работе опорно-двигательного аппарата, рекомендуется выполнять упражнения лежа или сидя. В остальных случаях допустимо заниматься стоя.
На протяжении всего периода реабилитации пациенту необходимо придерживаться оздоровительной диеты.
В дальнейшем больного могут направить на санаторно-курортное лечение, чтобы закрепить результаты проведенной ранее терапии.
Повторная операция может потребоваться при рецидиве грыжи, а также при развитии остеомиелита.
Отзывы
Анна, 35 лет, г. Набережные Челны
В 29 лет сделали первую операцию по удалению межпозвоночной грыжи. После нее стало намного лучше, но боли в ноге до конца так и не прошли. Через 4 месяца сделала МРТ, результат неутешительный — рецидив. Снова пришлось лечь на операцию, после которой в течение года меня не беспокоили никакие симптомы болезни. Но потом все началось снова, и грыжу удаляли в третий раз. Восстановительный период был тяжелый и трудный — около 5 месяцев.
Виктор, 37 лет, г. Киров
После 3 лет активных занятий спортом обнаружили грыжу в позвоночном отделе. Долгое консервативное лечение не помогло, а состояние мое становилось все хуже. Тогда принял решение идти на операцию. Бесплатно сделать не удалось, поэтому пришлось копить деньги, ведь стоимость удаления грыжи достаточно высокая. Операция и реабилитация прошли нормально, сейчас чувствую себя хорошо, ничего не беспокоит.
Лечение межпозвоночной грыжи при помощи скальпеля – это необходимость, а не прихоть. Но после операции важно понимать, что ожидает в постреабилитационный период. В частности, какие последствия ждут после выхода из больницы, и чего нужно придерживаться.

Возможные последствия
В список основных последствий рецидива грыжи после операции входят:
- Парез мышц;
- Возможность паралича некоторых мышц (все зависит от того, какой позвоночный диск был подвергнут операции);
- Нарушение координации вызванные недостатком спинномозговой жидкости;
- Мочевое недержание;
- Каловое недержание;
- Нарушение ф-ции тазовых органов;
- Различные остео-заболевания;
- Дегенеративные процессы в области анаболического развития прилегающих к участку мышц;
- Рубцевание тканей.
Возможно, ли излечить эти последствия, как с ними бороться, жить и победить?
Парез и паралич могут быть вызваны в случае если задеты нервы соединяющие мышцы со спинным мозгом. Есть два вида лечения. Если нервы потеряли чувствительность не до конца (испытание электрошоком, и болевым синдромом) можно наладить мышечную связь при помощи постоянного воздействия на них различными методами. Кроме этого налаживается связь мышечной памяти.
В отсутствие серьезных повреждений позвоночника при лечении грыжи, эти методы помогают избавиться от симптомов паралича и пареза в течение 3-х, 4-х недель после операции.
Если есть предрасположенность к деформации позвоночника, они обязательно вылезут в рецидиве. Обычно для предотвращения новообразований, нужно регулярно обследоваться у врача, и поддерживать мышечный корсет в тонусе.
Повторные рецидивы образуются в результате неправильной нагрузки, и вылезают обычно через долгое время после выхода из больницы.
Как и в случае с парезом и параличом, во время операции была нарушена связь между нервами и органами. Рекомендации такие же. Кроме того, при оперировании через брюшную полость, существует риск повредить и вызвать необратимые дегенеративные изменения в области таза. Как результат – дисфункция органов.
На первых порах эти последствия лечатся применением специального корсета, до тех пор, пока мышцы снова не войдут в тонус. В дальнейшем это осложнение лечат специальными упражнениями для мышц кора.

Примечание: упражнения на мышцы можно выполнять только после полного срастания швов.
Самым популярным упражнением, ликвидирующим частые осложнения в области таза, является вакуумное дыхание животом.
С этими процессами сталкиваются 100% оперируемых. Избавится от них достаточно просто, но дорого. Удаление лазером рубцов – единственный выход. В противном случае у вас останется небольшой шрам, напоминающий о перенесенном недуге.
К сожалению, это необратимые нарушения, вызванные дисфункцией костного и спинного мозга после операции. Обычно они наблюдаются у пациентов преклонного возраста, а их урегулирование требует повторного стационара с глубоким медикаментозным вмешательством.
Остео-болезни невозможно вылечить, но можно обратить их в небольшую ремиссию и остановить на том же уровне.
Чтобы не столкнуться с этим осложнением после удаления межпозвоночной грыжи, рекомендуется использовать витамины кальция на протяжении всей предоперационной подготовки.
Жизнь без последствий
Возможна ли жизнь без послеоперационных последствий? Все условно. Конечно, от ношения корсета и физиопроцедур обойтись не удастся. Эти реабилитационные процессы позволяют заново наладить нейронную связь между мышцами и спинным мозгом.
При правильно проведенной операции – ¾ пациентов выходят абсолютно здоровыми. Естественно, что для дачи полного ответа придется рассматривать множество факторов:
- Отдел позвоночника, пораженный грыжей;
- Квалификация врача, проводящего операцию;
- Наличие попутных заболеваний;
- Предрасположенность к нарушению костной структуры;
- Развитие мышечного корсета и процент жира в организме;
- Степень развития грыжи.
Только зная все эти параметры, можно точно определить, будут ли у операции последствия, или ее удаление пройдет совершенно безболезненно.
Для того чтобы избежать повторных рецидивов, на период реабилитации также рекомендуется: использовать нехирургические методы лечения:
- Медикаментозная терапия;
- Нестероидные противовоспалительные препараты (диклофенак, мелоксикам, нимесулид);
- Глюкокортикостероиды (полькортолон, дермовейт);
- Спазмолитики (мидокалм);
- Анальгетики ( кеторол);
- Комплексы лечебной гимнастики;
- Санаторно-курортное лечение;
- Игло-рефлексотерапия;
- Физиотерапия (диадинамические токи, электрофорез);
- Массаж.
Также будет интересно: профилактика грыжи позвоночника.
Сама межпозвоночная грыжа – это большой риск для здоровья, который грозит полным параличом человеку. Если пациент соглашается на проведение операции, он должен заранее знать обо всех последствиях, порой и не самых приятных, но часто встречающихся.
Даже при возникновении паралича конечностей, в отсутствии грыжи его можно попытаться вылечить медикаментами и повторной операцией. Но вот паралич вызванный грыжей без операции не лечится.
Для избегания большинства последствий операции межпозвоночной грыжи хватает квалификации специалиста, или использования различных видов вытягиваний (водные, сухие). Кроме того используют корсеты и физиотерапию. Всего этого хватает, чтобы уже через месяц продолжить жизнь без грыжи как ни в чем не бывало!
Врач мануальный терапевт, травматолог-ортопед, озонотерапевт. Методы воздействия: остеопатия, постизометрическая релаксация, внутрисуставные инъекции, мягкая мануальная техника, глубокотканный массаж, противоболевая техника, краниотерапия, иглорефлексотерапия, внутрисуставное введение лекарственных препаратов.

Диффузная протрузия диска l4-l5

Протрузия дисков шейного отдела позвоночника

Лечение грыжи Шморля поясничного отдела позвоночника

Плавание при грыже поясничного отдела позвоночника
Как известно, основными мотивами показания к оперативному вмешательству служат хронические боли, наличие повреждения нервов и спинного мозга или опасность в поражении спинномозговых структур, непродуктивность или нецелесообразность консервативной терапии.

Именно боль заставляет человека решиться на операцию.
Спинальные нарушения в различной степени тяжести происходят у многих людей, причем четкой тенденции по половому и возрастному принципу предрасположенности нет. Недуги позвоночной системы встречаются даже у новорожденных, и такой грубый порок, как спина бифида, – яркий тому пример. Надобность операции рассматривается индивидуально, но даже при проведении хирургии при данном диагнозе, шансы на полное восстановление ребенка низкие. К счастью, встречаемость соответствующей формы врожденной аномалии, которая заключается в неполном закрытии позвоночных дужек, составляет только 1-3 случая на 1000 новорожденных.
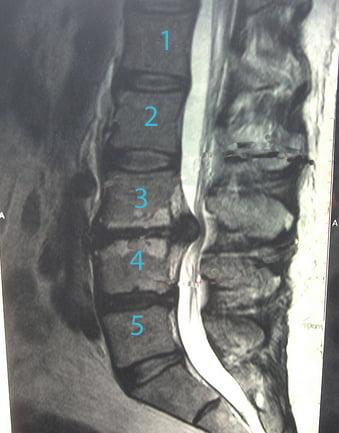
Грыжа поясничного отдела.
Что примечательно, основная доля из всех известных заболеваний спины приходится на пояснично-крестцовый отдел. Так, по данным некоторых медицинских источников, пациенты первично обращаются к врачу с жалобами на вертебральный синдром в пояснице примерно в 75% случаев, в шее – в 25%, в грудной области – в 5%. Главной причиной ощущения дискомфорта в хребтовых зонах является грыжа позвоночника или деформация позвоночного столба.
Патологические явления, связанные со спиной, могут быть совершенно не причастны к позвоночнику. Например, липома на спине, которая является доброкачественным подкожнолипидным образованием, формирующимся из соединительной жировой ткани. И, несмотря на кажущуюся безобидность новообразования, его лечат посредством хирургических методов. Непосредственная близость с позвоночными структурами может спровоцировать их сдавливание, включая не только костные и хрящевые элементы, но и сосуды с нервными образованиями. Сильно прогрессирующая липома или ее разновидность атерома, способна трансформироваться в трудноизлечимую раковую опухоль.
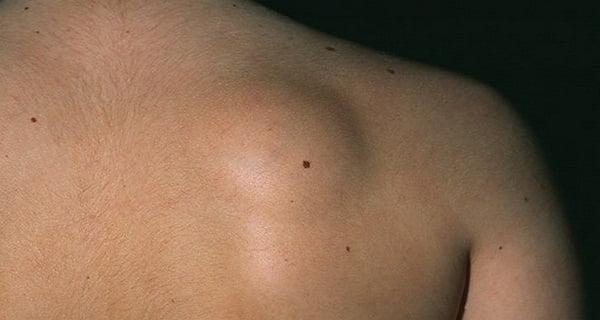
Да, существуют заболевания, которые могут в тяжелом проявлении вынуждать применять хирургическое вмешательство на спину: сколиоз, межпозвоночные грыжи, переломы позвонков, опухоли и многие другие. Для каждого клинического случая будет своя высокоэффективная методика операции.
- Операция по удалению атеромы представляет собой иссечение кистозной капсулы, липосакцию или лазерное выжигание.
- Оперативное вмешательство по выпрямлению спины заключается в коррекции искривленного уровня и задней фиксации позвоночника внутренней опорной металлоконструкцией.
- Грыжевое выпячивание ликвидируют при помощи декомпрессионной микродискэктомии, эндоскопии или нуклеопластики.
- Разрушенные позвонки восстанавливают путем цементопластической коррекции или, если разрушение серьезное, путем трансплантации костного материала и установки металлических стабилизаторов.
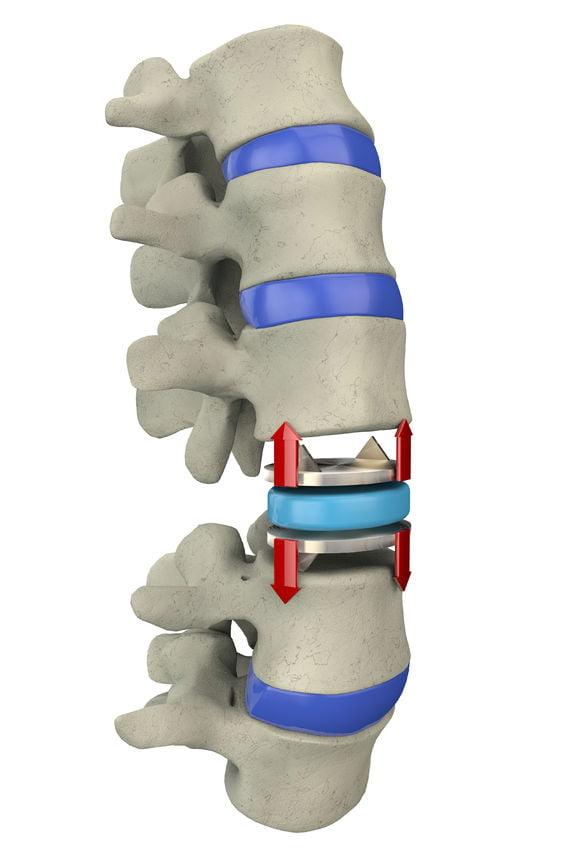
Схема установки искусственного диска.
В одной статье невозможно охватить тот массивный объем информации обо всех известных медицинских проблемах, локализирующихся в области спины, и лечебных тактиках. Поэтому изложим далее только самые основополагающие моменты, относящиеся к рассматриваемой нами теме.
Проблемы со спиной: где лечат лучше?
В Федеральном центре нейрохирургии, расположенном в Новосибирске, делают высокотехнологичные вмешательства на позвоночнике. По профилю спинальной хирургии клиника занимает почетное место в пределах РФ. У хирургов оперируются взрослые и дети, а после операции, отзывы утверждают сказанное нами, предоставляется хорошая реабилитационная помощь под патронажем ЛФК-методистов.

Как проходит операция
Первое, что всех без исключения волнует: какую делают анестезию в спину и будет ли ощущаться дискомфорт во время процедуры. Сразу ответим, что при правильном подборе вида, дозы наркоза и грамотном его введении чувствительность оперируемой зоны будет полностью отсутствовать, то есть, пациент комфортно перенесет все манипуляции, совершенно не ощущая никакой боли. Что касается вида анестезиологического обеспечения, оно подбирается с учетом типа выбранной методики операции, состояния здоровья больного в целом и возрастными особенностями.
В первую очередь хирург и анестезиолог будут предварительно смотреть, есть ли непереносимость у пациента на составляющие вещества. Чтобы не вызвал в интраоперационный и послеоперационный периоды наркоз последствия, на предоперационном этапе подготовки обязательно проводится специальное тестирование организма на аллергический фактор. Если аллергия зафиксирована, будет подобрана эффективная замена стандартному компонентному составу анестезии.
В структуре всех оперативных вмешательств на спине основополагающими способами обезболивания являются: местный или общий наркоз.
- Местное анестезиологическое пособие возможно при незначительной патологии и/или миниинвазивной операции (эндоскопической, пункционной, пр.), при этом его могут комбинировать с седацией. Седативные компоненты вводят капельным путем в вену.
- Общий наркоз, по большей мере эндотрахеальный, применяется, как правило, при микрохирургии и открытых вмешательствах на позвоночнике. В момент операции пациент будет погружен в состояние глубокого хирургического сна.
Перейдем к не менее важному аспекту, касающегося лечебно-операционного процесса. Хирурги спинальных отделений, идущие в ногу со временем, задействуют щадящие технологии, которые:
- предельно минимизируют степень травматичности;
- обеспечивают экстраточность проводимых манипуляций;
- сокращают до минимума риски последствий;
- значительно уменьшают сроки госпитализации;
- способствуют быстрому послеоперационному восстановлению.
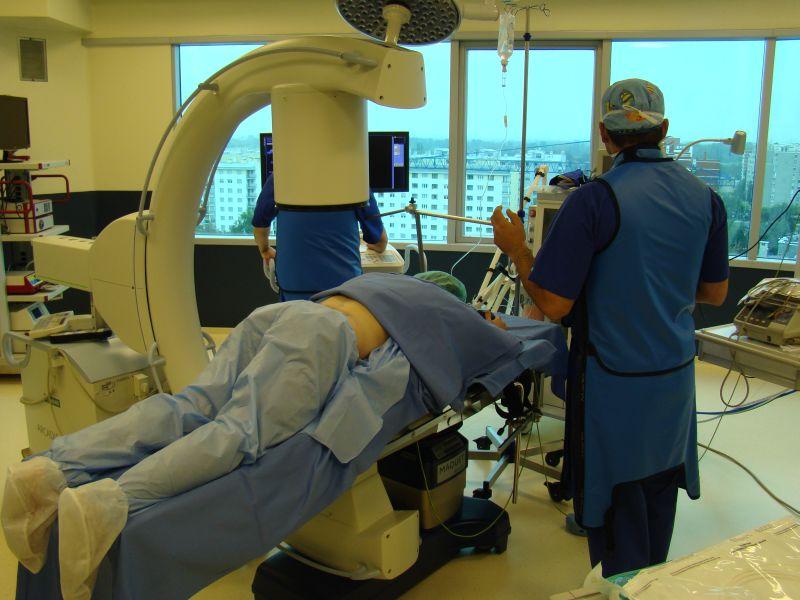
Во время хирургии.
Сеанс хирургической терапии зависит от рода проблемы. К примеру, для ликвидации часто встречаемого компрессионного фактора пациента располагают на операционный стол – лежа на спине (чаще при шейных формах) или на животе. Далее аккуратно производится небольшой по размерам разрез кожи (1,5-4 см) в нужной проекции и, собственно, начинается работа миниатюрными инструментами над удалением, например, всего диска или только ее выступающей патологической ткани, частичном подпиливании дужки позвонка, неполной резекции суставных отростков. Только при необходимости, возможно, в оперируемый отдел поставят стабилизирующую систему. Она, в зависимости от показаний, может быть сделана из стойкого титанового сплава, полимерных материалов, биорассасывающихся имплантатов или представлять собой конструкцию, сочетающую несколько типов материалов одновременно.
Если же брать во внимание заболевания, которые не связаны непосредственно с позвоночной системой, такие как, предположим, липомы кожи, локализирующиеся над позвоночником, то хирургическому воздействию подвергают большие новообразования. В ходе вмешательства используется простой местный наркоз. Жировик, образовавшийся под кожей, вскрывают путем экономного рассечения кожных покровов, чтобы извлечь капсульное содержимое. После удаления рану сшивают, используя косметическую технику наложения швов. Содержимое липомы отправляют на гистологическую экспертизу.
Швы и шрам на спине после операции
Чтобы врач-хирург выполнил разрез и смог подобраться к проблемному сегменту, не подвергая пациента страданиям, как выяснили, анестезиолог делает укол в спину для сильного анестезирующего эффекта на ограниченном участке или проводит общую анестезию. Иногда доступ выполняется не через разрез с последующей установкой расширителя, а через создание пункционного отверстия. Поэтому швы при некоторых вмешательствах могут и не накладываться вовсе, достаточно будет наложения антисептической повязки. Но в преобладающем количестве случаев после операции проводится ушивание краев раны специальным шовным материалом по своеобразной технологии для отдельного типа осуществленной процедуры.
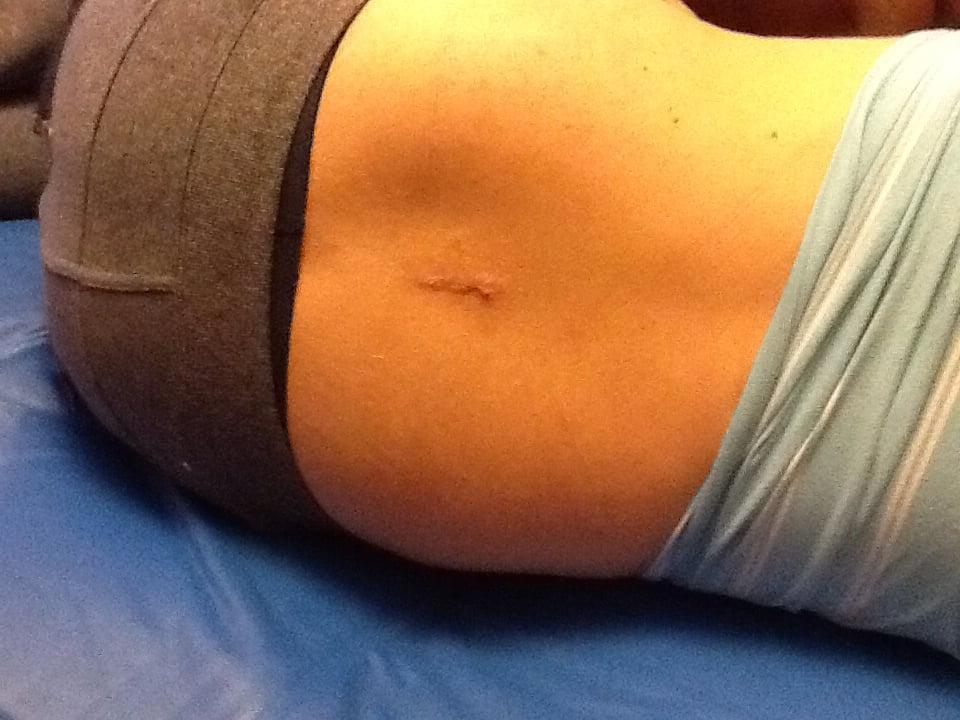
Шов после удаления грыжи.
Размер шва зависит от вида используемого метода и масштабов оперируемой площади. Если выполнялась коррекция сколиоза, шов будет сделан самый максимальный, и может проходить даже вдоль всего хребта. Операция на одном позвоночном сегменте предполагает небольшой разрез, длина которого может соответствовать 1-8 см. Снимаются швы только после нормального сращения кожных покровов, обычно процедура извлечения нитей из раневой зоны назначается спустя 7-12 суток после оперативного вмешательства.
Почему болит спина после операции
После любой операции болевые ощущения – это нормально, поэтому сразу паниковать не нужно, ведь на позвоночнике и околопозвоночных тканях выполнялась глубокая инвазия. Со временем боли в спине постепенно сокращаются и к концу реабилитационного периода обычно полностью исчезают.
Но что делать, если боли в спине остались, несмотря на то, что рана благополучно зажила, корсет носится в соответствии с полученными предписаниями. Первыми делом, об этом нужно оповестить своего лечащего доктора. Причин может быть много, почему заболела спина, от естественных непатологических до очень серьезных, угрожающих инвалидностью:
- медленно протекающие в организме репаративно-регенерационные процессы вследствие индивидуальной специфики организма человека;
- некорректно выполненная процедура хирургического лечения (травма инструментами спинного мозга, нервно-сосудистых структур, неправильная резекция той или иной анатомической единицы, неверная постановка имплантата или трансплантата и др.);
- некачественная реабилитация (несоблюдение в точности всех ограничений и лечебных мероприятий, форсирование нагрузок, долгое использование или преждевременная отмена корсета и других ортопедических изделий, пр.);
- выход из строя (поломка, трещина, разбалтывание и т. д.) имплантированного устройства, если применялась стабилизирующая операция;
- рецидив основной патологии или развитие вторичных заболеваний (стеноз, артроз, нестабильность позвонков и др.).
Упражнения после операции на спине
После любой перенесенной спинной операции назначается гимнастика на укрепление мышц костно-мышечного корсета, которая позволит быстро и качественно возобновить нормальную подвижность позвоночника и суставов. Именно гимнастика играет основополагающую роль в предупреждении осложнений. Ее рекомендует сугубо хирург или инструктор по части реабилитологии. Выполнять предложенный комплекс поэтапной ЛФК нужно весь восстановительный период, причем основную часть вашей физической реабилитации необходимо проходить строго под контролем специалистов.
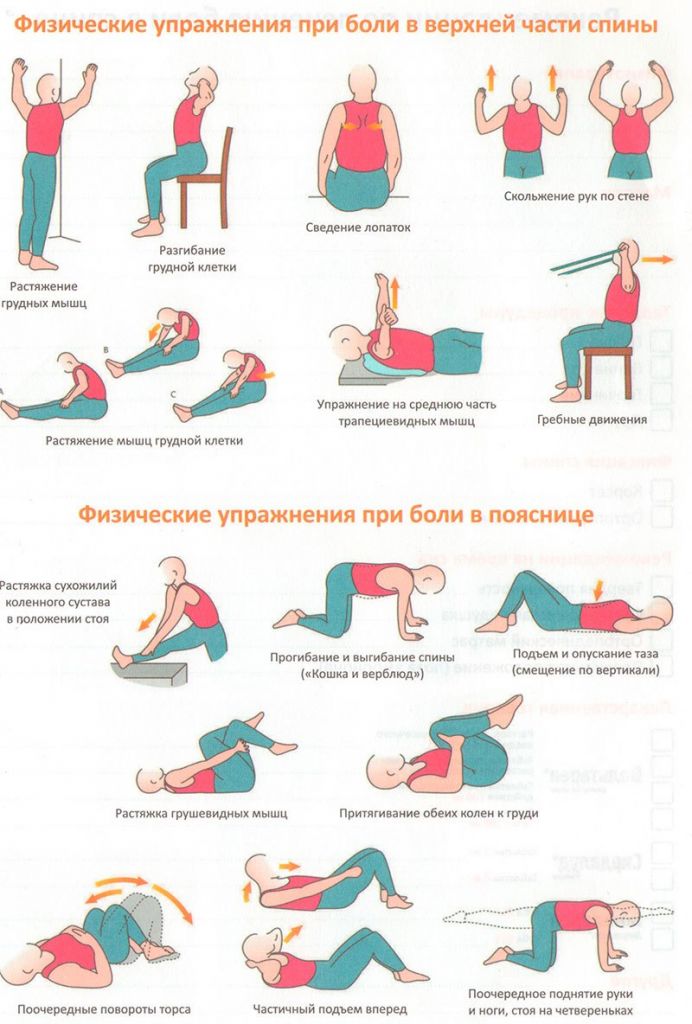
Упражнения делаются мягко и спокойно, без рывков и без насильственных (через боль) движений. К тренировкам приступают в самое ближайшее время после хирургии, зачастую уже на следующий день, даже если пациенту пока не разрешено вставать с постели. Физкультуру начинают легкие, неотягощенные упражнения (изометрические сокращения мышц, вращение кистями рук, ротация стоп и движение ими на себя/от себя, поднятие ровных конечностей над поверхностью, сгибание/разгибание колена в положении лежа и др.). Постепенно комплекс физических тренировок расширяется и усложняется, но только по показаниям врача.

Примерно через 1,5-2 месяца рекомендуются занятия в бассейне, которые превосходно одновременно и разгружают, и укрепляют спину. Когда окончательно завершено послеоперационное восстановление, после потребуется посетить специализированный санаторий. Пройти курс курортно-санаторного лечения имеет огромное значение, так как он поможет надежно закрепить достигнутый в процессе основной реабилитации терапевтический эффект, а также усилить функциональные возможности и отлично повысить выносливость опорно-двигательного аппарата.
Читайте также:


