Как проходит обследование копчика
Копчик – нижний сегмент позвоночного столба, относящийся к пояснично-крестцовому отделу и входящий в число тазовых костей. Состоит из четырех сросшихся позвонков и служит человеку опорой при сидении, также к этой части позвоночника прикреплен мускульно-связочный аппарат ягодиц. Здесь расположено множество нервных окончаний, поэтому любые проблемы с копчиком способны спровоцировать выраженный болевой синдром. Выяснить его причины помогают современные исследовательские методики.
Основные методы исследования
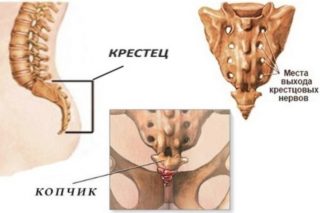
Копчик относится к числу зон повышенной травмоопасности в человеческом теле – его повреждают в случае падения ягодицами на жесткую поверхность – например, на асфальт при гололеде, – либо резкого толчка в автомобильных авариях. При появлении выраженного болевого синдрома в этой части позвоночного столба необходимо как можно быстрее обратиться к врачу. Такие симптомы могут означать последствие травмы (ушиба, трещины, перелома, вывиха, подвывиха) копчика, патологию копчиковой кости (остеомиелит, новообразование), либо внутреннего органа, расположенного в крестцово-копчиковой зоне тазовой области, при которой болевой синдром иррадиирует в копчик. У женщин боли могут возникнуть при здоровом копчике во время месячных – такое случается при опущении матки или в силу индивидуальных физиологических особенностей.
Чтобы с точностью определить причину болей, необходимо провести ряд исследований:
- пальпация;
- анализы крови и мочи;
- рентгенография;
- компьютерная томография (КТ);
- ультразвуковое исследование (УЗИ);
- магнитно-резонансная томография (МРТ);
- фистулография;
- сцинтиграфия – исследование, основанное на принципе радиоактивного излучения;
- миелография
Выбор исследовательской методики делает врач в зависимости от симптоматической картины. В некоторых случаях необходимо одновременное поочередное применение большинства из перечисленных диагностических методов.
Ощупывание копчика врач проводит при первом приеме больного, попавшего к нему с жалобами на боли. Предварительно доктор спрашивает об обстоятельствах возникновения боли и ее характере. Для проведения пальпации копчика больного укладывают на кушетку лицом вниз, подложив под живот валик. При такой позе пациента врач может на ощупь определить возможную деформацию позвонков и зону локализации болевого синдрома. Это позволит ему сделать предположения по поводу диагноза, для подтверждения либо опровержения которых необходимы дальнейшие исследования.
Анализы крови и мочи позволят убедиться в наличии или отсутствии в организме воспалительного процесса. На воспаление указывают такие показатели крови:
- увеличение количества лейкоцитов (лейкоцитоз);
- снижение уровня эритроцитов;
- возрастание СОЭ — скорости оседания эритроцитов;
- изменение уровня гемоглобина.
Развитие воспаления в мочеполовой зоне, которое также может быть причиной болей в области копчика, определяется в первую очередь по количеству эритроцитов и лейкоцитов в составе урины. Значение имеют и такие показатели, как цвет, запах, прозрачность, уровень белка.

Одновременно с лабораторными анализами проводится инструментальное обследование. В первую очередь больному делают рентген, так как определить повреждение копчика проще всего таким методом. К процедуре необходимо подготовиться заранее, если назначено плановое исследование или рентген здорового копчика. Поскольку перед копчиковой костью находится прямая кишка, необходимо освобождение кишечника с помощью очистительной клизмы. Если речь идет об острой травме, полученной в результате падения с большой высоты либо автомобильной аварии, допустим рентген копчика без клизмы. Снимки делают в нескольких проекциях: при положении больного на спине, на боку, либо лежа под определенным углом.
Противопоказанием к проведению рентгена может стать беременность – так как копчик расположен в тазовой зоне, есть риск облучения плода во время процедуры. В этом случае рентген при подвывихе копчика или его переломе можно заменить на ультразвуковое исследование (УЗИ).
Также с помощью рентгена проводится миелография – рентгеновское исследование копчиковой зоны с использованием контрастного вещества, вводимого в субарахноидальное пространство. Оно позволяет выявить отклонения в движении спинномозговой жидкости, вызванное наличием новообразований. В число противопоказаний к подобному способу обследования, помимо беременности, входят тяжелые формы артрита и анатомические дефекты позвоночника.
С использованием контрастного вещества проводится и фистулография – рентген фистулы (свища), возникающего при пилонидальной кисте копчика. Данный вид обследования противопоказан при кровянистых выделениях из свищевого отверстия, воспалительных процессах в данной области и индивидуальной непереносимости контраста.
Дополнительные методы инструментального обследования
При сцинтиграфии копчика пациенту вводят быстрораспадающиеся радиоактивные изотопы, имеющие свойство накапливаться в опухолевых клетках. Затем его помещают в специальную гамма-камеру, которая регистрирует повышенное радиоактивное излучение проблемной зоны, давая врачу возможность подробно рассмотреть ее. Методика используется для обнаружения злокачественных новообразований. Противопоказания такие же, как при рентгене.
Ультразвуковое исследование проводится в тех случаях, когда другие способы обследования по тем или иным причинам не рекомендуются. В результате могут быть выявлены смещения позвонков – симптомом таких патологий становится хронический болевой синдром в области копчика. Иногда УЗИ копчика при хронической тазовой боли показывает наличие кист и других новообразований.
Компьютерная и магнитно-резонансная томография, которую часто используют при обследовании копчика, дает трехмерное цветное изображение. Рассмотрев его на мониторе, врач быстрее понимает, в чем может быть причина болевого синдрома. Томографы бывают двух типов: закрытые и открытые – для людей, страдающих клаустрофобией. Противопоказанием к прохождению такого рода обследования может стать наличие в организме пациента кардиостимулятора либо металлического импланта – например, пластины, установленной с целью фиксации костных обломков при переломе. При отсутствии ограничений КТ и МРТ допустимы для людей любого возраста и состояния. Не требуют какой-либо специальной подготовки.
Проведение обследований на столь обширной инструментальной базе позволяет выявить практически любые формы патологии копчика. Главное, сделать их своевременно.
Кокцигодиния – заболевание, при котором постоянно присутствуют или регулярно возникают болевые ощущения разной степени интенсивности в копчике, области прямой кишки и анального отверстия. При этом не удается обнаружить никаких органических отклонений от нормы, что свидетельствует о невралгической природе болевого синдрома.

У женщин кокцигодиния диагностируется в 3 раза чаще, чем у мужчин, что обусловлено особенностями строения органов малого таза. Причем чаще всего заболевание возникает у людей 40–50 лет.
Причины развития кокцигодинии
Основной причиной возникновения кокцигодинии является ущемление или травмирование нервов в области крестца и копчика. Подобное может быть даже следствием длительного сидения на твердой поверхности, за рулем автомобиля, особенно с упором на копчик. Особенная нагрузка на него приходится при сидении в позе с подтянутыми к животу ногами. Многие именно в такой позиции проводят большое количество времени перед телевизором, что становится предпосылкой для возникновений нейродистрофической кокцигодинии.

Также причиной развития болевого синдрома может становиться остеохондроз , в особенности пояснично-крестцового отдела, и травмы крестцово-копчикового отдела:
- переломы;
- растяжение связок;
- ушибы;
- травмы мягких тканей.
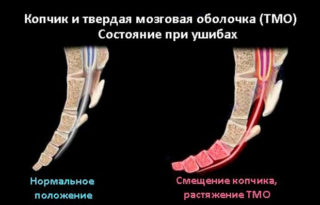
Они возникают в результате падения с высоты на ягодицы или прямого удара в область копчика тяжелым предметом. На фоне полученных травм, развития воспалительных процессов и развивающейся в результате этого ишемии в надкостнице возникают функциональные и морфологические изменения, нередко присоединяется миозит. В результате появляются стойкие боли.
При отсутствии грамотного лечения образованная соединительной тканью наружная оболочка копчика начинает утолщаться и склерозироваться. Постепенно остеогенные клетки надкостницы изменяются, развивается отечность и сдавление капилляров, что приводит к формированию очагов патологического костеобразования. В таких случаях диагностируют травматическую кокцигодинию.

Также боль в копчике может возникать на фоне формирования кисты на нем. Длительное время новообразование существует незаметно для больного. Но по мере роста оно начинает сдавливать окружающие ткани или происходит инфицирование его жидкого содержимого. Это запускает цепочку воспалительных реакций и требует немедленной медицинской помощи.
Нередко причины возникновения болей в копчике кроются в развитии изменений и болезней органов малого таза, что становится причиной возникновения ложной кокцигодинии. У женщин в качестве таковых может выступать:
- эндометриоз;
- кисты яичника;
- аномальное положение матки;
- беременность и роды.
Также боли в копчике могут ощущаться при колитах, наружном и внутреннем геморрое, анальных трещинах, проктите и парапроктите, а у мужчин и при заболеваниях предстательной железы. Ведь аденома простаты и патологи мочевого пузыря так же способны провоцировать боли в копчике.

Ожирение тоже не способствует укреплению здоровья. Повышенная нагрузка на позвоночник и копчик в частности приводит к увеличению риска его повреждения или вывиха, что и станет причиной возникновения болевого синдрома.
Предпосылками для развития кокцигодинии служат:
- синдром Бехтерева;
- наличие новообразований разной природы в области таза;
- системные заболевания соединительной ткани, в частности ревматоидный артрит;
- хронические запоры;
- перенесенные ранее операции в области органов малого таза, провоцирующие формирование грубых рубцов мягких тканей;
- слабость мышечно-связочного аппарата.
В трети всех случаев определить причины возникновения болей в копчике не удается, поскольку любые органические нарушения отсутствуют, а травм не наблюдалось. Тогда говорят об идиопатической кокцигодинии. Считается, что она является следствием поражения соответствующих нервных сплетений, что приводит к развитию болевого синдрома и нарушению оттока венозной крови.
Виды и симптомы кокцигодинии
Основным симптомом заболевания является ноющая, тянущая, иногда жгучая и резкая боль в копчике, возникающая при сидении или продолжительном стоянии. Боли склонны усиливаться в момент подъема из сидячего положения и затем постепенно уменьшаться. Она появляется в области копчика и может отдавать в близлежащие органы. Болевой синдром усиливается при физических нагрузках, кашле, чихании, наклонах или непосредственном надавливании на копчик, а в области ниже поясницы постоянно присутствует давление или чувство тяжести.
При сильных приступах боли возникает потливость и бледность кожи. Иногда они провоцируют возникновение синдрома раздраженного кишечника. Это сопровождается диареей, рвотой, нарушениями работы органов брюшной полости и органов малого таза, дискомфортом внизу живота. Это может провоцировать раздражительность, проблемы со сном, повышенную утомляемость и снижение работоспособности.

Провокаторами приступов могут выступать:
- смена времени года;
- физическая усталость;
- психологическая нагрузка;
- обострение хронических заболеваний;
- переохлаждение;
- повторные травмы;
- гинекологические или ректальные осмотры.
В тяжелых случаях боли могут достигать такой выраженности, что человек практически неспособен согнуть ноги в тазобедренных суставах, развести ноги в стороны или приседать, а также нарушается походка.

Если заболевание развивается на фоне травмы, диагностируют первичную форму кокцигодинии. В таких ситуациях боли возникают сразу же после удара и исчезают через несколько дней. Спустя несколько недель или месяцев они возвращаются, но больной редко может связать их появление с произошедшей травмой.

В случаях, когда причиной ее возникновения стали гинекологические, урологические, проктологические нарушения, кокцигодиния является вторичным заболеванием.
В течение кокцигодинии боли могут преобладать в разных областях. Они могут наблюдаться также в ягодицах, области промежности, анального отверстия и в прямой кишке. В любом случае кокцигодиния отрицательно сказывается на качестве жизни человека. Она вызывает:
- боли во время дефекации, что заставляет человека стараться как можно реже испражняться, следствием чего становятся запоры;
- снижение качества и регулярности сексуальной жизни, поскольку интимная близость провоцирует усиление болей в копчике;
- снижение социальной активности, так как больной не может долго сидеть и вынужден отказываться от посещений массовых мероприятий или даже менять род трудовой деятельности.
Боль в копчике у ребенка
Кокцигодиния у детей – довольно редкое явление. Хотя в последние годы отмечается тенденция к увеличению частоты появления болей в копчике у подростков. Это обусловлено склонностью проводить много времени за компьютером или с другими гаджетами, низким уровнем физической активности и неправильным питанием. Травмы, а также другие заболевания, могут являться одной из причин появления болей в копчике.
Диагностика и лечение кокцигодинии у детей проводится так же, как и у взрослых. Причем в зависимости от показаний для устранения болей могут применяться как консервативные, так и хирургические методы лечения.
Диагностика
При возникновении болей в копчике, прямой кишке и половых органах следует получить консультацию невролога, проктолога или гинеколога. Благодаря визуальному и ручному осмотру специалист сможет обнаружить признаки органических заболеваний и назначить дополнительные методы исследований: УЗИ, колоноскопию, лабораторные анализы и т. д.
В результате удается обнаружить или исключить опухоли, геморрой, простатит, уретрит и ряд других заболеваний, для которых характерна боль в копчике и промежности. Если подобные патологии не обнаружены, больного направляют на рентген или КТ позвоночника, результаты которого позволяют диагностировать кокцигодинию.

Лечение кокцигодинии
Лечение боли в копчике включает мероприятия, направленные на улучшение состояния пациента и устранение причин, приведших к их появлению. Эффективность терапии зависит от правильности определения причин возникновения заболевания. Пациентам с болями в копчике назначаются:
- медикаментозная терапия;
- физиотерапия;
- ЛФК;
- диета.
В части случаев консервативная терапия оказывается безрезультатной, и людей продолжают донимать мучительные боли в копчике. В таких ситуациях, а также при наличии переломов, рекомендовано хирургическое лечение кокцигодинии. Современные методы нейрохирургии позволяют проводить полноценные операции, практически не травмируя здоровые ткани и получать превосходные результаты. Они отличаются минимальным риском, а также быстрым и легким периодом восстановления.
Целями медикаментозной терапии являются уменьшение болевого синдрома, улучшение состояния костной и хрящевой ткани, нервной проводимости, устранение воспалительного процесса и повышение качества перистальтики. Поэтому пациентам назначаются:
- НПВС в виде таблеток, средств для наружного применения;
- миорелаксанты;
- хондропротекторы;
- витамины группы В;
- слабительные средства.
При сильном болевом синдроме проводятся новокаиново-спиртовые и лидокаиновые околокопчиковые блокады. Для ее выполнения больной должен лечь на правый бок и подогнуть ноги. Кожа в области крестца и копчика обрабатывается раствором антисептика, например, раствором Люголя. Медсестра вводит указательный палец левой руки в прямую кишку больного. Это обеспечивает точность выполнения блокады.
Непосредственно укол анестетика делается длинной иглой, вводимой по средней линии между задним проходом и верхушкой копчика. Меняя направление иглы, раствор анестетика вводится вокруг всего копчика, но особое внимание уделяется его передней части. При необходимости блокаду повторяют через 10–15 дней.

Обязательно проводится терапия обнаруженных гинекологических, урологических и проктологических заболеваний. Ее характер подбирается индивидуально в зависимости от вида имеющегося нарушения, возраста пациента и его общего состояния.
Методы физиотерапевтического лечения способствуют улучшению состояния больного и повышению эффективности медикаментозного лечения. Они включают сеансы:
- электрофореза;
- УВЧ-терапии;
- ректальной дарсонвализации;
- диадинамических токов;
- лазеротерапии;
- лечебного массажа;
- иглорефлексотерапии;
- парафиновых аппликаций.

Процедуры проводятся курсами по 10–15 сеансов.
Лечебная гимнастика положительно сказывается на состоянии пациента. Регулярные занятия по индивидуально составленному плану способствуют уменьшению болей и нормализации кровотока в органах малого таза.
Всем пациентам с целью повышения качества пищеварения назначается диета. Ее соблюдение позволяет устранить запоры и дискомфорт при дефекации, что положительно сказывается на самочувствии больного.
В рационе должны преобладать овощные блюда, отварное нежирное мясо и рыба, а также каши и цельнозерновые продукты. В меню можно включать кисломолочную продукцию, кислые фрукты, компоты, зелень и растительные масла.
Отказаться придется от жареной, жирной пищи, газированных напитков и алкоголя. Предпочтение отдается блюдам, приготовленным на пару или запеченным в духовке, хотя также допускается употребление отварной пищи.
Показаниями к проведению операции на копчике являются:
- выраженный болевой синдром, не поддающийся устранению посредством консервативной терапии;
- патологическая подвижность копчика, что типично для его вывихов или переломов;
- кистозное новообразование на копчике.
До недавнего времени при переломах копчика или неэффективности консервативной терапии лечение кокцигодинии осуществлялось только путем открытой операции, в ходе которой восстанавливалась анатомия копчика или проводилось его удаление. Такое хирургическое вмешательство носит название кокцигэктомии и сопряжено с рисками травмирования нервных структур, крупных кровеносных сосудов и развития ряда других осложнений.
Сегодня альтернативой методу является радиочастотная абляция, отличающаяся минимальной травматизацией тканей, быстротой и легкостью восстановления, а также минимальным количеством интраоперационных рисков.
В ходе операции удаляется не только деформированный копчик, но и участки нервов. Также хирург рассекает сухожилия спазмированных мышц, что в комплексе приводит к устранению болевого синдрома.
Операция проводится путем удаления копчика от Со1 к последнему копчиковому позвонку (антеградное удаление) или в обратном порядке (ретроградное удаление). Методики отличаются видом созданного доступа.
Так, ретроградная операция выполняется из продольного доступа, который делают параллельно межягодичной складке на расстоянии пары сантиметров от анального отверстия. Такой подход предполагает высокий уровень повреждения мягких тканей и сопряжен с развитием достаточно большого количества послеоперационных осложнений и тяжелым восстановительным периодом. Одним из самых опасных последствий кокцигэктомии, проведенной ретроградным доступом, является повреждение наружного сфинктера и оболочек прямой кишки.
Кокцигэктомия антеградным методом осуществляется через сформированный вблизи крестцово-копчикового сочленения доступ. Нейрохирург выполняет разрез продольно или поперечно, не задевая межъягодичную складку. В результате врач получает возможность удалить копчик целиком вместе с надкостницей или частями.
На первом этапе осуществляется рассечение крестцового-копчиковой связки и удаление диска S5–Cо1. После этого последовательно удаляют позвонки копчика по принципу разборки столбика монет, начиная с Со1.
Но в результате удаления копчика на его месте формируется прямокишечно-копчиковая ямка, в которой скапливается кровь и экссудат. Это создает веские предпосылки для возникновения гематомы, серомы или присоединения инфекции, что впоследствии приводит к возникновению абсцесса. Предпринимаются разные попытки закрыть образовавшийся дефект собственными тканями пациента, но это только незначительно уменьшает риск развития осложнений.
Таким образом, кокцигэктомия – довольно травматичная операция. Поэтому по возможности от нее стараются отказаться в пользу радиочастотной абляции.
Радиочастотная абляция – малоинвазивный метод лечения заболеваний позвоночника, широко применяющийся в современной нейрохирургии с целью устранения сильных болей. Он обеспечивает получение длительно сохраняющегося эффекта за счет устранения пути передачи болевого импульса от места раздражения к ЦНС.
Суть радиочастотной абляции заключается во введении в тело пациента непосредственно в область прохождения нерва проблемой зоны длинной проводниковой иглы. Ее погружение контролируется посредством ЭОП .

Сквозь иглу погружается повреждающий электрод, который имеет оголенный рабочий конец. С другой стороны копчика устанавливают индифферентный электрод. Первый подключают к радиочастотному генератору, который поддерживает требуемое напряжение. В результате на рабочий конец активного электрода подается электрический ток, требуемую частоту которого выбирают индивидуально. Таким образом, между двумя электродами формируется электрическое поле, что создает тепловую энергию, под действием которой происходит разрушение нервных волокон, провоцирующих возникновение болевого синдрома.
После завершения РЧА в область копчика вводится раствор местных анестетиков и гидрокортизона. Только после этого проводниковая игла удаляется из тела пациента, а оставшиеся проколы закрываются стерильной повязкой.
После операции пациенты могут уже через 2 часа самостоятельно передвигаться и возвращаться к повседневным обязанностям.
Единственным ограничением после нее является необходимость отказаться от подъема тяжелых предметов и приседаний. Таким образом, радиочастотная абляция представляет собой операцию одного дня, которая при минимальном количестве рисков способна надолго решить проблему болевого синдрома.

Но радиочастотная абляция при кокцигодинии не может быть проведена при:
- локальном или генерализованном инфекционном процессе;
- геморрагическом диатезе;
- беременности.
Возможные осложнения и последствия
От своевременности начала и правильности подбора терапии во многом зависит исход заболевания. Если игнорировать боль в копчике и пренебрегать медицинской помощью, это может привести к возникновению таких нежелательных явлений, как:
- хронические запоры;
- хронические заболевания органов малого таза;
- снижение работоспособности;
- выраженные боли при сексуальных контактах;
- болезненность эрекции;
- импотенция.
Таким образом, кокцигодиния представляет собой довольно проблемное заболевание, существенно отравляющее жизнь человеку, но не грозящее инвалидностью и смертельным исходом. Тем не менее оно провоцирует возникновение существенных ограничений в повседневной жизни и способно приводить к стойкой депрессии. Поэтому стоит внимательно относиться к причинам появления болей в копчике и сразу принимать меры для их устранения, например, с помощью радиочастотной абляции. Как показывает практика, именно этот метод дает наилучший результат в кратчайшие сроки и не связан с серьезными рисками ухудшения состояния.
Проблемы позвоночника, и особенно пояснично-крестцового отдела, к сожалению, знакомы многим. В наше время с ними сталкиваются не столько те, кто загружен тяжелым физическим трудом, сколько люди, чья трудовая деятельность связана с малоподвижным образом жизни (например, офисные работники). Чтобы диагностировать заболевание, используются разные методы обследования, в том числе МРТ. Давайте попробуем разобраться, в чем заключается процедура МРТ копчика, когда она назначается и какие дает результаты.
Когда назначают процедуру МРТ для копчика и пояснично-крестцового отдела?
Магнитно-резонансная томография – сложная и не дешевая диагностика, поэтому назначают ее в тех случаях, когда иными способами не удается определить патологию. К таковым относятся:
Противопоказания к проведению томографии
Чтобы обследовать копчик на МРТ, не существует особых ограничений. Противопоказания, имеющиеся к обследованию, аналогичны запретам для диагностики других органов и систем. Нельзя проводить данный вид диагностики, если:
Если МРТ проводится с применением контраста, необходимо выяснить, нет ли у пациента аллергии на вещества, входящие в состав контраста. Это может быть йод или гадолиний. В случае аллергической реакции нужно заменить контраст или вовсе отказаться от него.
Преимущества способа обследования
На данный момент магнитно-резонансная томография – самый эффективный и точный способ обследования любых систем организма. Эта методика обладает двумя несомненными преимуществами.
Во-вторых, диагностика дает точные результаты и фиксирует даже небольшие изменения. С помощью этого метода получают данные не только о нарушениях в работе органов, но даже о химическом составе крови и структуре тканей. При диагностике копчика можно получить сведения об органе, расположенных рядом костях, сухожилиях, сосудах и нервных окончаниях. Такое обследование при планировании операции дает возможность снизить риск травмирования соседних органов и тканей при хирургическом вмешательстве.
Подготовка к процедуре и ее проведение
Чтобы обследовать на МРТ крестец и весь поясничный отдел, особая подготовка не нужна. Нет и ограничений по режиму питания. Если вы уже проходили какое-то обследование, его результаты лучше принести с собой – они помогут врачу-радиологу сделать более полное заключение.
Подготовка к процедуре проста:
- снять украшения, часы, пирсинг;
- сменить одежду на свободную рубашку или халат;
- избавиться на время процедуры от телефона, плеера, пластиковых карт и других вещей с чипами и электроникой.
Если при диагностике применяется контраст, вещество вводят в вену непосредственно перед обследованием. Вся процедура длится около 20 минут, с контрастом чуть дольше – около 30 минут.
Что показывает МРТ пояснично-крестцового отдела хребта и копчика?
МРТ – современная, очень чувствительная диагностика, поэтому она выявляет практически любые изменения в тканях. При обследовании копчика и всего поясничного отдела она показывает:
- общее состояние пояснично-крестцового отдела;
- врожденные или приобретенные патологии в этой области;
- последствия травм;
- деструктивные и дегенеративные изменения в пояснично-крестцовом отделе;
- состояние крестцово-копчикового сочленения;
- насколько правильно расположен копчик, есть ли патологии;
- состояние окружающих копчик тканей и сосудов этой области;
- различные заболевания позвоночника (грыжи, протрузии, артроз, спондилез, остеохондроз и пр.);
- наличие новообразований в области поясницы.
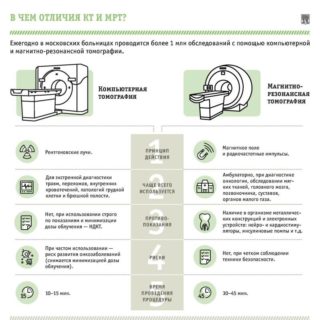
Что лучше – МРТ или КТ?
У пациентов часто возникает вопрос: что лучше использовать для обследования – МРТ или КТ? Многие даже считают, что это одно и то же. Однако эти методы различаются.
КТ копчика делается быстрее, чем МРТ – вся процедура длится несколько минут. У этого способа высокая эффективность – патологии удается зафиксировать даже на ранних стадиях развития. При обследовании не используются медицинские инструменты, суть метода – сделать снимок, поэтому никаких дискомфортных ощущений у обследуемого не возникает.
Если обследовать копчик на КТ, результат будет не менее точным, чем на магнитно-резонансной томографии. Однако работа компьютерного томографа основана на рентгеновском облучении, вредном для здоровья, поэтому к КТ нельзя обращаться чаще, чем раз в год.
Читайте также:


