Как лечить остеохондроз и радикулит в домашних условиях
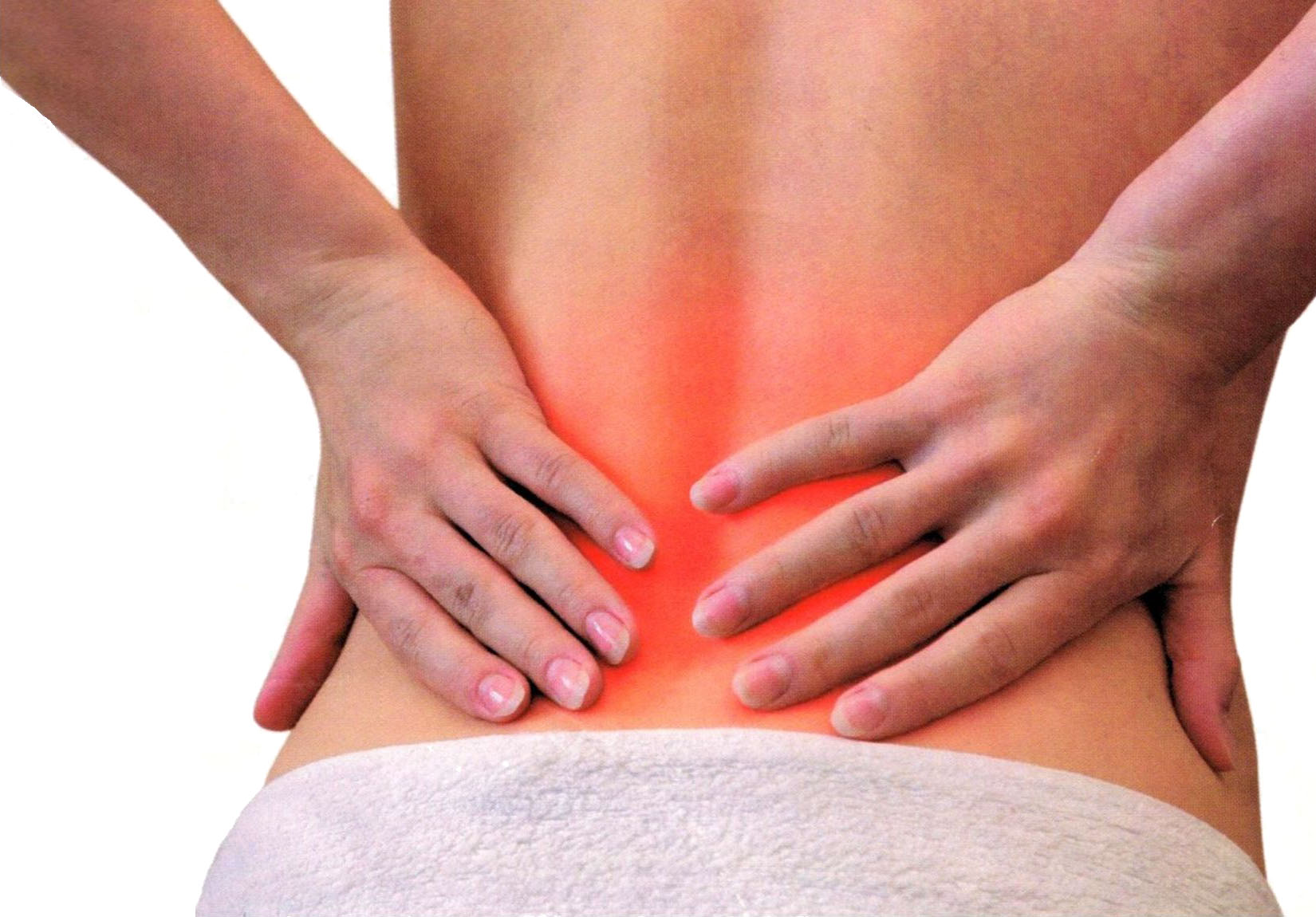
Перед тем как лечить радикулит, стоит ознакомиться с информацией о том, что это такое и при каких заболеваниях может наблюдаться. Важно понимать потенциальные причины его появления для того, чтобы иметь возможность применять эффективные методики терапии. Также нужно проводить предварительную дифференциальную диагностику.
Перед тем, как лечить радикулит поясницы, нужно определить – какая потенциальная причина провоцирует воспалительную реакцию Воспаление может быть асептическим и инфекционным. В первом случае чаще всего причиной является травматическая компрессия, например, на фоне развивающегося дегенеративного дистрофического заболевания межпозвоночных дисков (остеохондроза). При инфекционном генезе воспаление может развиваться только в том случае, если в области прохождения корешкового нерва находится очаг развития бактериальной, грибковой или вирусной инфекции. Очень часто инфекционный радикулит может развиваться при туберкулезе спинного мозга и позвоночника, сифилисе, полиомиелите, клещевом энцефалите. В таких ситуациях лечение всегда должно начинаться с этиотропной терапии. Без применения антибиотиков, противотурберкулезных и противовирусных препаратов добиться существенного улучшения состояния пациента не удастся.
Также не исключена аутоиммунная этиология развития воспаления в области корешковых нервов в поясничном отделе позвоночника. Часто это возникает на фоне ревматизма, системной красной волчанки, склеродермии, болезни Бехтерева и ряда других патологий. В этом случае необходимо проходить этиотропное лечение у ревматолога и затем обращаться в клинику мануальной терапии для прохождения курса реабилитации с целью восстановления нарушенного процесса иннервации.
Далее в статье рассмотрим, как лечить радикулит поясницы в домашних условиях, какие причины его вызывают и к какому врачу стоит обращаться в случае обострения или хронического течения патологии.
Причины радикулита
Потенциальные причины радикулита – это любые патологические изменения в структурах позвоночного столба и окружающих его тканей, которые могут привести к тому, что будет нарушен путь прохождения корешкового нерва.
Позвоночный столб – это сложная структурная часть опорно-двигательного аппарата человеческого тела. Состоит из отдельных тел позвонков, которые между собой соединятся с помощью фасеточных и дугоотросчатых суставов. Между телами позвонков располагаются хрящевые межпозвоночные диски. Они состоят из плотной фиброзной оболочки и желеобразного внутреннего пульпозного ядра. Вся эта структура образует единых столб с несколькими физиологическими изгибами, обеспечивающими более равномерное распределение амортизационной нагрузки во время движения человеческого тела.
Стабильность положения тел позвонков и межпозвоночных дисков обеспечиваются связки и окружающие столб паравертебральные мышцы. Внутри позвоночного столба располагается спинномозговой канал. Находящийся в нем спинной мозг обеспечивает функционирование вегетативной нервной системы. От спинного мозга через фораминальные отверстия в телах позвонков отходят корешковые нервы. Именно их воспаления называется радикулит.
Прежде чем лечить поясничный радикулит, доктор должен понять – что спровоцировало воспалительную реакцию. И затем нужно устранить данную причину. Тем самым будет достигнуто устранение воздействия патогенного фактора. После этого можно предпринимать меры для того, чтобы восстановить нарушенные функции иннервации.
Потенциальные причины появления клинических признаков радикулита:
- дегенеративный дистрофический процесс в межпозвоночных дисках (остеохондроз);
- осложнения остеохондроза (протрузии, экструзии и грыжи межпозвоночных дисков);
- нестабильность положения тел позвонков (спондилолистез, антелистез, ретролистез и т.д.);
- деформирующий спондилоартроз;
- разрушение подвздошно-крестцовых сочленений костей;
- искривление позвоночного столба и нарушение осанки;
- растяжение и разрывы связочного и сухожильного аппарата;
- травмы позвоночного столба и окружающих его тканей (переломы и трещины, ушибы, смещения и т.д.);
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие ревматические болезни соединительной и хрящевой ткани в организме человека;
- туберкулез, сифилис, менингит, клещевой энцефалит и другие опасные инфекционные заболевания.
Прежде чем лечить радикулит в домашних условиях, нужно исключать возможные факторы риска, которые включают в себя:
- ведение малоподвижного образа жизни с преимущественно сидячей работой;
- тяжёлый физический труд;
- подъем экстремальных тяжестей;
- неправильное положение стопы при ходьбе и беге (плоскостопие и косолапость);
- некачественную обувь для повседневной носки и занятий спортом;
- деформирующий остеоартроз коленного или тазобедренного сустава, провоцирующий укорочение нижней конечности и перекос костей таза;
- курение и употребление алкогольных напитков.
Самое действенное средство, чем лечить поясничный радикулит в домашних условиях – это то, которое будет оказывать воздействие непосредственно на причину воспаления корешкового нерва. Напрмиер, если патология спровоцирована остеохондрозам, то поможет снять боль тракционное вытяжение позвоночного столба. А если боль связана со смещением тела позвонка, то восстановление нормального его положения сразу же решит существующую проблему.
Опасность фармакологического лечения
Прежде чем лечить поясничный радикулит дома, запомните, что существует реальная опасность фармакологического лечения. Более чем в 80 % клинических случаев воспаление корешковых нервов – это осложнение длительно протекающего дегенеративного дистрофического процесса в области пояснично-крестцового отдела позвоночника.
Что делают современные фармаколочгеиские препараты:
- нестероидные противовоспалительные средства подавляют воспалительный процесс и купируют боль, тем самым лишая организм возможности хоть как-то предотвратить разрушение корешкового нерва в связи с оказываемым на него давлением со стороны тел соседних позвонков;
- сосудорасширяющие препараты усиливают кровоток и микроциркуляцию лимфатической жидкости, что только на первый взгляд хорошо, на самом деле это провоцирует ухудшение состояния мышечных тканей, увеличивает нагрузку на окружающие позвоночных столб мягкие ткани;
- миорелаксанты призваны купировать напряжение мышечного волокна, тем самым блокируется окончательно компенсаторная защита корешкового нерва и он может повергнуться тотальному разрушению за счет компрессии и ишемии (по мере его омертвения болевой синдром проходит
- но нарушается работа вегетативной нервной системы, что негативно скажется на организме человека в будущем);
- хондропротекторы при большинстве заболеваний позвоночного столба в принципе бесполезны – они наносят ущерб кошельку пациента.
Стоит избегать подобного лечения и обращаться для разработки курса терапии к мануальному терапевту.
Врач, лечащий радикулит
Кто лечить радикулит, какой врач сможет оказать эффективную и безопасную помощь пациенту при появлении острой боли в области поясницы? В первую очередь это невролог или невропатолог. Участковый терапевт в городской поликлинике не обладает достаточной профессиональной компетенцией для того, чтобы разработать эффективный курс лечения радикулита и спровоцировавшего его заболевания.
Кто лечит радикулит, какой врач, помимо невролога? Это вертебролог – специалист по состояниям позвоночного столба, способный разобраться даже в самом запутанном клиническом случае.
Также можно обратиться к ортопеду или остеопату, мануальному терапевту. Все эти специалисты обладают достаточным уровнем знаний и опытом практической работы для того, чтобы не только оказать первую помощь, но и устранить все потенциальные причины развития радикулита поясничного отдела позвоночника.
Основной врач, лечащий радикулит – вертебролог и невролог. При отсутствии возможности записаться к этим докторам, посетите мануального терапевта, ортопеда или остеопата. Если накануне развития радикулита было травматическое воздействие (падение, ушиб, ДПТ), то рекомендуем сначала обратиться к травматологу, чтобы исключить перелом, трещину, разрыв или растяжение тканей.
Как быстро лечить радикулит дома?
Существует несколько способов того, как лечить радикулит в домашних условиях быстро, и каждый из них связан с тем, чтобы сначала устранить причину негативного воздействия. Например, если заболевание носит инфекционный характер, то пропить курс антибиотиков или противовирусных препаратов. Если это последствие травмы, то стоит носить корсет или соблюдать строгий постельный режим (в зависимости от вида и тяжести травматического повреждения).
Как лечить радикулит дома, если заболевание связано с хроническим дегенеративным дистрофическим процессом в области межпозвоночных хрящевых дисков:
- поменять свой образ жизни и чаще гулять на свежем воздухе, заниматься спортом;
- выпивать в сутки не менее 2-х литров чистой питьевой воды;
- правильно организовать свое спальное и рабочее место;
- посещать курсы массажа и остеопатии не реже двух раз в год;
- выполнять ежедневно дома комплекс лечебной гимнастики, который для вас разработан индивидуально мануальным терапевтом;
- отказаться от курения и употребления алкогольных напитков;
- при тяжелой физической работе использовать специальный поддерживающий корсет для спины.
Лечение радикулита, как правило, длительное и связано с тем, что исключается действие причины, его провоцирующей. Затем проводится реабилитационный курс лечения. Он может включать в себя остеопатию и массаж, лазерное воздействие, лечебную гимнастику и кинезиотерапию, физиотерапию и многое другое. Не стоит использовать перечисленные выше фармаколочгеиские препараты. Они причиняют больше вреда вашему здоровью, чем приносят пользы.
Как лечить приступ обострения радикулита?
Радикулит при его первом появлении считается острым воспалительным процессом. Если не удается купировать приступ в течение 7 – 10 дней, то заболевание переходит в статус хронического. Если не предпринимать меры для лечения основного заболевания, то приступы радикулита становятся регулярными с нарастающей интенсивностью проявления клинических симптомов.
Как лечить приступ радикулита в пояснице в домашних условиях:
- срочно прекратить любую физическую нагрузку;
- лечь на спину на жесткую поверхность и попытаться расслабить мышцы спины и поясницы;
- если это не поможет купировать острую боль в течение 20 – 30 минут, срочно обратитесь к врачу.
Лечить обострение радикулита самостоятельно, без контроля со стороны врача нельзя. Вы не сможете отличить процесс регенерации тканей от их атрофии. Напрмиер, если компрессия на пораженный корешковый нерв или его ответвление будет усиливаться и при этом нарушиться трофика тканей за счет спазма кровеносных сосудов, то высока вероятность, что начнется атрофия (омертвение) нервного волокна. В этом случае болевой синдром полностью купируется. Пациент начнет испытывать существенное облегчение своего состояния. Но атрофия нервного волокна повлечет за собой онемение определённых участков тела, нарушение в работе кишечника и мочевого пузыря, дискинезию желчевыводящих путей, атонию желудка и многие другие разрушительные процессы. Сразу эти изменения можно и не заметить.
Последствия могут быть разрушительными для здоровья человека. Особую опасность представляют патологии, которые затрагивают нервные сплетения. При их дальнейшем развитии без болевого синдрома могут возникать парезы и параличи нижних конечностей, недержание мочи и кала, полная функциональная неспособность пациента.
Не рискуйте своим здоровьем. Перед тем, как лечить обострение радикулита, обязательно посетите врача невролога или вертебролога. Строго соблюдайте все рекомендации врача. Не применяйте непроверенные методы, которые могут причинить вред вашему здоровью.
Имеются противопоказания, необходима консультация специалиста.

Радикулит шейного отдела позвоночника (вертеброгенный шейный радикулит) – это одна из разновидностей радикулита, при котором происходит поражение корешков спинномозговых нервов позвоночника в шейном отделе.
Проявляется заболевание болевыми ощущениями в районе плеч, шеи, головы и онемением рук.
Больше всех патологии подвержены молодые люди в возрасте от 25 до 40 лет.
Симптомы радикулита шейного отдела ↑
Первичное проявление или обострение шейного радикулита сопровождается острым и внезапным появлением следующих симптомов:
- жгучая, режущая боль в шейном отделе позвоночника, отдающая в плечи, руки, лопатки, грудину и затылок;
- головные боли в области темени и затылка, которые при принятии горизонтального положения стихают;
- ощущение болезненности и напряжения всех мышц шеи;
- общая слабость организма;
- появление ощущения покалывания в руках и пальцах;
- головокружение;
- уменьшение силы в руках;
- ограничение подвижности шеи, особенно на больную сторону;
- вынужденное положение головы из-за напряжения мышц шеи;
- при наклоне головы могут выявляться болевые паравертабельные точки;
- вегетативные расстройства (понижение или повышение артериального давления, нарушение координации, слуха, зрения);
- нарушение чувствительности в виде ее понижения, затем повышения.

Чаще всего боль распространяется по ходу центрального и плечевого нерва, а также плечевого сплетения. Если произошло сдавливание спинного мозга, возможно развитие синдрома Броун-Секара и Бернара-Горнера.
При хроническом радикулите шейного отдела боль в шее и все остальные вышеперечисленные признаки немного стихают, но приобретают постоянный характер.
Наблюдается чередование симптомов ремиссий и обострений (при каждом последующем болевые ощущения только усиливаются). Происходит сглаживание шейного изгиба и сильное нарушение осанки.
Основные причины ↑
Факторов, провоцирующих развитие заболевания множество:
- воспалительные процессы в области шеи;
- избыток массы тела;
- заболевания эндокринной системы;
- работа, связанная с постоянным напряжением мышц шеи;
- неподвижный образ жизни;
- неправильное распределение нагрузки на шейный отдел и позвоночник в целом;
- неправильное положение осанки, в результате чего происходит искривление позвоночника, некоторые участки которого начинают давить на корешок;
- ослабленная иммунная система;
- возраст – более 35 лет;
- нахождение на сквозняках и в холодных помещениях.

Основные причины шейного радикулита:
Виды заболевания ↑
Выделяют несколько видов заболевания:
- шейный радикулит. Боль локализуется в области шеи, затылка, может отдавать в ухо и усиливается во время кашля, поворота или наклона в любую сторону головы. Наблюдается снижение слуха, головокружение;
- радикулит шейно-плечевой. Сопровождается интенсивной стреляющей болью в области шеи, рук и плечевого пояса;
- шейно-грудной радикулит. Проявляется болью в шее, отдающей в грудную клетку. Иногда могут возникать ощущения присутствия сердечных болей.
Методы лечения ↑
Лечение шейного радикулита выполняется комплексно.
Основные методы:
- медикаментозный;
- массаж;
- лечебная физкультура;
- народные средства.
Прием медикаментов направлен на избавление от воспалительного процесса и болевого синдрома, а также улучшение обмена веществ и кровообращения в поврежденных тканях.
Для этого назначаются:
- новокаиновые блокады (при сильном обострении). Вводится в ткани на глубину, достигающую нервных окончаний. Главная цель – снятие боли;
- Диклофенак в виде инъекций (2-3 дня), мази (3-4 раза в день), в таблетках (раз в сутки по 100 мг);
- Мовалис – инъекции на протяжении 5 дней по 1 уколу, затем назначают таблетки еще на 5 дней по 15 мг 1-2 в день;
- Мукосат — 20 инъекций внутримышечно по 2,0 мл через день;
- Нейробекс – назначается после проведения курса инъекций мильгаммы. Принимать 1 месяц 2 раза в день по 1 таблетке;
- Препараты обезболивающего действия (аспирин, анальгин) – значительно улучшают качество жизни пациента, притупляя боль, но не лечат само заболевание.

Помимо лекарственных средств назначаются витамины группы В, которые принимают активное участие в работе нервной системы и способствуют уменьшению расстройств неврологического характера, вызывающих радикулит.
Гимнастика и упражнения ↑
Упражнения при шейном радикулите могут выполняться как в острой фазе заболевания (но только после стихания сильных болей), так и в хронической.
Самые первые тренировки больному необходимо проводить с фиксирующей повязкой на шее, которая обеспечит мышцам и позвонкам покой.
ЛФК при острой форме:
№ 1
Сесть на стул или просто встать прямо, руки опустить. Поворачивать голову в стороны на 90° и возвращать ее в исходное положение.

Повторить упражнение около 6 раз на каждую сторону.
№ 2
Встать прямо, руки вдоль туловища, запрокинуть голову назад и медленно вернуть ее в исходное положение.

Сделать 8 повторов.
№ 3
Исходное положение то же. Теперь голову опускать вниз, стараясь коснуться груди подбородком.

Делать 8 повторов.
ЛФК при хронической форме:
№ 1
Сесть на стул, правую руку положить на лоб. Пытаться выполнить наклон вперед и при этом как можно сильнее сопротивляться этому ладонью.

№ 2
Встать прямо или сесть, руки опустить вдоль тела. Пытаться приподнимать плечи на максимальную высоту.
Остановиться в таком положении секунд на 8-9. Расслабить напряжение, возникшее при упражнении в шее и плечевом поясе (в это время возможно появление тяжести в руках).

Сделать небольшой отдых (8-10 секунд). Повторить 8-9 раз.
№ 3
Сидя на стуле, положить на висок руку (ладонью к голове). Наклонять голову в ту сторону, где находится ладонь, пытаясь делать рукой сильное сопротивление.

Выполнять не менее 5-6 секунд, затем расслабиться на 5 секунд и продолжить наклоны в противоположную сторону. На каждую сторону делать по 7-8 подходов.
№ 4
Лечь на пол и полной ладонью руки сделать самомассаж шеи в месте, где заканчивается волосистая часть головы.

Время процедуры не более 4 минут.
№ 5
Сидя на стуле, делать массаж кончиками пальцев между внутренней и внешней частью лопаток.

Время – 4 минуты.
Облегчить свое состояние при радикулите шейного отдела можно и в домашних условиях.
Приведем несколько действенных методов, как лечить шейный радикулит дома.
Прогревание шеи ваннами:
- около 50 г хрена натереть на терке, завернуть его в марлю или ситец. Положить в ванну, температура воды которой не более 37°. Принимать ванну ежедневно, перед сном на протяжении 2-х недель;
- из 100 мл воды и 300 г порошка горчицы сделать кашицу и добавить ее в ванну. Воду тщательно перемешать и принимать процедуру не более 15 минут (если больное сердце – не дольше 5 минут). После обязательно нужно принять душ, чтобы смыть горчицу с тела, вытереться насухо и укутаться теплым одеялом. Повторять каждый день, 10 дней.

Прогревание шеи горчичниками:
- взять горчичники, смочить их теплой водой и наложить на шейный отдел позвоночника минут на 5. При сильном ощущении жжения процедуру прекратить;
- в 50 мл воды растворить ¼ часть таблетки фурацилина. Прокипятить до полного растворения препарата и добавить столовую ложку меда. Окунуть горчичники в этот раствор и наложить на 5 минут. После снятия горчичников шею не мыть, а покрыть целлофановой пленкой и шерстяной тканью. Оставить на ночь.
При шейном радикулите проводят комплексный массаж шеи, груди и рук. Если заболевание сопровождается головными болями, назначается разминание мышц головы.
Проведение массажа способствует:
- уменьшению болевого синдрома;
- укреплению мышц шеи и рук;
- улучшению крово- и лимфообращения в шеи, спине и руках;
- повышению сопротивляемости и тонуса ткани;
- уменьшению напряжения мышц спины и шеи.
Но стоит помнить, что выполнение сеансов лечебного массажа возможно только при отсутствии стадии обострения заболевания.

Разработкой методик проведения массажа занимается специалист, который учитывает наличие сопутствующих заболеваний пациента.
Например, ему обязательно стоит учитывать факт присутствия:
- нарушения кровообращения;
- повышенного давления;
- пониженного давления;
- нервных расстройств.
Все методики массажа при шейном радикулите выполняются особо щадящим способом, так как сильное воздействие или неаккуратное движение могут способствовать к смещению позвонков и ухудшению состоянию больного.
Курс массажа длится не более 10 сеансов.
Народные средства для лечения можно подразделить на 2 вида:
- для наружного применения;
- для употребления внутрь.
Несколько рецептов для наружного применения:
- смазать шею медом, накрыть 1-2 слоями туалетной бумаги. Сверху наложить полиэтилен и теплую ткань. Часа через 1,5 снять;
- 0,5 кг вареного и потолченного в кожуре картофеля смешать с 1-2 ст.л. питьевой соды. Положить смесь в марлю и сделать компресс на шею, закрыв целлофаном и закрепив теплой тканью;
- одну часть чеснока растереть в кашицу, смешать с 2-мя частями свиного топленого жира. Подогретую мазь втирать в проблемные места каждый день. Хранить ее нужно в темной и хорошо закупоренной посуде в прохладном месте;
- развести в воде глину до консистенции густой каши. Добавить керосин (200 мл) и приложить к шее на ночь. Процедуру выполнять через день. Курс – 10 компрессов;
- смешать яблочный столовый уксус с водой и проводить растирания пораженного отдела.

Для внутреннего применения:
- 300 г листьев 3-5-летнего алоэ (перед срезом не поливать 3-4 дня) перегнать через мясорубку, смешать с 0,5 кг меда, добавить 520 мл крепкого красного вина. Перемешать и настоять 5 дней в темном и холодном месте. Употреблять первые 5 дней по чайной ложке за час до приема пищи, 3 раза в сутки. Остальные 2-3 недели схема та же, но уже по столовой ложке;
- кубышка желтая, корневище белой кувшинки, корень девясила – все взять по столовой ложке. Перемешать и добавить 0,5 л водки. Дать настояться 9-10 дней. Процедить и пить 3 раза в сутки по столовой ложке за 20-30 минут до принятия пищи;
- Пить противовоспалительные и обезболивающие чаи из ятрышника, листьев березы и коры вербены.
Профилактика ↑
Соблюдение некоторых правил поможет избежать радикулита шейного отдела позвоночника и предотвратить его возобновления.
Для этого необходимо:
- своевременно лечить все воспалительные процессы, возникающие не только в позвоночнике, но и во всем организме;
- спать на относительно жестких матрасах, желательно ортопедических;
- при работе в холодном помещении или на улице зимой укутывать шею шарфом и не допускать ее переохлаждения;
- соблюдать режим отдыха и не переутомляться;
- правильно и рационально питаться;
- заниматься дозированными физическими нагрузками по 20-30 минут в день;
- следить за осанкой во время работы за компьютером, при просмотре телевизора на кресле или диване и т.д.;
- избегать поднятия тяжестей или делать это правильно: не сгибая спины и держа шею ровной, присесть и взять нужный предмет.

Часто задаваемые вопросы ↑
Основной группой риска шейного радикулита являются люди возрастом от 25 лет и старше, но в медицине встречались случаи появления этого заболевания и у детей.
Так как во время вынашивания ребенка большинство лекарственных препаратов противопоказано, основными методами лечения шейного радикулита при беременности являются:
- соблюдение постельного режима (во время обострения);
- использование народных средств, обладающих противовоспалительными и обезболивающими свойствами;
- применение местных мазей, не всасывающихся в кровоток;
- лечебная физкультура;
- массаж.
При сильных болевых ощущениях врач может назначить обезболивающие препараты, разрешенные для приема во время беременности (например, ибупрофен).

Лечение шейного радикулита – очень серьезная процедура, к которой необходимо подойти со всей ответственностью.
Малейшая ошибка во время манипуляции на шейном отделе — и последствия могут быть намного тяжелее самого заболевания.
Поэтому при появлении первых симптомов, указывающих на патологию, нужно сразу же обращаться за помощью к врачу.
Ни о каких самостоятельных лечениях шейного радикулита и речь быть не может!
Радикулит напрямую связан с болью, которая в свою очередь обусловливает спазм позвоночных сосудов. В условиях ухудшения кровообращения, венозного застоя нарушается питание диска, развивается остеохондроз. Главные симптомы заболевания — боль, ограничение подвижности в зоне поражённого сегмента, снижение чувствительности. Наличие остеохондроза не только ухудшает общее самочувствие пациента, но и затрудняет дальнейшее лечение радикулита.
В статье ниже обсудим: почему возникает остеохондроз на фоне радикулита, как проявляет себя, к какому врачу обратиться, как снять острую боль в домашних условиях до посещения медицинского учреждения, особенности лечения.
- Причины возникновения
- О чём говорит остеохондроз при радикулите
- С чем можно перепутать симптомы
- Как снять приступ боли
- Когда нужно обратиться к врачу
- Методы лечения
- Источники
Причины возникновения
В структуре заболеваний нервной системы ведущее место занимает остеохондроз позвоночника. По статистике им страдают свыше 80 % населения старше 40 лет. Это один из процессов старения организма, при котором происходит изнашивание, преждевременное старение костно-суставного аппарата. Атрофические изменения в межпозвоночном диске раньше или позже возникают у каждого человека.
Наличие радикулита способствует более раннему развитию остеохондроза. В условиях болевого синдрома происходит патологический повышенный тонус мышц, спазм мышц позвоночника, из-за чего нарушается периферический кровоток, соответственно, ухудшается питание дисков. Межпозвоночный диск становится менее эластичным, упругим, пульпозное ядро утрачивает способность равномерно распределять нагрузку по всему объему, перестаёт защищать фиброзное кольцо от постоянных механических воздействий. Как результат — в фиброзном кольце образуются трещины, оно не способно удерживать позвонки, появляется патологическая подвижность, диски смещаются по отношению друг к другу.
Увеличивают риск возникновения остеохондроза на фоне радикулит следующие факторы:
- чрезмерные физические нагрузки;
- плохое питание;
- лекарственная и алкогольная интоксикация;
- сидение в неправильной позе;
- ходьба с неровным позвоночником;
- травмы спины;
- избыточный вес;
- нарушение обменных процессов при ожирении, сахарном диабете, пониженной активности щитовидной железы.
В качестве первопричин остеохондроза рассматривают аномалии строения позвоночника, наследственный фактор, сосудистые расстройства.
О чём говорит остеохондроз при радикулите
Дегенеративно-дистрофические изменения позвонков возникают на фоне прогрессирующего радикулита или длительно сохраняющейся боли в спине без попыток адекватного обезболивания. Главный и самый ранний симптом остеохондроза — боль. В остром периоде боль острая и сильная, усиливается при любых движениях в поражённом сегменте, ограничивает физическую активность, заставляет пациента принимать положение в наименее болезненной позе. Выраженность и длительность боли зависит от стадии остеохондроза, степени сдавления корешков спинного мозга.
Определённые симптомы указывают на локализации остеохондроза относительно позвоночника:
- Остеохондроз шейного отдела —клинически определяют по боли в затылочной области, отдающей в ухо. В зависимости от того в каких позвонках происходят дегенеративные изменения болевой синдром может возникать в надплечье, большой грудной и дельтовидной мышце, распространяться в виде полосы на тыльной поверхности или по наружному краю руки к пальцам кисти.
- Остеохондроз грудного отдела — характеризуется приступообразной болью, идущей от позвоночника по межреберьям. Болезненность усиливается при глубоком дыхании, кашле, чихании, больные вынуждены отклонять туловище в сторону поражения. Грудной остеохондроз имитирует заболевания органов пищеварения, и сопровождается утратой аппетита, острой болью внизу живота, изжогой, тошнотой, рвотой.
- Остеохондроз поясничного отдела — выделяют три клинических симптома: люмбалгия — подострая боль в пояснице, имеет тупой характер и длительное течение; люмбаго — острая сильная боль в пояснице, которую сравнивают с “прострелом”; люмбоишалгия — внезапная боль в области поясницы и задней поверхности бедра, боль носит острый, жгучий, простреливающий характер.
С чем можно перепутать симптомы
Острая боль с высокой интенсивностью при остеохондрозе характерна для анкилозирующего спондилоартрита, остеомиелита, туберкулёза позвоночника, бруцеллёза, ревматизма, инфекционных поражений. В процессе диагностики остеохондроза на фоне радикулита необходимо исключить соматические заболевания с типичными симптомами, не связанные с опорно-двигательным аппаратом. Это злокачественные и доброкачественные опухоли, миозит, коксартроз.
Как снять приступ боли
- Провести обезболивание при помощи нестероидного противовоспалительного средства или анальгетика в таблетированной форме.
- Дополнительно принять натуральное успокоительное средство — настой валериана, пустырника, пиона.
- Обеспечить постельный режим на ровной твёрдой поверхности.
- Зафиксировать место, откуда исходит боль, тугой повязкой или одеть специальный корсет для спины, шеи.
- Нанести на болезненное место нестероидное противовоспалительное средство в виде мази, крема, геля или поставить компресс, используя местные препараты согревающего, местнораздражающего действия.
Важно избегать резких движений головой, туловищем, чтобы не спровоцировать новый приступ, не усилить болезненность. Категорически запрещено принимать другие препараты без назначения специалистом.
Когда нужно обратиться к врачу
Резкая интенсивная приступообразная боль в спине, шее, пояснице, возникшая не впервые — показание для срочной консультации специалиста. Насторожить должна постоянная боль, усиливающаяся при движениях, кашле, чихании, слабость мышц, онемение рук и ног, ограничение движений и физической активности.
Пациенты с жалобами на болезненные ощущения в спине нуждаются в осмотре терапевтом, неврологом, ортопедом, вертебрологом. Врач проводит внешний осмотр больного, анализирует жалобы, оценивает давность и динамику радикулита, определяет степень двигательных и чувствительных расстройств.
Чтобы выявить причины и признаки остеохондроза визуальной диагностики недостаточно. Наиболее информативные аппаратные методики — рентгенография позвоночника в двух проекциях, компьютерная томография, магнитно-резонансная томография. Исследования дают информацию о состоянии и строении позвонков, межпозвонковых суставах и отверстиях, позволяют обнаружить грыжу диска, дегенеративно-дистрофические процессы, осложнения остеохондроза.
Для распознавания первопричин боли в спине по показаниям выполняют спондилографию, клинический анализ крови, миелографию, спинномозговую пункцию, дискографию. Определить степень и локализацию поражения нервных путей можно при помощи электронейрографии, вызванных потенциалов, электромиографии.

Ортопед • Стромально-васкулярная фракция
Стаж 12 лет

Ортопед • Стромально-васкулярная фракция
Стаж 24 года
Физиотерапевт
Стаж 34 года

Ортопед • Стромально-васкулярная фракция
Стаж 7 лет

Ортопед • Стромально-васкулярная фракция
Стаж 6 лет

Ортопед
Стаж 12 лет

Невролог • Мануальный терапевт
Стаж 10 лет

Невролог
Стаж 12 лет
Невролог
Стаж 21 год
Невролог • Иглорефлексотерапевт
Стаж 14 лет
Массажист
Стаж 7 лет
Массажист • Мануальный терапевт
Стаж 7 лет

Ортопед
Стаж 25 лет

Невролог • УЗД • Мануальный терапевт
Стаж 19 лет
Невролог
Стаж 13 лет
Массажист
Стаж 32 года
Массажист
Стаж 4 года

Невролог
Стаж 39 лет
Ортопед
Стаж 5 лет

Невролог • Мануальный терапевт
Стаж 10 лет
Невролог
Стаж 18 лет

Невролог
Стаж 8 лет

Мануальный терапевт • Реабилитолог
Стаж 8 лет

Массажист
Стаж 8 лет

Невролог
Стаж 6 лет

Массажист • Реабилитолог
Стаж 30 лет

Ортопед • Невролог
Стаж 24 года

Физиотерапевт
Стаж 32 года

Невролог
Стаж 32 года

Мануальный терапевт • Массажист
Стаж 6 лет
Ортопед
Стаж 25 лет
Невролог
Стаж 34 года
Невролог
Стаж 29 лет

Мануальный терапевт
Стаж 15 лет

Ортопед
Стаж 3 года
Методы лечения
Пациент с острой болью в шее, спине, пояснице нуждаются в проведении неотложной консервативной помощи. Плановое хирургическое лечение необходимо в случае значительного сдавления спинного мозга и/или конского хвоста, нарушения тазовых функций, непрекращающихся болей, невзирая на 3-4 месяца терапии.
В остром периоде всем пациентам показан покой в поражённом сегменте позвоночника: для фиксации позвонков шейного отдела позвоночника применяют воротника Шанца, грудного и поясничного отдела — пояс или корсет для спины. Важно также организовать качественный уход больному: постельное место должно быть жёстким и упругим, питание физиологически полноценным с ограничением соли, сахара, жирной пищи, копченостей. Необходимо увеличить норму витамин, продуктов, способствующих восстановлению костной и хрящевой ткани — желе, студень, заливное.
Для устранения болезненных ощущений эффективны нестероидные противовоспалительные препараты. Они действуют одновременно в трёх направлениях: подавляют воспаление, купируют боль, снижают температуру тела до нормальных показателей. Обычно в остром периоде назначают внутримышечное введение НПВП с последующим переходом в течение 10-14 дней на таблетки и мази.
Кроме этих форм используют суппозитории и трансдермальные пластыри. К применению НПВП следует относиться осторожно, так как длительный приём высоких доз грозит серьезными осложнениями в виде нарушения функций печени, свертываемости крови, язвы желудка, желудочных и кишечных кровотечений.
При острой боли высокой интенсивности применяют блокады в околопозвоночные ткани, препаратами для которых выступают местные анестетики и стероидные гормоны. Для купирования болевого синдрома могут быть назначены ненаркотические анальгетики в таблетках.
Медикаментозное лечение радикулита, и возникшего на его фоне остеохондроза, требует назначения хондропротекторов. Препараты оказывают противовоспалительный и обезболивающий эффект, тормозят разрушающее воздействие на хрящевую поверхность сустава, улучшают питание суставов позвоночника, замедляют прогрессирование остеохондроза.
По показаниям врача используют лекарства с другим фармакологическим действием:
- миорелаксанты — уменьшают напряжение мышечной ткани, избавляют и облегчают течение мышечных судорог, болезненных спазмов;
- корректоры микроциркуляции — расширяют сосуды, улучшают кровообращение, увеличивают количество поставляемого к миокарду кислорода;
- седативные — снижают высокую нервную возбудимость, уменьшают последствия стресса.
Результативность лечения значительно повышает прием таблетированных форм или внутримышечное введение витамин группы В. С их помощью можно улучшить функциональность нервной системы, привести в норму процессы кроветворения, нормализовать обмен веществ в суставах позвоночника.
Остеохондроз вследствие радикулита лечится хирургически при неэффективности консервативной терапии, упорном болевом синдроме, расстройстве функций тазовых органов, значительном сдавлении спинного мозга. В последнем случае причиной болезненности обычно выступает опухоль, образование межпозвоночной грыжи. В ходе операции полностью или частично удаляют межпозвонковый диск, грыжу открытым способом (дискэктомия) или с использованием микрохирургических технологий (микродискэктомия).
Возможно проведение стабилизации позвоночника, пункционное удаление фрагмента пульпозного ядра межпозвоночного диска (нуклеопластика), замена имплантом, лазерная реконструкция диска.
Методы физиотерапии назначают при боли в спине, шеи, пояснице острого и хронического течения. Для усиления противовоспалительного и обезболивающего действия от препаратов, активизации обмена веществ и микроциркуляции в остром периоде назначают электрофорез гидрокортизоном, амплипульстерапию, воздействие электрическим полем ультравысокой частоты, ультрафонофорез, лазерную и магнитную терапию.
По мере стихания интенсивности боли в программу лечения добавляют массаж, лечебную гимнастику, рефлексотерапию, остеопатию, иглоукалывание. Для устранения симптомов сдавления спинного мозга рекомендуют сухое или подводное вытяжение, тракционную терапию. В ходе процедуры происходит растяжение позвоночника, увеличивается расстояние между позвонками, уменьшается давление грыжи диска на окружающие ткани.
С целью профилактики вторичного обострения и предупреждения прогрессирования радикулита благоприятны радоновые и сероводородные ванны, грязевые аппликации, санаторно-курортное лечение, занятия плаванием.
Читайте также:


