Как бы мурашки ягодица поясница нога

Онемение в пояснице – это частый симптом остеохондроза на ранней стадии развития данного заболевания. Но мало кто обращает на это внимание, думая, что просто неудобно сидели или лежали ив се пройдет. Все действительно проходит, но до поры до времени. Наступает такой момент, когда появляется не только онемение, но и боль. А следом приходит мышечная слабость в ногах и резкое онемение мышц. Становится уже страшно. Пациент спешит к врачу.
А что, если обратить внимание на появление симптома на ранней стадии? В этом случае время лечения значительно сократится. Нужно понимать, что остеохондроз – это дегенеративные дистрофические изменения в хрящевых тканях позвоночника. Затрагивают они в основном замыкательные пластинки и межпозвоночные диски. Замыкательные пластинки – это хрящевые структуры, испещренные мелкими кровеносными сосудами (капиллярами), с помощью которых осуществляется диффузное питание тканей тела позвонка и фиброзного кольца межпозвоночного диска. Замыкательные пластинки располагаются непосредственно между телами позвонков и фиброзными кольцами.
Межпозвоночный диск – это хрящевая структура, которая разделяет между собой соседние тела позвонков. Она состоит из фиброзного кольца (плотной и эластичной оболочки) и пульпозного ядра (внутреннего студенистого тела). Эта структура отвечает за равномерное распределение амортизационной нагрузки, оказываемой на позвоночный столб во время движений. Обеспечивает гибкость позвоночника и надежную защиту отходящих от спинного мозга корешковых нервов. Единственный физиологический недостаток – отсутствие собственной кровеносной сети.
Все питание и снабжение жидкостью тканей межпозвоночного диска осуществляется с помощью диффузного обмена с окружающими его тканями. Большая часть диффузного питания приходит при активной работе паравертебральных мышцы. Они сокращаются и выделяют жидкость, в которой растворены питательные элемент и кислород. При расслаблении мышечное волокно усваивает ту жидкость, которую выделил межпозвоночный диск во время своего сжатия. Примерно на 30 % это питание осуществляется за счет обмена с замыкательными пластинками.
Боли в пояснице и онемение возникают в тот момент, когда диффузное питание нарушается и хрящевые ткани обезвоживаются. Начинает развиваться остеохондроз – дегенеративное дистрофическое поражение хрящевых волокон межпозвоночного диска. Это заболевание проходит через несколько стадий:
- первичные дегенеративные дистрофические нарушения выражаются в недостаточном снабжении кольца жидкостью, оно постепенно утрачивает свою эластичность;
- обезвоживание фиброзного кольца влечет за собой растрескивание его поверхности под воздействием механической и амортизационной нагрузки;
- кальцинация внешней поверхности диска приводит к тому, что он утрачивает способность усваивать жидкость при диффузном обмене с окружающими тканями;
- начинается забор жидкости из тканей пульпозного ядра и диск утрачивает свою способность защищать окружающие ткани от давления;
- начинается склероз замыкательной пластинки и питание диска прекращается совсем;
- возникает протрузия, экструзия и межпозвоночная грыжа.
Финальным этапом остеохондроза может стать секвестрированная грыжа, при которой пульпозное ядро частично или полностью отделяется от диска и свободно курсирует вдоль позвоночного столба. Если это происходит внутри спинномозгового канала, что человек может оказаться парализован. Требуется экстренная хирургическая операция, иначе восстановить иннервацию тела не удастся.
Далее рассмотрим, на каких этапах развития остеохондроза возникает ощущение онемения в той или иной части тела человека. Не терпите эти неприятные ощущения. Сразу же обращайтесь к врачу как только они у вас возникли. Целесообразно при ощущении онемения записаться на прием к неврологу или вертебрологу.
Причины онемения в спине в области поясницы
Для начала стоит отметить, что причины онемение поясницы могут заключаться не только в развитии дегенеративных дистрофических изменений в межпозвоночных хрящевых дисках. Это могут быть следующие патологии:
- нестабильное положение тел позвонков, в результате чего происходит их периодическое смещение по типу ретролистеза или антелистеза;
- рубцовая деформация связочного аппарата позвоночного столба, оказывает давление на нервное волокно;
- искривление позвоночника и изменение осанки;
- перекос костей таза, скручивание, торсия;
- неправильная постановка стопы;
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие ревматические процессы;
- деформирующий спондилоартроз или артроз подвздошно-крестцового сочленения костей.
Безусловно, онемение в области поясницы в 80 % случаев является следствием именно остеохондроза и его осложнений. Поэтому в первую очередь стоит исключать эту патологию. Как правило, онемение в спине в области поясницы на фоне дегенеративных дистрофических изменений в межпозвоночных дисках начинается на этапе обезвоживания тканей фиброзного кольца. В качестве компенсации для равномерного распределения амортизационной нагрузки организм запускает первичную воспалительную реакцию. Начинается инфильтративный отек мягких тканей, окружающих позвоночный столб. Это оказывает давление на нервные волокна. Появляются участки онемения в отдельных областях тела и в поясничной области в первую очередь.
Стоит понимать, что появление подобного симптома характерно для поясничного остеохондроза. Развитие онемения в области поясницы при поражении шейного отдела позвоночника еще более негативный признак. Он говорит о том, что поражается структура спинного мозга и у человека высока вероятность паралича тела.
Боль в пояснице и онемение ягодиц, ног
Разрушение межпозвоночных дисков в пояснице и онемение ног — это запущенная стадия остеохондроза. Чаще всего это говорит о том, что компрессии подвергаются либо крупные нервы (бедренный, паховый, кожный латеральный, седалищный), либо пояснично-крестцовое нервное сплетение, либо корешковый нерв.
Боль в пояснице и онемение ног появляются при выпадении межпозвоночной грыжи. Если симптом присутствует одновременно на обоих конечностях, то грыжевое выпячивание пульпозного ядра произошло в полости спинномозгового канала. Студенистое тело обладает уникальной белковой структурой. Она распознается иммунной системой как чужеродная, поэтому провоцирует сильнейшее воспаление окружающих позвоночный столб мягких тканей. Если пульпозное ядро контактирует с твердыми оболочками спинного мозга, то это неизбежно вызывает их сильнейшее воспаление. Они становятся отечными, начинают оказывать давление на структуры спинного мозга, корешковые нервы. Появляется боль и неврологические симптомы.
Онемение поясницы и ягодиц — это признак неврологического неблагополучия:
- в составе корешковых нервов есть двигательные (моторные) и чувствительные (сенсорные) аксоны;
- при давлении на корешковый нерв, его ответвление, пояснично-крестцовое нервное сплетение или крупные нервы нижних конечностей могут поражаться как первые, так и вторые виды аксонов;
- если поражаются сенсорные аксоны, то сначала появляются парестезии, затем участки выпадения чувствительности (онемения);
- если поражаются моторные аксоны, то снижается мышечная сила и двигательная активность нижних конечностей.
При длительном онемении может произойти полная атрофия нервного волокна. В будущем восстановить её будет довольно сложно. Потребуется приложить немало усилий для восстановления трофики нервного волокна. В ряде случаев это невозможно. Поэтому не стоит думать, что участки онемения в области поясницы, нижних конечностей и ягодиц – это безобидное недоразумение. Это очень грозный сигнал организма о том, что происходит поражение нервного волокна.
Обратите внимание! Онемение поясницы, ягодиц и нижних конечностей может быть первым признаком нарушения мозгового кровообращения (инсульта). Поэтому важно как можно быстрее обращаться за медицинской помощью.
Также стоит исключать вероятность негативного воздействия разных токсических веществ. Онемение чаще регистрируется у лиц, которые злоупотребляют курением и употреблением алкоголя. В ряде случаев невропатия может быть связана с развитием сахарного диабета или дефицитом некоторых витаминов и минералов (пиридоксин, тиамин, магний).
Что делать при онемении в районе поясницы
Первое, что стоит делать, это оказаться от продолжения физической нагрузки. Необходимо лечь на спину и попытаться расслабить перенапряженные мышцы. Если перед появлением чувства онемения в пояснице было травмирующее воздействие (падение, подъем тяжести, удар и т. д.), то шевелится не рекомендуется. Нужно как можно быстрее вызывать бригаду скорой помощи. Это состояние может быть связано с компрессионным переломом тела позвонка, трещиной его остистого отростка или выпадением межпозвоночной грыжи. При любом из этих состояний требуется срочная медицинская помощь.
Если онемение в районе поясницы появилось у вас на фоне длительно присутствующих болей в области позвоночника, то следует как можно быстрее обратиться к неврологу или вертебрологу. Эти доктора проведут первичный осмотр и мануальное обследование. Затем вам будут даны направления на проведение рентгенографического снимка, УЗИ, МРТ или КТ. Все эти обследования позволяют установить состояние тканей позвончого столба и поставить точный диагноз.
После постановки диагноза можно начинать лечение. К сожалению, в настоящее время медицина не располагает фармакологическими препаратами, способными эффективно восстанавливать поврежденные ткани межпозвоночных хрящевых дисков. Но можно сделать это с помощью методов мануальной терапии.
Эффективный курс восстановления позвоночного столба может включать в себя следующие мероприятия:
- вытяжение позвончого столба – процедура позволяет увеличить сниженную высоту межпозвоночных промежутков, что устранит давление с корешковых нервов и создаст благоприятные условия для расправления тканей фиброзного кольца;
- остеопатическое воздействие на хрящевые ткани позвоночника и окружающие его связки, сухожилия и мышцы – восстанавливает микроциркуляцию всех физиологических жидкостей, которые участвуют в питании дисков, улучшается трофика, начинается процесс регенерации;
- массаж поясницы и крестца позволяет купировать избыточное натяжение мышечного волокна, что также устраняет компрессию с корешковых нервов и восстанавливает нормальную иннервацию всех тканей;
- физиотерапия – её воздействие стимулирует клеточный обмен веществ, выведение шлаков и токсинов, усиливает репаративные способности тканей;
- рефлексотерапия за счет воздействия на биологически активные точки на теле человека запускает процесс регенерации хрящевых тканей дисков за счет активации скрытых резервов;
- кинезиотерапия направлена на снятие мышечных блоков и усиление кровоснабжения всех участков тела;
- лечебная гимнастика усиливает тонус мышечного каркаса спины и полностью восстанавливает нарушенное диффузное питание межпозвоночных дисков;
- лазерное воздействие позволяет активировать все протекающие процессы и восстановить целостность поврежденного фиброзного кольца.
Для прохождения лечения рекомендуем подыскать клинику мануальной терапии по месту жительства. К сожалению в городской поликлинике вам вряд ли смогут оказать полноценную медицинскую помощь. Там чаще используются симптоматические средства, которые не оказывают совершенно никакого лечебного эффекта.
Имеются противопоказания, необходима консультация специалиста.
| Неврология и нейрохирургия Форумы: Форум для общения врачей неврологов и нейрохирургов, Мануальная терапия |
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
хотелось бы услышать экспертное мнение по таким симптомам:
- Всё ниже-перечисленное чувствуется только в состоянии покоя (сидя, лёжа – без разницы). Проблем во время движения, разгибания/сгибания нету. Во время активных движений (типа бега) – симптомы то ли проходят, то ли становятся не заметны.
- Почти постоянная ноющая боль пояснице, как раз на том уровне где обычно находится ремень. Болит только точка диаметром около 5 см слева от позвоночника - точнее там начинается и уходит вверх какая-то мышца которая хорошо прощупывается если выгнуться назад и напрячься. Вот в районе начала этой мышцы и болит.
- Какая-то странная напряжённость мышц в районе заднего прохода / ягодицы (и тоже только слева) – такое впечатление что где-то внутри таза. Точнее положение описать трудно. Ещё более странно – если массировать или просто гладить место на пояснице упомянутое в предыдущем пункте – то напряжённость в этой области тоже спадает.
- Постоянное ощущение “отсиженности” (не знаю правильный термин - типа как мурашки когда долго сдавленную ногу после неудобного сидения выпрямляешь) по нижне/внутренней стороне ноги – от ягодицы до ступни включительно.
Вот-с – все перечисленные симптомы в незначительной степени то появляются то исчезают уже лет 5-6 (мне 33 года, рост176, вес 73). Но последние месяца 2-3 усугубились и что-то сами совсем не проходят.
По результатам посещения невролога
- рекомендован либо МРТ либо рентген поясничного отдела, после нескольких недель ожидания записи – результаты ниже
- тем временем были прописаны мидокалм и мовалис – за 10 дней приёма перемен практически не заметил.
- до рекомендуемых СМТ с новакоином и гидромассажа ноги пока не дошли – не было времени
Заключение по МРТ:
- Дегенеративно-дистрофические деформации тел TH12, L1, L2 с наличием мелких до 4мм грыж Шморля. Высота и гидрофильность МП дисков не снижена.
- В L4-5 МП дисков – задняя диффузия протрузия до 2,5мм с лёгкими сужениями обоих корешковых каналов. Прочие МП диски – без задних выпячиваний.
- Сагиттальный р-р позв. канала 16,5мм.
1. Хотелось бы знать – описанные выше симптомы это 100% проблема из-за позвоночника или может быть что-то другое?
2. Какие способы наиболее эффективны для восстановления МП-дисков, т.е. удаление диффузий протрузий?
3. Прочие рекомендации? …
 | Serg76.jpg (83.1 Кб, 89 просмотров) |
Не уверен правильно ли я понял термин 'неврологический статус', но когда был у невролога (недели три назад) она сказала что все рефлексы отличные и в целом 'внешне' никаких проблем не заметно. На следующее посещение собираюсь таки найти время на этой или следующей неделе. Если чего надо уточнить - уточню.
Итого - похоже что процесс у меня такой:
1. протрузия с небольшим сдавливанием корешков (причём достаточно давно - симтомы в каком-то виде появились лет 5-6 назад)
2. это породило спазм мышц (сначала этой самой грушевидной мышцы - помнится в том районе симптомы раньше появились, а потом и в пояснице),
3. который уже стал хроническим
Если ничего не попутал, то следующий шаг - определиться с процессом лечения. Предыдущий вопрос остался неотвеченным - протрузия лечится нехирургическим способами? Стоит на этом заморачиваться или заниматься пунктами 2 и 3?
Добавлю ещё фотки снимка с МРТ - качество конечно же не такое как с CD диска, но на диске вроде именно этих кадров не оказалось.
[Изображения доступны только зарегистрированным пользователям]
Продолжу историю болезни .
К неврологу я так и не дошёл. Начитавшись интернета, занялся (почти) ежедневным утренним массажем поясницы и левой стороны от ягодицы вниз до пятки + гимнастика + натирался бальзамом Дикуля и иногда другими аналогичными по цели мазями из менее натуральных продуктов. С большего, результат положительный - почти все симтомы перечисленные выше практически сошли на нет через месяц/полтора, но - потом вернулись как только стал реже проводить эти утренние процедуры, но в меньшей мере. Думаю, что если прекратить совсем, то все симтомы вернутся полностью.
И, в частности, так и не удалось свести в полный ноль боль в упомянутой точке (диаметром около 5 см слева от позвоночника). Всюду кроме этой точки уже не болит и никаких отрицательных симтомов нет, а там всё равно что-то да побаливает. По-моему там как раз и лежит корень зла и болевой синдром (или как оно там ещё правильно называется) оттуда расползается по смежным мышцам. Болит по разному - иногда как растянутая мышца (достаточно острая, но не колющая боль), иногда как немного застаревший синяк. Во время гимнастики заметил такое явление - если лежать не спине, поднять прямые ноги и медленно опускать вперёд, то в конце концов где-то в пояснице что-то выстреливает (типа как хрустят пальцы в суставах) - и с левой стороны и в том же месте справа. Но справа без боли, а слева как будто по больному месту ударили - и всё в той самой точке. Чтобы было нагляднее - прилагаю фото, точка обозначена чёрным фломастером (Находится на краю тазовой кости, если точнее - прямо над краем. Форма - соответствует нарисованной).
Вопросы:
- Из-за чего может быть причина недуга в этом месте? травм там не помню. Может ли там быть что-то поломано, порвано, растянуто? (не могу представить что, но явно какой-то источник боли должен быть)
- К неврологу я так и не дошёл повторно, хотел проверить что даст массаж и прочее в результате. Полного излечения не получилось. К тому же мне кажется здесь консультация хоть и удалённая, но более профессиональная. Если без визита не обойтись, укажите на что нужно обратить внимание.
- доп. обследования? На МРТ (см. раньше) сказали что делают только 'снимок' позвоночника.
[Изображения доступны только зарегистрированным пользователям]
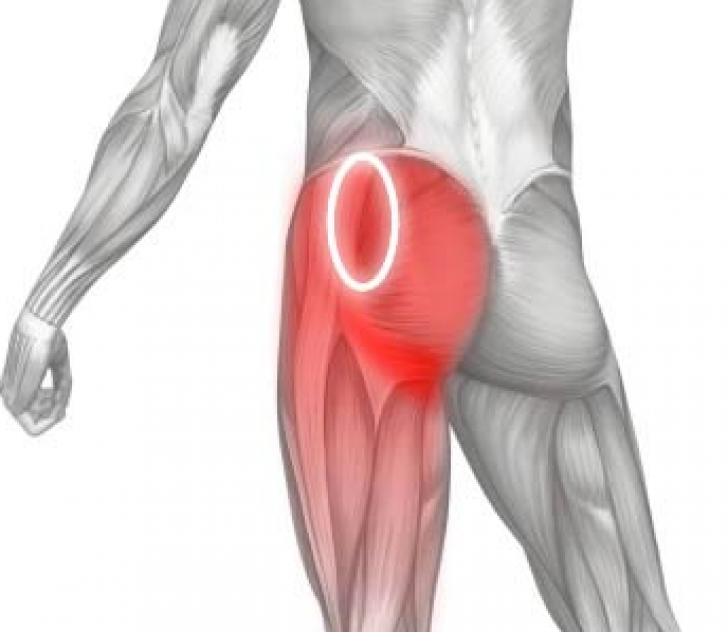
Когда возникает боль в ягодице справа, отдающая в ногу, люди не сразу всерьёз относятся к этому сигналу. Особенная легкомысленность характерна для тех, кто занимается физическим трудом или спортом. Ведь во время сильных нагрузок неприятные ощущения могут появляться просто от усталости, слабого растяжения сухожилий и тому подобных причин временного характера. А между тем, такие боли могут быть сигналом начала серьёзного заболевания.
Причины боли в ягодице справа, отдающей в ногу
Боль в ягодице с отдачей в ногу может проявляться по-разному. Она может быть сильной, внезапно возникающей при ходьбе или резких поворотах тела, а может носить постоянный характер, проявляясь даже в спокойном, расслабленном положении тела. Кроме того, вместе с болевыми ощущениями могут появиться:
- ощущение разбитости во всём теле, слабость и повышенная температура;
- частичная потеря чувствительности ноги, ее общее онемение;
- периодически появляющиеся прострелы, как в ягодице, так и в ноге;
- затруднённость передвижения из-за невозможности полностью наступать на ногу.
Боль, возникающая в одной из половинок ягодиц, может отдаваться только в ногу того же расположения. Это связано с анатомическими особенностями иннервации конечностей.
Ноющая, постоянная и сильная боль в любой половине ягодицы, проецирующая в соответствующую ногу, является признаком следующих заболеваний:
- остеохондроза поясничного отдела;
- межпозвоночной грыжи с защемлением нерва;
- радикулита;
- люмбаго;
- артроза;
- нарушений в системе кровообращения;
- злокачественных новообразований.
Боли, возникающие в ягодичной области, могут быть вызваны разнообразными причинами. Однако сочетание боли в ягодице и ноге существенно сужает круг причин и возможных диагнозов.
Чаще всего люди ощущают три варианта локализации боли в области ягодицы:
- в левой части с продвижением болевых ощущений вниз вдоль левой ноги до коленки или голени;
- в правой части ягодицы с соответствующими ощущениями в правой ноге.
- посередине задней части тазовой области, то есть между двумя ягодичными мышцами.
Два первых варианта боли обычно первоначально возникают в пояснице, постепенно распространяясь ниже. Как правило, это является проявлением заболеваний позвоночника, а именно:
- остеохондроза;
- разрыва фиброзного кольца;
- радикулита;
- сколиоза;
- люмбаго;
- грыжи.
Боль в пространстве между ягодицами не связывают с болезнями позвоночника. Обычно она являются проявлением заболеваний прямой кишки и органов, расположенных в области малого таза. Исключением из этого правила являются патологии самого нижнего отдела позвоночник – копчика. Однако болевые ощущения в этом случае не сопровождаются симптомами заболеваний в нижних отделах ЖКТ.
Болезни позвоночника, сопровождаемые болями в ягодице и ноге
Как правило, симптомы описываемых здесь болей являются следствием патологий в поясничной части позвоночника. Обычно такие ощущения возникают при следующих заболеваниях.
Остеохондроз. Это дистрофические нарушения в тканях хрящей, являющихся составной частью суставов. Обычно этот термин применяют к дистрофии хрящей в межпозвоночных дисках, которая проявляется внезапно возникшей резкой болью в зоне патологии. Болевые ощущения в нижней части туловища и в ногах являются следствием развития остеохондроза в области поясницы. При уменьшении пространства, заполненного хрящевой тканью, кости позвонков давят на выходящие из спинного мозга нервы. Провоцируются боли внезапными движениями тела с наклонами и разворотами в разные стороны.
Радикулит. Является следствием воспаления корешков нервов спинного мозга. Иногда бывает радикулит инфекционного и аллергического происхождения. При этом воспалительный процесс может распространиться и на оболочки спинного мозга, развиваясь в менингорадикулит.
Проявляется это заболевание резкими спонтанными болями, нарушенной чувствительностью, парезами периферического характера. Обычно радикулит происходит от остеохондроза, но воспаление корешков может происходить также при развитии межпозвоночной грыжи. Иногда воспалительные процессы могут возникать по причине врожденных пороков в нижних отделах позвоночника, болезнях органов брюшной полости и тазовой области, заболеваниях тазобедренных суставов, новообразованиях, травмах позвоночника, инфекциях нервной системы, длительном переохлаждении.
Ишиалгия. Этим словом также называют не столько заболевание, сколько синдром, являющийся результатом сдавливания седалищного нерва в том месте, где он выходит из позвоночника. Этот синдром сопровождается резкими или ноющими болями. Они чаще всего ощущаются по всему седалищному нерву от поясницы через область ягодиц до голени. Обычно ишиалгия проявляется только с одной стороны. Чаще всего боль проходит через правую ногу.
Генезисом этого синдрома обычно считают различные патологии, развивающиеся в позвоночнике. К ним можно отнести травмы, искривления, инфекции, опухоли и т.п.
Связь болевых ощущений в позвоночнике с болями в ноге породила термин люмбоишиалгия. Он трактуется как неожиданный приступ резкой боли в области поясницы и в ноге практически по всей её длине. Именно в этом случае сильная боль распространяется полосой от поясницы по ягодице, а потом и по задней поверхности ноги. Часто такая боль сопровождается судорогами и онемением.
Таким образом, боли в ягодице справа, отдающие в ногу, вызывается обычно заболеваниями позвоночника, связанными с защемлением нерва и/или воспалением, развивающимся в корешках нервов спинного мозга.
Локализация боли в одной из конечностей часто обусловлена формированием грыжи, новообразований и воспалительных процессов, которые изменяют симметричность позвонков, в результате чего болезнь развивается только справа или слева от центральной оси. Преобладание у людей правостороннего ишиаса связано с тем, что большинство людей являются правшами. Это определяет характер нагрузки на позвоночник, вызывает искривления, грыжи и тому подобные трансформации преимущественно с правой стороны.
Как проводится диагностика заболевания
Как правило, предварительный диагноз ставится сразу, поскольку человек может чётко определить локализацию боли. Однако для того, чтобы поставить окончательный диагноз, необходимо проведение обследования. Оно обычно состоит из:
- ультразвукового обследования позвоночника;
- компьютерной и магнитно-резонансной томографии;
- рентгеновского снимка поясничной и крестцовой части позвоночника;
- ультразвукового обследования органов брюшной полости.
Симптомы синхронной боли в пояснице и в ноге нуждаются в серьёзном отношении. По этой причине обязательно проводится анализ крови, который должен выявить показатели концентрации ревматоидного фактора, мочевой кислоты и реактивного белка.
Кроме того, пациента направляют также на анализы мочи и суставной жидкости.
При необходимости привлекают к процедуре диагностики остеопата. Однако всех описанных действий обычно достаточно для того, чтобы понять, что происходит с организмом человека.
Как лечить человека, страдающего болями в ягодице и ноге
Как правило, сильная и внезапная боль в ягодице и ноге так шокирует человека, что он вызывает скорую помощь. Это первый правильный поступок. Проблема состоит в том, что, прежде чем лечить люмбаго с ишиасом, необходимо провести диагностику по почечной колике, внематочной беременности и другим заболеваниям, требующим экстренной помощи.
После подтверждения диагноза заболевания, связанного с патологическими процессами в позвоночнике, назначают болеутоляющие, седативные, противовоспалительные препараты. Обязательны в этом случае хондропротекторы.
Поскольку для восстановления здорового состояния позвоночника и седалищного нерва необходимо нормализовать кровообращение, проводят:
- физиотерапевтические процедуры;
- растирания согревающими и раздражающими мазями;
- массаж;
- компрессы;
- лечебную гимнастику под руководством специалиста.
После острого периода необходимо пройти комплекс процедур восстановительного характера. В него входят сначала слабые, а потом умеренные физкультурные комплексы в виде плавания, контрастного душа, бега, езды на велосипеде и т.п.
Из рациона питания необходимо исключить пищу, которая формирует отёки и застой жидкости в организме. К такой категории относится солёная, жирная и острая пища. Необходимо сделать упор на натуральную пищу, которая содержит много витаминов и минералов.
Для того, чтобы снизить вероятность возникновения острых болей в ягодице и ноге, нужно заботиться о своём позвоночнике. Эта забота реализуется в системе запретов и рекомендаций.
Запреты заключаются в соблюдении следующих правил:
- не перегружайте свой позвоночник переносом тяжестей и неудобными движениями туловищем;
- избегайте длительных переохлаждений, особенно в области ног и нижней части спины;
- не ждите, когда появится острая боль, принимайте меры при появлении ощущения дискомфорта в пояснице, ягодицах и задней части ног;
- избегайте солёной, острой и жирной пищи.
Выполнение этих правил снизит риск появления люмбаго, радикулита, остеохондроза, ишиаса и прочих неприятных болезней, сопровождаемых острой болью и снижением подвижности.
Для тех, кто уже неоднократно переносил эти заболевания, существует ещё один совет – принимайте хондропротекторы не только во время приступа, а периодически, например, раз в год или, при необходимости, чаще. Это позволит постоянно поддерживать целостность хрящевой ткани в суставах и позвоночнике. В результате вы ещё в большей степени снизите риск появления неприятных симптомов.
Насколько опасны мурашки в ногах? По каким причинам они возникают? Потребуется ли лечение или можно пустить дело на самотек? Покалывание в ногах, ощущение холода в пальцах в медицине называют акропарестезией. Точной причины этого явления врачи до сих пор не определили, но есть некоторые факторы, провоцирующие ощущение, будто по ноге бегают мурашки. Стоит ли начинать медикаментозное лечение или достаточно изменить образ жизни, может определить только врач. Это могут быть как относительно безобидные последствия неправильных действий, так и первые симптомы серьезного заболевания.

Что такое акропарестезия

Причины, по которым появляется покалывание в руках и ногах:

Причины можно разделить на временные и хронические. Временные причины (неподвижность, переохлаждение) не нуждаются в лечении. Уберите причину, и мурашки по ногам бегать перестанут. Хронические появления мурашек – тревожный признак, требующий обращения к врачу. В случае переломов мурашки проходят после снятия гипса, но для этого может понадобиться дополнительное лечение: электрофорез, магнитотерапия, обертывания, лечебная физкультура.
Что происходит при акропарестезии
Этот симптом создает целый букет неприятных ощущений:
- покалывание в ногах и руках (пресловутые мурашки) сосредотачивается в области локтевого сгиба (локтевой нерв) и в нижних конечностях, но не сопровождается параличом или полной потерей чувствительности;
- кожа немного бледнеет из-за недостаточного притока крови;
- может слегка снизиться чувствительность конечностей (если потеря чувствительности полная, то это симптом серьезных проблем);
- ощущение, будто в ногах бегают мурашки или их колют иголками, возникающее при долгой неподвижности, быстро проходит с началом движения.

Онемение и покалывание в конечностях может беспокоить долгие годы, то появляясь, то исчезая само по себе. Иногда мурашки отступают после изменения условий жизни или работы. В некоторых случаях помогает медикаментозное лечение.
Глубинные причины подобного поведения организма кроются в поражениях спинного мозга и спазмах сосудов. Это может быть связано с заболеваниями позвоночника, вследствие которых сдавливаются корешки спинномозговых нервов, или вызвано другими, не менее серьезными причинами. Например, покалывание и жжение в ногах может сигнализировать о начале развития рассеянного склероза. Разобраться в этом может только врач. К советам друзей и знакомых стоит отнестись критично, разумеется, если вам небезразлично собственное здоровье.
Как реагировать на покалывание и онемение конечностей
Временное ощущение мурашек, возникающее в результате неудобной позы, воздействия температур, возбужденного состояния, не выходит за границы нормы и исчезает после удаления раздражающего фактора. Достаточно просто сменить позу, согреть руки или ноги и прекратить нервничать.

То же относится к явлениям, вызванным травмами или переломами. Как правило, через какое-то время после снятия гипса неприятные ощущения проходят сами по себе. Здоровый молодой организм восстанавливается достаточно быстро, а если перелом проходит на фоне серьезных хронических заболеваний, то для полного восстановления функций нервных окончаний после снятия гипса может понадобиться гораздо больший срок. В качестве лечения в таких случаях рекомендуют мануальную терапию, дозированные физические упражнения, физиотерапию (с разрешения лечащего врача!).
Другое дело, если покалывание в ногах становится хроническим, то есть повторяется регулярно и многократно. В таком случае за ним может крыться серьезная угроза для здоровья. В списке причин такого состояния есть сахарный диабет, онкологические заболевания, остеохондроз, приступы судорог (тетания), нарушения работы щитовидной железы и другие, не менее серьезные заболевания. Точные причины невозможно определить самостоятельно. Устанавливать диагноз и назначать лечение должен специалист.
Несимметричная проблема
Некоторые люди сталкиваются с онемением и покалыванием только в одной конечности. Чаще всего возникают жалобы на покалывание в левой ноге, при этом правая чувствует себя нормально. Такое состояние может быть связано с остеохондрозом различных отделов позвоночника (чаще всего поясничного) или быть следствием поражения межпозвоночных дисков. Иногда подобные симптомы появляются в результате варикозного расширения вен, туннельного синдрома, тромбоза. Все эти заболевания так или иначе воздействуют на кровоток или нервные окончания в ногах.

Если мурашки связаны с проблемами нервной системы, то человек испытывает следующие трудности:
- небольшая хромота на левую ногу;
- в сидячем положении появляется покалывание или онемение во всей левой ноге или только в ступне;
- онемение может захватывать левую голень, бедро, область выше или ниже колена;
- боль в пояснице, крестцовом отделе позвоночника или мышцах ягодиц.
Покалывание и мурашки в пальцах левой ноги могут быть вызваны сдавливанием нервов на уровне голеностопа, немного выше коленного сустава, в области ягодиц. Появление межпозвоночной грыжи в области поясницы чревато ущемлением нервных корешков, в результате чего и возникают неприятные ощущения ватных ног, слабости или даже боли.
Причина многих проблем с конечностями (не только с ногами) зачастую кроется в позвоночнике. Хороший мануальный терапевт обнаружит причину и облегчит состояние. Но нужно обязательно пройти полное обследование – при осложнениях запущенной межпозвоночной грыжи может потребоваться операция. Кроме того, симптомы онемения и мурашек могут указывать на другие серьезные заболевания, при которых лечить нужно не позвоночник.
Наряду с онемением, частичной потерей чувствительности и мурашками зачастую появляется жжение в ногах. Разберем причины этого явления. Медики утверждают, что в большинстве случаев причиной становится нарушение проводимости нервных волокон. В группе риска находятся женщины 40 лет и старше.
Жжение в ногах возникает по целому ряду причин:
- проблемы с позвоночником в пояснично-крестцовом отделе;
- сахарный диабет;
- недостаток витаминов;
- побочные эффекты медикаментозных препаратов, отравление тяжелыми металлами, онкологическое заболевание, тромбоз, заболевания почек и т. д.

Особенно настораживает последний пункт списка. Как видим, несерьезная на первый взгляд проблема может свидетельствовать о каком-то опасном заболевании. Определить самостоятельно причину жжения в ногах невозможно. Поэтому нужно обязательно обратиться к специалисту, пройти обследование и только после этого приступать к лечению согласно указаниям врача.
Итак, онемение и покалывание в конечностях, ощущение бегающих по ногам мурашек, вызванное временным явлением (неудобная поза, перелом, беременность), в большинстве случаев проходят самостоятельно. Достаточно сменить позу, начать двигаться, согреть конечности, дождаться снятия гипса при переломе или благополучно разрешиться от беременности.
В случае многократно повторяющегося ощущения мурашек по ногам, онемения или жжения, тем более, когда нет никаких внешних причин, не стоит откладывать визит к врачу. Это может быть предвестником серьезных заболеваний. Если же мурашки сопровождаются другими признаками инсульта, требуется немедленная медицинская помощь, в этой ситуации промедление действительно подобно смерти.

Частенько мы сами создаем ситуации, при которых страдает наш организм, немеют или болят ноги. Если сменить работу довольно сложно, то проследить за своим образом жизни, пересмотреть рацион, немного добавить активности, закалить сосуды и успокоить нервы вполне по силам каждому.
Читайте также:


