Из межпозвоночного диска вытекает жидкость
Разрыв диска по-научному называется экструзия. Если место разрыва межпозвоночной диска приходится на ту область, которая поддерживается связками позвоночного столба, то последующего развития патологии не происходит. Если связка диск не дублирует, то вместе с разрывом происходит выпадение пульпозного ядра и возникает межпозвоночная грыжа. Это тяжелейшее заболевание, которое может потребовать длительного и упорного лечения. А при его отсутствии может спровоцировать нарушение работы внутренних органов брюшной полости, парезы и параличи нижних конечностей.
Чаще всего наблюдается разрыв межпозвоночного диска поясничного отдела, поскольку на него приходится максимальная физическая, механическая и амортизационная нагрузка. Соответственно диски в пояснице подвергаются более быстрому процессу разрушения.
Для понимания такого процесса, как разрыв фиброзного кольца межпозвоночного диска поясничного отдела, предлагаем ознакомиться с основными моментами физиологии и анатомии позвоночного столба человеческого тела.
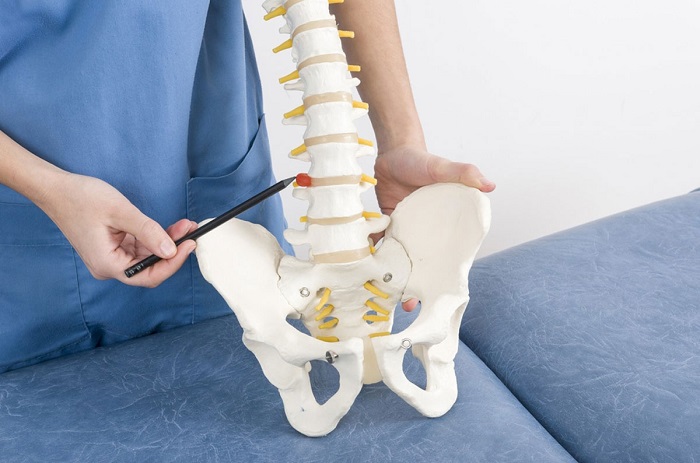
Начать стоит с того, что позвоночный столб состоит из отдельных тел позвонков. Вместе с дугообразными отростками они формируют спинномозговой канал. Разделены между собой позвонки с помощью межпозвоночных дисков. Они состоят из хрящевых тканей и отвечают за равномерное распределение амортизационной нагрузки и защиту корешковых нервов, которые отходят от спинного мозга через фораминальные отверстия в боковых проекциях тел позвонков.
Каждый межпозвоночный диск состоит из наружной оболочки – фиброзного кольца, и внутреннего студенистого тела – пульпозного ядра. Фиброзное кольцо не имеет собственной кровеносной сети. Оно может получать жидкость и питательные вещества только за счет диффузного обмена с окружающими мышцами и замыкательной пластинкой, разделяющей диск и тело позвонка.
Все тела позвонков соединены между собой с помощью суставов (дугоотросчатые, унковертебральные, фасеточные) и связок (длинные продольные и межпозвонковые короткие). Вокруг позвоночника располагаются многочисленные паравертебральные мышцы. Они отвечают за подвижность тела человека и за обеспечение диффузного питания межпозвоночных дисков. Если на эти мышцы не оказывается регулярная физическая нагрузка в необходимом объеме, то фиброзное кольцо начинает обезвоживаться. Его поверхность покрывается трещинами, заполненными отложениями солей кальция. Это первая стадия остеохондроза и уже на ней диск частично утрачивает способность усваивать жидкость при диффузном обмене.
При снижении высоты межпозвоночного диска (это вторая стадия остеохондроза – протрузия) начинает оказываться избыточное давление на замыкательную пластинку тела позвонка. Она подвергается склерозированию, в ней нарушается кровоток и она также утрачивает способность обеспечивать поступление жидкости в хрящевые ткани межпозвоночного диска.
При тотальном обезвоживании межпозвоночного диска развивается третья стадия остеохондроза – экструзия, или разрыв фиброзного кольца. Эта патология может быть спровоцирована неосторожным резким движением, падением с высоты, подъемом непривычных тяжестей, ДТП и т.д. разрыв фиброзного кольца межпозвоночного диска – это всегда травма, которой предшествует длительный процесс дегенеративного дистрофического изменения в хрящевых тканях.
Причины разрыва фиброзного диска
Как уже говорилось выше, разрыв фиброзного диска не случается без травматического воздействия. Т.е. экструзия не может произойти во время сна или при статичном положении тела человека. Только при резких движениях, подъемах тяжестей, падениях и т.д.
Второе – разрыв фиброзного кольца диска может произойти у любого человека. Но в зоне риска пациенты, у которых наблюдаются дегенеративные дистрофические изменения в хрящевых тканях этих структурных частей позвоночного столба.
Разберем основные причины, которые потенциально могут привести к экструзии межпозвонкового диска в поясничном отделе позвоночника:
- избыточная масса тела – она создает повышенное давление на диски и провоцирует их быстрое разрушение;
- ведение малоподвижного сидячего образа жизни, при котором на мышцы поясничного отдела позвоночника не оказывается динамической физической нагрузки, они не сокращаются и не осуществляют полноценное диффузное питание хрящевых тканей дисков;
- курение и употребление алкогольных напитков – нарушается микроциркуляция крови и лимфатической жидкости, снижается эластичность хрящевых тканей;
- сахарный диабет и диабетическая ангиопатия;
- ревматические процессы: болезнь Бехтерева, системная красная волчанка, ревматоидный полиартрит;
- тяжелый физический труд, сопряженный с систематическим чрезмерным напряжением мышц поясницы;
- нарушение осанки с искривлением поясничного отдела позвоночника;
- перекос костей таза и нарушение процесса распределения амортизационной нагрузки;
- разрушение крупных суставов нижних конечностей;
- косолапость, плоскостопие и другие виды неправильной постановки ног при ходьбе и беге;
- неправильный выбор обуви для повседневной носки и занятий спортом;
- неправильная организация спального и рабочего места;
- травмы спины в области поясницы (ушибы, падения, растяжения окружающих связок и сухожилий).
Это не полный перечень причин, которые могут привести к разрыву фиброзного кольца межпозвоночного диска в поясничном отделе позвоночника. Но при первом обращении к доктору важно рассказывать достоверно обо всех аспектах своей жизни. Так врач сможет быстрее распознать потенциальные причины развития патологических изменений и разработает наиболее эффективный курс терапии.
Разрыв кольца межпозвоночного диска – это не одномоментный процесс. В большинстве случаев разрыв фиброзного кольца межпозвоночного диска можно успешно предотвратить, если проводить своевременное эффективное лечение остеохондроза позвоночного столба.
Как проявляется разрыв дисков позвоночника
Теперь разберемся в том, как проявляется данная патология и какие клинические симптомы могут проявляться. Итак, разрыв дисков позвоночника практически всегда происходит в результате травмирующего воздействия. Соответственно, клинические симптомы возникают сразу же вслед за падением, подъемом тяжести, резким поворотом туловища и т.д. В момент разрыва человек ощущает острую, пронизывающую боль. Она заставляет согнуться. Разогнуться обратно пациент самостоятельно ен может по причине того, что рефлекторно спазмируются окружающие мышцы поясницы.
Затем постепенно развивается полноценная клиническая картина разрыва диска позвоночника поясничного отдела:
- появляется скованность движений;
- любые движения приводят к усилению болевого синдрома;
- в месте нарушения целостности фиброзного кольца при пальпации определяется очаг болезненности и избыточного натяжения мышечного волокна;
- в месте поражения может появиться онемение, парестезия, нарушение кровоснабжения кожных покровов;
- при большом разрыве может наблюдаться острый воспалительный процесс (покраснение и отечность тканей, резкая болезненность их при пальпации).
Неврологические симптомы при разрыве межпозвоночного диска обычно не проявляются. Их появление может быть связано с развитием осложнений. Таких как грыжа диска, радикулит, компрессия корешковых нервов спазмированными паравертебральным мышцами, смещение тела позвонка, стеноз спинномозгового канала на фоне воспаления дуральных оболочек.
При появлении подобных симптомов необходимо как можно быстрее обратиться на прием к неврологу или вертебрологу. Диагностика включает в себя рентгенографическое исследование, которое позволяет исключить травматическое поражение костной ткани позвоночника (трещины, компрессионные и оскольчатые переломы и т.д., Для того, чтобы визуализировать состояние фиброзного кольца межпозвоночного диска, проводится МРТ обследование. Оно показывает состояние хрящевых тканей, снижение высоты межпозвоночного диска, наличие экструзии (разрывов) и грыжевых выпячиваний пульпозного ядра.
Последствия разрыва позвоночного диска
Разрыв позвоночного диска – это очень серьезная патология, которая при отсутствии своевременного лечения может повлечь за собой развитие одной из самых сложных локализаций грыжи – боковой. Опасность боковой межпозвоночной грыжи заключается в том, что она быстро секвестрируется за счет ущемления боковыми короткими связками. Отделяемое пульпозное ядро вызывает воспаление окружающих мягких тканей и может привести к хроническому радикулиту и даже нарушению иннервации отдельных частей тела.
Распространенное осложнение разрыва диска – воспаление корешковых нервов на фоне их сдавливания окружающими мышцами. При этом возникают неврологические проблемы. Это может быть парез или паралич нижних конечностей, парестезии, онемение и т.д.
Последствиями разрыва фиброзного кольца межпозвоночного диска поясничного отдела позвоночника являются слабость мышц тазового дна и опущение внутренних органов, нарушение функции кишечника и мочевого пузыря, развитие желчнокаменной болезни и многое другое.
Не стоит думать, что все пройдет самостоятельно. Как можно раньше обращайтесь за медицинской помощью. Исключите вероятность развития осложнений.
Как лечить разрыв межпозвонковых дисков
В большинстве случаев разрыв межпозвонковых дисков можно успешно лечить без хирургического вмешательства и применения фармакологических препаратов. Более того, не существует на сегодняшний день фармакологических препаратов, которые бы могли быстро, безопасно и эффективно восстановить целостность разрушенного фиброзного кольца межпозвоночного диска. Поэтому применять бездумно выписанные хондропротекторы конечно же можно, но рассчитывать на какую-то пользу от этого – бессмысленно.
Как говорилось выше, разрыв межпозвоночного диска – это результат нарушенного диффузного питания его хрящевых тканей. А если оно нарушено, то каким образом хондропротекторы должны проникнуть в очаг разрыва? Никаким.
Помочь в такой ситуации может только комплексный подход в основе которого лежит радикальное изменение своего образа жизни. Необходимо отказаться от вредных привычек, правильно организовать свое спальное и рабочее место, заниматься физической культурой и т.д. Более детальные индивидуальные рекомендации, относительно изменения образа жизни обычно дает лечащий врач.
Для лечения разрыва межпозвонкового диска поясничного отдела позвоночника нужно обратиться к вертебрологу или неврологу. Лучше всего проводить терапию в клинике мануальной терапии. В большинстве из них есть все необходимое для быстрого устранения болевого синдрома без применения вредных лекарственных препаратов. Там работают специалисты, которые могут запустить процесс восстановления разрушенного межпозвоночного диска с помощью простых, эффективных и абсолютно безопасных методов воздействия:
- остеопатия – позволяет восстановить нарушенную микроциркуляцию крови и лимфатической жидкости в очаге поражения;
- массаж – снимет избыточное напряжение мышц, восстановит их эластичность, усилит клеточную проницаемость;
- лечебная гимнастика и кинезиотерапия позволяют восстановить нарушенный процесс диффузного питания хрящевой ткани;
- лазерное воздействие за счет вапоризации восстанавливает целостность фиброзного кольца межпозвонкового диска;
- физиотерапия усиливает кровоток и обменные процессы;
- рефлексотерапия за счет воздействия на биологически активные точки на теле человека активирует регенерацию разрушенных тканей за счет использования скрытых резервов организма человека.
Проводите лечение разрыва межпозвоночного диска правильно. Не поддавайтесь уговорам на хирургическую операцию. Она не лечит остеохондроз, а приводит к тому, что начинают быстро разрушаться соседние межпозвоночные диски. Ищите опытного мануального терапевта у себя по месту жительства и обращайтесь к нему.
Имеются противопоказания, необходима консультация специалиста.
Ликворея – истечение цереброспинальной жидкости через мозговые оболочки и дефекты в костях черепа или позвоночника. Может быть скрытая или явная, назальная, травматическая или послеоперационная. Опасна осложнениями: менингитом, энцефалитом, миелитом и пр.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!
Ликвор (спинномозговая или цереброспинальная жидкость) – вещество, постоянно омывающее головной мозг и циркулирующее по ликворопроводящим путям в субарахноидальном (расположенном под паутинной оболочкой) пространстве спинного и головного мозга. Ликворная жидкость защищает спинной и головной мозг от механических повреждений, поддерживает постоянное внутричерепное давление, метаболические и трофические процессы между кровью и клетками мозга.
Ликворея – истечение (потеря) спинномозговой жидкости вследствие нарушения целостности твердых мозговых оболочек через естественные или образовавшиеся после травмирования отверстия в черепных костях или позвоночнике или после нейрохирургических операций.
В естественном состоянии ликвор представляет собой бесцветную прозрачную маслянистую жидкость. При подключении воспалительных процессов он может приобретать помутнение или становиться кровянистым. Достаточно часто истечение цереброспинальной жидкости протекает практически незаметно для больного, например, через носовые ходы в носоглотку или через ушные раковины или просачивается в подкожную клетчатку и накапливается там.
Основным условием возникновения ликвореи является разрыв или дефект твердых мозговых оболочек, который может произойти при:
- черепно-мозговых травмах с повреждениями костных структур основания (например, дна переднечерепной ямки, костей височной пирамиды и пр.);
- черепно-мозговых травмах с повреждениями костей свода черепа (пазухи лобной пластины);
- повреждении костей решетчатой пазухи, расположенной в носоглотке после выполнения ЛОР-процедур (промывания, дренирования) или хирургических вмешательств;
- после нейрохирургических операций на позвоночнике, спинном или головном мозге с наложением швов, через которые просачивается ликвор;
- инвазивно разрастающихся опухолях, локализующихся у основания черепа;
- врожденных аномалиях развития центральной нервной системы (например, черепно-мозговые и спинномозговые грыжевые выпячивания с разрывом оболочек) и пр.
Истечение ликвора опасно не только резким снижением внутричерепного давления, но и высокой вероятностью инфицирования ликворопроводящей и кровеносной системы, спинного и головного мозга. Тяжелыми осложнениями заболевания могут быть: менингит, энцефалит, миелит.
В зависимости от места локализации патологических процессов разделяют ликворею:
- Назальную или носовую (наступает при повреждении или переломах пластин решетчатой кости или клиновидных костей носоглотки). Ликвор выходит в полость носоглотки не только в горизонтальном положении, но и в вертикальном, раздражает верхние дыхательные пути, вызывая кашель и хронический бронхит.
- Ушную (наступает при переломах пирамиды височных костей). Цереброспинальная жидкость выходит наружу через слуховой ход, увлажняя подушку.
- Послеоперационную (проявляется при недостаточно туго наложенных послеоперационных швах или при начавшихся воспалительных осложнениях после перенесенного хирургического вмешательства). Жидкость вытекает через швы.
- Травматическую. В месте повреждения травмой (перелом позвоночника или костей черепа) мозговой оболочки.
В зависимости от проявления признаков:
- Скрытую. Истечение ликвора происходит в замкнутую полость тела, накапливается, образуя гематому и очаг воспаления, невидимый невооруженным глазом.
- Явную. Например, при спинномозговой грыже могут образовываться мешочки с накопившейся жидкостью, затем переходить в свищи, через которые и будет выходить ликвор.
Выход спинномозговой жидкости наружу происходит с характерной периодичностью (в зависимости от локализации патологии) от нескольких секунд до1-2 минут. При этом истечение может быть капельным или струйным, прекращаться при изменении положения тела или головы, и усиливаться при резких движениях или напряжении.
Первичная ликворея наступает сразу же после наступления травматического повреждения или после проведения операции. Вторичная – возникает через некоторое время после дефекта мозговых оболочек, жидкость скапливается подкожно, а затем образует свищ.
Ликворея проявляется следующими признаками:
- Истечением цереброспинальной жидкости из носа и ушных раковин преимущественно с одной стороны. Выход жидкости происходит из травматически поврежденных кожных покровов или через послеоперационные швы.
- Истекаемая жидкость прозрачная. Если она имеет мутноватый, бледно-розовый или с кровяными вкраплениями цвет, то в организме уже присутствует воспаление.
- Выход жидкости усиливается при наклонах головы вперед и/или в стороны, напряжении тела, резких движениях, физических нагрузках.
- Возникают нарушения сна, тупая головная боль или тянущее ощущение в затылке, связанное со снижением внутричерепного давления.
- Хронический кашель из-за постоянного раздражения истекаемым ликвором слизистых оболочек носоглотки и верхних дыхательных путей.
Назальные и ушные ликвореи чреваты развитием бронхитов и пневмонии, при попадании в желудочно-кишечный тракт могут вызвать гастрит, дисфункцию или воспаление кишечника. Однако самым опасным осложнением считается воспаление головного или спинного мозга и пневмоцефалия (проникновение воздуха в полость черепа).
Для уточнения диагноза ликвореи и с целью выявления возможных аномалий и повреждения костей черепа проводят серию рентгенографических томограмных снимков. Для исключения серозного ринита проводят забор отделяемой жидкости и исследуют ее на содержание сахара (сахар содержится в спинномозговой жидкости и дает отрицательный результат при рините).
Церебральная фистулоцистернография проводится при помощи введения в подпаутинное пространство оболочек спинного мозга контрастного изотопного вещества. Наблюдение за передвижением контраста к головному мозгу и в нем проводится рентгенографическими аппаратами в прямой и боковой проекции. Направление перетекания раствора регулируется наклонами и поворотами головы пациента.
При травматических повреждениях позвоночного столба или черепа используют обычные рентгеновские снимки, а для уточнения изображения – МРТ или КТ исследования. При подозрении на образование воспалительных процессов проводят люмбальную пункцию (забор ликвора для лабораторного обследования).
Пациенты с ликвореей немедленно госпитализируются в неврологическом или нейрохирургическом отделении. При назальном истечении голове придают возвышенное положение и начинают дигедратирующую терапию (обезвоживание организма). Постельный режим сохраняется на протяжении двух-трех недель. Не рекомендуется делать резких движений или напрягать тело, необходимо найти положение, при котором выход ликвора прекращается или становится минимальным.
При необходимости проводят наружное дренирование ликворного скапливания для предотвращения закрытия свища, что может случиться при активизации воспалительных процессов. Обязательно подключают противовоспалительную антибактериальную и сульфаниламидную терапию, а по мере необходимости вводят обезболивающие препараты общего или местного назначения.
При несостоятельности консервативного лечения на протяжении длительного периода пациенту предлагается хирургическая операция по герметизации черепной полости, пластической коррекции твердых мозговых оболочек или позвоночного канала костями позвоночника. Ликворные свищи могут быть закрыты наложением более глубоких швов в мягких тканях посредством нейрохирургических манипуляций.
Но и классическое лечение и операция требуют полного покоя больного, положительного психологического настроя, ухода медперсонала, ограничения физических нагрузок и длительного времени реабилитации.
Кратко о роли синовиальной жидкости
Трудно объяснить, как восстановить синовиальную жидкость в суставах, ничего не сказав о самих суставах. Они лишь подобны шарнирам робота, но устроены гораздо сложнее. В зависимости от местоположения в нашем теле и выполняемых нагрузок, суставы делятся на простые и сложные, комплексные и комбинированные, цилиндрические, шаровидные, чашеобразные, седловидные, плоские. Каждый из них имеет свои особенности, но в любом есть суставная поверхность соединяемых костей, покрытая гиалиновым хрящом, суставная капсула с внутренним слоем в виде синовиальной оболочки и синовиальная жидкость, вырабатываемая этой оболочкой.

Физические свойства
На вид суставная жидкость представляет собой прозрачную, с легкой желтизной массу, по консистенции вязкую, эластичную, немного напоминающую слизь. Для работы сустава плохо, когда ее мало. Не лучше и когда синовии много. Ее излишки приходится откачивать, иначе может воспалиться синовиальная оболочка. В норме у здорового человека синовиальной жидкости должно быть от 2,5 до 4 мл. Это данные для суставов конечностей. В позвоночных суставах ее значительно меньше. Как восстановить синовиальную жидкость в нужном объеме, подсказывают причины, приводящие к его уменьшению:
- потеря воды (обезвоживание), которая может быть вызвана элементарными жарой и малым употреблением живительной влаги, а также какой-либо инфекцией;
- нехватка в питании продуктов, богатых витаминами и микроэлементами, особенно А и кальция;
- высокие и частые физические нагрузки.
Как видно из этого перечня, восстановить синовиальную жидкость, если ее потери не связаны с заболеваниями, можно, просто изменив режим нагрузок и питание. Но есть и такие причины уменьшения в суставах синовии, на которые человек не может повлиять. Одна из них – возраст. С годами в нашем организме уменьшается синтез многих нужных веществ, например, гиалуронана. Поэтому, чтобы продлить жизнь сустава, мы должны либо стимулировать организм на выработку того, что нам нужно, либо брать это извне.
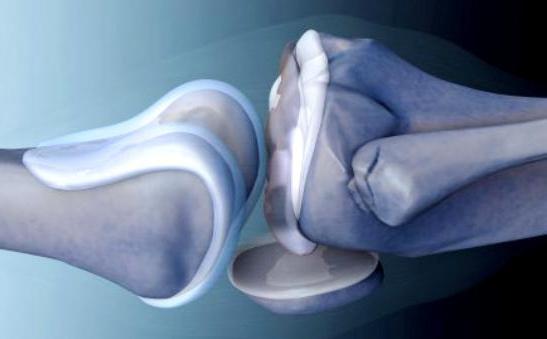
Роль гиалуронана для здоровья суставов
Как восстановить синовиальную жидкость, не зная, из чего она состоит? Ее состав в какой-то мере напоминает плазму крови, только белков в ней примерно в 3 раза меньше, потому что синовиальная оболочка не пропускает молекулы с большой молекулярной массой, плюс в синовии есть гиалуроновая кислота, или гиалуронан. Этот полисахарид является самой важной составляющей синовии. Вырабатывается он ворсинками синовиальной оболочки. От того, сколько его в синовиальной жидкости, в основном и зависит ее объем в суставе. Основная роль гиалуроновой кислоты – препятствовать выходу жидкости из суставной капсулы. То есть он удерживает молекулы воды и прочих веществ. В нашем организме гиалуронан есть не только в синовии, но и в слюне, в коже, в стекловидном теле. В суставах это очень важное вещество обеспечивает нужную вязкость синовиальной жидкости, а также входит в состав хрящей, делая их упругими.
Холестерин и другие составляющие синовии
Кроме гиалуронана, в синовиальной жидкости присутствуют протеины, обеспечивающие вязкость, и холестерин в виде арахидоновой, пальмитиновой, олеиновой, стеариновой кислот. Молекулы холестерина располагаются на суставных поверхностях, наслаиваясь друг на друга. Это уменьшает трение хрящей. Таким образом, на вопрос "как восстановить синовиальную жидкость" ответ такой: восполнить нехватку в организме ее составляющих.

Кроме нужных элементов, в синовии присутствуют живые и мертвые клетки (синовиоциты, лимфоциты, гистиоциты, моноциты и другие), микроскопические фрагменты износа хрящей, белки (в основном глобулины). В синовии здорового человека должно быть не более 31,5 г/л белков. Если эти цифры превышены, значит, сустав воспален. Для того чтобы восстановить не объем, а химический состав синовиальной жидкости, нужно сперва выяснить причину воспаления (это может быть травма, артрит, артроз, синовит, бурсит). Если есть необходимость, например, трудности с установкой правильного диагноза, проводят ряд исследований синовиальной жидкости, главным из которых является пункция. Ее выполняют без обезболивания, так как новокаин способен изменить данные анализов. По результатам определяют объем синовии, ее вязкость (должна быть примерно 0,57 ПаЧс), прозрачность, цвет, рН (норма 7,3-7,5), плотность, муциновый сгусток, процентное соотношение лейкоцитов и фагоцитов, наличие микрокристаллов солей урата натрия (выше нормы при подагре). Если обнаружены качественные изменения в синовиальной жидкости, что также вызывает болезненные ощущения при движении и разрушение хрящей, назначают лечение соответствующими лекарственными препаратами.
Пополнение запасов гиалуронана продуктами питания
Сперва рассмотрим, как восстановить синовиальную жидкость самыми простыми и доступными методами, к которым в первую очередь относится сбалансированное питание. У здорового взрослого человека в синовии должно содержаться от 2,45 до 3,97 г/л гиалуронана. Организм начинает уменьшать его выработку в силу естественных причин (без заболеваний) примерно с 30-летнего возраста. Выяснить, сколько гиалуроновой кислоты содержится в синовии, можно в лечебном учреждении с помощью пункции. Но можно и не прибегать к таким кардинальным травматичным методам. Гиалуронан не просто умеет удерживать воду, он способен менять ее жидкое состояние на гелеобразное, тем самым делая кожу упругой и более устойчивой к нежелательным воздействиям окружающей среды.
- сою и соевые продукты;
- красное вино и вообще виноград в любом виде;
- картофель и другие продукты, содержащие крахмал.

Правильное питание эффективно на первых этапах уменьшения объема синовии, а если процесс зашел уже слишком далеко, является хорошим подспорьем более действенных средств, таких как БАДы. Их отличие от еды состоит в том, что они содержат гораздо более высокие концентрации гиалуронана. В принципе, коленному суставу все равно, откуда пришел к нему гиалуронан – выработался самим организмом или поступил вместе с едой, главное - чтобы его на все хватало.
На российском рынке имеется много компаний, занимающихся выпуском подобной продукции. Одна из них – "АРГО". Она существует с 1996 года и пользуется отличной репутацией, потому что ее сотрудники, являющиеся представителями 27 производителей, отлично знают, как восстановить синовиальную жидкость в суставах. Препараты "АРГО" имеют высокое качество и при этом доступные цены. Всего в компании около 600 наименований продукции, среди которой не только БАДы, но и мази, крема для наружного применения при проблемах с суставами, а также массажные средства.
Уколы
- воспалительных заболеваниях сустава;
- не достигнув возраста 18 лет;
- венозном либо лимфатическом стазе.


Восстановление синовиальной жидкости народными средствами
Помимо употребления в пищу продуктов, содержащих гиалуронан, народные целители советуют использовать некоторые травы, помогающие очищать синовию и возобновлять ее количество.
Вот некоторые рецепты:
1. Чай из листа брусники. Приготовление: стаканом кипящей воды залить 2 чайные (можно 1,5 десертные) ложки сухого сырья и выдержать на водяной бане 10 минут. Настоять. Процедить. Принимать в течение дня, обязательно предварительно выпив любой щелочной минеральной воды.
2. Спиртовая настойка сабельника. Приготовление: в 0,5 л водки добавить сухое сырье (50 г корней) и выдержать в темном месте 3 недели. Употребление: внутрь принимают до еды по столовой ложке настойки, разведенной в 50 мл воды, наружно делают на больные суставы компрессы.
Некоторые целители советуют лечить суставы пчелами, применяя одновременно продукты пчеловодства, практикуя жаление пчелами и спиртовую настойку из подмора.
Как восстановить синовиальную жидкость в позвоночнике
Прямохождение человека привело к тому, что его позвоночник имеет уникальное строение. Он состоит из отдельных позвонков и межпозвоночных дисков, взявших на себя роль амортизаторов. Поэтому синовиальной жидкости в суставах позвоночника очень мало. Ежедневно каждый человек нагружает свой позвоночник, даже когда просто сидит. Травмы, заболевания, большие нагрузки (например, подъем тяжестей), искривления осанки, неправильное питание и многие другие причины приводят к деформациям в межпозвоночных дисках и уменьшению синовиальной жидкости. Для решения этих проблем проводят лечение, специфическое для каждого заболевания. Но укрепить позвоночник, создать условия для самовосстановления всех его структур можно и не прибегая к врачам, например, по методике Евминова, которая основана на укреплении мышц спины. Это помогает поддерживать позвоночный столб и улучшает диффузное питание межпозвоночных дисков. В сочетании с правильным питанием упражнения по вытяжению позвоночника способны снова вернуть ему здоровье.
Читайте также:


