Искривление позвоночника в области лопаток
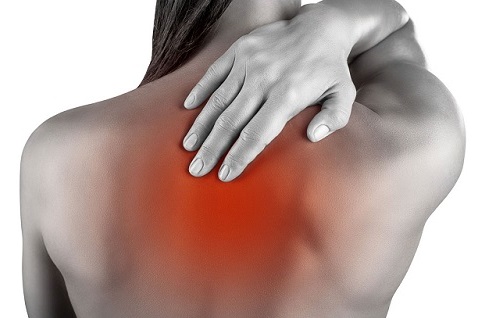
Боль в спине – симптом явных неполадок внутри организма. Каких именно – сразу не скажешь. Они могут быть связаны с опорно-двигательным аппаратом или отражать состояние внутренних органов; являться реакцией на нервные раздражители или на инфекционно-воспалительный процесс.
Какие могут быть боли в области лопаток
Особенность проявления боли может навести на мысль о ее причине.
Резкая прерывистая боль, которая чаще проявляется при движении – признак ущемления нервных корешков и сердечных болей; в более редких случаях – последствия воспалительного процесса, сколиоза, остеохондроза или результат иррадиации боли от внутренних органов.
Ноющая тупая больсвидетельствует о проблемах с позвоночником или повреждении прилегающих мягких тканей (остеохондроз, фибромиалгия, межпозвонковая грыжа). Реже тупой болью может отдаваться язвенная болезнь желудка или ишемия сердца.
Сильная, почти нестерпимая боль может навести на мысль об инфаркте (сопровождается потерей сознания, аритмией, скачками артериального давления), панкреатите (вздутый живот и дополнительные симптомы со стороны ЖКТ), невралгии (затруднения с дыханием), протрузии (выпячивание) межпозвонкового диска.
Существуют и особые болевые ощущения, которые можно идентифицировать на основании субъективного восприятия:
- колющая боль – воспалительные заболевания внутренних органов (пиелонефрит, плеврит, холецистит, язвенная болезнь);
- с эффектом жжения – признак ишемической болезни сердца, стенокардии;
- тянущая боль – возможное проявление миофасциального синдрома (резкий спазм мышечных волокон).
На деле определиться с причиной боли намного сложнее. В области лопаток сходятся нервные окончания от ряда внутренних органов, поэтому причины того, что у вас болит спина в области позвоночника между лопатками, могут быть самыми неожиданными: как говорится, болит пятка, а отдает в голову.
При вдохе вовлекаются в работу 12 пар ребер, грудина, прилегающие отделы позвоночника и пояса верхних конечностей, диафрагма, легкие, трахея и бронхи, десятки контролирующих мышц, связок и фасций, а также оказывается влияние на расположенные в области груди сердце и прилегающую часть ЖКТ. Однозначно и сразу ответить, что из всего этого разнообразия провоцирует болезненные ощущения под лопаткой при вдохе невозможно.
- Воспалительные и дегенеративные патологии тканей позвоночного столба (остеохондроз, спондилоартроз) приводят к деградации хрящевых дисков, а в тяжелых случаях и самих позвонков. Поврежденные ткани становятся чувствительными и отзываются болью при любом неосторожном движении, в том числе при глубоком вдохе. Эта проблема носит название межреберной невралгии.
- Врожденные или приобретенные патологии строения позвоночника (сколиозы, кифозы) лишают позвоночник его амортизирующей функции. Происходит ослабление мышечного корсета и прямохождение превращается в проблему. При этом нервные корешки, которые отходят от спинного мозга при любом неосторожном движении ущемляются и провоцируют боль различной степени интенсивности.
- Пневмония, плеврит (оболочка легких при воспалении утолщается и становится более чувствительной, что провоцирует характерные болезненные ощущения при вдохе) и проблемы с сердцем в качестве одного из симптомов имеют загрудинную боль в области лопаток, которая усиливается при вдохе. Воспаления дыхательной системы при этом чаще всего сопровождаются кашлем, повышенной температурой и одышкой.
- Сердечные патологии. Самая страшная – инфаркт миокарда, которому предшествует приступ стенокардии.
- Чем глубже дыхание, тем ниже опускается диафрагма, оказывая давление на прилегающие печень, поджелудочную железу, желудок. Наличие патологий в этой зоне (язва желудка, панкреатит, холецистит) может отражаться коликой в грудном отделе.
Боль не всегда располагается по центру или охватывает весь грудной отдел. Она может смещаться в область левой или правой лопатки.
Если болит спина в области лопаток слева, это может говорить о патологиях сердца. Боль в ограниченной зоне подлопаточной области свидетельствует о перикардите (воспалении околосердечной сумки). Если она расходится от лопаток на всю левую половину тела, следует подозревать стенокардию или даже инфаркт. В более редких случаях левосторонняя боль может быть следствием язвы желудка.
Если болит спина в области правой лопатки – это говорит об отдающей (иррадиирующей) боли при коликах желчного пузыря. Закупорка протоков желчными камнями провоцирует спазм и нестерпимую боль режуще-колющего типа. Очень часто эта проблема сопровождается тошнотой и рвотой. Более редкий вариант правосторонней подлопаточной боли – заболевания почек. При остром нефрите или пиелонефрите спина болит в области правой лопатки с восходящим направлением болезненных ощущений в правое плечо и шею. Дополнительно проблема сопровождается частым мочеиспусканием и “грызущей” болью в области поясницы.
На заметку! При патологиях позвоночного столба может болеть спина в области лопаток, как справа, так и слева – все зависит от локализации патологического процесса.
Такой тип боли – результат самой распространенной патологии позвоночного столба – остеохондроза. Проблема характеризуется тупой ноющей болью, которая становится сильнее к вечеру и может исчезать после длительного сна.
На ранних этапах развития патологии болезненные ощущения в области лопаток и шеи могут возникнуть вследствие перенапряжения мускулатуры. При слабом мышечном корсете позвоночные структуры деформируются – появляются шейный и/или грудной сколиоз, кифоз, что при отсутствии своевременных мер может стать причиной невралгии, нарушения мозгового кровообращения, затрудненного дыхания, а также межпозвонковой грыжи и преждевременного износа дисков – спондилоартроза.
Кроме того, спина болит в области лопаток и шеи при артрите плечевого сустава, стенозе (сужении) спинномозгового канала. Нехарактерные причины болезненных ощущений в шейно-лопаточной зоне:
- лимфаденит, вызванный ангиной (болит горло и спина в области лопаток);
- острая герпетическая инфекция;
- резкий приступ желчекаменной болезни, отдающий в правую лопатку и далее – в шею;
- острый тиреоидит;
- стенокардия (инфаркт);
- панкреатит;
- онкологическое поражение легких с метастазами;
- хронический миофасциальный синдром.
Причины боли между лопаток
С учетом вышеперечисленного, среди причин подлопаточных болей можно выделить несколько групп:
- нарушение образа жизни;
- травмы;
- инфекционно-воспалительный процесс;
- заболевания внутренних органов.
Причины патологии позвоночного столба, которые мы можем контролировать:
- недостаток питания и микроэлементов (дефицит кальция, фосфора, магния, цинка, кремния, белка приводит к деградации хрящевой и костной ткани);
- малоподвижность (наблюдаются мышечные спазмы, ослабление мышечного корсета провоцирует искривление позвоночника, грыжи);
- тяжелый труд с неправильным перераспределением нагрузки (провоцирует преждевременное изнашивание скелетных структур, мышечные боли и травмы);
- частые переохлаждения (запускает развитие воспалительного процесса в тканях).
На заметку! Отдельно стоит упомянуть гормональный фон организма. При сбоях эндокринной системы может наблюдаться активная потеря организмом кальция. Именно поэтому болит спина в области лопаток у женщин, спортсменов-бодибилдеров, людей, проходящих лечение стероидами. При вынашивании ребенка ситуация также может усугубиться. На фоне дефицита микроэлементов возрастает нагрузка на мышечно-связочный аппарат, поэтому у многих женщин спина болит в области лопаток даже после родов.
Как лечить боль в лопатке
Следует помнить, что боль в спине – всего лишь симптом внутренней проблемы, и порядок лечебных мер должен быть напрямую связан с ее устранением. Если вы обнаружили, что у вас болит спина в области лопаток и позвоночника, следует обязательно обратиться к терапевту. Он поможет разобраться с симптомами и направит на лечение к узкому специалисту. Если боль вызвана заболеванием внутренних органов, потребуется диагностическое обследование с выявлением точного диагноза и назначением соответствующего лечения.
Чем скорее вы обратитесь к врачу, тем больше вероятности успешного решения проблемы и быстрого восстановления после болезни.
При остром воспалительном и дегенеративном процессе костно-хрящевых структур назначают консервативное медикаментозное лечение обезболивающими препаратами, противовоспалительными средствами (гормональной и негормональной природы), хондропротекторами, сосудорасширяющими препаратами, миорелаксантами, витаминно-минеральными комплексами.
Исключив основную причину боли, можно заняться восстановлением функциональной активности опорно-двигательного аппарата. Для этого применяют лечебную гимнастику, массаж, физиопроцедуры.
Самое безболезненное и верное решение для предотвращения болей в области спины – это выполнение следующих профилактических мероприятий:
- Уделите внимание гигиене сна, особенно, если у вас ночью болит спина в области лопаток или шеи. Приобретите ортопедический матрас, удобную подушку. Ровная, в меру жесткая спальная поверхность поддерживает анатомическую форму изгибов, снимает мышечные спазмы и предотвращает искривление позвоночного столба.
- Следите за осанкой в любой ситуации. Если собственных усилий для этого недостаточно, воспользуйтесь корректирующим корсетом.
- Оборудуйте свое рабочее место удобным креслом с ортопедическим эффектом. Дополнительно можно использовать специальные валики под спину и шею.
- При длительной сидячей работе старайтесь делать регулярные пятиминутные перерывы. Несколько приседаний и махов руками помогут слегка расслабить мышечные зажимы и спазмы.
- Придерживайтесь сбалансированной диеты. Это обеспечит опорно-двигательную систему необходимым запасом питательных веществ.
Но самое главное – двигайтесь. Только постоянная физическая активность позволит поддерживать работоспособность тела в первозданной форме. Помните: то, что не используется – деградирует.
Наличие сколиоза позвоночника для современных людей является уже нормой. Патология встречается настолько часто, что ее не связывают с развитием серьезных заболеваний опорно-двигательного аппарата. Реальность - при запущенном сколиозе спины могут возникать серьезные проблемы, связанные с болью, недомоганием и нарушением подвижности позвоночника. Если у пациента обнаружили искривление позвоночника, необходимо принимать лечебные меры как можно скорее, чтобы в будущем избежать многих осложнений.
Какие виды искривления позвоночного столба бывают
Помимо сколиоза позвоночника в медицинской практике встречается еще кифоз и лордоз. Если бывает левосторонний сколиоз или правосторонний, то кифоз характеризуется появлением горба в грудном отделе наряду со слабым прогибом в поясничном отделе. Лордоз – патологическое состояние позвоночника, проявляющееся чрезмерным прогибом в пояснице на фоне сутулости плеч и грудной клетки.
Все виды искривления связаны в первую очередь с нарушением осанки. Сколиоз чаще развивается в грудном отделе, реже – в поясничном отделе. Поражение грудного отдела позвоночника чревато риском появления остеохондроза, как сопутствующей патологии. Суть сколиоза заключается в искривлении позвоночного столба влево или вправо. При лордозе страдает поясничный отдел. Иногда выделяют такое состояние, как лордоз шейного отдела. Кифоз обычно поражает грудной и поясничный отдел, ведь мышцы поясницы ослаблены, а грудной отдел перегружается.
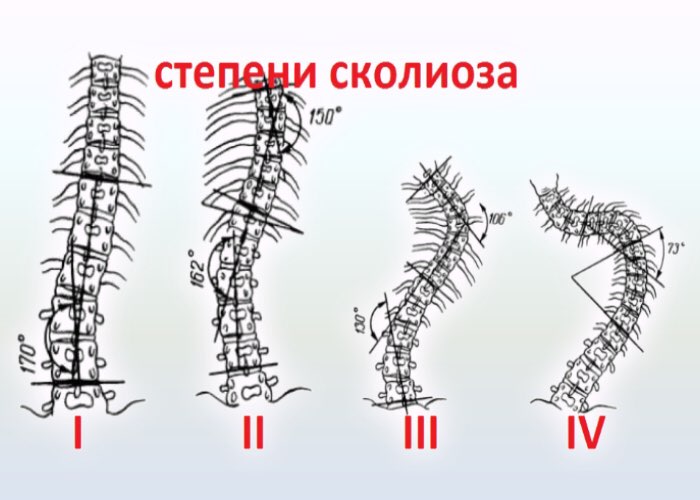
Степени сколиоза
В современной медицине сколиоз разделяют на 4 степени. Первая степень сколио самая безобидная и характеризуется отклонением позвоночника от прямой оси не более чем на 10 градусов. У пациента при внешнем осмотре практически не обнаруживается каких-либо отклонений, ведь при отклонении до десяти градусов от прямой оси внешние изменения заметить трудно. Ухудшений в самочувствии тоже нет. Только опытный специалист может заподозрить начальные признаки патологии и отправить больного на рентген. На первой стадии искривление напоминает С образную форму.
Вторая степень характеризуется диапазоном отклонения от оси в позвоночнике в пределах 11 – 25 градусов. На этом этапе внешние признаки сколиоза уже видны по характерной асимметрии лопаток. Одно плечо всегда выше другого. Также наблюдаются неровности на уровне тазовых костей. На этой стадии сколиоз уже приобретает змеевидную форму в виде буквы S, где видно две точки искривления. В редких ситуациях сразу образуется S сколиоз, без переходящей, С образной формы. Если у больного наблюдается мышечная атрофия спины на фоне S сколиоза, то он уже начинает чувствовать дискомфорт в виде тянущей боли, усиливающейся при длительном нахождении в стоячем или сидячем положении.
Третья стадия уже указывает на тяжелые отклонения. Степень уклона от оси находится в пределах 26 – 50 градусов. Внешние проявления искривления позвоночника 3 стадии уже видны слишком отчетливо в виде сильной асимметрии лопаток. У больного нарушается походка, а грудная клетка начинает неестественно выпирать. На этом этапе тяжело подобрать тактику консервативного лечения, поэтому предлагают чаще хирургическое вмешательство, если больной испытывает сильные трудности в жизни. На третьей стадии меняется сильно походка, нередко возникают жалобы на боли в сердце, появляются трудности дыхания.
Четвертая стадия – терминальная. У пациента уже имеются серьезные последствия для здоровья из-за сильного искривления позвоночника. Отклонение от оси составляет свыше 50 градусов. На этом этапе показано в обязательном порядке хирургическое вмешательство с последующей фиксацией позвоночника. В противном случае пациент сократит себе существенно срок жизни из-за развития сопутствующих патологий со стороны сердечно-сосудистой, дыхательной и пищеварительной систем. После операции дают инвалидность больному. В зависимости от показаний, фиксация бывает подвижной и неподвижной.
Чтобы проще понимать, как наглядно смотрится человек с разной степенью искривления позвоночника при сколиозе, рекомендуется поискать тематические фотографии на тематических сайтах.
Причины искривления позвоночника и сопутствующие симптомы
Чаще всего сколиоз развивается в детском школьном возрасте, когда ребенок долго сидит за партой в анталгической позе. Ребенку трудно объяснить, что нужно сидеть ровно, иначе возникнут в будущем проблемы со спиной. Дети не слушают родителей и сидят как им удобно. В конечном итоге это провоцирует появление искривления, так как некоторые мышечные группы сильно перегружаются, а другие перебывают в ослабленном состоянии. Ускоряется развитие болезни еще и на фоне отсутствия физических нагрузок. Фиксируется детский сколиоз уже окончательно на этапе окостенения, в период интенсивного роста.
Другие причины, вызывающие сколиоз, включают:
- Ранее перенесенные онкологические болезни, туберкулез костей или остеомиелит.
- Быстрая прогрессия остеопороза.
- Наличие сопутствующих дегенеративных заболеваний – остеохондроза, грыжи или спондилоартроза.
- Ранее перенесенные травмы грудной клетки и спины.
- Ранее перенесенные оперативные вмешательства на позвоночнике, грудной клетке.
- Врожденный тип искривления. Эта патология встречается редко, и основные лечебные действия предпринимают еще в младенческом возрасте. На этом этапе многим удается выровнять спину младенцу.
Стоит отметить, что наибольшую опасность несет правосторонний сколиоз, хоть он и встречается значительно реже. При левостороннем сколиозе развитие дегенеративного процесса замедленно. В течение всей жизни кривизна позвоночника может и не усугубляться. При правостороннем обострении стадии болезни прогрессируют значительно быстрее. Реже ставят диагноз – идиопатический сколиоз, когда причину болезни не удалось выявить. Чаще такой диагноз ставят еще в подростковом возрасте.
Основные симптомы сколиоза включают:
- Неровный корпус. Лопатки и плечи располагаются на разной высоте. Одна часть спины более выпуклая, а вторая вогнутая внутрь.
- Присутствие реберного горба, который хорошо виден при наклоне туловища.
- Боль в пояснице, под лопатками с иррадиацией в область грудной клетки.
- Изменение осанки.
- Походка также меняется. Больной может прихрамывать или больше переносить нагрузку на одну ногу из-за асимметрии таза.
- Находясь долго в вертикальном или стоячем положении, пациент быстро устает. Возникают симптомы мышечной слабости, из-за чего больной хочет присесть или прилечь.
- В запущенных случаях, когда искривление затронуло нервные окончания, в конечностях появляются признаки онемения. Нередко возникает покалывание в пальцах или слабость в руках по утрам.
В запущенных случаях возникают расстройства стула, снижение иммунитета, одышка и снижение половой функции у мужчин, проблемы с мочеполовой сферой у женщин.
Диагностика сколиоза позвоночника
Если в домашних условиях пациент заподозрил S-образный сколиоз, для уточнения диагноза необходимо обратиться в частном порядке к врачу. Специалист легко отличит патологию от физиологических изгибов. Рекомендуется обратиться к ортопеду, травматологу, неврологу или хирургу. Заниматься самолечением после поставленного диагноза не стоит.
Определяется болезнь при первичном осмотре, исходя из следующих критериев оценки состояния здоровья опорно-двигательного аппарата:
- В ходе процедуры проводят измерения нижних конечностей. Определяют степень подвижности суставов – коленного, тазобедренного и голеностопа.
- Осматривают на наличие кифоза.
- Смотрят на места сколиотических изгибов. Если таз, лопатки, плечи и треугольники талии визуально не ровные, значит, патология имеется. Асимметрию можно заметить уже при 2 степени искривления. При 1 степени видимые деформации позвоночника еще не заметны.
- Осматривают на наличие деформации грудного отдела. При 3 степени болезни виден реберный горб.
- Далее оценивают состояние мышечного корсета.
- Проводят тесты на подвижность поясницы.
- Определяют наличие или отсутствие патологического лордоза с оценкой стадии.
- Оценивают положение тазовых костей.
- В лежачем положении детальнее изучают тело пациента, оценивая степень бокового искривления, силу мышц брюшного пресса, а также прощупывая пальцами внутренние органы.
Для уточнения диагноза назначают проведение рентгена или МРТ, если есть подозрение на наличие сопутствующих патологий позвоночника. На рентгеновском снимке обычно отчетливо видны межпозвоночные диски с дугами искривления. С помощью рентгена окончательно ставят диагноз и устанавливают стадию развития болезни. Стадия устанавливается строго по углу искривления позвоночника.
Что еще можно выявить на рентгеновском снимке, помимо степени искривления:
- Присутствие ровных базальных позвонков, которые послужили в качестве исходной зоны для искривления.
- Наличие скошенных позвонков, располагающихся в области перехода, которые появились между основным искривлением и напротив него.
- Присутствие нейтральных и промежуточных позвонков.
Все эти данные фиксируют в заключении к рентгеновскому снимку.
Лечение сколиоза у взрослых
Искривленные позвонки нельзя восстановить использованием медикаментов или других консервативных способов лечения. Если стадия не запущенная, то с помощью консервативного лечения тормозят процесс развития патологии. При возникновении острого болевого синдрома используют обезболивающие средства.
Для прекращения прогрессии патологии укрепляют мышцы, поддерживают осанку и посещают физиотерапевтические процедуры. В совокупности эти методы терапии успешно борются с проявлениями сколиоза. В запущенных ситуациях назначают оперативное вмешательство.
У детей сколиоз, также как и сколиоз у подростков, лечится по одинаковому принципу, но с некоторыми нюансами. Основная разница – ухудшение патологии в период пубертата и полового созревания можно существенно замедлить или предотвратить. Сколиоз у взрослых в большинстве случаев является результатом бездействия по решению проблемы в молодом возрасте.
Если пациента мучают болезненные приступы в спине при наличии сопутствующих заболеваний, включая остеохондроз или грыжу, то назначают такие медикаменты:
- НПВС или анальгетики. Эта группа лекарственных средств успешно борется с признаками болезненного ощущения в спине. Анальгетики с противовоспалительным действием используют короткими курсами. В течение 2-5 дней сначала назначают инъекционные средства, а затем курсом до 2-3 недель переходят на таблетированную форму. Рекомендуется отдавать предпочтение НПВС с селективным действием на ЦОГ-2. Доказано, что такие препараты вызывают меньше побочных эффектов и их можно дольше использовать беспрерывно. Обычно используют Мелоксикам, Нимесулид, Лорноксикам. При наличии у пациента гастрита или язвы, назначать нестероидные противовоспалительные средства нужно с осторожностью.
- Хондропротекторы. Данная группа препаратов не обладает выраженным лечебным действием, но их используют в профилактических целях для укрепления хрящевой и костной ткани. Для лучшей эффективности параллельно назначают препараты кальция, витамина Д3. Эти компоненты положительно влияют на крепость опорно-двигательного аппарата. Нет конкретных доказательных сведений о том, что хондропротекторы способствуют росту новых хрящевых структур. Также их обезболивающее действие под большим сомнением.
- Витамины группы В. Инъекционные формы нейротропных витаминов В1, В6, В12 положительно влияют на нервную систему. Эти медикаменты используют при сколиозе в том случае, если у пациента имеется защемление нервных корешков на фоне остеохондроза или грыжи любого из отделов хребта. Сначала в течение нескольких недель используют инъекционную форму выпуска, а затем переходят на таблетки. Курс приема витаминов – до 3-х месяцев.
- Миорелаксанты. Эти лекарства необходимы в том случае, если у больного наблюдается сильная спастичность (зажатость) мышц на фоне обострения болевого синдрома. Ранее упоминали в статье, что у лиц с явными признаками сколиоза возникает неравномерное распределение нагрузки по спине. Ослабленный и искривленный хребет не справляется с нагрузкой. В особенности усугубляет ситуацию длительное сидение или стояние в неудобной позе, из-за чего ослабленные мышцы испытывают повышенную нагрузку. Применение миорелаксантов позволяет убрать боль, связанную с мышечным перенапряжением.
Реже назначают спазмолитики. Иногда могут потребоваться седативные средства или анксиолитики (противотревожные медикаменты). Эти лекарства нужны в том случае, если пациент на фоне запущенной болезни чувствует сильную подавленность или его мучают страхи. Когда пациенту становится лучше, в качестве вспомогательных терапевтических средств могут назначить обезболивающие или разогревающие мази, гели. Улучшение кровотока является важным действием при наличии любых дегенеративных состояний хребта.
Для замедления прогрессирования болезни возможно правильное назначение дополнительных процедур в комплексе. Методы лечения зависят от локализации поражения.
Как помочь спине при наличии сколиоза:
- Ношение корсета. Назначение в особенности актуально, если у пациента наблюдается искривление позвоночника поясничного типа. Основное назначение – устранение боли при запущенном сколиозе. Если болевой синдром развивается на фоне длительных статических нагрузок, то поддерживающий бандаж эффективно устранит болевые ощущения в пояснице. Важно не переусердствовать с ношением бандажа. Если носить корсет, слишком долго не снимая, возникнет мышечная атрофия, что ухудшит течение болезни.
- Лечебная гимнастика. Упражнения лечебной физкультуры назначают всем в обязательном порядке, если нет противопоказаний. Специальные физические нагрузки очень эффективно укрепляют мышцы спины, что снижает риск выраженного болевого синдрома. Особенно актуальны занятия ЛФК для тех, кто проводит много времени в неподвижном состоянии сидя. Занятия улучшают кровоток, укрепляют слабые мышцы спины и пресса, улучшают осанку. Когда мускулатура станет сильнее, нагрузка на хребет ослабнет, что улучшит состояние пациента.
- Массаж. Метод терапии применяется для коррекции мышечного тонуса. При сколиозе часто наблюдают повышенный тонус мускулатуры в месте искривления позвоночника. Те же мышцы, которые должны участвовать в поддержании правильной осанки, ослаблены и пребывают в состоянии гипотонуса. Массажные движения способны временно направить кровоток в нужное место, благодаря чему происходит расслабление зажатых мышечных групп. Со временем улучшается осанка, что приводит к улучшениям. Вот почему нужно посещать массажиста несколько раз в году.
- Мануальная терапия. Если техника массажа подразумевает работу только с мышцами, то мануальное лечение воздействует и на сам хребет. Специалист с помощью методов вправления расслабляет мышцы и выравнивает позвоночный столб. Понятно, что если у пациента сколиоз до 10 градусов от оси, то такие техники быстро помогут выровнять спину. При более запущенных стадиях мануальную терапию назначают с осторожностью, когда есть действительно веское показание.
- Физиотерапевтические манипуляции. С помощью магнитотерапии, электрофореза или фонофореза удается достичь значительных улучшений в самочувствии пациента. Методы физиотерапии заключаются во введении через кожу лекарственных средств посредством использования проводника. В качестве проводников выступает электрический ток, ультразвук или низкочастотное магнитное поле. На кожу наносят лекарственные средства, витамины, а через аппаратное действие происходит улучшенное усвоение медикаментов. Плюсы процедуры – ускорение кровотока и прямое попадание лекарств в пораженное место.
Показания к проведению операции – искривление позвоночника на 3 и 4 стадии. Обычно у пациента на этом этапе наблюдаются существенные ухудшения здоровья. Сильно страдает дыхательная и сердечно-сосудистая системы. Также нарушается работа пищеварительной системы. Сильное искривление позвоночника несет за собой ущерб работоспособности, делая из человека инвалида. Чтобы пациент смог восстановиться и в будущем начать жить нормальной жизнью, предлагают радикальный метод решения проблемы – операцию по выравниванию спины.
Для этого вводят фиксаторы, которые могут сделать хребет в некоторых местах неподвижным. Там, где спина должна двигаться, вставляют подвижные фиксаторы. Если соблюдать после проведенной операции реабилитационные меры, назначенные врачом, то состояние больного постепенно улучшится.
Профилактика сколиоза
Чтобы предупредить появление патологии, нужно с раннего детства объяснять ребенку, что ровное сидение за столом – залог здоровья позвоночника. Полезно заниматься активной физической деятельностью, включая бег трусцой и гимнастику. Сумку нужно носить за спиной, а не на одном плече, чтобы не создавать перекос с одной стороны. Приветствуется ношение ортопедической обуви на низком каблуке, что актуально для женщин. Высокий каблук создает повышенную нагрузку на пальцы стопы и поясничный отдел. Если придерживаться этих правил, сколиоза можно избежать.
Мнение редакции
При умеренном и сильном искривлении грудного или поясничного отдела нужно заняться лечением сколиоза. Терапия заключается в поддерживании здорового образа жизни, включая отказ от спиртного и курения. Нужно бороться с гиподинамией, выполняя комплексы лечебной физкультуры. Полезны массажи, мануальная терапия, физиотерапия и ношение поддерживающих бандажей. Более детальную информацию о лечении сколиоза можно узнать на нашем сайте. Рекомендуем посмотреть тематические фото и видео.
Виды искривлений позвоночника

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
В норме у человека, начиная с рождения и в течение следующих пары лет жизни, формируются четыре физиологических, то есть естественных искривления в позвоночном столбе. Находятся у человека они в области крестца, шейном отделе, в пояснице и в грудном отделе позвоночника.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Перечисленные выше физиологические изгибы отклоняются лишь назад или вперед, отклонение в сторону от оси обозначается в медицине термином сколиоз. Кифоз и искревление числятся постоянно обычными лишь в том варианте, ежели их кривизна не превосходит определенные характеристики.
На фото изображены виды искривлений позвоночника
Как лишь эти характеристики кривизны начинают отходить от нормы, возникает патологический кифоз или искревление, требующие особого курса исцеления.
Сколиозом принято обозначать аномальное отклонение позвонков вбок, традиционно патологии у людей подвергается грудной отдел. В первый раз почаще всего подлобное искривление выявляется у школьников до 15 лет.
Выраженную степень патологии просто можно увидеть у стороннего человека без помощи других, направить внимание можно на приподнятую лопатку, отклонение тела вбок. Сколиоз отражается и на походке и, естественно же, на осанке.
По форме искривления сколиоз разделяется на:
- C-образный, то есть с патологическим искривлением в одну из сторон. Это форма более всераспространена.
- S-образный характеризуется наличием 2-ух дуг аномальной кривизны. 1-ая из них является основной, 2-ая дуга компенсаторная, она формируется с целью выравнивания позвоночного столба и размещается выше первой.
- Z-образный это сходу три дуги кривизны. 1-ые две выражены более мощно и приметны нередко невооруженным глазом, крайняя кривизна может определяться лишь на снимке. Z-образный сколиоз более тяжкий по своим проявлениям и отягощениям и тяжело поддается исцелению.
Патологическим искревлением принято называть лишнее отклонение оси позвоночника кпереди. Почаще всего лишняя неровность появляется в шейном и поясничном отделе, пореже там, где есть физиологический грудной кифоз.
Искревление поясницы приводит к ограничению подвижности нижних конечностей. При искревленье в шее у человека возникают мощные боли в голове, отмечается нарушение подвижности плечевого пояса и рук.
Выпирание позвонков приводит к тому, что нарушается работа неких органов и чем больше степень искривления, тем посильнее появляются многофункциональные нарушения легких, сердечки, почек.
Патологическое искривление оси позвоночника кзади называется кифозом.
На фото изображено искривление шейно-грудного отдела позвоночника на фоне кифоза
Есть две формы этой патологии, при дугообразной отмечается равномерная дуга кривизны. Угловатый кифоз возникает вследствие выпирания пары рядом находящихся позвонков с образованием угла. Легкие формы кифоза у людей это сутулость.
Предпосылки и локализация
Боль под лопаткой традиционно возникает при движении – ей предшествует неудобный поворот, долгое стояние с согнутой спиной. Она говорит о местном повреждении, которое возникает по различным причинам.
Патологий с односторонним поражением, при которых болит лишь справа или слева под лопаткой, немного – традиционно выраженность симптома персональна. Это разъясняется симметричным размещением нервных корешков, отходящих от спинного мозга.
Ежели под правой и левой лопаткой болит – это может быть следствием повреждения костей и мышечного основы. Симптомы не имеют серьезной локализации, степень выраженности зависит от травматического фактора. Клиника традиционно острая, начинается резко и получает приобретенное течение.
Предпосылки травматических болей под левой или правой лопаткой последующие:
- Ушибы – в таковых вариантах болезненность поверхностная, почаще всего повреждаются мышцы. Традиционно болят мускулы спины под лопатками и меньше, развивается отек и местное воспаление. Спустя 2-3 недельки симптомы уходят.
- Трещины и переломы – наиболее суровые повреждения, боль сосредоточена в самой лопатке. При мельчайших движениях она усиливается, пациент не может пошевелить рукою или наклониться.
- Подвывихи и смещения позвонков – это приводит к возникновению суставной боли на уровне лопаток и меньше, время от времени костные структуры сдавливают нервные корни.
Для травм соответствующа мощная боль под правой или левой лопаткой, которая возникает спонтанно. Во время движений может находиться хруст, нередко возникает отечность.
Ежели болезнь поражает грудной отдел позвоночного столба – у пациента болит спина около лопаток и меньше. Это разъясняется защемлением нервишек или спинного мозга вследствие деформации суставного диска. Патология развивается равномерно, а по мере уменьшения расстояния меж позвонками отягощается клиника патологии.
Локализация боли зависит от области поражения:
- Ежели остеохондроз разрушает суставные диски грудного отдела со 2 по 6 – чувствуется боль в области лопатки. Традиционно она дает в шею и руку. При сдавливании сосудов возникают головокружения, может повыситься внутричерепное давление.
- При поражении соединений 6-12 частей боль дает под левую или правую лопатку, распространяется меньше, в подобающую половину тела и поясницу.
Спинномозговые корни грудного отдела дают начало сплетениям, которые иннервируют руки и туловище. Потому при их сдавливании боль распространяется по их ходу.
При остеохондрозе дискомфорт носит односторонний нрав – болит в лопатке с правой или левой стороны и меньше, в зависимости от перекоса позвоночника.
Это искривление позвоночного столба в поперечном направлении вследствие перенапряжения мускул, поддерживающих осанку. Это приводит к защемлению корешков и спинного мозга, возникновению боли под лопаткой справа или слева. Патология традиционно сопровождается:
- Нарушением дыхания – односторонний перекос позвоночника деформирует грудную клеточку, что сказывается на работе легких, одно из которых сдавливается, а 2-ое берет на себя потерянную функцию.
- Нарушением работы сердечки – меняется частота сокращений и пульс, возникает одышка и бледнота кожных покровов.
- Возникновением созидаемой деформации грудной клеточки – это основная причина болей под правой или левой лопаткой. Позвонки вместе с ребрами сдвигаются в боковом направлении, в итоге чего на стороне искривления костные структуры сдвигаются вниз и повреждают спинной мозг с его ветвями.
Ежели при сколиозе сдавливается спинной мозг, традиционно болит спина меж лопатками и меньше, очаг строго ограничен. Ежели присоединяются мышечные спазмы – симптом распространяется на примыкающие структуры.
Характеризуется изгибом позвоночника в заднем направлении, смещением плечевого пояса вперед, равномерно возникает сутулость. Возникает боль над лопаткой – традиционно двусторонняя, дает в руку и шею. В ее формировании участвуют последующие механизмы:
- Нейрогенный – из-за искривления уменьшаются расстояния меж телами позвонков в передних отделах, это стимулирует защемление веток спинного мозга. Возникает ноющая боль в правой и левой лопатке, которая может отдавать в ключицу, шею и плечо.
- Мышечный – прогиб позвоночного столба приводит к перенапряжению мускул воротниковой зоны, которые могут больно спазмировать в области лопаток и меньше.
В итоге кифоза сдавливается позвоночная артерия, нарушается мозговое кровообращение. Равномерно усугубляется работа внутренних органов.
Фото с веб-сайта yandex.ru
Ежели болит правая или левая лопатка, одной из обстоятельств может быть спондилоартроз – поражение дугоотростчатых суставов и межпозвоночных дисков. Он сопровождается утратой подвижности, возникает скованность, более выраженная в утренние часы.
Клиническая картина изменяется по мере прогрессирования патологии:
- Разрушение хряща – при недочете кровообращения нарушается целостность соединительной ткани, суставной диск становится хрупким, посильнее повреждается и медлительнее восстанавливается. На этом шаге мощные физические перегрузки приводят к микротравмам, возникает боль, которая дает в область лопаток и меньше.
- Деформация суставного диска – возникают уплотнения, затрудняющие подвижность. Это стимулирует новейшие разрушения, что замедляет процессы регенерации, пациент ощущает боль в спине и лопатках.
- Возникновение костных наростов– типично для запущенной стадии болезни. Новообразования травмируют суставы, мускулы, сосуды и нервишки.
При спондилоартрозе спина может болеть меж лопатками или меньше – приступу традиционно предшествует физическая перегрузка. В покое симптомы утихают, так как костные наросты не травмируют окружающие ткани.
При этих состояниях волнует острая боль под левой и правой лопаткой, которая возникает из-за сдавливания спинного мозга или его корешков. В итоге защемления нарушается чувствительность по ходу нервных волокон.
Локализация симптомов последующая:
- Боли в области лопаток и выше– протрузия или грыжа в шейно-грудном отделе или при поражении 1-3 грудных частей. Симптом усиливается при попытке наклонить голову, повернуть ее вбок.
- Боль в межлопаточной области – в этом варианте могут быть поражены средние отделы, с 3 по 6. Дискомфорт усиливается при отведении обеих рук в сторону, глубочайшем вдохе или повороте.
- Мощные боли под правой и левой лопаткой – поражены суставные диски с 6 по 12, в патологию может вовлекаться поясница. В этом варианте есть риск развития грыжи, так как этот отдел позвоночника нагружается больше прошлых.
В отличие от спондилоартроза, боль при грыже и протрузии длинно не проходит в покое. Это соединено с неизменным сдавливанием нерва, которое утежеляется спазмом мускулов.
Это защемление поясничных корешков, которые собираются в мощнейший седалищный нерв. Ежели поражаются верхние его отделы – пациент чувствует боль под лопаткой и меньше, она двусторонняя, усиливается при сгибании и резких движениях.
По мере прогрессирования болезни могут появляться доп симптомы:
- Появляются прострелы, отдающие в нижнюю конечность – резкая колющая боль чувствуется как удар током по ходу нерва.
- Жгучие боли в спине, в области поясницы или меньше лопаток молвят о продолжительном защемлении спинномозговых корешков в области поясницы.
- Судороги и утрата чувствительности традиционно появляются в области поясницы, ягодиц, время от времени возникает онемение по ходу нервных волокон на бедре, голени и стопе.
Под таковым состоянием понимается воспаление плечевого сустава и окружающих тканей, возникает скованность, которая проходит лишь опосля разогрева.
Боль сосредоточена в области правой или левой лопатки и меньше, в зависимости от развития моторики полушария (правша или левша). Поначалу она возникает опосля физической перегрузки, а потом и в покое. Попутно появляются доп симптомы:
- головные боли;
- онемение руки;
- нарушение подвижности позвоночного столба.
При плечелопаточном периартрозе клинические проявления усиливаются при поднятии руки ввысь – болит в области правого или левого плеча, лопатки. Равномерно амплитуда движений миниатюризируется, скованность прогрессирует.
Последующая причина боли под правой или левой лопаткой – воспаление нервишек этой области. Болезнь вызывают переохлаждения, сквозняки. Почаще всего поражается:
- Надлопаточный и надостный нервишки – возникает боль в правой или левой лопатке со спины, сосредоточенная в большей степени в области ключицы. Время от времени дискомфорт распространяется на плечо, что говорит о поражении кожных веток этой области.
- Подлопаточный и подостный нервишки – в этом варианте болит справа или слева под лопаткой, в зависимости от стороны поражения. Ежели вовлекаются одноименные мускулы, клинические проявления усиливаются при движении рук вниз, отведении за спину.
- Межреберные нервишки– традиционно 1-4 пары. Эти ветки идут по нижнему краю ребра, боль возникает не лишь в области лопаток и меньше, но и по бокам грудной клеточки, время от времени и в передних отделах.
Для невралгии симметричность не соответствующа – ежели сквознякам подвергалась левая половина тела, то боль отмечается в шее, груди и лопатке конкретно с этой стороны.
К сердечку идут ветки от парасимпатического ствола, который связан со спинным мозгом и его корешками. Конкретно потому кардиологические болезни могут спровоцировать боль в области лопатки и меньше. Традиционно укрыто переносится легкая форма инфаркта миокарда. Он может сопровождаться последующими симптомами:
- Тупая давящая или горячая боль, чувствуемая за грудиной или под левой лопаткой – может продолжаться часами, усиливаться при ходьбе, но немного проходить в покое.
- Одышка – сопровождает болезненность, может проявляться в течение пары дней.
- Тахикардия – учащение сердечных сокращений, время от времени появляются нарушения ритма.
- Остальные симптомы – увеличение давления, головокружения, тошнота и рвота.
Фото с веб-сайта lady.1mgn.ru
Аналогично предыдущему механизму, боль распространяется по нервным волокнам. Клинические признаки могут быть двусторонние, но в большая части вариантов наблюдается определенная закономерность, при которой симптомы возникают согласно размещению внутренних органов.
Боль под левой лопаткой сзаду со спины возникает при последующих болезнях:
- панкреатит;
- гастрит;
- язвенная заболевание желудка.
Традиционно при этих болезнях нездоровые жалуются на диспепсические расстройства, тошноту и рвоту. Ежели возникает внутреннее кровотечение, отмечается бледнота кожи, черный цвет каловых масс, понижение давления и слабость.
Боль под правой лопаткой сзаду со спины сопровождает:
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- желчекаменную заболевание;
- гепатит;
- цирроз печени;
- язвенное поражение двенадцатиперстной кишки.
Кроме перечисленных причин, боли меньше лопаток могут спровоцировать:
- Неловкий матрас – ежели он провален и вы спите на правом боку, утром сможете ощутить боль под левой лопаткой сзаду со спины, так как искривлённый позвоночник защемляет спинномозговые корни.
- Плеврит – боль в области лопатки возникает при дыхании из-за трения листков друг о друга, добивается пика на глубочайшем вдохе.
- Полиомиелит – патология сопровождается неврологической симптоматикой, нередко возникают боли в спине.
- Интоксикация– томные отравления или простуда могут проявляться ломотой в мускулах, ознобом, температурой.
- ВСД – вегетососудистая дистония сопровождается конфигурацией давления, перебоями в работе сердечки и одышкой, время от времени и дискомфортом в области спины.
- Заболевания почек– для таковых патологий соответствующа ноющая или колющая боль под правой лопаткой, изменение диуреза и цвета мочи, общественная симптоматика.
- Поддиафрагмальный абсцесс– ежели отмечается нагноение в верхнем этаже брюшной полости, при вдохе будет ощущаться болезненность меньше лопаток, лихорадка и симптомы интоксикации.
- Расстройства психики– в неких вариантах боль в области лопаток и меньше может быть следствием таковых нарушений. Четкий механизм появления не исследован.
Что таковое сколиоз
Сколиозом именуется выраженная деформация позвоночного столба относительно фронтальной плоскости (вбок), а со временем и сагиттальной (в переднезаднем направлении). Нередко болезнь сопровождается скручиванием тела позвонков — торсией.
Согласно, глобальной организации здравоохранения искривление позвоночника относится к патологиям костно-мышечной системы и соединительной ткани, имеет классификацию сколиоз МКБ-10 М 41.
Болезни почаще подвергаются дети в период активного роста – 4–6 лет и дети от 10 до 15 лет. При наличии сколиоза первой степени и доказательстве диагноза на рентгенологическом исследовании, риск прогрессирования заболевания существенно увеличивается. Но, патология первой степени также может остаться без конфигураций.
Читайте также:


