Ишемическая болезнь сосудов шеи и головы
Что такое ишемия сосудов головного мозга – это патологическое состояние, обусловленное снижением кровоснабжения нервной ткани. Ишемия приводит к кислородному голоданию клеток и метаболическим нарушениям, что ведет к повреждению и омертвению нейронов.
Понятие ишемии не тождественно гипоксии. Последнее – это кислородное голодание из-за нарушения транспорта или восприятия газов. Ишемия же – более широкое понятие, включающее тканевую гипоксию и уменьшение доставки питательных веществ.
Ишемическая блокада – обратимый динамический процесс. При восстановлении проходимости сосудов кровь вновь поступает к голодающие ткани и нервные клетки продолжают функционировать.
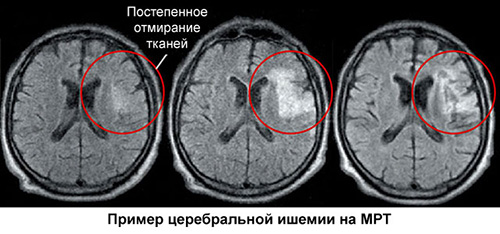
Длительная ишемия приводит к острым нарушениям, например, к ишемическому инсульту или инфаркту и размягчению мозговой ткани. Также хроническая ишемия приводит к цереброваскулярной недостаточности.
Виды заболевания
Ишемия сосудов бывает нескольких видов:
Причины
По природе происхождения ишемическая болезнь сосудов бывает:
- Компрессионной. Это означает, что артерия в каком-то месте сдавливается объемным процессом, например, опухолью или гигромой.
- Обтурационной. Частично или полностью перекрывается просвет сосуда, что вызывает обтурацию. Тромбы, эмболы, атеросклероз и воспаление стенок артерий – наиболее распространенные причины обтурационной ишемии.
- Ангоиспастической. Этот вид ишемии носит функциональный характер: вследствие внутреннего (боль) или внешнего (опасный для жизни объект) раздражителя артерия сужается. Из-за этого в сосуде уменьшается ежеминутный объем крови, что приводит к ишемии.
Существуют факторы, увеличивающие вероятность развития ишемии:
- избыточная масса тела;
- курение;
- сидячий образ жизни;
- возраст после 60 лет;
- частые стрессы;
- имеющиеся заболевания почек, сердца, обмена веществ, крови;
- наследственные дефекты артерий.

Симптомы
Симптомы ишемии сосудов головного мозга определяются ее формой.
Клиническая картина острой транзиторной ишемической атаки.
Если сосуд заблокировался в области спинного мозга, у человека возникают такие симптомы:
- головокружение, головные боли, тошнота и неукротимая рвота;
- вегетативные расстройства: сильное потоотделение, повышение артериального давления, похолодание пальцев рук и ног;
- нарушение зрения, двоение в глазах;
- элементарные зрительные галлюцинации, например, кратковременные вспышки перед глазами;
- потеря сознания;
- дроп-атака – человек падает, не потеряв сознание;
- дезориентация во времени и в пространстве, кратковременная потеря памяти.
Если кровообращение нарушилось в области сонной артерии:

Признаки ишемии хронического типа:
- психические расстройства: ухудшение памяти, нарушение концентрации внимания, замедление темпа мышления; эмоциональная лабильность, изменчивость настроения;
- деменция – устойчивое и почти необратимое снижение познавательной деятельности;
Хроническая ишемия протекает в три стадии:
- Общее ухудшение самочувствия и снижение познавательных процессов сочетаются с мелкоочаговой неврологической симптоматикой, из-за образования глиоза в местах хронической ишемии. Нарушается пластичность головного мозга. Все интеллектуальные процессы стремительно идут на спад. Несмотря на клиническую картину первой стадии, больные продолжают жить в том же темпе.
- Вторая стадия характеризуется формированием ведущего очагового неврологического синдрома. Например, если кровоснабжение нарушается в лобной коре, на первое место выступают двигательные нарушения, судорожные припадки и нарушение поведения пациента. Ухудшается общая адаптация человека к социуму. Забываются профессиональные навыки.
- В клинической картине выделяются ведущие синдромы. Утрачивается способность к самообслуживанию. Нередко наблюдается самопроизвольное недержание мочи. Утрачивается критика к своему состоянию. Расстраивается эмоциональная сфера: больные становятся вспыльчивыми, взрывными. Развивается слабоумие. Обычно пациенты на этой стадии нетрудоспособны и часто не могут ответить за свои действия.

Диагностика и лечение
Для диагностики ишемии на первом месте важны клинические обследования и инструментальные методы исследования. Больному предлагают сдать общий и биохимический анализ крови, где обращают внимание на уровень глюкозы и липидов.
Среди инструментальных методов наибольше значение имеют:
- Электрокардиография.
- Электроэнцефалография.
- Изучение глазного дна.
- Нейросонография.
- Ангиография сосудов мозга.
Ишемия по клинической картине напоминает нейродегенеративные заболевания, при которых на первом месте выступает ухудшение когнитивных функций. Для этого больной должен обследоваться у медицинского психолога и психиатра.
Лечение ишемии сосудов головного мозга имеет следующие цели:
- Остановить прогрессию интеллектуальных расстройств.
- Восстановить нормальный кровоток в мозгу.
- Предупредить закупорку сосуда и ишемию.
- Восстановить неврологические функции.
Поэтому терапия направлена на нормализацию кровообращения и восстановление нормальных показателей биохимического анализа крови. Для этого среди медикаментозных препаратов назначают гипотензивные, гиполипидемические, антиагрегантные и комбинированные средства.
Хирургическое лечение применяется при острых состояниях, когда артерия была сдавлена объемным процессом.
Лечение народными средствами проигрывает перед традиционной медициной во всех аспектах. Оно малоэффективно и не имеет доказательной базы. При лечении народными средствами нет контроля за динамикой заболевания, поэтому люди, решившиеся на такую терапию, рискуют получить осложнения и последствия в виде слабоумия, ишемического инсульта, инфаркта мозга и смерти.
Диета
Диета при ишемии состоит из таких фундаментальных пунктов:
- Калорийность должна соответствовать энергетическим расходам человека. Нельзя много есть, если целый день сидеть за компьютером.
- Уменьшение жира. Следует ограничить количество жирного молока, сметаны или сыра. Также исключить жирное мясо.
- Увеличить количество любых овощей и фруктов.
- Ограничить сахар минимум в двое.
- Включить в рацион каши, особенно гречневую.
- Раз в неделю к обеду рекомендуется добавлять морепродукты: креветки, рыба, мидии.
Общие сведения
Мозг нуждается в большем потреблении кислорода, чем другие органы. Особенностью его метаболизма является интенсивный обмен. При хроническом ухудшении кровоснабжения замедляется мозговой кровоток, уменьшается содержание кислорода и глюкозы, происходит сдвиг метаболизма (анаэробный гликолиз, лактатацидоз), появляется стаз капиллярной крови и склонность к тромбообразованию, вырабатываются нейротоксины. Все эти процессы приводят к гибели клеток. При хронической ишемии диагностируются поражение белого вещества полушарий и нарушается связь лобных долей и подкорки (феномен разобщения). Эти патологические изменения при отсутствии лечения приводят к сосудистой деменции.
Именно нарастание интеллектуально-мнестического дефицита характерно для хронической ишемии мозга. Если при ранних проявлениях заболевания у больных появляется тревога и депрессия, то хроническая ишемия мозга 2 степени из-за развития деменции характеризуется дезадаптацией больного в среде (социальной и бытовой). Устранение гипоксии, улучшение микроциркуляции и метаболизма уменьшает выраженность клинических симптомов и сохраняет мозговую ткань.
Патогенез
В основе хронической ишемии мозга лежат изменения структуры сосудистой стенки, возникающие при атеросклерозе или артериальной гипертензии. Липогиалиноз сосудов (дистрофические изменения сосудов в виде отложения гиалина и липопротеидов) небольшого калибра приводит к хронической ишемии белого вещества, в котором определяются очаговые (лейкоареоз) и диффузные изменения.
Эндотелий сосудов — это важный фактор, который регулирует сосудистый тонус. Эндотелиальные клетки синтезирует антиатеросклеротические вещества (например, оксид азота). На ранних стадиях повреждения эндотелиальных клеток развиваются функция эндотелия. Прежде всего, нарушается доступность оксида азота и уменьшается степень расширения сосудов. В клетках мозга развивается окислительный стресс — накапливаются в большом количестве активные формы кислорода. Даже если синтез оксида азота нормальный, то при окислительном стрессе он быстро инактивируется.
Оксидантный стресс играет основную роль в поражении нейронов мозга, поскольку в клетках накапливаются недоокисленные продукты обмена, расширяются кальциевые каналы и происходит поступление кальция в клетки. Это приводит к снижению активности нейронов головного мозга, что ухудшает мозговой метаболизм.
Таким образом, механизмы хронической ишемии мозга включают:
- снижение кровотока;
- нарастание глутаматной токсичности;
- накопление кальция в клетках мозга;
- развитие лактатацидоза;
- активация внутриклеточных ферментов;
- прогрессирование антиоксидантного стресса;
- подавление белковых процессов в клетках и снижение энергетических процессов.
Первое время механизмы компенсации нарушенного мозгового кровообращения сдерживают появление клинических симптомов. При хорошо развитом коллатеральном кровообращении возможна хорошая компенсация. И наоборот, индивидуальные особенности строения сосудов становятся причиной декомпенсации. Со временем в условиях плохого снабжения мозга кислородом механизмы компенсации истощаются, недостаточным становится обеспечение мозга питанием и энергией и развиваются функциональные, а потом и необратимые изменения мозга в виде ишемических очагов.
Результатом сочетанных нарушений при хронической ишемии является симптомокомплекс, включающий когнитивные расстройства. При прогрессировании заболевания развиваются церебральные сосудистые кризы, присоединяются двигательные расстройства и выраженное ослабление памяти.
Классификация
Острые нарушения мозгового кровообращения:
- Инсульт (ишемический, геморрагический).
- Транзиторные ишемические атаки.
- Церебральные кризы.
Хронические нарушения кровообращения мозга:
По клиническому синдрому выделяются:
- Диффузная цереброваскулярная недостаточность.
- Поражение сосудов каротидной системы.
- Поражение вертебрально-базилярной системы кровообращения.
- Вегетососудистые пароксизмы.
- Психические расстройства.
По этиологическим причинам:
- Атеросклеротическая энцефалопатия.
- Гипертоническая.
- Венозная.
- Смешанная.
- Начальные проявления.
- Стадия субкомпенсациии.
- Стадия декомпенсации.
Церебральная ишемия 1 степени — это компенсированная стадия с начальными проявлениями. У больного появляется слабость, утомляемость, головная боль, незначительное снижение памяти и внимания, замедленность движений. При 1 степени ишемии отмечаются минимальные поражения головного мозга, выявляемые инструментальными методами.
Церебральная ишемия 2 степени — это субкомпенсированная стадия. Ишемия головного мозга 2 степени протекает с ухудшением памяти, депрессивными расстройствами, психическим истощением, неустойчивостью при ходьбе. Отмечаются признаки недостаточности кровоснабжения в отдельных сосудистых бассейнах. Самым важным является то, что для 2 степени характерно органическое поражение ЦНС (лейкоареоз).
Ишемия третьей степени — декомпенсированная стадия. Наблюдаются расстройства чувствительности, речи, параличи, ослабление мимики, мышечная слабость, утрата работоспособности, психическая деградация. Могут нарушаться функции тазовых органов.
Причины
Наиболее частыми причинами, вызывающими хроническую ишемию, являются:
Реже нарушения мозгового кровообращения развиваются при посттравматическом расслоении позвоночных артерий, патологии позвоночника, врожденных деформациях артерий, васкулитах. Чаще всего хроническая ишемия развивается у пожилых лиц, страдающих сердечно-сосудистыми заболеваниями.
Факторами риска данного заболевания являются:
- Пожилой возраст.
- Наследственная предрасположенность.
- Пол.
- Ожирение.
- Нерациональное питание.
- Недостаточная физическая нагрузка.
Симптомы ишемии головного мозга
Хроническая ишемическая болезнь головного мозга по выраженности проявлений делится на три стадии. Симптомы ишемии сосудов головного мозга разнообразны на разных стадиях. Если в начальных стадиях отмечаются астенические, тревожно-депрессивные и астено-депрессивные нарушения, то во второй в третьей стадии присоединяются выраженные интеллектуальные расстройства, которые характерны для сосудистой деменции. В начальных стадиях симптомы возникают при значительном эмоциональном и умственном напряжении, которые требуют усиления мозгового кровообращения.
В первой стадии начальных проявлений преобладают субъективные расстройства: непостоянные головные боли, тяжесть в голове, головокружения, слабость, эмоциональная лабильность, раздражительность, нарушения сна, снижение внимания, легкие расстройства памяти. В этой стадии не формируются неврологические синдромы за исключением астенического. При правильном лечении уменьшается выраженность или устраняются отдельные симптомы.
При 2-й стадии субкомпенсации чаще отмечаются нарушения памяти, неустойчивость при ходьбе, частые головокружения, реже отмечается астенический синдром. Усиливаются мнестико-интеллектуальные нарушения.
Для второй стадии характерны неврологические синдромы:
- Когнитивных расстройств, которые переходят в сосудистую деменцию.
- Псевдобульбарный. При этом страдают: артикуляция (речь), фонация (осиплость голоса), глотание и жевание.
Больные принимают пищу медленно и постоянно поперхиваются при глотании, поскольку жидкая пища попадает в нос. Часто наблюдаются приступы непроизвольного смеха или плача, возникающие вследствие насильственного сокращения мимических мышц.
- Атактический. Двигательная дисфункция, выражающаяся в изменении походки и ухудшении координации.
- Пирамидной недостаточности с легкими моно-и гемипарезами. При этом нарушается походка, отмечается скандированная речь и интенционное дрожание (дрожание конечностей).
- Неврологические расстройства мочеиспускания.
- Экстрапирамидные расстройства (гипокинезия или легкое повышение мышечного тонуса).
- Синдром паркинсонизма. В отличие от болезни Паркинсона отмечается преимущественное вовлечение ног, отсутствие тремора покоя, развитие постуральной неустойчивости (невозможность удерживать равновесие или при изменении позы) и деменции.
Признаки в 3-й стадии (декомпенсации) более выражены. Выявляются вышеперечисленные неврологические синдромы, которые имеют устойчивый характер и прогрессируют. У больных отмечаются выраженные когнитивные дисфункции:
- нарушение внимания;
- расстройства всех видов памяти (долговременной, кратковременной и ассоциативной);
- затруднения в профессиональной деятельности;
- присоединение апрактико-агностических симптомов (неспособность выполнять целенаправленные движения и нарушение зрительного, тактильного и слухового восприятия) и нарушений речи.
Для лиц пожилого возраста характерной становится эмоциональная лабильность — быстрая и беспричинная смена настроения, раздражительность и плаксивость. Отмечается замедленность мышления, трудности с переключением на другой вид деятельности. Изменяется поведение пациентов: повышенная импульсивность, снижается способность к самокритике, появляется пренебрежение правилами поведения, принятыми в обществе.
С прогрессированием процесса присоединяются нарушения праксиса (отсутствие координированного и контролированного действия) и гнозиса (нарушения узнавания, в результате которого ранее знакомый окружающий мир, становится чуждым и непонятным). Все это значительно снижает социальную адаптацию пожилых пациентов.
Анализы и диагностика
Помимо сбора анамнеза и осмотра больного необходимо инструментальное подтверждение диагноза, которое включает:
- УЗ-допплерография сосудов головы и шеи.
- Магнитно-резонансная ангиография.
- Магнитно-резонансная томография.
- Компьютерная томография, которая позволяет выявить очаговые изменения в мозге.
- Офтальмоскопия с исследованием глазного дна. Часто определяются застойные явления или отек зрительного нерва, изменения сосудов глазного дна. Периметрия определяет границы полей зрения и области выпадения полей зрения.
- ЭКГ для выявления патологии ССС.
- Биохимические исследования крови.
- При диагностике когнитивных нарушений обязательно проводится нейропсихологическое тестирование.
Метод ультразвуковой доплерографии позволяет выявить атеросклеротические бляшки сонной артерии и дифференцировать их по эхогенности. Это дает возможность оценить их морфологическиое строение. По эхоплотности различают гипо-, гиперэхогенные и промежуточные бляшки сосудов. Также при УЗ-доплерографии выявляют стеноз внутричерепных артерий, нарушение их геометрии или спазм мозговых сосудов. К методам исследования сосудов головы и шеи относится также метод цветового дуплексного сканирования (ЦДК) и триплексное сканирование.

УЗ-допплерография сосудов головы и шеи
Лечение ишемии головного мозга
В процессе лечения ишемии сосудов головного мозга добиваются нормализации мозгового кровообращения, улучшения текучести крови и метаболизма в мозговой ткани. Фармакологическая коррекция направлена на основные звенья патогенеза, поэтому 40% больных получают как минимум три лекарственных препарата. Основными препаратами являются:
- Вазоактивные средства.
- Антиагреганты.
- Средства нейрометаболического действия.
Кроме того, важно воздействовать на имеющиеся факторы риска — атеросклероз и артериальная гипертензия. В итоге лечение ишемической болезни головного мозга в обязательном порядке предусматривает:
Метаболические препараты также оказывают ноотропный эффект. Из этой группы препаратов можно назвать Церебролизин, Цитофлавин и Актовегин. Последний уменьшает нарушение энергетического питания нейронов, улучшая метаболизм АТФ при ишемии/гипоксии. Цитофлавин — нейропротектор, антигипоксант и антиоксидант. В его составе: янтарная кислота, рибоксин, никотинамид и рибофлавин. Он замедляет реакции промежуточного обмена при гипоксии мозга, вызванной разными причинами.
Оправданным и целесообразным считается сочетанное применение вазоактивных препаратов и проведение метаболической терапии. Вазоактивные и метаболического действия препараты принимаются курсами 2 раза в год. Существуют комбинированные лекарственные формы с вазоактивным и метаболическим эффектом — Инстенон, Фезам, Винпотропил.
С учетом сопутствующей патологии в комплекс лечения лиц пожилого возраста обязательно входят:
Головной мозг – один из самых активных потребителей крови в организме человека. Если нервные клетки перестают получать кровь, богатую кислородом и питательными веществами, они могут погибнуть в течение 5-7 минут. Острое нарушение мозгового кровотока при инсульте – серьезное состояние, которое угрожает жизни человека, может сделать из него инвалида.
Но недостаточный приток крови к мозгу может носить и хронический характер. Такое состояние называется хронической ишемией головного мозга, еще его называют хронической цереброваскулярной недостаточностью, дисциркуляторной энцефалопатией.
Факты о хронической ишемии сосудов головного мозга:
- Чаще всего заболевание встречается после 40-50-ти лет.
- В настоящее время его распространенность растет, так как население развитых стран стареет, растет распространенность основных причин дисциркуляторной энцефалопатии – артериальной гипертензии, атеросклероза.
- Поначалу заболевание приводит к относительно легким симптомам, но со временем нарушает работоспособность, превращает человека в инвалида, приводит к инсультам.
- Чаще всего страдает сонная артерия, которая кровоснабжает большую часть головного мозга.
Лечение ишемии сосудов головного мозга
Основное лечение ишемии головного мозга направлено на борьбу с её причинами – атеросклерозом и повышенным артериальным давлением. Врач-невролог может назначить следующие препараты:
Также лечение хронической ишемии сосудов головного мозга включает борьбу с симптомами заболевания. При повышенной утомляемости применяют адаптогены, витамины группы B. При тревожности, повышенной возбудимости, нарушениях сна врач прописывает транквилизаторы, анксиолитики, успокоительные средства. При нарушении памяти, мышления помогают ноотропные препараты (пирацетам, актовегин и др.).
Важен и образ жизни. При дисциркуляторной энцефалопатии нельзя переутомляться, нужен полноценный сон, физические нагрузки должны быть строго дозированными.
- Процесс растянут во времени. Кровоток в мозговых сосудах не нарушается внезапно. Активность нервных клеток снижается постепенно. Поначалу человека беспокоят относительно легкие симптомы, со временем они нарастают, развиваются тяжелые осложнения.
- В отличие от инсульта, при хронической ишемии в головном мозге нет одного очага, в котором погибло сразу много нервных клеток. Процесс носит диффузный характер, то есть он происходит не в одном, а во многих сосудах, страдает весь головной мозг.
В течении ишемии головного мозга выделяют три стадии, каждая из которых характеризуется определенными признаками.
Симптомы ишемии головного мозга у взрослых на первой стадии заболевания
Обычно в начале заболевания пациенты предъявляют следующие жалобы:
- Головные боли и головокружения.
- Повышенная утомляемость.
- Чувство неустойчивости во время ходьбы.
- Слабость, тяжесть в голове.
- Нарушения сна.
- Частые беспричинные смены настроения.
- Ухудшение памяти, внимания.
Во время осмотра и обследования врач может выявить легкие нарушения.
Симптомы хронической ишемии головного мозга на второй стадии
Если на первой стадии болезни не начато правильное лечение, со временем ситуация ухудшается:
- Еще сильнее ухудшается память.
- Снижается трудоспособность.
- Все симптомы, которые были на первой стадии, нарастают.
- Присоединяются такие признаки, как: скованность во время ходьбы, дрожание, нарушение координации движений, депрессия.
Заболевание начинает сильно мешать не только работе, но и повседневной жизни.
Признаки ишемии головного мозга на третьей стадии
Со временем болезнь превращает человека в инвалида:
- Нарушаются интеллектуальные функции: абстрактное мышление, чтение, счет, запоминание и воспроизведение информации и др.
- Мимика становится вялой.
- Замедляется ходьба.
- Походка становится неуверенной, существенно нарушается координация движений.
- Отмечаются падения, обмороки.
Многие пациенты, страдающие ишемией головного мозга на третьей стадии, уже успевают перенести инсульт или приступ транзиторной ишемической атаки (иногда не один раз).
Как протекает заболевание?
Со временем, если не проводится правильное лечение, признаки ишемии сосудов головного мозга нарастают. Темпы прогрессирования заболевания могут быть разными – иногда медленными, а иногда стремительными. Быстрое нарастание симптомов характерно в случаях, когда заболевание началось в молодости, особенно если при этом человек страдает повышенным давлением.
Оставьте свой номер телефона
К развитию хронической ишемии головного мозга приводят две основные причины:
- Атеросклероз – состояние, при котором на стенках артерий образуются холестериновые бляшки. Они сужают просвет сосуда и приводят к нарушению кровотока.
- Артериальная гипертензия – болезнь, при которой отмечается устойчивое повышение артериального давления больше 140/90 мм. рт. ст. В большинстве случаев (более 90%) выявляется эссенциальная гипертензия, которая возникает как самостоятельное заболевание. Менее чем у 10% пациентов повышение давления вызвано патологиями других органов, например, почек.
Что происходит в головном мозге при хронической ишемии?
При ишемии в клетках головного мозга развивается оксидантный стресс, в них накапливаются свободные радикалы, которые становятся причиной их повреждения и гибели. Нарушается обмен веществ в мозговой ткани, снижается функция нейронов – этот процесс происходит не неожиданно, за пару минут, а постепенно, он растянут во времени.
Какие факторы риска повышают вероятность возникновения заболевания?
Причины ишемии головного мозга – атеросклероз и повышенное артериальное давление. Риск этих состояний повышен, если в жизни человека присутствуют следующие условия:
- Малоподвижный образ жизни.
- Наследственность: если аналогичные патологии были диагностированы у близких родственников.
- Нездоровое питание: избыток в рационе животных жиров, сахара.
- Избыточная масса тела, ожирение.
- Курение, неумеренное употребление алкоголя.
- Возраст старше 45-55 лет.
- Мужчины болеют сердечно-сосудистыми заболеваниями чаще, чем женщины.
Даже если вы здоровы, но в вашей жизни присутствуют некоторые из этих факторов риска – не лишним будет посетить терапевта или невролога. Врач осмотрит вас, назначит обследование и порекомендует регулярные скрининговые программы, которые помогут вовремя диагностировать заболевание.
Чтобы лечение хронической ишемии головного мозга было эффективным, оно должно быть начато как можно раньше. Важно вовремя установить правильный диагноз, а это не всегда бывает просто.
Диагностика ишемии головного мозга в кабинете невролога. Что происходит во время приема врача?
В начале приема невролог задаст вам некоторые вопросы:
- Какие симптомы вас беспокоят? Когда они появились?
- Страдаете ли вы артериальной гипертензией, атеросклерозом, другими хроническими заболеваниями?
- Как менялись симптомы со временем? Они усиливались?
- Что обычно приводит к ухудшению вашего состояния?
- Мешают ли ваши симптомы вам работать, справляться с повседневными делами?
Затем будет проведен полный неврологический осмотр. Врач проверит силу и тонус ваших мышц, рефлексы, чувствительность кожи, движения мимических мышц лица, глазных яблок. Вас направят к окулисту для осмотра глазного дна.
На начальной стадии болезни невролог может вообще не выявить никаких нарушений, либо они будут очень слабыми.
Современные методы диагностики хронической ишемии головного мозга
При подозрении на ишемию головного мозга врач-невролог может назначить вам следующие методы диагностики:
При необходимости врач может назначить вам другие методы диагностики.
Дифференциальная диагностика хронической ишемии головного мозга
Симптомы, которые возникают при хронической ишемии мозга, могут быть вызваны и некоторыми другими заболеваниями:
- хронические инфекции;
- аллергические состояния;
- неврозы;
- онкологические заболевания и др.

- От чего зависят симптомы ишемии
- Клинические проявления острой ишемии мозга
- Как изменяются клинические проявления в зависимости от уровня нарушения кровообращения
- Инсульт — форма острой ишемии мозга
- Влияние закупорки мозговых артерий на клинику
- Клинические проявления хронической ишемии мозга
- Как выявляется ишемия мозга
Ишемическая болезнь мозга развивается из-за поражения артерий позвоночника (васкулиты, атеросклероз), сонных, аномалий строения внутримозгового кровообращения, нарушения гемодинамики при заболеваниях сердца, малокровии.
Признаки нарушенных функций головного мозга обнаруживают при сдавливании питающих артерий остистыми отростками шейных позвонков на фоне остеохондроза, росте опухоли.
От чего зависят симптомы ишемии
Симптомы при развитии ишемической патологии зависят и определяются рядом факторов:
- степенью сужения сосудов;
- возможностями вспомогательного кровообращения по замещению нарушенного потока крови;
- распространенностью и локализацией ишемического очага;
- скоростью развития;
- уровнем метаболизма в клетках мозговых центров при стрессах, нервном и физическом перенапряжении;
- наличием врожденной аномалии расположения сосудов.
Различают острую и хроническую недостаточность кровоснабжения мозга.
Клинические проявления острой ишемии мозга
В неврологии принято симптомы острой ишемии объединять в кризы и инсульт. Более современное название сосудистых кризов — транзиторные ишемические атаки. Они вызваны кратковременным нарушением циркуляции крови (пароксизмами). Поэтому все проявления самостоятельно восстанавливаются в течении 6-ти –10-ти дней.
Типичными симптомами являются:
- головные боли в затылочной, височной или теменной областях;
- временное головокружение с ощущением вращения предметов, пошатывание при ходьбе, невозможность сохранения равновесия;
- обмороки с изменением сознания;
- нарушения со стороны зрения (выпадение отдельных полей обзора, потемнение в глазах, ощущение вспышек);
- потеря ориентации в месте нахождения;
- преходящие приступы онемения и слабости в руках и ногах;
- расстройства речи;
- чувство пульсации в голове, шум в ушах;
- покраснение лица;
- бессонница;
- боли в области сердца, аритмии;
- резкое похолодание и побледнение кистей рук и стоп.
Симптомы варьируют индивидуально. Возможно одновременное проявление нескольких типов нарушений.
Как изменяются клинические проявления в зависимости от уровня нарушения кровообращения
Неврологическая симптоматика позволяет предположить уровень сужения сосудистого русла.
Аортальные кризы характеризуются:
- кратковременным потемнением в глазах;
- головокружением и шумом в голове;
- нарушенной ориентацией в пространстве;
- преходящей слабостью в руке или ноге;
- редко расстройством речи.
При недостаточности кровоснабжения в области подключичной и позвоночной артерий, брахиоцефальном стволе:
- головокружения, обмороки;
- побледнение лица;
- резкая слабость;
- похолодание и онемение левой или правой руки.
Ишемические проявления в бассейне сонной артерии вызывают:
- головную боль;
- расстройство сознания и ориентировки;
- слабость в конечностях;
- легкие нарушения речи.
Сужение позвоночных артерий, питающих мозг, проявляется спонтанно или при повороте головы:
Реже наблюдаются: слезотечение, повышенное слюноотделение, сужение зрачков, гипертония.
Эпилептиформные кризы проявляются:
- слуховой или зрительной аурой в начале;
- нарушением сознания;
- кратковременными судорогами с легким онемением рук или ног.
Инсульт — форма острой ишемии мозга
Ишемический инсульт развивается при сочетании таких условий:
- изменения стенок артерий мозга (разрастание внутренней оболочки, атеросклеротические бляшки, повреждение эпителия);
- замедление тока крови;
- повышение свертываемости.
- ощущение онемения в руке или ноге продолжается несколько дней или часов, приводит к постепенному параличу;
- чаще развивается монопарез (онемение одной конечности), реже — половина тела (гемипарез);
- если инфаркт формируется в левом полушарии, появляется нарушение речевой функции;
- потеря сознания возникает при закупорке крупной артерии.
Очаговая симптоматика связана с локализацией участка сужения артерий, зоной ткани мозга, пострадавшей от ишемии.
Тромбоз на уровне сонной артерии вызывает:
- внезапную потерю сознания, коматозное состояние;
- парез и паралич конечностей на противоположной очагу стороне;
- онемение лица;
- нарушенную речь;
- снижение зрения на стороне тромбоза.
Если стеноз развивается на уровне позвоночной артерии в шейном отделе, то болезнь прогрессирует медленно. Характерна зависимость от перемены положения головы. Преобладают признаки поражения мозжечка:
- нарушение движений, потеря равновесия;
- измененная жестикуляция;
- скандированная речь.
Влияние закупорки мозговых артерий на клинику
По неврологическим проявлениям врач диагностирует ишемию от закупорки передней, средней или задней мозговых артерий.
При нарушении прохождения крови в передней мозговой артерии появляются:
- гемипарез противоположной стороны тела;
- паралич одной ноги;
- повышение тонуса мышц-сгибателей;
- скованность и замедленность движений;
- психические изменения (апатия, вялость, реже болтливость, раздражительность, тревожность);
- расстройство памяти;
- недержание мочи.
Для закупорки задней мозговой артерии характерно:
- нарушение зрительного восприятия;
- потеря речи;
- отсутствие болевой чувствительности в половине тела.
При тромбозе средней мозговой артерии выявляют:
- паралич и потерю чувствительности половины тела;
- парез взора;
- нарушение речи;
- потерю возможности писать здоровой рукой;
- невозможность в совершении отдельных целенаправленных движений.
Клинические проявления хронической ишемии мозга
Хроническая ишемия мозга вызывается длительным патологическим процессом, приводящим к постепенному перекрытию доступа крови в сосуды головы. Чаще всего причиной служит атеросклероз. Симптомы возникают приступообразно или носят постоянный характер, не проходят самостоятельно, требуют лечения, поскольку приводят к тяжелым осложнениям в виде инфаркта мозга, расстройств психики и умственной деятельности.
- частые головные боли;
- шум в голове или ушах;
- длительная бессонница;
- головокружение, потемнение в глазах;
- нарушение памяти.
Как выявляется ишемия мозга
Для объективной диагностики применяют:
- энцефалографию, реоэнцефалографию (РЭГ) — запись волн с сосудов показывает недостаточную активность ткани, нарушенную симметричность в полушариях головного мозга;
- УЗИ и допплерографию сосудов шеи и внутренних (интракраниальных) артерий мозга — регистрируется степень сужения, скорость и направление кровотока;
- ангиографию — введение контрастного вещества в сонную артерию с последующим рентгеновским снимком головы;
- офтальмоскопию — на глазном дне можно выявить типичные проявления для вен и артерий мозга.
Проявления ишемии мозга указывают на роль питающих сосудов, степень их повреждения. Наличие даже временных симптомов требует внимания, своевременного обследования и лечения патологии артерий.
Читайте также:






