Инвалидность после спинального инсульта
Войти через uID
ГЕМОРРАГИЧЕСКИЙ СПИНАЛЬНЫЙ ИНСУЛЬТ
Определение
Геморрагический инсульт — остро развившееся нарушение функций спинного мозга вследствие гематомиелии (кровоизлияния в вещество мозга). Возможны субарахноидальная спинальная геморрагия, эпидуральная гематома. Спинальные геморрагии встречаются редко — составляют лишь около 4 % среди сосудистых заболеваний спинного мозга.
Этиология
1. Травма позвоночника и спинного мозга (в 30% случаев).
2. Сосудистые мальформации: экстрадуральные, интрадуральные и интрамедуллярные артерио-венозные аневризмы на уровне шейных или (чаще) грудных сегментов спинного мозга. Могут явиться причиной как гематомиелии, так и субарахноидального кровоизлияния.
3. Редко геморрагический диатез, васкулиты, в частности геморрагический.
Клиника и критерии диагностики
1. Анамнез:
— факторы риска (физическое перенапряжение, натуживание, перегревание, кашель, чихание, травма и др.);
— остро развившийся интенсивный болевой синдром. Боли в зависимости от локализации геморрагии — опоясывающие, отдающие в ноги, распространяющиеся по ходу позвоночника.
2. Неврологическое исследование. Очаговые симптомы при гематомиелии обусловлены поражением серого вещества спинного мозга на протяжении одного или ряда смежных сегментов (чаще нижнешейных и верхнегрудных). Периферические или смешанные парезы верхних, реже спастические нижних конечностей, сегментарная анестезия, иногда нарушение функции тазовых органов, пирамидная симптоматика. При субарахноидальном кровоизлиянии помимо корешкового болевого синдрома и оболочечных симптомов возможны головная боль, тошнота, рвота, очаговая симптоматика, обусловленная сопутствующей ишемией спинного мозга, а при эпидуральной гематоме — его сдавлением.
Выделяют 3 стадии развития субарахноидального кровоизлияния:
1) спинальная боль;
2) общемозговые и менингеальные симптомы;
3) очаговые спинальные симптомы.
3. Соматическое обследование (при подозрении на васкулит).
4. Данные дополнительных исследований:
— рентгенография позвоночника (последствия травмы);
— люмбальная пункция (наиболее надежный метод диагностики). Примесь крови обычно бОльшая при субарахноидальном кровоизлиянии, чем гематомиелии. На 3—4-е сутки после эпизода максимально выраженная ксантохромия;
— МРТ. При гематомиелии скопление крови идентифицируется на Тг и Тг-взвешенных томограммах как область сигнала высокой интенсивности. Хорошо визуализируются и артерио-венозные мальформации интрамедуллярной, субарахноидальной и дуральной локализации. В случае травмы — изменение костных структур, мягкий пролапс диска, геморрагический очаг, сопутствующий отек спинного мозга;
— исследование реалогических и коагуляционных показателей крови.
Периоды в течении спинального инсульта
1. Острый. Продолжительность от нескольких суток до 2—3 месяцев, в зависимости от этиологии инфаркта (бОльшая в случае атеросклеротического генеза).
2. Восстановительный. От появления признаков регресса симптоматики до 2—3 лет (у больных с атеросклеротическим инсультом) и от нескольких месяцев (у 90 % больных) до 1 года, а иногда и более, при радикуломиелоишемии.
Темп и полнота восстановления зависят также от типа инсульта (возможен значительный регресс у больных с ограниченной гематомиелией), возраста больных (отсюда более быстрое и полное восстановление при радикуломиелоишемии и часто медленное и неполное у пожилых больных с распространенным атеросклерозом).
3. Последствий (резидуальный) — через 3 года после инсульта, если не наступило полное выздоровление.
Диффернциальный диагноз
1. С ишемическим спинальным инсультом.
2. С субарахноидальным кровоизлиянием церебральной локализации (нередкая диагностическая ошибка).
3. С острым поперечным миелитом, эпидуральным абсцессом.
Течение и прогноз
Тяжелая гематомиелия может привести к летальному исходу. В случае ограниченного кровоизлияния возможен значительный регресс симптоматики. Однако в резидуальном периоде встречается прогредиентное течение в связи с развитием прогрессирующей миелопатии с атрофией и кистозной дегенерацией спинного мозга (наиболее типична при травматической этиологии). При субарахноидальном кровоизлиянии прогноз обычно благоприятный.
Принципы лечения больных с острыми нарушениями спинномозгового кровообращения
1. Экстренная госпитализация в неврологический стационар (с учетом противопоказаний).
2. Своевременный перевод в нейрохирургическое или специализированное сосудистое хирургическое отделение при необходимости оперативного лечения (острая радикуломиелоишемия, расслаивающая аневризма аорты или ее сегментарных ветвей и др.).
3. Соблюдение этапности лечения:
1) В остром периоде специализированная помощь в неврологическом стационаре, а при необходимости в палате интенсивной терапии с учетом типа инсульта:
— при ишемическом инфаркте: влияние на микроциркуляцию, метаболизм мозга (трентал, никотиновая кислота, церебролизин и др.); вазоактивные препараты с целью улучшения оксигенации спинного мозга (винпоцетин, сермион и др.), а также гипербарическая оксигенация; нормализация реологических свойств крови путем гемодилюции — капельное внутривенное введение низкомолекулярных декстранов;
— при гематомиелии и спинальной субарахноидальной геморрагии терапия в целом аналогична применяемой у больных с церебральным геморрагическом инсультом.
2) В периоде восстановления нарушенных функций (в неврологическом, затем реабилитационном отделении). При ишемическом инсульте — сосудорасширяющие препараты, при необходимости — антиагреганты, у больных с венозной радикулоише- мией — веносупрессоры (троксевазин, венорутон, детралекс и др.). Независимо от типа инсульта ноотропные препараты, рассасывающие средства, биостимуляторы, миорелаксанты; физиотерапевтические методы, ЛФК, массаж (с учетом состояния мы-
шечного тонуса), тщательный уход за больным с целью профилактики пролежней, уросепсиса, пневмонии.
3) Поликлинический этап (вначале желательно в реабилитационном отделении поликлиники). Различные виды терапии с учетом характера и выраженности нарушения функций (двигательных, тазовых, глубокой чувствительности), проведенного оперативного лечения. В дальнейшем — санаторно-курортное лечение (особенно важно для больных с радикуломиелоишемией).
Медико-социальная экспертиза Критерии ВУТ
Все больные временно нетрудоспособны.
Продолжительность ВН составляет около 4 месяцев.
Основание для продолжения лечения по больничному листу: 1) продолжающийся регресс неврологических нарушений, свидетельствующий о благоприятном трудовом прогнозе; 2) неясность прогноза при прогредиентном течении заболевания после инсульта.
Большинство больных со спинномозговым инсультом атеросклеротического генеза в дальнейшем направляются на БМСЭ, тогда как после радикуломиелоишемии у 70% больных трудоспособность восстанавливается. Они приступают к работе без ограничений, либо им предоставляются облегчения по рекомендации ВК.
После продления лечения по больничному листу часть больных может вернуться к труду, остальные направляются на БМСЭ, несмотря на продолжающееся медленное восстановление функций, которое может затягиваться до 2—3 лет.
У больных, оперированных по поводу радикуломиелоишемии, продолжительность ВН зависит от метода оперативного вмешательства и ближайшего его исхода.
При заднем доступе (ламинэктомия) — около 2 месяцев, при переднем спондилодезе с дискэктомией — до 6—8 месяцев.
Основные синдромы резидуального периода инсульта и их влияние на жизнедеятельность
1. Парезы и параличи конечностей (нижний парапарез, реже тетрапарез, монопарез). Они наблюдаются почти у всех больных, а после острой радикуломиелоишемии — в 40% случаев, и являются основным фактором, ограничивающим их жизнедеятельность. В зависимости от выраженности и преимущественной локализации двигательного дефекта в той или иной мере нарушается способность к передвижению, преодолению препятствий, нередко значительно затрудняется пользование транспортом. В случае пареза верхних конечностей нарушается способность к прикладным действиям, необходимым в быту или при работе по специальности. Выраженные двигательные нарушения при тетрапарезе, нижней параплегии существенно ограничивают возможность самообслуживания или делают его невозможным.
2. Тазовые нарушения различной выраженности имеют место у 30 % больных. Умеренное нарушение мочеиспускания по типу задержки обычно существенно не влияет на жизнедеятельность больных, однако необходимо исключить сопутствующую инфекцию мочевых путей. Больным показана работа в теплом сухом помещении. При определении выраженности недержания мочи учитываются способность контролировать мочеиспускание, наличие позыва, ощущение прохождения мочи по уретре, результаты урологического и ЭМГ-исследования. Ограничение жизнедеятельности обусловлено необходимостью контроля за мочеиспусканием, иногда связано с использованием мочеприемника. Поэтому должно быть исключено физическое напряжение, резкие движения, уменьшается возможность длительной ходьбы, что в целом существенно затрудняет работу в обычных производственных условиях.
3. Нарушения чувствительности. Наиболее значима сенситивная атаксия, ограничивающая возможность передвижения (особенно при сочетании с парезом нижних конечностей), целенаправленных координированных движений. У больных с радикуломие- лоишемией на трудоспособности может сказываться корешковый болевой синдром, сохраняющееся нарушение статикодинамической функции позвоночника.
Примеры формулировки диагноза
1. Атеросклероз аорты. ГБ II стадии. Последствия ишемического спинального инсульта в нижнем артериальном бассейне (дата) в виде выраженного нижнего смешанного парапареза, легких нарушений мочеиспускания.
2. Остеохондроз поясничного отдела позвоночника. Дискогенная радикулопатия Ls. Компрессионная радикуломиелоишемия (эпиконус-конусный синдром), операция гемиламинэктомии (дата) с выраженным вялым нижним парпарезом и значительным нарушением функции ходьбы.
Противопоказанные виды и условия труда
1. Физическое напряжение, особенно в сочетании с форсированными большеамплитудными движениями туловища и конечностей, вибрацией.
2. Длительная ходьба, подъем по лестнице, продолжительное пребывание на ногах.
3. Подъем и переноска тяжестей.
4. Неблагоприятные метеорологические условия (переохлаждение, избыточная инсоляция и др.).
5. Работа, требующая постоянного пребывания на рабочем месте (при нарушении функции тазовых органов).
Трудоспособные больные:
1. После острой радикуломиелоишемии (полное восстановление нарушенных функций у 40 % больных), в том числе после оперативного лечения.
2. После острого нарушения спинномозгового кровообращения атеросклеротического и иного сосудистого генеза с хорошим восстановлением функций в постинсультном периоде, при отсутствии противопоказанных факторов в работе по специальности или возможности их устранения по рекомендации ВК.
Показания для направления на БМСЭ
1. Стойкие и выраженные нарушения функций спинного мозга.
2. Неясный клинический и трудовой прогноз в связи с медленным восстановлением функций после инсульта, либо при прогрессирующем ишемическом инфаркте.
3. Неблагоприятное течение заболевания (повторные транзиторные миелоишемии, нарастающая дисциркуляторная миелопатия) при прогрессирующем атеросклерозе (в основном у пожилых больных).
4. Невозможность вернуться к работе по основной специальности в связи с наличием противопоказанных факторов, которые не могут быть устранены по заключению ВК.
Необходимый минимум обследования при направлении больного на БМСЭ
1. Клинические анализы крови, мочи, холестерин и липиды крови.
2. Данные люмбальной пункции.
3. Рентгенография позвоночника.
4. МРТ и (или) КТ позвоночника и спинного мозга.
5. ЭМГ, ЭНМГ.
6. Данные урологического исследования.
Критерии инвалидности
III группа: двигательные нарушения (чаще умеренные, реже легкие), умеренное расстройство глубокой чувствительности, функции тазовых органов, умеренно выраженный стойкий болевой синдром (при дискогенной радикуломиелоишемии), приводящие к умеренному нарушению жизнедеятельности (по критериям ограничения способности к передвижению и трудовой деятельности первой степени).
II группа: выраженные двигательные нарушения (спастический или смешанный парапарез) или умеренный три- или тетрапарез,
выраженные сенситивная атаксия и нарушение функции тазовых органов, прогредиентное течение заболевания с неблагоприятным прогнозом, приводящие к выраженному нарушению жизнедеятельности (по критериям ограничения способности к передвижению, самообслуживанию, трудовой деятельности второй степени).
I группа: тетраплегия, выраженный тетрапарез, нижняя параплегия или резко выраженный парапарез, плегия, одной и резко выраженный парез другой конечности, выраженные двигательные нарушения в сочетании с сенситивной атаксией, значительными нарушениями функции тазовых органов, стойкими трофическими расстройствами, мышечными контрактурами; сочетание спинальной дисфункции с тяжелыми проявлениями церебрального атеросклероза, соматической патологией, приводящие к значительно выраженному нарушению жизнедеятельности (по критериям ограничения способности к передвижению и самообслуживанию третьей степени).
После наблюдения в течение 5 лет I и II группа инвалидности устанавливается бессрочно.

Инсульт — одно из сложнейших заболеваний ЦНС, которое в 75–80% случаев заканчивается инвалидизацией пациента. Граждане РФ, столкнувшиеся с этой проблемой, имеют право на присвоение соответствующей группы инвалидности и получение материальной помощи от государства.
В следующем материале вы узнаете, кто может на такую помощь претендовать, как происходит оформление инвалидности после инсульта и какие документы для этого нужно собрать. Также рассмотрим вопрос отказа от присвоения инвалидности и возможных способах его опротестования.
Инсульт является острым критическим состоянием, при котором в головном мозге резко ограничивается кровоток либо происходит кровоизлияние. Это может произойти из-за закупорки сосуда холестериновой бляшкой либо его разрыва вследствие удара, чрезмерного повышения внутричерепного давления и пр. При любом виде инсульта нарушается нормальное кровоснабжение мозга.
Дефицит кислорода и других жизненно важных веществ приводит к гибели нервных клеток, которые регулируют всю работу организма: зрение, слух, двигательную и мыслительную активность. У разных больных нарушение этих функций проявляется в разной мере. Одни пациенты сохраняют способность двигаться и обслуживать себя. Другие нуждаются в круглосуточной помощи. В самой крайней степени у перенесшего инсульт может развиться полный паралич, при котором человек впадает в вегетативное состояние. Его кормят через желудочный зонд или внутривенно, полностью обхаживают.

Кто имеет право получить инвалидность после инсульта
- частичное или полное отсутствие возможности самостоятельно передвигаться;
- нарушение пространственной ориентации;
- неспособность контролировать свое поведение;
- зависимость от помощи посторонних (родственников, медперсонала);
- неспособность выполнять элементарные действия, обслуживать себя в быту;
- проблемы с речью, слухом, зрением.
Безусловным основанием для присвоения инвалидности является вегетативное состояние пациента, 100% зависимость от помощи посторонних.
Как определяется группа инвалидности после инсульта
Третью группу инвалидности после инсульта дают лицам со стойкими — наблюдающимися на протяжении 3–4 и более месяцев — функциональными нарушениями средней тяжести. Пациент при этом может самостоятельно передвигаться. Присутствуют незначительные нарушения речи, ориентации в пространстве, психических реакций, но окончательно эти функции не утрачены.
Имеющиеся проблемы со здоровьем не мешают больному выполнять несложную работу. При этом есть ограничения по определенным видам деятельности: нельзя водить машину, работать с техникой, требующей высокой концентрации внимания, и т. п.
Вторая группа инвалидности после геморрагического, ишемического и других видов инсульта присваивается лицам, которые имеют серьезные нарушения функций организма на протяжении долгого времени.
Это может быть выраженный парез, отсутствие контроля мочевого пузыря или кишечника, определенные проблемы с самостоятельным передвижением, речевые дисфункции и пр.
Первую присваивают лицам с наиболее тяжелыми функциональными нарушениями. Обычно это пациенты, которые не могут самостоятельно передвигаться и обслуживать себя в быту, имеют серьезные психические, речевые и другие отклонения. Они требуют круглосуточного присмотра, помощи во всем. В эту же группу попадают лежачие больные и пациенты в вегетативном состоянии.
Узнать стоимость размещения инвалида после инсульта в пансионате
Отправляя данные, я подтверждаю свое согласие с политикой конфиденциальности
В ближайшее время с вами свяжутся наши специалисты.
*Имеются противопоказания необходимо проконсультироваться с врачом. Медицинская лицензия: № ЛО-50-01-011920
Могут ли снять инвалидность после инсульта
Да, инвалидность иногда снимают. При третьей — реже второй — группе состояние пациентов со временем может меняться в лучшую сторону вплоть до полного восстановления дееспособности. Ввиду этого Законом РФ предусмотрено регулярное медицинское переосвидетельствование таких лиц.
В случае если медико-социальная комиссия признает, что перенесший инсульт человек полностью восстановился и может вернуться к обычной трудовой деятельности, инвалидность снимается. Все выплаты прекращаются. При отсутствии каких-либо улучшений на протяжении 4-х лет группа инвалидности присваивается пожизненно.
Какие льготы дает оформление инвалидности после инсульта
Оформление инвалидности — это всегда вынужденная мера, без которой больному зачастую просто трудно выжить. Для помощи людям, перенесшим инсульт, государство внедрило специальную программу реабилитации. В нее входят:
- лечебно-восстановительные мероприятия: прием специальных медпрепаратов, физио- и рефлексотерапия, ЛФК, лечебный массаж;
- санаторно-курортное лечение;
- социальная помощь: обучение элементарным навыкам самообслуживания, при наличии показаний — профессиональная переподготовка;
- психологическая помощь профильных психологов для профилактики депрессии и улучшения социальной адаптации инвалида;

- обеспечение слуховыми аппаратами, инвалидными колясками, памперсами, ходунками.
Присвоение инвалидности предполагает также выплату денежной компенсации.

- III группа — 50% ФП, что равно 2 846,13 ₽;
- II группа — 100% ФП = 5 686,25 ₽;
- I группа — 200% ФП = 11 372,50 ₽.
Эта сумма может быть увеличена, если инвалид содержит иждивенцев, живет или имеет трудовой стаж на Крайнем Севере. В некоторых населенных пунктах выплачивается дополнительная муниципальная помощь. Этот момент нужно уточнять у городских властей.
Размер фиксированной выплаты периодически пересматривается и индексируется. Повышение обычно составляет порядка 300 рублей в год.
Какие ограничения на трудовую деятельность накладывает инвалидность после инсульта
Людям среднего и преклонного возраста, которые перенесли инсульт, категорически противопоказаны:
- тяжелые физические нагрузки;
- высокая физическая активность;
- стрессы;
- резкие перепады температуры;
- контакт с токсическими веществами;
- вибрационные нагрузки;
- работа в положении, при котором голова или корпус долгое время находятся под наклоном.
При выборе места работы нужно учитывать все эти рекомендации, а также индивидуальные особенности состояния больного.

Когда можно начать оформлять инвалидность
После инсульта трудоустроенный пациент получает больничный на 4 месяца. Спустя этот срок можно обращаться в Медико-судебную экспертизу (МСЭ) для получения инвалидности.
Безработный гражданин может начинать процесс сразу после выписки. Даже если он обратится в МСЭ через 2 или 3 месяца после инсульта, в освидетельствовании ему не откажут.
Как оформить инвалидность после инсульта: Куда обращаться и что делать
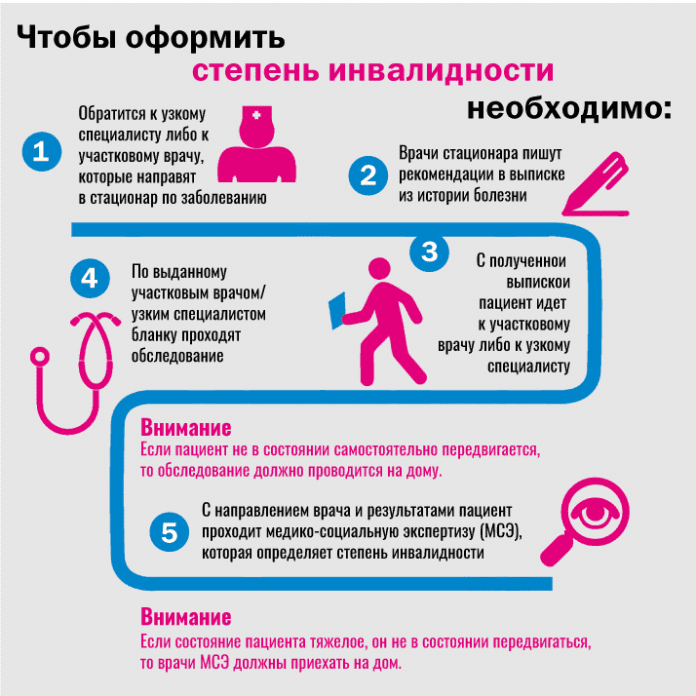
Для установления инвалидности после инсульта нужно сделать следующее:
- Обратиться в свою поликлинику. Рассказать терапевту о желании получить инвалидность после инсульта и имеющихся на данный момент симптомах.
- По специальному направлению врача пройти обследование у эндокринолога, кардиолога, отоларинголога, психиатра.
- Сдать кровь, мочу на анализы, сделать рентгенограмму черепа, УЗИ Доплера, ЭКГ, МРТ/КТ, УЗДГ сосудов. Также терапевт может назначить некоторые дополнительные исследования по индивидуальным показаниям пациента.
- Со всеми данными и направлением терапевта прийти на прохождение Медико-социальной экспертизы. При себе иметь паспорт.
- Написать заявление о желании оформить инвалидность.
- Пройти личный осмотр комиссии МСЭ. Членам комиссии нужно подробно и без стеснения рассказать обо всех имеющихся проблемах со здоровьем. Эти данные будут учтены во время принятия решения.
Перед тем, как оформить инвалидность после инсульта, настройтесь, что процесс будет долгим! Справки следует собирать тщательно. Проходить всех означенных в направлении специалистов — обязательно.
Процесс оформления инвалидности можно начать уже в стационаре — при соответствующих показаниях — или после выписки. Медэкспертиза лежачих пациентов проводится на дому.
Перенести инсульт без последствий практически невозможно — это сильный, продолжительный травматический процесс, который сказывается на всём организме пациента. Если сами по себе трудности, испытываемые больным, очевидны — это частичный или полный паралич, потеря речи и других способов коммуникации с окружающими, то официальный статус инвалида присваивается не автоматически.

Всем ли дают инвалидность после инсульта?
Несмотря на тяжелейшее состояние, в котором пациент находится в первом периоде реабилитации, у него есть шансы восстановиться. При правильном уходе и терапии пациент может вернуть свои двигательные и речевые функции настолько, что не будет считаться инвалидом. Именно такого результата и добиваются врачи, пытаясь вернуть пациента к нормальной жизни хотя бы отчасти, но нередко выходит так, что больной не имеет достаточно оснований для получения статуса инвалида, но продолжает испытывать большие трудности в решении повседневных задач.
Инвалидность после инсульта положена не всем — самому больному и его родственникам придётся заняться оформлением степени, чтобы иметь право на льготы и социальные выплаты.
Через какое время после инсульта можно оформить инвалидность?

Оформлять инвалидность родственники больного или он сам, если это возможно, могут начать сразу после выписки из больницы. Чтобы начать этот процесс, необходимо собрать все медицинские документы, в которых врачи, скорее всего, откажут вам до конца перода первичного лечения.
В среднем длительность нахождения пациента на стационаре может быть как несколько недель, так и несколько месяцев — зависит от степени поражения инсульта, возраста больного и возможностей родственников ухаживать за ним в домашних условиях.
Определение группы инвалидности после инсульта

После инсульта дают группу инвалидности, соответствующую физическому и психическому состоянию пациента — от четвёртой, самой незначительной, до первой, присуждение которой даёт серьёзные социальные льготы и другую помощь от государства.
Простого подтверждённого диагноза (например, обширного ишемического инсульта) недостаточно для того, чтобы юридически оформить инвалидность любой группы. Чтобы определить, насколько повреждены системы организма, необходима медицинско-социальная экспертиза дееспособности. Обычно медики сами инициируют её во время нахождения больного в стационаре или перед выпиской.
Что даёт признание человека инвалидом?
Прежде всего — социальные льготы. Жить с ограниченными возможностями тяжело, какими бы они ни были. В 90% случаев больной теряет не только работу, но и базовую дееспособность, становясь полностью зависимым от родственников.

- получить субсидию на коммунальные услуги;
- получать социальную пенсию по инвалидности;
- законодательное право обслуживаться вне очереди и пользоваться удобствами в общественных местах;
- получать бесплатную узкопрофильную медицинскую помощь.
Эти полезные льготы от государства помогают если не самому больному в тяжёлом состоянии, то его родным и близким, которые вынуждены перестраивать свой быт под нужды пациента.
Этапы оформления
Первым этапом числится медицинско-социальная экспертиза — только с её заключением родственники могут двигаться дальше, обращаясь в ответственные за социальное обеспечение органы. Врачи по месту госпитализации могут всего лишь направить больного на такое обследование, непосредственно этим занимается Медико-Социальная Экспертная Комиссия.
В этом процессе есть несколько этапов, которые заключаются в финальном обследовании врачей (как общего профиля, так и узконапрадленных специалистов), сдаче анализов и подготовке всех необходимых для оформления документов.

- родственники являются представителями пациента, если тот не в состоянии заключать договорённости в силу недееспособности;
- процедура оформления возможна только после решения экспертной комиссии;
- помимо медицинских бумаг больному понадобятся и другие документы, свидетельствующие о его трудовом стаже и прочих важных для определения размера пособия факторах.
С чего начать оформление?

Пока больной проходит все необходимые для комиссии осмотры и сдаёт анализы, родственники могут заняться сбором необходимых бумаг. Сопутствующие документы не менее важны, чем врачебные заключения, потому к их подборке стоит отнестись серьёзно.
Зачастую заранее понятно, какую группу дадут после инсульта в каждом конкретном случае — вторую никак не перепутать с третьей. На основании этих предположений (обязательно подтверждённых специалистами хотя бы предварительно) можно понимать, на каком счету человек после инсульта будет у социальных служб.
Список необходимых документов:
- Направление на экспертизу (МСЭ). Даётся лечащими врачами пациента непосредственно при выписке, содержит в себе всю необходимую комиссии на первое время информацию.
- Карта пациента из больницы, где тот был на стационаре. Карта из муниципальной клиники обязательна, из частной необходима вся возможная медицинская документация — справки, выписки и т.д.
- Трудовая книжка или трудовой договор. Обязательно только для того, кто работал официально на момент поражения инсультом. Также к документу прилагаются характеристика от работодателя и справка о доходах.
- Документы, свидетельствующие о производственной травме или профессиональной болезни, ести такие есть.
Также, очевидно, будут необходимы личные идентификационные документы пациента — без них
оформление чего-бы то ни было в муниципальных социальных службах невозможно.
Список специалистов
Заключение для комиссии, решающей вопросы по инвалидности, не могут выдвигать случайные врачи или специалисты, отобранные согласно чьим-то представлениям. Есть чёткий список необходимых больному после инсульта медиков, без которых оформление инвалидности не произойдёт:

- кардиолог;
- окулист;
- хирург;
- психиатр;
- мануальный терапевт;
- логопед.
Силами данных специалистов определяется, насколько пациент дееспособен и как много действий, связанных с самообслуживанием, он может выполнить.
Как проходит медико-социальная экспертиза
Получив направление, комиссия даёт разрешение на проверку всех критериев дееспособности путём сдачи анализов и прохождения врачебных осмотров. Весь процесс происходит силами родственников, комиссия принимает только результаты, после чего от родственников и самого больного больше ничего не зависит.
Медико-Социальная Экспертная Комиссия, основываясь на полученных данных, оформляет больному ту или иную степень инвалидности и юридически закрепляет этот статус. Начиная с момента, когда комиссия заверила своё решение, больной может пользоваться льготами и получать социальные выплаты.
Противопоказанные виды трудовой деятельности
Подразумевается, что после инсульта человек восстанавливается, разумеется, при наличии должного ухода и соблюдения всех врачебных предписаний. Но даже после частичного восстановления (полностью избавиться от последствий инсульта невозможно) больной должен до конца жизни соблюдать рекомендации врачей относительно трудовой деятельности — в противном случае велик риск рецидива.
Чем нельзя заниматься после инсульта: 
- работой, которая предполагает высокую психоэмоциональную нагрузку и высокий уровень ответственности, влекущий за собой стрессы;
- работой, протекающей на улице (в связи с запретом температурных перепадов в обе стороны);
- сидячей или, напротив, стоячей работой (офисы, конвейеры) со строгим распорядком дня и длительной сменой;
- взаимодействием с токсичными веществами.
При соблюдении этих рекомендаций, у пациента есть большой шанс максимально оправиться после инсульта.
Оформление статуса инвалида лежачему
Лежачий больной — это тот, кто не может осуществлять передвижение, даже имея в наличии коляску. Такое состояние подразумевает полный или практически полный паралич всего тела, как правило, не поддающийся реабилитации. За такого больного во многом всё решают официальные опекуны-представители — родственники или супруги.

Основная сложность в том, что для оформления инвалидности недостаточно присутствия ответственных лиц — сам больной тоже должен быть на месте. В случае с лежачими больными это не осуществимо, так что на выбор родственников есть два варианта:
- Вызов врача на дом. Один или несколько визитов от врачей, требуемых комиссией, и оформление пройдёт в привычном порядке. В связи с тем, что большинство перенёсших инсульт какое-то время проводят лёжа, такие услуги очень распространены. Что до юридических формальностей — оформляется доверенность, в которой указывается, что доверенное лицо (кто-то из близких) действует полностью от лица больного.
- Если по каким-то причинам осуществить первый вариант не получается, можно попробовать отвезти больного в больницу самостоятельно — с помощью специального медицинского транспорта или такси, если его можно хотя бы посадить.
Второй вариант менее предпочтителен по понятным причинам — он более дорогой и причиняет серьёзные неудобства всем. Кроме того, к нему прибегают только в случае отказа комиссии предоставить врача на дом.
Инвалидность у пенсионеров
Справка о доходах и трудовая книжка неработающему пенсионеру не требуется — вместо этого необходимо предоставить документы, подтверждающие, что данное лицо получает страховую или социальную пенсию.
Пенсия по возрасту или трудовому стажу никак не препятствует получению выплат по инвалидности — пенсионер может получать эти средства от государства одновременно.
Особенности оформления инвалидности после инсульта для безработного
Проблемы с инвалидностью для безработных заключаются в том, что в силу отстутсвия у них официального дохода социальные службы не могут сразу определить размер пособия, которое он должен получать. Тонкости зависят от того, как долго человек, оформивший инвалидность, находится без работы.
Инвалиды для получения пособия по безработице помимо социальных выплат, должны стать на учёт в свой ЦНЗ, как и все остальные граждане. Безработным его признают в следующих случаях: 
- инвалид в принципе нигде не работал;
- попал под сокращение и отказался от альтернативной вакансии;
- ликвидация предприятия;
- производственная травма, ставшая причиной инвалидности, вынудила покинуть место работы.
При оформлении инвалидности желающий её получить или его родственники должны предоставить доказательства постановки на учёт в центре занятости. Было ли оформление в ЦНЗ до наступления инвалидности или после, не имеет значения.
Отказ в инвалидности
Если комиссия (как врачи, так и проверяющие других специализаций) найдут симптомы больного недостаточным основанием для присуждения статуса инвалида, может произойти официальный отказ.
Если такое произошло, но вы уверены, что вы или ваши родственники точно попадаете под одну из групп инвалидности, решение комиссии всегда можно оспорить. Можно подать заявку ещё раз, при необходимости сделав анализы и обследования, на основании которых было отказано в статусе, повторно.
Отказ может быть ещё на этапе медучреждения, в котором находился человек на стационаре или был доставлен для получения первой помощи. Где бы не происходил отказ, больной и его родственники должны требовать официальный документ, где медики или другие ответственные должны подтвердить своё решение.
Обжаловать отказ и тем самым попытаться отменить его можно в местном бюро МСЭК, подав официальное заявление об обжаловании решения, образец которого можно найти в свободном доступе.
Снятие инвалидности

Статус инвалида даёт социальные льготы и выплаты, потому очень полезен больному человеку, но здоровому оставаться инвалидом крайне невыгодно — работодатели (если для бывшего больного ещё актуально трудоустройство) могут относиться к такому соискателю предвзято, боясь ненадёжности и повышенного количества льгот.
Официальной процедуры снятия инвалидности не существует — спрос на такую услугу от государства небольшой, потому нет смысла выделять её отдельно. Тем не менее, избавиться от более не нужного статуса легко — достаточно не проходить переосвидетельствование. Если снять статус инвалида нужно срочно, то можно прийти на досрочное переосвидетельствование, заявив о своих намерениях медицинскому персоналу. В обоих случаях статус инвалида будет снят автоматически.
Переосвидетельствование
Так называют обязательную проверку состояния инвалида, которая происходит периодически до смерти гражданина или снятия статуса. Исключением из этого правила являются пенсионеры-инвалиды, которые в силу объективных причин в виде возраста и, как правило, 1-2 группы, могут не подтверждать свой статус.
Период для переосвидетельствования — год. Ежегодно инвалид, если он не получил бессрочный статус, обязан посещать врачей для повторного обследования. В результате этого обследования группа может быть как повышена, так и понижена. Основная цель профедуры — выяснить, по-прежнему ли гражданин нуждается в выплатах и остаётся недееспособным.
Проблемы оформления инвалидности после инсульта
Основная проблема для больного, который вынужден просить временную или пожизненную помощь у государства — это понять, как оформить себе инвалидность после инсульта и что нужно для этого. Те, кто сталкивается с этим впервые, могут удивиться тому количеству бюрократических процедур, которые окружают инвалидность как статус.
В этом нет ничего удивительного, так как государство стремится максимально контролировать льготную сферу, а значит, и средства, которые поступают на её содержание. Долгое оформление статуса займёт бесценное время больного и может поставить его в безвыходное финансовое положение.

После инсульта многие пострадавшие получают группу инвалидности — болезнь имеет свойство вызывать паралитические процессы, обратить которые очень сложно. Отчаиваться не стоит в любом случае — есть государственные программы по предоставлению бесплатных медикаментов, социальные пенсии и льготы, необходимо только потратить время и усилия на официальное оформление статуса инвалида.
Читайте также:


