Инфографика боли в спине

Сначала осмотр, потом МРТ
Большинство болей в спине не требуют дополнительной диагностики в виде компьютерной томографии, рентгена и МРТ. Если боль возникла впервые, имеет умеренную интенсивность, то при грамотном подходе лечится без дополнительного исследования. Достаточно осмотра врача и опроса пациента. В случае подозрения на травму, которая возникла после падения, какого-то агрессивного воздействия и т. д., чаще всего применяется рентгенография, при возможности — компьютерная томография.
Многие уверены, что с болями в спине нужно идти на консультацию к врачу-специалисту уже со снимком МРТ. Однако есть исследования, говорящие о том, что чрезмерная диагностика проблем с позвоночником может затягивать лечение либо вести его в неправильное русло. Например, часть анатомических изменений позвоночника — протрузии, грыжи — могут протекать бессимптомно и никак не беспокоить человека. Однако увидев на МРТ такие изменения, врач начинает их лечить. При этом причиной боли может быть что-то другое. Получается, что врач лечит картинку МРТ, а не пациента и его боль. Поэтому более разумный подход — сделать так, чтобы врач решил, нужно это обследование или нет, и выдал соответствующее направление.
Если же есть подозрения, что боли в спине вызваны именно межпозвонковой грыжей, дегенеративными изменениями позвоночника (остеохондрозом, говоря народным языком), МРТ необходимо. Это метод, который позволяет увидеть позвоночник и окружающие его мягкие ткани в реалистичном виде. При этом картинка МРТ зависит от мощности аппарата, которая определяется силой магнитного поля, измеряемого в Тесла (Тл). При болях в спине рекомендуется выполнение МРТ на высокопольном томографе мощностью не менее 1,5 Тесла. Качественное МРТ увеличивает шансы на то, что врач ничего не пропустит. Так что если имеется выбор, в какой именно клинике делать МРТ, есть смысл предварительно выяснить, каковы возможности предлагаемого диагностического оборудования.

Если не было травмы
Иногда боли в спине вызывают инфекции — спондилиты и спондилодисциты. Это воспаление позвонков и межпозвонковых дисков. Прежде чем назначать пациенту антибактериальную терапию, нужно обязательно подтвердить диагноз на МРТ.
В редких случаях, когда есть подозрения на онкологические проблемы, применяется исследование, которое называется сцинтиграфия — поиск метастазов опухоли в позвоночнике.
Пациентам с остеопорозом может назначаться денситометрия — метод измерения минеральной плотности костей.
Не оправдано при болях в спине выполнение ультразвукового исследования. Позвоночник — достаточно сложная структура, которая включается в себя и кости, и связки, и мягкие ткани, увидеть в ней какие-то патологии с помощью УЗИ практически невозможно: скажем, один специалист может увидеть грыжу, другой нет.
Когда проблема не в спине
Стоит помнить, что боль в спине нередко может быть проявлением заболеваний совсем других органов. Например, как боль в пояснице может ощущаться почечная колика. Нередки случаи, когда пациенты с приема невролога направляются на экстренную консультацию уролога или иногда даже в операционную. Хотя у человека просто болела спина. Однако после исследований выясняется, что у него проблема с мочевыводящей системой.
Боль в спине, которая отражается в область лопатки или грудины, может быть спутана с острым коронарным синдромом или острым инфарктом миокарда. При таком характере болей надо сначала выполнить ЭКГ, чтобы исключить инфаркт. И только после исключения приступать к лечению непосредственно болей в спине. Это ещё один аргумент за то, что не надо сразу бежать на МРТ, как только заболела спина.
Есть и другие патологии, с которыми нужно дифференцировать проблемы с позвоночником. В любом случае не стоит заниматься самолечением. Боль в спине бывает разная. И различной должна быть диагностика. Для пациента 80 лет это одно исследование и схемы лечения, для молодого человека 20 лет — совершенно другое. В любом случае диагностика — это вотчина врача, а не пациента.
- Культура
- История
- Религия
- Спорт
- Россия глазами иностранцев
- Фото
- Инфографика
- ИноВидео
- ИноАудио
Было обычное воскресное утро — пока ты не поднял эту коробку с книгами. Теперь, три дня спустя, в спине все еще пульсирует боль. За что ни возьмешься — все от завязывания шнурков до вождения автомобиля дается с невероятным трудом.
В большинстве случаев боль утихает недели за две, а полное выздоровление должно наступить в течение 4-6 недель. Если же через 6-8 недель все еще больно, то, по мнению специалистов Общества профессиональных физиотерапевтов (CSP), следует обратиться к врачу.
Почему болит поясница?
Помогает ли физическая нагрузка при болях в пояснице?

Постельный режим также может привести к уменьшению подвижности суставов, что усугубляет боль. В фасеточных суставах позвоночника имеется жидкость, служащая смазкой для ваших суставов при движении, а постельный режим снижает выработку этой смазочной жидкости, в результате чего уменьшается подвижность суставов.
Какие упражнения лучше всего делать при боли в пояснице?
Ниже приведены некоторые щадящие упражнения, одобренные нашими специалистами для выполнения при болях в пояснице. Их можно выполнять дома и/или на рабочем месте.
1. Приседания
Как выполнять? Встаньте, расставив ноги на ширину бедер, затем согните колени, слегка наклонившись вперед. При болях в спине глубина приседания должна быть менее 90˚.
Где выполнять? Дома, на работе и даже в туалете.
Как часто выполнять? Для начала следует выполнять по 10 приседаний не менее четырех раз в день, а затем увеличить количество приседаний до 30.
2. Повороты туловища влево-вправо с захватом спинки стула
Где выполнять? На рабочем месте.
Как часто выполнять? 10 поворотов (по пять поворотов в каждую сторону) не менее четырех раз в день.
3. Покачивание тазом в положении лежа или сидя
Как выполнять? Медленно выполните попеременное покачивание тазом в направлении вниз-вверх (в положении лежа) либо вперед-назад (в положении сидя). При этом необходимо максимально прогнуться в пояснице, а затем медленно выпрямить спину, максимально округляя ее в области поясницы и растягивая поясничные мышцы.
Где выполнять? Лежа на кровати либо сидя за столом.
Как часто выполнять? Более 10 повторов (желательно по 30) четыре раз в день.
4. Подтягивание коленей к груди
Как выполнять? Лягте на спину, согнув колени и поставив ноги на пол. Подтяните колени к груди и удерживайте их в этом положении 30 секунд, затем медленно вернитесь в исходное положение, придерживая ноги руками.
Где выполнять? Дома, лежа на полу (положив под голову подушку).
Как часто выполнять? 3-4 раза в день по три повтора.
5. Скручивание позвоночника в положении лежа
Как выполнять? Лягте на спину, согнув колени и упираясь ступнями в пол. Скручивая позвоночник, медленно опустите согнутые и сомкнутые ноги в одну сторону как можно ближе к полу, но без усилий. Удерживайте туловище в этом положении 10-30 секунд, а затем вернитесь в исходное положение. Повторите, скрутив позвоночник в другую сторону.
Где выполнять? Дома, лежа на полу.
Как часто выполнять? 6-10 повторов (то есть по 3-5 повторов в каждую сторону). Сколько раз в день? Уточните у Роджерса.
6. Глубокие наклоны, сидя на стуле
Как выполнять? Сядьте на стул, упираясь ногами в пол. Затем положите руки на колени и, сделайте глубокий наклон, скользя ладонями по передней поверхности голеней до лодыжек. Вернитесь в исходное положение.
Где выполнять? За рабочим столом.
Как часто выполнять? По восемь повторов примерно три раза в день.
Как выполнять? Встаньте на четвереньки. Выгните спину и через 30 секунд вернитесь в исходное положение.
Где выполнять? Дома на полу (с ковровым покрытием).
Как часто выполнять? 3-4 раза в день или через каждые три часа.
Когда при боли в пояснице обращаться к врачу?
Хотя эти упражнения и могут ослабить боль в пояснице, ничто не заменит визита к врачу. Если боль сильная или есть ощущение, что через неделю она не пройдет, следует обратиться к участковому врачу или другому врачу-специалисту.
К врачу надо обращаться немедленно, если появились какие-нибудь из следующих симптомов: покалывание или слабость в обеих ногах, проблемы с мочевым пузырем или кишечником, потеря чувствительности на внутренней поверхности бедер, постепенно усиливающаяся боль. Нужна консультация, и если вы чувствуете недомогание — в частности, если у вас высокая температура или снижение веса.
Профилактика болей в спине
Взрослые в возрасте от 19 до 64 лет должны стараться не менее 150 минут в неделю заниматься несложными упражнениями на свежем воздухе (езда на велосипеде или быстрая ходьба). Кроме того, следует не менее двух раз в неделю выполнять силовые упражнения, которые способствуют укреплению мышц бедер, спины, живота, груди, ног и плечевого пояса.
Материалы ИноСМИ содержат оценки исключительно зарубежных СМИ и не отражают позицию редакции ИноСМИ.
Как правило, когда неожиданно начинает болеть спина, человек теряется, и не знает куда бросаться. Начинает горстями пить таблетки, часто не задумываясь, что может нажить еще больше проблем. Невролог, к.м.н. Павел Бранд собрал самые популярные вопросы и самые частые заблуждения о боли в спине.
1. У меня остеохондроз, от этого спина и болит!
Это не совсем так. Остеохондроз - гораздо более широкое понятие, чем поражение позвоночника. Применение этого термина к болям в спине не очень корректно, поскольку не отражает истинную причину возникновения боли. Из-за неправильной интерпретации термина возникают сложности с постановкой правильного диагноза, а соответственно, с назначением правильного лечения. Нигде в мире этот термин не используется для обозначения болей в спине.
2. Что там диагностировать, когда и так понятно, что у меня грыжа межпозвонкового диска!
А вот и нет! Грыжа сама по себе очень редко является причиной боли. Больше того, практически у каждого человека старше 25 лет можно обнаружить грыжу, которая существует совершенно бессимптомно. Даже если грыжа большая, совсем не факт, что боли в спине именно из-за нее . Также грыжи могут увеличиваться/уменьшаться с течением времени без каких-либо вмешательств извне.
3. Поболит и само пройдет, нечего на врачей время терять.
Отчасти это верно. По статистике, до 90% болей в спине проходит без всякого лечения в течение месяца. С другой стороны, среди причин болей в спине есть несколько крайне неприятных и даже жизнеугрожающих, которые необходимо исключить, чтобы жить спокойно.
4. Перед тем, как идти к врачу нужно сделать МРТ/КТ/рентген, чтобы доктору было с чем работать.
Это не так. Для выполнения любого обследования существуют четкие показания, которые должен выставить врач. Самостоятельное выполнение обследований приводит к случайным находкам (например, бессимптомным грыжам или гемангиомам позвонков), которые не влияют на течение заболевания, но вызывают беспокойство у пациента и желание "полечить снимки" у врача. Иногда ненужные обследования даже приводят к ненужным операциям.
5. Врач посмотрел и назначил таблетки, а я почитал и решил, что пить их не буду! Слишком много побочных эффектов. Не такая уж и сильная боль, потерплю.
Терпеть боль плохо. Наш мозг не даром сигнализирует об опасности, посылая болевой сигнал. Если боль игнорировать, то она может стать хронической. Хроническая боль - это уже отдельное заболевание, которое очень плохо поддаётся лечению. Вероятность же побочных эффектов от короткого курса (7-10 дней) обезболивающих препаратов очень мала.
6. Я полежу 3-4 дня и все само пройдёт.
Это очень плохая идея. При болях в спине необходимо сохранять максимально возможную активность. Стараться как можно меньше лежать и сидеть. Это способствует скорейшему выздоровлению.
7. А сделаю-ка я вытяжение позвоночника и никаких таблеток.
Вытяжение позвоночника при болях в спине категорически запрещено! Особенно с использованием всяких вытягивающих столов и приборов!
8. Врач назначил мануальную терапию и физиотерапевтическое лечение. Обойдусь без таблеток.
Теоретически такое возможно. Мануальная терапия достаточно эффективна при болях в спине. Однако здесь есть небольшой нюанс. Слишком многое зависит от самого мануального терапевта и его методик. Далеко не всем становится легче после мануальной терапии, более того, у некоторых пациентов мануальная терапия приводит к ухудшению состояния!
Что касается физиотерапии (ФТЛ), то доказанных эффектов у данного способа лечения нет. Однако в комбинации с лекарственной терапией ФТЛ может приносить дополнительное облегчение, за счет сохранения активности (на физиотерапию нужно ходить) и отвлекающего действия процедур (воздействие на психогенный компонент болевого синдрома).
9. Мне всегда помогали блокады, и сейчас помогут.
Блокады бывают разные. Большинство неврологов в нашей стране используют блокады в качестве дополнения к лекарственной терапии. Препараты вводятся без визуального контроля в мышцу или в область фасеточного (межпозвонкового) сустава. В некоторых случаях такие блокады действительно быстро снимают болевой синдром, однако при изолированном применении эффект от таких блокад нестоек.
При подтверждённом поражении корешка спинномозгового нерва блокада должна проводиться под рентген/КТ-контролем, для обеспечения доставки лекарственного препарата непосредственно к источнику боли, что не отменяет базовой лекарственной терапии.
10. Вызову скорую, пусть везут в больницу. Там разберутся.
Боль в спине в подавляющем большинстве случаев не является показанием к госпитализации. Более того, нахождение в стационаре, зачастую, приводит к более длительному периоду восстановления, за счет снижения физической активности. Также, в стационаре принято вводить инъекционно все те же препараты, что можно принимать дома в таблетках, что дополнительно ведёт к возможным осложнениям, которых можно было бы избежать при амбулаторном лечении. В настоящее время инъекционные формы препаратов при болях в спине не имеют существенных преимуществ перед таблетированными, а риск осложнений у уколов несравнимо выше, чем у таблеток.
11. Пойду сделаю операцию и забуду про боль в спине навсегда
Операция действительно помогает быстро избавится от боли, особенно современные малоинвазивные методики. К сожалению, эффект от оперативного лечения далеко не всегда держится так долго, как хотелось бы. Зачастую, возникают рецидивы, для купирования которых необходимы повторные операции. Любые операции несут риск осложнений, как самого вмешательства, так и анестезии. Одним из самых грозных осложнений является так называемы Синдром Неудачно Оперированного Позвоночника, который очень трудно поддается лечению. Хирургическое лечение боли в спине должно выполняться по строгим показаниям, например, длительные (более 6-8 недель) боли, не проходящие на фоне правильного (!) консервативного лечения, резкое нарастание неврологической симптоматики на фоне боли в спине отдающей в ногу (слабость в стопе, слабость в двух ногах одновременно), нарушение функций тазовых органов (недержание мочи).
ВАЖНО
Отчего же на самом деле болит спина?
Есть несколько причин боли в спине.
1. Виноваты суставы, связки, мышцы
Подавляющее большинство (до 95%) болей в спине являются первичными или неспецифическими. То есть их причина связана непосредственно с позвоночником, его суставами, связками и мышцами. Эти боли относительно безопасны и неплохо поддаются лечению, более того, они практически всегда полностью проходят без всякого лечения в течение месяца. Смысл лечения сводится к ускорению выздоровления.
2. Поражены нервы
Около 3-4% болей в спине связаны с поражением корешка спинномозгового нерва. Именно эти боли раньше назывались радикулитом, а сейчас радикулопатией. Корешок обычно сдавливается межпозвонковой грыжей, однако данное состояние далеко не всегда требует хирургического лечения, ведь грыжи могут самостоятельно уменьшаться с течением времени, да и давление, зачастую, оказывает не сама грыжа, а отечная связка, поврежденная ей. Отек спадает и болевой синдром проходит.
3. Травмы и воспалительные заболевания
Самые неприятные причины болей в спине случаются относительно редко, всего 1-2% случаев. Однако именно эти причины наиболее опасны и требуют немедленного обращения к специалистам, проведения комплексного обследования и своевременного лечения. К таким причинам, например, относятся травмы и воспалительные заболевания позвоночника, онкологические процессы, заболевания сердечно-сосудистой системы или желудочно-кишечного тракта, при которых болевой синдром может переходить в спину, эндокринная патология.
КОГДА СРОЧНО НУЖЕН ВРАЧ
+ Если у вас появилась боль в спине, которая сопровождается подъемом температуры или резким снижением веса;
+ вам меньше 15 или больше 50 лет;
+ у вас недавно была травма позвоночника или онкологическое заболевание;
+ появились выраженные неврологические нарушения или нарушения функций тазовых органов;
+ вы длительно принимали кортикостероиды или инъекционные наркотики;
+ у вас диагностирован ВИЧ или туберкулез;
+ боль сохраняется в покое и в ночное время;
+ болевой синдром не уменьшается на фоне лечения или нарастает в течение месяца;
+ боль усиливается при кашле или натуживании.
Боль в поясничном отделе позвоночника остается актуальной проблемой современной медицины. Ежегодно от боли в нижней части спины страдает каждый пятый взрослый [1]. Более чем 70–80% людей испытывают хотя бы раз в жизни боли в пояснично-крестцовой области. Пик заболеваемости приходится на средний возраст, частота случаев остается высокой до 60–65 лет, затем постепенно снижается [2].
Выделяют острые (до 12 недель) и хронические (свыше 12 недель) боли. У большинства пациентов боль регрессирует в течение одного – трех месяцев. Однако 60–80% пациентов, перенесших острую боль, в течение года периодически испытывают боль или дискомфорт. Среди тех, кто из-за болевого синдрома утратил трудоспособность, до 40% имеют повторные периоды нетрудоспособности. Следует отметить, что именно сохранение трудоспособности, согласно рекомендациям Британского общества по изучению боли (British Pain Society), является важнейшей задачей лечения и главным показателем его эффективности [3].
1) на неспецифические (скелетно-мышечные);
2) связанные с серьезной патологией (опухоли, травмы, инфекции и др.);
3) вызванные компрессионной радикулопатией.
Именно неспецифическая (скелетно-мышечная, механическая) боль чаще всего (в 85% случаев) встречается в клинической практике [10]. Корешковая компрессия наблюдается в 4–7% случаев, синдром конского хвоста – в 0,04%, другие причины (опухолевое поражение, травма, инфекции, ревматическое поражение) суммарно составляют менее 7% случаев [4, 7, 10]. Исключить потенциально опасные состояния (выявить так называемые красные флажки) позволяют анализ жалоб пациента, данные анамнеза, стандартное неврологическое обследование (для выявления признаков радикулопатии, компрессии корешков конского хвоста, миелопатии) [3, 7, 8].
В соответствии с приведенными принципами вызывать боль могут [10, 13]:
- межпозвоночный диск (нервные окончания обнаружены в наружной трети кольца);
- капсулы суставов (дугоотростчатых, крестцово-подвздошных сочленений);
- связки и фасции;
- позвонки (ноцицепторы обнаружены в надкостнице и кровеносных сосудах);
- твердая мозговая оболочка, спинномозговые узлы, периневральная соединительная ткань;
- мышцы.
R. Deyo и J.N. Weinstein (2001) отмечали, что чаще всего (70%) боль в спине развивалась в результате микротравматизации мышц [14]. По другим данным, основанным на использовании малоинвазивных диагностических процедур, боли носили дискогенный (25–42%), фасеточный (18–45%) характер, в 10–18% случаев источником боли явилось крестцово-подвздошное сочленение, при этом мышечный фактор вообще не упоминался [11]. В ряде работ подчеркивается, что группа пациентов с неспецифическими болями в спине весьма гетерогенна и пациенты нуждаются в дифференцированном лечении [15].
Традиционно проблему болей в спине рассматривали в рамках дегенеративно-дистрофических изменений межпозвоночного диска. По современным данным, дискогенная патология считается самой частой причиной боли в спине (15–42% случаев) [5, 16, 17]. К факторам риска развития дискогенной патологии относятся возраст (пик заболеваемости приходится на 40–50 лет), избыточная физическая нагрузка, а также длительная работа в неудобном положении, высокий рост, ожирение, курение [16, 18]. Активно обсуждается роль генетических факторов, особенно при возникновении грыж диска в молодом возрасте у лиц с признаками мезенхимальной дисплазии и повышенной растяжимостью связок. В качестве потенциальных генетических маркеров для поражения дисков рассматривают гены, кодирующие коллаген 9А2 и 11А1, рецептор витамина D, матриксные металлопротеиназы разных типов, протеин промежуточного слоя хряща, тромбоспондин (THBS2), sickle tail, аспорин и сульфотрансферазу углеводов [19].
В 2014 г. D. Steffens и соавт. опубликовали систематический обзор, в котором обсуждались МР-изменения, влияющие на прогноз болей в спине. В отдельных исследованиях в качестве прогностических факторов указывались изменения типа Modic 1 и Modic 2, снижение высоты диска более чем на 40%, грыжи диска, но из-за малой численности выборки, недостаточного качества и гетерогенности исследований нельзя сделать выводы об ассоциации МР-изменений и прогноза болей в спине [22].
В настоящее время отсутствует единый подход к описанию патологических изменений межпозвоночных дисков. Широкое распространение получила классификация, разработанная объединенной целевой группой (Combined Task Forces – CTF) Северо-Американской ассоциации спинальных хирургов (North American Spine Society – NASS), Американского общества спинальной радиологии и Американского общества нейрорадиологии (вторая, обновленная версия вышла в 2014 г.).
Согласно классификации CTF выделяют нормальные поясничные диски, протрузии (фокальные и на широком основании) и экструзии. В отличие от предыдущей версии исключено понятие выбухания диска (disc bulges), оценка которого рождала многочисленные разногласия среди специалистов, сейчас это состояние отнесено к варианту нормы. В классификации также описаны виды трещин фиброзного кольца межпозвоночного диска (концентрические, радиальные и поперечные). Протрузией считается выпадение фрагментов диска менее 25% окружности, при котором длина выпавшего фрагмента меньше ширины основания. Экструзией считается выпадение фрагмента диска, при котором размер выпавшего фрагмента в любой плоскости превышает основание. Для экструзии характерно наличие непрерывной линии низкоинтенсивного МР-сигнала вокруг грыжи, что отражает отсутствие механических факторов сдерживания к распространению (предполагается разрыв связочных структур). Секвестрированная грыжа является подтипом экструзии, при котором выпавший фрагмент теряет связь с основанием. В классификации оценивают направление миграции материала диска в сагиттальной и фронтальной плоскостях, изменения окружающих тканей, генез грыжи [23].
В классификации, разработанной в Мичиганском университете (Michigan State University), учитывается размер грыж (до половины расстояния от границы тела позвонка до линии межсуставной щели дугоотростчатых суставов – 1, доходящие до межсуставной щели – 2, большие грыжи, заходящие за эту линию, – 3) и их направление (медианные – А, латеральные – В, фораминальные – С). Эта классификация позволяет определить целесообразность нейрохирургического вмешательства. Отмечено, что большинство грыж типа 2-В сопровождаются симптоматикой радикулопатии, типу 3-А часто сопутствуют симптомы компрессии конского хвоста [24]. Необходимо отметить, что клиническая симптоматика и изменения на МРТ не всегда соотносятся. При сравнении результатов МРТ и клинической картины у 57 пациентов с поясничной радикулопатией грыжа диска на стороне поражения была выявлена в 74% случаев. Уровень поражения по клиническим данным и по данным МРТ соотносился в 30% случаев, но при этом асимптомные грыжи на противоположной стороне выявлялись у 33% пациентов, а у 23% была обнаружена бессимптомная компрессия корешка [25].
Дискогенная патология приводит к развитию двух видов поясничных болей:
1) люмбалгии – аксиальной дискогенной боли, варианту неспецифической скелетно-мышечной боли в спине, связанной с раздражением ноцицепторов наружных отделов фиброзного кольца и задней продольной связки;
2) люмбоишиалгии с развитием корешковой симптоматики вследствие диско-радикулярного конфликта.
Был недавно такой случай. Прихожу на вызов к пожилой пациентке, она жалуется на боли в нижних отделах спины. Боли сильные, беспокоят уже 3 недели. Осмотрена и лечена терапевтом и невропатологом, назначались и уколы, и таблетки, и обезболивающие, и витамины, и даже хондропротекторы – все без толку.
При осмотре болезненность в нижних отделах позвоночника, когда попросила встать – боли в тазобедренном суставе. Что делать? Без рентгена не обойтись! Пообещала дать направление в больницу, сказала, чтоб пришел сын. На следующий день сын пришел не один, но привез саму старушку на инвалидном кресле. Её взяла на осмотр заведующая, возникло подозрение на перелом шейки бедра, отправили экстренно в травматологию, диагноз подтвердили, бабушку положили в стационар и прооперировали.
Оказалось, совсем не то лечили. А первоначально жалобы были на боли в спине.
Как часто люди жалуются на боль в спине? Каждый день один–два пациента обязательно. Независимо от возраста и пола, вида деятельности и телосложения.
Что такое боль? Это защитная реакция организма, очень нужная, потому что если нет боли, мы не сможем узнать, что в организме есть нарушения, что вашему здоровью что-то угрожает.
Механизм развития боли в организме похож на все рефлексы – от болевых рецепторов импульс идет сначала в спинной мозг, потом обрабатывается и направляется в головной мозг. В этом пути задействованы все отделы нервной системы и в самом головном мозге много болевых центров на разных уровнях. Это говорит о том, что восприятие боли очень важно для организма.
Но случается и такое, что повреждение есть, а боли нет. Чаще всего, это происходит при опухолевых процессах или когда есть нарушение болевых рецепторов.
Когда из-за постоянного раздражения рецепторов и нервных волокон, сами эти волокна и центры в головном мозге раздражаются, возникают хронические боли. Их лечить намного труднее, потому что тут поражены не только органы и ткани, где находятся рецепторы, но и сами передающие боль клетки нервной системы — нейроны.
Боли в области спины могут быть вызваны самыми разными причинами. Здесь мы разделим их по локализации (то есть месту) болевых ощущений в разных отделах спины и разберем, что может болеть на разных уровнях, а что поражает весь позвоночный столб. Мы не касаемся редких заболеваний: опишем самые распространённые причины боли в спине, встречающиеся в практике.
1. Боль в верхних отделах спины
- Прежде всего, нужно исключить самые опасные состояния – заболевания сердца. Поэтому при болях в верхних отделах спины, в области лопаток, особенно слева, назначают ЭКГ (электрокардиографию), чтобы исключить острый коронарный синдром, инфаркт миокарда, если человек в пожилом возрасте. Миокардит и другие воспалительные заболевания сердца, если возраст молодой.
- Исключаем также и тромбоэмболию легочной артерии или ТЭЛА, как опасное для жизни состояние, если боль сопровождается кашлем и кровью в мокроте, необходима срочная госпитализация.
- Если кардиограмма без патологии, думаем о дорсалгии, в этой части спины правильно называется торакалгия (от латинского слова торакс – грудная клетка) т.е. нарушении самого позвоночного столба или мышц, связанных с позвоночником. Торакалгия может быть вызвана остеохондрозом позвоночника при повреждении грудного отдела. Это самая частая причина. Усиление боли происходит при движении, особенно при повороте. Если смотреть на такую спину, видно, как напряжены мышцы вокруг больного места. Связаны эти боли с каким-то определенным событием – поднял тяжесть, продуло, перенервничал, была большая нагрузка на спину. Часто сопровождается болями в области грудины, ноющими, усиливающимися ночью в положении лежа. Если боли свежие — назначаются уколы обезболивающих, витамины группы В, миорелаксанты, все проходит в течение 3 дней, редко недели. Если есть повреждение самого позвоночника – грыжи межпозвоночных дисков, повреждения корешков нервов, которые отходят от позвоночника – лечение длительное. Здесь необходимо сделать рентген и таких пациентов ведут невропатологи. Потому что формируется хроническая боль, с которой труднее справляться. На этом этапе подключаются более сильные препараты.
- Плечелопаточный периартрит – воспаление связочного аппарата сустава лопатки и плеча. Болит в области лопатки, всегда беспокоит с одной стороны, чаще с правой (какой рукой работал). Лечение такое же, как при дорсалгии.
- Нельзя исключать патологии плечевого сустава – артрита или травмы. Бывает, что боли отдают в спину.
- Из внутренних органов на уровне верхней части спины находятся легкие. Болеть спина начинает, когда воспаление переходит на плевру – оболочку легких, богатую болевыми рецепторами. Боли сильные, усиливаются при дыхании, чтобы снизить боли, люди ложатся на больную сторону. Если есть температура и боли в груди – врач обязательно подозревает нарушения в легких. Делаем рентген, на котором, чаще всего, хорошо все видно. Лечение всегда в стационаре. Воспаление плевры – плеврит — бывает от разных причин. Вызывать его могут бактерии, вирусы, туберкулезная микобактерия и другие инфекции.
- Спонтанный пневмоторакс — попадание воздуха в плевру. Часто бывает у астеничных молодых людей с наследственным дефектом соединительной ткани (дисплазия соединительной ткани или ДЗСП). Случается при сильном кашле во время ОРВИ, резком глубоком вдохе, травме.
- Если у больного есть онкологическое заболевание, в первую очередь врач думает о метастазах, которые могут быть и в позвоночник, и в легкие. И очень часто метастазы в эти органы дают заболевания молочной железы, желудка, желчного пузыря, женских органов, почек.
2. Боль в средних отделах спины, в области поясницы и выше
3. Боль внизу спины
- Самая распространенная причина — проявления остеохондроза позвоночника. Нарушение или дегенеративные изменения в позвонках на уровне пояснично-крестцового сочленения, боль отдает в копчик или вверх по позвоночному столбу.
- Гинекологические причины могут давать боли в спине (всё зависит от анатомического положения) — воспалительные заболевания женских органов.
- Мочекаменная болезнь, если камень проходит по мочеточнику, чаще бывает в боковых нижних отделах живота, но может быть и со стороны спины.
- Патология тазобедренного сустава (как в нашем случае, который приведен вначале статьи), артрит, артроз или даже перелом шейки бедра могут давать боль в пояснице.
- Заболевания прямой кишки – геморрой, опухоли доброкачественные или злокачественные (если опухоли злокачественные, они дают боль не только сами по себе, но может быть боль и от метастазов в позвоночник, печень, легкие).
- Наконец, заболевания простаты — это может быть доброкачественная дисплазия предстательной железы, может быть рак простаты. Эти заболевания развиваются в зрелом возрасте, поэтому часто протекают длительно, даже без видимых симптомов, но при ослаблении организма могут дать метастазы в поясничный отдел позвоночника, в легкие, в местные лимфоузлы.
4. Некоторые заболевания поражают весь позвоночный столб или его отделы
- Остеохондроз – чаще всего встречается – это дегенеративные изменения позвоночного столба, которые поражают все отделы позвоночника. Cуществует полисегметнарный остеохондроз. Его проявления дают симптоматику во всех отделах позвоночника, поэтому для диагностики могут быть особые трудности, очень часто подобное происходит из-за остеопороза.
- Остеопороз – снижение содержания кальция в костях, проявляется больше с возрастом. У мужчин и женщин бывает от разных причин, но протекает одинаково. У женщин после климакса это связано с низким уровнем эстрогенов, которые в детородном возрасте регулируют обмен кальция, у мужчин чаще всего из-за поражения желудочно-кишечного тракта и нарушения всасывания кальция. При остеопорозе кости делаются ломкими, тонкими. Это касается и позвоночника. Возникают микропереломы при малейшей травме при далеко зашедших стадиях. Чтобы диагностировать остеопороз применяется рентгенологический метод – денситометрия и определение в крови уровня иона кальция. Занимаются лечением и диагностикой врачи эндокринологи и ревматологи.
- Миеломная болезнь – относится к группе лейкозов или опухолей крови, когда опухоль развивается на уровне костного мозга. Увеличивается число клеток кроветворения, из которых вырастают лейкоциты, давление этой массы вызывает боли в костях. При этой болезни поражаются плоские кости, чаще всего грудина, но могут быть боли и в позвоночнике. Сейчас выросло число случаев этого лейкоза. Диагностируют его по наличию в моче белка Бен-Джонса, измененного белка, который вырабатывают опухолевые клетки.
- Болезнь Бехтерева и другие аутоиммунные заболевания — когда воспаления позвонков носят аутоиммунный характер, т.е. когда организм вырабатывает антитела против своих собственных клеток. Сейчас отмечается рост аутоиммунных заболеваний,
- Метастазы опухолей часто бывают при раке легких, молочной железы, предстательной железы, соответственно в грудной и поясничный отделы позвоночника.
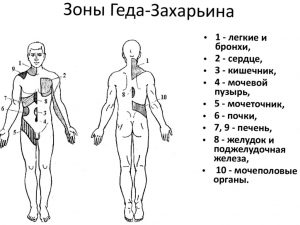
- Рефлекторные изменения в зонах Захарьина-Геда – болевой рефлекс с внутренних органов, который дает локальные (местные) очаги напряжения в мышцах определенных зон спины (см. картинку). Эти изменения хорошо известны массажистам и остеопатам. Есть опытные врачи, которые по состоянию спины узнают о патологии во внутренних органах человека. Принцип возникновения этих рефлекторных зон положен в основу лечения такими методами как иглоукалывание, акупунктура, точечный массаж. Врач воздействует на зону, а исцеляется внутренний орган.
- Инфекционные заболевания позвоночника – туберкулез (может сочетаться с ВИЧ-инфекцией), сифилис, остеомиелит встречаются очень редко, но врач должен их учитывать и о них знать. Туберкулезный остеомиелит трудно диагностировать, чаще всего диагноз окончательно так и не выставляется, но лечение должно проводиться серьёзно. Туберкулёз – коварная болезнь, при любом ослаблении иммунитета он может проникнуть в организм и проявиться неожиданными симптомами. За последний год я наблюдала двоих таких пациентов.
5. Стойкие боли в спине могут указывать на серьёзные заболевания
При следующих симптомах врач подозревает онкологию и направляет на углубленное обследование:
Алгоритм обследования при болях в спине
1. Прежде всего нужно пройти рутинные тесты – общий анализ крови, общий анализ мочи. Это даст нам представление о состоянии организма, воспалительных процессах в нем, состоянии мочевыделительной системы. Если мы видим изменение в анализе мочи, то сразу подозреваем, что боли вызваны именно болезнями почек.
2. Биохимческий анализ крови, учитываются печеночные тесты (АЛТ, АСТ, билирубин, ЩФ), СРП (С-реактивный белок), ревматоидный фактор — показатели активности воспаления, количество белка, соотношение разных видов белка в крови – альбуминов и глобулинов и другие показатели, если врач подозревает какое-то заболевание.
3. Онкомаркеры – при подозрении на опухолевый процесс.
4. Тесты на инфекционные заболевания: ВИЧ, вирусные гепатиты, туберкуез, сифилис.
5. Рентгеновский снимок позвоночника – показывает изменения в позвоночном столбе, наличие грыж позвонков, метастаз опухолей, воспалительных явлений.
6. КТ позвоночника и внутренних органов – очень важное обследование, на нем лучше и подробнее чем на рентгене видны изменения в тканях.
7. МРТ – более дорогой и информативный метод, применяется, чтобы уточнить результаты компьютерной томографии. Можно проводить сочетанные обследования, которые захватывают внутренние органы и сам позвоночник. Это обследование позволяет точно выявить причины повреждения внутренних органов.
8. Если врач думает о каком-то редком заболевании, то назначает специальные обследования (на аутоиммунные заболевания, редкие инфекции, более углубленные исследования для определения состояния организма).
Лечение болей в спине, разумеется, назначается в зависимости от причины. Но начинаем мы всегда с обезболивающих – нестероидных противовоспалительных препаратов или спазмолитиков.
Несмотря на многообразие причин боли в спине, наша медицина достаточно развита, чтобы установить точный диагноз и приступить к лечению. Самое главное – не запускать болезнь и обратиться к врачу, если боли не проходят в течение трех дней, не говоря уже о длительных интенсивных болях.
Читайте также:


