Инфаркт спинного мозга в шейном отделе
Патологии сердечно-сосудистой системы могут вызывать осложнения в виде нарушения кровоснабжения органов центральной нервной системы. В неврологической практике чаще всего встречается ишемическое поражение головного мозга, однако не исключено поражение спинного мозга.
Эта болезнь проявляется снижением двигательной активности и расстройством функций внутренних органов. Осложнения инфаркта включают нарушение дыхания, мышечный паралич и хронический болевой синдром. Лечение проводится с помощью оперативного вмешательства и медикаментозной терапии.
Основные сведения
Острый ишемический инфаркт спинного мозга – это патологическое состояние, характеризующееся омертвением нервных тканей вследствие ухудшения кровообращения. Заболевание также называют спинальным инсультом. При хроническом нарушении кровотока в области спинного мозга у пациента развивается ишемическая миелопатия. Патология проявляется параличами, парезами и вегетативными нарушениями, включая расстройство функций кишечника и мочевого пузыря. Даже при своевременном лечении возможно возникновение необратимых изменений, поскольку ткани центральной нервной системы не восстанавливаются.
Инфаркт спинного мозга является редким диагнозом в неврологии. Болезнь может возникнуть в любом возрасте при наличии сердечно-сосудистых патологий. Нередко спинальный инсульт обнаруживается у молодых мужчин и женщин. Ишемическое поражение спинного мозга по сравнению с инсультом головного мозга считается менее опасным, однако прогноз во многом зависит от области ухудшения кровотока и длительности патологических изменений. Это заболевание может стать причиной инвалидизации пациента.
Особенности органа
Центральная нервная система (ЦНС) образована спинным и головным мозгом. Это главная регуляторная структура человеческого организма, отвечающая за сознательную деятельность, двигательную активность, контроль работы внутренних органов и другие важные функции. Головной мозг является главным отделом, где расположены ключевые зоны регуляции организма. В области позвоночника расположен спинной мозг, образующий многочисленные нервные пучки. Эта часть ЦНС отвечает за дыхание, сердцебиение, вегетативный контроль и двигательную активность.
Структуры центральной нервной системы получают большое количество крови, поскольку деятельность нейронов возможна только при регулярной доставке питательных веществ и кислорода. Даже кратковременное нарушение кровоснабжения может привести к повреждению тканей. Спинной мозг имеет сегментарное строение, обуславливающее распределение функций на уровне разных частей тела. В связи с этим последствия инфаркта во многом зависят от того, какой кровеносный сосуд был поражен.
Причины возникновения
Причины ишемической миелопатии всегда связаны с сосудистыми изменениями. Это может быть локальная патология, обусловленная сдавливанием артерии, или системное нарушение деятельности сердечно-сосудистой системы. Возможно сдавливание, закупоривание или повреждение сосуда.
- Закупорка артерии тромбом. Тромбы образуются из-за повышенной свертываемости крови. Зачастую мелкие сгустки крови формируются в венах нижних конечностей и распространяются с кровотоком в другие отделы сердечно-сосудистой системы.
- Эмболия артерии. В этом случае кровеносный сосуд закупоривается жиром или патогенными микроорганизмами.
- Врожденные аномалии сердечно-сосудистой системы. Неправильное развитие артерий ЦНС увеличивает риск возникновения инфаркта. Это может быть сужение сосуда или отсутствие коллатералей.
- Сдавливание артерии различными анатомическими структурами, вроде скелетных мышц, опухолей и костей. Компрессионно-ишемическая миелопатия возможна при грыжах позвоночного диска, выраженном остеохондрозе и переломе позвонков.
- Сдавливание корешка спинного мозга при радикулите. В отделе органа возникают острые или хронические ишемические изменения.
- Повреждение сосудов из-за неудачного хирургического вмешательства или травмы.
Во время диагностики врачи уточняют причину и локализацию патологии. Так, ишемическая миелопатия шейного отдела возникает при сужении сосудов, кровоснабжающих верхние части органа.
Факторы риска
Неврологи учитывают не только непосредственные механизмы возникновения болезни, но и разнообразные формы предрасположенности к такому недугу. Это особенности образа жизни и индивидуального анамнеза пациента.
Основные факторы риска:
- Атеросклероз — появление жировых отложений на стенках сосудов. При атеросклерозе просвет некоторых артерий может сужаться. Также атеросклеротические бляшки отрываются и формируют тромбы. При атеросклерозе возможно возникновение хронической миелопатии или острого инфаркта спинного мозга.
- Повышенное кровяное давление. Артериальная гипертензия увеличивает риск разрыва мелких кровеносных сосудов в области позвоночника.
- Прочие сердечно-сосудистые расстройства, ухудшающие кровоснабжение органов. Это сахарный диабет, аритмия и коагуляционные нарушения.
- Инфекционные заболевания позвоночника, включая туберкулез и абсцесс.
- Ожирение, малоактивный образ жизни и неправильное питание, при котором в крови увеличивается концентрация холестерина и триглицеридов.
- Неблагоприятный семейный анамнез. Наличие ишемических заболеваний у близких родственников пациента свидетельствует о повышенном индивидуальном риске возникновения недуга.
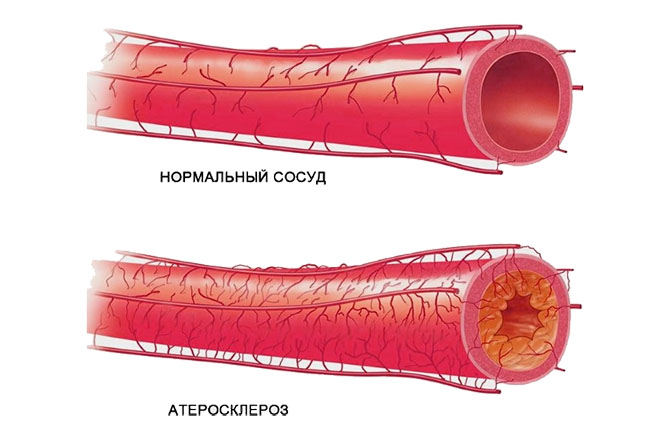
Здоровый сосуд и сосуд с атеросклерозом
Перечисленные факторы риска часто выявляются во время диспансеризации. Инфаркт является хорошо изученным заболеванием, поэтому возможно проведение профилактических мероприятий. При наличии наследственной предрасположенности необходимы скрининговые обследования.
Проявления болезни
Симптомы инфаркта спинного мозга разнообразны. Характер клинических проявлений зависит от области нарушения кровотока. Неврологи условно разделяют симптоматику спинального инсульта на четыре стадии. Речь идет о предвестниках болезни, стадии основных проявлений, восстановлении и остаточных изменениях. Уточнение особенностей клинической картины важно для проведения лечения и реабилитации пациента.
Предвестники инсульта появляются в момент нарушения кровотока. Длительность этой стадии может варьироваться от нескольких минут до 2-3 недель. Острый инфаркт, формирующийся из-за попадания тромба в артерию и резкого нарушения кровотока, характеризуется очень короткой стадией первичных симптомов. Для постепенного сдавливания артерии характерно длительное развитие первичной симптоматики. Предвестники болезни: хромота, боли в спине, нарушение чувствительности и общее недомогание.
Длительность стадии основных изменений зависит от этиологии инфаркта. При тромбозе или эмболии сосудов симптомы развиваются быстро, в течение нескольких минут. Длительное сужение просвета артерии обуславливает приступообразную симптоматику. Пациенты жалуются на резкую боль в спине, паралич конечностей и нарушение чувствительности кожи. Из-за нарушения регуляции внутренних органов возникает непроизвольное опорожнение мочевого пузыря и кишечника.
Стадии восстановления и остаточных изменений возникают через несколько недель или месяцев после инфаркта. Острая симптоматика постепенно проходит из-за восстановления кровотока в области спинного мозга. В то же время остаются необратимые изменения, обусловленные смертью тканей. Это может быть ишемическая миелопатия с нижним парапарезом или другая форма болезни. Реабилитация помогает уменьшить выраженность негативных последствий.
Осложнения
Негативные последствия спинального инсульта влияют на качество и продолжительность жизни. Это двигательные и вегетативные расстройства, возникающие из-за некроза тканей.
- нарушение дыхания;
- паралич нижних или верхних конечностей;
- замедление движения;
- ухудшение мелкой моторики;
- нарушение координации в пространстве;
- постоянная боль в мышцах;
- пролежни в области спины из-за нарушения чувствительности кожи;
- снижение тонуса мускулатуры;
- депрессия и апатия.
При своевременном лечении врачам удается предотвратить возникновение осложнений.
Диагностика
Диагностикой и лечением миелопатии занимаются неврологи и нейрохирурги. Врач уточняет жалобы пациента и изучает анамнез для обнаружения факторов риска болезни. Оценка неврологического статуса помогает на первом этапе диагностики исключить церебральную патологию и изучить состояние спинальных рефлексов. Диагностика ишемической миелопатии затруднена, поскольку признаки этого заболевания похожи на проявления рассеянного склероза, полиомиелита и других патологических состояний. Важно провести инструментальные и лабораторные исследования для определения этиологии недуга.
Главный этап диагностики заключается в проведении функциональных, визуальных и лабораторных исследований. Неврологу необходимо оценить состояние тканей и уточнить этиологию болезни.
- Компьютерная или магнитно-резонансная томография — высокоинформативный метод визуальной диагностики, посредством которого получают объемные послойные изображения различных отделов спинного мозга. С помощью КТ и МРТ можно уточнить локализацию и тяжесть поражения тканей. Проводится дифференциальная диагностика.
- Рентгенография позвоночника — стандартный метод диагностики, направленный на обнаружение опухолей, переломов, костных деформаций и грыж. С помощью рентгенографии обнаруживаются основные причины ишемических изменений в ЦНС.
- Миелография — более точное рентгенографическое исследование, при котором возможна визуализация корешков органа и подпаутинного пространства. Предварительно вводится контраст с помощью пункции.
- Электрофизиологические исследования — методы оценки проводимости электрических импульсов в нервах и мышечных волокнах. На теле пациента закрепляются датчики, позволяющие фиксировать биоэлектрическую активность. Эта процедура играет важную роль в диагностике осложнений инсульта.
- Контрастная ангиография — визуальный метод исследования кровеносных сосудов. После введения красителя проводят рентгенодиагностику для обнаружения места сужения артерий. Для получения более точных данных проводится КТ-ангиография.
Лабораторная диагностика необходима для исключения инфекционных и воспалительных заболеваний со схожей симптоматикой. Проводится анализ крови и спинномозговой жидкости. Необходимо исключить наличие патогенных микроорганизмов и маркеров аутоиммунных расстройств в жидкостях.
Методы лечения
Для лечения требуется госпитализация. Главной задачей является быстрое устранение фактора нарушения кровотока. После этого невролог назначает лечение, направленное на устранение осложнений заболевания. В спинном мозге присутствует большое количество сосудистых коллатералей, поэтому назначение сосудорасширяющих средств помогает компенсировать недостаток кровотока в тканях. При тромбозах назначаются препараты, разрушающие сгустки крови. При этом важно исключить кровоизлияние. Лекарства, защищающие нейроны от кислородного голодания, уменьшают риск возникновения осложнений.

Схема медикаментозной помощи зависит от результатов диагностики. Обычно назначают антикоагулянты, сосудорасширяющие средства, антиагреганты и обезболивающие препараты. Лекарства вводятся внутривенно вместе со вспомогательными компонентами. Хирургическое лечение инфаркта спинного мозга проводится при травмах, онкологических заболеваниях и межпозвоночной грыже. Врачи восстанавливают целостность кровеносных сосудов, устраняют костные деформации и предотвращают дальнейшее повреждение.
Реабилитация и прогноз
Лечение инфаркта не заканчивается после восстановления кровотока в спинном мозге. Составляется схема реабилитации с учетом возникших неврологических осложнений. Разнообразные методы помогают восстанавливать двигательную активность и устранять вегетативные нарушения.
Эффективные способы реабилитации:
- физиотерапевтические процедуры, вроде электростимуляции мышц и прогревания тканей;
- лечебная физкультура, направленная на борьбу с парезами;
- мануальная терапия — массаж помогает бороться с остеохондрозом, радикулитом и другими патологиями.
В большинстве случаев прогноз благоприятный. Своевременное лечение позволяет врачам предотвращать возникновение опасных осложнений у 50-65% пациентов. Проведение реабилитации под контролем невролога и специалиста по ЛФК дает возможность улучшить качество жизни пациента даже при формировании необратимых изменений в нервной системе.
Инфаркт спинного мозга обычно вызывается поражением экстарвертебральных артерий. Симптомы включают внезапную и сильную боль в спине, двусторонний вялый парез конечностей, снижение (утрату) чувствительности, в частности болевой и температурной. Диагностируется посредством МРТ. Лечение в большинстве случаев симптоматическое.
Кровоснабжение задней трети спинного мозга обеспечивается задней спинальной артерией, передних двух третей — передней спинальной артерией. Передняя спинальная артерия имеет несколько приносяших артерий в верхнем шейном регионе и одну большую приносящую артерию (артерию Адамкевича) в нижнегрудном регионе. Приносящие артрии отходят от аорты. Поскольку коллатеральное кровоснабжение бассейна передней мозговой артерии разбросано, уществуют сегменты спинного мозга (например, от 2-го до 4-го грудных сегментов) особенно чувствительные к ишемии. Повреждение экстравертебральных приносящих артерий или аорты (например, при атеросклерозе, диссекции, длительном пережатии при хирургии) вызывают инфаркт более часто, чем поражение собственно спинальных артерий. Тромбоз является нечастой причиной, узелковый полиартериит — редкой.
Внезапная боль в спине с опоясывающей иррадиацией и ощущением стягивающего пояса с последующей сегментарной билатеральной слабостью мышц и сенсорными расстройствами. Болевая и температурная чувствительность снижаются диспрорпорционально, наиболее типичным является поражение передней спинальной артерии, вызывающее передний спинальный синдром. Позиционная и вибрационная чувствительность, передаваемые по задним столбам, и нередко тактильная чувствительность относительно сохранны. Если инфаркт небольшой и поражаются ткани на наибольшем удалении от окклюзированной артерии, возможно развитие центрального синдрома спинного мозга. Неврологический дефицит может частично регрессировать в течение нескольких первых дней.
Инфаркт может быть заподозрен при острой выраженной боли в спине в сочетании характерным неврологическим дефицитом. Диагностика требует проведения МРТ. Острый поперечный миелит, компрессия спинного мозга и демиелинизирующие заболевания могут вызывать сходные клинические симптомы, которые, как правило, развиваются постепенно и исключаются МРТ и анализом спинно-мозговой жидкости. Изредка причины инфаркта могут быть курабельны (например, диссекция аорты, узелковый полиартериит), но чаще всего лечение симптоматическое (поддерживающее).
Синдромы спинного мозга
Передний синдром спинного мозга
Поражение спинного мозга непропорционально поражению передней спинальной артерии, обычно вызывается окклюзией передней спинальной артерии до инфаркта.
Тенденция к дисфункции всех трактов за исключением задних столбов, с сохранностью позиционной и вибрационной чувствительности
Центральный синдром спинного мозга
Поражение центральных отделов спинного мозга, главным образом центрального серого вещества и перекрещенных спино-таламических трактов; обычно вызывается травмой, сирингомиелией и опухолью центральных отделов спинного мозга
Парез с большей выраженностью в верхних, чем в нижних конечностях и сакральных регионах; тенденция к снижению болевой и температурной чувствительности по типу куртки, распространяющаяся на шею, плечо и нижнюю часть туловища, с относительной сохранностью тактильной, позиционной и вибрационной чувствительность (диссоциированное расстройство чувствительности)
Синдром конуса спинного мозга
Поражение в области Т12-позвонка
Дистальный парез ног, снижение чувствительности в перианальной области, эректильная дисфункция, задержка мочи, гипотония анального сфинктера
Поражение всего поперечника спинного мозга на протяжении не менее, чем одного сегмента
Снижение всех функций спинного мозга (так как поражаются все тракты в различной степени)
Синдром Броун-Секара (редко)
Половинное (одностороннее) повреждение спинного мозга, обычно обусловленное проникающей травмой
Ипсилатеральный парез, ипсилатеральное утрата тактильной, позиционной, вибрационной чувствительности, контралатерально — утрата болевой и температурной чувствительности (возможен частичный синдром Броун-Секара)
Развитие инфарктов в шейном отделе спинного мозга происходит при тромбозах позвоночных, спинномозговых и корешково-спинальных артерий. Как выяснилось, инфаркты развиваются нередко и при сочетании анатомических и гемодинамических факторов -стенозирующих бляшек и падения системного артериального давления, а также при сдавлении корешково-спинальных артерий остеофитами, элементами межпозвонковых дисков, опухолью, спайками и др. Причиной окклюзии этих артерий являются также эндартерииты различной этиологии.
Инфаркты могут захватывать весь поперечник спинного мозга или преимущественно его передние или задние отделы. При инфарктах, ограниченных бассейном центральных артерий (зона кровоснабжения передней спинномозговой артерии), некрозу подвергаются почти все серое вещество и прилежащая к нему часть белого вещества спинного мозга. Непораженными остаются лишь задние рога. Такой передний, или центральный, инфаркт может ограничиваться половиной спинного мозга. Инфаркт чаще всего захватывает по длиннику несколько сегментов, он располагается в глубине спинного мозга и обозначается как штифтовой или типа карандаша [Zulch, 1954].
Ограниченные задние инфаркты встречаются редко, так как бассейн задних спинномозговых артерий формируется многими артериями и не имеет такой отчетливой территории, как бассейн, образуемый ветвями передних спинномозговых артерий. Механизмы развития, анатомия и клиника спинальных инфарктов подробно изложены в ряде крупных работ последнего времени [Богородинский Д. К., Скоромец А. А., 1973; Герман Д. Г., 1972; Lazorthes et al, 1973].
В патогенезе шейных миелопатий может иметь значение нарушение венозного кровообращения. Позвоночные вены (см. главу ) являются основными путями оттока крови из шейного отдела спинного мозга. Закрытие их на отрезке от затылочного сплетения до впадения в яремные вены или на уровне непарной и яремных вен приводит к венозной гипертензии и нарушению кровообращения в спинном мозге. Переполнение позвоночных вен вследствие их тесной анатомической связи с позвоночными артериями вызывает в них нарушение кровотока.
Инфаркт или инсульт спинного мозга (ИСМ) это острое нарушение спинномозгового кровообращение в связи со сдавлением, закупоркой или поражением спинальной артерии с последующим развитием размягчения и образованием полости в области его васкуляризации.
- Ишемия спинного мозга
- Обычно встречается у лиц старше 50 лет и при этом одинаково встречается у мужчин и женщин.
- Практически в 50% случаев этиология остается невыясненной.
- Большинство известных причин так или иначе связаны с патологией аорты
- Атеросклероз, как следствие расслоение стенки или эмболия
- Аневризма грудной или брюшной аорты
- Хирургическое вмешательство на аорте (частота сосудистых осложнений варьирует от 0,4% при операциях по поводу коарктации до 12% при операциях по поводу расслаивающих аневризм lllb типа)
- Септицемия, системная гипотензия
- Закрытая травма с расслоением стенки сосуда
- Проникающее ранение
- Фиброзно-хрящевая эмболия
- Ятрогенные причины, трансфораминальное введение кортикостероидов, селективная блокада корешка спинного мозга
- Корешковые артерии на шейном уровне обычно располагаются в вентральном отделе невральных отверстий
- В заднем отделе невральных отверстий располагаются восходящие и глубокие шейные ветви, которые иногда являются источником кровоснабжения сегментарных сосудов, кровоснабжающих в свою очередь спинной мозг
Наиболее распространенными симптомами/признаками являются передний спинальный синдром (паралич, потеря болевой и температурной чувствительности, тазовые нарушения), а при заднем инфаркте – это потеря вибрационной и проприоцептивной чувствительности, что их объединяет так это внезапное начало и быстрое прогрессирование с максимально выраженным неврологическим дефицитом через несколько часов после начала заболевания.
- Генетическая связь отсутствует
- Обращайте внимание на признаки инфаркта кости тела позвонка, обычно соответствующего уровню инфаркта спинного мозга
- Наиболее частой локализацией инфарктов тел позвонков являются грудные позвонки
- Имеет место корреляция с уровнем поражения аорты
- Мягкая, бледная, отечная ткань
- Острый период: ишемизированные нейроны с цитотоксическим +вазогенным отеком, отекэндотелиальных клеток+астроцитов.
Размеры патологических изменений обычно более 1 позвоночного сегмента по протяженности.
Бесконтрастная КТ не позволяет выявить изменений.
Информативна в отношении диагностики патологии аорты, которая может быть причиной развития инфаркта спинного мозга, или других заболеваний, клиника которых может напоминать инфаркт (дуральная фистула). Малоинформативна в отношении диагностики тромбоза передней спинномозговой артерии, поскольку отсутствия контрастирования передней спинномозговой артерии на КТ-ангиограммах недостаточно для диагноза.
Некоторое утолщение спинного мозга. Атрофия спинного мозга в отдаленном периоде. Геморрагическая конверсия зоны инфаркта, как следствие гиперинтенсивность сигнала (редко).
Гиперинтенсивность центрального серого вещества или всего поперечника спинного мозга
Гиперинтенсивность сигнала, как при инфарктах головного мозга
Динамическое исследование с контрастным усилением выполняется для исключения других патологий, которые могут напоминать инфаркт, например, дуральной артериовенозной фистулы. Малоинформативна в отношении диагностики тромбоза передней спонномозговой артерии, поскольку отсутствия контрастирования передней спинномозговой артерии на МР-ангиограммах недостаточно для подтверждения диагноза.
Рассеянный склероз (PC)
- Периферическая локализация очагов, 2/3 поперечника спинного мозга •3-4 сегмента, очаг поражения занимает> 2/3 диаметра спинного мозга
- Плеоцитоз ликвора
- Прогрессирование симптоматики в течение 4 часов — 21 дня
- Дети/молодые люди
- Поражение головного мозга выражено в большей степени, чем спинного
- Продольно распространенная (>3 позвоночных сегментов) Т2-гиперинтенсивносгь спинного мозга
Дуральная фистула 1 типа
- Утолщение спинного мозга и признаки его отека в Т2-режиме
- Расширенные извитые вены мягкой мозговой оболочки на поверхности спинного мозга
Новообразование спинного мозга
- Увеличение объема, контрастное усиление, отек, кисты
- Обычно развивается при дозах облучения > 50 Гр
Паразитарная инвазия или бактериальная инфекция
- Фокальное контрастное усиление с отеком и увеличением объема спинного мозга
Неблагоприятный в отношении выздоровления прогноз, стойкий неврологический дефицит. Наиболее надежным прогностическим фактором заболевания является тяжесть исходного неврологического дефицита. Прогноз хуже в случаях, когда уже в начале заболевания имеют место проприоцептивные нарушения и нарушения походки. В половине случаев инфаркт спинного мозга в бассейне передней спинномозговой артерии в некоторой степени затрагивают проводники проприоцептивной чувствительности. Частым и клинически значимым симптомом инфаркта спинного мозга является боль. Болевой синдром центрального генеза чаще встречается при поражении спиноталамических трактов.
Медицинский эксперт статьи


Инфаркт спинного мозга обычно вызывается поражением экстарвертебральных артерий. Симптомы включают внезапную и сильную боль в спине, двусторонний вялый парез конечностей, снижение (утрату) чувствительности, в частности болевой и температурной. Диагностируется посредством МРТ. Лечение в большинстве случаев симптоматическое.
Кровоснабжение задней трети спинного мозга обеспечивается задней спинальной артерией, передних двух третей - передней спинальной артерией. Передняя спинальная артерия имеет несколько приносяших артерий в верхнем шейном регионе и одну большую приносящую артерию (артерию Адамкевича) в нижнегрудном регионе. Приносящие артрии отходят от аорты. Поскольку коллатеральное кровоснабжение бассейна передней мозговой артерии разбросано, уществуют сегменты спинного мозга (например, от 2-го до 4-го грудных сегментов) особенно чувствительные к ишемии. Повреждение экстравертебральных приносящих артерий или аорты (например, при атеросклерозе, диссекции, длительном пережатии при хирургии) вызывают инфаркт более часто, чем поражение собственно спинальных артерий. Тромбоз является нечастой причиной, узелковый полиартериит - редкой.
Внезапная боль в спине с опоясывающей иррадиацией и ощущением стягивающего пояса с последующей сегментарной билатеральной слабостью мышц и сенсорными расстройствами. Болевая и температурная чувствительность снижаются диспрорпорционально, наиболее типичным является поражение передней спинальной артерии, вызывающее передний спинальный синдром. Позиционная и вибрационная чувствительность, передаваемые по задним столбам, и нередко тактильная чувствительность относительно сохранны. Если инфаркт небольшой и поражаются ткани на наибольшем удалении от окклюзированной артерии, возможно развитие центрального синдрома спинного мозга. Неврологический дефицит может частично регрессировать в течение нескольких первых дней.
Инфаркт может быть заподозрен при острой выраженной боли в спине в сочетании характерным неврологическим дефицитом. Диагностика требует проведения МРТ. Острый поперечный миелит, компрессия спинного мозга и демиелинизирующие заболевания могут вызывать сходные клинические симптомы, которые, как правило, развиваются постепенно и исключаются МРТ и анализом спинно-мозговой жидкости. Изредка причины инфаркта могут быть курабельны (например, диссекция аорты, узелковый полиартериит), но чаще всего лечение симптоматическое (поддерживающее).
Синдромы спинного мозга
Передний синдром спинного мозга
Поражение спинного мозга непропорционально поражению передней спинальной артерии, обычно вызывается окклюзией передней спинальной артерии до инфаркта.
Тенденция к дисфункции всех трактов за исключением задних столбов, с сохранностью позиционной и вибрационной чувствительности
Центральный синдром спинного мозга
Поражение центральных отделов спинного мозга, главным образом центрального серого вещества и перекрещенных спино-таламических трактов; обычно вызывается травмой, сирингомиелией и опухолью центральных отделов спинного мозга
Парез с большей выраженностью в верхних, чем в нижних конечностях и сакральных регионах; тенденция к снижению болевой и температурной чувствительности по типу куртки, распространяющаяся на шею, плечо и нижнюю часть туловища, с относительной сохранностью тактильной, позиционной и вибрационной чувствительность (диссоциированное расстройство чувствительности)
Синдром конуса спинного мозга
Поражение в области Т12-позвонка
Дистальный парез ног, снижение чувствительности в перианальной области, эректильная дисфункция, задержка мочи, гипотония анального сфинктера
Поражение всего поперечника спинного мозга на протяжении не менее, чем одного сегмента
Снижение всех функций спинного мозга (так как поражаются все тракты в различной степени)
Синдром Броун-Секара (редко)
Половинное (одностороннее) повреждение спинного мозга, обычно обусловленное проникающей травмой
Ипсилатеральный парез, ипсилатеральное утрата тактильной, позиционной, вибрационной чувствительности, контралатерально - утрата болевой и температурной чувствительности (возможен частичный синдром Броун-Секара)

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
- Артериальное кровоснабжение спинного мозга
- Венозный отток спинного мозга
- Синдромы, обусловленные поражениями спинномозговых сосудов:
- Закупорка (окклюзия) передней спинномозговой артерии
- Закупорка (окклюзия) задней спинномозговой артерии
Артериальное кровоснабжение спинного мозга
Перед тем как позвоночные артерии объединяются и образуют основную артерию, они отдают ветви к самой верхней части шейного отдела спинного мозга и дают начало одной передней и двух задних спинномозговых артерий. Передняя и задние спинномозговые артерии — эти продольно лежащие на протяжении спинного мозга артерии, которые дают анастомозы. Передняя и задние спинномозговые артерии получают артериальную кровь на различных уровнях и распределяют ее среди собственных артерий спинного мозга.
Передняя спинномозговая артерия (arteria spinalis anterior) идет в виде одиночного непрерывного сосудистого ствола по передней поверхности (в срединной борозде, щели) спинного мозга вниз до терминального конуса. Затем она делает петлю по направлению к задней части поясничного отдела спинного мозга и соединяется с задними спинномозговыми артериями (arteriae spinales posterior).
Спинной мозг кровоснабжают одна передняя спинномозговая и две задние спинномозговые артерии.
Задние спинномозговые артерии спускаются в заднебоковых бороздах спинного мозга вблизи выхода задних корешков. Задние спинномозговые артерии представляют из себя не непрерывные отдельные сосуды, а делающие анастомозы цепи мелких артерий, в которых артериальная кровь может циркулировать в противоположных направлениях. Иногда задние нижние мозжечковые артерии дают артериальную кровь по ветвям в задние спинальные артерии.
Помимо притоков из бассейна позвоночных артерий, передняя и задние спинномозговые артерии получают кровь из:
- корешковых артерий, отходящих от одной или обеих позвоночных артерий на шее
- щито-рёберно-шейного ствола подключичной артерии
- сегментарных межреберных и поясничных артерий (ниже уровня тела ТhЗ позвонка)
С рождения человека каждый сегмент спинного мозга имеет свою пару кровоснабжающих его корешковых артерий. Позднее остается только 5-8 корешковых артерий, идущих вместе с передними корешками до передней спинномозговой артерии, и 4-8 артерий, идущих вместе с задними корешками до задних спинномозговых артерий, через неравные интервалы. Передние корешковые артерии крупнее, чем задние. Самая большая среди корешковых артерий называется большой корешковой артерией или артерией Адамкевича (arteria radicularis magna). Большая корешковая артерия (артерией Адамкевича) обычно сопровождает на своем пути к передней спинальной артерии правый или левый нервный L2 корешок. Сегментарные спинальные артерии, атрофирующиеся после периода начального развития человека, полностью не исчезают. Они кровоснабжают нервные корешки, спинномозговые узлы и твердую мозговую оболочку.
1 - позвоночная артерия, 2 - передняя корешковая артерия C4-C5, 3 - передняя корешковая артерия C6-C8, 4 - рёберно-шейный ствол, 5 - щито-шейный ствол, 6 - общая сонная артерия, 7 - плечеголовной ствол, 8 - аорта, 9 - передняя позвоночная артерия, 10 - задняя межрёберная артерия Th4-Th6, 11 - большая корешковая артерия (Адамкевича), 12 - задняя межрёберная артерия Th9-L1.
Передняя спинномозговая артерия отдает через небольшие интервалы сулькокомиссуральные (sulcocomissurales) и огибающие (circumflexae) ветви. Приблизительно 200 сулькокомиссуральных веточек проходят горизонтально через переднюю срединную щель (fissura mediana anterior) спинного мозга, расходятся веерообразно перед передней спайкой (commissura alba) по обе стороны и кровоснабжают почти все серое вещество и окружающий ободок белого вещества, включая часть передних столбов. Огибающие веточки дают анастомозы с такими же веточками от задних спинномозговых артерий, образуя сосудистую корону (vasocorona). Её передние веточки снабжают переднебоковые и боковые канатики спинного мозга, включая большую часть боковых пирамидных путей. Основными нервными структурами, кровоснабжаемыми задними спинномозговыми артериями, являются задние канатики и вершины задних рогов спинного мозга.
Венозный отток спинного мозга
Капилляры спинного мозга, которые в сером веществе образуют группы, соответствующие столбикам нейронов, отдают кровь в вены спинного мозга. Большинство из этих вен идет радиально по направлению к периферии спинного мозга. Расположенные ближе к центру спинного мозга вены вначале распространяются вдоль и идут параллельно центральному каналу, прежде чем покинуть спинной мозг в глубине его передней или задней срединной борозды. На поверхности спинного мозга вены образуют сплетения, отдающие кровь в петляющие продольные вены-коллекторы, переднюю и заднюю спинномозговые вены. Задняя спинномозговая вена-коллектор крупнее, она увеличивается в размерах по направлению к нижней части спинного мозга. Из спинномозговых вен-коллекторов кровь оттекает по центральной и задней корешковым венам (их может быть от 5 до 11 на каждой стороне спинного мозга) во внутреннее позвоночное венозное сплетение (plexus venosus vertebralis internus).
1 - паутинная оболочка, 2 - твёрдая мозговая оболочка, 3 - заднее наружное позвоночное венозное сплетение, 4 - задняя спинномозговая вена, 5 - задняя центральная вена, 6 - заднебоковые спинномозговые вены, 7 - сулькокомиссуральная вена, 8 - вена борозды, 9 – надкостница, 10 - передняя и задняя корешковые вены, 11 - переднее внутреннее спинномозговое венозное сплетение, 12 - межпозвонковая вена, 13 - позвонковые вены, 14 - переднее наружное спинномозговое венозное сплетение, 15 - базально-позвоночная вена, 16 - передняя спинномозговая вена.
Внутреннее позвоночное венозное сплетение, окруженное рыхлой соединительной и жировой тканью, располагается в субдуральном пространстве и является аналогом венозных синусов твердой мозговой оболочки головного мозга. Это венозное сплетение через большое затылочное отверстие сообщается с этими синусами на основании черепа. Отток венозной крови так же происходит по межпозвонковым венам через межпозвонковые отверстия. По межпозвонковым венам кровь поступает в наружное венозное позвоночное сплетение (plexus venosus vertebralis externus). Это сплетение среди прочих поставляет венозную кровь в непарную вену, которая справа от позвоночника соединяет верхнюю и нижнюю полые вены.
Синдромы, обусловленные поражениями спинномозговых сосудов
Передняя и задние спинномозговые артерии атеросклерозу обычно не подвержены. Передняя и задние спинномозговые артерии могут поражаются при артериитах или эмболиях. Чаще всего инфаркт спинного мозга у больных возникает в результате ишемии при уже имеющихся закупорках (окклюзиях) отдаленных артерий. Тромбоз или расслоение аорты вызывают спинальный инфаркт за счет закупорки (окклюзии) корешковых артерий и прекращения прямого артериального кровотока к передней и задним спинномозговым артериям. Инфаркт (ишемический инсульт) обычно развивается в зоне смежного кровоснабжения грудного отдела спинного мозга между крупной спинальной ветвью аорты, артерией Адамкевича снизу и передней спинномозговой артерией сверху.
Причины ишемии и инсульта спинного мозга:
- стенозы устья сегментарной артерии
- сдавление сегментарной артерии или ее ответвлений передней, боковой или задней грыжей межпозвонкового диска
- синдром ножек диафрагмы
Инфаркт спинного мозга у больных может возникать при системном артериите, иммунных реакциях при сывороточной болезни и после внутрисосудистого введения контрастного вещества. При внутрисосудистом контрастировании предвестником инфаркта спинного мозга служит сильная боль в спине, возникающая у больного во время введения контраста.
Причины ишемии и инсульта спинного мозга: стенозы или сдавление сегментарной артерии грыжей межпозвонкового диска, синдром ножек диафрагмы.
Инфаркт спинного мозга, вызванный микроскопическими фрагментами грыжи межпозвонкового диска, содержимым которой служит пульпозное ядро, может развиться у больного после небольшой травмы, часто полученной во время занятий спортом. При этом пациенты отмечают острую местную боль, сменяющуюся быстро наступающей параплегией и синдромом поперечного поражения спинного мозга, развивающимся в течение от нескольких минут до часа. В мелких интрамедуллярных сосудах и часто внутри костного мозга прилежащего тела позвонка обнаруживают пульпозную ткань. Путь ее проникновения из материала диска в костный мозг и оттуда в спинной мозг остается неясным. Данное состояние следует подозревать у лиц молодого возраста с синдромами поперечного поражения спинного мозга в результате несчастного случая.
В зависимости от уровня закупорки (окклюзии) спинномозговых артерий у пациента будут возникать двигательные и чувствительные нарушения.
Клинические проявления поражения передней спинномозговой артерии обычно возникают у пациента внезапно, по типу апоплексии. У некоторых же больных симптомы закупорки (окклюзии) передней спинномозговой артерии нарастают в течение 1-3 суток, что затрудняет постановку точного диагноза. Внезапная, обычно за счёт тромба, закупорка (окклюзия) шейной части передней спинномозговой артерии вызывает у больного нарушение чувствительности в виде парестезии и сильные боли. В след за расстройством чувствительности у пациента развивается вялый паралич мышц рук (по периферическому типу) и спастический парапарез мышц ног (по центральному типу) за счет вовлечения пирамидных путей спинного мозга.
На МРТ позвоночника видна острая ишемия спинного мозга в результате компрессионного перелома со смещением тел позвонков при его выраженном остеопорозе.
Так же возникает нарушение функции мочевого пузыря и прямой кишки (функция тазовых органов) и снижение болевой и температурной чувствительности на сегментарном уровне закупорки передней спинномозговой артерии. При этом у больного обычно сохраняется проприоцептивная и тактильная чувствительность. Отсутствие потоотделения (ангидроз) на парализованной части тела может привести к повышению температуры тела, особенно, при высокой температуре окружающей среды, что симулирует картину инфекции у пациента.
Закупорка (окклюзия) одной или обеих задних спинномозговых артерий у больных в клинической практике встречается крайне редко. Возникающий в ее результате очаг инфаркта спинного мозга вовлекает в себя задние пути и рога спинного мозга, а также частично боковые пирамидные пути. Ниже уровня инфаркта спинного мозга у пациента выявляются расстройства чувствительности по типу анестезии и аналгезии, спастический парез мышц и рефлекторные расстройства.
Читайте также:


