Инъекция в межпозвоночный диск
Ключевые факты
- Показания к применению: Болезненные спинного дегенерации диска
- Стратегия лечения: Небольшая трубка вставлена в пораженный диск. Магию воды вещества вводятся, что приведет к увеличению спинномозговой объема диска, чтобы уменьшить боль и улучшить функцию.
- Стационарное лечение:3 дня
- Восстановительное лечение: 14 дней амбулаторного или стационарная реабилитация
- Самое раннее время полета домой: Через 7 дней после хирургического вмешательства
- Рекомендуемый полет домой: 21 дней после операции
- Время до душа: 1 день после операции
- Рекомендуемое время от работы: 28 дней
- Время до вождения автомобиля: 14 дней
Боли в спине могут быть вызваны целым рядом причин. Частой причиной являются дегенеративные изменения межпозвоночных дисков. Изнашивание или дегенерация тканей межпозвоночных дисков является следствием старения. Потеря воды и разрушение белковой структуры со временем приводят к изменениям в межпозвоночных дисках. Они становятся более ломкими и теряют свою исходную эластичность и толщину.
Увеличение объема межпозвоночного диска при помощи гидрогеля
Благодаря инъекциям гидрогеля мы можем противодействовать уменьшению толщины разрушаемых межпозвоночных дисков: При помощи введения гидрогеля, представляющего собой сильно набухающую полимерную субстанцию, можно заметно повысить связывание воды в вязкой сердцевине межпозвоночного диска. Диаметр межпозвоночного диска долгосрочно увеличивается благодаря эффекту набухания и связывания воды. Такое действие сохраняется в течение нескольких лет.
Боли в результате дегенеративного изменения межпозвоночного диска
К сожалению, такие изменения межпозвоночных дисков зачастую влекут за собой серьезные последствия. Износ межпозвоночного диска на границе с прилегающими позвонками приводит к увеличению нагрузки. Она в свою очередь может вызвать воспалительную реакцию в теле позвонка, которая в медицине называется остеохондрозом. Он имеет различные стадии и различается по классификации Модика. В зависимости от стадии заболевания межпозвоночный диск может вызывать более или менее болезненные ощущения.
Боли в спине в результате дегенерации межпозвоночного диска
В ходе так называемого эрозивного остеохондроза могут возникать очень сильные боли. Они зависят от нагрузки, напр., утром после подъема и нарастая в течение дня. Обычно такие боли не проходят и ночью в состоянии покоя, что отрицательно сказывается на сне и ночном отдыхе. Все это может быть связано с сильными страданиями для пациентов, поскольку никакое положение во время сна не способно облегчить боли в спине. Причиной таких страданий является воспаление межпозвоночного диска и прилегающего тела позвонка.
Терапия дегенеративного изменения межпозвоночного диска
В качестве лечения до сих пор в основном применялась имплантация протеза межпозвоночного диска или укрепление его сегментов. В обоих случаях больной межпозвоночный диск удалялся и заменялся имплантатом. К сожалению, в обоих случаях можно было говорить о высоком проценте неудачного лечения, поскольку картина жалоб не улучшалась, или жалобы возникали в другом месте.
В качестве выхода из этой дилеммы пациентам до сих предлагалась только трансплантация аутогенных клеток межпозвоночного диска. Хотя этот метод и связан лишь с небольшим риском, его недостатком, однако, являются высокие расходы на лечение, которые не перенимаются ни государственными, ни частными медицинскими страховыми компаниями. Кроме того, при проведении такого лечения говорить о жизнеспособности трансплантированных клеток можно лишь косвенно при проведении повторной магнитно-резонансной томографии спустя несколько месяцев. Такой метод восстановления межпозвоночных дисков также осуществляется при помощи аутогенных (собственных) клеток межпозвоночных дисков и, к сожалению, также показывает высокий процент неэффективности.
Гидрогель: Увеличение объема межпозвоночного диска при помощи водосвязывающей субстанции
Гидрогелевая терапия в качестве простого инъекционного метода уже несколько лет успешно применяется при лечении дегенерации межпозвоночного диска.
Такая модель лечения основывается на двух принципах:
С одной стороны, она применяется для остановки дегенеративных воспалительных реакций в межпозвоночном диске, которые вызывают весь комплекс проблем и прежде всего боли в спине.
С другой стороны, малоклеточная или бесклеточная ткань межпозвоночного диска заменяется на синтетический материал - водосвязывающий гидрогель. Таким образом можно увеличить объем межпозвоночного диска и снизить нагрузку тела позвонка.
Оперативная гидрогелевая терапия
Гидрогелевая терапия очень проста в проведении. Для этого требуется лишь небольшая местная анестезия кожи. Необходимость в общем наркозе или обременительной медикаментозной сопутствующей терапии отпадает.
Посредством полой иглы отдел межпозвоночного диска пунктируется под радиологическим контролем. Затем через эту иглу вводятся очень тонкие синтетические полоски межпозвоночного диска длиной в несколько миллиметров. Правильное расположение в межпозвоночном диске также осуществляется под радиологическим контролем. Вся операция обычно занимает прибл. 10-20 минут.
Последующее лечение после гидрогелевой терапии дегенерации межпозвоночного диска
После операции пациент в течение нескольких часов должен оставаться в постели. Последующую мобилизацию рекомендуется проводить в физиотерапевтическом сопровождении.
В основном после гидрогелевой терапии разрешается сразу же приступать к полным нагрузкам.
Контроль эффективности проведенной операции осуществляется примерно через три месяца. Решающим здесь однако оказывается субъективное улучшение симптомов - уменьшение дискогенных болей в спине является лучшим признаком успешной операции.
Различные патологические состояния позвоночника связаны с нарушением структуры хрящевой ткани. В этих условиях становится актуальным направление лечения, призванное восстановить утраченную функцию хряща.

Какие методы могут использоваться для достижения цели? Чтобы ответить на этот вопрос, необходимо разобраться в самой структуре важной для позвоночника хрящевой ткани.
Хрящевая ткань позвоночника
Где в позвоночнике находится хрящ? Из этой структуры состоят такие образования, как межпозвонковые диски. Они представляют собой хрящи в форме эллипса, которые располагаются между двумя соседними позвонками на всем протяжении позвоночного столба.
Межпозвонковые диски выполняют функцию амортизации – они сглаживают амплитуду движений, препятствуют ударам позвонков друг об друга. Каждый диск имеет внутри пульпозное ядро, которое окружено фиброзной капсулой. Патология происходит, когда через дефект в капсуле выходит наружу участок ядра (грыжа диска), который вступает в анатомический конфликт с окружающими образованиями.
Из чего состоит хрящевая ткань? В её структуру входят:
- Клетки хондроциты.
- Межклеточный матрикс.
В составе последнего имеются очень важные вещества, без которых работа хряща невозможна. На молекулярном уровне хрящ состоит из:
Особенностью хрящевой ткани является отсутствие сосудов. Диски получают питание из синовиальной жидкости и диффузии из других тканей. В результате обмен веществ в хрящах малоинтенсивный, поэтому восстановление хрящевой ткани – затруднительный процесс.
Причины патологии
Заболеваний, вызывающих патологию хряща не так много, однако они занимают существенную долю болезней позвоночника. Восстановление хрящевой ткани необходимо при следующих состояниях:
- Остеохондроз.
- Протрузия и грыжа диска.
- Травмы межпозвонкового диска.
- Системные заболевания соединительной ткани.
- Недостаток белка и микроэлементов в организме.
Перечисленные проблемы вызывают целый каскад патологических процессов. При нарушении структуры хряща, его фрагменты начинают сдавливать окружающие структуры. Начинается воспалительный процесс. В реакцию могут вовлекаться нервные корешки и сплетения, мышцы и связки и даже костная ткань.
Запущенные болезни хрящевой ткани приводят к инвалидности. Вот почему важно как можно раньше приступить к восстановлению этих структур.
Методы восстановления
Вертебрология – отрасль медицины, разрабатывающая методы лечения болезней позвоночника. Эта наука на протяжении многих лет ищет наиболее эффективные схемы воздействия на поврежденную хрящевую ткань позвоночника.
Можно выделить следующие направления лечения:
- Изменение режима питания.
- Использование лекарственных препаратов.
- Применение стволовых клеток и других экспериментальных методов.
- Вспомогательные технологии: физиотерапия, массаж, ЛФК.
Стоит подробнее остановиться на каждом из перечисленных способов, чтобы достичь наиболее эффективные результаты восстановления хрящевой ткани.

Использование только препаратов для лечения хряща без изменения образа жизни будет наименее эффективным способом терапии. Необходимо избавиться от вредных привычек, таких как алкоголь и курение. Они нарушают процессы кровообращения, что усугубляет болезнь.
Очень важно изменить характер питания. В рацион следует добавить:
- Молочные продукты – содержат кальций, который укрепляет хрящевую и костную ткани.
- Наваристые мясные бульоны – в их составе имеется необходимая для хряща гиалуроновая кислота.
- Холодец и заливная рыба – также содержат мукополисахариды и белки, полезные для позвоночника.
- Морепродукты. В их составе имеются фосфор, кальций и другие микроэлементы.
- Десерты с желатином – содержат мукополисахариды.
- Овощи и фрукты – источник витаминов, которые укрепляют иммунную систему и препятствуют воспалительной реакции.
- Стоит в большом количестве употреблять чистую воду и свежие соки. Жидкость делает хрящ упругим и усиливает обменные процессы.
Питание должно быть полноценным по белковому и углеводному составу, достаточным по энергетической ценности. В этом случае в организме будут в достаточном количестве вырабатываться анаболические гормоны, участвующие в восстановлении хряща.

На сегодняшний день основу для восстановления хрящевой ткани позвоночника создают лекарственные препараты. Средства используются в различных лекарственных формах и принадлежат к разным химическим группам, однако тем или иным способом предохраняют хрящ от дополнительного повреждения.
Можно разделить препараты на следующие группы:
- Хондропротекторы.
- Витамины и антиоксиданты.
- Гормональные средства.
Каждый из них имеет ряд преимуществ и недостатков. Кроме того, лекарства способны вызвать побочные эффекты, поэтому назначать их должен лечащий врач.
Современная медицина пытается найти идеальное средство, действующее на механизм развития болезни, а не на её симптомы. На сегодняшний день активно проходят клинические испытания препаратов группы хондропротекторы.
Эти лекарства содержат в составе вещества хрящевой ткани или их аналоги, которые замечают дефицит собственных метаболитов и предотвращают прогрессирование патологии. Хондропротекторы делятся на несколько групп:
- Препараты, содержащие в составе только хондроитина сульфат: Хондроксид, Хондролол.
- Средства с природными компонентами (экстракты морских оранизмов, костной ткани телят): Румалон, Афлутол.
- Лекарства, имеющие в составе мукополисахариды – Артепарон.
- Препараты, содержащие глюкозамин – предшественник хондротина. В эту группу входит лекарство Артрон Флекс.
- Комбинированные средства: Терафлекс, Артрон-комплекс.
Выделяются также лекарства, содержащие в составе нестероидные противовоспалительные средства вместе с хондропротекторами. Комбинация направлена на быстрое снижение интенсивности болевого синдрома.
Широкий потенциал лекарств этой группы объясняется наличием ряда существенных преимуществ. К ним относятся следующие свойства лекарств:
- Влияние непосредственно на обмен веществ, устранение дефицита собственных метаболитов.
- Широкий выбор лекарственных форм: таблетки, уколы, мази и гели.
- Хорошая переносимость, минимум побочных эффектов.
- Доказанная клиническая эффективность при длительном приеме.
Повсеместное распространение хондропротекторы пока не получили. Это объясняется наличием определенных недостатков:
- С трудом проникают в ткани позвоночного столба.
- Необходимо длительное применение. Курс продолжается 3–6 месяцев.
- Снижают симптоматику только спустя месяц после начала приема.
- Необходима комбинация с симптоматическими средствами, физиопроцедурами.
- Высокая цена.
Врач должен индивидуально подобрать препарат на основе состояния пациента и результатов клинических испытаний.

Клинические испытания показали значительный эффект восстановления хряща при использовании анаболических гормонов – соматотропного и тиреокальцитонина.
Первый вырабатывается в гипофизе и ответственен за рост и развитие организма в молодости. С возрастом уровень гормона падает, и хрящевая ткань теряет свойства прочности и эластичности. Введение препарата соматотропного гормона в инъекционном виде привело к улучшению репаративных (восстановительных) свойств межпозвонкового диска.
Потенцирует эффект одновременное использование тиреокальцитонина – другого гормона гипофиза. Он влияет на активность щитовидной железы и усиливает анаболический эффект. Под действием гормонов в печени активизируется синтез белка, количество хондроцитов увеличивается, хрящ приобретает свойство прочности.
К сожалению, гормоны имеют ряд отрицательных воздействий. Они приводят к диспропорциям скелета, нарушению работы печени и почек, изменению уровня артериального давления.
Именно поэтому широкое применение соматотропного гормона и тиреокальцитонина не наблюдается. Препараты применяются в ограниченном количестве клиник и проходят испытания.
Значительным эффектом обладает использование для восстановления хряща витаминов и микроэлементов. Применяются следующие препараты:
- Никотиновая кислота (витамин K) – средство способствует выработке соматотропного гормона. Дозировка препарата тщательно подбирается для того, чтобы не повлиять на процессы свертывания крови.
- Витамин С. Аскорбиновая кислота обладает антиоксидантным эффектом, она препятствует воспалительной реакции, активирует иммунные силы организма, способствует нормализации обменных процессов.
- Витамин D – вместе с кальцием способствует укреплению не только костной ткани, но и хряща. Не допускает развитие дегенерации в виде костных остеофитов и остеопороза.
Кроме витаминов, врач может назначить комплексы микроэлементов, в основном кальция и фосфора. Усиливают эффект аминокислоты: лизин, пролин, аланин, витамин P. Наиболее рациональным является назначение полноценного поливитаминного комплекса, содержащего необходимые вещества в нужной дозировке.
Медицина стремится вперед, используя самые современные наработки ученых. Большим потенциалом для восстановления хрящей позвоночника обладают некоторые экспериментальные методики:
- Применение стволовых клеток. Эмбриональные клетки встраиваются в хрящ и преобразуются в хондроциты, замещая утраченную функцию.
- Введение готовых хондроцитов внутрь хряща. Применению метода препятствует иммунная реакция организма на введение чужих клеток.
- Замещение синовиальной жидкости за счет применения поливинилпирролидона. Недостаток – сложность применения при поражении нескольких дисков позвоночника.
- Применение кленбутерола и других стимуляторов адренергических рецепторов. Препараты имеют эффект схожий с анаболическими гормонами, но не обладают их побочными действиями.
Кроме описанных методик, широко используется хирургическая коррекция патологии. Иногда устранить патологию диска невозможно другим путем. Когда восстановление хрящевой ткани безуспешно, врачи прибегают к удалению грыжи или целого диска и замене его на протез.
Все описанные методики восстановления хряща обладают длительным эффектом. Как ускорить действие витаминов и хондропротекторов? Для подобных целей часто используются методы физиотерапии:
- УВЧ, УФО.
- Электрофорез и фонофорез.
- Электромиостимуляция.
- Парафиновые аппликации.
- Горячие ванны.
Дополнить процедуры можно с помощью массажа. Сохранить здоровую ткань можно, соблюдая правильный двигательный режим. Исключаются статические и динамические перегрузки, применяются комплексы ЛФК и лечебной гимнастики.
Перечисленные процедуры нужно выполнять под контролем специалиста.
В течение первых месяцев лечения симптоматика не будет существенно меняться. Облегчить состояние пациента помогают следующие препараты:
- Анальгетики.
- Нестероидные противовоспалительные препараты.
- Глюкокортикостероиды в уколах.
- Позвоночные блокады.
- Миорелаксанты.
- Витамины группы B в инъекционной форме.
Также снизить интенсивность симптомов помогают позвоночные корсеты, бандажи и ортопедические пояса. Подобрать конструкцию поможет лечащий врач.
Уколы от межпозвоночной грыжи являются одним из самых эффективных методов лечения патологии. Показаниями к применению инъекций служат сильный болевой синдром и воспалительный процесс. Чтобы избежать развития нежелательных последствий, выбор схемы лечения грыжи нужно доверить специалисту после проведения необходимых диагностических мероприятий.
Описание заболевания
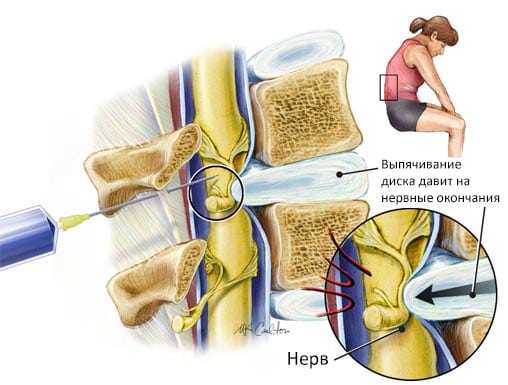
Межпозвоночная грыжа – это выпячивание в позвоночный канал ядра межпозвонкового диска, которое происходит в результате нарушения целостности фиброзного кольца. Чаще диагностируются грыжи пояснично-крестцового отдела позвоночника, поскольку на него приходится основная нагрузка, реже шейного и грудного.
Провоцирующие факторы патологии полностью не изучены, однако известно, что генетическая предрасположенность к заболеванию имеет большое значение. К остальным причинам развития грыжи относят:
- травмы;
- чрезмерные нагрузки;
- избыточная масса тела;
- неправильное питание;
- вредные привычки;
- малоподвижный образ жизни;
- патологии позвоночника (неправильная осанка, остеохондроз).
Считается, что основным проявлением грыжи может быть сильная боль, однако это не соответствует действительности. На начальном этапе патологии многие пациенты отмечают лишь легкий дискомфорт в спине, который принимают за мышечное перенапряжение. По мере развития заболевания появляется отечность, чувство жжения и покалывания, искривления позвоночника, напряжение в мышцах. Боль усиливается при нагрузке и уменьшается в состоянии покоя.
Диагностические мероприятия
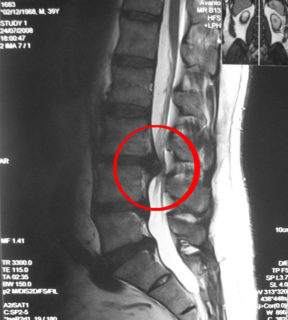
Перед назначением схемы лечения специалист проводит комплексное обследование, которое включает следующие мероприятия:
- рентген, исключающий другие возможные патологии;
- МРТ или КТ, для определения полной клинической картины;
- миелограмма – процедура с контрастным веществом для точного определения размера грыжи и ее локализации;
- электромиелограмма, устанавливающая пораженные грыжей нервные окончания.
Лечащий врач может назначить при необходимости ряд дополнительных исследований, учитывая индивидуальные особенности пациента.
Лечение грыжи с помощью инъекций
Терапия может быть назначена после детального изучения состояния пациента. Лечащий врач учитывает форму патологии, степень развития, болезненность, количество грыж, а также возраст и сопутствующие болезни пациента.
Инъекции назначают в острый период болезни и при запущенной стадии. Их отличают по способу введения: внутривенные, внутримышечные, в область поражения. Список и названия уколов при грыже позвоночника классифицируют исходя из воздействия на организм:
- стероидные противовоспалительные препараты;
- нестероидные (НПВС);
- мышечные миорелаксанты;
- хондропротекторные средства;
- эпидуральная блокада;
- витаминные препараты.
Препараты необходимы для снятия болевого синдрома и устранения воспаления, мышечных спазмов, улучшения циркуляции крови. Справиться с этой задачей быстро можно с помощью парентерального введения лекарств.
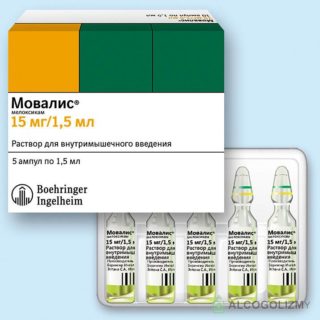
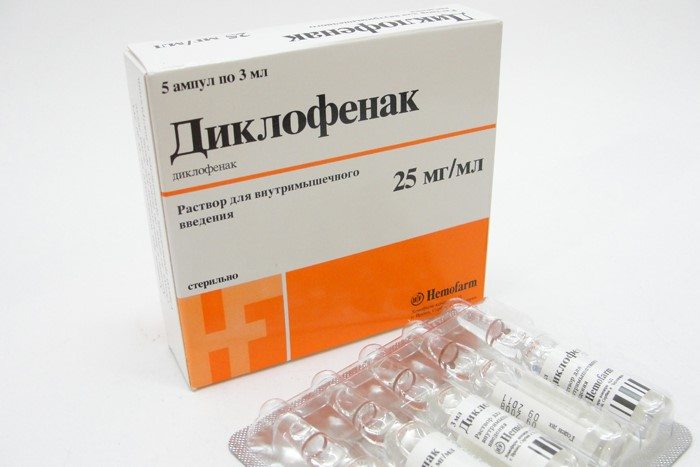
НПВС назначаются одними из первых при грыже позвоночника. Они довольно быстро и на длительный период снимают боль, воздействуют на отечность и воспаление. Цена препаратов вполне доступна, специалисты отмечают, что они редко вызывают побочные эффекты. Тем не менее все средства должны назначаться только врачом. Основные представители:
- Диклофенак;
- Мовалис;
- Ксефокам;
- Дексалгин, Кеторол, Кетопрофен (препараты первого поколения);
- Целебрекс, Мовалис (второе поколение).
Препараты второго поколения эффективнее купируют болевой синдром, убирают отечность и останавливают воспалительный процесс.
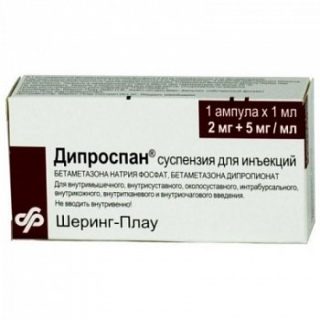
Если курс лечения нестероидными препаратами не оказал нужного эффекта или боль сильная, лечащий врач может назначить стероидные гормональные средства. Такие препараты небезвредны, у них масса побочных эффектов и противопоказаний. Их нельзя принимать более 5 дней. Однако они хорошо действуют как обезболивающее, противовоспалительное и противоотечное средство. К таким лекарственным средствам относят:
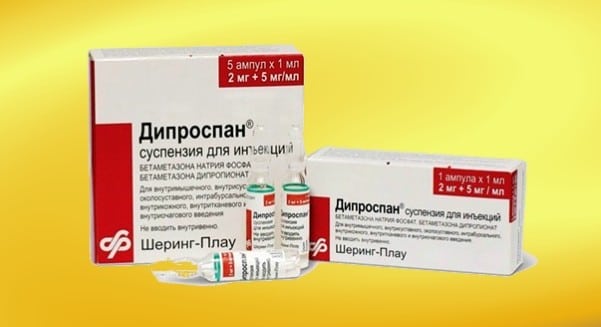
- Дипроспан;
- Дексаметазон;
- Преднизолон.
Эти препараты способны вызывать привыкание и разрушающе действовать на хрящевую ткань, поэтому не следует их принимать долгое время. Противопоказаны при туберкулезе, сахарном диабете, язвенных болезнях пищеварительного тракта. Назначают только в крайних случаях.
Пациенты должны понимать, что стероидные и нестероидные препараты не лечат, а лишь снимают проявления заболевания.
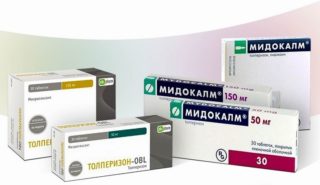
При тяжелой форме грыжи позвоночника нередко назначаются миорелаксанты. С помощью этих препаратов снимается болевой синдром, поскольку они расслабляют мышцы, быстро снимают спазм и восстанавливают кровоток. Чаще специалисты назначают:
- Тизанидин;
- Сирдалуд;
- Атаракс;
- Баклофен.
Популярностью пользуется Мидокалм, поскольку в его состав входит Лидокаин, действующий эффективно на источник боли.
Действие этих препаратов направлено на восстановление хрящевой ткани. В данном случае инъекции являются самыми эффективными, поскольку активные вещества сразу попадают в кровяное русло и доставляются к позвоночнику. Наиболее востребованные препараты:
- Алфлутоп;
- Нолтрекс;
- Адгелон.
Среди новинок отмечен Терафлекс Адванс, с высокоэффективными компонентами в составе. Вместе с хондропротекторами врачи рекомендуют умеренную физическую нагрузку. Это поможет усилить циркуляцию крови в очаге поражения. Как правило, лечение данными средствами длительное.
Лекарственные средства с гиалуроновой кислотой в составе стабилизируют функцию синовиальной жидкости в позвонке, значительно повышают эластичность, что позволяет быстрее восстановиться диску, снять боль и воспаление. Стойкий результат после уколов будет заметен через 3-4 процедуры, которые проводят с интервалом в 10 дней.
В особо сложных, запущенных случаях, когда требуется устранить боль в самые короткие сроки, вводят обезболивающие препараты в область защемления нерва. Блокада может быть боковой, передней или задней, в зависимости от локализации грыжи. В состав используемых препаратов входит Лидокаин или Новокаин. Иногда для достижения необходимого эффекта вещества смешивают.
Колоть нужно в щель, расположенную между двумя оболочками – твердой и мозговой, в пораженный участок. Действие процедуры ощущается сразу.
Витамины в ампулах при грыже позвоночника необходимы в качестве вспомогательных средств, влияющих на обменные процессы в организме и на иммунную систему. Эффективными препаратами считают:
- Никомед;
- Комбилипен;
- Витамол;
- Мильгамма.
Витаминные комплексы также имеют противопоказания. Уколы не следует делать без рекомендации врача, несмотря на то что инъекции витаминов при грыже давно зарекомендовали себя с лучшей стороны.
Неплохо проявляют себя гомеопатические препараты в виде инъекций. К основным преимуществам гомеопатии при грыже относят:
- отсутствие отрицательного воздействия на организм;
- рассасывание отеков;
- снятие воспаления;
- устранение боли;
- восстановление питания тканей.
Гомеопатические препараты могут быть в таблетках, порошках, гранулах и ампулах. Однако и эти натуральные средства имеют ряд противопоказаний: туберкулез, онкология, беременность, рассеянный склероз, коллагеноз, язва.
Озоновые уколы не вызывают негативных реакций со стороны организма, но могут сопровождаться незначительными побочными эффектами – головокружением, сонливостью, слабостью. Озон уменьшает объем грыжи и помогает организму выработать необходимые антиоксиданты, которые выводят токсины. Кроме этого, он обладает обезболивающими качествами и расслабляет мускулатуру. Обзор отзывов об озонотерапии при лечении грыжи позвоночника показывает положительное отношение многих пациентов к этой процедуре.
Любой метод терапии имеет некоторые противопоказания. Инъекции при грыже не являются исключением. К наиболее часто встречающимся противопоказаниям относят беременность, период лактации, сахарный диабет, онкологию, туберкулез, некоторые патологии ЖКТ, мочевыводящих органов, сердечную недостаточность.
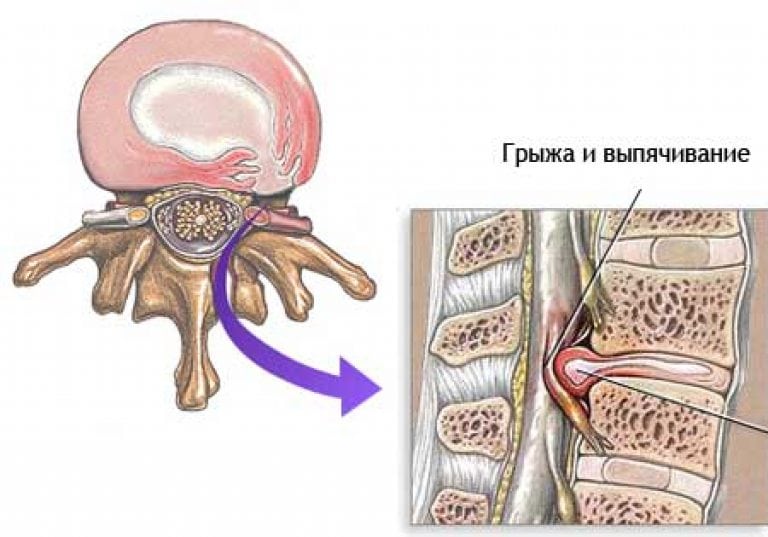
Формирование межпозвоночной грыжи становится причиной серьезного ухудшения самочувствия человека. Постоянно или эпизодически возникают острые боли, локализованные в области смещения межпозвонкового диска. В клинической картине присутствуют мышечные спазмы, снижение чувствительности, парезы, ограничение подвижности. Для устранения симптоматики бывает недостаточно приема таблеток или использования мазей. Избавиться от острого болевого синдрома, повышенного мышечного тонуса при грыже позвоночника можно только с помощью уколов.
Кто назначает уколы при грыже позвоночника, обязательно ли их делать
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Лечение межпозвоночной грыжи проводит невролог или вертебролог. Эти врачи определяют тактику терапии, рассчитывают суточные и разовые дозы фармакологических препаратов. Вертебрологи и неврологи определяют длительность лечения, контролируют его эффективность. При необходимости они корректируют терапевтические схемы, снижая или повышая дозировки препаратов, заменяя их аналогами.

Врачом принимается решение о проведении патогенетического, этиотропного или симптоматического лечения. Для этой патологии характерны острые клинические проявления, которые нельзя устранить приемом таблеток. Если пациенту назначено инъекционное лекарственное средство, значит, врач уверен в необходимости его применения.
Эффективность инъекций
Преимущество инъекций перед другими лекарственными формами — быстрый клинический эффект. Состояние пациента улучшается спустя несколько минут, а терапевтическое действие сохраняется на протяжении трех и более часов. После медикаментозной блокады глюкокортикостероидами анальгетический эффект может ощущаться на протяжении недели.
| Преимущества уколов при грыже | Характерные особенности инъекционных лекарственных форм |
| Биодоступность | Доставка активных ингредиентов непосредственно в область пораженных дисков и быстрое создание в ней максимальной терапевтической концентрации |
| Системный анальгетический эффект | Возможность обезболивания при нарушении глотательного рефлекса, характерного для межпозвоночной грыжи, локализованной в шейном или грудном отделе позвоночника |
Многие обезболивающие средства в таблетках действуют медленно, их терапевтическая активность проявляется только при накоплении ингредиентов. Их длительный курсовой прием заменяют 3-5 внутривенных и внутримышечных инъекций.
Виды уколов от грыжи позвоночника
В вертебрологии и неврологии практикуется использование уколов на начальном этапе лечения, а затем достигнутый результат закрепляется приемом таблетированных средств. При межпозвонковой грыже инъекционные препараты применяются не только для устранения болей и мышечных спазмов. Нередко требуется срочно улучшить кровообращение или нормализовать микроциркуляцию в области поврежденных дисков. Справиться с этой задачей может только парентеральное введение препаратов.
НПВС всегда становятся препаратами первого выбора в терапии межпозвоночных грыж. Патология часто осложняется ущемлением спинномозговых корешков и асептическим воспалением. Активные ингредиенты НПВС ингибируют фермент циклооксигеназу, стимулирующую выработку простагландинов и брадикининов. Этим объясняется многоплановое воздействие инъекций на организм — противовоспалительное, обезболивающее, антиэкссудативное, антипиретическое. Наиболее высокая клиническая эффективность характерна для уколов со следующими основными компонентами:
- диклофенаком;
- мелоксикамом;
- кетопрофеном;
- кеторолаком;
- лорноксикамом.
У НПВС довольно широкий перечень противопоказаний — период грудного вскармливания, беременность, тяжелые патологии печени и почек. Пациентам с язвенными поражениями, гиперацидными и эрозивными гастритами препараты не назначаются. Нередко НПВС комбинируются с ингибиторами протонной помпы для профилактики повышенной выработки желудочного сока.
Глюкокортикостероиды — синтетические аналоги гормонов, продуцируемых надпочечниками. Это обуславливает их выраженное терапевтическое действие и высокий риск побочных системных и местных появлений. При межпозвоночной грыже гормональные препараты назначаются при неэффективности НПВС или для купирования острой боли в спине, например, люмбаго. В лечебные схемы включаются такие инъекционные средства:
- Триамцинолон;
- Кеналог;
- Дипроспан;
- Дексаметазон;
- Преднизолон.
Так как глюкокортикостероиды весьма токсичны для организма человека, они обычно применяются для медикаментозных блокад с анестетиками Лидокаином или Новокаином. Инъекция обычно делается в расположенные рядом со смещенным диском мягкие ткани, где боль ощущается сильнее всего.
Гормональные средства не предназначены для частого использования из-за своей способности разрушать хрящи и костные структуры. Их не назначают при лактации и беременности, индивидуальной непереносимости ингредиентов.
Характерный для межпозвонковой грыжи любой локализации острый болевой синдром провоцирует сдавление спинномозговых корешков и повышенный тонус скелетной мускулатуры. Он возникает в ответ на сильную боль. Так организм пытается ограничить движение в области выпячивания грыжи. Но эффект часто бывает обратным — мышечный спазм приводит к еще большему ущемлению чувствительных нервных окончаний. Поэтому в терапии грыжи практически всегда используются миорелаксанты. Обычно применяется Мидокалм со сложным механизмом действия на спазмированные мышцы:
- активный ингредиент толперизон проявляет мембраностабилизирующую активность;
- действующее вещество препятствует проведению возбуждения в первичные афферентные волокна;
- происходит блокирование полисинаптических и моносинаптических спинномозговых рефлексов.
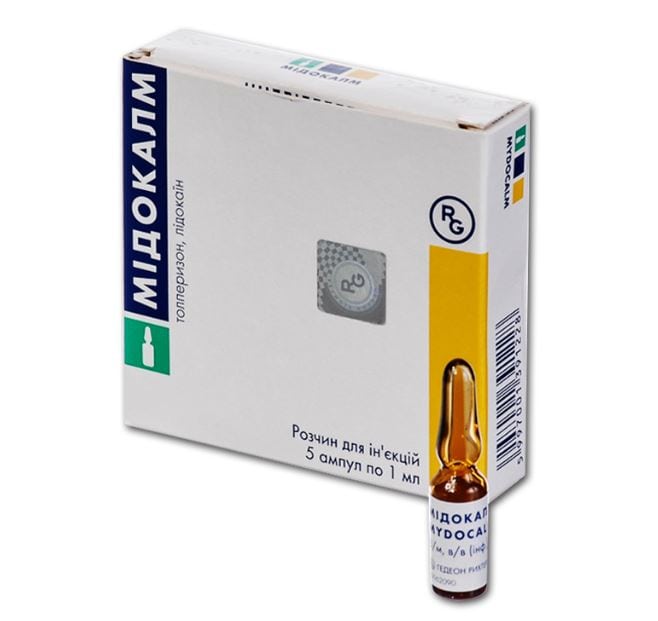
Несомненное достоинство Мидокалма — наличие в составе анестетика Лидокаина, что значительно усиливает обезболивающий эффект. Препарат вводится внутримышечно в дозах, определенных лечащим врачом. Он не предназначен для терапии грыж во время беременности, лактации, при гиперчувствительности к компонентам.
Если межпозвоночная грыжа диагностирована на начальной стадии образования, то лечение дополняется парентеральным введением хондропротекторов. Это единственная группа препаратов, стимулирующих частичную регенерацию хрящевых тканей. Клиническими испытаниями была подтверждена эффективность средств с активными ингредиентами сульфатом хондроитина, сульфатом или гидрохлоридом глюкозамина. Обычно терапия начинается с внутримышечного введения следующих препаратов:
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
- Хондрогард;
- Хондроитин-Акос;
- Румалон;
- Мукосат;
- Эльбона.
Хондропротекторы в уколах используются на протяжении нескольких недель, а затем следует длительный прием таблетированных средств. По мере накопления активных ингредиентов в области разрушенных дисков проявляется обезболивающее, противовоспалительное и противоотечное действие препаратов.
Для лечения межпозвоночной грыжи в терапевтические схемы всегда включаются препараты с витаминами группы B — пиридоксином, тиамином, цианкобаламином, фолиевой кислотой. Они обладают нейротропным действием, поэтому их применение актуально при корешковом синдроме и дискогенной миелопатии. Курсовое внутримышечное введение витаминов улучшает иннервацию, нормализует нервную проводимость, стимулирует восстановление поврежденных нервных структур. Какие препараты может назначить врач:
- Комбилипен;
- Мильгамма;
- Нейробион.
Такой метод терапии межпозвоночной грыжи используется редко и только при патологии на начальном этапе развития. Применение капельниц позволяет комбинировать лекарственные средства, что снижает степень травматизации кожи. Инъекционные препараты предварительно разводятся необходимым объемом изотонического раствора хлорида натрия. Капельницами можно длительное время поддерживать нужную концентрацию активных ингредиентов в системном кровотоке и поврежденных тканях.
При серьезных нарушениях трофики, иннервации, снижении чувствительности применяется Актовегин в форме инъекционного раствора. Препарат активизирует обмен веществ, ускоряет регенерацию мягких тканей и поврежденных спинномозговых корешков. После его курсового использования повышается устойчивость клеток к состоянию кислородного голодания за счет стимуляции процессов утилизации и потребления кислорода.
При грыжах любой локализации (особенно шейного отдела) пациентам часто назначаются средства для улучшения кровообращения — Эуфиллин, Пентоксифиллин, Никотиновая кислота. Они устраняют дефицит питательных веществ в тканях, ускоряют выведение из них продуктов воспалительного процесса, шлаков, токсинов.
Эпидуральная блокада может быть осуществлена двумя способами. Чаще всего практикуется интраламинарное введение лекарственных средств между позвоночными отростками. Но иногда необходима трансфораминальная блокада, заключающаяся в инъекции препарата в область выхода спинномозговых нервов из межпозвоночных отверстий. Процедура проводится только врачом, контролирующим свои действия с помощью специального оборудования.
Для эпидуральных блокад обычно используются анестетики, глюкокортикостероиды. А их комбинирование способствует усилению и пролонгированию анальгетического действия.
Самостоятельное введение инъекций
Безопасность уколов для желудочно-кишечного тракта, почек и печени сильно преувеличена. Их компоненты не контактируют со слизистыми оболочками, но быстро проникают в кровеносное русло. Поэтому системные побочные проявления инъекционных препаратов возникают не реже, чем у таблеток и капсул. Минимизировать вероятность их возникновения позволяет тщательный расчет разовых доз, знание фармакокинетики и фармакодинамики активных и вспомогательных ингредиентов.
Неврологи и вертебрологи настоятельно не рекомендуют вводить лекарственные средства самостоятельно при межпозвоночной грыже. Но возникают ситуации, когда пациент не может ежедневно посещать процедурный кабинет, тогда проводится инструктаж больного о соблюдении правил асептики и техники введения раствора.
Читайте также:


