Грыжа шморля в поясничном отделе отзывы
![]()
-
Закреплено
- Dewona
- 18 Сен 2011
![]()
-
Закреплено
- kiramir879
- 16 Мар 2011
- Валентина
- 8 Авг 2006
![]()
- Andrey777
- 30 Дек 2018
- artur.kharin
- 28 Июл 2018
![]()
- Tiness
- 2 Июл 2018
- daria_dashaa
- 24 Авг 2017
- Qwer
- 30 Мар 2018
![]()
- Тамерланё
- 24 Янв 2018
![]()
- Ilona15
- 4 Янв 2018
![]()
- Olena47
- 28 Сен 2017
- Хороший
- 4 Июл 2016
- игорь3184
- 25 Июн 2016
![]()
- yulia1011
- 27 Ноя 2013
![]()
![]()
- Никита Моск
- 27 Янв 2015
![]()
- ACBB
- 24 Янв 2015
- Daria_ukr
- 16 Дек 2014
- Fedortsova
- 17 Июл 2014
![]()
- MAXFAX
- 3 Апр 2014
![]()
- spirit29
- 18 Сен 2013
- Нежиборец Алексей
- 13 Фев 2014
- Olenika12
- 17 Окт 2013
- mr.natalija
- 8 Ноя 2013
- _and_
- 3 Фев 2008
![]()
- joker
- 4 Дек 2013
![]()
- Rustik
- 10 Апр 2013
![]()
- Melo4
- 15 Авг 2013
![]()
- petrovochka
- 1 Июл 2013
- bobyl
- 24 Июн 2013
![]()
- ccchasiii
- 19 Июн 2013
![]()
- SvetaU
- 4 Июн 2013
![]()
- svecsv
- 31 Май 2013
![]()
- Lady1
- 23 Май 2013
![]()
- Vitaliy83
- 10 Апр 2013
![]()
- Дмитрий777
- 17 Мар 2013
![]()
- Все о клиновидной деформации позвоночника
- Что такое кинезиотейпирование и может ли оно помочь при болях в позвоночнике?
- Народная медицина для лечения артроза голеностопного сустава
- Профилактика детского сколиоза, или как не допустить развития заболевания
- Фораминальная грыжа диска – в чем ее особенности
- В чем опасность мышечного напряжения? Комплекс расслабляющих упражнений
- Форумы
- Все о позвоночнике
- Грыжи и протрузии межпозвонковых дисков
Здравствуйте! Этот отзыв будет длинным, в нем я расскажу о течении своей болезни. Сейчас мне 19 лет.
Началось все в 13 лет, меня стали беспокоить боли в ноге. Сначала я и родители особо не придавали этому значения, затем боли стали сильнее. Обратились ко врачу: неврологу, ортопеду. мне назначили сделать рентген, в итоге врач на нем ничего не обнаружила, хотя вскоре другой врач на снимке четко увидела грыжу (не на МРТ, а на обычном рентгеновском снимке). Попался вот такой вот неквалифицированный врач. Помню, я ходила на массаж, на физиотерапию. но мне ничего не помогало. Нога болела.
Таким образом я прожила 3 месяца. Затем врач (уже другой) сказал, что дальше как лечить не знают, сказали обращаться в больницу. В тот день мне вызвали скорую и я помчалась в морозовскую больницу, в которой провела три недели.
В ней мне делали обследования, в том числе и МРТ, на котором и обнаружили протрузии и грыжу. Сейчас уже точно не помню, сколько их было: то ли две протрузии и одна грыжа (около 6 мм), то ли +две грыжи. Суть в том, что ЭТО нашли в позвоночнике тринадцатилетнего ребенка. Казалось бы, откуда? Эта болезнь обычно появляется после 40 лет. Я была в шоке, я боялась операции, сразу надумала себе кучу всего.
В итоге затем меня перевели в другую больницу, где меня стали лечить. Почти весь тот год я провела в больницах. Я ходила на ЛФК, мне делали массаж, физиотерапию (стимуляция, ультразвук, лазер, электрофорез), парафинотерапию (в разных больницах по-разному), кололи различные препараты, прописали ношение корсета.
Но мне ничего не помогало. Точнее помогало, но как-то по-другому. То есть боль в положении лежа немного уменьшилась, мне стало проще лежать (к слову, с вытянутыми ногами я не могла лежать, так сразу шла сильная боль, мне приходилось держать одну ногу на весу), но вот ходить стало еще больнее, мне требовалось еще больше пауз во время прогулок.
А уж когда после больницы я поскользнулась на льду и упала прямо на зад, то почувствовала ухудшение.
После этого я еще раз планово легла в больницу на два месяца, где меня продолжали лечить. Как понимаете, не помогло.
Стали задумываться об операции. До этого ходили узнавать на счет нее, но хирург сказал, что ее надо еще заслужить. Вот так.
Во второй раз таких проблем уже не возникло.
К тому моменту грыжа сильно мешала жить, да, я ходила в школу, но мне было больно сидеть, ходить, СПАТЬ. Гулять я стала меньше, чтобы уснуть, мне требовалось больше времени, так как нужно было найти удобную позу для сна (для меня удобнее всего было спать на боку, подогнув колени и положив между ногами одеяло или подушку). Также у меня изменилась походка: я стала хромать, спина согнулась, ноги не могла полностью выпрямить (были подогнуты в коленях), проблемная нога при ходьбе выбрасывалась сильно в сторону. То есть я таким образом пыталась смягчить боли, у меня появилась вот такая щадящая походка (я не могла ее контролировать), которую даже прохожие замечали.
Ближе к делу. В 14 лет была проведена операция по удалению грыжи (в Бурденко, очень хорошая больница, кстати), но это очень дорогое удовольствие, операция обошлась в 110000 рублей, это в 2010 году.
Тогда я уже не боялась, а наоборот, с нетерпением ждала операции, так как понимала, что это единственный способ забыть о боли, хотя и знала о возможных последствиях (стать инвалидом). Так что не все помогает ЛФК и массаж, кому-то только операция.
После нее я встала на следующий день. Мне разрешили ходить, недолго правда и в корсете, который я могла снимать, когда лежала. Сидеть было запрещено, максимум сходить в туалет, а остальное стоя или лежа.
После операции боли прекратились, я сразу выпрямилась. Но вот походка, конечно, была прежняя. Когда мы гуляли с мамой, она мне всегда напоминала "выпрями колени", "ставь ногу ровно".
Насчет послеоперационного периода. В первый день у меня почему-то сильно сводило ноги, но после укола обезболивающего все прошло. Спина особо не болела, только если неудачно повернуться. Шов маленький, это он сейчас:

Режим первые полтора месяца был один: корсет при ходьбе, сидеть по чуть-чуть и ЛФК, которую я старалась делать каждый день, они были направлены на рястяжку и укрепление мышц.
Также мне дали несколько рекомендаций, как правильно держать тяжести, если их не избежать, как стоять в транспорте (лучше минимизировать нагрузку, если есть такая возможность).
Через полтора-два месяца я стала ходить в бассейн, это мне тоже рекомендовали.
Если вы успели заметить, то одну грыжу-то мне удалили, а протрузии остались. точнее сейчас это полноценные грыжи. Год назад в последний раз делала МРТ и там нашли три грыжи-5,6,7 мм (они каждый год прогрессировали, протрузии переросли в грыжи+появилась еще одна, но на месте операции новая не появилась). Большие, говорят, их не вылечить консервативно. Но они (ттт) не мешают, только иногда дают о себе знать. Плюс-боль в грудном отделе, хотя, судя по МРТ он здоров. Это все остеохондроз.
Год назад мне удалось познакомиться с одним врачом, который занимается УВТ- ударно-волновой терапией. И вам я хочу ее порекомендовать. Это тоже достаточно затратно, но это того стоит!
Я не буду углубляться в диагноз, но остеохондроз так просто не вылечить. ЛФК, массажами, бассейнами излечиться нереально. Операция тоже не лечит, она вас всего лишь избавляет от очередной грыжи.
УВТ ЛЕЧИТ остеохондроз. Опять-таки, я не хочу углубляться, потому что для меня эта тема сложная, либо же я могу не так объяснить, либо же вы не так поймете. Но УВТ разрушает образования, которые появляются при остеохондрозе и которые являются причиной возникновения грыж. У меня нет причин не верить врачу.
Что хочу сказать, помогает! Процедура болезненная, остаются синяки. Но главное результат! На следующий день чувствуется небольшое ухудшение, а зачем боль пропадает.
После процедуры чувствуешь себя более живым, главное, пройти курс из нескольких процедур. Если врач хороший, то он не навредит.
А сейчас я вам расскажу про СПОРТ.
Сколько раз спрашивала врачей, все категорически говорили- НЕТ! Если хочешь стать инвалидом, то конечно иди занимайся.
Так вот, это все бред. В моем случае точно. Пока я ходила в спортзал, боли были меньше, меня почти ничего не беспокоило, ну иногда только.
Затем я бросила на несколько месяцев и почувствовала ухудшение. То спина болит, то суставы ног, причем каждый день, то одно, то другое. снова вернулась в зал.
Занимаясь спортом, я себя чувствую здоровым человеком (от бассейна такого эффекта не было), мне не хочется себя жалеть, как раньше. Потому что у меня ничего не болит. Хотя я и бегаю, и занимаюсь со штангой, что врачи категорически запрещали.
Слушайте свой организм и конечно же, если вводите нагрузку, то все это должно быть постепенно. Я начинала с велосипеда, затем перешла на эллипс, затем перешла к тренажерам с весами, но на те, у которых была спинка (один специалист мне говорил, что на такие можно. То есть для спины должна быть опора, тогда нагрузка меньше).
Если у вас только обнаружили этот диагноз, то не спешите на операционный стол. Сначала попробуйте вылечиться консервативно (снять болевой синдром), если не помогает, то только тогда думайте об операции.
Если есть вопросы-задавайте.
Будьте здоровы!
Грыжа Шморля – это заболевание, при котором межпозвоночный диск выпячивается не в горизонтальной плоскости, а в вертикальной, и продавливает тело позвонка. Его костная структура разрушается и вдавливается вертикально – вверх или вниз, хрящевая ткань диска заполняет образовавшуюся полость.
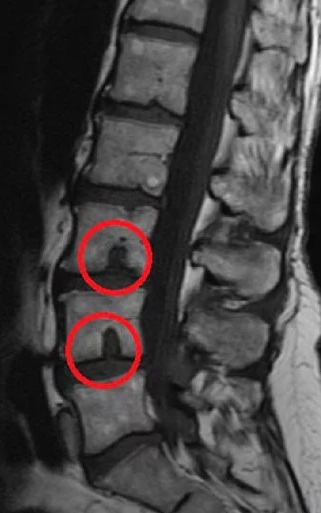
Патология часто является наследственной, развивается преимущественно у детей подросткового возраста и пожилых людей при дегенеративных процессах в структурах позвоночного столба.
Что такое грыжа Шморля
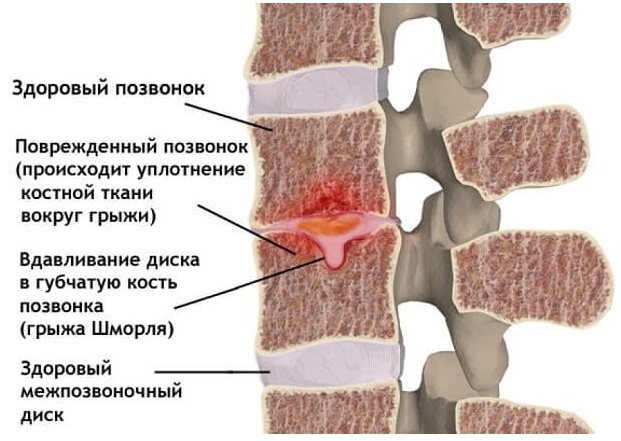
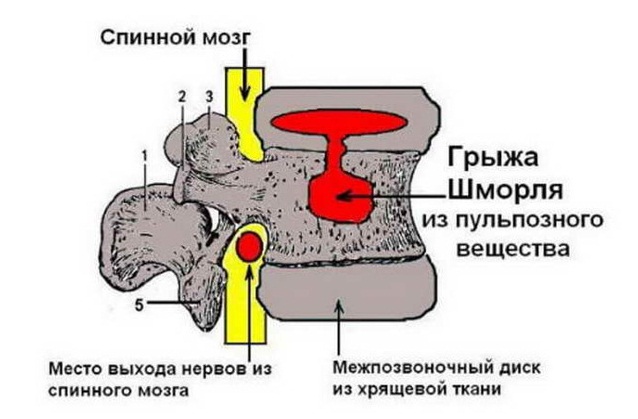
В основном это безболезненный процесс, так как диск уходит внутрь позвонка и не выпячивается за его пределы, поэтому нервные окончания, артерии и спинной мозг не затрагиваются. Болезненные симптомы появляются при развитии и увеличении хрящевого выпячивания, в результате чего межпозвонковый диск почти полностью проваливается в тело вышележащего или нижележащего позвонка, уменьшается пространство между позвонками, возникает сдавливание нервных корешков и иногда — кровеносных сосудов позвоночного столба.
Грыжу Шморля также называют узелком Шморля или вертикальной грыжей. Ее описание сделал ученый Христиан Шморль в 1927 году. Именно его именем назвали эту патологию.
По данным последних исследований заболевание встречается примерно в 75% у людей пожилого возраста. Быстропрогрессирующие выпячивания повышают вероятность компрессионного перелома позвоночника примерно на 10%.
Места возникновения грыжи Шморля
Грыжи Шморля образуются в разных отделах позвоночника. От места нахождения выпячивания зависят симптомы и самочувствие больного.
Вертикальные выпячивания межпозвонкового диска в поясничной зоне появляются чаще, чем в других, так как на этот отдел позвоночника приходится самая большая нагрузка. В большинстве случаев диагностируются у пожилых пациентов.
При прогрессировании патологии возникают боли в спине в области поясницы. Такая локализация грыжи опасна тяжелым осложнением – компрессионным переломом позвоночника при провоцирующих факторах.
Это основное место, где возникают грыжи Шморля. Чаще патология развивается в подростковом возрасте и дает осложнения. У ребенка формируется сколиоз и другие дегенеративные заболевания позвоночного столба.
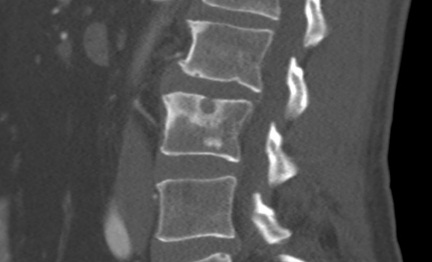
Поражение грудного отдела.
На начальных стадиях при маленьких размерах не дает болезненных проявлений. При прогрессировании происходит истончение ткани позвонков, хрящ разрастается, начинает касаться структур позвоночного столба, повышается риск развития неврологических нарушений.
Узелки Шморля в шейном отделе позвоночника опасны сдавлением позвоночной артерии, которая идет к головному мозгу и питает его. Это происходит при значительном разрушении структуры позвонков и разрастании межпозвонковых хрящей. У больного возникают головокружения, головные боли, нарушается кровоснабжение головного мозга, что опасно развитием инсульта.
По количеству очагов вертикальные грыжевые выпячивания бывают единичными и множественными. При множественной патологии хрящ входит в костную ткань тела позвонка одновременно в нескольких местах, диск становится ромбовидным, выпячивания появляются с двух его сторон.
Множественные узелки диагностируют примерно в 70% случаев. Они вызывают хронический болевой синдром, который усиливается, если больной вынужден постоянно находиться в одном положении – стоя или сидя.
Причины возникновения
Основное условие развития грыжи Шморля – наследственная предрасположенность. Факторы, которые провоцируют ее появление и дальнейшее прогрессирование:
- быстрый рост в подростковом возрасте – костные структуры развиваются неравномерно, скелет формируется медленнее, чем мягкие ткани, в губчатом теле позвонков появляются пустоты;
- пожилой возраст – начинаются дегенеративные процессы, сопровождающиеся снижением эластичности тканей и прочности костей (остеопороз);
- травма позвоночника, в результате которой деформируется межпозвонковый диск;
- дефицит кальция в организме;
- излишняя физическая активность, занятия профессиональными видами спорта, регулярное поднятие тяжестей.
Симптомы заболевания
Грыжа Шморля формируется постепенно и до определенного момента не касается прилегающих артерий и нервных корешков. Поэтому в течение продолжительного времени грыжа Шморля не вызывает каких-либо симптомов.
Постепенно может появляться болезненность в спине в следующих случаях:
- продолжительная физическая активность;
- подъем тяжелых вещей;
- длительное статичное пребывание в стоячем или сидячем положении;
- удар в спину или грудь.
При прогрессировании выпячивания и увеличении его размеров возникают такие симптомы:
- болезненность, покалывание в мышцах спины;
- ограничение подвижности в грудной зоне позвоночника;
- невозможность долго сидеть без поддержки спины;
- онемение конечностей;
- головокружения, головные боли.
Диагностика
Для подтверждения диагноза и подбора терапии при грыже Шморля пациенту назначают:
- рентгенографию;
- магниторезонансную томографию;
- компьютерную томографию.
Методы лечения грыжи Шморля
При выявлении мелких грыжевых выпячиваний, которые не вызывают боли и дискомфорта, терапия не нужна. Пациенту дают рекомендации относительно ведения здорового образа жизни, полноценного питания, умеренной физической нагрузки. Периодически необходимо проходить обследования для контроля за прогрессированием грыжи.
Если узелки разрастаются и дают болевой синдром, показано комплексное лечение, которое включает:
- прием лекарственных препаратов;
- физиотерапию;
- лечебную физкультуру.
При появлении осложнений, запущенных стадиях узелков Шморля, их сочетании с горизонтальными грыжами может проводиться операция.
Особенность медикаментозного лечения при вертикальных грыжах в том, что нет препаратов, которые могли бы полностью вылечить или устранить выпячивания. Цель терапии – снять болевой синдром, восстановить поврежденные ткани. После курса приема препаратов боль может снова появиться при воздействии провоцирующих факторов.
Что назначают больному:
- Мази и гели для местного применения с обезболивающим и противовоспалительным действием – Диклофенак, Вольтарен.
- Хондропротекторы – способствуют регенерации поврежденных тканей. Это препараты Хондроитин, Терафлекс.
- Миорелаксанты – снимают мышечный спазм, который является причиной болевого синдрома. Назначают Мидокалм, Баклофен.
- Витаминные комплексы – назначают для насыщения тканей необходимыми веществами и укрепления прочности костей.
- Препараты с кальцием и витамином D.
Физиотерапевтические методики при вертикальных грыжевых выпячиваниях направлены на улучшение кровоснабжения и лимфотока в позвоночных структурах, купирование воспаления и устранение застойных процессов. Назначают следующие методы физиотерапии:
- Электрофорез. Это введение лекарственных препаратов местно в очаг поражения с помощью создаваемого аппаратом электрического поля.
- Фонофорез. Предполагает введение активных лекарственных веществ в пораженные ткани путем ультразвука.
- Магнитотерапия. Это воздействие на ткани грыжевого выпячивания магнитным полем.
- Электростимуляция. Методика направлена на стимуляцию кровотока и обменных процессов слабыми разрядами электрического тока.
Физиотерапевтические методики, как и лекарственная терапия, не могут полностью избавить от грыжи. Но их применение в комплексе с другими способами лечения улучшает состояние больного до стойкой ремиссии.
Вытяжение позвоночника, или тракция, проводится на специальных тренажерах. Метод позволяет увеличить расстояние между позвонками за счет растяжения мышечных волокон и связок, в процессе укрепляются мышцы спины.
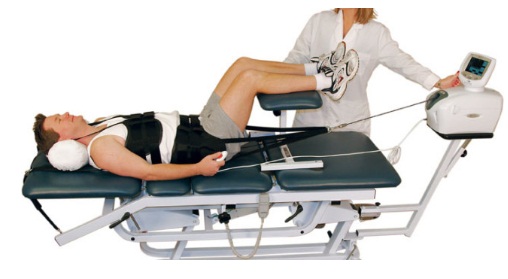
Процедура проводится под строгим контролем со стороны врача, который определяет нагрузку. Нарушение техники или избыточная нагрузка могут вызывать осложнения.
Хорошие результаты дает одна из современных авторских методик – сочетанное применение подводного вытяжения с подводной светотерапией позвоночника. Предполагает одновременное воздействие инфракрасного света и вытяжение с помощью бандажей в воде.
Один из методов рефлексотерапии – акупунктура. Это введение тонких металлических стерильных игл в биологические точки. Длительность сеанса около 30 – 40 минут.
Иглоукалывание снижает давление диска на позвонки, снимает боль, спазмы сосудов, приостанавливает дегенеративные процессы в костных тканях. Однако доказанной эффективностью, по принципам доказательной медицины, иглорефлексотерапия не обладает.
Цель лечебного массажа при узелках Шморля – облегчить самочувствие и устранить боль, ощущение усталости в спине. Процедуры восстанавливают обмен веществ в структурах позвоночного столба, улучшают общий кровоток и движение лимфы.
Специальной диеты при продавливании позвонков хрящевой тканью не требуется. Есть общие рекомендации:
- Контроль веса. Избыточная масса тела дает дополнительную нагрузку на позвоночник, а недостаток веса ослабляет мышечный корсет.
- Сбалансированное питание. В ежедневном рационе должны содержаться фрукты и овощи для насыщения организма необходимыми питательными веществами.
Необходимо употреблять в пищу продукты, содержащие:
- Кальций – молочные и кисломолочные продукты.
- Магний – шпинат, фасоль, семечки.
- Фосфор – рыба, морепродукты.
- Марганец – водоросли, яйца, куриное филе.
Больному следует отказаться от алкогольных напитков и никотина, это улучшит кровоснабжение и питание тканей.
Лечебная физкультура – обязательный компонент комплексной терапии при грыже Шморля. Комплекс упражнений составляет физиотерапевт с учетом локализации грыжевого выпячивания, его размеров и наличия симптомов.
- укрепить мышечный корсет;
- снять спазмы и напряжение с позвоночника.
Важное условие – упражнения должны выполняться регулярно. При возникновении боли или дискомфорта их следует прекратить.
При проведении мануальной терапии, и особенно с элементами растягивания, как и при тракционной терапии, в позвоночнике создается отрицательное давление. Это влияет на грыжу, заставляя хрящевую ткань возвращаться в исходное положение.
При правильной технике выполнения улучшается кровоснабжение всех структур позвоночника, снимается болевой синдром.
Если при узелках Шморля возникают частые болевые приступы, пациентам назначают ношение ортопедического корсета. Он фиксирует спину, что снимает нагрузку на позвоночник, устраняет боль, минимизирует риски развития неврологических симптомов.
Ортопедический корсет показан тем, кто в силу своей деятельности вынужден продолжительно находиться в одной позе – сидя или стоя.
Необходимости в хирургическом вмешательстве при грыже Шморля зачастую нет. Операцию назначают при сильном разрушении позвонков, больших размерах выпячивания, сочетании с горизонтальной грыжей, что вызывает компрессию спинного мозга.
Применяют следующие методики:
- Лазерная вапоризация. Под воздействием лазерного излучения из межпозвоночного диска выпаривают избыточную жидкость. Пульпозное ядро в середине диска становится меньше, снижается давление на пораженный позвонок.
- Радикальное хирургическое лечение показано при очень крупных размерах грыжи. В ходе операции полностью удаляют диск, заменяя его имплантом.
- Самый частый вид вмешательства на позвонках после ликвидации грыжи – это чрескожная пункционная вертебропластика. Да, грыжи нет, и она не увеличивается, но в позвонке осталась полость, которая ухудшает его прочность. Большая полость чревата переломом позвонка. Поэтому ее заполняют специальным костным цементом, превращая ее в единый монолит.
Возможные осложнения
Грыжа Шморля маленьких размеров не дает симптомов и не опасна для здоровья и жизни. Но при прогрессировании и отсутствии лечения дает осложнения:
- полное вдавливание диска и его дисфункция;
- развитие горизонтальной межпозвоночной грыжи;
- истончение позвонков;
- артроз, спондилоартроз;
- стеноз канала спинного мозга;
- компрессионный перелом позвоночника (при локализации грыжи Шморля в поясничном отделе позвоночника);
Чтобы избежать развития осложнений, лечение грыжи Шморля лучше проходить в клиниках Чехии. Применяемые там методики и комплексный подход значительно улучшат физическое самочувствие, повысят работоспособность и качество жизни.
Прогноз
Бессимптомное течение заболевания не оказывает негативного влияния на деятельность и самочувствие человека. При болевом синдроме необходимо комплексное лечение, сочетающее медикаментозную терапию и физиопроцедуры. Это стабилизирует состояние, приведет к ремиссии.
При отсутствии терапии выпячивание прогрессирует, приобретает большие размеры, начинает сдавливать важные структуры спинномозгового канала. Это опасно развитием осложнений вплоть до полного паралича, то есть обездвиживания больного.
Меры профилактики
Любая физическая активность, которая связана с нагрузкой на спину и выполняется регулярно или слишком активно, может вызвать развитие вертикальной грыжи позвоночника.
Чтобы предупредить формирование грыжевого выпячивания или предотвратить осложнения при уже диагностированных узелках Шморля, следует придерживаться профилактических мер. Необходимо исключить чрезмерную физическую активность на позвоночный столб, особенно в период его роста (в подростковом возрасте), контролировать массу тела, чтобы на позвоночник не ложилась дополнительная нагрузка, не поднимать тяжести. Важно соблюдать умеренность при занятиях силовыми видами спорта.

Грыжа Шморля – это выпячивание межпозвоночного диска, но в привычном горизонтальном направлении, а в вертикальной плоскости. Впервые патология была обнаружена и детально описана немецким вертебрологом Кристианом Шморлем. С тех пор патология носит его имя. В процентном соотношении к классическим вариантам межпозвоночных грыж эти заболевания занимают примерно 18 %. Чаще всего предпосылки формируются в раннем детском возрасте. В период подросткового скачка роста происходит чрезмерное образование хрящевой ткани. Она продавливает межпозвоночную замыкательную пластинку и деформирует костную ткань тела позвонка.
Такой механизм раннего развития грыжи Шморля поясничного отдела позвоночника предлагается рядом ученых и медиков. На самом деле все гораздо сложнее. В большинстве случаев развивается грыжа Шморля поясничного-крестцового отдела, располагающаяся в области позвонков L5 и S1. На размещающийся между ними хрящевой диск приходится максимальная амортизационная нагрузка, поскольку он является условным центром тяжести человеческого тела. Компрессия происходит даже в состоянии покоя (сидения или стояния). Поэтому диск L5-S1 быстро набирает хрящевую массу, у него самая мощная оболочка (фиброзное кольцо) и самое внушительное по размерам пульпозное студенистое тело (внутреннее содержимое диска).
Грыжи Шморля в пояснично-крестцовом отделе позвоночника формируются по следующему патогенному принципу:
- развитие остеохондроза влечет за собой постепенное склерозирование замыкательных пластинок, которые разделяют костную поверхность тела позвонка и межпозвоночной диск (они отвечают за кровоснабжение костной и хрящевой ткани);
- обезвоженная и разрушенная замыкательная пластинка становится уязвима перед воздействием патогенных факторов влияния;
- дегенеративный дистрофический процесс в фиброзном кольце межпозвоночного диска приводит к тому, что оно утрачивает свою эластичность и упругость;
- любая вертикальная физическая нагрузка (например, перенос тяжести или приземление из прыжка на пятки) приводит к тому, что происходит выпячивание пульпозного ядра в области соединения с замыкательной пластинкой;
- так как замыкательная пластинка уже разрушена, то происходит нарушение её целостности и часть фиброзного кольца проскальзывает к костной структуре тела позвонка;
- при частичном разрыве происходит выход белков студенистого тела пульпозного ядра межпозвоночного диска;
- они раздражают ткани замыкательной пластинки и тела позвонка;
- запускается воспалительная реакция, в результате которой начинается постепенное расплавление костной ткани;
- образуется полость, в которой размещается грыжа Шморля;
- при последующих эпизодах выхода пульпозного ядра ситуация повторяется и объём грыжевого выпячивания постоянно увеличивается.
Все это может привести либо к полному выходу пульпозного ядра в тело позвонка, либо к компрессионному перелому позвоночника со всеми вытекающими из этого последствиями. Необходимо начинать своевременное лечение этой патологии даже в том случае, если она не дает никаких признаков и симптомов. До некоторого времени пациент с подобной проблемой может считать себя совершенно здоровым. Но по мере роста грыжевого выпячивания постоянно будет увеличиваться риск компрессионного перелома тела позвонка. Это чревато инвалидностью за счет паралича нижних конечностей.
В настоящее время возможно лечение грыжи Шморля консервативными методами мануальной терапии без хирургической операции. Чем раньше будет начата терапия, тем выше шансы на полное восстановление целостности костной ткани позвонков и их замыкательных пластинок.
Причины развития грыжи Шморля
Грыжа Шморля в поясничном и пояснично-крестцовом отделе позвоночника развивается в силу действия негативных факторов. Большинство докторов говорят о том, что существует генетическая предрасположенность к данной болезни. Если один из родителей страдает от подобной деформации позвонка, то у ребенка с высокой долей вероятности в подростковом периоде могут возникнуть первичные клинические признаки. Поэтому следует примерно в 14 – 15 лет провести тщательное обследование позвоночного столба. При выявлении факта развития патологии необходимо как можно быстрее начинать проводить адекватное лечение.
Основные причины развития грыжи Шморля:
- нарушение беременными женщинами рекомендаций лечащего врача по рациону питания, приему специальных витаминно-минеральных комплексов, употребление лекарственных препаратов без назначения доктора и т.д.;
- травмы позвоночного столба, в том числе ушибы, трещины тел позвонков, компрессионные вдавленные переломы и т.д.;
- опухолевые процессы, например, гемангиома позвоночника, которая после проведённого лечения оставляет полость;
- инфекционные воспалительные процессы;
- асептический некроз костной ткани позвоночника;
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие ревматоидные заболевания;
- нарушение осанки и искривление позвоночного столба;
- дистрофия и атрофия мышечного каркаса спины на определённых участках;
- остеохондроз позвоночника и его осложнения, такие как протрузия, экструзия и грыжа.
Это далеко не полный перечень вероятных причины появления патологии. Важно понимать, что ведение малоподвижного образа жизни, неправильное питание, употребление алкогольных напитков и курение негативно сказываются на всех хрящевых тканях организма человека. Поэтому важно вести здоровый образ жизни, рационально питаться, отказаться от вредных привычек и регулярно заниматься физкультурой.
Симптомы грыжи Шморля поясничного отдела
В большинстве случаев грыжа Шморля поясничного отдела позвоночника симптомы не дает. Пациенту кажется, что он полностью здоров. Выявляется выпячивание случайным образом на рентгенографическом снимке, которые делается по совершенно другому поводу.
Это не означает, что симптомы грыжи Шморля в поясничном отделе полностью отсутствуют. На самом деле они есть, просто пациенты привыкают не обращать на них никакого внимания.
Итак, клиническими характерными признаками развития грыжи Шморля в поясничном и пояснично-крестцовом отделе позвоночника являются:
- тупые периодически возникающие боль в костях таза и в области поясницы;
- скованность движений, особенно проявляющаяся в первые часы после пробуждения;
- невозможность совершить полный наклон вперед себя и при прямых ногах коснуться пола всей площадью ладони;
- затруднение наклонов в одной из сторон;
- быстрая утомляемость мышц спины при необходимости просто стоять или сидеть.
Все эти признаки необходимо рассматривать как симптомы заболевания. При их появлении следует незамедлительно обратиться к врачу неврологу или вертебрологу.
Чем опасна грыжа Шморля поясничного отдела позвоночника
Центральная грыжа Шморля поясничного отдела отличается локализацией по центру тела позвонка. Помимо ней диагностируются левая и правая боковые, задняя и передняя. Выпячивания могут быть единичными или множественными. Их размеры зависят от тяжести патологии.
Самое главное, чем опасна грыжа Шморля поясничного отдела позвоночника — это риск перелома тела позвонка даже при незначительном механическом воздействии. Небольшой силы удар, падение с высоты, ДТП – все это может привести к компрессионному перелому позвоночника, параличу нижней части тела, нарушению функции органов брюшной полости и малого таза.
Примерно у половины пациентов межпозвоночная грыжа Шморля поясничного отдела приводит к полной деструкции диска и сращению соседних тел позвонков. Это влечет за собой ограничение подвижности и нарушение механики распределения амортизационной нагрузки по позвоночному столбу. У пациента нарушается осанка, появляется деформация позвоночника и запускается процесс очень быстрого дегенеративного дистрофического разрушения практически всех межпозвоночных дисков. Это очень опасное состояние, которое требует незамедлительного начала лечения.
Что делать и как лечить грыжу Шморля в поясничном отделе
Грыжи Шморля в поясничных позвонках – это опасно и поэтому меры следует начинать предпринимать сразу же после обнаружения патологических изменений. Первое, что делать при грыже Шморля поясничного отдела – обратиться на прием к опытному врачу неврологу или вертебрологу. Ни в коем случае не стоит искать информацию о том, как лечить грыжу Шморля поясничного отдела самостоятельно на просторах сети интернет. Достоверной информации очень мало. Размещаемые курсы не рассчитаны на индивидуальные особенности вашего организма. Это может привести к негативным последствиям.
Замокните простое правило. О том, как лечить грыжу Шморля поясничного отдела позвоночника в вашем конкретном случае, может сказать толкьо опытный врач вертебролог на основе проведенных диагностических обследований.
Безусловно до полного выздоровления вам нужно ограничивать физические нагрузки, избегать падений, ушибов спины, прыжков, резких поворотов туловища, подъема тяжестей и т.д. Постарайтесь последовать советам доктора и правильно организовать спальное и рабочее место, рационализировать свое питание, распределить в течение дня периоды труда и отдыха.
Лечение грыжи Шморля поясничного отдела позвоночника
Начинать лечение поясничной грыжи Шморля необходимо с устранения вертикальной компрессии. Для этих целей оптимально подойдет тракционное вытяжение позвоночного столба. В ходе процедуры устраняется давление с замыкательной пластинки. Происходит восстановление физиологической высоты межпозвоночного диска. Достаточно 3-4 процедур. Но проводится они должна после специальной подготовки с помощью массажа и остеопатии под контролем со стороны опытного вертебролога.
В дальнейшем для лечения грыжи Шморля поясничного отдела применяется лечебная гимнастика и кинезиотерапия. Они призваны восстановить диффузное питание фиброзного кольца межпозвоночного диска. Как только оно восстановит свою упругость и эластичность, произойдет расправление грыжевого выпячивания.
Последующее лечение грыжи Шморля поясничного отдела позвоночника будет включать в себя рефлексотерапию, массаж, остеопатию, физиотерапию и лазерное воздействие. Все методы будут направлены на восстановление целостности костной ткани тела позвонка и его замыкательной пластинки.
Лучше всего для прохождения комплексного и эффективного лечения обратиться в специализированную клинику мануальной терапии. Курс лечения должен разрабатывать вертебролог или невролог.
Хирургические методы лечения применяются только в том случае, если есть угроза нарушения целостности тела позвонка.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:


