Грыжа позвоночника при болезни бехтерева
Болезнь Бехтерева или анкилозирующий спондилоартрит представляет собой хронический воспалительный процесс, постепенно охватывающий все большее число суставов. Это сопровождается выраженными болями и существенным ограничением подвижности, что при тяжелой форме заболевания способны полностью лишать человека трудоспособности. А учитывая тот факт, что болезнь обычно манифестирует до 30 лет, подобное требует срочного принятия мер.

Что такое болезнь Бехтерева
До сих пор медицине еще точно неизвестны причины развития заболевания. Большая роль в этом отводится генетической предрасположенности, а именно присутствию генетического маркера HLA-B-27. В качестве пусковых факторов могут выступать:
- инфекционные заболевания, в особенности вызванные стрептококками;
- травмы позвоночника, таза, межпозвоночные грыжи;
- переохлаждение;
- нарушения в работе эндокринной системы;
- заболевания органов мочеполовой системы.
Анкилозирующий спондилоартрит поражает суставы с определенной последовательностью. Воспалительный процесс изначально локализуется в области соединения подвздошной кости и крестца с одной или обеих сторон (сакроилеит). Постепенно он распространяется на поясничный отдел позвоночника и продолжает двигаться по направлению к шее. По мере течения заболевания в воспалительный процесс вовлекаются тазобедренные суставы, стопы и даже суставы пальцев.

Со временем по краям суставных поверхностей позвонков формируются остеофиты, представляющие собой костные наросты. Межпозвоночные диски истончаются и впоследствии позвонки срастаются между собой, что приводит к полному отсутствию подвижности в этом сегменте позвоночника. При поражении большей части позвонков человек теряет способность наклоняться и разгибаться.
Возможные осложнения
Анкилозирующий спондилоартрит опасен поражением внутренних органов, в частности:
- сердечной мышцы (частичная или полная блокада, пороки клапанов, воспаление аорты);
- глаз (воспаление радужки и цилиарного тела – ирит и иридоциклит);
- легких (фиброз);
- почек (амилоидоз, уремия, почечная недостаточность).
Сильнее развитию осложнений подвержены мужчины, в особенности, пренебрегающие медицинской помощью, отказывающиеся искать и воздействовать на причины нарушения собственного состояния.
Клиническая картина
Течение и проявления болезни Бехтерева непредсказуемы. В одних случаях она так быстро прогрессирует, что уже через несколько лет приводит к инвалидизации, в других (чаще у женщин) может не провоцировать существенных изменений в состоянии суставов на протяжении десятка лет.

При этом диагностировать патологию на ранних стадиях достаточно проблематично, поскольку она часто развивается незаметно. А в дальнейшем ее проявления легко можно принять за признаки остеохондроза и других дегенеративных заболеваний позвоночника.
Основными симптомами болезни Бехтерева являются:
- нарушение подвижности, что отражается на походке;
- быстрая утомляемость;
- дискомфорт разной степени интенсивности в пояснице, а в дальнейшем и во всей спине, чаще возникает ночью и утром, а затем постепенно исчезает в течение дня;
- устранение болевых ощущений при изменении положения тела;
- иррадиация боли в ягодицы и пятки;
- дискомфорт в связках и местах их крепления к костям;
- утолщение пальцев;
- постепенное вовлечение в патологический процесс все большего количества суставов.
Первым страдает позвоночник, причем не весь сразу, а отдельными областями. Легкий дискомфорт усиливается и переходит в выраженную боль в зоне поражения. Часто в числе первых поражаются коленные суставы или кистей рук. Это сопровождается болью, покраснением кожи вокруг них и отечностью.
В зависимости от того, как протекает начало болезни, выделяют несколько типов ее дебюта:
- по типу радикулита;
- по типу моно- или олигоартрита;
- по типу ревматоидного артрита;
- по лихорадочному типу;
- по кардиологическому типу и пр.
Прогрессирование заболевания провоцирует искривление позвоночника, что вызывает межреберную невралгию, нарушение работы легких. В результате больной может испытывать трудности при дыхании. Если начинают страдать суставы шейного отдела позвоночника, часто возникают головные боли, тошнота, приступы головокружения. В запущенных случаях возможно формирование горба (грудной кифоз) и изменение положения головы: она опускается ниже и выдвигается вперед.

Для болезни Бехтерева типично чередование периодов ремиссии и обострения. Длительность каждого из них может составлять несколько лет. Но снижение интенсивности проявлений вплоть до полного их исчезновения опасно считать выздоровлением. Анкилозирующий спондилоартрит не прекращает своего развития и под маской затишья могут прятаться первые признаки разрушения других суставов и возникновения осложнений. Особенно опасно пропустить поражение сустава крестца.
Методы диагностики
Эффективность терапии во многом зависит от того, когда был поставлен правильный диагноз. Для диагностирования анкилозирующего спондилоартрита на ранних этапах развития достаточно рентгеновского исследования, но сложность состоит в дифференциации его от других неврологических и ревматологических заболеваний.
Во время осмотра больного ревматолог проводит ряд функциональных проб с целью обнаружения сакроилеита и определения ограничения подвижности. Также назначаются:
- ревмапробы;
- ОАК;
- биохимический анализ крови;
- генетическое исследование для выявления HLA-B-27;
- рентген таза, а также позвоночника в прямой и боковой проекциях;
- КТ;
- МРТ.
Цену каждой диагностической процедуры можно узнать в диагностических лабораториях. А расшифровать результаты исследования в кратчайшие сроки вам помогут наши специалисты.

Лечение болезни Бехтерева
К сожалению, полностью вылечиться невозможно. Но остановить прогрессирование патологии, предотвратить развитие осложнений и обездвиживание пациента – реальная задача. Терапия носит длительный, систематический характер и состоит из отдельных этапов. Прогноз зависит от того, когда она будет начата и правильности подбора терапевтических мер.
Лечение носит комплексный характер и включает:
- медикаментозную терапию;
- кинезитерапию;
- физиотерапию;
- массаж.
Медикаментозное лечение необходимо для устранения болевого синдрома и воспалительных процессов во всех пораженных суставах. В этих целях пациентам назначается комплекс лекарственных средств, которые вместе оказывают всестороннее воздействие на организм. Это:
- НПВС – основа терапии. Они оказывают противовоспалительное и обезболивающее действие. При приеме средств из группы НПВС наблюдается существенное облегчение состояния больного в течение двух дней.
- Кортикостероиды – препараты с мощными противовоспалительными свойствами, назначаемые при неэффективности НПВС больным с тяжелыми проявлениями анкилозирующего спондилоартрита. В сложных случаях показаны внутрисуставные инъекции.
- Миорелаксанты – устраняют повышенный тонус мышц, что часто наблюдается при поражении позвоночника болезнью Бехтерева. Это приводит к улучшению подвижности и уменьшению болевых ощущений.
- Препараты, усиливающие кровообращение – необходимы для улучшения питания пораженных тканей и нормализации обменных процессов.
- Иммунодепрессанты – применяются при тяжелых формах заболевания с целью подавления иммунитета и, соответственно, аутоиммунных нарушений. Некоторые препараты, например, хорошо зарекомендовавший себя Ремикейд, вводят исключительно под контролем врача, причем оставаться под наблюдением следует не менее 2 часов после этого.
- Хондропротекторы – способствуют регенерации хрящевой ткани в пораженных суставах.

При высокой активности течения заболевания применяется пульстерапия. Она подразумевает капельное введение 1 г препарата из группы кортикостероидов, чаще преднизолона, в течение 3 дней.
Кинезитерапия или лечение движением – один из основных аспектов терапии болезни Бехтерева. Пациентам рекомендуется много ходить пешком, посещать бассейн и регулярно заниматься ЛФК. Комплекс упражнений лечебной физкультуры подбирается для каждого больного индивидуально врачом. Только специалист сможет правильно рассчитать необходимую нагрузку, которая принесет пользу больному.
В основе ЛФК лежат упражнения на растяжку: висы, повороты, наклоны и т. д. Выполнять весь комплекс следует не менее двух раз в день ежедневно. Общая длительность занятия в среднем составляет 20–30 минут.
Без регулярных занятий лечебной физкультурой все попытки остановить прогрессирование анкилозирующего спондилоартрита будут малоэффективными. Кроме того, ЛФК помогает нормализовать положение позвоночника и улучшить осанку.
Для повышения эффективности медикаментозной терапии пациентам назначается курс физиотерапевтических процедур:
- магнитотерапия;
- ультразвуковая терапия;
- токи Бернара;
- парафинотерапия;
- рефлексотерапия;
- солевые, бишофитные или сероводородные ванны.
В период ремиссии анкилозирующего спондилоартрита показаны сеансы массажа. Во избежание обострения воспалительного процесса они должны проводиться с правильно подобранной интенсивностью воздействия. Поэтому массаж должен делать только квалифицированный мануальный терапевт, хорошо знакомый с особенностями течения болезни Бехтерева.
Хирургическое лечение болезни Бехтерева
Если консервативная терапия не приводит к улучшению состояния, а заболевание продолжает прогрессировать, сильно снижая качество жизни больного, рекомендуется оперативное лечение. Его тактика определяется на основании особенностей диагноза и может включать сразу несколько видов хирургического вмешательства, в том числе:
- Вертебротомию – выпрямление деформированного участка позвоночника за счет резекции задних позвоночных структур с последующей экстензией тел позвонков для приближения их к нормальному положению.
- Спондилодез – фиксирование позвонков между собой показано при их нестабильности, патологическом лордозе и кифозе. Аномально сросшиеся позвонки разъединяют, восстанавливают их правильное положение и устанавливают между их поверхностями костные имплантаты, после чего их фиксируют металлическими конструкциями.
- Декомпрессионные операции применяются для устранения возникших в результате болезни Бехтерева неврологических нарушений. В зависимости от характера причин их развития используют микродискэктомию, нуклеопластику, кифопластику, вертебропластику и пр.
- Протезирование с применением разных конструкций проводится при наличии возможности заменить пораженный сустав имитирующим его функции имплантатом. Чаще всего это возможно при поражении коленных сочленений, бедра, плеча или таза.

Первостепенной задачей хирургического лечения является предельно возможное улучшение дееспособности пациента и снижение риска развития осложнений. Но его успешность во многом зависит от качества протекания восстановительного периода.

Стоимость коррекции гипер кифоза при болезни Бехтерева от 610 000 руб и зависит от:
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Нейрофизиологический мониторинг.
— Послеоперационное наблюдение.
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе
В конце июня прихватило спину, сложно было просто пройтись в магазин. 10 июля пошёл в больницу, сказали, что у меня остеохондроз начальной стадии и нечего бояться(мне 19 лет) , пропил курс лекарств, занимался гимнастикой, боль утихла, но недостаточно, 10 сентября сделал мрт, на ней было видно, что у меня грыжа 9мм, стал уже лечиться в этом направлении, сходил на капельницы, уколы делал в больнице, постоянная гимнастика, но как больно было сидеть, так и до сих пор больно, но, конечно, послабее боль. Так вот, какой шанс, что врачи ошиблись и это болезнь бехтерева? На протяжении всей болезни боль в основном утром, когда просыпаюсь, пронизывает с поясницы до пятки на левой ноге, также ночью бывает, если просыпаюсь(в начале болезни, в июле, вообще был ад).
Также в районе поясницы чувствую скованность в позвоночнике, как будто пласт, ну или цельный кусок(не могу нагинаться, невролог сказал, что это радикулопатия).
Ну и 3 причина, по которой я опасаюсь, это то, что, если начинает сильно болеть спина, я делаю гимнастику или выхожу пройтись на улицу и боль утихает. А при остеохондрозе наоборот должно в покое утихать.
Аркоксия снимает всю боль, в данный момент ничего больше не пью, да и её только когда прихватит, учусь в вузе, не могу пропускать, 3 месяца прогулов.
А что межпозвонковая грыжа какими то лекарствами и гимнастикой лечится? Подскажите волшебную таблетку, ну или мазьку.
Только хирургическими методами. Ну, мошенники-остеопаты утверждают, что лечат. Вот только как бы не парализовало после этого.
На ранних стадиях Бехтерева можно выявить по анализам крови. Показатель С-реактивного белка отвечающий за воспалительные процессы, при Бехтереве будет многократно завышен. Я тоже со своей спиной обращался в несколько разных клиник, но правильный диагноз мне поставили только когда болезнь допрогрессировалась до 4й стадии когда и так уже все было очевидно. Советую обратиться к ревматологу, это не та болячка которую можно запускать.
Сходить к другим врачам, не?
А матрас у тебя какой? Может старый продавленный?
28 лет сложенный пополам

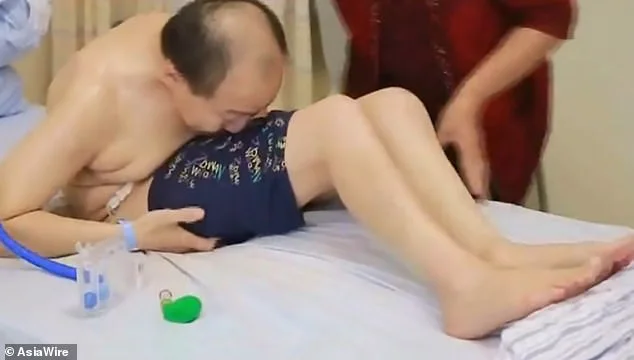
46-летнему Ли Хуа в 1991 году поставили диагноз анкилозирующий спондилит, из-за которого боль в суставах заставляла его становиться все более и более сгибаться.
Тяжелая деформация позвоночника не позволяла ему сидеть или лежать, что заставляло его сильно полагаться на свою пожилую маму, которая стала его полной поддержкой. За последние пять лет его состояние ухудшилось, он изо всех сил пытался есть, пить или поднимать голову.
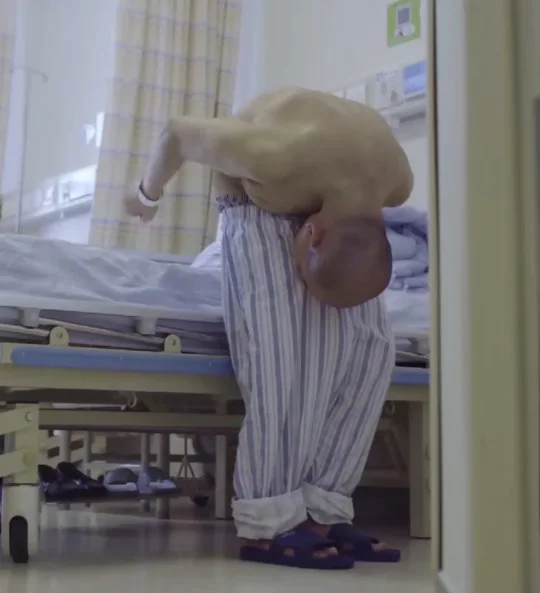
Между подбородком и бедрами был только 5-сантиметровый зазор.
Семья пациента из города Юнчжоу в провинции Хунань в Центральном Китае искала помощи, но не имела денег, чтобы позволить себе операцию. Медики в его родной провинции также отказались работать в 2018 году, утверждая, что любая операция будет сопряжена с высоким риском для его жизни.
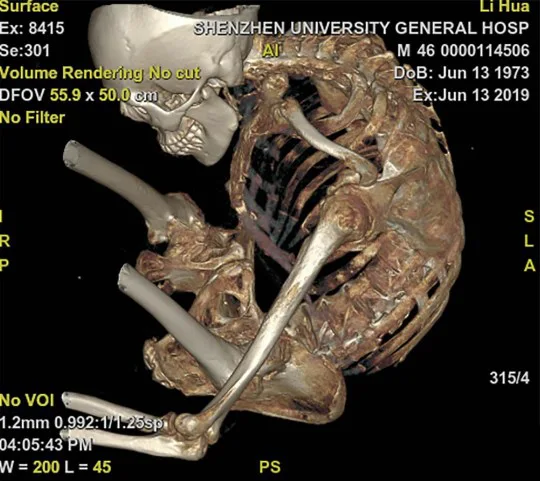
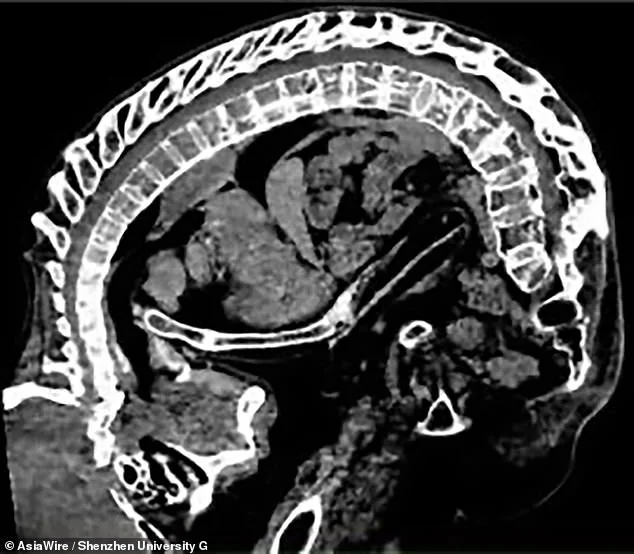
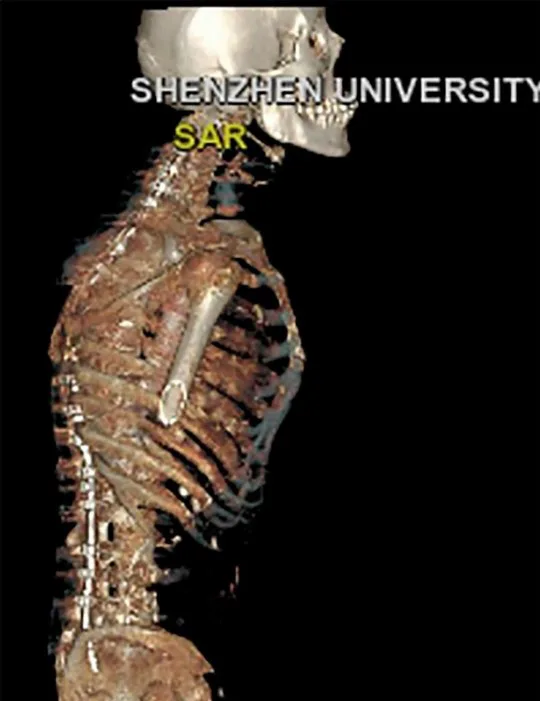
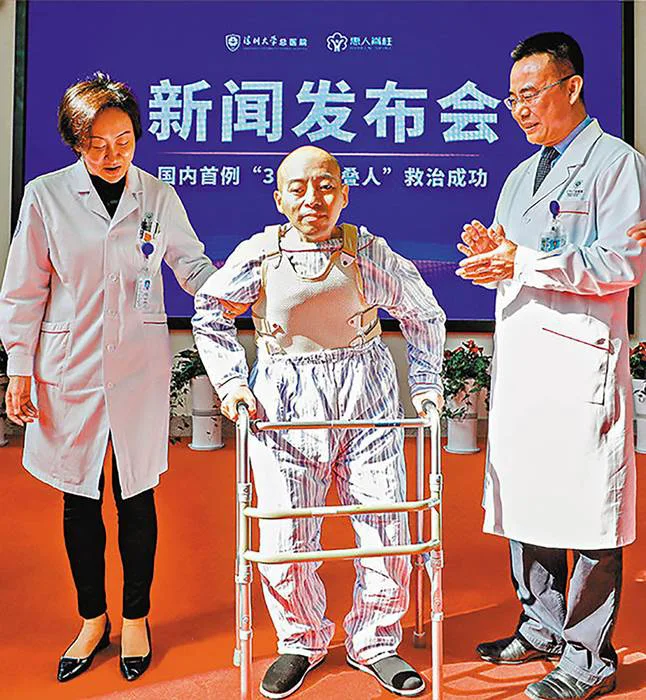
Во время четырехэтапной операции медики сломали и восстановили позвоночник Ли по одной секции за раз, затем выпрямили весь позвоночник. Несмотря на критическую угрозу для жизни пациента, операция прошла хорошо, и ему теперь возможно сесть, поднять голову и лежать ровно.
Профессор Тао говорит, что Ли восстановит нормальное движение после всего лишь двух-трех месяцев физической терапии.
Он сказал: Конечно, он не сможет заниматься чем-либо слишком экстремальным, например, бокс или теннис, но все обычные движения не будут проблемой для него.
Китайские СМИ сообщают, что у него анкилозирующий спондилит (АС), состояние, которое вызывает воспаление позвоночника, делая спину, грудную клетку и шею жесткими и болезненными. Воспаление вызывает износ кости, и в ответ организм вырабатывает дополнительный кальций, чтобы вырастить больше кости, иногда в неправильных местах.
Этот процесс приводит к дальнейшему формированию костей, и отдельные кости позвоночника могут слиться воедино. В серьезных случаях это может сделать изгиб позвоночника больше вперед.
Этот тип искривления позвоночника, который выглядит как загиб вперед, называется кифозом.
Кифоз диагностируется, когда позвоночник изогнут более чем на 45 градусов. Это может быть вызвано плохой осанкой, неправильным развитием плода, возрастом и травмой.
Люди с AS могут также иметь воспаление в других частях тела, включая глаза, что приводит к состоянию, называемому увеитом. Воспаление может также возникать в области пятки, а также в коленях, локтях, плечах и ребрах.
АС является наиболее известным представителем более широко определенного осевого спондилоартрита (axSpA). AsSpA является хроническим, воспалительным ревматическим заболеванием, которое поражает осевой скелет, вызывая сильную боль, скованность и усталость.
Симптомы обычно начинаются в раннем взрослом возрасте и постепенно ухудшаются.
![]()
Про межпозвоночные грыжи
По мотивам поста и просьбе единственного подписчика.
Что же делать с этим недугом и как жить дальше?
Всё что буду описывать далее - основано на личном опыте. Если что-то не совсем верно буду говорить, поправьте, знающие люди =). Постараюсь быть краток и по теме.
Грыжа давит на нервы, появляются всевозможные боли, нарушается потенция у мужчин, в особо запущенных случаях даже ходить становится невозможно. Сделав операцию, вы возможно и избавитесь от симптомов (стоит помнить, что никакая операция не даст 100% гарантии), но в целом проблема не будет решена и шанс возникновения рецидива очень велик. Убрали следствие, но не причину.
Организм в принципе штука живучая и он способен самостоятельно справиться с грыжей, если ему в этом помочь. Выдавленный участок пульпозного ядра может рассосаться, а фиброзное кольцо на месте разрыва зарубцеваться. И для этого нужно работать над организмом, как бы очевидно и банально это не звучало. Можно заниматься самому (в интернете полно примеров упражнений, начиная от простой гимнастики, заканчивая специальной йогой) но существуют и специальные восстановительные центры, где в этом могут помочь. Там людей буквально могут поднять с инвалидного кресла. Дабы не было рекламы, напишу в комментах об этом, если понадобится. Еще и книжку полезную могу посоветовать.
Позже я уже стал заниматься сам, ибо центр дорогое удовольствие. Бассейн, спортзал (где предпочтительно делаю упражнения, выученные в центре), всякие подвижные групповые занятия. Приобрел полезную привычку после душа обливаться холодной водой. Благодаря этому у меня стала меньше проявляться аллергия, а о простуде вообще забыл! Серьезно, несколько лет уже не лежал с температурой.
Заниматься нужно несколько раз в неделю, иначе спина дает о себе знать. И, самое главное, грыжи стали потихоньку уменьшаться! В подтверждение привожу два скана выписок из МРТ, первый и последний. Были и еще томографии, где грыжи были даже больше чем на первом.
СОДЕРЖАНИЕ
Поясничный отдел – место, где может возникать боль по самым разным причинам. Грыжа позвоночника – одна из самых распространенных и неприятных. Иногда, по незнанию, люди считают причиной своих неудобств – грыжу диска, тем не менее, это чаще всего неверное предположение.
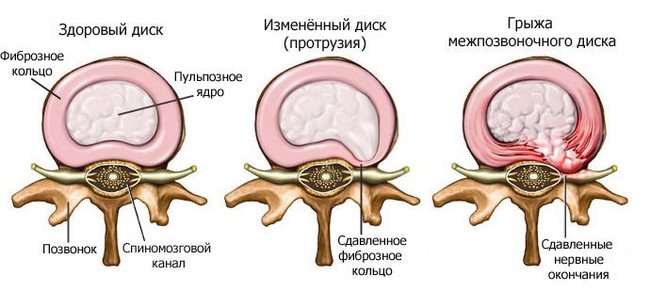
Межпозвоночной грыжей врачи называют болезненное явление, когда пульпозное ядро выделяется за фиброзное кольцо, а негативные ощущения возникают в результате протрузии.
Позвоночник – важнейшая структурная часть организма, а все его детали служат единой цели выполнения жизнедеятельности. Позвоночник – основное звено между головой, плечами и тазом, опора и двигательный механизм, который максимально приспособлен для выполнения двигательных функций в разных направлениях. Кроме того, в позвоночнике находится спинной мозг, а нервные окончания позволяют движениям осуществляться непрерывно.
Сама конструкция – это 24 позвонка, связанными в одно целое межпозвонковыми дисками – биологическими амортизаторами. Их функция:
- стабильное единство позвонков;
- обеспечение локальных движений в каждом отдельном участке;
- амортизация нагрузки, преобразование ее из вертикального положения в горизонтальное направление.
S-образная форма позвоночника – идеальна для распределения всей массы тела по различным участкам и противостояния недопустимым нагрузкам.
Позвонки сверхпрочными костьми, из которых формируется позвоночный столб. Они спереди имеют форму цилиндра – так называемое тело позвонка. Именно оно в качестве опоры несет основную нагрузку, ввиду того, масса тела распределяется в большей степени в передней части.
Задняя часть позвонка – это полукольцо с отростками. Вместе, телом и дужкой, образовано позвонковое отверстие. Эти отверстия в позвоночнике располагаются один над другим вертикально. Получается своеобразный внутренний канал. В этом позвоночном канале находится спинной мозг, кровеносная система, корешки нервов и жировая клетчатка.
Между позвонками располагаются межпозвонковые диски, которые, как подушки, выполняют амортизационную функцию. Каждая подушка – плотное фиброзное кольцо и мягкое ядро.
Грыжа в межпозвонковом диске образуется в результате повреждения внешнего покрытия диска и выхода железообразного ядра за его пределы. При этом, в случае разрыва кольца в задней части, ядро выделяется в спинномозговой канал.
Заболевание формируется чаще всего в отделе поясницы, но иногда и в шейном отделе.
Межпозвоночная грыжа – патология, встречающаяся в самом разном возрасте. Это заболевание можно обнаружить у взрослых людей и маленьких детей. Но существует определенная динамика, при которой с возрастом в позвоночнике наступают определенные дегенеративно-дистрофические изменения. Это означат, что к сорокалетнему возрасту риск возникновения грыжи сводится к минимуму, но часто бывают случаи протрузии диска, которые путают с грыжей.
Грыжи дисков возникают в большей степени по таким причинам:
- травматические повреждения при падении на ноги;
- резкий и надрывный подъем тяжелых предметов;
- небольшие нагрузки в случае ослабления волокон фиброзного кольца при повторных повреждениях
Ослабление волокон – негативный фактор возникновения условий для грыжи, ведь даже совсем небольшие нагрузки на позвоночник, наклоны и подъемы создают недопустимое давление, что в конечном итоге может стать катализатором заболевания. При этом все подобные движения ранее не вызывали никаких проблем.
Межпозвоночная грыжа – это не единичный очаг напряжения для позвоночника в целом, но несколько одновременных проблем. Во-первых, в спинномозговой канал выходит мягкое желеобразное ядро. Во-вторых, на нервную структуру механическим путем оказывается травмирующее воздействие, а это еще и химическая реакция с содержащимися в ядре веществами. Комбинированный негатив становится источником болевого синдрома, слабости и онемения участка позвоночника и тела, где происходит иннервация нерва.
Иногда в признаки заболевания болевой синдром в пояснице может и не входить. Тем не менее, у большинства людей такая симптоматика – основной фактор проявления патологии.
Перечень основных проявлений грыжи диска:
- болевые ощущения с увеличение локации в одну из ног, или в обе;
- чувство онемения в бедрах, голенях, стопах;
- ослабление мышц;
- снижение рефлексии или ее отсутствие.
К проявлениям заболевания также можно отнести нарушения в мочеполовой сфере, включая и половую дисфункцию. Возникновения симптоматики всецело зависит от того, какой именно нерв подвергся патологическому воздействию. Диагностика совершается исходя из конкретного месторасположения болевых ощущений пациента.
Диагностирование и определение источника возникновения болевых ощущений необходимо начинать с подробного опроса пациента, с систематизации его жалоб, тщательного анамнеза и обследования.
Вопросы, которые следует выяснить вместе с обратившимся за помощью человеком:
- Наличие травм в прошлом.
- В каком месте пациент ощущает боль и ее степень.
- Наличие онемения и определение ее локализации.
- Ощущает ли пациент слабость. Если да, то где.
- Была ли замечена ранее подобная симптоматика.
- Потеря в массе тела и необоснованное повышение температуры тела в недавнем времени.
- Наличие конкретных заболеваний, перенесенных пациентом в последний период.
- Появление проблем в мочеполовой сфере.
Рентгенография, как первичное обследование
Основным и самым первым методом диагностики проблем с позвоночником медики считают рентгенографию, и хотя техника обычного рентгена не может проявить полную картину заболевания межпозвоночной грыжи, тем не менее, даст возможность рассмотреть динамику дегенеративно-дистрофического развития патологии в позвоночнике.
Кроме того, рентгенография позволяет провести дифференциацию и исключить схожие по картине проявления заболевания.
Одним из важных признаков грыжи также можно считать снижение необходимого размера межпозвонкового диска.
МРТ – наиболее полная характеристика заболевания
Данная методика обследования является наиболее прогрессивным способом получения точной картины патологии. Это форма системной информативной подачи, которая отмечена высокой точностью, отсутствием побочных следствий и болезненных ощущений. МРТ при различных проблемах, связанных с позвонками, особенно протрузиях, сегодня успешно заменяет такие, широко применявшиеся ранее, методы, как контрастная миелография и КТ.
Другие методы исследования патологии
Тем не менее, иногда информация МРТ бывает для врача недостаточной. В таком случае он может направить пациента для составления дополнительной картины по методу контрастной миелографии с комбинацией КТ. Такое происходит чаще всего при необходимости назначения дифференциального анализа состояния больного, когда симптоматику межпозвоночной грыжи предстоит отделить от других заболеваний позвоночного столба.
Электромиография для подтверждения болевых ощущений
Обследование с помощью электромиографии назначают обычно для составления картины возбуждения в скелетных мышцах, определяя тем локализацию болевого синдрома, который расширился до конечностей, слабость и онемение. Это помогает обнаружить конкретный поврежденный нерв.
Определение диагноза, обнаружение грыжи межпозвонкового диска не приводит обязательно к необходимости операционного вмешательства. Наоборот, в большинстве случаев, операционное лечение противопоказано.
Тем не менее, для определения ясной картины патологии и соответственно – для устранения динамики заболевания необходимо обследование и дальнейшее медицинское решение по выбору методики лечения.
Вопрос об операционном вмешательстве зависит от степени болевых ощущений, слабости и онемения в области позвоночника, от динамики ее усиления и от ряда других специфических факторов. Нейрохирургия опирается на диагностику и врачебный выбор.
Консервативная методика лечения
Наблюдение за процессом
Если заболевание не показывает динамику роста болезненной симптоматики, бывает вполне достаточным обычное наблюдение патологии. Тогда медикаментозное и иное другое лечение не назначают вплоть до явного усиления боли, прогрессирования слабости и онемения. В случае ухудшения динамики патологии необходимо обратиться к специалистам за комплексом действенной помощи.
Отдых, как форма лечения
Заболевания, связанные с позвоночным столбом и дисками, требуют профилактики, осторожности в движениях и нагрузках, значительного уменьшения активности.
Наличие болевого синдрома – основание для серьезного отдыха и сведения нагрузок до минимума. Пациенту необходимо отказаться несколько дней от физической работы, взять небольшой отпуск, постараться не двигаться. После стабилизации процесса необходимо провести медленную реабилитацию, понемногу увеличивая нагрузку на позвоночник.
Медикаментозные препараты
Для лечения грыжи и избавления от болевого синдрома применяют различные лекарственные схемы:
- медикаментозные препараты против воспаления нестероидного типа, например, диклофенак натрия;
- группа миорелаксантов;
- ряд витаминов;
- хондропротекторы
Блокады
Блокаду применяют в случае резкого обострения процесса патологии с острым болевым ощущением. Это гормональное средство противовоспалительного характера с анальгезирующим средством, способным быстро уменьшить болевой синдром.
Читайте также:


