Гипертрофия суставных отростков позвонков
Сайт про суставы
Главной составляющей осевого скелета человека является позвоночник, основные функции которого – опорная, движение туловища и головы, а также защита спинного мозга от повреждений. Двигательная активность позвоночника происходит с помощью суставов, находящихся между позвонками и связками, которые обеспечивают надежное крепление их между собой и гибкость позвоночника, защиту от травм.

Связочный аппарат составляют два типа связок – длинные и короткие. Длинные связки подразделяются на переднюю и заднюю продольную, надостистую и выйную, а короткие — на желтую, межостистые, межпоперечные.
- Передняя продольная связка располагается по длине позвонка и обладает способностью преодолевать любую нагрузку.
- Задняя продольная скрепляет задние участки позвонков.
- Надостистая связка необходима для соединения остистых отростков.
- Выйная связка представлена эластичной пластиной и способствует поддержке головы.
- Межостистые связки – это тонкие пластины, заполняющие пустоты меж остистыми частями.
- Межпоперечные связки расположены в области поясницы и служат для соединения поперечных частей позвонков.
- Желтые связки находятся во всех отделах позвоночника, внутри позвонков и соединяют две соседние дуги, расположенные выше и ниже позвонка.
В большей степени функциональность позвоночного столба выполняют передние и задние продольные связки.
Особенности патологии связочного аппарата

Связки тел позвонков соединяются между собой тканью. Они подвержены различным видам воспалительных процессов и заболеваниям, вызванным чрезмерными нагрузками, нарушением обменных процессов, а также с травмами. Различают следующие виды заболеваний:
- Растяжение. Это травма, которая часто диагностируется у людей, ведущих активный образ жизни, у спортсменов, а также у людей пожилого возраста. Она происходит при чрезмерной нагрузке, сила которой превышает допустимую. Связки могут повреждаться как в поясничной зоне, так и по всем позвоночным отделам.
- Лигаментоз позвоночника. Представляет собой воспалительные изменения в мелких суставных частях позвоночника. Данный процесс начинается с воспалительной трансформации в связочном аппарате и заканчивается его окостенением.
- Гипертрофия желтой связки – это заболевание связочного аппарата, при котором возникают изменения в позвоночном канале. Патология ухудшает течение осложнений и способствует проявлению остеохондроза в тяжелой степени. Связки охватывают позвоночный канал с задней и боковой части, их изменение приводит к сдавливанию спинного мозга, что влечет за собой тяжелые осложнения.
Анатомия и функционирование позвоночника непосредственно связано с работоспособностью всего организма в целом. Обеспечивать движение и всегда удерживать его в вертикальном положении позволяют позвонки. Связки позвоночника, межпозвоночные диски и суставы служат для соединения позвонков между собой. Как известно, позвонок состоит из тела, дуги, двух ножек, межостистых, двух межпоперечных и четырех суставных пучков этой связки.
При изменении в межпозвоночных дисках и суставах, приводящем к патологической подвижности позвонков, связочный аппарат пытается удержать привычную двигательную активность с повышенной силой. В результате данного процесса происходит гипертрофия.
Таким образом, пространство позвоночного канала уменьшается, происходит сдавливание спинного мозга и его отростков, что в результате приводит к патологическим изменениям в позвоночном отделе.
Соединительная ткань составляет связки позвоночного столба, из-за этого они подвержены воспалительным процессам и различным заболеваниям. Но наиболее часто связки, локализованные на протяжении позвоночника, страдают от чрезмерных физических нагрузок, травмирования различной степени тяжести, нарушения обмена полезных веществ.

К наиболее распространенным болезням связочного аппарата можно отнести следующие:
- Растяжение – этой патологии подвержены люди всех возрастов. Такой вид травмирования может произойти в любом позвоночном отделе.
- Гипертрофия или утолщение желтой связки – при этой патологии желтые связки увеличиваются и становятся значительно толще. Это может происходить вследствие частых растяжений и, как правило, локализовано в поясничном и грудном позвоночных отделах по всей поверхности поперечного отростка позвонка. Реже гипертрофии подвергается шейный отдел позвоночника.
- Обызвествление связочного аппарата – в соединительной ткани откладываются кальцинаты, патологию еще называют кальцификацией связочного аппарата.
Клинические симптомы
Гипертрофия желтой связки не вызывает никаких негативных симптомов. Но если у человека узкий спинной канал, утолщение может привести к сдавливанию спинного мозга и, как следствие, возникают затруднения при движениях руками или ногами, а также нарушается чувствительность и телесные рефлексы.

В случаях развития осложнений могут возникать патологические изменения в позвоночнике, такие как протрузия, грыжа, выпадение межпозвоночных дисков, ущемление нервных окончаний. Эти патологии характеризуются острой болью, которая может иррадиировать в конечности или ягодичные мышцы. Также проявляются такие признаки, как онемение конечностей и нарушение их функциональности, проблемы с поворотами тела. Выраженность симптомов напрямую зависит от степени сдавливания спинного мозга, то есть от величины утолщения связочного аппарата.
Причины поражения связочного аппарата
Гипертрофия желтых связок позвоночника, как правило, бывает вызвана патологическими изменениями на фоне продолжительных деструктивно-дегенеративных процессов.

К этой патологии приводят такие заболевания, как:
- спондилоартроз;
- остеохондроз;
- травматические поражения.
При остеохондрозе со временем наступает нарушение стабильности позвонков из-за поражения межпозвоночных дисков. Позвонки становятся патологически подвижными, начинается их смещение относительно друг друга, это приводит к гипертрофии связок, главной задачей которых является компенсация возникших нарушений.
Через некоторое время изменения приобретают такую выраженность, что вызывают нарушение функционирования организма. Увеличивается фиксация позвонков, вследствие чего снижается эластичность связочного аппарата, что влечет за собой ущемление нервов и сдавливание спинного мозга. Симптомы, характерные для сдавливания, возникают при появлении грыжи, вызванной увеличением желтых связок.

Это одна из основных причин воспалительной реакции в связочном аппарате, которая сопровождается выраженной болезненностью. Возникает при небольших травмах спины и регулярных или чрезмерных физических нагрузках. Также спровоцировать растяжение могут различные нарушения осанки, например ожирение или остеохондроз.
Желтая связка подвергается гипертрофии по причине различных провоцирующих факторов, таких как травмы, воспаления и растяжения. В некоторых случаях утолщение может быстро прогрессировать. Причина этого пока не обнаружена, однако ученые выяснили, что пусковым механизмом этого процесса является продолжительное напряжение связочного аппарата, что приводит к сложным биохимическим патологиям.
Обызвествление считается результатом дегенеративно-дистрофического процесса в связочных тканях и нарушенного обмена веществ. Кальцификация и гипертрофия связочного аппарата приводит к таким осложнениям, как сужение канала позвоночника.
Как лечить заболевание

Если в связочном аппарате в области спины обнаружены патологические изменения, следует срочно приступать к лечению. Если во время диагностики было обнаружено, что задняя продольная связка уплотнена, или появляется риск гипертрофии других видов связок, методика лечения будет напрямую зависеть от выраженности и обширности деструктивных изменений.
При легкой степени сдавливания назначается курс приема медикаментов, обладающих обезболивающим, противовоспалительным и сосудистым эффектом. Чтобы устранить сильную боль, врач может назначить физиотерапевтические процедуры.
В тяжелых случаях гипертрофии показано хирургическое вмешательство, во время которого проводится полное удаление продольной или желтой связки. Эта операция называется декомпрессионная ламинэктомия. В любом случае лечение должен назначать врач после проведения диагностических процедур и точной постановки диагноза. Самолечение категорически запрещено и может привести к инвалидности.
Локальное проявление дегенеративных изменений в позвоночнике в области парных суставов, расположенных между суставными отростками, которые имеются на каждом позвонке, вызывает синдром Баструпа. Состояние дистрофического процесса в остистых отростках происходит обычно в поясничных позвонках.
Причины возникновения синдрома Баструпа

Может появляться при искривления положения позвоночника к переди. Патологический изгиб вызывает нагрузку в суставах со стороны задних отделов позвоночного столба и начинается перестраивающий процесс в костной ткани. Может встречаться при врожденном неправильном развитии самих остистых отростков, при патологиях, вызывающих аномальное увеличение остистых отростков, при недостаточности надостистой связки. В некоторых случаях такое изменение в костной ткани происходит в результате профессиональных заболеваний, связанных с постоянным поднятием тяжестей. Синдром сближенных остистых отростков позвонков может быть сопровождающим при таких заболеваниях, как остеохондроз, спондилит (при туберкулезном инфицировании), структуральный сколиоз, врожденный вывих бедра, нарушения обмена веществ в организме (лишний вес), вывихи и переломы позвонков. Может возникать при хронической травме, под воздействием постоянной физической перегрузки, в виде миоадпатационных проявлений, с последующей атрофией мускулатуры спины. Не исключается возможность интоксикационного фактора в развитии синдрома. Рассматриваются комбинативные сочетания, предшествующие появлению изменений в остистых отростках позвонков. Часто развивается как сопровождающееся состояние патологических и дистрофических изменений костной ткани без определенных проявлений. Изменения определяются при наличии тяжелой степени нарушения костной структуры.
Происходит развитие нескольких стадий: нарушение в поверхности костной ткани и изменение ее структуры, которые вызывают патологические суставные изменения — анкилозирование.

Как проявляется синдром:
Местная болезненность на верхнем или нижнем окончании остистого отростка или отростков. Общая локализация боли будет отмечаться со стороны линии поясницы, с иррадиацией в ягодицу и бедро в момент разгибания позвоночника. Боль — умеренная во время покоя и резко усиливается при нагрузке. Возможно присоединение мышечно-тонического синдрома. В области поврежденного отдела позвоночного столба будет отмечаться ограничение движений. Состояние описал датский рентгенолог К. Баструп в 1933 году на основании рентгенологических изменений.
Диагностика при синдроме Баструпа
Диагностическая рентгенологическая картина в боковой проекции остистых отростков позвонков: определяется по рентгенологическому симптому. Будет отмечаться расширение остистых отростков. Увеличивается их высота, рентгеновский снимок с наличием светлых полос будет говорить о зонах костной перестройки, по краю будет склерозирование, остеофитоз. Отмечается сближение остистых отростков.
При клиническом осмотре определяется резкая болезненность при надавливании на пораженные отростки.
Проводится дифференциация с болезнью Бехетерева, при которой отмечаются похожие диагностические признаки.
Осложнения будут появляться в зависимости от причины появления изменений в отростках.
Лечение при синдроме Баструпа

Лечение может быть консервативным только в начальных стадиях развития, с этиологическим направлением. При травматических повреждениях и при тяжелых дистрофических повреждениях структуры костной ткани, приводящих к нарушению функции сустава, показано хирургическое вмешательство.
Своевременная диагностика врожденных аномалий костных структур позволяет исключать проблему, связанную с первоначальной причиной, тем самым не вызывая функциональных изменений в отростках позвонков.
Артроз дугоотростчатых суставов позвоночника — хроническое рецидивирующее заболевание, сопровождающееся их постепенным разрушением. На начальном этапе дегенеративно-дистрофической патологии происходит повреждение хрящевых тканей, а затем деструктивные изменения затрагивают синовиальную сумку, связочный аппарат, костные структуры и околосуставные мышцы.
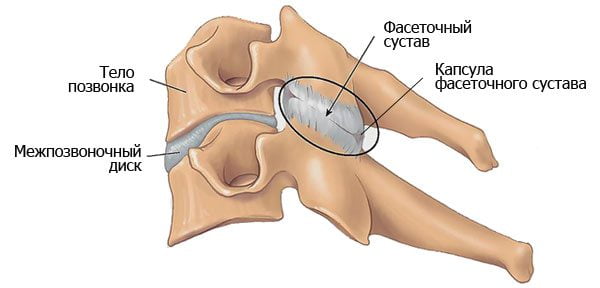
Причины развития заболевания разнообразны — от сильного травмирования позвоночника до естественного старения организма. Ведущий клинический признак артроза — боль, усиливающаяся при движении. Нередко течение патологии осложняется неврологическими нарушениями, требующими дополнительного лечения. В диагностике используются различные инструментальные исследования — рентгенография, МРТ, компьютерная томография. Практикуется консервативная терапия артроза дугоотростчатых суставов позвоночника. При обнаружении тяжелых повреждений проводится хирургическая операция.
Характерные особенности заболевания
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Артроз дугоотростчатых суставов поясничного отдела позвоночника — полиоэтиологическое заболевание, то есть причиной его развития могут стать многочисленные внешние и внутренние неблагоприятные факторы. Диагностируется артроз в 90% случаев у пациентов старше 50-55 лет. В этом возрасте значительно замедляются восстановительные процессы. При развитии деструктивной патологии в организме молодого человека начинают вырабатываться хондроциты для устранения повреждений хрящевых и костных тканей. В пожилом возрасте этот процесс замедляется, усугубляется недостаточным продуцированием коллагена и эластина.
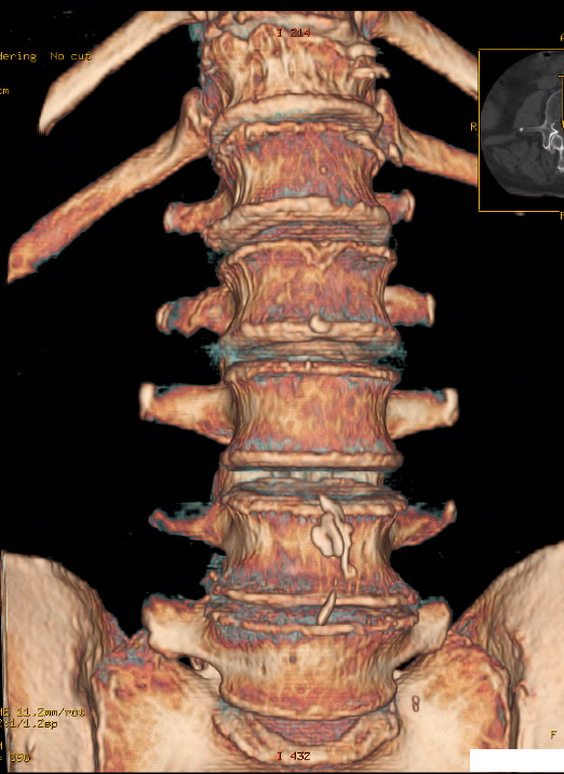
Причины и провоцирующие факторы
Помимо естественного старения к развитию артроза приводят частые и продолжительные нагрузки на позвоночник — избыточная масса тела, подъем тяжестей, изнурительные спортивные тренировки. Медики включают в эту группу и нарушение соотношения между анатомическими структурами позвоночного столба. Такие врожденные аномалии становится причиной перераспределения нагрузки на другие сочленения, что приводит к их постепенному разрушению. Особенно опасны следующие патологии в строении позвоночника:
- люмбализация — частичное или полное отделение первого крестцового позвонка от крестца;
- сакрализация — полное или частичное сращивание пятого поясничного позвонка с крестцом;
- нарушения тропизма суставов — ассиметричное расположение фасеточных сочленений;
- неправильно сформированные дуги позвонков;
- нарушение крепления дуг к телам позвонков.
Многие люди даже не знают об аномальном строении своих позвонков. Это выясняется при диагностировании уже развившегося артроза или при прохождении очередного медосмотра. У человека с такими врожденными аномалиями возрастает нагрузка на пояснично-крестцовый отдел позвоночника, провоцируя быстрое изнашивание сочленений.
Заболевание может развиться после тяжелой травмы позвоночника (перелома) или его частого микротравмирования, например, при подъеме и переносе тяжестей. Особенно часто посттравматический артроз дугоотростчатых суставов диагностируется у нетренированных людей, решивших активно заняться спортом. Спровоцировать дегенеративно-дистрофическую патологию способны следующие факторы:
- нарушения осанки;
- долгое нахождение в положении сидя;
- плоскостопие;
- заболевания, возникшие из-за нарушения обмена веществ.
Повышенные статические нагрузки испытывает крестцово-поясничный отдел позвоночника. Поэтому нередко одновременно с артрозом выявляются и другие патологии, локализованные в этой области — остеохондроз, спондилоартроз.
Клиническая картина
Основное клиническое проявление артроза дугоотростчатых суставов — боль, усиливающаяся во время движения и стихающая в положении лежа. В отличие от грыжи или остеохондроза, болевой синдром локализован в местах повреждений фасеточных суставов, не распространяется на расположенные по соседству части тела. Боли обычно тупые, ноющие, продолжительные, усиливающиеся при резкой смене погоды, переохлаждении, обострении хронических патологий. Для заболевания характерны и другие выраженные симптомы:
- отечность в месте повреждения, обычно возникающая по утрам и исчезающая в течение дня;
- утренняя скованность движений, сохраняющаяся на протяжении 40-60 минут;
- нарастание интенсивности болевого синдрома при долгом нахождении в одном положении;
- частые подвывихи фасеточных сочленений, восстановление которых сопровождается характерными щелчками.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
При отсутствии врачебного вмешательства деструктивно-дегенеративные изменения распространяются на здоровые ткани. Для поздней стадии патологии характерно формирование костных наростов — остеофитов. При шейном артрозе дугоотростчатых суставов они могут нарушать иннервацию, провоцировать развитие корешкового синдрома. Боль уже не локализована в шейных позвонках, а иррадиирует в затылок и шею, предплечье, область ключицы. Компрессия нервных корешков в поясничном отделе позвоночника и стеноз его канала проявляются в повышенной слабости и онемении конечностей. Болезненные ощущения иррадиируют в ягодицы, бедра, голени.
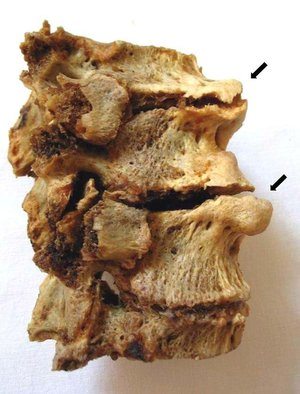
Болезнь Келлгрена — артроз, поражающий одновременно дугоотростчатые и периферические суставы и чаще диагностирующийся у женщин. Для этой патологии характерно разрушение большого количества сочленений (от четырех и более), локализованных в различных отделах позвоночника. Заболевание часто сопровождается формированием протрузий и межпозвоночных грыж, повреждением связочно-сухожильного аппарата.
Диагностика
На начальном этапе диагностики врач выслушивает жалобы пациента, производит внешний осмотр, изучает анамнез. На патологию может указывать предшествующая травма, хронические заболевания сочленений — ревматоидный или псориатический артрит, подагра. Подсказкой служит и наличие в анамнезе сахарного диабета, тиреотоксикоза. Клиническая картина поражения дугоотростчатых суставов сходна с симптоматикой многих заболеваний опорно-двигательного аппарата — остеохондрозом, радикулитом, межпозвоночной грыжей. Поэтому требуется проведение дифференциальной диагностики с помощью инструментальных исследований:
- рентгенографии;
- магнитно-резонансной или компьютерной томографии;
- ультразвукового исследования.
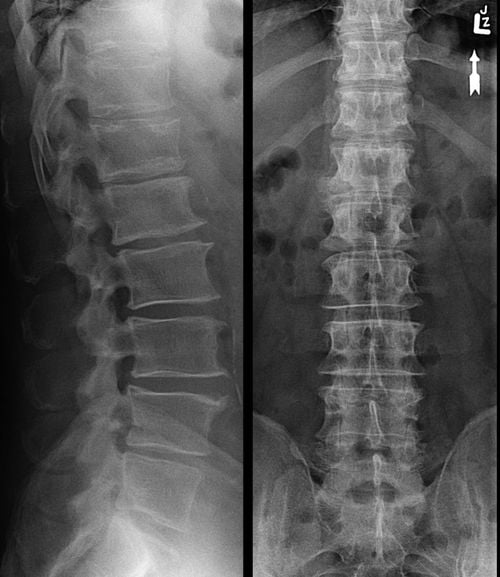
Наиболее информативны рентгенологические снимки. На них хорошо просматриваются изменения в строении сочленений, характерные для артроза — сужение суставной щели, остеофиты, подвывихи и микротрещины. Больному назначается лабораторный анализ крови для установления уровня мочевой кислоты, фибриногена, скорости оседания эритроцитов. Биохимическое исследование пунктата позволяет определить наличие инфекционных агентов в полости дугоотростчатых суставов.
Методы лечения заболевания
Терапия артроза дугоотростчатых суставов позвоночника заключается в устранении болезненных ощущений, предупреждении дальнейшего повреждения тканей. Пациентам показано ношение корсетов жесткой фиксации для обеспечения оптимального распределения нагрузки. Для снижения интенсивности болевого синдрома используются нестероидные противовоспалительные средства (НПВС). Миорелаксанты применяются с целью расслабления мышечной мускулатуры, снятия болезненных спазмов. Высокая клиническая эффективность характерна для НПВС в виде мазей и гелей:
- Вольтарена;
- Фастума;
- Апизартрона;
- Индометацина;
- Кетопрофена.
После их локального нанесения 2-3 раза в сутки быстро исчезает боль, отеки, гиперемия. При неэффективности НПВС в терапевтическую схему включаются гормональные препараты, особенно при выявлении острого воспаления в суставах. Длительность терапии глюкокортикостероидами определяет врач, но лечение редко продолжается более 3-7 дней из-за выраженных побочных эффектов этих средств.
| Группа препаратов для лечения артроза дугоотростчатых суставов | Фармакологическое действие лекарственных средств |
| Нестероидные противовоспалительные препараты (Найз, Ибупрофен, Ортофен, Мелоксикам, Кетопрофен) | Купируют воспалительный процесс, устраняют отечность и болезненные ощущения |
| Глюкокортикостероиды (Гидрокортизон, Преднизолон, Дексаметазон, Триамцинолон, Кеналог) | Оказывают выраженное противовоспалительное, противоотечное, анальгезирующее действие |
| Средства, улучшающие кровообращение (Курантил, Пентоксифиллин) | Нормализуют микроциркуляцию, стимулируют кровоснабжение поврежденных тканей питательными и биологически активными веществами |
| Хондропротекторы (Терафлекс, Структум, Дона, Глюкозамин Максимум, Хондроитин-Акос) | Предупреждают дальнейшее разрушение суставов, при длительном приеме проявляют обезболивающую и противоотечную активность |
Если проведение консервативной терапии не дало желаемого результата, то пациента готовят к хирургической операции. Она заключается в установлении специальных имплантатов между пораженными позвонками. Нередко врачи сразу настаивают на хирургическом вмешательстве, минуя курсовой прием препаратов. В таких ситуациях стоит прислушаться к их рекомендациям, так как артроз дугоотростчатых сочленений быстро прогрессирует.

Спондилоартроз (фасеточный синдром, артроз дугоотросчатых суставов) – это поражение суставов позвоночника из-за процессов разрушения в позвоночном диске, которые снижают его высоту и перекладывают нагрузку на межпозвонковые (фасеточные) суставы. В этот процесс вовлекаются все окружающие его ткани, включая нервную, вызывая болевой синдром. Отсутствие необходимого лечения спондилоартроза грозит частичной утратой двигательной функции и инвалидностью.
Строение и функции межпозвоночных суставов
Позвоночник – это прочное и гибкое образование, связывающее позвонки в одну цепь дисками, суставами, мощным аппаратом связок и мышц. Основная часть позвонка – это тело, которое переходит в дугу, формирующую канал для спинного мозга. От дуги позвонка идут отростки: остистый, два поперечных и суставные – по паре сверху и снизу.

Соседние позвонки между суставными отростками образуют суставные соединения, называемые дугоотросчатыми (фасеточными) суставами. Остистые и поперечные отростки близлежащих позвонков скрепляются связками. Такая конструкция вместе с дисками придает подвижность и стабильность всему позвоночнику.
-
Итак, позвонки между собой соединяются:
При помощи фасеточных или межпозвоночных суставов. Суставные отростки и их суставные поверхности в различных отделах позвоночного столба имеют некоторые отличия, однако на всех уровнях сочленяющиеся суставные поверхности равны одна другой, выстланы гиалиновым хрящом и укреплены туго натянутой капсулой. Клиновидная форма плоскости сустава не дает возможности взаимного смещения позвонков. Капсула представляет собой мешок с синовиальной жидкостью, которая питает и смазывает трущиеся поверхности. Эти особенности суставного соединения придают всей конструкции гибкость, позволяя делать наклоны, и выполнять повороты корпусом.

Спондилоартроз – что это такое и как развивается
Возникновение спондилоартроза происходит в несколько этапов:
- снижение количества жидкости в диске, что уменьшает его высоту;
- истончение суставного хряща из-за трения;
- уплотнение кости в местах соприкосновения позвонков;
- образование шипообразных наростов (остеофитов);
- снижение двигательной функции;
- начало воспаления фасеточного сустава и возникновение болевого синдрома.
Установить диагноз спондилоартроза самостоятельно почти невозможно, так как его внешние признаки схожи с остеохондрозом или спондилезом из-за общей природы заболеваний. Все они проявляются при деструктивных изменениях хрящевой ткани, позвонков и связочного аппарата.
Признаки спондилоартроза
Развивающийся спондилоартроз можно отличить по следующим признакам:
- ноющая боль в спине, сосредоточенная в определенной точке, возникающая при движении, и пропадающая при изменении положения или в покое;
- скованность спины, чаще проявляющаяся утром, после долгого нахождения в одной позе, и проходящая через время;
- в зависимости от запущенности болезни, степень выраженности признаков может усугубляться в сторону нарастания болей и снижения подвижности спины.
Стадии заболевания
Различают несколько стадий развития спондилоартроза:
Первая . На этой стадии симптомы почти отсутствуют, и патология сложно обнаруживается, что позволяет болезни остаться без лечения, дать ей возможность перейти в более тяжелую форму. У больного возможны ощущения дискомфорта после долгого нахождения в одной позе или после нагрузки. В этой стадии истончаются межпозвонковые диски, а эластичность связок становится ниже. Не исключены проявления корешкового синдрома и периодические резкие боли (прострелы).
Вторая стадия . Характеризуется длительными острыми болями, возникающими после определенных движений, смены позы или после сна. Эти ощущения сковывают движения, а возле очага боли возможна отечность тканей. Обезболивание при помощи упражнений или массажа неэффективно, для этого приходится применять медикаменты.
Третья стадия . Спондилоартроз начинает давать осложнения в виде спондилолистеза – смещения позвонков. На телах позвонков и суставных поверхностях образуются костные отростки – остеофиты, оказывающие давление на нервы, из-за чего боль не позволяет сгибать и разгибать спину. Болезнь на данной стадии практически не поддается медикаментозному лечению, но может помочь операция по устранению давления на нерв.
Четвертая . Характеризуется обездвиживанием позвоночника в участках, затронутых болезнью. Происходит срастание нескольких суставов, после чего полное восстановление становится невозможным. В этой стадии могут затрагиваться как нервные корешки, так и ущемляться спинной мозг, что нередко вызывает параличи или частичное нарушение функций ног, кишечника, мочевого пузыря.

Методики лечения спондилоартроза
Лечение спондилоартроза проводится консервативными и хирургическими методами.
Консервативные устраняют боль и воспаление с последующим назначением препаратов и процедур, восстанавливающих поврежденные ткани, и состоят из:
-
Медикаментозной терапии, в которой применяются следующие медицинские препараты:
- нестероидные противовоспалительные средства, снимают сильную боль и отечность в очаге болезни;
- хондропротекторы – ускоряют восстановление хрящевой ткани;
- миорелаксанты – помогают снять напряжения и убрать спазмы при стойких болях, вызванных перенапряжением мышц спины;
- опиаты – принимаются в крайних случаях при невозможности убрать боль ненаркотическими средствами;
- витамины группы В – участвуют в нормализации обмена веществ и восстановлении поврежденных нервных волокон;
-
Физиотерапевтических процедур:
Хирургический метод применяется в крайних случаях, так как медикаментозное и физиотерапевтическое лечение достаточно эффективно, а после операции на позвоночнике есть риск возникновения осложнений.
Хирургическое вмешательство необходимо при следующих показаниях:
- межпозвонковая грыжа, оказывающая давление на нерв и приводящая к боли, которую невозможно снять консервативными методами;
- сужение позвоночного канала и компрессия спинного мозга;
- нестабильное состояние позвоночника, вызывающее проблемы неврологического характера: нарушение работы конечностей, кишечника или мочевого пузыря.
Сама операция обычно состоит из двух этапов:
- на первом удаляется очаг боли в виде тканей, давящих на нервные окончания (декомпрессия);
- на втором производят динамическую стабилизацию позвоночника с помощью металлических конструкций, позволяющих позвонкам совершать движения в строго определенном направлении при ограниченной амплитуде.

Период реабилитации у всех пациентов различен и зависит от запущенности болезни, вида хирургического вмешательства, возраста и особенностей организма. Заживление швов происходит спустя 1-2 недели, а восстановление длится месяцы.
Читайте также:


