Гематома позвоночника на мрт
Мозговые гематомы — места патологического скопления крови, излившиеся в ткани или оболочки головного мозга. Коварство этих состояний в том, что ни рентгенография, ни компьютерная томография не имеют возможности их определения. Только выполнение МРТ головного мозга позволяет врачам выявлять локализацию кровоизлияния, его точные размеры, степень распространения.
Виды гематом мозга
Кровоизлияния в мозг принято делить на следующие типы:
- интрапаранхимальные;
- субарахноидальные;
- субдуральные;
- эпидуральные;
- внутрижелудочковые;
- внутриопухолевые.
Интрапаренхимальные гематомы. Развиваются на фоне геморрагического инсульта, синдрома повышенного артериального давления. Геморрагическое кровоизлияние обусловлено разрывом видоизмененных сосудов во время критического повышения артериального давления. Инсульты геморрагической природы являются причиной 10-18% от всех смертей. Интрапаренхимальные кровоизлияния могут поразить любой участок мозга, но чаще всего — базальные ядра, таламус, мозжечок.
Субарахноидальные кровоизлияния. Образуются между арахноидальной и мягкой мозговыми оболочками. Чаще всего гематома возникает после травмы с последующим разрывом мешотчатой аневризмы. У больного внезапно начинает сильно болеть голова, развивается фотофобия, тошнота, рвота. Диагностика гематомы на МРТ показывает сгустки крови, вазоспазм, объем излитой крови, ранние явления ишемического кровоизлияния.

Субдуральные гематомы. Становятся результатом разрыва вен, развившегося после травмы, лечения антикоагулянтами, декомпрессии после шунтирования желудочков мозга. На МРТ субдуральная гематома имеет серповидную форму.
Эпидуральные кровоизлияния. Чаще всего, происходят вследствие травмы. Гематома образуется между внутренней костной пластинкой и твердой оболочкой мозга, как правило, над зоной перелома костей черепа. На МРТ кровоизлияние имеет двояковыпуклую форму.
Внутрижелудочковые гематомы. Разделяются на первичные и вторичные. Первичные возникают при опухолях внутрижелудочковой локализации, аневризмах и субэпендимальных кавернозных ангиомах. Вторичные — после прорыва крови в полость желудочков, при интрапанерхимальных кровоизлияниях.
Внутриопухолевые гематомы. Фиксируются редко, чаще всего при апоплексии гипофиза. Больной жалуется на головные боли, рвоту, расстройство зрения. На снимках могут визуализироваться кровоизлияния во вторичных метастазах в головном мозге.
Причины внутримозговой гематомы
Факторы возникновения гематом головного мозга делятся на посттравматические и нетравматические. Можно выделить следующие причины:
- Черепно-мозговые травмы. В ходе травмы происходит разрыв кровеносного сосуда, развивается диапедезное кровотечение в очаге контузии.
- Аномалии развития церебральных сосудов. Происходит вследствие разрыва аневризмы сосуда головного мозга или артериовенозной мальформации (АВМ).
- Аррозивное кровотечение. Разрушение структуры сосудистой стенки происходит при внутримозговых новообразованиях, при резких скачках или повышении внутрисосудистого давления, артериальной гипертензии, при нарушении упругости сосудистой стенки, вследствие атеросклероза, системных воспалительных заболеваниях, диабетической макроангиопатии.
- Изменение свойств, состава крови. Внутримозговые кровоизлияния связаны с трансформацией реологического состава крови при лейкозах, гемофилии, хроническом гепатите, циррозе, антикоагулянтной терапии.
Симптомы гематомы головного мозга
Эпидуральное кровоизлияние имеет светлый период, во время которого возможна потеря сознания на короткое время. У пациента отмечается сильнейшая головная боль, головокружение, общая слабость. Возможна амнезия, анизорефлексия.
При осмотре определяются невыраженные менингеальные признаки. В дальнейшем клиническая картина обостряется, симптомы нарастают. Головная боль усиливается, сопровождается сильной рвотой. Сознание нарушается вплоть до сопора и комы. Сердечные сокращения замедляются, артериальное давление растет, на стороне кровоизлияния наблюдается мидриаз. Возможно развитие очаговых мозговых симптомов, которые говорят о компрессии головного мозга.
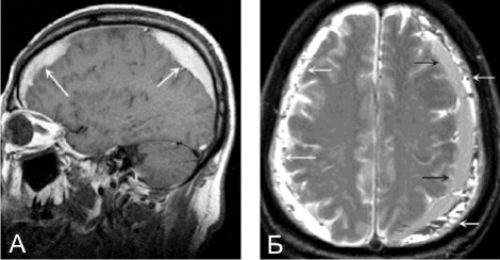
Субдуральная гематома формируется в 40% внутричерепных кровоизлияний. У больного отмечается нарушение сознания, расстройство психики, головная боль, рвота. Пациент в начале теряет сознание, потом наступает светлый период, а затем — повторная потеря сознания, вплоть до комы. Отмечается амнезия, синдром делирия, эйфорическое состояние, возбуждение, сильная головная боль, повышенная световосприимчивость. Со стороны поражения зрачок расширен.
Внутримозговое кровотечение сдавливает окружающие мозговые ткани, что является причиной некроза нейронов. Внутри черепной коробки повышается давление, развивается отек. Кровоизлияние большого объема вызывает смещение срединных областей головного мозга. Участок некроза увеличивается вследствие обширного спазмирования сосудов, окружающих гематому. Кровоизлияние в полость желудочков происходит в 15% случаев.
Среди клинических симптомов выделяется трехфазность с наличием или отсутствием светлого периода. Сознание больного нарушено, отмечается психомоторное возбуждение. Симптомы клинической картины зависят от локализации кровоизлияния. Фиксируется односторонний мышечный парез, афазия, патология симметричности сухожильных реакций, разные реакции зрачков, эпилептические приступы.
Диагностика гематомы на МРТ
При субдуральных гематомах на снимках МРТ в острейшей стадии (до 12 часов) сигнал Т1-ВИ может варьировать от изо- до гиперинтенсивного, при острой (от 12 часов до 2-х дней) — гипоинтенсивный импульс. Сигнал Т2-ВИ в острейшем периоде умеренный гиперинтенсивный, в острой стадии — гипоинтенсивный. Сигнал FLAIR выражается в гиперинтенсивности сигнала к ликвору. Сила сигнала может варьироваться относительно эффектов на время Т1 и Т2. Укорочение времени Т2 вызывается внутриклеточным метгемоглобином. Острые гематомы изоинтенсивны ликвору.
Импульс Т2 GRE после острейшего периода имеет гипоинтенсивное выражение. ДВИ имеет неспецифический гетерогенный отклик. Показатели ДВИ исключают внемозговую эмпиему, дифференцируют кровоизлияния, имея заметный гиперинтенсивный центральный сигнал. При использовании контрастного вещества определяется постконтрастный сигнал Т1-ВИ. Происходит определение контрастированных смещенных вен коры.
МРТ дает изменчивый импульс СДГ. Могут развиваться повторные кровоизлияния. На снимках выявляются элементы острого или хронического кровоизлияния. СДГ может быть сигналом повторного кровоизлияния. Проницание СМЖ в СДГ может быть следствием разрыва мембран, выполненных мягкой и паутинной оболочками. Происходит трансформация интенсивности сигнала из-за разбавления крови спинномозговой жидкостью.
Диагностика гематомы на МРТ: где сделать?
Решение о проведении МРТ принимает врач на основании данных анамнеза, предшествующих травм, информации о наличии первичного заболевания. Самостоятельный поиск подходящего диагностического заведения может стать очень непростой задачей в условиях большого города. Диагностика гематомы на МРТ в Санкт-Петербурге осуществляется более чем в 100 медицинских учреждениях. Цена процедуры зависит от множества внутриклинических факторов:
- сложность проведения;
- использование контрастного вещества;
- типа томографа;
- загруженности врача-рентгенолога;
- рейтинга клиники.
Специально для пациентов, которым необходимо проведение МРТ создан сайт mrt-v-spb. Целью создания страницы является помощь больному, его родным в поиске наиболее удобного места осуществления диагностических мероприятий.
- по режиму работы (наши партнеры работают круглосуточно, в выходные и праздничные дни);
- возможность обследования детей;
- с использованием контрастного вещества;
- по типу томографа — 3 Тесла, 1,5 Тесла;
- по цене.

На сайте представлена карта города с указанием местоположения медицинских центров и ближайших к ним станций метро. Это значительно облегчает ориентирование и планирование маршрута.
Записаться на диагностику очень легко. Достаточно позвонить по указанному номеру телефона и сообщить оператору о своем выборе и удобном для вас времени обследования. Наши специалисты оперативно ответят на все вопросы, расскажут, как подготовиться к той или иной диагностической процедуре, какое оборудование предпочтительно конкретно в вашем случае для получения качественных снимков.
Если возникла необходимость в проведении магнитно-резонансной томографии, то позвоните нам и получите гарантированную скидку до 1 000 рублей на обследование.
а) Терминология:
1. Сокращения:
• Повреждение спинного мозга (ПСМ)
2. Определения:
• Травматическое аксональное повреждение, отек спинного мозга и/или кровоизлияние
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Изменение МР-сигнала спинного мозга в условиях травмы позвоночника
• Локализация:
о У взрослых наиболее частой локализацией ПСМ является уровень С4-С5:
- У детей повреждения чаще локализуются выше, что связано с относительно большими размерами головы, слабостью мускулатуры и большей эластичностью связочного аппарата
2. Рентгенологические данные контузии и гематомы спинного мозга:
• Рентгенография:
о У пациентов относительно молодого возраста (16-45 лет) часто сочетается с переломами и подвывихами позвонков
о Сопутствующие дегенеративные изменения (стеноз позвоночника) являются предрасполагающим к повреждению спинного мозга фактором у лиц пожилого возраста
о ПСМ без рентгенологически видимых патологических изменений (SCIWORA) часто отмечаются у детей раннего возраста (младше 8 лет)
3. КТ при контузии и гематоме спинного мозга:
• Бесконтрастная КТ:
о Предрасполагающие факторы: спондилез, стеноз позвоночника о Сочетанные переломы, подвывихи позвонков
о Субдуральная/эпидуральная гематома
о Признаки повреждения спинного мозга на КТ обычно не видны:
- Могут быть видны признаки гематомы спинного мозга (гиперденсный очаг)
• КТ-ангиография:
о Скрининговый метод диагностики сопутствующих сосудистых повреждений (шейный отдел позвоночника)
4. МРТ при контузии и гематоме спинного мозга:
• Т1-ВИ:
о Острая контузия:
- Изо- или гипоинтенсивный очаг
- Отек спинного мозга
о Гематома: становится гиперинтенсивной через трое суток после травмы (образование метгемоглобина)
о Пересечение спинного мозга: для диагностики нарушения непрерывности спинного мозга наиболее информативны сагиттальные Т1 -ВИ
о Несвежая контузия спинного мозга: атрофия, ± кистозные изменения, сирингомиелия
• Т2-ВИ:
о Острая контузия (отек): гиперинтенсивный очаг, зона ушиба будет увеличиваться в течение нескольких дней после травмы, затем наступает период плато
о Острая гематома выглядит как гипоинтенсивный очаг:
- Обращайте внимание на признаки травматической грыжи межпозвонкового диска
о Хроническая гематома: гипоинтенсивный очаг (накопление гемосидерина):
- Несвежая контузия: атрофия, гиперинтенсивная зона глиоза, ± кистозные изменения, сирингомиелия
• T2*GRE:
о Гематома: гипоинтенсивный очаг (наиболее информативный для диагностики кровоизлияний режим)
• МР-ангиография:
о Скрининговый метод диагностики сопутствующих сосудистых повреждений (шейный отдел позвоночника)
5. Несосудистые рентгенологические исследования:
• Миелография:
о Контузия: фокальное расширение спинного мозга
о Гематома: может напоминать кисту, заполненную контрастом
о Пересечение спинного мозга: отсутствие спинного мозга на аксиальных срезах через зону повреждения
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о МРТ, включающая исследование в GRE-режиме
• Протокол исследования:
о Режимы STIR и GRE
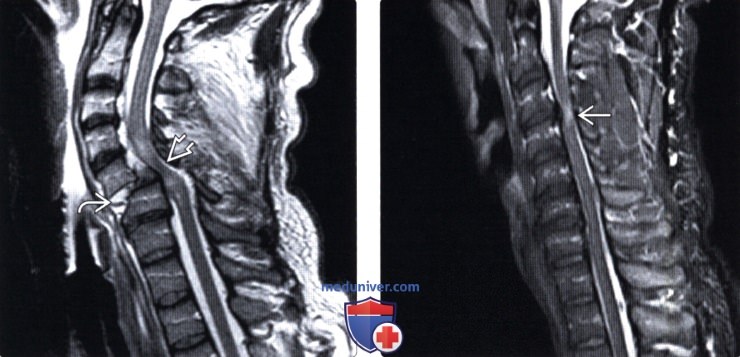
(Слева) Т2-ВИ, сагиттальная проекция: флексионное повреждение шейного отдела позвоночника с вывихом C5 и расхождением дуг С5-С6 позвонков. Имеется выраженный стеноз спинномозгового канала с контузией и сдавлением шейного отдела спинного мозга. Небольшой гипоинтенсивный очаг в спинном мозге представляет собой фокальное паренхиматозное кровоизлияние.
(Справа) STIR МР-И, сагиттальная проекция: случай врожденного стеноза спинномозгового канала и прогрузи и диска СЗ-С4 с компрессией спинного мозга. Пациент обратился с жалобами на слабость в верхних конечностях, возникшую после травмы. Обратите внимание на фокальный очаг контузии спинного мозга. 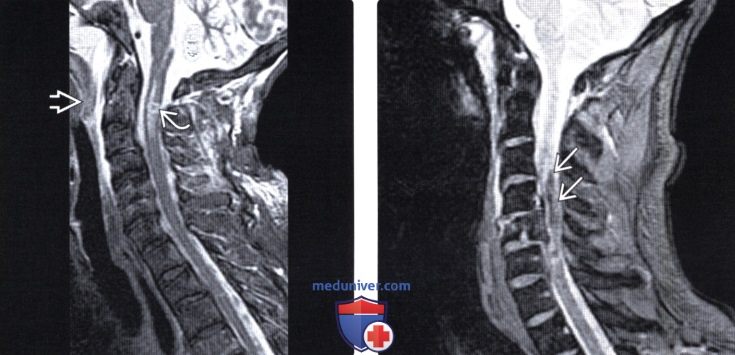
(Слева) На сагиттальном STIR МР-И пациента с диагностированным переломом зубовидного отростка II типа выявлены признаки распространенного отека превертебральных тканей. В паренхиме спинного мозга виден фокус кровоизлияния, представляющий собой очаг гипоинтенсивного сигнала, окруженный распространяющейся краниально и каудально зоной отека центральной части спинного мозга.
(Справа) На сагиттальном T2*GRE пациента с взрывным переломом С5 визуализируется распространенный гипоинтенсивный очаг в толще спинного мозга от уровня СЗ-С4 до середины тела С6, представляющий собой гематому. 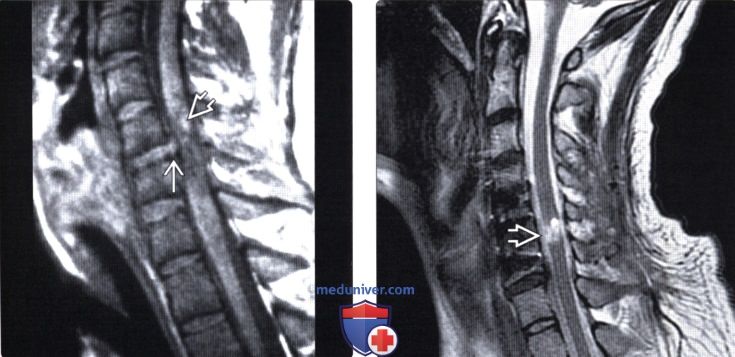
(Слева) На Т1-ВИ отмечается расширение и гетерогенная гипоинтенсивность сигнала среднешейного отдела спинного мозга на уровне травматической грыжи межпозвонкового диска, возникшей на фоне гиперфлексионной травмы шейного отдела позвоночника. Гиперинтенсивный относительно нормальной паренхимы спинного мозга очаг представляет собой подострое кровоизлияние.
(Справа) Т2-ВИ, сагиттальная проекция: признаки пересечения спинного мозга на уровне С6-С7 с четкими ограниченными краями. У пациента клиника тетраплегии. Обратите внимание на признаки выполненной стабилизации позвоночника вентральной пластиной и винтами.
в) Дифференциальная диагностика контузии и гематомы спинного мозга:
1. Грыжа межпозвонкового диска с компрессией спинного мозга:
• Нетравматическая компрессионная миелопатия
• Тяжелый стеноз спинномозгового канала на фоне протрузии/грыжи диска, гипертрофии связочных образований, оссификации ЗПС и т. д.
2. Миелит:
• Демиелинизирующие заболевания (например, рассеянный склероз), острый диссеминированный энцефаломиелит, поперечный миелит
• Неравномерный, гиперинтенсивный сигнал в Т2-режиме, редко - веретенообразное утолщение спинного мозга
• При всех заболеваниях может отмечаться контрастное усиление сигнала
3. Кавернозная мальформация спинного мозга:
• Лучше всего видна в GRE-режиме
• Гипоинтенсивная вследствие хорошей магнитной восприимчивости, может быть множественной
• Может протекать бессимптомно
4. Дуральная или позвоночная артериовенозная фистула:
• Полости с признаками кровотока кзади от спинного мозга: расширенные венозные сосуды
5. Инфаркт спинного мозга:
• Расслаивающая аневризма аорты → инфаркт конуса спинного мозга
• Расслаивающая аневризма позвоночной артерии → инфаркт шейного отдела спинного мозга (редко)
6. Сирингомиелия:
• Веретеновидная заполненная жидкостью полость в толще спинного мозга
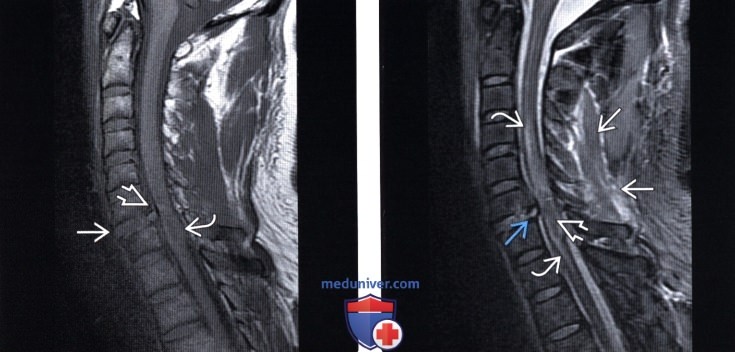
(Слева) Т1 -ВИ, сагиттальная проекция: признаки отека костного мозга и подвывиха позвонка на фоне переломо-вывиха С6-С7 сегмента и травматической грыжи межпозвонкового диска. Спинной мозг утолщен и отличается низкой интенсивностью сигнала.
(Справа) STIR МР-И, сагиттальная проекция: очаг кровоизлияния в паренхиму спинного мозга, характеризующийся низкой интенсивностью сигнала, его окружает гиперинтенсивная зона отека. Также определяются признаки распространенного отека дорзальных мягких тканей и травматическая грыжа межпозвонкового диска. 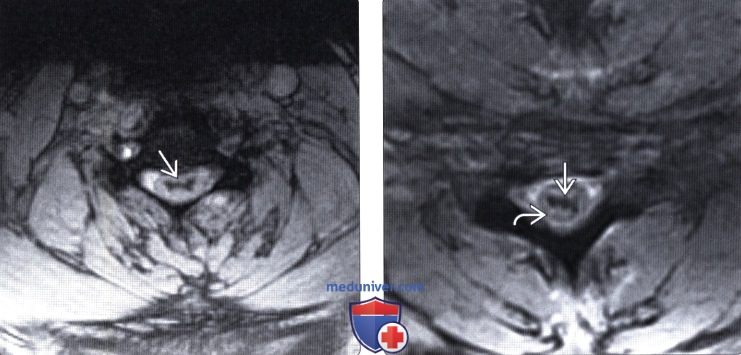
(Слева) На аксиальном T2*GRE МР-И пациента, получившего травму шейного отдела позвоночника, в паренхиме шейного отдела спинного мозга виден центрально расположенный низкоинтенсивный очаг, представляющий собой очаг кровоизлияния. Подобные изменения характеризуются неблагоприятным в отношении функционального восстановления прогнозом.
(Справа) T2*GRE МР-И, аксиальная проекция: признаки двустороннего кровоизлияния № в паренхиму спинного мозга, характеризующегося низкой интенсивностью сигнала и окруженного областью патологически усиленного сигнала, представляющей собой зону отека. 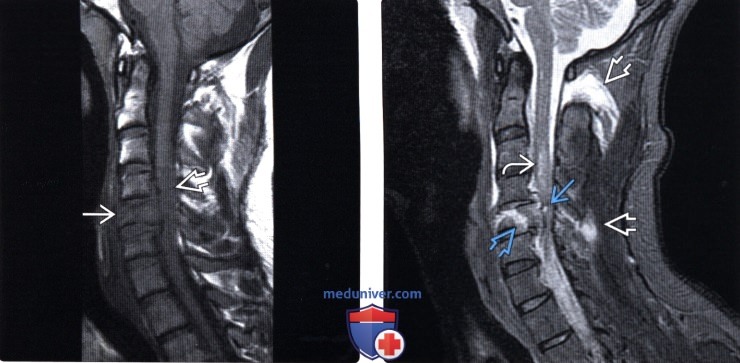
(Слева) Т1-ВИ сагиттальная проекция: с взрывным переломом С5 позвонка видны признаки отека костного мозга, за счет которого не удается идентифицировать линии перелома, и веретеновидное утолщение спинного мозга с распространенным его отеком.
(Справа) STIR МР-сагиттальная проекция: у пациента с взрывным переломом С5 позвонка отмечается веретеновидное утолщение спинного мозга с распространенным его отеком и низкоинтенсивным кровоизлиянием в его паренхиму Из-за оскольчатого характера перелома и смещения фрагментов зона перелома хорошо визуализируется. Также видны признаки повреждения дорзальных связок.
г) Патология:
1. Общие характеристики:
• Этиология
о Частота ПСМ в структуре всех травм составляет 3,7%
о ДТП (45%), падения с высоты (22%), травмы в результате применения насилия (16%), спортивные травмы (13%):
- Высокоскоростные механизмы травмы более характерны для лиц молодого возраста
- Причиной травм у лиц старше 45 лет чаще являются падения, причем пожилые пациенты могут получить тяжелую травму спинного мозга даже при падении с небольшой высоты ( 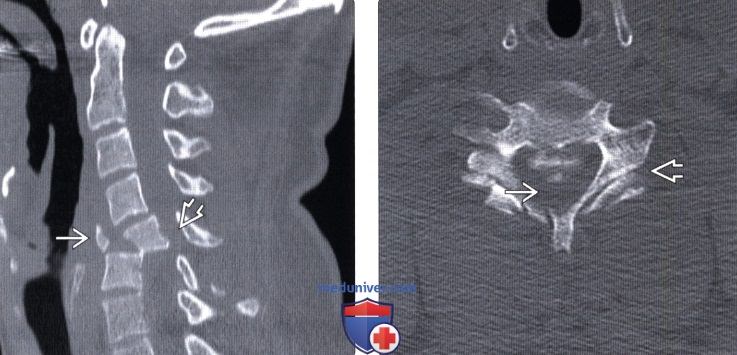
(Слева) При первичном КТ у пациента выявлен взрывной сгибательный перелом С5 позвонка со значительной дислокацией его тела Видны признаки тяжелого стеноза спинномозгового канала.
(Справа) Аксиальный КТ-срез позволяет оценить тяжесть перелома, захватывающего тело и задние элементы позвонка, характеризующегося в т. ч. вывихом в дугоотростчатых суставах. Обратите внимание на признаки выраженного стеноза спинномозгового канала, вызванного смещенными костными фрагментами и дислокацией позвонка. 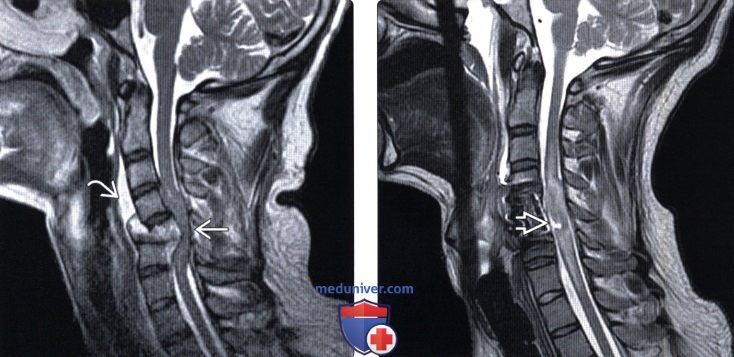
(Слева) Т2-ВИ, сагиттальная проекция: взрывной перелом позвонка с тяжелой компрессией спинного мозга и лишь минимально выраженным отеком спинного мозга. Видны признаки распространенного отека превертебральных тканей. В момент поступления у пациента была клиника полного поперечного повреждения спинного мозга, тогда как при МРТ признаков обширного повреждения спинного мозга не выявлено.
(Справа) Т2-ВИ, сагиттальная проекция: после декомпрессии спинномозгового канала (пациенту выполнена корпорэктомия С5) более наглядно отражается истинная природа повреждения спинного мозга. Увеличение объема спинномозгового канала позволило проявиться и отеку спинного мозга, и кровоизлияниям в его паренхиму, а также выявило фокальное нарушение непрерывности спинного мозга. 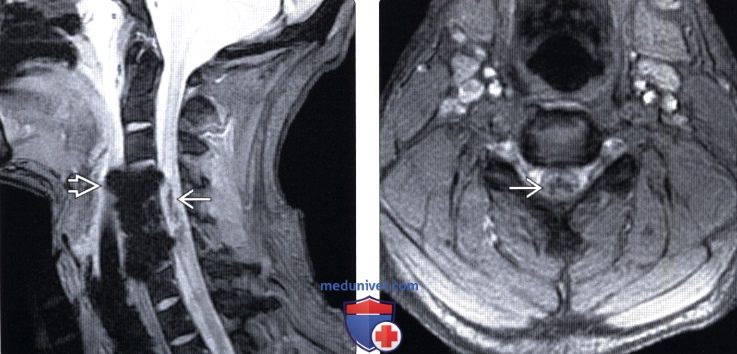
(Слева) На послеоперационном сагиттальном T2*GRE МР-И видны металлические артефакты после корпорэктомии и передней стабилизации пластиной и винтами и низкоинтенсивный очаг кровоизлияния в толще спинного мозга.
(Справа) T2*GRE МР-И, аксиальная проекция: низкоинтенсивный очаг кровоизлияния в толще шейного отдела спинного мозга у пациента с взрывным переломо-вывихом С5.
д) Клинические особенности:
1. Клиническая картина:
• Передний синдром спинного мозга:
о Повреждение передних 2/3 поперечника спинного мозга
о Нарушение моторных функций, болевой и температурной чувствительности
о Сохранение функции задних проводящих путей (проприоцептивная, тактильная и вибрационная чувствительность)
о Часто сочетается с травматическими грыжами межпозвонковых дисков, также наблюдается при инфарктах в бассейне передней спинномозговой артерии
• Центральный синдром спинного мозга:
о Моторные нарушения с поражением в первую очередь верхних конечностей
о Нарушение функции мочевого пузыря
о Различная степень сенсорного дефицита
о Исторически часто связывают с центральной внутримозговой гематомой спинного мозга, повреждением в первую очередь белого вещества
• Задний синдром спинного мозга: встречается нечасто, нарушение функции задних столбов спинного мозга
• Синдром Броун-Секара:
о Повреждение половины спинного мозга
о Нарушение тактильной чувствительности и моторный дефицит на стороне повреждения
о Нарушение болевой и температурной чувствительности на противоположной стороне
о Нередко клиника стерта за счет преобладания симптоматики центрального синдрома спинного мозга
• Автономная гиперрефлексия:
о Возникает при ПСМ выше уровня Т6
о Пароксизмальная гипертензия и тяжелейшая головная боль
о Может приводить к внутримозговым кровоизлияниям, эпилептическим приступам, нарушениям ритма сердца и смерти
• Контузия спинного мозга может клинически и не проявлять себя
2. Демография:
• Возраст:
о Средний возраст: 30,5 лет; возрастная медиана: 26 лет
• Пол:
о >80% пострадавших — мужчины
• Эпидемиология:
о В США ежегодно регистрируется 30-60 новых случаев спинальной травмы на 1 млн. населения
о Ежегодные затраты на лечение спинальной травмы в США, согласно данным 1996 года, оцениваются в 9,73 млрд. долларов
3. Течение заболевания и прогноз:
• Контузия без кровоизлияния:
о Регресс симптоматики в течение 1 -2 недель
о Более благоприятный прогноз в отношении неврологического восстановления
• Гематома: прогноз неблагоприятный, регресса неврологической симптоматики зачастую не наблюдается вовсе:
о Протяженность паренхиматозного кровоизлияния и отека спинного мозга являются ключевыми прогностическими факторами разрешения неврологической симптоматики после травматического повреждения спинного мозга
о Неблагоприятные прогностические факторы: повреждение на уровне С4, С5 и С6, возраст старше 50 лет
• Передний синдром спинного мозга: 70% пациентов восстанавливают способность к самостоятельному передвижению
• Центральный синдром спинного мозга: в возрасте младше 50 лет способность передвигаться восстанавливают 70% пациентов, в возрасте старше 50 лет — только 40%
• Синдром задних столбов: способность к самостоятельному передвижению сохраняется при сохранении проприоцептивной чувствительности, потеря которой делает ходьбу весьма затруднительной
• Синдром Броун-Секара: способность передвигаться восстанавливается у 90% пациентов
• Посттравматический синдром спинного мозга (он же посттравматическая прогрессирующая миелопатия):
о Встречается менее чем в 2% случаев ПСМ
о Клиника поражения спиноталамического тракта (боль, чувствительные нарушения)
о Кисты могут формироваться выше или ниже зоны исходного повреждения
4. Лечение контузии и гематомы спинного мозга:
• Хирургическое → стабилизация, декомпрессия
• Консервативное:
о Респираторная поддержка
о Спинальный шок:
- Нарушение симпатической иннервации ниже уровня повреждения
- Некомпенсированные вагусные реакции → асистолия → атропин
о Нейрогенный мочевой пузырь: периодическая (с целью минимизации риска возможных осложнений) катетеризация мочевого пузыря
о Повышенный риск тромбоза глубоких вен нижних конечностей, связанный с иммобилизацией
• Длительный уход и реабилитация пациента, достигающиеся за счет мультидисциплинарного подхода к этому вопросу
е) Диагностическая памятка:
1. Следует учесть:
• МРТ показана всем пациентам с клиникой ПСМ
2. Советы по интерпретации изображений:
• Ключевыми для диагностики являются сагиттальные STIR-томограммы
ж) Список использованной литературы:
1. Aarabi В et al: Management of acute traumatic central cord syndrome (ATCCS). Neurosurgery. 72 Suppl 2:195-204, 2013
2. Henry M etal: Utility of STIR MRI in pediatric cervical spine clearance after trauma. J Neurosurg Pediatr. 12(1):30-6, 2013
3. Munera F et al: Imaging Evaluation of Adult Spinal Injuries: Emphasis on Multidetector CT in Cervical Spine Trauma. Radiology. 263(3):645-60, 2012
4. Grauer JN et al: The timing and influence of MRI on the management of patients with cervical facet dislocations remains highly variable: a survey of members of the Spine Trauma Study Group. J Spinal Disord Tech. 22(2):96—9, 2009
5. Miyanji F et al: Acute cervical traumatic spinal cord injury: MR imaging findings correlated with neurologic outcome-prospective study with 100 consecutive patients. Radiology. 243(3):820-7, 2007
6. Collignon F et al: Acute traumatic central cord syndrome: magnetic resonance imaging and clinical observations. J Neurosurg. 96(1 Suppl):29—33, 2002
- Вернуться в оглавление раздела "Лучевая медицина"
Редактор: Искандер Милевски. Дата публикации: 5.8.2019

Эпидуральная гематома — посттравматическое скопление крови в пространстве между черепной костью и твердой мозговой оболочкой. В классических клинических случаях состояние проявляется расстройствами сознания с появлением светлых промежутков, симптомами внутричерепной гипертензии, сдавления головного мозга, фрагментарными признаками со стороны поражения.
Постановка диагноза основывается на клинических симптомах, результатах краниографии, Эхо-ЭГ, церебральной ангиографии, КТ, МРТ. Терапия подразумевает хирургическое вмешательство — трепанацию черепа, устранение гематомы, ревизию и ликвидацию источника кровотечения.
Общая информация
Формирование эпидуральной гематомы обусловлено накоплением крови над твердой оболочкой мозга. Во время этого процесса происходит отслоение церебральной оболочки от внутренней части черепной кости. Гематомы эпидурального пространства практически не отмечаются у детей до 2-х лет и взрослых после 60-ти. Это объясняется тесным спаиванием между собой черепных костей с твердой оболочкой головного мозга.
Из общего обилия черепно-мозговых травм на долю эпидуральной гематомы приходится 1-1,5% случаев. Важно, что при обширных травмах черепно-мозговой локализации эта цифра увеличивается до 9%. В таких случаях возможна комбинация эпидуральной гематомы с ушибом головного мозга и субдуральной гематомой.
Наиболее подвержены заболеванию молодые люди от 16 до 25 лет. 75% от этого количества составляют мужчины. Лечением пациентов с гематомами черепно-мозговой области занимаются травматологи и неврологи.
Причины появления болезни
В основе возникновения эпидуральной гематомы лежит факт травмы черепа, которая может быть получена двумя наиболее типичными способами. При первом варианте по малоподвижной голове наносится удар небольшим предметом — молоток, камень, бутылка, палка, при втором — имеет место удар головой о недвижимый предмет — падение с велосипеда, удар об угол и т. п. Типичной областью поражения становятся височные либо нижняя теменная часть черепа. В большинстве случаев начинается кровотечение из среднеменингиальной артерии и ее ветви, менингеальных вен, венозных каналов, диплоических вен, которые локализуются в толще кости черепа.
Переломы костей черепа вмятого характера являются частой причиной травматизации сосудов. По настоящее время ведутся дискуссии по поводу определения точного механизма образования гематомы при эпидуральных кровотечениях. Некоторые специалисты считают, что после получения травмы первой отслаивается твердая оболочка мозга, вследствие чего накапливается кровь в образовавшейся полости. Есть и другая точка зрения, говорящая о том, что отслоение происходит по мере излияния и накапливания крови.
Как правило, размер эпидуральной гематомы не превышает 8 см, объем полости варьирует между от 80 до 120 мл. Следует отметить, что объем может быть в промежутке 30-250 мл. Уменьшение плотности эпидуральной гематомы наблюдается от ее центра к периферии. Полость черепа — весьма ограниченное образование, поэтому накапливание крови над твердой оболочкой мозга неуклонно приводит к возникновению внутричерепной гипертензии, сдавливанию нижерасположенных тканей мозга.
Клиническая картина
Типичная клиническая картина эпидуральной гематомы имеет выраженный светлый промежуток. Пациент ненадолго теряет сознание, после восстановления может наблюдаться незначительная оглушенность. В этот период пострадавший жалуется на слабость, головокружение, не выраженную головную боль. При осмотре определяется ретро-, конградная амнезия, незначительная анизорефлексия, небольшая асимметрия носогубных складок, спонтанный нистагм, незначительные менингеальные проявления. Состояние пациента может оцениваться, как легкое или средней степени тяжести. Светлый промежуток может продолжаться от 30 минут до нескольких часов.
По окончании светлого периода развивается быстрое усугубление состояния больного. Головная боль становится интенсивной, появляется тошнота, рвота. При осмотре видна смена психомоторного возбуждения на ухудшающуюся дезорганизацию сознания — от оглушенности до сопора, комы. Возможно быстрое угасание сознания с резкой трансформацией в кому. У больного — замедляется сердцебиение, снижается артериальное давление, со стороны нервной системы — прогрессирующий брахиоцефальный парез (парез лицевого нерва, снижение мышечного тонуса в верхних конечностях) с обратной гематоме стороны. С направления гематомы — расширение зрачка, в дальнейшем отсутствие реакции на свет.
В процессе прогрессирования эпидуральной гематомы первыми часто проявляются очаговые симптомы (парезы, анизокория), опережая формирование компрессии головного мозга.
В таком состоянии с пациентом можно вступать в словесный контакт, во время которого он жалуется на интенсивную головную боль. При осмотре фиксируется легкий либо умеренный гемипарез. Незначительный светлый эпизод может длиться от нескольких минут до суток.
По истечении этого периода наступает ухудшение состояния больного, возбуждение нарастает и переходит в кому, усиливаются симптомы пареза, возможно развитие полной плегии противоположных гематоме конечностей. Могут наблюдаться тонические судороги мускулатуры односторонних конечностей, нарушения вестибулярных и глазодвигательных функций, сигналы поражения ствола мозга. В плане жизненных функций могут определяться значительные расстройства.
Эпидуральная гематома может развиваться без светлого периода, хотя такие варианты бывают редко. Такое состояние может формироваться при тяжелых ЧМТ с многочисленными поражениями головного мозга. Наступление коматозного состояния отмечается сразу после травмы и не изменяется.
Подострое развитие эпидуральной гематомы определяется длительным светлым эпизодом — до 10-12 суток. Пациент сохраняет ясное сознание. При осмотре наблюдается склонность к брадикардии, возникновение некоторых очаговых проявлений.
Возможно волновидное усугубление состояния больного, дезорганизация сознания до глубокого оглушения. Перед этим появляется нервное возбуждение, интенсивная головная боль. При офтальмоскопии фиксируются застойные диски зрительных нервов, которые говорят о компрессии мозгового вещества.
Очаговая симптоматика при эпидуральной гематоме зависят от ее локализации. Кровоизлияния в парасагиттальной зоне проявляются пирамидными нарушениями с наибольшим преобладанием пареза в стопе. Эпидуральная гематома с локализацией в лобной доле дает нарушения психики, незначительной очаговой симптоматикой. Затылочная доля, пораженная эпидуральным кровоизлиянием, дает выпадение полей зрения со стороны поражения — гомонимной гемианопсией.
Диагностика заболевания
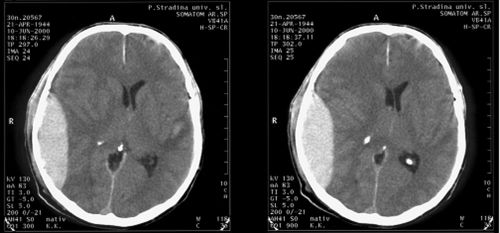
Заключение о наличии эпидуральной гематомы выносят невролог или нейрохирург в сотрудничестве с травматологом на основании анамнеза, клинической симптоматики — нарушение сознания, односторонний мидриаз, противоположный ему гемипарез, брадикардия. Рентгенография черепа показывает переломы костей, пересекающих менингеальных сосудов. Место перелома в 90% соответствует локализации эпидуральной гематомы. На эхоэнцефалографии устанавливается факт прогрессирующего смещения срединного эхо. Выполнение Эхо-ЭГ целесообразно при невозможности осуществления МРТ или КТ.
Церебральная ангиография — один из методов, подтверждающий наличие эпидуральной гематомы. Исследование указывает бессосудистые области в виде выпуклой линзы. КТ головного мозга дает точные размеры, конфигурацию, локализацию гематомы, внутричерепные изменения. Сливающуюся с окружающими тканями, маленькая эпидуральная гематома определяется посредством выполнения МРТ головного мозга, а также для дифференциации эпидуральных, субдуральных гематом, оценивания базальных участков и ствола мозга.
Лечение и прогноз
Возможность проведения консервативного лечения допускается при размерах эпидуральной гематомы от 30 до 50 мл, не вызывающей агрессивной и нарастающей симптоматики, без проявлений сдавления головного мозга. Все медикаментозные воздействия выполняются под наблюдением врача с мониторингом объема кровоизлияния.
В подавляющем большинстве случаев осуществляется хирургическая операция. На основании снимков над областью гематомы выполняют фрезевое отверстие в кости черепа. Через полученное отверстие аспирируют часть содержимого гематомы. При быстро нарастающей компрессии мозга далее осуществляется полноценная трепанация черепа с радикальным удалением эпидуральной гематомы, перевязывание кровоточащего сосуда.
Венозное кровотечение останавливается коагулированием и тампонадой гемостатической губкой. Если в ходе травмы повреждены синусы, выполняется их пластика, тампонада. Для остановки диплоического венозного кровотечения применяется хирургический воск.
С момента постановки диагноза назначаются противоотечные, гемостатические препараты, выполняются мероприятия, ориентированные на купирование сопутствующей симптоматики. В послеоперационном периоде пациент принимает рассасывающие, нейрометаболические фармпрепараты. Назначается курс массажа, ЛФК для восстановления мышечного тонуса в паретичных конечностях.
Смерть больного при эпидуральных гематомах наступает практически в 25% случаев. Гематомы, прооперированные в фазе декомпенсации, существенно уменьшают шанс больного на выздоровление.
Смертность при таких состояниях составляет почти 40%. Выжившие пациенты в большинстве случаев имеют признаки неврологической недостаточности. Благоприятность прогноза связана с объемом гематомы, возрастом больного, периода выполнения хирургического вмешательства. Своевременное консервативное лечение при подостром течении небольших эпидуральных гематом увеличивает вероятность благоприятного исхода.
Читайте также:


