Фиброзные изменения клетчатки копчика

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кокцигодиния - синдром, основным симптомом которого является приступообразная или постоянная боль в копчике. Впервые описан в 1859 г. Дж. Симпсоном.
В связи с анатомическими особенностями строения органов малого таза кокцигодиния в 2-3 раза чаще встречается у женщин, часто возникает боль в копчике при беременности. Возраст больных самый разнообразный, однако чаще - от 40 до 60 лет. Выявлена патогенетическая взаимосвязь кокцигодинии с патологией не только опорно-двигательного аппарата тазового региона, но и с заболеваниями его органов. Так, паракокцигеальная боль составляет 0,8% у женщин, у проктологических больных - 1,5; 0,6% - у урологических больных. Кокцигодинии сочетаются с такими расстройствами, как поллакиурия, недержание мочи, хронические и часто рецидивирующие заболевания мочевого пузыря, половых органов, прямой кишки, висцероптоз, кистозные образования малого таза. Особое место при болях в копчике занимают рефлекторно-спастические и мышечно-тонические реакции. Боли в каудальной части позвоночника обусловлены поражением как самой костно-хрящевой части, так и его мышечно-фиброзным окружением с нервно-сосудистыми элементами.

[1], [2], [3], [4]
Код по МКБ-10
Причины кокцигодинии
На полиэтиологичность кокцигодинии указывают большинство исследователей:
Thiele (1963) обратил внимание на спазм тазовых мышц при кокцигодинии - леватора ануса, копчиковой, грушевидной. После исследований R.Maigne мышечно-тонический синдром стал рассматриваться решающим среди патогенетических звеньев кокцигодинии. Неоднократно подчеркивалась рефлекторная природа мышечных реакций.
По мнению ряда исследователей, в генезе кокцигодинии значительную роль играют функционально-анатомические изменения таза, крестца и копчика, приводящие к нарушению их кинетики и прогрессивной мышечно-связочной дистонии. Под влиянием разнообразных факторов (травматических, нейродистрофических, сосудо-дистрофических, метаболических) происходит формирование патоморфологических изменений в связхочном аппарате - образование фасцитов, лигаментитов или лигаментозов. Наиболее значимыми для возникновения заболевания следует считать:
- Крестцово-копчиковые связки - четыре дорсальные, две боковые, две вентральные.
- Копчико-твердомозгово-оболочечная связка, являющаяся продолжением концевой нити твердой оболочки спинного мозга.
- Крестцово-бугорные и крестцово-остистые парные связки, также частью своих волокон прикрепляющиеся к передним стенкам копчика.
- Крестцово-подвздошные, особенно вентральные, связки.
- Сухожильная дуга, представляющая собой линию начальной фиксации мышцы в области нисходящих ветвей лонных костей.
- Копчико-ректальная, непарная, представляющая собой в верхних отделах тонкий мягкоэластичный фиброзный тяж, в нижних - плотное анококцигеальное сухожилие, переплетающееся с мышцей, поднимающей анус.
- У женщин - связки матки, в первую очередь, крестцово-маточные, в нижних отделах достигающие копчика, широкие связки матки, лоно-маточные связки, круглые связки матки, образующие подвешивающий динамичный каркас этого органа и других образований малого таза. Определенное значение имеет фиброзно-эластичный аппарат прямокишечно-маточного и маточно-пузырного пространств.
- У мужчин - фиброзно-связочный аппарат прямокишечно-пузырного и, ниже, прямокишечно-предстательного пространств, образованные пластинкой тазовой функции.
- Лонно-пузырные связки, образующие вместе с мышцами свод урогенитальной диафрагмы.
Возможно, что косвенное значение в генезе кокцигодинии могут иметь подвздошно-бедренные, лонно-бедренные и седалищно-бедренные связки.

[5], [6], [7], [8], [9]
Анатомия копчика
Копчик - непарная кость, нижняя часть позвоночного столба. Копчик имеет вид плоского, дугообразно искривленного кзади и неровного по бокам клина. Длина копчика в два раза больше его ширины. Копчик состоит из копчиковых позвонков, представляющих собой остатки тел хвостовых позвонков. В 61% случаев копчик содержит 4 позвонка, в 30% - 3 позвонка и в 9% - 5 позвонков. Синостозирование копчиковых позвонков начинается в возрасте 12-14 лет и идет снизу вверх. Дистальные позвонки обычно сращены между собой после 40 лет. Соединение между телами V кресцового позвоночника и I копчиковым происходит посредством межпозвонкового диска, что позволяет копчику отклоняться назад (например, во время родовой деятельности). Однако ассимиляция в позвонках крестцово-копчикового отдела явление нередкое, при этом последний крестцовый позвонок может костно спаиваться с копчиковым с одной или с двух сторон. В то же время копчиковые позвонки между собой соединяются посредством синхондроза.
В пожилом возрасте, особенно у мужчин, все копчиковые позвонки, за исключением первого срастаются. У женщин копчик расположен более поверхностно, чем у мужчин, что обусловлено анатомическими особенностями таза (увеличение наклона его в перед). Устойчивая связь между копчиком и крестцом, кроме того, осуществляется посредством продолжения передней и задней продольных, а также боковых связок (lig. sacrococcygeal).
Симптомы кокцигодинии
Для кокцигодинии характерен комплекс нарушений, который включает: боль в копчике, нарушения психического состояния, синдромы суставной и тазового кольца, связочно-фасциальный синдром, синдром внутренних органов, малого таза и брюшной полости, дисиммунозы, вегетативные нарушения. Первые четыре признака выявляются при заболевании постоянно (облигатные признаки кокцигодинии), последние три - периодически (факультативные признаки кокцигодинии).
Заболевание кокцигодиния характеризуется упорным болевым синдромом. Пациенты не могут точно локализовать свои болевые ощущения, указывают на их мозаичность. Чаще всего боль в копчике носит характер ноющей, распирающей, тянущей, иногда жгучей. Боли в ряде случаев уменьшаются или исчезают в положении больного стоя, лежа и усиливаются в положении сидя, особенно на жестком, при кашле и физической нагрузке. Из-за боли пациенты вынуждены сидеть на одной половине таза, движения их становятся осторожными.
Нарушения психической сферы: нарушается цикл сна и бодрствования, появляются вегетативные нарушения (головные боли, ощущения жара в области живота, поясницы, вазомотроные расстройства и др.). Появляются неопределенные страхи, тревожность, внутреннее беспокойство.
Развиваются нарушения в опорно-двигательном аппарате: патологические изменения крестцово-копчиковых, крестцово-подвздошных и тазобедренных суставов встречаются у большинства пациентов. При этом страдает кинетика, перегружаются суставы нижних конечностей, возникает неоптимальный двигательный стереотип (формируется асимметрия опорной функции при сидении, возникают биомеханические нарушения тазового кольца, деформации позвоночника, изменяется походка).
Возникает регионарная связочно-фасциальная патология, смещения и дискинезии тазовых органов.
При кокцигодинии наступают функциональные расстройства внутренних органов, в первую очередь, малого таза, затем - брюшной полости. Среди нарушений тазовых органов преобладают дискинезии прямой кишки, урологические расстройства встречаются у 25% больных кокцигодинией. Нередко к этим расстройствам присоединяются вегетативные нарушения: одышка, сердцебиение, головокружение, ощущение жара или холода, периферический ангиоспазм, артериальная дистония.
Кокцигодиния характеризуется сезонностью обострений.

[10]
Изменение нормального положения копчика из слегка направленного вперед положения на любое другое и есть его смещение (загиб). Копчик позволяет нормально распределить нагрузку на таз, его органы, нижние конечности, тазовые кости. Нарушение естественного положения может привести к серьезным последствиям.
Причины смещения копчика
Загиб копчика может быть последствием механической травмы или изменения тазовых костей у женщины в период беременности. Подобная деформация существенно осложняет родовой процесс. Но это явление может быть спровоцировано неправильным осуществлением родовспоможения, когда женщина, пытаясь избежать болей, тужится неправильно, изгибая или смещая копчик под разным углом. Какой бы причиной не было вызвано смещение в копчиковом сегменте, оно должно быть своевременно устранено во избежание патологических процессов.
Искривление копчика может быть вызвано несколькими причинами. Аномальная направленность кокцигеальной верхушки или изменение угла ее наклона бывает обусловлена причинами индивидуальных анатомических особенностей строения человека, последствиями полученных травм копчика.
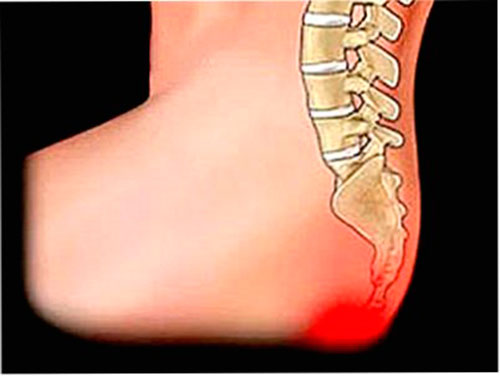
К травмам относят перелом, ушибы, вывихи, подвывихи, разрыв копчиково-крестцовых связок, процесс беременности и патологического изменения вследствие этого положения тазовых костей, неправильно осуществленный процесс родов. Травма копчика, полученная в детстве – одна из частых причин изменения привычного положения и последующих болей в этой области.
Отклонения от нормальной дислокации остроконечного окончания копчика, неминуемо ведут к нарушениям нормальной деятельности нижней части тела, органов таза, конечностей, мышц и связок, приводят к нарастающим болевым ощущениям.
У 30% людей с неправильным положением остроугольной части кости может стать врожденная особенность анатомического строения. Еще более распространенной причиной является деформация позвоночного столба в поясничной области, произошедшая в результате протекания хронических и системных заболеваний, которые ведут за собой неминуемые отклонения в расположении конечной части поясничного отдела.
Симптомы загиба копчика
Нахождение копчика в нормальном состоянии обусловлено тем, что к нему крепятся нервные окончания, связки и мышцы, отвечающие за функционирование прямой кишки и мочеполовой системы. Смещение копчика приводит к нарушению нормальной деятельности органов. У многих людей при рентгенографическом исследовании можно обнаружить отклонения остроконечной пирамидки, которую представляет собой копчик, от положения, которое считается нормальным. Примерно у 10% из них это врожденное, еще у 20% ставшее следствием заболеваний или травм.
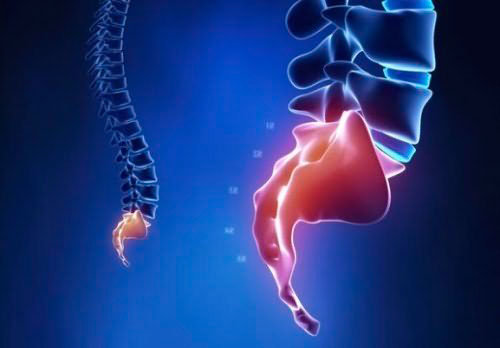
Характерным проявлением такой аномалии, как загиб копчика, становится болевой синдром, протекающий достаточно характерно. Со временем симптомы начинают ощущаться довольно интенсивно, поэтому важно вовремя обратиться к врачу.
Причины, сыгравшие свою роль в образовании деформации, загибания или выпирания не играют никакой роли в характере болей. Они одинаково интенсивны и локализуются в поврежденном участке, непрестанно усиливаясь при любом телодвижении. Продолжением сценария становится боль в заднем проходе, ввиду которой подавляющая часть страдающих людей, не связывает ее этиологию со смещением копчиковой кости.
Мало кто задумывается о том, как лечить подобное заболевание, в особенности женщины, у которых она появилась во время беременности или после родов, считающие, что это просто последствия деторождения и со временем все пройдет само. Многие стоически терпят подобный негатив в течение длительного промежутка времени.
Подобная деформация становится следствием сразу нескольких причин, одна из которых – хроническое заболевание позвоночника. В этом случае, необходимость обращения к врачу и длительного лечения еще более очевидна. Разные варианты, которые приобретает смещение, могут дать варианты осложнений с весьма серьезными последствиями.
Варианты смещения
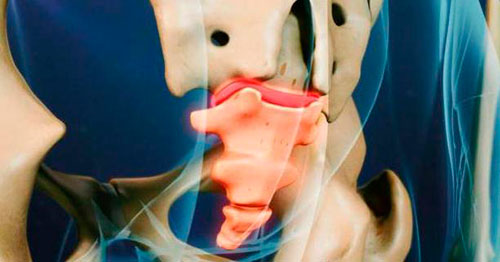
Существует несколько вариантов травматического смещения, что обусловлено разным характером травм и вариабельными условиями, при которых они могли быть получены. Сегменты копчика могут отклоняться вправо, влево, вперед, в сторону, одновременно в сторону и вперед.
Угловая деформация часто становится последствием родовой деятельности. Нехарактерные трансформации могут привести к тому, что один позвонок сместится назад, а два других – в противоположном направлении, вправо или влево.
Если подобная травма получена при профессиональной деятельности, занятиях танцами или любым видом спорта, она существенно затруднит или сделает невозможными их продолжение. Смещение приводит также к нарушениям в процессе дефекации, ее болезненности, депрессии, подавленному состоянию. Болевой синдром станет пролонгированным и переместится в пах или на внутреннюю сторону бедра. На поздней стадии начнутся нарушения деятельности позвоночника.
Позвоночник – органокомплекс, в котором все взаимосвязано, он не может остаться невредимым при повреждении в одном из его сегментов, и патология одного отдела непременно приведет к функциональным нарушениям во всех сегментах.
Диагностика и лечение

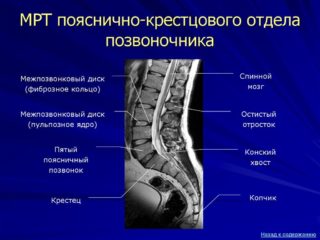
Диагностика осуществляется на основании сбора анамнеза, ручного обследования на предмет установления месторасположения и варианта смещения. Затем может потребоваться рентгенографический снимок органов таза, пояснично-крестцового отдела в нескольких проекциях, компьютерная и магнитно-резонансная томография.
Методы лечения определяет только соответствующий специалист, который выбирает тактику устранения болевого синдрома, с учетом степени и характера поражения, прогрессирования синдрома, возможных негативных последствий. В этом случае, медицина категорически отрицает возможность самолечения и пользования народными средствами без выставления правильного диагноза.
Данный тип лечения широко применяется при кокцигодинии – ярко выраженном болевом синдроме, вызванном смещением копчика, отклонением его от физиологического положения. Используются лекарственные блокады, НПВС, миорелаксанты для устранения мышечных спазмов и поражений мышечной ткани, витамины группы В, антидепрессанты и даже опиоидные анальгетики (Трамадол). В некоторых случаях могут использоваться лекарственные блокады.
При хирургическом вмешательстве есть вероятность удаления копчика, либо частичной деструкции нервных тканей. Однако оба метода проблемные и чреваты длинным списком возможных осложнений.
В острый период противопоказаны физические нагрузки, массаж, горячие ванны, компрессы, согревающие мази, лежание на спине, сидение без специальной подушечки. В период ремиссии рекомендована физиотерапия (электрофорез и другие методы), массаж, мануальная терапия, остеопатия, ЛФК – все, что может привести к коррекции аномалии. Но все это должно осуществляться под строгим контролем врача.
Основные причины деформации копчика у взрослых и детей
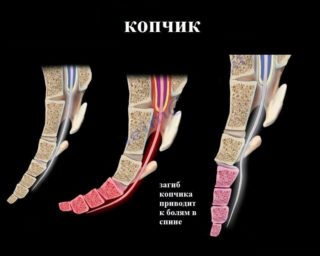
Искривление копчика могут спровоцировать несколько факторов:
- травмы – удары, падения, ушибы, которые приводят к переломам, вывихам, подвывихам копчика и разрывам связок;
- врожденные аномалии развития – деформация копчика может произойти еще до рождения человека, пока он находится в утробе матери, или непосредственно в процессе родов;
- патологии позвоночника – искривление позвоночного столба, смещение дисков нижних отделов и межпозвоночные грыжи часто приводят к деформации копчика.
Еще одной распространенной причиной возникновения патологии являются беременность и осложнения во время родов – для освобождения и расширения родовых путей кости таза расходятся. Этот естественный процесс позволяет облегчить появление малыша на свет.
Во время родов, осложненных неправильным положением плода, использованием акушерских щипцов или вакуума, копчик может быть деформирован и поврежден. Стремительные роды или крупные размеры ребенка также могут стать причиной искривления копчиковой кости.
Клинические проявления
Независимо от причины, спровоцировавшей возникновение патологии, симптомы загиба копчика всегда одинаковы. Пациентов беспокоит сильная боль в пояснице, интенсивность которой существенно увеличивается при любых движениях, особенно, когда человек наклоняется или встает. Характер боли может быть разным: ноющая, резкая или стреляющая.
Кроме неприятных ощущений в спине дискомфорт может появляться в области промежности и заднего прохода. На фоне сильного болевого синдрома у многих пациентов возникают запоры. Во время дефекации проход каловых масс по прямой кишке часто вызывает неприятные ощущения.
Помимо физического дискомфорта у людей с загибом копчика существенно ухудшается психоэмоциональное состояние, появляется тревога, страх, склонность к депрессиям.
К какому врачу обращаться для диагностики
Боль в копчике нельзя оставлять без внимания. Болезненные ощущения в пояснице, независимо от интенсивности и частоты появления, должны стать поводом для безотлагательного обращения к врачу. Если дискомфорт в спине возник после полученной травмы от удара или падения необходимо посетить травматолога, а если причина боли на первый взгляд неизвестна, стоит обратиться к неврологу.
На приеме врач проводит осмотр и опрос пациента, выясняя частоту и характер боли, возможные причины ее возникновения. Деформация кости зачастую видна сразу – заметно, что копчик выпирает.
Для уточнения диагноза используются снимки инструментальных методов обследования:
- рентгена;
- УЗИ;
- МРТ;
- КТ.
Врач может дополнительно выдать направление на проведение лабораторного исследования крови, чтобы определить наличие воспалительного процесса и прочие патологии в организме.
Методы терапии
На основании результатов анализов крови, данных инструментального обследования и специфики заболевания врач назначает лечение патологии копчиковой кости. Категорически не рекомендуется заниматься самолечением. Важным условием успешной терапии деформации копчика является комплексный подход к решению данного вопроса.
Если причина боли заключается в том, что смещение позвонков привело к защемлению нервных окончаний, назначается стандартное для таких случаев медикаментозное лечение. Лекарственные средства не могут устранить проблему, но их использование является обязательным условием для успешного лечения. Для снятия болевого синдрома назначают Кеторол, Кетанов и прочие.
Применение нестероидных противовоспалительных средств позволяет уменьшить интенсивность боли, снизить температуру тела и купировать воспаление. Наиболее часто назначаются препараты на основе парацетамола, ибупрофена и диклофенака.
Если причина боли в пояснице связана с возникновением мышечных спазмов из-за изменения положения копчика, врач назначает прием миорелаксантов – Мидокалм, Тизанидин, Баклофен. Снятие мышечного напряжения поможет существенно снизить интенсивность болевых ощущений и ускорит процесс выздоровления.
Препараты могут использоваться в любых лекарственных формах: таблетки, свечи, уколы, мази и гели. Вид лекарственного средства, дозировку и длительность употребления определяет лечащий врач, исходя из общего состояния пациентов, клинической картины заболевания, наличия показаний и противопоказаний.
Если использование обезболивающих медикаментов не помогает снизить болезненность в копчике, возможно назначение новокаиновых или лидокаиновых блокад. Суть метода заключается во введении анестетика непосредственно в место повреждения с целью снятия мышечных спазмов и боли.

Использовать физиопроцедуры можно только на стадии реабилитационного лечения, после ликвидации воспалительного процесса. При болях в пояснице, вызванных изменением нормального положения копчика, чаще всего назначаются:
- дарсонвализация;
- фонофорез;
- электрофорез;
- ультразвуковая и магнитная терапия;
- УВЧ-терапия;
- парафиновые аппликации;
- грязелечение.
Использование физиотерапевтических процедур стабилизирует местное кровообращение, оказывает противовоспалительное воздействие, улучшает питание клеток и тканей, нормализует обменные процессы. Все это значительно ускоряет процесс выздоровления и заживления поврежденных структур.

Проводить мануальную терапию должен только специалист, ведь неверные действия во время процедуры могут привести к развитию серьезных осложнений.
Опытный мануальный терапевт во время сеанса восстанавливает нормальное положение копчика путем надавливания на основание кости. Мягкие массажные движения также благоприятно влияют на процесс выздоровления: манипуляции улучшают кровообращение, снимают боль и мышечные спазмы, активизируют обменные процессы в тканях.
Механическое воздействие во время проведения массажа часто дополняется использованием специальных лечебных масел и гелей, усиливающих терапевтический эффект. В некоторых случаях может быть использована трансректальная коррекция.
Несмотря на высокую результативность массажа и мануальной терапии в лечении смещения копчика, процедура имеет некоторые противопоказания, поэтому перед использованием такого метода терапии необходимо проконсультироваться с врачом.

Выполнение специальной гимнастики допускается только в период восстановления после снятия острой боли и воспаления. Одним из самых простых и эффективных комплексов ЛФК при боли в копчике является зарядка с использованием мяча. Примерный перечень возможных упражнений:
Перед началом гимнастики обязательно нужно выполнить качественную разминку, чтобы разогреть мышцы и подготовить их к предстоящим нагрузкам. Все движения должны быть максимально плавными и осторожными. Если во время выполнения упражнений боль усиливается, следует прекратить занятия.
Лечебная физкультура помогает укрепить мышцы тазового дна, улучшить кровообращение, ускорить метаболизм и избавиться от болезненных ощущений.
Операция – крайняя мера, которая используется в том случае, если консервативные методы оказались недостаточно эффективными. Хирургическое вмешательство назначается также при сложных переломах копчика, когда кости длительное время не срастаются, или при значительном смещении, мешающем полноценно двигаться.
В ходе проведения операции (кокцигэктомии) удаляется весь копчик целиком, отдельные его позвонки либо производится деструкция нервных тканей. Некоторые клиники используют более инновационный метод хирургического вмешательства, когда крестцово-копчиковый отдел удаляется при помощи радиочастотной абляции.
После операции пациенту предстоит длительная реабилитация. Кроме этого, возможен ряд опасных последствий и осложнений: дисфункция органов малого таза, частичный паралич ног, малокровие и инфицирование.
Возможные осложнения и последствия

За счет копчика фиксируется большая часть мышц и хрящей малого таза. Смещение копчиковой кости приводит к появлению мышечных спазмов и защемлению нервных корешков. Изменение естественного положения позвонков вызывает постоянные сильные боли и негативно влияет на работу всех внутренних органов, расположенных в малом тазу.
Отсутствие своевременной терапии при травмах копчика в будущем может привести к тому, что боль в пояснице станет постоянным спутником пациента. Болезненность внизу спины существенно снижает двигательные возможности человека, ухудшая качество жизни и оказывая негативное влияние на психоэмоциональное состояние.
При загибе копчика и острых болях в пояснице запрещено использовать горячие компрессы или согревающие мази. Устранить отечность и воспаление помогут холодные примочки. Кроме этого, людям с деформацией копчика нельзя долго лежать на спине и сидеть на мягкой мебели. В период обострения болевого синдрома рекомендуется использовать специальные мягкие круги, которые помогут обеспечить правильное положение копчиковой кости.
Дегенеративно-дистрофические изменения позвоночника
Здравствуйте, были боли в пояснице, сделал МРТ, результат: Заключение: МР картина дегенеративно-дистрофических изменений пояснично-крестцового отдела позвоночника. Грыжа диска L5/S1. Стеноз позвоночника канала на уровне L5/S1. Истинный спондилолистез L5. Сказали делать операцию, но я что-то думаю, что может быть только хуже, сам я кмс по боксу, качал спину на козле , уперев ноги в шведской стенке, подниманием туловища вверх-вниз, но боли не уменьшались, подскажите, пожалуйста, правильно ли я закачиваю спину, и поможет ли это либо все-таки делать операцию. заранее благодарен.
Владимир, Россия, Кемерово, 22 года

Мастер — инструктор ЛФК
Давайте разберемся в терминах: регенерация - это обновление клеток, дегенерация - это разрушение тканей, дистрофия - думаю, вам понятна. Так вот, вашим 22 годам должна быть свойственна активная регенерация, а необратимые дегенеративно-дистрофические процессы происходят обычно у стариков, но никак не у молодых людей и, тем более, не у спортсменов. Скажу прямым текстом: ваш позвоночник, не укрепленный мышечным корсетом, изношен и разрушается. в 22 года. вы в полшаге от инвалидного кресла! если, срочно не начнете закачивать свой позвоночник в мощный мышечный корсет, причем через боль. Что я понимаю под мощным мышечным корсетом, это естественный корсет, состоящий из ОДИНАКОВО сильных мышц передней, задней и боковых поверхностей туловища. Дегенеративно-дистрофические изменения и формирование межпозвонковой грыжы в вашем позвоночнике произошли из-за отсутствия мышечного корсета, а вот нестабильность и выпадение (спондилолистез) 5-го поясничного позвонка могло быть результатом травмы при падении на спину. Ваши старания укрепить спину говорят о правильном направлении, но то, что вы качали только спину, причем технически неправильно, только усилило итак нарушенный баланс развития мышц. Теперь вы должны усвоить, что отсутствие мощного мышечного корсета и дисбаланс в развитии мышц туловища вызвал перекос в великолепной конструкции позвоночника, и как раз он-то и был виновником приобретения заболеваний пояснично-крестцового отдела позвоночника. Так качать спину, как это делали вы, можно было только со здоровым позвоночником, а при ваших проблемах это еще больше усугубило состояние позвоночника. Как именно сформировать мышечный корсет, чтобы избавиться от боли и восстановить здоровье вашего позвоночника, для этого надо технически правильно (это важно!) выполнять простые и безопасные силовые упражнения ЛЕЖА для мышц бр. пресса, мышц спины и боковых мышц тела. Упражнения лежа безопасны, т.к. не вызывают напряжения в межпозвонковых суставах, в положении лежа поясничный отдел фиксирован. Сейчас любое бездумное упражнение может стать для вас потерей двигательных способностей. На моем сайте выставлен в разделе тренинги мини-комплекс из 6 упражнений и упражнение на вытягивание позвоночника, тоже лежа (ни в коем случае не висеть на турнике!), нужно кликнуть на мое фото и зайти на страничку консультанта. Распечатайте их и выполняйте точно, как описано и показано. постепенно увеличивая количество повторений и подходов. Чтобы быстрее восстановиться, рекомендую вам, выполнять упр-я из тренингов несколько раз в день, ведь другого выхода у вас уже нет. Вы спортивный, и не хуже меня понимаете, чем быстрее вы замуруете поясничный отдел в ОДИНАКОВО сильные мощные мышцы, которые растянут позвонки между собой и уберут сдавливание диска (давящего на спинной мозг), тем быстрее вы уберете риск парализации, который висит над вами. Если бы вы заблаговременно заботились о здоровье своего позвоночника и правильно укрепляли бы мышечный корсет, то не находились бы сейчас в таком плачевном состоянии. Многие спортивные люди считают себя достаточно осведомленными, но не учитывают одну особенность, дисбаланс в развитии скелетных мышц ведет к перекосу в конструкции позвоночного столба и возникновению заболеваний. Помните, еще раз повторюсь, мышечный корсет должен состоять из ОДИНАКОВО сильных мышц! Через месяц ЕЖЕДНЕВНЫХ занятий нужно взять в руки и подвесить на ноги отягощения по 0,5 кг, через 3 месяца заменить их на 1 кг и оставить не менее 5 занятий в неделю. Если вы постараетесь, то боль уйдет через 2-3 недели регулярных занятий, может, и раньше. Вы получили очень страшный опыт, и от вас зависит, сможете ли вы выйти победителем и полностью восстановить свой позвоночник, приложив максимум собственных усилий для исправления своих собственных ошибок. Другой выход - это операция, которая дает всего 2% успеха, и 98% - бесполезности, выбор за вами!
С уважением, Плужник Елена.
Следующий вопрос рубрики
У меня кифоз гр. отдела, искривление 1 см. занимаюсь уже 2 года, набрал 10 кг мышечного веса, но все равно сутулый.
Помогите расшифровать заключение МРТ
Помогите, пожалуйста, расшифровать заключение МРТ. МР #8212; картина минимальных дистрофических изменений пояснично-крестцового отдела позвоночника (остеохондроз), дорзальных протрузий L1/2.L4/5 дисков. Признаки спондилоартроза на уровне L2-S1 сегментов. Нарушение статики (выпрямлен лордоз). МР-картина посттравматической деформации копчика, фиброзных изменений клетчатки, артроз крестцово-копчикового сочленения. Невролога в городке, где живу, нет. Что делать? Спасибо.

Елена Малышева: Боли в шее и спине уходят мгновенно! Поразительное открытие в лечении остеохондроза Читать далее
Здравствуйте, Елена! Первое, что хотим вам посоветовать, все-таки отыскать невролога. Вам требуется грамотное лечение, особый режим.
Теперь к расшифровке.
- Дистрофические изменения – это такие изменения тканей, которые приводят к постепенной утрате физиологических функций. Ткань стареет, истончается или утолщается, атрофируется.
- Протрузия – это патология, когда межпозвоночный диск уже не занимает свое нормальное положение, а вышел из области позвонков. Удерживается хрящевая ткань диска фиброзным кольцом из соединительной ткани, при протрузии оно растянуто. Если ничего не предпринять, фиброзная связка порвется, образуется позвоночная грыжа.
- L 1 / 2. L 4 / 5 – так обозначаются 1-2 и 4-5 поясничные позвонки. Буквой S обозначаются позвонки крестцового отдела.
- Спондилоартроз – изменение сустава, связанное с дефектами хряща.
- Лордоз – физиологический изгиб вперед. В вашем случае выпрямлен лордоз в пояснице, сто может провоцировать боль.
- Фиброзные изменения – замена любой ткани жесткой фиброзной, мало функциональной тканью.
(Пока нет голосов)
Не нашли ответа на свой вопрос? Задайте его нам сейчас!





Дегенеративно-дистрофические изменения поясничного отдела позвоночника
В большинстве случае дегенеративно-дистрофические изменения поясничного отдела позвоночника связаны с естественным процессом старения организма, поэтому наиболее часто их диагностируют у лиц пожилого возраст
Однако в силу определенных причин старение хрящей и костей может произойти преждевременно – как правило, в результате предшествовавших этому процессу повреждений (воспалительных, механических и т.д.).
Как утверждают специалисты, дегенеративно-дистрофические поражения в молодом возрасте обусловлены именно этими причинами.
Среди распространенных форм дегенеративно-дистрофических изменений поясничного отдела позвоночника можно выделить наиболее известные – хондроз и остеохондроз (являющийся следующей фазой хондроза).
Развитию данных явлений способствуют острые и хронические перегрузки, сопровождающиеся образованием микротравм в сегментах поясничного отдела позвоночника. Нередко подобные изменения, поражающие межпозвонковые диски в поясничном отделе, выявляют в детском и юношеском возрасте среди лиц, активно занимающихся спортом.
Поводом для визита к врачу выступают ноющие, тупые боли в пояснице, уменьшающиеся за время ночного сна. Видимых изменений в ходе осмотра обычно не выявляется. Кроме того, подвижность позвоночника сохраняется либо незначительно ограничивается – даже при наличии умеренной болезненности.
Учитывая, что наиболее часто остеохондроз поражает функционально перегруженные сегменты позвоночного столба, закономерна уязвимость поясничного отдела перед указанным заболеванием, поскольку именно на данный отдел оказывается ощутимое давление со стороны верхней половины тела.

Еще одной известной формой дегенеративно-дистрофических изменений является спондилоартроз. развивающийся также в случае функциональных перегрузок. К группе риска здесь относятся лица старшей возрастной группы, ввиду невысокого уровня их анатомо-функциональных резервов и высокой степени подверженности нарушениям формы позвоночника. Развиться спондилоартроз способен как самостоятельно (при различных деформациях позвоночного столба), так и в сочетании с хондрозом или остеохондрозом.
Говоря об изменениях, происходящих в поясничном отделе, отдельно следует сказать о спондилезе – костеобразовании в местах отрыва передней продольной связки от поверхности позвонка спереди либо с его боковых сторон. В ходе оссификации в указанном месте начинает образовываться клювовидный костный вырост, который огибает диск по направлению к телу соседнего позвонка.
Как уже указывалось, происходить дегенеративно-дистрофические изменения могут как самостоятельно, так и в сочетании друг с другом. Учитывая серьезность последствий, которыми характеризуются подобные изменения, их диагностика и лечение должны быть проведены своевременно квалифицированным специалистом.
Читайте также:


