Фасеточный синдром поясничного отдела что это такое
Наиболее частой причиной хронических болей в спине у пожилых пациентов является спондилоартроз, являющийся морфологической основой фасеточного синдрома. Комбинация хондроитина сульфата, глюкозамина и ибупрофена эффективна и безопасна при лечении фасеточно
The most common cause of the chronic back pain in elderly patients is spondylarthrosis which represents morphologic basis of the facet syndrome. The combination of the chondroitin sulfate, glucosamine and ibuprofen is effective and safe in the treatment of the facet syndrome of the lumbar spine in acute state in elderly patients.
Хронические боли в спине являются важной проблемой в медицинском и социальном плане в связи с упорным течением, нередким отсутствием значимого эффекта от проводимой терапии и высокими затратами, связанными с лечением. Актуальность проблемы обусловлена и тем обстоятельством, что, как любой хронический болевой синдром, боли в спине способствуют избыточной стимуляции симпатоадреналовой системы, значимо повышающей риск кардиоваскулярных катастроф, и негативно влияют не только на качество жизни, но и на ее продолжительность. В современных исследованиях показано, что уменьшение продолжительности жизни у пожилых людей в большей степени зависит от наличия хронической боли, чем от наличия или отсутствия жизнеугрожающих заболеваний [1].
Частота дегенеративных изменений фасеточных суставов в популяции широко варьирует (от 40% до 85%) из-за использования разными авторами различных критериев диагностики и увеличивается с возрастом. При хронических болях в спине, согласно результатам исследований, проводившихся с использованием диагностических блокад, поражение фасеточных суставов является причиной болевого синдрома на поясничном уровне в 30–60% случаев, на шейном — в 49–60%, на грудном — в 42–48% случаев [3].
Развитие спондилоартроза связано с нарушениями функциональной анатомии позвоночного столба, передние отделы которого (к ним относятся межпозвонковые диски) предназначены, главным образом, для сопротивления силам тяжести (компрессии), а задние отделы (в т. ч. фасеточные суставы) — для стабилизации позвоночника при ротации и смещении позвонков в переднезаднем направлении. В норме 70–88% осевой компрессионной нагрузки приходится на передние отделы и лишь 12–30% — на задние. При развитии дегенеративных изменений в дисках снижается их высота, нарушается амортизирующая функция, и доля осевой компрессионной нагрузки, приходящейся на фасеточные суставы, постепенно увеличивается. Перегрузка суставов на фоне формирующейся нестабильности ПДС ведет вначале к воспалительным изменениям (синовиту), а затем — к дегенерации суставного хряща, деформации капсул суставов и подвывихам в них. Этот патологический процесс носит асимметричный характер, что может быть связано с неравномерностью нагрузки на парные фасеточные суставы. Повторные микротравмы, компрессионные и ротаторные перегрузки ведут к прогрессированию дегенеративных изменений хряща вплоть до практически полной его утраты, развитию периартикулярного фиброза и формированию остеофитов, что приводит к увеличению размеров верхних и нижних фасеток, приобретающих грушевидную форму. Под влиянием импульсации из пораженного ПДС, в особенности из задней продольной связки, возникает рефлекторное напряжение межпоперечных, межостистых мышц и мышц-вращателей, что в случае асимметричного их вовлечения вызывает формирование сколиоза. Сочетание изменений в диске, фасеточных суставах и мышечно-тонических нарушений приводит к резкому ограничению движений в соответствующем ПДС.
Болевые ощущения, возникающие при фасеточном синдроме, являются примером ноцицептивной боли, связанной с явлениями синовита, прямым механическим раздражением ноцицепторов суставной капсулы на фоне явлений нестабильности и мышечно-тонических нарушений. Наиболее часто спондилоартроз развивается в поясничном отделе позвоночника, преимущественно в ПДС L4-L5 и L5-S1, испытывающих наибольшие перегрузки. Максимальный риск травматизации фасеточных суставов возникает при резких скручивающих движениях в пояснице. Дополнительным фактором, способствующим развитию спондилоартроза, является слабость брюшной стенки, сопровождающаяся увеличением выраженности поясничного лордоза и компрессионной нагрузки на фасеточные суставы. Значительно реже поражение фасеточных суставов наблюдается в шейном (преимущественно на уровнях С2-С3 и С5-С6) и грудном отделах позвоночника. Для фасеточного синдрома характерно рецидивирующее течение, постепенное развитие и медленный регресс каждого болевого эпизода и тенденция к удлинению и утяжелению каждого последующего обострения [4].
Основным компонентом сустава, подвергающимся дегенерации при остеоартрозе, является хрящ, состоящий из матрикса и хондроцитов, в которых происходит чрезмерное местное высвобождение протеолитических ферментов и прогрессивное замедление репарации хряща. Это приводит к дисбалансу между синтезом и деградацией внеклеточного матрикса. Матрикс содержит гликозамины (протеогликаны) и коллаген. При деградации матрикса идет потеря гликозаминов, сопротивление матрикса хряща воздействию физической нагрузки уменьшается, и поверхность хряща становится чувствительной к повреждению. Кроме того, на хондральном уровне синтезируется широкий спектр биоактивных молекул: провоспалительные цитокины, свободные радикалы, фактор роста, простагландин Е2, лейкотриен B4. Этот воспалительный компонент усиливает дегенеративные механизмы. Воспаление развивается в первую очередь в синовиальной оболочке, приводит к нарушению фильтрации через мембрану гиалуроновой кислоты, ее вымыванию из полости сустава и прогрессированию дегенерации хряща. Провоспалительные цитокины синтезируются в синовиальной оболочке, а затем диффундируют в суставной хрящ через синовиальную жидкость, отвечают за повышенный синтез и экспрессию матриксных металлопротеиназ, разрушающих суставной хрящ [5]. Синовиальное воспаление напрямую связывается с возникновением и развитием остеоартроза. Неконтролируемый ангиогенез — важная составляющая часть синовиального воспаления, и два этих взаимозависимых процесса — ангиогенез и воспаление — вносят серьезный вклад в развитие остеоартроза [6]. Таким образом, к патофизиологическим механизмам развития остеоартроза относят не только механическое поражение сустава и дегенеративный процесс, но и сопутствующее хроническое воспаление, способствующее разрушению гиалинового хряща. В патологический процесс вовлекаются и структуры центральной нервной системы, связанные с формированием хронического болевого синдрома. Поэтому ведущими направлениями патогенетического лечения остеоартроза являются модуляция воспаления, регуляция метаболизма хондроцитов и стимуляция синтеза хряща [7].
Рентгенологическое исследование обладает достаточной информативностью, но обнаружение дегенеративных изменений фасеточных суставов не означает, что именно данные изменения являются причиной болевого синдрома. В асимптомной популяции дистрофические изменения фасеточных суставов выявляются в 8–12% случаев [9].
Общепризнанным стандартом и единственным доказательным методом для подтверждения связи болевого синдрома с патологией фасеточных суставов является исчезновение (или значительное уменьшение) боли через несколько минут после проведения блокады медиальной ветви задней первичной ветви спинномозгового нерва под визуализационным контролем [10]. Но диагностические блокады медиальной ветви не являются широко используемым методом в рутинной клинической практике.
Основной терапией фасеточного синдрома является использование обезболивающих и нестероидных противовоспалительных средств (НПВС), при этом вопрос безопасности лечения имеет особую актуальность. Это обусловлено хроническим рецидивирующим характером болевого синдрома, требующим проведения повторных, зачастую длительных курсов терапии, а также тем обстоятельством, что большинство пациентов — люди пожилого и старческого возраста, что значительно увеличивает риск развития гастроинтестинальных и кардиоваскулярных побочных эффектов. Согласно существующим рекомендациям, больным с риском развития таких явлений со стороны желудочно-кишечного тракта (ЖКТ) должны назначаться неселективные НПВС совместно с гастропротекторами (блокаторами протонной помпы) или селективные НПВС. Пациентам с высоким риском развития кардиоваскулярных побочных эффектов рекомендуется параллельное назначение низких доз ацетилсалициловой кислоты. Кроме того, пожилые пациенты часто страдают заболеваниями, требующими применения непрямых антикоагулянтов (мерцательная аритмия, рецидивирующий тромботический синдром), что, как правило, несовместимо с приемом НПВС. Также необходимо учитывать, что не все препараты группы НПВС можно применять при остеоартрозе — выявлено неблагоприятное влияние на хрящевую ткань таких НПВС, как индометацин, пироксикам, напроксен.
Участие суставного компонента в формировании боли в спине предполагает включение в терапию препаратов, оказывающих симптом-модифицирующий (хондропротективный) эффект, — симптоматических препаратов замедленного действия (Symptomatic slow acting drugs for osteoarthritis — SYSADOA). Вне обострения рекомендуется монотерапия SYSADOA. При обострении процесса и выраженном болевом синдроме рекомендуется комбинирование SYSADOA с НПВС, анальгетическое действие которых развивается гораздо быстрее. Совместное применение позволяет снизить дозу НПВС и тем самым предотвратить ряд нежелательных лекарственных реакций. Препараты группы SYSADOA — это биологически активные вещества, состоящие из компонентов хрящевой ткани, необходимых для построения и обновления суставного хряща. SYSADOA способны влиять на метаболизм костной и хрящевой ткани и стимулировать ее регенерацию, обладают умеренным обезболивающим и противовоспалительным действием и лишены характерных для НПВС побочных эффектов, поскольку механизм их действия не связан с подавлением синтеза простагландинов и блокированием циклооксигеназы, а основан на угнетении ядерного фактора kВ, стимулирующего распад хрящевой ткани в организме. Среди препаратов, относящихся к этому классу, только родственные хрящевой ткани компоненты — глюкозамин (ГА) и хондроитина сульфат (ХС) — имеют высокий уровень доказательности (1А) эффективности над плацебо, а также обладают высокой биодоступностью и хорошей переносимостью (EULAR, 2003). ГА и ХС являются естественными метаболитами хрящевой ткани. ГА является аминомоносахаридом, в организме он используется хондроцитами как исходный материал для синтеза протеогликанов, глюкозаминогликанов и гиалуроновой кислоты. ХС — это ключевой компонент внеклеточного матрикса хрящевой ткани, ответственный за сохранение ее эластичности и сопротивление нагрузкам. Антивоспалительные свойства ХС хорошо исследованы [11], но об его влиянии на ангиогенез известно немного. ХС влияет на выработку синовиальными фибробластами про- и антиангиогенных факторов в пораженной остеоартрозом синовиальной мембране и способен восстанавливать баланс между ними. Так как в развитии остеоартроза одним из ключевых процессов является ангиогенез, благотворное воздействие ХС может быть объяснено именно антиангиогенными свойствами этого вещества [12].
Исследования показали сопоставимую с НПВС и даже более выраженную противовоспалительную активность ГА и ХС [13]. ХС, ГА, их комбинация продемонстрировали структурно-модифицирующий эффект [14, 15]. При одновременном приеме ХС и ГА происходит синергизм их действия, поскольку оба препарата обладают противовоспалительной активностью, а также оказывают анаболический эффект на метаболизм хрящевой ткани и тормозят в ней катаболические процессы, моделируют важнейшие функции хондроцитов в поврежденном хряще. Однако существуют некоторые особенности механизмов действия этих двух солей. Так, ХС оптимизирует состав синовиальной жидкости, а ГА самостоятельно стимулирует выработку ХС [16]. В связи с этим наибольшую популярность приобрели комбинированные препараты, содержащие как ХС, так и ГА. Наиболее изученным, безусловно, является Терафлекс. Преимущество Терафлекса заключается в сочетании двух активных ингредиентов: хондроитина сульфата (400 мг) и глюкозамина гидрохлорида (500 мг) в одной капсуле. Существует другая форма выпуска препарата для перорального приема: Терафлекс Адванс, в котором содержится хондроитина сульфата 200 мг, глюкозамина сульфата 250 мг и ибупрофена 100 мг. Ибупрофен является безопасным стандартом НПВС с коротким периодом полураспада (меньше 6 часов), который не кумулируется и приводит к быстрому анальгетическому эффекту [17]. Эффект комбинации с ибупрофеном признан синергическим, причем анальгезирующий эффект данной комбинации обеспечивает в 2,4 раза меньшая доза ибупрофена [18]. Механизм действия Терафлекса связан с активацией синтеза протеогликанов, угнетением действия ферментов, разрушающих гиалиновый хрящ, увеличением выработки синовиальной жидкости, уменьшением вымывания кальция из костей и улучшением фосфорно-кальциевого обмена. Показанием для назначения Терафлекса является патология опорно-двигательного аппарата, связанная с дегенеративными изменениями в хрящевой ткани. Лечение рекомендуется начинать с препарата Терафлекс Адванс, по 2 капсулы 3 раза в сутки, длительность приема — до 3 недель, а затем перейти на прием базового препарата Терафлекс, не содержащего НПВС (по 2–3 капсулы в сутки, курс 3 месяца), для продления обезболивающего эффекта и защиты хряща. Нами проведено собственное клиническое наблюдение влияния препарата на хронический болевой синдром в нижней части спины.
Цель исследования: изучить эффективность и переносимость Терафлекс Адванс при фасеточном синдроме в амбулаторных условиях у пожилых пациентов.
Обследовано 40 пациентов (12 мужчин и 28 женщин), страдающих хронической болью в спине, в возрасте от 60 до 75 лет (пожилой возраст по классификации ВОЗ). Критерием отбора явилось наличие хронического болевого синдрома в нижней части спины в стадии обострения, причиной которого являлся артроз фасеточных суставов. Диагноз был подтвержден комплексным обследованием пациентов. Оценивался неврологический и нейроортопедический статус пациентов с выявлением клинических проявлений фасеточного синдрома. Интенсивность болевого синдрома оценивалась по визуальной аналоговой шкале — ВАШ (Association for the Study of Pain, 1986). Результаты лечения оценивали по изменению симптоматики и по освестровскому опроснику нарушения жизнедеятельности при боли в спине [19], до применения препарата и на 21-й день исследования. Оценивались обзорные рентгенограммы поясничного отдела позвоночника для исключения специфического поражения позвоночника. Для уточнения патологических изменений костных структур позвоночника и изучения структурных изменений в межпозвонковых дисках, спинном мозге проводилась магнитно-резонансная томография (МРТ). С диагностической целью были выполнены блокады с 0,5% новокаином в область поражения дугоотростчатого сустава (паравертебрально). Критериями исключения явились: наличие органических заболеваний нервной системы, психических заболеваний, наличие травм позвоночника в анамнезе, соматические заболевания в стадии декомпенсации. Дополнительные критерии исключения: секвестрированные грыжи и грыжи дисков более 8 мм; выраженная гипермобильность, спондилолистезы более 5 мм; наличие деструктивных изменений в телах позвонков. Больные были разделены на две группы: основную (n = 16) и контрольную (n = 14). Группы пациентов были сопоставимы по полу, возрасту, давности и выраженности хронического болевого синдрома (по шкале ВАШ). При рентгенологическом исследовании у всех пациентов в зоне поражения было выявлено снижение высоты межпозвоночных дисков, субхондральный склероз позвонков, сужение суставной щели, неконгруэнтность суставных поверхностей, формирование остеофитов. Всем пациентам была назначена общепринятая медикаментозная терапия, которая включала миорелаксанты, витамины группы В, ЛФК, массаж, рекомендован оптимальный двигательный режим. Пациентам основной группы был назначен Терафлекс Адванс по 2 капсулы 3 раза в сутки. Пациенты контрольной группы получали диклофенак в кишечно-растворимой оболочке по 50 мг 2 раза в сутки и ингибитор протонной помпы омепразол 20 мг в сутки. Учитывая, что побочные эффекты, среди которых в первую очередь следует опасаться ульцерации слизистой ЖКТ, развиваются чаще у лиц старше 65 лет, суточная доза диклофенака не превышала 100 мг. Курс лечения в обеих группах составил 3 недели. Критерием эффективности лечения служило отсутствие боли или изменение ее интенсивности.
На фоне проводимой терапии у пациентов обеих групп был достигнут хороший анальгетический эффект: пациенты отметили уменьшение болей по ходу позвоночника, уменьшение утренней скованности и увеличение подвижности.
Полученные результаты сопоставимы с проведенными исследованиями клинической эффективности хондропротекторов у пациентов при неспецифических болях в нижней части спины. Впервые ХС при вертеброгенной патологии использовал K. D. Christensen и соавт. в 1989 г. [20]. Многие авторы показали целесообразность применения хондропротекторов в комплексной терапии пациентов с неспецифической болью в спине [21, 22]. При длительном курсовом лечении ХС отмечено уменьшение фрагментации фиброзного кольца верхних межпозвонковых дисков поясничного отдела [23], описан случай регенерации межпозвонкового диска у пациента, страдающего болью в спине, ассоциированной с дегенеративной болезнью диска [24], доказано не только симптом-модифицирующее, но и структурно-модифицирующее действие ХС при дегенеративно-дистрофической патологии позвоночника. Изучена безопасность ХС у пациентов с сопутствующей патологией сердечно-сосудистой системы, не было отмечено возникновения ангинозных болей, аритмий, выраженности хронической сердечной недостаточности и констатировано снижение артериального давления у пациентов с артериальной гипертензией, что позволило уменьшить среднесуточную дозу антигипертензивных препаратов [25]. Учитывая синергизм в действии ГА и ХС, ряд исследователей рекомендует назначать при дорсопатиях комбинацию этих препаратов [26, 27]. Оптимальный синергичный эффект достигается при использовании ГА и ХС в соотношении 5:4; именно в такой пропорции эти вещества содержатся в препарате Терафлекс. Согласно прогностической модели, максимальный эффект Терафлекса следует ожидать на начальных этапах дегенеративно-дистрофического поражения позвоночника; клинически это означает применение препарата после первого рецидива неспецифической боли в спине, особенно при наличии симптомов спондилоартроза. В этом случае курсовое лечение обладает профилактическим эффектом в отношении хронизации боли. Имеются данные [28] об эффективности Терафлекса у пациентов молодого возраста с дегенеративно-дистрофическими заболеваниями шейного, грудного и поясничного отдела позвоночника с острыми и хроническими болями разной интенсивности как в комплексе с НПВС, так и в виде монотерапии. Однако препарат может быть полезен и при развернутой картине спондилоартроза; в этом случае можно ожидать стабилизации состояния и замедления прогрессирования процесса [26].
Таким образом, комбинация хондроитин сульфата, глюкозамина и ибупрофена (Терафлекс Адванс) эффективна при лечении фасеточного синдрома поясничного отдела позвоночника в стадии обострения у пожилых пациентов. Терафлекс Адванс оказывает достоверное симптом-модифицирующее действие (уменьшение боли, уменьшение скованности, улучшение двигательной активности). Терафлекс Адванс хорошо переносится пациентами, что способствует улучшению приверженности пациентов к лечению и позволяет рекомендовать переход на прием Терафлекса для долгосрочного симптом-модифицирующего эффекта.
Литература
Т. Л. Визило* , 1 , доктор медицинских наук, профессор
А. Д. Визило*
М. В. Трубицина**
А. Г. Чеченин*, доктор медицинских наук, профессор
Е. А. Полукарова*, кандидат медицинских наук
Артроз межпозвонковых суставов вызывает множество неприятных последствий, одним из которых является фасеточный болевой синдром.
Практически половина всех хронических поясничных болей может быть объяснена этим заболеванием. Так что такое фасеточный синдром и как его можно вылечить?
Причины
Артроз имеет разные проявления, но все они выражаются в постепенном разрушении суставов на клеточном уровне, в результате чего нарушается структура связок, хрящей, суставных капсул и прилегающих мышечных тканей.
Дегенеративные и дистрофические процессы в межпозвонковых дисках затрагивают все близлежащие ткани. Среди наиболее вероятных заболеваний, вызывающих нарушения в структуре позвонков можно выделить следующие недуги:
- спондилоартрит,
- ревматоидный артрит,
- туберкулёзный спондилит,
- подагра и псевдоподагра,
- травмы позвоночника,
- нарушения кровоснабжения в области позвоночника.
На фасеточные суставы позвоночника приходится около трети всей позвоночной нагрузки ходе жизнедеятельности человека. В результате повреждения позвонки могут сблизиться друг с другом, что приводит к сужению суставной щели. Это означает, что теперь нагрузка на них может возрасти более чем в два раза.
Повышенная нагрузка приводит к регулярным микротравмам хряща и капсулы, из-за чего фасетки суставов значительно увеличиваются в размерах. Неравномерное распределение нагрузки негативно влияет на состояние межпозвонковых дисков, что впоследствии вызывает болезненный синдром и уменьшает двигательные возможности тела.
Симптомы и диагностика
Самым распространённым признаком гипертрофии суставных фасеток является появление болей в области позвоночника. Другим немаловажным симптомом можно считать развитие локального воспаления, которое может поразить как одиночный позвонок, так и сразу несколько соседствующих.
Помимо этого наблюдается периартикулярный фиброз и гипертрофия фасеток дугоотростчатых суставов. Поясничный лордоз сглаживается, мышечные ткани находятся в состоянии постоянного напряжения, что также может привести к их разрушению. Среди симптомов также зачастую числятся неврологические и двигательные расстройства.
Как правило, боль наблюдается при пальпации, являющаяся первым из применяемых методов диагностики заболеваний позвоночника. Диагностировать заболевание также можно с помощью рентгена и компьютерной томографии, которые дают возможность детально проанализировать, а затем и оценить состояние межпозвонковых дисков.
При появлении постоянных болей и хруста в области поясницы и позвоночника необходимо как можно скорее обратиться за консультацией. Своевременное обследование позволит спасти позвонки и прилегающие к ним ткани от полного разрушения, которое может грозить потерей возможности самостоятельно передвигаться.
Лечение
Правильное лечение артроза фасеточных суставов позвоночника должно разрабатываться только лечащим врачом. Терапевтический курс может быть как сугубо консервативным, так и потребовать хирургического вмешательства, в зависимости от тяжести поражения и стадии развития болезни.
Консервативное лечение фасеток, как правило, связано с физиотерапией и упражнениями, которые позволяют снять воспаление, восстановить нормальный обмен веществ в поражённых тканях, сделать их крепче и выносливее. Лечебная физкультура способствует выпрямлению осанки, набору мышечной массы и укреплению связок.
Очень часто применяется медикаментозная терапия, которая включает в себя употребление нестероидных противовоспалительных препаратов, таких как Нурофен, Ортофен, Диклофенак. Как правило, данные средства необходимо применять в виде уколов или таблеток для непосредственного воздействия на очаг воспаления.
Употребляются и антифлогистические средства типа Целебрекса и Ибупрофена. В тех случаях, когда заболевание поражает шейные позвонки, может быть назначено ношение специального терапевтического воротника и применение ортопедических подушек для сна.
Когда указанные выше методы лечения не производят желаемого эффекта, требуется проведение операции. С этой целью может быть проведена фасетопластика, в ходе которой в суставной капсуле восполняется до нормы объём синовиальной жидкости. Также для снятия боли нервные окончания фасеток могут быть подвергнуты электромагнитной коагуляции.
Заключение
В заключение следует сказать, что любое заболевание позвоночника очень опасно, и не только тем, что протекает оно болезненно. Разрушение костных, хрящевых и мышечных тканей в области позвоночника может в итоге лишить человека возможности самостоятельно передвигаться и нарушить чувствительность его конечностей.
Во избежание развития подобных недугов следует своевременно посещать врача при наличии каких-либо тревожных симптомов, что особенно актуально в пожилом возрасте и при регулярных больших нагрузках на спину. Также необходимо больше двигаться и гулять, так как это способствует выработке смазки между позвонками и укреплению связок.
Фасеточный синдром является достаточно распространенным заболеванием. Именно с ним связывают половину всех болей, возникающих в области поясницы. Но проблема заключается не только в боли, так как она является только симптомом. Проблема кроется глубже. Это заболевание может значительно ухудшить качество жизни. Именно поэтому важно знать основные признаки болезни и методы лечения.
Что представляет собой фасеточный синдром

Суть фасеточного синдрома заключается в том, что в позвоночнике нарушаются отдельные суставы по своей структуре и расположению. В результате изменения жизненных циклов происходит обезвоживание хрящевых структур. Они становятся более хрупкими и менее упругими. Позвонки смещаются и сдвигаются, сближаясь между собой. Этот процесс весьма деструктивен, так как патология затрагивает саму хрящевую ткань, которая начинает разрушаться. При этом фасеточные суставы позвоночника в области капсулы растягиваются. Что в результате приводит к подвывиху сустава.
Как только процесс дошел до того, что фасеточная капсула разрушена, у человека возникают яркие побочные синдромы и нарушения в опорно-двигательном аппарате. Появляется боль, из-за того, что нервные корешки повреждаются сместившимися суставами.
Но и это еще не все. Помимо зажатия нервов и появления болей начинаются воспалительные процессы в тканях, находящихся в непосредственной близости с пораженными участками. Возникают различного рода нарушения.
Зачастую фасеточный синдром сопровождается такими состояниями, как артроз, люмбаго, остеоартрит, спондилоартроз, подвывих суставов между позвонками.
Для того чтобы лучше понять все дегенеративные процессы, происходящее в позвоночном столбе, необходимо представлять его структуру.
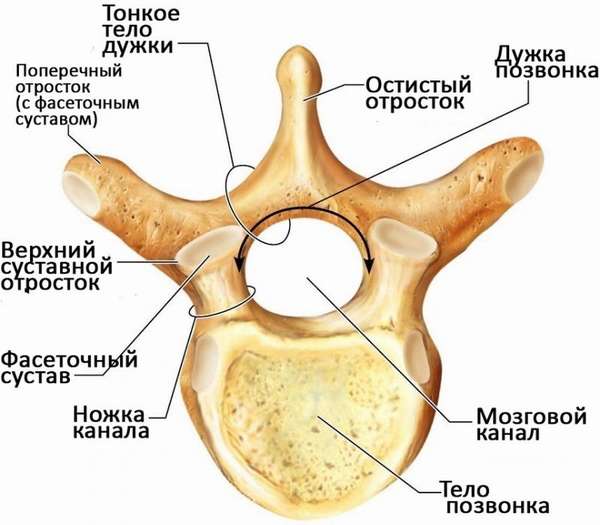
Фасеточный сустав – это отростки в виде дуги, которые соединяются позвонки в области заднего сегмента.

Структура у них достаточно проста. А вот принцип функциональной нагрузки и работы весьма интересен. Фасеточный сустав это сочленение, которое характеризуется следующими параметрами и особенностями:
на отростках соседних позвонков имеются небольшие площадки, которые покрыты хрящевой тканью именно они и контактирую между собой и частично обеспечивают подвижность позвоночного столба;
капсула фасеточного сустава маленькая по размеру, она прикрепляется к краю поверхности сустава;
интенсивности и плотности сочленения способствуют сухожилия и мышечная ткань;
тип сустава отличается в зависимости от отдела – в верхней части в области шеи капсула фасеточного сустава плоская, тогда как в поясничном, она остановится цилиндрической и более массивной по своим размерам;
суть движения фасеточного сустава заключается в скользящем перемещении по плоскости контакта междупозвоночными отростками.
Причины
Любое механическое повреждение в спине в области позвоночника, даже самое незначительное, может привести к появлению изменений в суставах. То же самое касается и разнообразных воспалительных процессов, протекающих в тканях. Скорость развития фасеточного синдрома и его тяжесть обусловлены интенсивностью негативных процессов:
нарушение обменных процессов в организме;
артрит по ревматоидному типу;
воспалительные процессы в тканях и суставах;
травмы различной степени тяжести в области поясничного отдела спины.
Очень важно при занятиях спортом или других физических нагрузках не совершать резкие движения спиной. Так как такие неловкие движения могут легко спровоцировать пережатие капсулы сустава. А это, в свою очередь, является спусковым механизмом для начала развития фасеточного синдрома. Также негативно влияет и поднятие тяжестей.
Симптомы

Синдром фасеточных суставов вызывает следующие симптомы:
Возникают яркие болевые ощущения с локализацией в разных участках спины. Но несмотря на это, чаще всего, боль возникает именно в поясничном отделе.
Изменения также сопровождаются воспалительными процессами – их обнаруживают только при диагностировании. Воспаление сначала развивается в месте нарушения фасеточной капсулы. Но постепенно распространяется на соседние области и вовлекает все больший объем мышц.
В области, где наблюдается воспалительный процесс, происходит напряжение мышц. Таким образом, возникают контрактурные установки.
При движениях возникает характерный хруст, свидетельствующие об истончении хряща.
Лордоз в области поясницы становится более сглаженным, спина принимает неестественное положение, но это возникает только в случае, если заболевание носит хронический характер.
При пальпации области, в которой произошли изменения, чувствуется точечная болезненность или такая, которая расширяется на соседние участки спины.
В отдельных случаях фасеточный синдром может не сопровождаться никакими симптомами, а развиваться в скрытой форме. Это самый негативный вариант, так как именно таким образом легко запустить заболевание, пропустив острую стадию и переведя его в хроническую форму.
Синдрому свойственна периодичность появления симптомов.
Если не принимать никаких мер к устранению такого состояния, то может развиться межфасеточный фронтальный стеноз позвоночного канала.
Боль начинает усиливаться по мере увеличения амплитуды движения. Чем более глубокие и резкие движения, тем сильней она проявляется.
Также боль носит прогрессирующий характер. В начале заболевания, когда сочленение позвонков, а точнее, капсула фасеточного сустава разрушена не сильно, боль может носить слабовыраженный характер и не казаться сильной. Но по мере истирания хрящевого материала она проявляется все сильнее и приносит страдающему человеку большой дискомфорт. Вплоть до полного обездвиживания.
Иногда фасеточный болевой синдром начинает сразу проявляться очень ярко. Но иногда может вообще не сопровождать заболевание, что очень негативно сказывается на состоянии пациента, так как пропускается начальная стадия заболевания. А на него обращают внимание только тогда, когда фасеточная капсула очень сильно разрушена и движения становятся затрудненными.
Главное, что синдром фасеточных суставов начинается с некоторой ограниченности движения, к которой подключаются сначала легкие дискомфортные ощущения. На это надо обращать самое пристальное внимание. Так как это начало болезни. И лишь потом подключается боль и дискомфорт.
Также стоит обратить внимание на то, что боль накапливается в течение дня, постепенно нарастая. Это вызвано увеличением нагрузки на мышцы, спину и суставы в течение рабочего дня.
Диагностика
Диагностировать синдром фасеточных суставов достаточно сложно. Это вызвано тем, что симптоматика схожа с другими заболеваниями опорно-двигательного аппарата.
Поэтому очень важно при малейших признаках проявления болезни сразу обращаться к специалистам. Доктор должен:
собрать анамнез в виде жалоб пациента;
провести пальпацию участка, на которой указывают жалобы;
при необходимости назначить рентген, КТ или МРТ.
Патология
При патологических изменениях в суставном сочленении наблюдаются:
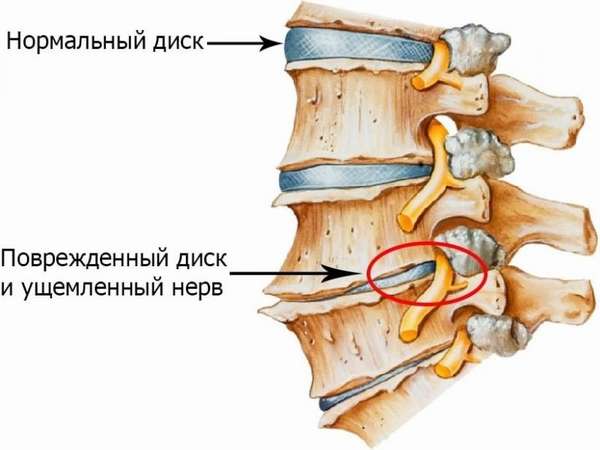
сужение высоты между позвонками – происходит это за счет уменьшения высоты межпозвоночного диска;
отверстия между позвонками могут уменьшаться или искажаться, то есть деформироваться, что приводит к развитию других сопутствующих заболеваний и появлению болевого синдрома, так как ущемляется корешки нервных окончаний;
возникает реактивный синовит;
появление болевых ощущений на поясничном уровне;
также происходит блокада механической природы синовиальной оболочкой самого сустава;
в результате дегенеративных изменений в фасеточном суставе происходит компрессия корешков нервов, которая может быть как динамической, так и статической.
В острой форме происходит резкое блокирование корешков, в результате чего происходит невозможность совершать движения.

Острое состояние может быть вызвано повреждениями и микротравмами самих позвонков. В этом случае основная нагрузка, которая несется позвоночным столбом, переходит на межпозвонковые диски и суставы. В них возникают изменения из-за несоответствия механики движения и распределения нагрузочных масс. Поэтому происходит растягивание капсулы и изменения в суставном хряще.
Фасеточная артропатия может принимать хроническую форму. При ней происходит изменение, которое не проявляет себя в течение длительного периода времени или выражается в неярких симптомах. В результате чего пациент не обращает на это внимание и заболевание переходит в хроническую форму. В этом состоянии болевые синдромы и другие дискомфортные ощущения могут возникать периодически. Они то становятся ярче, то затухают, практически исчезая.
Лечение
Лечение этого состояния необходимо начинать сразу, как только появились первые симптомы. И очень важно помнить – так как лечить симптоматику абсолютно бесполезно, нужно устранять причины, вызывающие ее. То есть устранение ощущении боли – это вызовет исключительно облегчение физических страданий больного. Но никак не поможет избавиться от болезни.
Тогда, как обнаружение пострадавшего участка и устранение в нем проблемы – решит на более длительный промежуток времени данную проблему.
И очень важно понимать, что правильная физическая нагрузка будет способствовать укреплению мышечного каркаса. А он, в свою очередь, будет поддерживать позвоночный столб в правильном положении, не допуская пережатия или патологических деформаций.
Только в этом случае можно добиться стойких положительных результатов.
Воздействовать на состояние пациента можно либо консервативными методами, либо хирургическим вмешательством.
При консервативном лечении необходимо применять комплексный подход, который включает в себя следующие составляющие:
прием противовоспалительных нестероидных препаратов, которые может прописать исключительно лечащий врач;
методы мануальной терапии;
Физиопроцедуры, назначаемые врачом в каждом конкретном случае, в зависимости от состояния пациента и степени заболевания.
Очень важно соблюдать правильный режим рабочего дня и жизненного цикла. При лечении не нагружать спину. Соблюдать гигиену труда и стараться не принимать надолго сидячее положение или хотя бы разбавлять его легкими разминками.
Если пациенту было проведено длительное классическое консервативное лечение, но оно не дало видимых результатов, то придется прибегает к более серьезным методам. Это хирургическое вмешательство. Этот вид терапии представляется такими манипуляциями, как:
Радиочастотная денервация в области фасеточных суставов – этот способ позволяет разрушить нервные окончания около сустава, разрушенного дегенеративными изменениями. Это фактически денервация фасеточных суставов на поясничном уровне.
Наполнение около суставного пространства необходимой жидкостью.
Коагулирование окончаний нервных корешков.
Радиочастотная денервация фасеточных суставов – описание
Радиочастотная денервация фасеточных суставов является по факту оперативным вмешательством в позвоночник.
Вся суть заключается в том, чтобы разрушить нервную ткань, которая находится рядом с пораженной зоной и непосредственно в ней. В результате нервные импульсы, сигнализирующие о боли, перестают поступать в головной мозг. То есть, фактически устраняется болевой синдром.

Принцип воздействия заключается в пропускании тока высокой частоты в нервные окончания пораженной части. При этом они разрушаются. Положительная сторона этого влияния заключается в том, что проводить его можно даже тем пациентам, у которых существует высокий операционный риск.
Показания к денервации
Основными показаниями к проведению высокочастотной денервации фасеточных суставов являются ситуации, когда:
традиционный метод лечения не дал эффективных результатов, и пациент продолжает испытывать дискомфорт при движении, сопровождаемый болями;
при межреберной невралгии – когда такое состояние сопровождается длительными болями и невозможностью наклониться или повернуться в боковом направлении;
когда болевой синдром продолжается на протяжении более 6 месяцев;
при артрозе суставов между позвонками, сопровождающимся сильными болевыми ощущениями.
Противопоказания к операции
Но, несмотря на свою малоинвазивноть, высокочастотная денервация имеет и ряд определенных противопоказаний. К основным относятся:
локальный или генерализованные воспалительные процессы в организме любой этиологии, причем абсолютно не важно, на каком участке они располагаются;
неврологические заболевания, носящие выраженный и стойкий характер;
повреждение в спинном мозге и дефекты в спинномозговом канале;
различные онкологические заболевания.
Как проводится операция
Перед операцией проводят комплекс необходимых обследований. Для этого сдают и проводят:
общий анализ крови и анализ на RW, ВИЧ и гепатит;
обследование и заключение врача невропатолога;
снятие показаний кардиограммы;
рентген грудной клетки;
Радиочастотная денервация фасеточных суставов проводится исключительно в отделении нейрохирургии. Перед вмешательством пациенту запрещается принимать пищу на протяжении 10 часов. После вмешательства пациент находится в палате, где за ним следят и мониторят все показатели состояния здоровья. А также выполняют контрольный рентген.
Денервация фасеточных суставов проводится в несколько этапов:
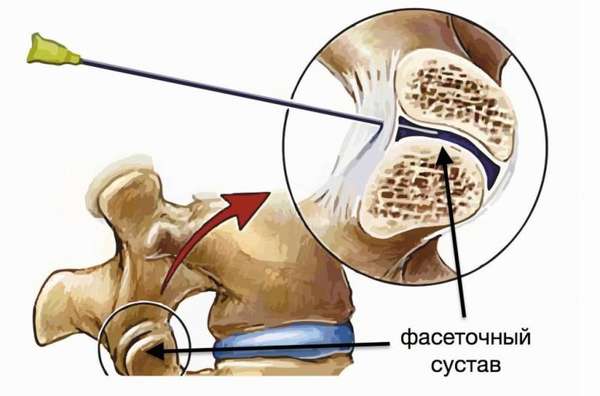
Сбоку от позвоночника вводят иглу, которая должна быть направлена в меж дисковое пространство – это называется фасеточной ризотомией;
как только игла устанавливается в нужное место к ней подключают электроды и после этого подводят ток высокой частоты, который может колебаться в интервале от 2 герц до 100 герц;
за счет этого происходит нагревание иглы и в результате чего разрушается нерв с одновременным прижиганием — нервные импульсы перестают поступать.
Манипуляцию РЧД проводят под местной анестезией. Очень важно, чтобы пациент соблюдал неподвижность, лежа во время процедуры на животе, чтобы игла была установлена точно в пораженное место. Иначе операция может не увенчаться успехом.
При такой манипуляции фасеточный сустав в позвоночнике лишается определенной части нервных окончаний. То есть фактически происходит исключение попадания информация о боли в головной мозг из пораженного участка.
Основным преимуществом этого оперативного вмешательства является его малоинвазивность. Поэтому любые осложнения сведены к минимуму.
Результат
Радиочастотная абляция фасеточных суставов имеет следующие положительные эффекты и плюсы:
боль либо уходит полностью, либо интенсивность ее появления значительно снижается;
у человека после того, как проведена блокада фасеточных суставов, вновь возвращается свобода движений в нормальной амплитуде;
на протяжении длительного времени будет сохраняться положительный эффект от оперативного вмешательства – проявление симптомов повторно может возникнуть вновь только через несколько месяцев, а возможно и несколько лет.
Восстановительный период
Блокада фасеточных суставов в пояснице, несмотря на то, что проводится под местной анестезией и довольно легко переноситься пациентами, все же требует полного контроля врача. Он должен сделать повторный снимок и убедиться в том, что процесс идет в нужном направлении.
На протяжении нескольких месяцев, по наблюдению и рекомендациям врача, пациенту будет предложено соблюдать определенный режим.
После него необходимо, чтобы были предприняты меры по устранению и приостановлению развития заболевания. Для этого выполняют лечебную физкультуру, плавание, вводят правильный рацион питания, гигиену труда и распорядок дня.
Читайте также:


