Факторы риска при остеохондрозе шейного отдела позвоночника
Причины возникновения остеохондроза позвоночника обусловлены множеством факторов. Во многом они зависят от того, в какой области позвоночника локализуется заболевание — грудной, поясничной или шейной. Учет причин его появления позволит своевременно предупредить развитие серьезной болезни и сохранить здоровье на долгие годы.


Основные причины развития заболевания
Изучению развития грудного, шейного и поясничного остеохондроза уделяется особое внимание в медицине. Выделяют шесть основных аспектов развития болезни.
- Травмы, ушибы позвоночника. Многие люди вынуждены на протяжении длительного времени находиться в одном положении — чаще всего сидя за столом. Перегрузки могут возникнуть во время однотипной физической работы. Все это приводит к повреждениям костного и связочного аппаратов позвоночного столба. При этом травмируются межпозвонковые диски.
- Гормональные нарушения обмена веществ и работы эндокринной системы. Избыточная или недостаточная масса тела неблагоприятно воздействует на опорно-двигательный аппарат.
- Третий фактор связан с возрастными изменениями в организме человека, при которых происходит разрушение костной, мышечной и хрящевой тканей, межпозвонковые диски подвергаются износу.
- Наследственные факторы обуславливают врожденные аномалии развития опорно-двигательного аппарата.
- Дегенеративные процессы в мышечной ткани возникают из-за перенапряжения отдельных групп мышц и приводят к дисбалансу. Чаще всего эти факторы обуславливают грудной остеохондроз.
- Малоподвижный образ жизни, в результате которого мышцы атрофируются, а вследствие болезней и травм образуются воспаления. Это приводит к нарушению кровоснабжения и неправильному формированию костного скелета, в том числе грудного отдела позвоночника.
Группы повышенного риска
К группе риска относятся в первую очередь люди старше 40 лет. Отмечается, что у 80% населения, достигшего 60-летнего возраста, наблюдаются патологические процессы. Это явление обусловлено возрастными факторами, повышением динамических и статических перегрузок аппарата.


Дегенеративные процессы в грудной и поясничной области могут возникать и у молодых людей в возрасте 20-30 лет, которые ведут сидячий образ жизни, обладают избыточной массой тела и слаборазвитым мышцами.
Факторы развития поясничного остеохондроза
Патологические изменения в поясничной зоне проявляется уже в 15-19 лет в отличие от грудного и шейного. Это заболевание является самым распространенным видом нарушений работы опорно-двигательного аппарата и встречается у 90% всех пациентов, жалующихся на боли в спине.
К причинам его появления относятся:
- дегенеративно-дистрофические процессы — разрушение костной, соединительной ткани позвонков, суставов и связок, что обусловлено распадом гликопротеинов, состоящих из белков и полисахаридов, отвечающих за эластичность и упругость соединительной ткани;
- высыхание гелеобразного ядра межпозвонкового диска и потеря им упругих свойств и амортизации;
- возникновение трещин и разрывов в фиброзном кольце;
- изменение обмена веществ в организме;
- плоскостопие;
- повышенная нагрузка на позвоночник вследствие ношения тяжелых сумок, грузов;
- перегрузки в результате занятиями спортом;
- врожденные дефекты развития костного скелета;
- вынужденное пребывание в однотипном положении;
- избыточные нагрузки на поясничный отдел позвоночника.
Причины остеохондроза шейного отдела позвоночника
Чаще всего этот вид остеохондроза развивается у молодых людей в возрасте от 18 до 30 лет.
Причины шейного остеохондроза:
- сколиоз;
- травмы позвоночного столба;
- сидячий образ жизни;
- ожирение;
- стрессы, нарушения работы центральной нервной системы;
- инфекции;
- слаборазвитая мышечная ткань;
- переохлаждение;
- у спортсменов патология может возникать вследствие нарушения процесса тренировок, снижение нагрузки.
Причины остеохондроза шейного отдела часто обусловлены мышечными зажимами. Они ограничивают подвижность межпозвонковых дисков, вследствие этого нарушается осанка и снижается кровоснабжение.
В результате появления спазмов наблюдаются дистрофические процессы, протекающие в дисках, связках и позвонках.
Теория возникновения патологий грудного отдела
Остеохондроз грудного отдела представляет собой патологический процесс, который протекает на протяжении длительного периода времени, и может привести к инвализации пациента.
Так как грудной отдел защищен плотной мышечной тканью, заболевание в этой области возникает реже, по сравнению с другими видами.


Появление грудного остеохондроза представляет наибольшую опасность. Заболевание требует незамедлительного лечения, так как может вызвать осложнения. Грудной остеохондроз чаще возникает у людей, которые находятся часто за рулем автомобиля или за офисным столом.
Именно эта группа лиц относится к группе повышенного риска. Грудной отдел позвоночника является самой малоподвижной зоной. Поэтому гиподинамия приводит к нарушению трофики составных элементов позвоночника. Эти процессы снижают приток крови.
Главной причиной появления грудного остеохондроза являются дистрофически-дегенеративные процессы, протекающие в позвонках и дисках. При отсутствии своевременного лечения могут возникнуть необратимые последствия для внутренних органов.
Грудной отдел больше всего подвергается статическим нагрузкам. В результате этого происходит неравномерное распределение нагрузки.
Сколиоз усиливает давление на грудной отдел позвоночника. Появление заболевания обусловлено множеством факторов. Основными причинами возникновения патологий грудного отдела являются:
- неправильное питание и избыточный вес;
- нарушение процессов метаболизма в организме;
- отсутствие физических нагрузок на мышцы грудного отдела;
- сидячая работа;
- формирование мышечных блоков могут стать причиной грудного остеохондроза;
- повышенные нагрузки на грудной отдел позвоночника;
- образование микротравм и трещин в результате чрезмерных нагрузок.
До 76% людей в год испытывают боль в спине [1] . Эта статистика затрагивает людей всех возрастов и профессий. Причины боли могут быть различными, одна из них — остеохондроз позвоночника. Из-за малоподвижного образа жизни остеохондроз позвоночника встречается все чаще, и не всегда удается победить его самостоятельно. Поговорим о том, почему он возникает и как с ним бороться.





Что такое остеохондроз позвоночника
Остеохондроз может развиваться в любых отделах позвоночника.
В связи с большой нагрузкой чаще всего встречается остеохондроз поясничного отдела позвоночника. Симптомами являются:
- боль в пояснице, которая может быть резкой или тупой, постоянной, может усиливаться при движении;
- болевые ощущения могут отдавать в ноги, органы таза, в область крестца;
- в тяжелых случаях может встречаться нарушение чувствительности или подвижности, атрофия мышц нижних конечностей.
Второй по встречаемости — остеохондроз шейного отдела, который чаще связан с длительным неудобным положением головы, например, при работе за компьютером или с документами. Остеохондроз шейного отдела позвоночника проявляется следующими симптомами:
Реже всего остеохондроз поражает грудной отдел позвоночника, так как позвонки малоподвижно соединены друг с другом. Поражение в этой зоне может маскироваться под болезни сердца или легких. Симптомы грудного остеохондроза позвоночника:
- боль в спине на уровне лопаток, в грудной клетке, которая может усиливаться при наклонах, поворотах, во время вдоха или выдоха;
- нарушения кожной чувствительности.
Независимо от уровня поражения, боли при остеохондрозе позвоночника могут усиливаться при надавливании на те позвонки, которые участвуют в процессе.
При поражении нескольких отделов сразу можно говорить о распространенном остеохондрозе позвоночника.
Позвоночник обладает высокой прочностью и для развития заболевания нужно действие сразу нескольких провоцирующих факторов. Важно понимать, что на большинство, если не на все такие факторы пациент может повлиять и таким образом уменьшить вероятность развития болезни.
- отсутствие движения — при этом ухудшается кровоснабжение, а значит, и питание всех элементов позвоночника;
- чрезмерные физические нагрузки также вредны и могут привести к повреждению межпозвонковых дисков;
- длительное нахождение в неправильном, не физиологическом положении — неподходящая высота рабочего стола или стула приводит к тому, что человек вынужден постоянно наклонять голову, горбиться;
- стресс — чрезмерное напряжение в мышцах может привести к сдавлению сосудов, питающих позвоночник;
- избыточный вес;
- курение ухудшает микроциркуляцию во всех тканях организма;
- недостаточное употребление воды и белка сказывается в том числе и на состоянии межпозвонковых дисков.
Непосредственные причины остеохондроза позвоночника не всегда очевидны, но можно выделить следующие варианты:
- наследственная предрасположенность — генетически запрограммированные особенности хрящевой и костной ткани, при которых процесс изнашивания идет быстрее;
- травмы позвоночника — в месте повреждения могут развиваться разнообразные осложнения, в том числе и остеохондроз;
- профессиональные вредности, например вибрация;
- воздействие инфекций или химических веществ;
- естественное старение организма.
В зоне риска по развитию остеохондроза позвоночника находятся люди самых различных профессий. Это строители и спортсмены, хирурги и офисные работники.
Описание четырех стадий остеохондроза позвоночника предложил Осна в 1971 году. Они не используются для формулировки диагноза, но позволяют понять, как протекает заболевание.
- Межпозвонковые диски становятся менее упругими. Диск может незначительно деформироваться, происходит сдвиг внутреннего пульпозного ядра в пределах диска. Данный этап или никак себя не проявляет, или возникают незначительные боли.
- На втором этапе в диске могут появляться трещины, происходит ослабление окружающих связок. Соединение позвонков становится нестабильным. Возникают приступы острой боли с нарушением трудоспособности.
- Третий этап характеризуется полным повреждением межпозвонкового диска. При выходе пульпозного ядра за пределы диска возникает грыжа межпозвонкового диска. Может произойти деформация позвоночника или ущемление нервных корешков.
- На четвертой стадии затронуты окружающие ткани — позвонки, связки, спинномозговые оболочки. В итоге позвоночный сегмент может полностью потерять подвижность.
В результате остеохондроза позвоночника в ряде случаев возникают различные осложнения. Проблемы со стороны межпозвонковых дисков, грыжи и протрузии могут привести к сужению позвоночного канала, сдавлению спинного мозга и инвалидности.
В зависимости от уровня поражения, возможны различные проблемы с вовлечением нервных корешков. Это межреберная невралгия, нарушения чувствительности и двигательной функции верхних и нижних конечностей, нарушения в работе внутренних органов. Воспаление седалищного нерва, или ишиас, не только вызывает сильную боль, но и может приводить к заболеваниям тазовых органов и бесплодию.
Кроме нервных корешков при остеохондрозе могут сдавливаться позвоночные сосуды. При нарушении кровотока в позвоночных артериях, которые проходят в шейном отделе и питают головной мозг, могут развиваться мозговые нарушения, проблемы со зрением или слухом, дыханием или сердечной деятельностью.
В рамках официальной медицины диагностика остеохондроза включает в себя осмотр невролога для определения степени поражения нервных корешков, проверку рефлексов и чувствительности.
Из инструментальных методов могут применяться следующие:
- УЗИ сосудов позволяет выявить степень нарушения кровообращения, например, в позвоночных артериях;
- рентгенография позвоночника;
- КТ также использует рентгенологические методы, но позволяет построить трехмерное изображение изучаемой области, выявить даже небольшие смещения позвонков;
- МРТ специализируется на изучении мягких тканей, позволяет оценить состояние спинного мозга, визуализировать внутреннюю структуру межпозвонкового диска.
Для дифференциальной диагностики используются лабораторные исследования, общий анализ крови и мочи, показатели обмена кальция.
Терапия остеохондроза носит комплексный характер.
- Первым и очень важным средством в лечении остеохондроза является образ жизни. Нормализация условий труда, умеренные и регулярные физические упражнения, а также здоровый сон значительно улучшают состояние пациентов.
- Для медикаментозного лечения остеохондроза позвоночника невролог или врач общей практики может назначить лекарственные препараты. Чаще всего назначаются нестероидные противовоспалительные средства — это стандарт лечения остеохондроза позвоночника. Они уменьшают болевой синдром и снижают воспаление. Миорелаксанты способствуют уменьшению мышечного спазма. Витамины и антиоксиданты назначаются для защиты нервной ткани от повреждения. Однако любые лекарственные средства обладают побочными эффектами, например, НПВС могут негативно влиять на желудок.
- Кроме лекарственных средств используются средства физиотерапии, например массаж при остеохондрозе позвоночника, а также мануальная терапия. При тяжелых осложнениях остеохондроза может потребоваться хирургическая операция, однако ее назначают только при отсутствии эффекта от длительного консервативного лечения.
Лечение остеохондроза в классической медицине в большинстве случаев является длительным процессом и может оказывать на здоровье человека негативные эффекты. Так, ряд лекарств, в частности анальгетики и миорелаксанты (особенно с седативным эффектом), могут вызывать привыкание, а некоторые средства негативно влияют на работу желудочно-кишечного тракта. В качестве альтернативы можно рассмотреть методы, которые используются, например, в традиционной китайской медицине.
Традиционная медицина Китая очень популярна во всем мире, во многих странах существуют специальные центры и обучающие курсы. Подходы и методы терапии в Поднебесной отличаются от привычного, европейского взгляда на диагностику и лечение болезней. Все заболевания рассматриваются как нарушение баланса и движения энергии Ци в организме, а лечебные мероприятия направлены на восстановление этого равновесия. В Китае используются различные лечебные травы, животные компоненты, минералы, а также различные методы внешнего воздействия, такие как акупунктура и акупрессура. Эти методики имеют широкий спектр показаний и минимальное количество побочных эффектов.
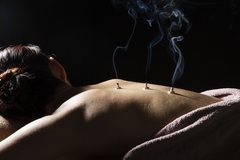
Акупунктура
Синонимичные названия этого метода — иглоукалывание, рефлексотерапия. Принцип лечения посредством акупунктуры заключается в постановке игл на биоактивные точки. Каждая точка связана с органом, на который проводится воздействие. Рефлексотерапия позволяет снимать напряжение и мышечные спазмы, обладает анестезирующим действием, способствует уменьшению болевого синдрома. Метод безопасен, так как большинство врачей используют одноразовые стерильные иглы. А в случае использования игл с покрытием из золота или серебра их в обязательном порядке стерилизуют. Ощущения во время процедуры зависят от индивидуальной восприимчивости, пациент может испытывать покалывание или онемение. Важно, чтобы процедуру проводил высококвалифицированный специалист с большим опытом работы. Неправильная установка игл будет бесполезна или даже вредна. В некоторых случаях иглоукалывание сочетают с воздействием слабых доз электрического тока.
Моксотерапия
Это специфический способ воздействия на активные точки с помощью специальных полынных сигар. Принцип действия похож на акупунктуру и часто используется в комбинации. Тлеющая сигара устанавливается на теле в специальном деревянном домике, при этом происходит прогревание активных точек. Полынь обладает дезинфицирующим, успокаивающим и расслабляющим действием.
Этот метод безопасен, так как тлеющий участок сигары не соприкасается с кожей, хотя в некоторых районах Китая применяются и прямые методы, действующие на кожу.
Массаж
Лечебный массаж в Китае практикуют несколько различных школ. Они используют приемы вращения, нажатия одним пальцем, методы мануальной терапии. Приемы традиционного массажа позволяют прорабатывать мышцы и суставы, а также опосредованно действуют на другие органы и ткани, способствуют повышению защитных сил организма.
Цигун
Традиционная китайская гимнастика так же, как и массаж, имеет несколько школ. Движения цигун, плавные, растягивающие и скручивающие, прекрасно подходят как упражнения для позвоночника при остеохондрозе. Приемы цигун не требуют наличия специального оборудования и могут выполняться в домашних условиях. Однако перед этим лучше всего подобрать подходящие упражнения вместе с врачом, а также отработать правильную технику выполнения под руководством квалифицированного специалиста.
Уровень науки и медицины в Китае очень высок, сочетание традиций и инноваций дает поразительные результаты. Примером достижения китайской науки могут служить методы ДНК-терапии и ДНК-вакцины — именно эти методики в настоящее время используются для разработки лечения рака и борьбы с ВИЧ.
Независимо от выбранных методов лечения, не меньшую роль играет профилактика остеохондроза. Что можно сделать для здоровья позвоночника:
- употреблять достаточное количество воды;
- контролировать вес, не переедать;
- подобрать правильную обувь, при необходимости — ортопедические стельки;
- выбрать хороший матрас для сна, не очень мягкий и дающий достаточную поддержку позвоночнику;
- употреблять пищу, богатую коллагеном (рыба, индейка, холодец, различные желе);
- выполнять регулярные физические упражнения;
- отрегулировать высоту рабочего стола и стула с учетом роста.
Что касается альтернативных методов профилактики, хорошо себя зарекомендовали массаж, цигун и акупунктура — по причинам вполне понятным и описанным выше.
Важно помнить, что с болью в спине можно и нужно бороться. Для того чтобы изменить образ жизни, не обязательно дожидаться первых признаков болезни. Можно уже сейчас встать из-за компьютера, размять шею, включить в свой список дел прогулки или массаж. А если остеохондроз позвоночника превратился в проблему, которая мешает жить спокойно, то совместные усилия науки и традиционной медицины помогут вернуть здоровье и радость движения.
Лечение заболеваний в традиционной китайской медицине направлено на оздоровление всего организма в целом. При остеохондрозе позвоночника может применяться рефлексотерапия в сочетании с множеством достижений традиционной медицины. Однако для успешной практики необходимы глубокие знания.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-000991
от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы
Остеохондроз – распространенное заболевание, которое развивается при воздействии ряда факторов, наличии нескольких причин. Избежать его очень сложно, так как он может развиваться уже с подросткового возраста. Но зная причины возникновения остеохондроза шейного отдела позвоночника можно предпринять профилактические меры для значительного снижения вероятности развития болезни.
Причины шейного остеохондроза
Патология развивается одинаково часто, имеет одни причины у женщин и у мужчин. Ее формирование происходит при наличии действия одновременно двух факторов:
- Изменения состояния структуры суставной ткани, которое затрагивает, обычно, весь организм, но наиболее ярко проявляется именно в межпозвоночных дисках;
- Наличие избыточной нагрузки на шейный отдел позвоночника.
Нагрузка воздействует на обезвоженные хрупкие диски, они деформируются под ее воздействием, позвонки сближаются. Может происходить компрессия нервной, сосудистой тканей, в результате которой проявляется болевая симптоматика, чувство скованности.
Изменения в структуре ткани может произойти в результате воздействия эндокринного или аутоиммунного сбоя. Сбой этот может быть гормональным, возрастным, связанным с вирусными, инфекционными заболеваниями. Также диски могут стать более хрупкими при недостаточно питании в результате плохого кровообращения или нехватки в организме питательных веществ.
Избыточная нагрузка формируется при гиподинамии, усиленных и/или профессиональных спортивных тренировках, неправильной осанке, травмах, лишнем весе.

Группы и факторы риска
Выделяется несколько групп риска по развитию шейного остеохондроза. Люди, входящие в них, в наибольшей степени подвержены патологии, должны предпринимать все необходимые меры профилактики в обязательном порядке. В них входят следующие категории людей:
- Страдающие ожирением или просто избыточным весом, который оказывает дополнительную нагрузку на диски, а также может быть свидетельством нарушений в эндокринной системе;
- Страдающие сахарным диабетом, другими эндокринными заболеваниями, так как это может затрагивать межпозвоночные диски;
- Все люди в возрасте старше 40 лет, так как после этого в организме начинаются естественные возрастные изменения, ведущие к тому, что суставная ткань становится более хрупкой;
- Подростки, так как они не только подвержены гиподинамии, но гормональным скачкам, которые могут спровоцировать начало патологии;
- Мужчины, женщины, подверженные перепадам уровня гормонов;
- Страдающие частыми простудными, вирусными, инфекционными заболеваниями;
- Имеющие низкий иммунитет;
- Работающие в условиях гиподинамии (сидячая работа за столом, с документами);
- Занимающиеся профессиональным спортом, особенно, требующим резких поворотов головы;
- Играющие на скрипке, некоторых других видах музыкальных инструментов;
- Имеющие наследственную предрасположенность (когда есть родственники с таким диагнозом).
Но даже при попадании в группу риска человек не гарантированного заболеет. Но он должен быть внимательнее к своему здоровью, самочувствию.

Вывод
Шейный остеохондроз широко распространен (им страдает около 90% взрослого населения планеты) как раз потому, что причин, которые ведут к его развитию много, они сложно устранимы, до конца не изучены. Потому все люди, входящие в группу риска по данному заболеванию, должны предпринимать меры профилактики патологии для ее предотвращения. В большинстве случаев исключение факторов риска дает хороший результат, человеку удается не заболеть.
Шейный остеохондроз — дегенеративно-дистрофический процесс в межпозвонковых дисках шейного отдела позвоночника, сопровождающийся замещением хряща костной тканью и обездвиживанием позвонков. По статистике, те или иные дегенеративно-дистрофические изменения в шейном отделе позвоночника присутствуют примерно у половины лиц трудоспособного возраста – от 25 до 45 лет.
Причины и факторы риска
Анатомические особенности шейного отдела позвоночника создают предпосылки для раннего развития дегенеративно-дистрофических изменений. Позвонки шейного сегмента отличаются максимальной подвижностью, выполняют все виды движений в полном объеме и оттого подвержены раннему износу.
О предотвращении шейного остеохондроза следует задуматься еще в детстве.
К развитию шейного остеохондроза располагает сидячий образ жизни, в особенности привычка сидеть, вытянув шею вперед, при которой усиливается давление на межпозвонковые диски, приводящее к деформации и обезвоживанию пульпозных ядер. Дегенерацию хрящевой ткани усугубляют нарушения трофики по причине сдавливания сосудов спазмированными мышцами. Прогрессирующему течению шейного остеохондроза способствуют следующие факторы:
- врожденные аномалии строения позвонков;
- эндокринные расстройства;
- аутоиммунные коллагенозы (ревматизм и системная красная волчанка);
- кривошея новорожденных;
- дисплазия головки тазобедренного сустава;
- плоскостопие;
- нарушения осанки и искривления позвоночника;
- травмы и микротравмы шейных позвонков;
- курение и злоупотребление алкоголем;
- длительный эмоциональный дистресс;
- наследственная предрасположенность.
Развитию шейного остеохондроза также способствует длительная интоксикация организма при проживании в экологически неблагополучной местности, регулярном контакте с вредными веществами и наличии хронических очагов инфекции в организме.
Стадии
Прогрессирующий шейный остеохондроз проходит четыре этапа развития.
- Умеренное обезвоживание центральной части межпозвонкового диска – пульпозного ядра. Постепенная утрата амортизирующей и опорной функции межпозвонковых дисков компенсируется рефлекторным напряжением мышц шеи. Пациента могут тревожить ноющие боли и чувство скованности в шее, возникающие при резких движениях и переохлаждении.
- Исчерпание компенсаторных возможностей мышц. Проявляется миозитами, спазмами и застойными явлениями. Спазмированные мышцы сдавливают капилляры и сосуды, препятствуя нормальному кровоснабжению межпозвонкового диска. По мере развития дистрофических изменений каркас межпозвонкового диска, или фиброзное кольцо истончается; обезвоженное пульпозное ядро расплющивается и образует протрузию – незначительное выпячивание вперед или назад в пределах фиброзного кольца. Под воздействием избыточных нагрузок на суставных отростках и телах шейных позвонков формируются костные разращения – остеофиты, частично компенсирующие давление на позвонок. Болезненные ощущения в области шеи становятся привычными и приобретают четкую локализацию; возникает нестабильность шейных позвонков, учащаются случаи подвывихов и вывихов при резких поворотах и наклонах головы.
- Сплющивание и истончение межпозвонковых дисков приводит к образованию экструзий. Край деформированного пульпозного ядра разрывает фиброзное кольцо в самом слабом участке и выходит за края тела позвонка. В результате сдавливания мышц, нервных и сосудистых образований экструзиями и остеофитами возникают компрессионные осложнения.
- Межпозвонковые диски, связки и хрящи межпозвонковых суставов полностью обызвествляются; остеофиты соседних позвонков образуют анкилозы – соединяются между собой, обездвиживая пораженный сегмент; боли в шее прекращаются.
Отказ от вредных привычек способствует поддержанию активного кровообращения в межпозвонковых дисках.
Симптомы шейного остеохондроза
На ранних стадиях дегенеративно-дистрофического процесса заболевание протекает практически бессимптомно. Неприятные ощущения в шее возникают только при резких движениях, после длительного сохранения напряженной сидячей позы и наклонного положения головы или в ответ на чрезмерные физические нагрузки. Развитие миозита сопровождается чувством скованности, а четкая локализация боли указывает на спазмы в мышцах шеи.
Декомпенсированный шейный остеохондроз характеризуется стойким дискомфортом в шее, привычным напряжением мышц и ограничением подвижности шейного сегмента; вынужденное положение головы отчасти сглаживает неприятные ощущения. При поворотах и наклонах головы часто слышен хруст позвонков. Подвывихи межпозвонковых суставов сопровождаются острой обжигающей болью, которую в народе называют прострелом, и вегетативными расстройствами: ноющей головной болью, головокружением, потемнением в глазах, сердцебиением и т. д. Самопроизвольное вправление подвывиха приносит быстрое облегчение.
В случае образования остеофитов и экструзий на задней поверхности позвонков к общим проявлениям шейного остеохондроза позже добавляются корешковые симптомы:
- головные боли, локализованные в затылке и теменной области;
- снижение чувствительности кожи с одной стороны шеи;
- нарушения речи и онемение языка;
- дискомфорт в наружной поверхности плеча;
- дыхательные расстройства.
К развитию шейного остеохондроза располагает сидячий образ жизни, в особенности привычка сидеть, вытянув шею вперед.
Остеофиты, расположенные на боковых поверхностях позвонков, сдавливают позвоночную артерию, вызывая комплекс нарушений мозгового кровообращения, который называют синдромом позвоночной артерии. Данная патология проявляется частыми приступами давящей головной боли, которая распространяется с затылка на темя и виски, отдавая в глазные яблоки. В отдельных случаях вместо головной боли отмечается постоянное чувство тяжести в голове. Одновременно наблюдается вегетативная симптоматика:
- перепады артериального давления;
- приступы сердцебиения и аритмии;
- мигренеподобные односторонние пульсирующие головные боли, сопровождающиеся светобоязнью, тошнотой и рвотой;
- нарушения терморегуляции (озноб, потливость, похолодание конечностей);
- приступы головокружения, обмороки и дроп-атаки;
- нарушения координации движений;
- шум и заложенность в ушах;
- снижение остроты зрения и зрительные расстройства: потемнение и двоение в глазах, затуманивание зрения, вспышки и разноцветные мушки перед глазами;
- нарушения сна;
- повышенная утомляемость и эмоциональная лабильность.
Диагностика
Ввиду низкой специфичности симптомов и большого разнообразия проявлений диагностика шейного остеохондроза проводится в несколько этапов. Начинать следует с консультации специалиста – хирурга, ортопеда, невропатолога или вертебролога. Предположительный диагноз становится на основании жалоб пациента, анамнестических данных и результатов физикального осмотра. Во время обследования больного врач обращает внимание на подвижность шеи, чувствительность кожи и болезненные зоны в шейном сегменте и плечевом поясе, силу и тонус мышц, выраженность сухожильных рефлексов.
Для определения стадии патологического процесса и выявления осложнений пациента направляют на МРТ шейного отдела позвоночника. Благодаря качественной визуализации твердых и мягких тканей на томограммах хорошо просматриваются все признаки шейного остеохондроза – снижение высоты межпозвонковых дисков, остеофиты, протрузии, экструзии, повреждения нервов и кровеносных сосудов, обызвествление связок, очаги резорбции костной ткани, миозиты и застойные явления в мышцах.
Занимаясь хозяйственными делами, нельзя долго стоять на цыпочках или держать руки поднятыми над головой; лучше использовать стремянку или встать на табурет.
В случае недоступности МРТ проводится рентгенография или КТ шейного сегмента на предмет выявления остеофитов, остеоартрозов и снижения плотности костной ткани. Изменения мягких тканей визуализируются при помощи УЗИ; для исследования гемодинамики и оценки степени повреждения кровеносных сосудов при запущенном шейном остеохондрозе назначают допплерографию сосудов шеи, а при подозрении на ущемление спинного мозга – контрастную миелографию.
Кардиалгический синдром при остеохондрозе шейного отдела дифференцируют со стенокардией и ишемической болезнью сердца. В сомнительных случаях может потребоваться консультация кардиолога и функциональные исследования сердца – ЭКГ и эхокардиография сердца, пробы с нагрузкой.
Лечение шейного остеохондроза
Остеохондроз шейного отдела позвоночника требует комплексного лечения. Во время обострений основная задача терапии сводится к облегчению боли, купированию воспалительного процесса и восстановлению капиллярного кровообращения в пораженных областях. Пациентам назначают анальгетики или нестероидные противовоспалительные средства, из которых предпочтительны ингибиторы циклооксигеназы-1 на основе диклофенака и нимесулида. Новая группа НПВС – селективные ингибиторы ЦОГ-2 - в меньшей степени влияют на желудочно-кишечный тракт, чем предыдущие поколения, а противовоспалительный и обезболивающий эффект у нее равен или даже выше, чем у старших поколений. Именно по этой причине для длительной терапии выбирают Амелотекс. Широкая линейка разнообразных форм выпуска позволяет проводить ступенчатую терапию – быстро купировать боль с помощью инъекций, продолжая лечение в удобной для человека таблетированной форме. Амелотекс обладает высокой противовоспалительной и анальгетической эффективностью, низкой частотой гастроинтестинальных и кардиоваскулярных нежелательных явлений. При выраженных мышечных спазмах рекомендуется носить ортопедический воротник; при необходимости назначают спазмолитики и миорелаксанты.
При корешковых синдромах со слабым ответом на медикаментозное лечение прибегают к рентген-контролируемым блокадам ущемленных корешков и инъекциям стероидов. Для улучшения обмена веществ в межпозвонковых дисках и поврежденных нервных структурах показан курсовой прием витаминов группы В. Осложненные экструзии, ущемление спинного мозга и некупируемый болевой синдром служат показаниями к хирургическому вмешательству.
Полное восстановление межпозвонковых дисков при остеохондрозе маловероятно, но с помощью своевременных и адекватных терапевтических мер можно остановить или замедлить прогрессирование дегенеративно-дистрофического процесса.
По мере затухания острых симптомов начинают курс физиотерапии, направленный на активацию кровоснабжения в поврежденных участках и утилизацию продуктов воспаления. Хорошо зарекомендовали себя электрофорез и ультрафонофорез, магнитотерапия, амплипульс-терапия, ударно-волновая терапия, УВЧ и диадинамотерапия.
Быстрому восстановлению подвижности шейного отдела способствуют занятия в группах ЛФК, плавание и аквагимнастика. Заниматься можно и дома: самые эффективные упражнения при шейном остеохондрозе не требуют специального оборудования и тренажеров. Ежедневная программа реабилитации рассчитана на 15–20 минут и включает пять простых упражнений. Каждое упражнение повторяют по 5 раз в медленном плавном темпе, постепенно увеличивая число повторов до 10–12 раз.
- Повороты и вращения головы вправо и влево при неизменном положении головы и плеч.
- Поочередное надавливание лбом и затылком на ладонь с незначительным напряжением мышц шеи.
- Наклон головы, запрокинутой назад, к яремной ямке и в сторону. При наклоне вправо нужно дотронуться правым ухом до правого плеча, а левым ухом – до левого плеча.
- Надавливание левым виском на ладонь левой руки, затем – правым виском на правую ладонь.
- Наклон подбородка к шее с поворотом головы сначала вправо, потом влево.
К средствам народной и нетрадиционной медицины нужно относиться с большой осторожностью и согласовывать их применение с лечащим врачом. В отсутствие противопоказаний можно пройти курс рефлексотерапии, остеопатии и гирудотерапии; мануальная терапия строго противопоказана. Обыкновенный лечебный массаж при шейном остеохондрозе дает более обнадеживающие результаты, не подвергая пациента ненужному риску.
Возможные осложнения и последствия
В области шеи сосредоточено большое количество вегетативных нервных сплетений и кровеносных сосудов, включая позвоночную артерию и позвоночный нерв. Суставы, которые соединяют выступающие передние края позвонков, склонны к вывихам и подвывихам, а треугольная форма межпозвонковых отверстий в трех нижних шейных позвонках увеличивает вероятность ущемления нервных корешков костными разращениями и спазмированными мышцами. Как следствие, риск присоединения компрессионных синдромов при шейном остеохондрозе выше, чем при поражении других отделов позвоночника.
Обыкновенный лечебный массаж при шейном остеохондрозе дает более обнадеживающие результаты, не подвергая пациента ненужному риску.
На ранних этапах заболевания осложнения преимущественно связаны с миозитами и мышечными спазмами. Синдром передней лестничной мышцы развивается при длительном сдавливании плечевого нервного сплетения и подключичной артерии спазмированной передней лестничной мышцей. Рефлекторное раздражение вегетативных нервных волокон и недостаточное кровоснабжение мышечной ткани проявляется болезненностью предплечья и кисти, которая усиливается при наклонном положении головы и отведении руки. При передавливании крупных сосудов отмечается похолодание и отек конечности.
Поражение мышц и сухожилий плечевого пояса провоцирует дегенеративно-дистрофические изменения плечевого сустава, вызывая плечелопаточный периартроз и одностороннюю атрофию мускулатуры плеча и лопатки. Боль при прогрессирующем плечелопаточном периартрозе иррадирует с шеи на лопатку и усиливается при лежании на больном боку.
Появлению экструзий и остеофитов сопутствуют корешковые синдромы, которые, в свою очередь, могут осложниться ущемлением спинного мозга. Компрессия спинного мозга часто становится причиной паралича верхних конечностей, а в самых тяжелых случаях приводит к летальному исходу вследствие резкого угнетения дыхательной функции. Тяжелый синдром позвоночной артерии, протекающий на фоне выраженной атаксии и декомпенсированной нейроциркуляторной дисфункции, грозит обернуться инвалидностью и увеличивает риск ишемического инсульта и ишемии спинного мозга.
Прогноз
Полное восстановление межпозвонковых дисков при остеохондрозе маловероятно, но с помощью своевременных и адекватных терапевтических мер можно остановить или замедлить прогрессирование дегенеративно-дистрофического процесса, предотвратить осложнения и добиться максимального сохранения подвижности шейного отдела. При запущенном остеохондрозе шейного отдела позвоночника, осложненного множественными экструзиями и компрессионными синдромами, прогноз более осторожный.
Профилактика
О предотвращении шейного остеохондроза следует задуматься еще в детстве. Формирование правильной осанки, последовательное укрепление мышечного корсета спины и полноценное питание помогут сохранить здоровье позвоночника в зрелом возрасте. При выявлении у ребенка нарушений осанки, плоскостопия и последствий родовых травм, таких как кривошея или дисплазия головки тазобедренного сустава, не следует пренебрегать реабилитационными программами: многие патологии опорно-двигательного аппарата, сопутствующие остеохондрозу, успешно излечиваются до окостенения скелета.
По статистике, те или иные дегенеративно-дистрофические изменения в шейном отделе позвоночника присутствуют примерно у половины лиц трудоспособного возраста.
Если профессия пациента предполагает сидячий образ жизни, нужно подобрать эргономичное офисное кресло с поддержкой шеи, а в комплект постельных принадлежностей включить ортопедический матрац и невысокую твердую подушку. Спать на мягких диванах и кроватях с панцирной сеткой не рекомендуется; лучше подобрать модель с умеренно жесткой ровной поверхностью. Во время работы через каждые 45–60 минут желательно выполнять упражнения для шеи, а на досуге заниматься физкультурой и чаще прогуливаться пешком. Хороший эффект дают занятия плаванием и аквааэробикой, йогой, цигун и пилатесом; силовые и травмоопасные виды спорта лучше исключить. Во время занятий следует избегать резких движений и держать спину ровно. Занимаясь хозяйственными делами, нельзя долго стоять на цыпочках или держать руки поднятыми над головой; лучше использовать стремянку или встать на табурет. Два-три раза в год не помешает пройти курс лечебно-профилактического массажа шейно-воротниковой зоны.
В рационе должно быть достаточное количество белка, витаминов и минералов, по возможности следует включить в меню студень, заливную рыбу и морепродукты – источники натурального коллагена. Отказ от вредных привычек способствует поддержанию активного кровообращения в межпозвонковых дисках.
Видео с YouTube по теме статьи:
Читайте также:


