Эозинофильная гранулема в позвонке
Аллерголог-иммунолог Надежда Кнауэр о заболевании неясной этиологии — гистиоцитозе X, и его разновидности — эозинофильной гранулеме
В 1913 году Николай Иванович Таратынов (1887–1919), молодой врач и сотрудник кафедры патологической анатомии Казанского университета, получил материал для исследования и уточнения диагноза. Это был фрагмент ткани, взятый у пациента с ушибом свода черепа — через некоторое время после травмы в этом месте сформировалось гранулематозное образование.
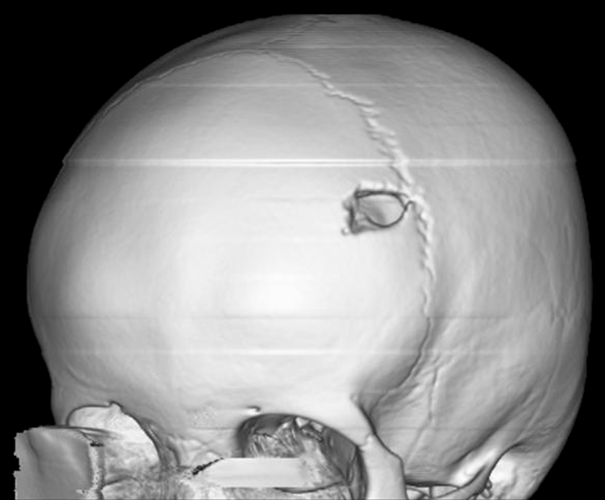
Ранее неизвестное заболевание и было названо болезнью Таратынова. В настоящее время это название в основном используется в русскоязычных источниках и имеет скорее историческое значение.
Этиология
Вопрос о причинах развития гранулем остается открытым. Одна из теорий рассматривает гистиоцитоз Лангерганса как неопластический процесс. В пользу этого говорят такие особенности, как моноклональность патологических клеток (происхождение из одной патологической клетки), повышенная экспрессия в них активаторов пролиферации и факторов, ингибирующих апоптоз. В то же время в клетках нет геномных дефектов, возможна спонтанная ремиссия заболевания. В месте развития гранулемы описана активация Т-лимфоцитов и Т-регуляторных клеток с супрессорной активностью. Указанные признаки говорят о том, что в основе развития заболевания могут лежать другие иммунопатологические процессы.
Клинические проявления
Эозинофильная гранулема (ЭГ), она же болезнь Таратынова, — это относительно доброкачественный вариант гистиоцитоза Лангерганса с появлением одиночных очагов в плоских или трубчатых костях. Появление двух-трех и более очагов встречается гораздо реже. Обычно гистиоцитоз из клеток Лангерганса проявляется у детей и подростков (до 15–20 лет), чаще у мальчиков (примерно 1,5:1). Частота встречаемости — менее 1 чел. на 100 000 населения, что составляет 60–80 % всех случаев ГКЛ. У взрослых эозинофильная гранулема, как и гистеоцитоз X в целом, встречается гораздо реже.
Наиболее часто поражаются кости черепа, бедренные кости, реже — кости таза, ребра, позвонки. Известны также случаи появления патологических очагов в тимусе, коже, мочевом пузыре, паращитовидных железах, гипоталамусе, легких и желудочно-кишечном тракте.
Клиническая картина определяется расположением гранулемы. Внутрикостное образование может и не давать никакой симптоматики, но обычно приводит к развитию припухлости, болей, иногда — патологическим переломам. При появлении очагов в челюсти может наблюдаться выпадение зубов, поражение сосцевидного отростка или височной кости с развитием среднего отита. При вовлечении в процесс стенок глазницы может развиться экзофтальм. Иногда наблюдаются полиморфные высыпания на голове, спине, в подмышечных впадинах, перианальной и генитальной областях в виде пятен или бляшек, мелких узелков или узлов с изъязвлениями. Нередки общие проявления болезни Таратынова — повышенная утомляемость, слабость.
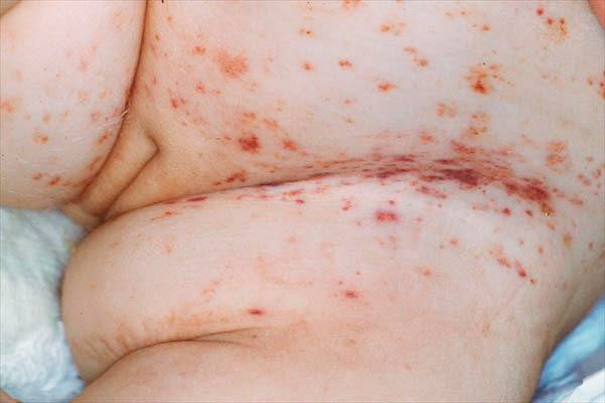
Рисунок 5. Фото проявлений эозинофильной гранулемы на коже — типичные элементы пурпуры, необходимо дифференцировать с себорейным дерматитом
Лабораторная и инструментальная диагностика
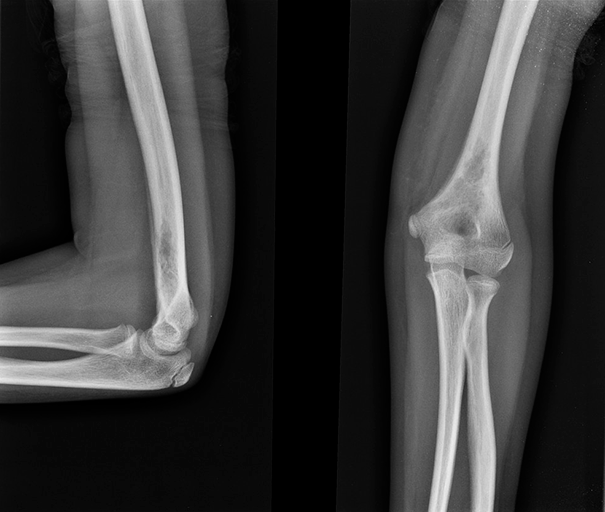
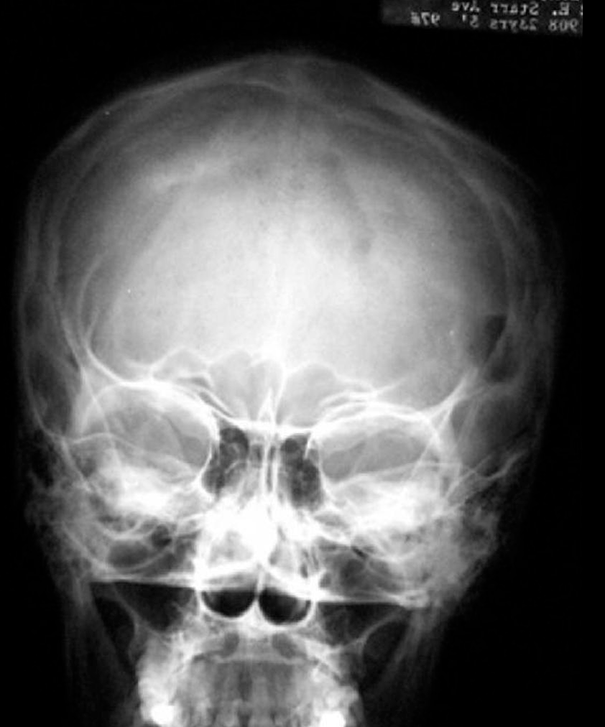
Использование различных методов визуализации (рентгенография, КТ, МРТ) позволяет выявить очаги деструкции величиной до 5 см с четкими границами без склеротических изменений, иногда — патологические переломы, уплощение пораженных позвонков (vertebra plana).
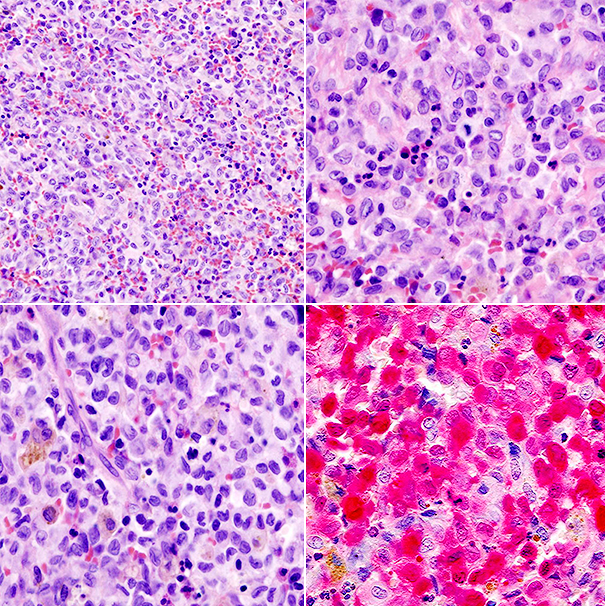
Определяющее значение в диагностике гистиоцитоза у взрослых и детей имеет патоморфологическое исследование. При микроскопии видны инфильтраты из клеток Лангерганса (крупные овальные клетки с ядрами неправильной формы), эозинофилов, лимфоцитов, макрофагов. Иммуногистохимический анализ выявляет экспрессию молекул CD1a, лангерина, белка S-100, характерных для клеток Лангерганса. Проведение электронной микроскопии позволяет увидеть характерные для клеток Лангерганса гранулы Бирбека.
Дифференциальная диагностика при ЭГ проводится с остеомиелитом, первичными опухолями или метастатическими поражениями костей, лимфомой, миеломной болезнью, синдромом Папийона — Лефевра и костными кистами.
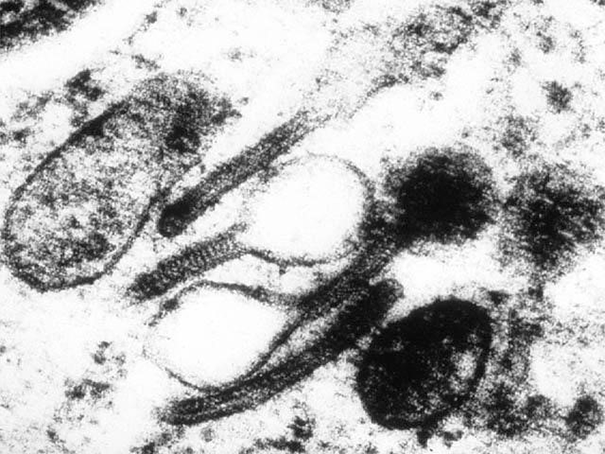
Рисунок 6. Гранулы Бирбека, характерные для клеток Лангерганса (данные электронной микроскопии)
Лечение и прогноз
В ряде случаев эозинофильная гранулема лечения не требует, никак себя не проявляет и проходит самостоятельно за несколько лет. При выраженной симптоматике и/или выраженных костных дефектах используются разные подходы и их комбинации: хирургическое удаление очага (кюретаж, иссечение) или его радиочастотная аблация; назначение цитостатиков или сочетания цитостатиков и глюкокортикостероидов (в том числе вводимых в патологический очаг); лучевая терапия при наличии больших очагов или очагов, сдавливающих соседние ткани и органы. Проводится также и коррекция сопутствующей патологии.
В качестве перспективных схем лечения гистиоцитоза X рассматриваются антицитокиновые препараты, антиCD1a-моноклональные антитела и препараты транс-ретиноевой кислоты.
ЭГ в целом имеет благоприятный прогноз, вплоть до возможности спонтанного излечения, однако при переходе в другие формы течение гистиоцитоза из клеток Лангерганса может быть более злокачественным — такое происходит, например, при вовлечении костного мозга (довольно редкое явление). В некоторых случаях болезнь Таратынова требует оперативного вмешательства. После курса лечения пациенты должны находиться под диспансерным наблюдением онколога в течение 3 лет с ежемесячными осмотрами и рентгенологическим исследованием каждые полгода.
Клинический случай
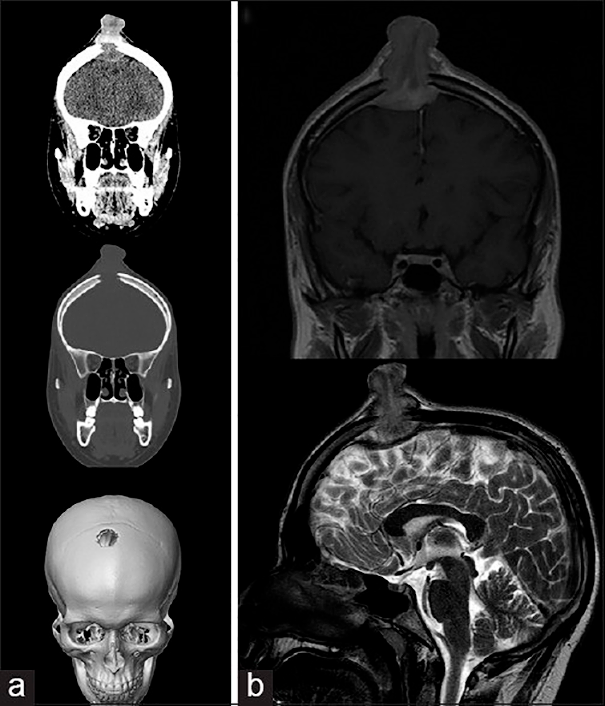
Рисунок 6. (а) КТ-исследование без контрастирования — фронтальное сканирование (верхняя и средняя часть) и 3D-реконструкция черепа (нижняя часть). (b) МРТ-сканирование. Т1‑взвешенное изображение во фронтальной плоскости (сверху) и Т2‑взвешенное изображение в сагиттальной плоскости
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
симптомы, рентгенологические и гистологические исследования при эозинофильной гранулеме

Эозинофильная гранулема (vertebra plana) позвоночника является относительно редкой патологией. В 1924 г. J. Calve описал заболевание, ведущим признаком которого был плоский позвонок. Одним из основных вопросов, которые ставят перед собой все авторы, занимающиеся этой проблемой, является происхождение заболевания - его этиопатогенетическая сущность. Вначале все исследователи склонялись к тому, что vertebra plana - это остеохондропатия, напоминающая по своему характеру изменения в головке бедра. Эта теория основывалась на данных рентгенографии и клинических наблюдениях. Гистологические исследования как будто бы не противоречили этому мнению. Так, W. Mezzari (1938) исследовал препарат, взятый от трупа ребенка, умершего через 1,5 года после обнаружения у него vertebra plana. На препарате, состоящем из клиновидного и двух прилегающих к нему позвонков, костная ткань позвонка выглядела совершенно нормальной, оба диска не были деформированы. При микроскопическом исследовании тела позвонка выявлено, что костная ткань обычной структуры с окрашенными ядрами пронизана сосудистыми каналами, в расположении костных балок наблюдалась некоторая хаотичность, местами на всю высоту тела проходили плотные бескостномозговые структуры. Имелось несоответствие массы дисков и тела позвонка. Тело тонкое, на большей части оно оказалось вновь образованным из верхних и нижних краев. Ни в одном из опубликованных исследований нельзя было проследить цикличность развития процессов в пораженном позвонке, как при остеохондропатии других локализаций. Некоторые авторы обнаруживали плоский позвонок и при других заболеваниях. Т. П. Краснобаев (1948), наблюдавший 3 детей в возрасте 4-7 лет, считал, что в основе заболевания лежит воспалительный процесс, поражающий сосуды позвонка, вследствие чего развивается тромбангиит центральных сосудов с последующим некрозом прилежащей костной ткани. В некоторых случаях причиной такого тромбоза может быть травма - "травматический инсульт". На основании собственных исследований и данных литературы Т. П. Краснобаев пришел к выводу, что болезнь Кальве может быть следствием специфического и неспецифического воспалительного процесса, травмы, асептического некроза позвонка.
Дальнейшие наблюдения с гистологическим исследованием пораженных позвонков позволили предположить причинную связь между болезнью Кальве и эозинофильной гранулемой. Впервые такую идею высказал S. Fairbank в 1952 г., сообщивший о случае эозинофильной гранулемы, напоминавшей по клинико-рентгенологической картине болезнь Кальве. Е. Compere (1950) описал 4 подобных больных, у которых гистологически была доказана эозинофильная гранулема. В 1963 г. им было опубликовано еще 4 наблюдения. В. П. Грацианский и И. В. Райло (1958, 1960) сообщили о 20 больных с эозинофильной гранулемой позвоночника. В настоящее время нужно считать, что "vertebra plana" - заболевание полиэтиологическое. В одних случаях оно является врожденным, в других - приобретенным, как следствие болезни Гоше, лимфогранулематоза, ряда опухолей. В большинстве же случаев причиной возникновения плоского позвонка является эозинофильная гранулема.
Под нашим наблюдением находилось 53 больных с плоским позвонком, из них у 52 была эозинофильная гранулема и у 1 - болезнь Гоше. Может поражаться как один, так и несколько позвонков. Клиническая картина костного эозинофилеза обычно бедна симптомами.
Первыми проявлениями заболевания у большинства детей являются усталость и ограничение подвижности в пораженном отделе позвоночника, боли при нагрузке, вначале ноющие, скоропроходящие, а затем постоянные, и в покое. Иногда заболевание протекает вообще бессимптомно, и поражение позвоночника выявляется в связи с рентгенологическим обследованием при локализации эозинофильной гранулемы в других костях скелета. Иногда у детей с эозинофильной гранулемой позвоночника наблюдается повышение температуры тела до 38-39°С. Такая картина заболевания с неопределенными симптомами продолжается до 3-4 мес, поэтому в этот период, как правило, ошибочно диагностируются туберкулез, менинго-радикулит, ревматизм и другие заболевания. Общее состояние у большинства больных не нарушается, хотя в ряде случаев отмечаются бледность, вялость, похудание. Из местных симптомов обнаруживаются сколиоз, усиление лордоза, сутулость, уменьшение физиологического кифоза. Деформации не являются грубыми, бросающимися в глаза, а выявляются при внимательном обследовании. У всех больных эозинофильной гранулемой отмечается пуговчатое выступание пораженного остистого отростка. Осевая нагрузка не всегда вызывает болезненные ощущения.
Почти у всех больных при отсутствии соответствующего лечения боли постепенно усиливаются, появляется напряжение мышц. У большинства больных заболевание протекает без заметных неврологических нарушений, реже отмечается скованная походка, наблюдаются усиление сухожильных рефлексов, клонус стоп. Соответствующее лечение, направленное на разгрузку позвоночника (вытяжение, постельный режим, гипсовая кроватка, корсеты), способствует быстрому обратному развитию всех симптомов. При лабораторном исследовании крови и мочи у больных с множественной и солитарной эозинофильной гранулемой наблюдаются изменения СОЭ и содержания лейкоцитов, у большинства больных СОЭ держится в пределах 15 мм/ч.
Рентгенологические исследования при эозинофильной гранулеме являются решающими в диагностике заболевания. В большинстве случаев достаточно произвести обычные рентгенограммы. Для уточнения некоторых деталей локализации процесса в позвонке, выявления характера и структуры очага в ряде случаев помогают рентгенограммы с прямым увеличением изображения, томограммы. Рентгенологическая картина эозинофильной гранулемы позвоночника изменяется в зависимости от степени распространения патологического процесса, давности заболевания, места нахождения процесса в позвоночнике. На основании изучения клиники и сопоставления ее с рентгенограммами все эти изменения в позвоночнике можно разделить условно на 3 стадии: I стадия - возникновение и развитие эозинофильной гранулемы; II стадия - образование плоского позвонка; III стадия - восстановление патологического позвонка.
Стадия возникновения и развития очагов эозинофильной гранулемы продолжается 3-8 мес. На рентгенограмме, произведенной в первые 1,5-2 мес с момента возникновения первых признаков заболевания, отмечается некоторый остео- пороз в теле пораженного позвонка. В следующий период заболевания, начиная с 2-2,5мес, в пораженном позвонке появляются очаги деструкции, обычно в передней и центральной части позвонка. В этот период заболевания сходство со специфическим процессом дополняется еще наличием тени "натечного абсцесса", что объясняется реактивным воспалением и напряжением мышц, соответствующих уровню пораженного эозинофильной гранулемой позвонка. В этот период заболевания в течение последующих 5-6 мес могут появляться новые очаги деструкции в теле позвонка. У 3 наших больных очаг располагался, кроме того, в остистом отростке, дуге и поперечном отростке позвонка и у 2 больных распространялся на головку ребра.
В следующий период заболевания происходят вследствие ослабления структуры позвонка патологические микропереломы. В результате такого перелома возникают кровоизлияния в очаг поражения и обратное развитие процесса. В этот период заболевания тело позвонка как бы сплющивается, оно выступает кпереди на 0,1-0,3 см в одну или обе стороны. Высота тела снижается до 1/3, а иногда представляет собой тонкую пластинку. Образуется пологий кифоз, а иногда и сколиоз. Межпозвонковые диски во всех наших наблюдениях изменялись, чаще верхний дйск сужался, а нижний расширялся или оставался неизмененным, значительно реже были расширены оба диска.
Третий период - период восстановительный, наиболее продолжительный, длится от 1,5- 2 лет до З,5- 4 лет. Патологический процесс при правильном лечении медленно претерпевает обратное развитие в течение 1,5-2 лет. В начале этого периода появляется заметное уплотнение в центре тела, задних отделах, уплотняются также обе замыкательные пластины, начинается постепенное восстановление высоты тела позвонка. Значительные изменения наблюдаются в последующие 8-12 мес, когда восстанавливается структура тела позвонка. Ни в одном из наших наблюдений не отмечается полное восстановление тела позвонка, обычно высота его оставалась сниженной на 1/4- 1/3 высоты здорового позвонка.
Макроскопически при эозинофильной гранулеме виден очаг деструкции с неровными, подрытыми краями, заполненный буровато-красной или серовато-желтой мягкой грануляционной тканью, которая легко удаляется и совершенно не спаяна с окружающей костью. Полость очага с разрыхленными стенками без явлений склероза.
При гистологическом исследовании для эозинофильной гранулемы характерна однородность картины. Очаги содержат ретикулярные клетки, гистиоциты, крупные макрофаги, отдельные гигантские клетки, плазматические клетки и эозинофилы. Эозинофильные лейкоциты собраны группами или инфильтруют ретикулярную ткань, придавая ей характерный вид. Иногда встречаются некрозы и кровоизлияния. На границе очага поражения с окружающей и разрушенной костью можно встретить новообразованные костные балочки и мелкие секвестры с наличием остеокластов и явлениями лакунарного рассасывания.
Поражение позвоночника при эозинофильной гранулеме
Эозинофильная гранулема является ретикулоцитозом и относится к опухолевидным заболеваниям. По данным литературы, поражение позвоночника при эозинофильной гранулеме встречается в 40,3% случаев.
Изучены результаты лечения 72 пациентов в возрасте от 2 до 18 лет с патологическими переломами тел позвонков на фоне эозинофильной гранулемы. У 12 больных были диагностированы множественные очаги поражения 2 и более позвонков, в 3 случаях поражение позвоночника сочеталось с поражением внутренних органов (паренхиматозная форма гистиоцитоза X). Женщин было 35, мужчин - 37.
Из 72 исследованных пациентов 13 поступили с неврологической симптоматикой, включающей компрессионный спинальный синдром с развитием спастического парапареза (3 пациента), корешковый болевой синдром (9), нарушение функции тазовых органов (1).
По мнению авторов, большое значение для дальнейшего прогноза и тактики лечения имеет вид патологического перелома, а также стадия, на которой происходит диагностика заболевания. Идеально начать лечение на самой ранней стадии (остеолиза), до формирования патологического перелома, однако на этой стадии диагностика патологического процесса крайне редка.
98% больных попадали под наше наблюдение уже с явлениями патологического перелома. При формировании классического vertebra plana прогноз более благоприятный, и вторичная деформация позвоночника наступает реже. Однако сильное проседание тела позвонка в отдаленном периоде может привести к нестабильности данного сегмента и стойкому болевому синдрому.
При наличии клиновидной деформации тела происходит формирование кифотической деформации, угол которой может достигать 75-85°. Чаще вторичные деформации вследствие патологического перелома возникали в грудном и переходных отделах (шейно-грудной и грудопоясничный). При множественном поражении тел позвонков риск возникновения вторичных деформаций и неврологических осложнений выше.
Неврологическая симптоматика при эозинофильных гранулемах возникает при патологическом переломе и стенозе позвоночного канала (более 50% от его площади).
Все больные по методу лечения были подразделены на 2 группы: 1 группа - корсетное лечение (42 пациента); 2 группа - оперативное лечение на дорсальных и вентральных отделах позвоночника с использованием современных технологий (30 пациентов).
42 пациента получали неоперативное лечение в реклинирующих гипсовых корсетах. Из них 26 пациентов имели поражение грудного отдела позвоночника и у 16 пациентов патологический процесс был локализован в поясничном отделе.
Патологические переломы тела пораженного позвонка
У всех пациентов наблюдалась 2 фаза патологического процесса - патологический перелом тела пораженного позвонка. Различия были лишь в величине компрессии. У 10 пациентов компрессия составила 30%, у 8 пациентов - 50% и у 24 отмечалось формирование классического v.plana.
Всем пациентам накладывался реклинирующий гипсовый корсет с целью разгрузки пораженного позвонка и переноса веса тела на дуги и суставные отростки позвонков. Через 3 месяца гипсовый корсет заменяли на аналогичный из пластика. После частичного восстановления тела позвонка пластиковый корсет снимали и пациент носил корсет ленинградского типа. Средний срок иммобилизации составил 2 года (от 1,5 до 2,5 лет).
Для стимуляции репарации и верификации диагноза 15 пациентам проводилась трепан-биопсия тела пораженного позвонка с введением в очаг 20-60 мг преднизолона. Трепан-биопсия выполнялась обычно под КТ-контролем из заднего доступа.

С интервалом 3 месяца производились контрольные рентгенографии, на которых оценивались течение патологического процесса , высота тела пораженного позвонка.
Недостатками метода являются длительная иммобилизация до 1,5-2 лет жестким корсетом, что ведет к мышечной гипотрофии, снижению активности, выключению ребенка из активной жизни. При наличии патологического перелома тела позвонка в сочетании с вторичной деформацией корсетное лечение малоэффективно. Оно не приводит к исправлению кифоза и в отдаленном периоде ведет к рецидиву болевого синдрома в связи с нарушениями статики позвоночника.
При анализе результатов лечения были получены следующие данные. Полной репарации тела позвонка не наступило ни в одном случае. Восстановление высоты тела позвонка на 30% было диагностировано у 29 пациентов, восстановление до 50% отмечено у 13 пациентов; вторичные деформации - у 14 пациентов. Чаще диагностировались локальные кифозы.
При оценке отдаленных результатов лечения у 25 пациентов было выявлено, что у 15 больных жалобы отсутствовали, боли не беспокоили. Пациенты хорошо переносили физические нагрузки и были полностью довольны результатом лечения.
У 10 пациентов периодически отмечались боли в пораженном отделе позвоночника, их физическая активность была снижена. При оценке рентгенологической картины было установлено, что в этой группе отмечались вторичные деформации позвоночника с частичной кифотической деформацией. По всей видимости, нарушение статики позвоночника приводило к возникновению болевого синдрома. У этих пациентов при возникновении патологического перелома тело позвонка клиновидно деформировалось, из-за чего и возникал кифоз.
В группе, где отмечались хорошие результаты лечения, проседание позвонка носило равномерный характер и вторичной деформации позвонка не происходило. Болевой синдром в связи с этим в отдаленном периоде отсутствовал.
Авторами также было проведение сравнение репарации пораженного позвонка в группе, где проводилась трепан-биопсия с введением кортикостероидов, и у пациентов, которым это не производилось.
Всего было изучено 12 пациентов с похожими патологическими переломами. У 7 проводилась трепан-биопсия, у 5 - не проводилась. Сравнение показало, что степень репарации позвонка не зависела от введения кортикостероидов. В обеих группах степень репарации была относительно одинакова. В целом введение кортикостероидов в очаг поражения не влияло на конечный результат лечения.
Таким образом, корсетное лечение в большинстве случаев дает хороший результат лечения.
Отмечалась частичная репарация пораженного позвонка. За счет иммобилизации разгружался пораженный позвонок, и создавались условия для его частичной репарации.
С 2004 г. в отделении стала использоваться активная хирургическая тактика лечения пациентов с использованием современных стабилизирующих систем, гало-аппарата и комбинированным вмешательством на дорсальных и вентральных отделах позвоночника.
Всего пролечено 30 пациентов, из них поражение шейного отдела позвоночника - у 5, грудного - у 17, поясничного - у 8. В 23 наблюдениях оперативное лечение проведено в 2 этапа, в остальных - одноэтапно.
При разработке показаний для оперативного лечения с использованием современных стабилизирующих систем учитывалась фазность патологического процесса. В фазе остеолиза, когда патологический перелом тела позвонка еще не наступил или компрессия тела составляла до 50%, выполнялась только транспедикулярная фиксация.
Применение винтов для исправления позвоночника
Винты проводятся в выше- и нижележащий позвонки, и выполняется реклинация патологического перелома. В данной ситуации создаются условия для репарации пораженного позвонка. Однако пациенты в данной стадии практически к нам не поступали, в основном мы имели дело практически с полным коллапсом тела позвонка.
Одноэтапное оперативное лечение было проведено у 4 пациентов с поражением шейного отдела (3 больных) и поясничного отдела (1 больная). Было выполнено наложение галоаппарата у пациентов с поражением шейного отдела на срок от 12 до 16 недель с последующей фиксаций головодержателем от 3 до 6 месяцев; получено восстановление высоты тела позвонка на 2/3 от величины нормального позвонка.
Только в одном случае удалось обойтись дорсальной транспедикулярной фиксацией системой Tenor патологического перелома L3 позвонка у девочки 6 лет. В данном случае не наступило формирования vertebra plana, фиксация и разгрузка сегмента была выполнена на стадии потери 40% высоты тела.
В течение года быстро произошла репарация гранулемы с практически полным восстановлением высоты тела позвонка. В последующем фиксация осуществлялась облегченным корсетом до 12 недель.
При поступлении пациентов на второй стадии патологического процесса с компрессией тела позвонка более 50% проводилось двухэтапное лечение. К идее проведения двухэтапного лечения мы пришли после анализа отдаленных результатов у 2 пациентов, которым была выполнена только дорсальная фиксация на второй стадии с потерей высоты тела позвонка более 50%.

Репарация тел позвонков была незначительной, со временем произошло нарастание кифотической деформации, что привело к необходимости повторного оперативного лечения.
У 3 пациентов с полным коллапсом тела позвонка (у 1 - шейный отдел С5, у 1 - грудной отдел Th10, у 1 - поясничный отдел L3) авторы провели оперативное лечение только из переднего доступа, у всех была проведена резекция пораженного позвонка с пластикой дефекта аутокостью и фиксацией металлоконструкцией.
В шейном отделе использовалась титановая пластинка, в грудном и поясничном отделах - титановая сетка с аутокостью и дополнительная фиксация системой CD. Винты проводились их переднего доступа в тела позвонков выше и ниже уровня поражения. Во всех случаях удалось получить стабильную фиксацию.
Межтеловой блок формировался к 12 неделе после операции. Данный вид операции можно проводить у пациентов с отсутствием выраженной кифотической деформации. Проведение операции только из одного доступа снижает травматичность и соответственно операционный риск.
Преимуществами активной хирургической тактики следует считать:
- сокращение сроков иммобилизации: через 2-3 месяца после операции пациент может вести достаточно активный образ жизни без ортезов;
- формирование прочного костного блока в зоне операции, что гарантирует отсутствие вторичных деформаций из-за патологических переломов;
- стабильная и надежная фиксация предупреждает вторичное смещение позвонков и компрессию спинного мозга.
Реабилитация и осложнения после операции на позвоночнике
У всех оперированных пациентов получены хорошие результаты. Инфекционных осложнений, нестабильности конструкции не отмечено; в 1 случае после трансторакального доступа в раннем послеоперационном периоде возник пневмоторакс, который был купирован пунктированием плевральной полости.
В сроки от 12 до 16 недель после операции формируется передний костный блок, что позволяет вернуть пациента к активному образу жизни. Неврологических нарушений в послеоперационном периоде не отмечено.
Таким образом, использование современного инструментария, комбинированных хирургических доступов и этапного оперативного лечения позволяет значительно улучшить качество лечения и сократить сроки лечения пациентов с патологическим переломом тел позвонков на почве эозинофильной гранулемы и гистиоцитоза X.
Выводы
- При лечении эозинофильной гранулемы позвоночника возможно использование корсетных технологий. Данный вид лечения используется при отсутствии вторичных деформаций позвоночника и неврологической симптоматики. Корсетное лечение связано с длительной иммобилизацией в среднем в течение 1,5-2 лет и никогда не приводит к полному восстановлению пораженного позвонка.
- Хирургическое лечение заключается в использовании только эндофиксаторов при потере высоты тела до 30-40%. При большем разрушении позвонка необходимо использовать двухэтапное оперативное лечение. Абсолютными показаниями к хирургическому лечению являются неврологическая симптоматика и вторичные деформации позвоночника. Хирургическое лечение позволяет сократить сроки лечения до 3-4 месяцев и быстро вернуть пациента к активной жизни.
Заведующий отделением онкологии скелета и мягких тканей
Клиника Топ Ихилов – это оборудованный по последнему слову техники многопрофильный медицинский центр, собравший в своих стенах уникальную команду врачей и специализирующийся в области удаления и нехирургического лечения всех видов доброкачественных и злокачественных опухолей.
К первой разновидности относится эозинофильная гранулема, заболевание ретикулоэндотелиальной системы, являющееся разновидностью гистиоцитоза Х.
Разновидности эозинофильной гранулемы
Данное заболевание поражает, в основном, лиц мужского пола всех возрастов. Существует несколько видов эозинофильной гранулемы:
- Единичная или множественная опухоль костей (болезнь Таратынова) – самая распространенная разновидность, которой, в основном, страдают дети, причем чаще встречается
- единичное поражение. Единичная опухоль появляется, как правило, в костях черепа, в бедренной и плечевой кости, в тазовых костях и поясничном отделе позвоночника.
Опухоль кожи - Опухоль легких, желудочно-кишечного тракта и других внутренних органов
Основные симптомы эозинофильной гранулемы

Симптомов у данного заболевания немного, общим для всех его видов является появление припухлости или узла в области поражения.
Чуть более насыщенная симптоматика имеется у эозинофильной гранулемы костей. Появляются:
- Усталость
- Повышение температуры до 38-39°С
- Бледность
- Анемия
- Различные изменения кожи
- Вялость
- Похудание
Если опухоль локализуется в позвоночнике возникают:
- Ограничение подвижности
- Усиление сокращения сухожилий и клонус стоп
- Боли в спине
- Слабо заметные деформации позвоночника: сколиоз, лордоз, сутулость, кифоз. Возникает компрессия позвонка (плоский позвонок), появляются микроскопические переломы позвонка с местным кровоизлиянием.
Слабо выраженная симптоматика продолжается 3-4 месяца, в этот период диагностирование эозинофильной гранулемы очень затруднительно, так что в медицинских центрах, где опыт и квалификация врачей уступают уровню подготовки медперсонала Топ Ихилов, пациенту может быть поставлен ошибочный диагноз, например:
- Костная форма туберкулеза
- Менингорадикулит
- Ревматизм
- Остеомиелит
- Остеосаркома
- Нейробластома
- Фиброзная остеодистрофия
- Лимфогранулематоз
- Лейкоз и многие другие.
Лечение эозинофильной гранулемы в Израиле в клинике Топ Ихилов
Эффективность лечения данного заболевания возрастает с увеличением возраста пациента.
Как правило, лечение осуществляется в стационарных условиях. Пациенту назначается:
- Курс медикаментозной терапии с применением глюкокортикоидов в сочетании с цитостатиками.
- При поражении позвоночника, принимаются меры по его разгрузке: вытяжение, гипсовая кровать, корсет.
- В редких случаях производится декомпрессия спинного мозга.
- Лучевая терапия снимает болевые и легкие неврологические симптомы.
- В редких случаях применяется хирургическое удаление опухоли, в основном если речь идет об опухоли костей.
Для специалистов Топ Ихилов не существует редких и трудно обнаруживаемых заболеваний, единственное, что может значительно снизить эффективность лечения – это запущенность заболевания, позднее обращение пациента. Но эта сторона лечебного процесса полностью зависит от Вас. Сделайте первый шаг на пути к излечению, потратьте несколько секунд своего времени и заполните форму на нашем сайте, чтобы получить бесплатную консультацию специалиста. Медицинские консультанты Топ Ихилов быстро свяжутся с Вами и ответят на любой Ваш вопрос.
Эозинофильная гранулема: диагностика в Израиле
Для обнаружения эозинофильной гранулемы врачи Топ Ихилов применяют следующие методы современной диагностики:
- Лабораторное исследование крови и мочи: при заболевании повышается СОЭ и содержание лейкоцитов
- Основными являются различные рентгенологические исследования, позволяющие определить стадию заболевания, а также локализацию и структуру опухоли, в основном это КТ и сканирование костей
- Биопсия с последующим гистологическим исследованием, выявляющим клеточный состав пораженного участка
Читайте также:


