Дугоотростчатые суставы шейного отдела позвоночника

Что такое шейный спондилоартроз?
Спондилоартроз возникает в том случае, когда защитный хрящ сустава начинает разрушаться и больше не может смягчать трение между костями, что, в конечном счёте, может привести к опуханию и болезненности сустава. Когда это состояние развивается в шейном отделе позвоночника, его называют шейным спондилоартрозом.
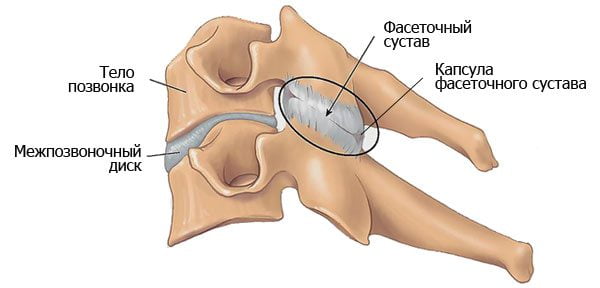
Дугоотростчатые суставы, которые также называют фасеточными суставами, обеспечивают гибкость позвоночника. Два маленьких дугоотростчатых сустава располагаются с задней стороны каждого позвоночного уровня (один справа, другой — слева), позволяя человеку делать ограниченные движения вперёд/назад, а также скручивания. В шейном отделе позвоночника эти суставы называются шейными дугоотростчатыми суставами.
Дугоотростчатый сустав состоит из жёсткого и гладкого хряща на верхней и нижней суставных поверхностях, который защищает заднюю часть позвонков. Сустав заключён в защитную капсулу (суставную сумку), внутри которой находится синовиальная жидкость, выполняющая функцию смазки.
Когда хрящ стирается, кости начинают тереться друг о друга, что может спровоцировать чрезмерный рост костной ткани. Эти костные разрастания называют остеофитами. Трение между костями может вызывать воспаление и боль. Кроме того, фрагменты кости и хряща могут отрываться и плавать в синовиальной жидкости суставной сумки, что может привести к ещё большему воспалению и дискомфорту.
Причины спондилоартроза шейного отдела позвоночника
Шейный спондилоартроз больше распространён среди пожилых людей, так как его основной причиной является постепенный износ дугоотростчатых суставов. Тем не менее, медицинское сообщество продолжает изучать причины спондилоартроза и находить другие факторы, которые также играют роль в развитии спондилоартроза, включая:
- остеохондроз позвоночника. При остеохондрозе позвоночника снижается расстояние между позвонками и возрастает нагрузка на дугоотростчатые суставы. Спондилоартроз в этом случае всегда сопровождается другими осложнениями остеохондроза такими как спондилез, протрузии и грыжи межпозвонковых дисков, дегенеративный стеноз позвоночного канала или спондилолистез. Так как все эти заболевания происходят из-за снижения расстояния между позвонками за счет дегенерации межпозвонкового диска, то и подход к лечению у них один и тот же ( увеличение межпозвонкового расстояния и подвижности позвоночного сегмента).
- генетику. Некоторые данные говорят о том, что спондилоартроз бывает семейным, что указывает на его наследственную природу;
- травмы. При травматизации сустава он воспаляется ещё сильнее и изнашивание хряща происходит ускоренными темпами. Сустав можно повредить множеством способов, например, при падении или во время спортивных тренировок;
- род деятельности. Некоторые профессии, например, те, которые включают повторяющиеся движения или подъём тяжестей, могут отрицательно воздействовать на шейный отдел позвоночника;
- лишний вес. Лишний вес может спровоцировать более ранний старт спондилоартроза, включая шейный спондилоартроз. Чем больше вес, тем больше нагрузка на суставы. Кроме того, люди с лишним весом могут испытывать более сильное воспаление.
В настоящее время медицинское сообщество не имеет достаточных данных о влиянии курения на развитие спондилоартроза. Тем не менее, курение может усилить боль в шейном отделе позвоночника.
Если шейный спондилоартроз прогрессирует, то это может привести к фронтальному стенозу и выраженному болевому синдрому.
В результате сужения могут быть сдавлены спинной мозг или шейные нервные корешки. Это может привести к серьёзным симптомам, таким как трудности при захвате объекта, а также проблемы с ходьбой и координацией. Если спинной мозг или нервный корешок долгое время находится под давлением, повреждение может стать необратимым. В спинном мозге могут образоваться участки миеломаляции (размягчения мозга), которые могут привести к стойкой потери функций.
Симптомы шейного спондилоартроза
Симптомы шейного спондилоартроза могут варьироваться от периодического лёгкого дискомфорта до сильной, нестерпимой боли, влияющей на качество жизни.
Симптоматический шейный спондилоартроз, как правило, характеризуется болью, которая:
- начинается постепенно и со временем может усилиться или остаться на прежнем уровне;
- ощущается скорее сковывающей и неприятной, чем острой, особенно на ранних стадиях;
- наиболее интенсивна в утренние часы, сразу после сна;
- снова усиливается в конце дня;
- уменьшается во время отдыха;
- иррадиирует в плечо или в область между лопаток;
- ощущается при пальпации шеи;
- пробуждает ото сна посредине ночи;
- вызывает головные боли, особенно в затылочной области.
Человек с шейным спондилоартрозом может испытывать все вышеперечисленные симптомы или только несколько. Со временем симптомы могут прогрессировать или изменяться.
Если спондилоартроз привёл к сдавлению спинного мозга, у пациента могут наблюдаться симптомы дисфункции спинного мозга или шейной миелопатии. Симптомы этого состояния могут включать боль, покалывания, онемение и/или слабость в любой части тела ниже шеи, а также потенциальные проблемы с координацией. Например, человек с шейной миелопатией может испытывать проблемы с ходьбой, застёгиванием пуговиц, а также с контролем над мочевым пузырём и/или кишечником.
И спондилоартроз , и ревматоидный артрит могут возникать в шейном отделе позвоночника и имеют множество сходных симптомов. Тем не менее, в отличие от спондилоартроза, ревматоидный артрит — это не дегенеративное заболевание, а аутоиммунное и сопровождается многими другими симптомами, включая усталость, потерю аппетита и потенциальные осложнения на глаза, кожу, лёгкие и другие органы.
Шейный спондилоартроз чаще возникает в нижнем шейном отделе, тогда как ревматоидный артрит преимущественно поражает верхнюю шейную область.
Диагностика шейного спондилоартроза
Некоторые состояния по своим симптомам идентичны шейному спондилоартрозу, поэтому не стоит заниматься самодиагностикой. Только врач способен провести дифференциальную диагностику и назначить подходящее лечение.
Для того, чтобы узнать первопричину боли в шее, врач, скорее всего, начнёт со следующего:
- проанализирует историю болезни пациента. Многие состояния можно выявить, просто подробно расспросив пациента об их симптомах и привычках;
- проведёт тщательный медицинский осмотр. Врач прощупает шею пациента, оценит мышечную силу рук, диапазон движений, проверит рефлексы.
После осмотра врач, скорее всего, выдаст направление на дополнительное диагностическое исследование.
Диагностические исследования могут включать:
- рентген. Рентгенологическое исследование позволяет дать оценку состоянию костей и хрящей;
- магнитно-резонансную томографию. При помощи радиоволн и мощных магнитов МРТ создаёт серию детализированных поперечных сечений мягких тканей и костей. МРТ не так хорошо показывает кости, как это делает рентген, но зато на МРТ-снимках лучше видны мягкие ткани, что может быть полезно, так как спондилоартроз очень часто сочетается с грыжами или протрузиями дисков, которые на рентгеновском снимке нельзя увидеть.
- диагностические инъекции. Сертифицированный медицинский специалист может использовать рентген, чтобы выполнить инъекцию стероида или анестетика прямо в шейный дугоотростчатый сустав или в область рядом с ним. Эти инъекции имеют диагностическую ценность, так как позволяют определить, действительно ли дугоотростчатый сустав является источником боли;
- электродиагностические тесты. Обычно для анализа функционирования нерва используются два теста: электромиография (ЭМГ), которая измеряет электрическую активность мышц, и исследование нервной проводимости, которое определяет, насколько быстро нервы посылают сигналы. Эти два теста позволяют выявить сдавление нерва в результате дегенеративных процессов в позвоночнике.
Лечение
Методы лечения шейного спондилоартроза, как правило, зависят от интенсивности симптомов и их влияния на повседневную жизнь. Чаще всего, лечение шейного спондилоартроза ограничивается консервативными методами. В тех случаях, когда симптомы усиливаются, даже несмотря на длительное консервативное лечение, может быть рассмотрен вариант оперативного вмешательства.
Консервативное лечение шейного спондилоартроза может включать следующие методики:
- безнагрузочное вытяжение позвоночника. Спондилоартроз является следствием остеохондроза позвоночника и составной частью дегенеративно-дистрофического процесса. Безнагрузочное вытяжение позвоночника позволяет увеличить межпозвонковые расстояния и, таким образом, уменьшить нагрузку на дугоотростчатые суставы, снижая скорость дегенерации и уменьшая воспаление;
- отдых во время обострения. Иногда ограничения движений в шейном отделе на короткий промежуток времени ( не более 2 дней) достаточно, чтобы уменьшить воспаление и избавиться от боли;
- терапия холодом и/или теплом. Некоторые люди предпочитают прикладывать холод, особенно после нагрузок, которые приводят к боли. Другие пациенты предпочитают тепло, например, прикладывание электрогрелки, или мокрое тепло (прикладывание влажного тёплого полотенца к болезненной зоне или тёплый душ);
- приём обезболивающих и нестероидных противовоспалительных препаратов. Должен проводиться только под наблюдением врача. Если обезболивание не помогло в течение 1 недели, то нужно сменить метод лечения, так как препараты имеют тяжелые осложнения;
- активный стиль жизни. Умеренная физическая нагрузка благотворно влияет на суставы, включая и шейные дугоотростчатые суставы. Несмотря на то, что отдых может быть необходим во время обострения, активный образ жизни помогает справляться с болью в долгосрочной перспективе;
- изменение активности. Иногда ограничение или устранение определённых видов деятельности может предотвратить обострение. Например, человек может обнаружить, что определённый стиль плавания приводит к сильной боли;
- лечебная физкультура. Медицинский специалист может подобрать программу упражнений и растяжек, подходящую под нужды пациента. Укрепление мышц шеи уменьшает частоту и интенсивность мышечных спазмов.
Несмотря на то, что шейный спондилоартроз имеет хроническое течение, его симптомы редко прогрессируют до такой степени, чтобы пациенту была необходима операция. Операция может быть показана лишь пациентам с выраженным фронтальным стенозом.
Два наиболее распространённых варианта хирургического лечения включают:
- переднюю шейную дискэктомию с фузией. Передняя шейная дискэктомия — это операция с передним доступом, во время которой хирург удаляет межпозвонковый диск на повреждённом уровне. Затем межпозвонковый диск заменяется распоркой, позволяющей нервам спокойно проходить, а затем позвоночный уровень сплавляется для предотвращения дальнейшей дегенерации;
- заднюю шейную ламинэктомию. Задняя шейная ламинэктомия — это операция с задним доступом, во время которой удаляется задняя часть позвонка (ламина), чтобы увеличить пространство и освободить спинной мозг. Если позвоночник нестабилен, то ламинэктомия может быть проведена вместе с фузией.
Оперативное лечение на шейном отделе позвоночника редко приводит к улучшению состояния пациента и чревато серьезными осложнениями. Поэтому при боли в шее, необходимо как можно раньше обратиться к врачу и сделать МРТ шейного отдела позвоночника. Раннее лечение может полностью остановить процесс остеохондроза и всех его осложнений, включая и спондилоартроз.

Обзор строения дугоотросчатых суставов.
Фасеточная артропатия или артроз дугоотросчатых суставов – распространенное заболевание позвоночника, при котором происходит деформация, разрушение и истончение тканей суставов.
Дугоотросчатыми (фасеточными) суставами называются суставы между верхними и нижними суставными отростками позвонков (см. фото ниже). Именно дугоотросчатые сочленения обеспечивают гибкость позвоночника, делают возможными сгибание-разгибание, повороты и наклоны туловища. Поэтому развитие артроза в этой области сопровождается не только болями в спине (что уже доставляет немало мучений пациентам), но и выраженными нарушениями функции позвоночника.
Дугоотросчатые суставы образованы соединением верхних и нижних отростков позвонков. Они устроены достаточно просто, основные составные части – суставная полость и капсула. Эти соединения ограничивают движения суставов, препятствуя повреждениям позвоночного столба при сгибании и разгибании.
С возрастом, из-за травм позвоночника или при наличии опасности развития заболевания, хрящевая ткань дугоотросчатых суставов истончается, суставные поверхности костей разрастаются и деформируются. Все это приводит к развитию воспаления и возникновению болезненных ощущений в спине.
Профилактика заболевания
После их локального нанесения 2-3 раза в сутки быстро исчезает боль, отеки, гиперемия. При неэффективности НПВС в терапевтическую схему включаются гормональные препараты, особенно при выявлении острого воспаления в суставах. Длительность терапии глюкокортикостероидами определяет врач, но лечение редко продолжается более 3-7 дней из-за выраженных побочных эффектов этих средств.
| Группа препаратов для лечения артроза дугоотростчатых суставов | Фармакологическое действие лекарственных средств |
| Нестероидные противовоспалительные препараты ( Найз , Ибупрофен, Ортофен , Мелоксикам, Кетопрофен) | Купируют воспалительный процесс, устраняют отечность и болезненные ощущения |
| Глюкокортикостероиды (Гидрокортизон, Преднизолон, Дексаметазон, Триамцинолон, Кеналог) | Оказывают выраженное противовоспалительное, противоотечное, анальгезирующее действие |
| Средства, улучшающие кровообращение (Курантил, Пентоксифиллин) | Нормализуют микроциркуляцию, стимулируют кровоснабжение поврежденных тканей питательными и биологически активными веществами |
| Хондропротекторы (Терафлекс, Структум, Дона , Глюкозамин Максимум, Хондроитин-Акос ) | Предупреждают дальнейшее разрушение суставов, при длительном приеме проявляют обезболивающую и противоотечную активность |
Если проведение консервативной терапии не дало желаемого результата, то пациента готовят к хирургической операции. Она заключается в установлении специальных имплантатов между пораженными позвонками. Нередко врачи сразу настаивают на хирургическом вмешательстве, минуя курсовой прием препаратов. В таких ситуациях стоит прислушаться к их рекомендациям, так как артроз дугоотростчатых сочленений быстро прогрессирует.
Для профилактики болезни необходимо заботиться о здоровье с молодого возраста. Но реальность такова, что человек начинает о нем задумываться, когда начнутся необратимые последствия. Чтобы избежать рецидивов артроза дугоотросчатых сочленений, необходимо запомнить несколько правил.
Вторая опасность – это неправильное питание. Скорректируйте диету, снизьте вес, и патология отступит надолго. Очень полезно включать в рацион молочные продукты с низкой жирностью, а также нерафинированные растительные масла и орехи. Основа рациона – постное мясо в сочетании с зеленью, овощами и сезонными фруктами.
Третий, но не менее важный момент, — регулярная зарядка и занятие легкими видами спорта. Достаточно 20 минут в день для поддержания тонуса. Однако допускать сильных нагрузок на позвоночник нельзя.
Артроз дугоотросчатых сочленений – заболевание, которое без комплексного подхода не может быть вылечено. Следуйте советам врача, соблюдайте здоровый образ жизни и двигайтесь в меру, и тогда патология надолго перейдет в стадию ремиссии.
Возникновение артроза дугоотросчатых суставов можно охарактеризовать целым рядом выраженных симптомов, основным из которых является болевой синдром. В большинстве клинических случаев проблема с суставами возникает в шейном отделе позвоночника. Человека начинает беспокоить тупая боль в шее, особенно в конце дня.
После длительного отдыха этот симптом может временно отступить. Спустя какое-то время по утрам возникают затруднения с поворотами головы, ощущается скованность и дискомфорт. При наличии остеохондроза все симптомы усиливаются, могут наблюдаться проблемы со зрением, головокружения. На поздних стадиях заболевания при поворотах головы происходит хруст, усиливается болевой синдром в пораженной зоне.
В поясничном отделе патология наблюдается гораздо реже. Пациента беспокоит боль в зоне крестца, которая усиливается при продолжительном сидении в одном положении корпуса. Болевые ощущения могут переходить в ягодицы и тазобедренные суставы, боль в спине носит постоянный характер.
Артроз дугоотросчатых суставов — симптоматика и лечение недуга.
Основой развития заболевания считаются:
- Возраст (45-50 лет);
- Травмы, микротравмы позвонка;
- Врожденные аномалии развития сочленений;
- Нарушение метаболических процессов;
- Избыточная масса тела, частые перегрузки позвоночника;
- Остеохондроз;
- Плоскостопие.
Травмы позвоночника в шейном или грудном отделе, могут привести к остановке дыхания (т.е. мозговые сигналы не смогут достигать сердца и легочных мышц). В таких случаях необходимо как можно быстрее сделать искусственное дыхание.
Проявления артроза дугоотросчатых суставов зависят от локализации заболевания – чаще всего страдают шея, поясничный отдел позвоночника.
- тупая, ноющая боль в шее, появляющаяся преимущественно вечером;
- хруст, скрип при наклонах головы, вращении;
- снижение подвижности шеи, вплоть до полной обездвиженности из-за мышечных контрактур.
- боли в спине, возникающие после длительного пребывания в положении сидя;
- ограниченность движения, невозможность согнуться и разогнуться;
- при 3 степени развития артроза боль в пояснице становится постоянной.
Кроме этого, артроз может возникать в грудной части позвоночного столба, однако встречается крайне редко.
Не откладывайте визит к доктору надолго. При первом же появлении боли и дискомфорта в спине, запишитесь на прием к врачу. Диагностика не займет много времени, а правильное и скорое лечение принесет хорошие, длительные результаты.
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Причиной частых болей в спине часто становится артроз дугоотросчатых суставов. Заболевание возникает как осложнение остеохондроза, как следствие сколиоза или лордоза. Чаще всего развивается у людей среднего и старшего возраста, локализуется в шейном, грудном, поясничном отделах.
Причины возникновения артроза
Помимо естественного старения к развитию артроза приводят частые и продолжительные нагрузки на позвоночник — избыточная масса тела, подъем тяжестей, изнурительные спортивные тренировки. Медики включают в эту группу и нарушение соотношения между анатомическими структурами позвоночного столба. Такие врожденные аномалии становится причиной перераспределения нагрузки на другие сочленения, что приводит к их постепенному разрушению. Особенно опасны следующие патологии в строении позвоночника:
- люмбализация — частичное или полное отделение первого крестцового позвонка от крестца;
- сакрализация — полное или частичное сращивание пятого поясничного позвонка с крестцом;
- нарушения тропизма суставов — ассиметричное расположение фасеточных сочленений;
- неправильно сформированные дуги позвонков;
- нарушение крепления дуг к телам позвонков.
Заболевание может развиться после тяжелой травмы позвоночника (перелома) или его частого микротравмирования, например, при подъеме и переносе тяжестей. Особенно часто посттравматический артроз дугоотростчатых суставов диагностируется у нетренированных людей, решивших активно заняться спортом. Спровоцировать дегенеративно-дистрофическую патологию способны следующие факторы:
- нарушения осанки;
- долгое нахождение в положении сидя;
- плоскостопие ;
- заболевания, возникшие из-за нарушения обмена веществ.
Повышенные статические нагрузки испытывает крестцово-поясничный отдел позвоночника. Поэтому нередко одновременно с артрозом выявляются и другие патологии, локализованные в этой области — остеохондроз, спондилоартроз.
Предпосылок для формирования дугоотросчатого артроза много. Чаще всего они связаны с внешними факторами и такими особенностями тела, как наличие лишнего веса. Но иногда причиной могут быть и заболевания других органов и систем:
- нарушение обмена веществ;
- травмы и болезни позвоночника;
- заболевания костей;
- плоскостопие;
- недостаток питательных элементов;
- заболевания щитовидной железы;
- малоподвижный образ жизни или изнурительный физический труд;
- частые движения, затрагивающие нижний или верхний отдел позвоночника;
- заболевания кровеносной системы.
Также выделяют факторы, которые провоцируют скрытое заболевание, либо отвечают за появление рецидивов. К ним относят: переохлаждения, вирусы, инфекции, резкие наклоны или повороты, подъем тяжестей.
Зачастую основной причиной, провоцирующей развитие артроза фасеточных суставов, является повышенная нагрузка на шейную зону позвоночника. Болезнь может формироваться самостоятельно, но бывают случаи, когда попутно с артрозом развиваются остеохондроз, сколиоз и другие серьезные патологии.
В процессе естественного старения организма человека суставы изнашиваются и деформируются постепенно, медленными темпами, поэтому существенных изменений внутри них быть не должно даже в очень преклонном возрасте. Однако существуют четыре основных фактора, которые играют ключевую роль в формировании спондилоартроза (воспалительный процесс межпозвоночных суставов, при котором подвижность позвоночника ограничена):
- Перенесенные травмы позвоночника, систематическая перегрузка позвонков, которые являются составляющими частицами всего позвоночного столба. Данные факторы могут быть вызваны: пассивным образом жизни, избыточной массой тела, чрезмерными силовыми нагрузками и т. д.
- Нестабильное положение поясничной области позвонка, вызванное его внутренним смещением.
- Незначительные аномалии в самом строении скелета: ассиметрия парных отростков, неправильное сращивание мелких костей.
- Заболевания эндокринной системы, которые приводят к деформации хрящевых тканей из-за отсутствия их полноценного питания.
Все эти провоцирующие факторы приводят к тому, что соединительные хрящи теряют свою эластичность, оголяя поверхности суставов, в суставной капсуле, мышцах и костях происходят патологические изменения, так возникает артроз дугоотросчатых суставов поясничного отдела позвоночника. Учитывая локализацию, болезнь можно классифицировать по ее типу:
- Дорсартроз. Отростки грудного отдела позвоночника поражены артрозом.
- Цервикоартроз. Суставные ткани шейного отдела подвергаются разрушительному процессу.
- Люмбоартроз. Болезнь распространяется в области поясницы.
Диагностика
Первичный диагноз врач-ортопед поставит сразу после опроса и осмотра пациента. Для подтверждения, уточнения диагноза необходимо провести ряд обследований:
- рентген;
- магнитно-резонансная, компьютерная томография;
- анализ крови (общий, биохомический);
- электрокардиография;
- УЗИ.
Все эти тесты необходимы для правильной постановки диагноза. Боли в спине могут вызывать заболевания внутренних органов, артрит позвоночных соединений, миопатии. После глубокой диагностики можно с уверенностью говорить об артрозе дугоотросчатых соединений.
Если боли в пояснице повторяются вновь и вновь необходимо обратиться к опытному специалисту. Лечением артроза дугоотросчатых суставов позвоночника, как правило, занимается ревматолог. При выяснении точного диагноза он будет принимать во внимание следующие признаки клинического проявления болезни:
- Скованность суставов в утренний период времени после продолжительного сна.
- Наличие хруста в пояснице при ее сгибании.
- Наращивание боли при других перемещениях.
Собрав все индивидуальные сведения о пациенте, врач назначит рентгенографию поясничного отдела спины, лабораторные исследования. Чтобы картина заболевания была более полной, доктор должен выяснить состояние костной и хрящевой системы, а также состояние мышечных тканей и сухожилий. Для этого могут быть еще дополнительно назначены: МРТ, компьютерная томография проблемных зон.
На начальном этапе диагностики врач выслушивает жалобы пациента, производит внешний осмотр, изучает анамнез. На патологию может указывать предшествующая травма, хронические заболевания сочленений — ревматоидный или псориатический артрит, подагра. Подсказкой служит и наличие в анамнезе сахарного диабета, тиреотоксикоза.
- рентгенографии;
- магнитно-резонансной или компьютерной томографии;
- ультразвукового исследования.
Артроз и остеофиты на рентгене.
Наиболее информативны рентгенологические снимки. На них хорошо просматриваются изменения в строении сочленений, характерные для артроза — сужение суставной щели, остеофиты, подвывихи и микротрещины. Больному назначается лабораторный анализ крови для установления уровня мочевой кислоты, фибриногена, скорости оседания эритроцитов. Биохимическое исследование пунктата позволяет определить наличие инфекционных агентов в полости дугоотростчатых суставов.
Клиническая картина
Основное клиническое проявление артроза дугоотростчатых суставов — боль, усиливающаяся во время движения и стихающая в положении лежа. В отличие от грыжи или остеохондроза, болевой синдром локализован в местах повреждений фасеточных суставов, не распространяется на расположенные по соседству части тела. Боли обычно тупые, ноющие, продолжительные, усиливающиеся при резкой смене погоды, переохлаждении, обострении хронических патологий. Для заболевания характерны и другие выраженные симптомы:
- отечность в месте повреждения, обычно возникающая по утрам и исчезающая в течение дня;
- утренняя скованность движений , сохраняющаяся на протяжении 40-60 минут;
- нарастание интенсивности болевого синдрома при долгом нахождении в одном положении;
- частые подвывихи фасеточных сочленений, восстановление которых сопровождается характерными щелчками .
При отсутствии врачебного вмешательства деструктивно-дегенеративные изменения распространяются на здоровые ткани. Для поздней стадии патологии характерно формирование костных наростов — остеофитов. При шейном артрозе дугоотростчатых суставов они могут нарушать иннервацию, провоцировать развитие корешкового синдрома.
Рецепты народной медицины при артрозе.
Для снижения болевых ощущений в домашних условиях можно использовать компресс из капусты. Смочить шерстяную ткань в свежевыжатом капустном соке, приложить к больной спине и утеплить. Делать такие компрессы лучше каждый день перед сном.
Такой компресс хорошо разогревает больную спину, усиливает кровообращение и обмен веществ в области артроза. Для приготовления необходимо измельчить хрен, пропарить на водяной бане. Обернуть получившуюся кашицу в хлопковую ткань и приложить к больному месту, утеплить. Оставить такой компресс на 3-4 часа или на ночь.
Средство помогает избавиться от боли, снизить воспаление в области артроза дугоотросчатых сочленений. В мед можно добавить 2-4 капли эфирного масла ели, сосны, сандала. Втирать аккуратными массажными движениями в течение 10-15 минут перед сном. После массажа утеплить, оставить на ночь. Утром смыть теплой водой.
Пчелиный мед обладает антибактериальным действием, он способен убивать микроорганизмы, в том числе и болезнетворные.
Перед применением рецептов народной медицины необходимо сделать тест на аллергию. Для этого нанесите небольшое количество выбранного средства на внутреннюю поверхность предплечья и оставьте на 2-4 часа. Если покраснений, сыпи, шелушений не появилось, можно смело использовать этот рецепт.
Артроз дугоотростчатых суставов позвоночника — хроническое рецидивирующее заболевание, сопровождающееся их постепенным разрушением. На начальном этапе дегенеративно-дистрофической патологии происходит повреждение хрящевых тканей, а затем деструктивные изменения затрагивают синовиальную сумку, связочный аппарат, костные структуры и околосуставные мышцы.
Причины развития заболевания разнообразны — от сильного травмирования позвоночника до естественного старения организма. Ведущий клинический признак артроза — боль, усиливающаяся при движении. Нередко течение патологии осложняется неврологическими нарушениями, требующими дополнительного лечения. В диагностике используются различные инструментальные исследования — рентгенография, МРТ, компьютерная томография. Практикуется консервативная терапия артроза дугоотростчатых суставов позвоночника. При обнаружении тяжелых повреждений проводится хирургическая операция.
Характерные особенности заболевания
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Артроз дугоотростчатых суставов поясничного отдела позвоночника — полиоэтиологическое заболевание, то есть причиной его развития могут стать многочисленные внешние и внутренние неблагоприятные факторы. Диагностируется артроз в 90% случаев у пациентов старше 50-55 лет. В этом возрасте значительно замедляются восстановительные процессы. При развитии деструктивной патологии в организме молодого человека начинают вырабатываться хондроциты для устранения повреждений хрящевых и костных тканей. В пожилом возрасте этот процесс замедляется, усугубляется недостаточным продуцированием коллагена и эластина.
Причины и провоцирующие факторы
Помимо естественного старения к развитию артроза приводят частые и продолжительные нагрузки на позвоночник — избыточная масса тела, подъем тяжестей, изнурительные спортивные тренировки. Медики включают в эту группу и нарушение соотношения между анатомическими структурами позвоночного столба. Такие врожденные аномалии становится причиной перераспределения нагрузки на другие сочленения, что приводит к их постепенному разрушению. Особенно опасны следующие патологии в строении позвоночника:
- люмбализация — частичное или полное отделение первого крестцового позвонка от крестца;
- сакрализация — полное или частичное сращивание пятого поясничного позвонка с крестцом;
- нарушения тропизма суставов — ассиметричное расположение фасеточных сочленений;
- неправильно сформированные дуги позвонков;
- нарушение крепления дуг к телам позвонков.
Многие люди даже не знают об аномальном строении своих позвонков. Это выясняется при диагностировании уже развившегося артроза или при прохождении очередного медосмотра. У человека с такими врожденными аномалиями возрастает нагрузка на пояснично-крестцовый отдел позвоночника, провоцируя быстрое изнашивание сочленений.
Заболевание может развиться после тяжелой травмы позвоночника (перелома) или его частого микротравмирования, например, при подъеме и переносе тяжестей. Особенно часто посттравматический артроз дугоотростчатых суставов диагностируется у нетренированных людей, решивших активно заняться спортом. Спровоцировать дегенеративно-дистрофическую патологию способны следующие факторы:
- нарушения осанки;
- долгое нахождение в положении сидя;
- плоскостопие;
- заболевания, возникшие из-за нарушения обмена веществ.
Повышенные статические нагрузки испытывает крестцово-поясничный отдел позвоночника. Поэтому нередко одновременно с артрозом выявляются и другие патологии, локализованные в этой области — остеохондроз, спондилоартроз.
Клиническая картина
Основное клиническое проявление артроза дугоотростчатых суставов — боль, усиливающаяся во время движения и стихающая в положении лежа. В отличие от грыжи или остеохондроза, болевой синдром локализован в местах повреждений фасеточных суставов, не распространяется на расположенные по соседству части тела. Боли обычно тупые, ноющие, продолжительные, усиливающиеся при резкой смене погоды, переохлаждении, обострении хронических патологий. Для заболевания характерны и другие выраженные симптомы:
- отечность в месте повреждения, обычно возникающая по утрам и исчезающая в течение дня;
- утренняя скованность движений, сохраняющаяся на протяжении 40-60 минут;
- нарастание интенсивности болевого синдрома при долгом нахождении в одном положении;
- частые подвывихи фасеточных сочленений, восстановление которых сопровождается характерными щелчками.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
При отсутствии врачебного вмешательства деструктивно-дегенеративные изменения распространяются на здоровые ткани. Для поздней стадии патологии характерно формирование костных наростов — остеофитов. При шейном артрозе дугоотростчатых суставов они могут нарушать иннервацию, провоцировать развитие корешкового синдрома. Боль уже не локализована в шейных позвонках, а иррадиирует в затылок и шею, предплечье, область ключицы. Компрессия нервных корешков в поясничном отделе позвоночника и стеноз его канала проявляются в повышенной слабости и онемении конечностей. Болезненные ощущения иррадиируют в ягодицы, бедра, голени.
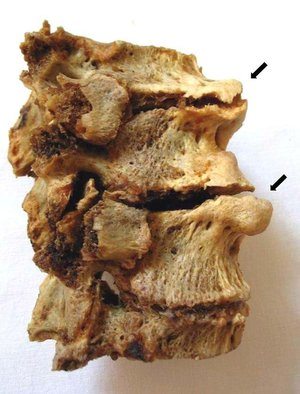
Болезнь Келлгрена — артроз, поражающий одновременно дугоотростчатые и периферические суставы и чаще диагностирующийся у женщин. Для этой патологии характерно разрушение большого количества сочленений (от четырех и более), локализованных в различных отделах позвоночника. Заболевание часто сопровождается формированием протрузий и межпозвоночных грыж, повреждением связочно-сухожильного аппарата.
Диагностика
На начальном этапе диагностики врач выслушивает жалобы пациента, производит внешний осмотр, изучает анамнез. На патологию может указывать предшествующая травма, хронические заболевания сочленений — ревматоидный или псориатический артрит, подагра. Подсказкой служит и наличие в анамнезе сахарного диабета, тиреотоксикоза. Клиническая картина поражения дугоотростчатых суставов сходна с симптоматикой многих заболеваний опорно-двигательного аппарата — остеохондрозом, радикулитом, межпозвоночной грыжей. Поэтому требуется проведение дифференциальной диагностики с помощью инструментальных исследований:
- рентгенографии;
- магнитно-резонансной или компьютерной томографии;
- ультразвукового исследования.
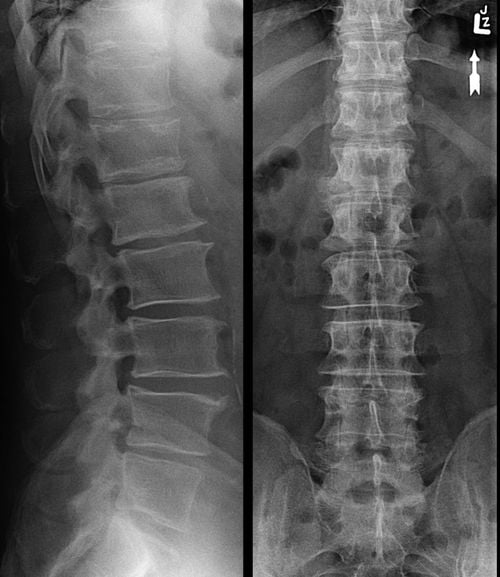
Наиболее информативны рентгенологические снимки. На них хорошо просматриваются изменения в строении сочленений, характерные для артроза — сужение суставной щели, остеофиты, подвывихи и микротрещины. Больному назначается лабораторный анализ крови для установления уровня мочевой кислоты, фибриногена, скорости оседания эритроцитов. Биохимическое исследование пунктата позволяет определить наличие инфекционных агентов в полости дугоотростчатых суставов.
Методы лечения заболевания
Терапия артроза дугоотростчатых суставов позвоночника заключается в устранении болезненных ощущений, предупреждении дальнейшего повреждения тканей. Пациентам показано ношение корсетов жесткой фиксации для обеспечения оптимального распределения нагрузки. Для снижения интенсивности болевого синдрома используются нестероидные противовоспалительные средства (НПВС). Миорелаксанты применяются с целью расслабления мышечной мускулатуры, снятия болезненных спазмов. Высокая клиническая эффективность характерна для НПВС в виде мазей и гелей:
- Вольтарена;
- Фастума;
- Апизартрона;
- Индометацина;
- Кетопрофена.
После их локального нанесения 2-3 раза в сутки быстро исчезает боль, отеки, гиперемия. При неэффективности НПВС в терапевтическую схему включаются гормональные препараты, особенно при выявлении острого воспаления в суставах. Длительность терапии глюкокортикостероидами определяет врач, но лечение редко продолжается более 3-7 дней из-за выраженных побочных эффектов этих средств.
| Группа препаратов для лечения артроза дугоотростчатых суставов | Фармакологическое действие лекарственных средств |
| Нестероидные противовоспалительные препараты (Найз, Ибупрофен, Ортофен, Мелоксикам, Кетопрофен) | Купируют воспалительный процесс, устраняют отечность и болезненные ощущения |
| Глюкокортикостероиды (Гидрокортизон, Преднизолон, Дексаметазон, Триамцинолон, Кеналог) | Оказывают выраженное противовоспалительное, противоотечное, анальгезирующее действие |
| Средства, улучшающие кровообращение (Курантил, Пентоксифиллин) | Нормализуют микроциркуляцию, стимулируют кровоснабжение поврежденных тканей питательными и биологически активными веществами |
| Хондропротекторы (Терафлекс, Структум, Дона, Глюкозамин Максимум, Хондроитин-Акос) | Предупреждают дальнейшее разрушение суставов, при длительном приеме проявляют обезболивающую и противоотечную активность |
Если проведение консервативной терапии не дало желаемого результата, то пациента готовят к хирургической операции. Она заключается в установлении специальных имплантатов между пораженными позвонками. Нередко врачи сразу настаивают на хирургическом вмешательстве, минуя курсовой прием препаратов. В таких ситуациях стоит прислушаться к их рекомендациям, так как артроз дугоотростчатых сочленений быстро прогрессирует.
Читайте также:


