Дислокация шейного отдела позвоночника лечение

Подвывих шейного позвонка – это небольшое смешение суставных поверхностей у двух соседствующих тел позвонков относительно друг друга. Наиболее часто такая травма проявляется в виде ротационного подвывиха первого шейного позвонка (атланта), на неё приходится около 30% от всех видов данных травм. Зачастую, если подвывих не имеет выраженной клинической картины, то он остаётся не диагностированным, с возрастом это может отрицательно сказаться на состоянии здоровья.
Содержание статьи :
Для понимания того, почему появляется данный дефект, необходимо иметь минимальное представление об анатомических особенностях шейного отдела позвоночника. Самый первый шейный позвонок внешне похож на кольцо с выраженными боковыми поверхностями, прилегающими к основанию черепа. Второй позвонок (аксис) имеет схожее строение, но при этом больше напоминает внешне перстень, другой его особенностью является наличие зубовидного отростка. Этот отросток совместно с атлантом образует особый сустав Крювелье. Все суставные поверхности шейных позвонков покрыты хрящевой тканью и укреплены многочисленными связками. Такая конструкция обеспечивает разнообразие двигательной активности, но ввиду своей сложности является наиболее уязвимой для различного рода травм, в том числе и подвывихов.
Причины появления подвывиха атланта и аксиса
Причинами появления недуга чаще всего выступают травматические факторы, среди которых выделяют:
![]()
Слишком резкий поворот головы.- Неудачное падение.
- Ныряние на мелководье.
- Неправильная группировка тела при выполнении кувырков.
- Автомобильная авария.
- Последствия драки.
- Занятие травмоопасными видами спорта.
Нередко диагностируют подвывих шейного позвонка у новорожденных. Связанно это со слабостью сухожильного аппарата у только что появившихся на свет детей. Даже незначительное механическое воздействие способно привести к растяжению или разрыву связок и сухожилий в районе шейных позвонков, что в свою очередь станет причиной возникновения подвывиха.
Симптомы подвывиха шейного позвонка
При появлении травмы наблюдаются следующие симптомы:
- Выраженная болезненность при пальпации в области шеи.
- Напряжение мышц и вынужденное положение головы с невозможностью её поворота в одну из сторон.
- Небольшой отёк мягких тканей.
В случае если в процесс вовлекаются нервные окончания, то возникает выраженная неврологическая симптоматика, проявляющаяся в виде:
- Головных болей и бессонницы.
- Появления шума в ушах.
- Парестезий в верхних конечностях.
- Выраженного болевого синдрома в мышцах верхнего плечевого пояса, а также нижней челюсти.
- Нарушения функции зрения.
При ротационном подвывихе С1 присутствуют следующие симптомы:
![]()
Ограничение движений в противоположную травме сторону (в случае попытки совершения двигательных движений через силу, происходит резкое усиление болевых ощущений на поражённой стороне).- В редких случаях может наблюдаться головокружение и потеря сознания.
При подвывихах С2-С3 болезненные ощущения в шее могут проявляться при процессе глотания, также возможно появление отёчности на языке. При подвывихах нижних шейных позвонков чаще всего наблюдается выраженный болевой синдром шейного отдела и плечевого пояса, возможны неприятные ощущения в эпигастральной области или за грудиной.
Особенности подвывиха шейного позвонка у ребёнка
Травмы подобного рода у детей (в том числе и новорожденных) не редкость, связано это в первую очередь с неокрепшими шейными связками и сухожилиями, а также способностью мышц к растяжениям даже при небольшой нагрузке. Появление подвывиха у ребёнка и взрослого человека зачастую имеет различные причины, поэтому некоторые виды этого недуга свойственны в большей степени детям. Основные виды таких травм у детей выглядят следующим образом:
- Ротационный подвывих — случается наиболее часто. Причинами появления становятся резкие повороты головой или вращение ею. Характеризуется ротационный подвывих шейного позвонка появлением вынужденного наклонного положения головы (кривошея).
- Подвывих Кинбека — это подвывих атланта (С1), развивается при повреждении позвонка С2. Встречается редко, но в случае выявления требует особого внимания, так как может существенно повлиять на здоровье ребёнка. Данный тип травмы сопровождается не только болью, но и возможным ограничением подвижности шеи.
- Активный подвывих — также его называют псевдоподвывихом. Случается при повышенном тонусе мышц шеи и зачастую устраняется самопроизвольно, не вызывая негативных последствий для здоровья человека.
Бывают случаи, когда подвывихи у детей диагностируют далеко не сразу после получения травмы, дело в том что симптомы не всегда проявляются явно, а в некоторых случаях возникают спустя лишь несколько лет. Клиническая картина может проявиться только когда ребёнок подрастёт и начнёт активно двигаться, в этом случае можно наблюдать не только нарушение правильного формирования походки, но и ухудшение памяти, быструю утомляемость и плаксивость.
Диагностика травмы
Методы диагностики используемые для выявления подвывиха:
- Консультация невролога
- Рентгенография
- Магнитно-резонансная томография (МРТ)
- Компьютерная томография (КТ)

Рентгенография проводится в боковой и прямой проекции, кроме того, для более точной диагностики снимки можно сделать в косой проекции, через ротовую полость, при сгибании и разгибании шеи. Выбор нужных проекций индивидуален в каждом конкретном случае и связан с уровнем возможных повреждений. КТ – позволяет выяснить размер высоты межпозвоночного диска и с высокой точностью определить смещение суставных поверхностей относительно друг друга. Это особенно важно при трудно диагностируемом подвывихе С1, когда асимметрия наблюдается между зубовидным отростком и атлантом. МРТ – даст более точную картину состояния мышечной ткани. После проведения объективных методов исследования, полученные данные интерпретирует невролог. В случае обнаружения застарелой травмы, возможно понадобится дополнительно пройти реоэнцефалографию.
Опасность травмы во многом зависит от её сложности. Основную угрозу представляет выраженное смещение позвонков относительно друг друга, что может вызвать пережатие сосудистого пучка. Как следствие, это вызывает ишемию отдельных участков мозга и его отёк с возможным летальным исходом. Кроме сдавливания сосудисто-нервного пучка пагубному воздействию может подвергаться спинной мозг, а также находящиеся в шейном отделе жизненно-важные центры, такие как дыхательный и сосудодвигательный, их блокировка может привести к летальному исходу.
Лечение подвывиха шейного позвонка
В случае получения пострадавшим травмы шеи, первым делом нужно создать иммобилизацию повреждённого участка. Для этого подойдут любые подручные средства из которых можно изготовить фиксирующий валик, способный придать шее неподвижное положение, ограничив тем самым человека от возможных осложнений. Профессионалы используют специальные шины, гарантирующие простоту использования и надёжность фиксации. Запрещено вправлять подвывихи самостоятельно, не имея должного уровня знаний и квалификации. Помните, что такие действия могут лишь усугубить травму, поэтому данную манипуляцию следует проводить только в условиях стационара опытным специалистам.
При поступлении пострадавшего в стационар, врачи обычно сразу же делают вправление шейных позвонков, пока отёк мягких тканей не стал более выраженным и не начал препятствовать проведению процедуры. Существуют различные методики вправления позвонков, наиболее популярными являются:
- Одномоментное вправление. Производится вручную опытным специалистом, в некоторых случаях с применением обезболивающих.
![]()
Вытяжение петлёй Глиссона. Пациента укладывают на твёрдую поверхность, находящуюся под уклоном, благодаря которому голова человека располагается выше тела. На пациента одевают тканевую петлю, фиксирующие элементы которой находятся под подбородком и в затылочной области. От петли отходит ремешок с грузом на другом конце, массу которого подбирают для каждого случая индивидуально. При свешивании груза происходит вытяжение позвонков шеи. Данный метод вправления длителен по времени и при этом не всегда бывает эффективен, но не смотря на это применяется достаточно часто.- Метод Витюга. Этот метод применяют в случае подвывиха не имеющего осложнений. Место травмы предварительно обезболивают, снимая воспаление и восстанавливая тем самым мышечный тонус шеи. Затем врач вручную используя лишь незначительные усилия вправляет позвонок. В некоторых случаях вправление происходит самопроизвольно, без участия доктора.
После вправления, в зависимости от характера травмы, пациенты должны в обязательном порядке носить воротник Шанца до 2-х месяцев. Это поможет снять нагрузку с шейных позвонков и ограничить движения шеей, что позволит предотвратить появление повторных подвывихов, учитывая слабость связочного аппарата после получения травмы. По прошествии острого периода травмы, рекомендуется проходить курс массажных процедур, иглорефлексотерапию, физиотерапию и комплекс лечебных упражнений индивидуально разработанных врачом. Всё это в совокупности позволит улучшить местное кровообращение, снять отёк, ослабить боль и существенно сократить продолжительность реабилитационного периода.
Медикаментозное лечение
Подвывих шейных позвонков — серьёзная травма, которую нельзя оставлять без внимания. Своевременное обращение к квалифицированному специалисту и выполнение всех рекомендаций врача поможет вам не только устранить сам дефект, но и избежать возможных неврологических осложнений.
Анатомические и функциональные особенности шейного отдела позвоночника
Шейный отдел позвоночника состоит из семи позвонков и является самым подвижным. Первый шейный позвонок имеет особенное строение и название - атлант (С1).
У этого позвонка отсутствует тело и межпозвоночный диск. Состоит атлант из двух дужек (передней и задней), которые выступают ограничителем просвета позвоночного канала и соединяются между собой боковыми костными утолщениями.
На верхней поверхности атланта имеются вогнутые суставные элементы - отростки, соединяющиеся с мыщелками затылочной кости.
Следующий, второй шейный позвонок получил название эпистрофей или аксис (С2). У него есть тело позвонка, переходящее в зубовидный отросток, и отсутствует межпозвоночный диск. Зубовидный отросток выступает вверх, соединяется с внутренней поверхностью передней дужки атланта и образует сустав.
Атлант и аксис соединяются между собой тремя суставами: двумя боковыми и одним средним. При объединении этих трех суставов образуется комбинированный сустав, который позволяет производить вращательные движения головой.
У других пяти позвонков есть тело позвонка, выполняющее опорную функцию. Эти позвонки разделены между собой межпозвоночными дисками, которые выполняют функцию амортизаторов позвоночного столба. Позвонки окружены связками , мышцами, нервами и кровеносными сосудами.
Данный отдел позвоночника обладает противоречивыми свойствами подвижности (мобильности) и стабильности. Под мобильностью понимается способность совершать различные виды движений (сгибание, разгибание, боковые наклоны, круговые движения) головой.
Под стабильностью понимают способность позвоночника при физиологических нагрузках, поддерживать соотношения между позвонками, оберегающие его от деформации и различных болевых ощущений. Стабильность позвоночника напрямую зависит от стабильности отдельных его сегментов.
Позвоночным сегментом принято называть два смежных (находящихся рядом) позвонка, которые соединены между собой межпозвоночным диском.
Нестабильностью называют функциональные отклонения, патологическую (ненормальную) подвижность в позвоночном сегменте. К таковым относят: появление новых степеней свободы движений, увеличение амплитуды движений. Смещение позвонков является одним из основных показателей НП.
Виды НП:
- посттравматическая – нестабильность появилась после перенесенной травмы позвоночника (перелом, вывих позвонков)
- дегенеративная – развивается на фоне происходящих дегенеративно-дистрофических процессах в позвоночнике (например, при остеохондрозе)
- послеоперационная – развивается, вследствие нарушения целостности опорных структур позвоночника, происходящие, как правило, после хирургического вмешательства, чаще после ламиэктомии (операции, направленной на прекращение сдавливания спинного мозга, а также одного или нескольких нервных корешков)
- диспластическая – появляется на фоне неправильного формирования (изменение размера, строения, формы) тела позвонка, связок позвоночника, межпозвоночного диска или межпозвоночных суставов.
- травмы (спортивные, ДТП и др.);
- остеохондроз позвоночника (подразумеваются дегенеративно-дистрофические изменения, отмечающиеся в позвоночнике);
- врожденная аномалия развития межпозвоночного диска.
- Ирритативная боль (боль, вызванная раздражением нервов или их центров) - носит периодический характер и усиливается после физической нагрузки. Возникновение болевых ощущений происходит из-за рефлекторного напряжения (спазма) шейных мышц
- Нарушение стабильности позвоночника при воздействии на него внешних физиологических нагрузок
- Деформация позвоночника – патологическое разрушение элементов позвоночника или перемещение позвонков
- Несостоятельность опорных комплексов, которые защищают спинной мозг от раздражения и предохраняют позвоночник от деформации
- Нарушение или ограничение движений в шейном отделе
- корешковый синдром (прострелы, радикулит)
- мышечно-нейродистрофический синдром (снижение мышечной силы, болезненность при прощупывании пораженной мышцы, снижение объема движений в суставе, в функционировании которого участвует пораженная мышца)
- спинальный синдром – возникает при сдавлении спинного мозга или нарушении его кровообращения (нарушение чувствительности, подергивания, онемение или слабость в руках и ногах, парезы).
Напряжение мышц шейного отдела. На начальной стадии заболевания возникает повышенный тонус мышц, который приводит к их переутомлению.
Позже происходит нарушение кровообращения в мышцах, снижение тонуса и гипотрофия (уменьшение кровоснабжения и питания). Нарушается способность выдерживать обычную физиологическую нагрузку и может возникнуть необходимость в дополнительной иммобилизации (обездвиживании) шеи.
- сбор анамнеза (опрос пациента);
- физиологический осмотр;
- рентгенологическое исследование в боковой проекции и функциональные рентгенограммы (в положении максимального сгибания и разгибания).
Лечение нестабильности шейного отдела позвоночника
1. Консервативное лечение – назначается при отсутствии выраженного болевого синдрома и спинальной симптоматики.
- щадящий режим (отсутствие высоких нагрузок на позвоночник и шею);
- ношение мягкого или жесткого воротника;
- прием нестероидных противовоспалительных препаратов (обычно в таблетированных формах);
- обезболивающие препараты, а при обострении болевого синдрома применяют новокаиновые блокады;
- лечебная физкультура (разрабатывается спецкурс с акцентом на упражнения для шеи и плечевого пояса);
- мануальная терапия, направленная на укрепление мышц позвоночника (по показаниям);
- физиотерапевтическое лечение (магнитотерапия, ультразвук, электрофорез);
2. Оперативное лечение направлено на восстановление стабильности позвоночника и декомпрессию (снижение сдавливания) нервных структур.
Оперативное лечение назначается тем пациентам, у которых:
- сохраняется выраженный болевой синдром в течение 1-1,5 месяцев, несмотря на проводимое лечение;
- непереносимость лекарственных препаратов и физиопроцедур, необходимых при проведении консервативного лечения;
- сохраняется стойкий спинальный и корешковый синдромы, вызванные сдавлением нервных структур;
- подвывих позвонка на фоне нестабильности.
Для восстановления стабилизации позвоночника используют метод переднего или заднего спондилодеза.
Спондилодез – это оперативное вмешательство с использованием костного трансплантата, который устанавливается между смежными позвонками для создания их неподвижности.
При проведении операции методом заднего спондилодеза (пластина, фиксирующая шейные позвонки крепится со стороны спины) могут возникнуть такие осложнения, как рассасывание трансплантата или образование ложного сустава в послеоперационном периоде.
При использовании метода переднего спондилодеза (фиксация смежных позвонков происходит спереди) можно вправить подвывих и провести декомпрессию нервных структур. Этот метод, наименее травматичен для пациента и период восстановления после операции занимает значительно меньше времени.
Для достижения наиболее надежной стабилизации позвоночника при тяжелой посттравматической нестабильности используют комбинированное вмешательство задним и передним доступами.
Задним доступом проводят ламиэктомию (рассечение или удаление дужки позвонка для получения доступа к спинному мозгу), для декомпрессии нервных структур. Передним доступом проводится спондилодез, для стабилизации позвоночника трансплантатом.
Выбор метода назначаемого лечения зависит от вида нестабильности и тяжести заболевания.
Обсуждения в форуме
Видео, лекции, мнения

Результаты медицинских исследований
Хирургические вмешательства при травме шейного отдела позвоночника претерпели значительные изменения в течение последних 20 лет. Основная цель современного подхода состоит уже не просто в декомпрессии нервных структур, но и в стабилизации позвоночника в ходе одной операции. В хирургии травмы позвоночника приоритетом является восстановление физиологической формы и функции и хороший долгосрочный исход.
Травмы шейного отдела позвоночника составляют примерно 30% всех повреждений позвоночника. Классическими показаниями к хирургическому лечению травмы шейного отдела являются наличие нестабильности и/или компрессии нервных структур.
Почти половина пациентов с травмой верхнего шейного отдела позвоночника умирает на месте происшествия, а 90% выживших пациентов не имеют неврологического дефицита. Это означает, что адекватное лечение таких травм может значительно снизить риски, связанные с возможной нестабильностью. Диагноз ставится на основании клинической симптоматики и данных лучевой диагностики. Первую диагностическую информацию получают с помощью рентгенографии, включая трансоральные изображения.
КТ превосходит рентгенографию при диагностике костных травматических изменений, особенно если используется трехмерная реконструкция (3D) изображения. МРТ хорошо подходит для оценки повреждений мягких тканей — нервных структур, дисков, связок. Если пациент в сознании, может быть полезна контролируемая динамическая (сгибание-разгибание) рентгенограграфия.
Далее кратко описаны травматические изменения этой области в нисходящем порядке.
а) Атланто-затылочная дислокация. Атланто-затылочная дислокация обычно приводит только к травме связок. Долгосрочное выживание редко. В зависимости от направления смещения выделяют четыре типа. Наиболее часто используется классификация Traynelis и Харриса. При этих травмах следует исключить возможность тракционного смещения. Шейно-затылочная фиксация является методом выбора для лечения большинства выживших пациентов.
б) Переломы затылочных мыщелков. Переломы мыщелков затылочной кости встречаются так же редко и подразделяются на три типа в соответствии с классификацией Anderson и Моntesano. В большинстве случаев возможно консервативное лечение с помощью жесткого воротника или гало-аппарата, а оперировать следует только в редких случаях. Операция выполняется при необходимости декомпрессии нервных структур, если отделившийся или раздробленный мыщелок не может выдержать вес головы или, в очень редких случаях, при круговом переломе большого затылочного отверстия.
В таких случаях выбирается по возможности короткая стабилизация. Обычно достаточно инструментальной атланто-затылочной фиксации.
в) Переломы атланта. Большинство переломов атланта лечатся консервативно. Существуют несколько классификаций, но стабильность при таких травмах и, следовательно, роль хирургического вмешательства определяет окончательное структурное или функциональное состояние поперечной связки атланта. Целостность этой связки оценивается по дислокации боковых масс атланта (более 7 мм) при трансоральной рентгенографии или на МРТ.
Когда показано хирургическое лечение, то применяется временная внутренняя фиксация атланта или атланто-аксиальная фиксация. В настоящее время некоторые внутрисуставные переломы могут лечиться с помощью хирургического вмешательства, особенно если доступны навигационные малоинвазивные методы.
г) Переломы аксиса. Пятьдесят процентов переломов второго шейного позвонка составляют переломы зубовидного отростка, четверть составляют переломы позвоночного кольца, которые часто называют перелом повешенных, остальные считаются смешанными или не классифицируемыми переломами.
Переломы зубовидного отростка классифицируются в соответствии с Anderson и D’Alonso на три подтипа:
Тип I — Перелом верхушки зубовидного отростка
Тип II — Перелом основания зубовидного отростка
Тип III — Широкий перелом, вовлекающий тело аксиса.
Перелом I типа встречается очень редко, биомеханически является достаточно стабильным и лечится иммобилизацией жестким воротником. Атлантоаксиальный синтез, популярный в прошлом, предназначен только для пациентов с раздробленным зубовидным отростком, когда прямой остеосинтез выполнить невозможно.
Подавляющее большинство переломов повешенных по-прежнему лечатся с помощью гало-фиксации. Несмотря на многочисленные изменения в системе классификации, до сих пор часто трудно отличить потенциально опасные нестабильные переломы от стабильных переломов. Основное внимание уделяется механизму травмы и анатомии в максимальной точке приложения силы, а степень нестабильности часто недооценивается. Точный анализ по данным КТ и МРТ может быть дополнен функциональными рентгеновскими снимками у пациентов, находящихся в сознании.
Если сегмент С2/С3 неустойчив и межпозвонковый диск разрушен, мы рекомендуем переднюю С2/С3 дискэктомию, трансплантат и фиксацию пластиной. Если сегмент стабилен, но при КТ определяется расхождение краев перелома больше 3 мм, можно использовать компрессионный остеосинтез по Judet, особенно если доступна навигация.
Атипичные переломы С2 по классификации Hadley считаются смешанными , и метод лечения выбирается индивидуально, но в основном внешней иммобилизацией. Некоторые из таких переломов являются нестабильными, и тогда может быть применено хирургическое лечение, особенно у пожилых людей с затрудненным дыханием в фиксаторе или у пациентов с политравмой, находящихся на искусственной вентиляции, которым не могут быть выполнены долгосрочное вытяжение или внешняя фиксация. Тип нестабильности является наиболее важным фактором, определяющим выбор метода лечения комбинированных переломов С1 и С2.
д) Травматическая атлантоаксиальная нестабильность. Данное состояние рассматривается как изолированная травма только в случае повреждения поперечной связки. Такая нестабильность не проявляется как острая травма, а часто диагностируются позже в хронической фазе по расстоянию между зубовидным отростком и передней дугой атланта на функциональных рентгенограммах, которое увеличивается до 3,5 мм и более. Лечение — атланто-аксиальная фиксация.
Остеосинтез является технически сложным, но позволяет немедленно мобилизировать пациента. Как правило, в случаях травматической нестабильности С1/С2 хирург должен иметь в виду, что хирургическая фиксация может на 50% снизить вращательную подвижность в шейном отделе позвоночника.
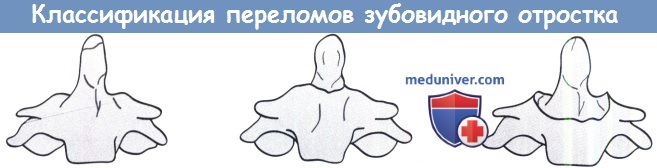
Классификация переломов зубовидного отростка Anderson и D'Alonso. 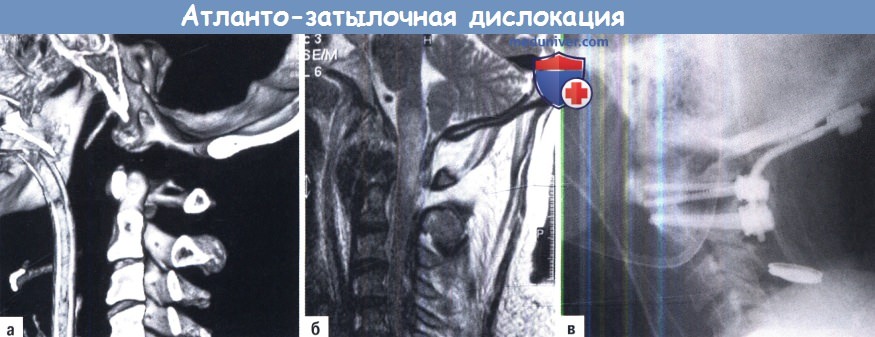
A-В. Атланто-затылочная дислокация тип II (аксиальная):
A. 3D-KT реконструкция: увеличенное расстояние между атлантом и затылочными мыщелками.
Б. Отек спинного мозга и ствола головного мозга на МРТ.
В. Затылочно-шейная фиксация но Goel/Harms. 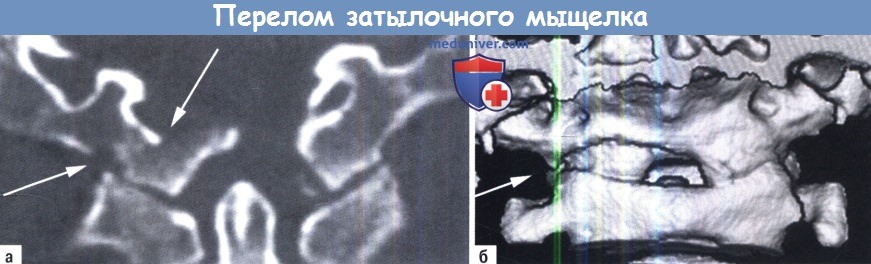
А, Б. Перелом затылочного мыщелка, тип III (отрыв):
А. Реконструкция КТ в коронарной плоскости.
Б. 3D-KT реконструкция того же пациента. 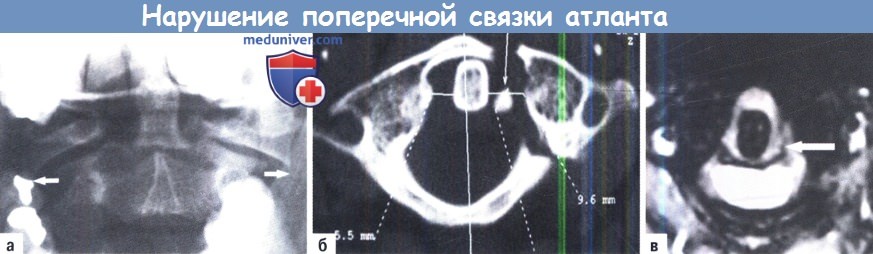
A-В. Нарушение поперечной связки атланта:
А. Трансоральный снимок, показывающий нависание боковых масс атланта.
Б. Отрыв костного прикрепления связки атланта на КТ.
В. МРТ: боковой разрыв связки атланта. 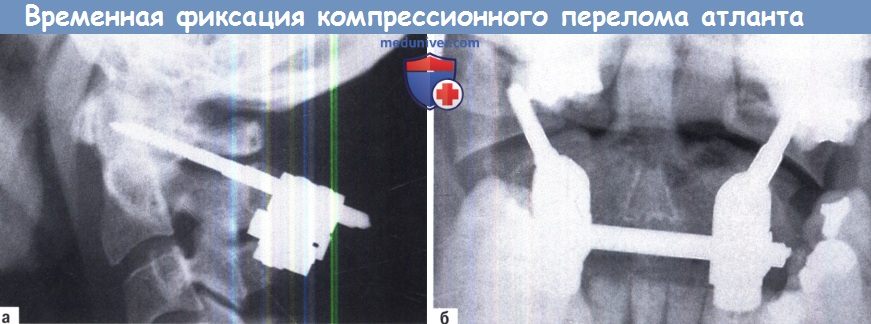
А, Б. Временная фиксация при компрессионном переломе атланта:
А. Рентгенография в боковой проекции.
Б. Переднезадняя проекция. 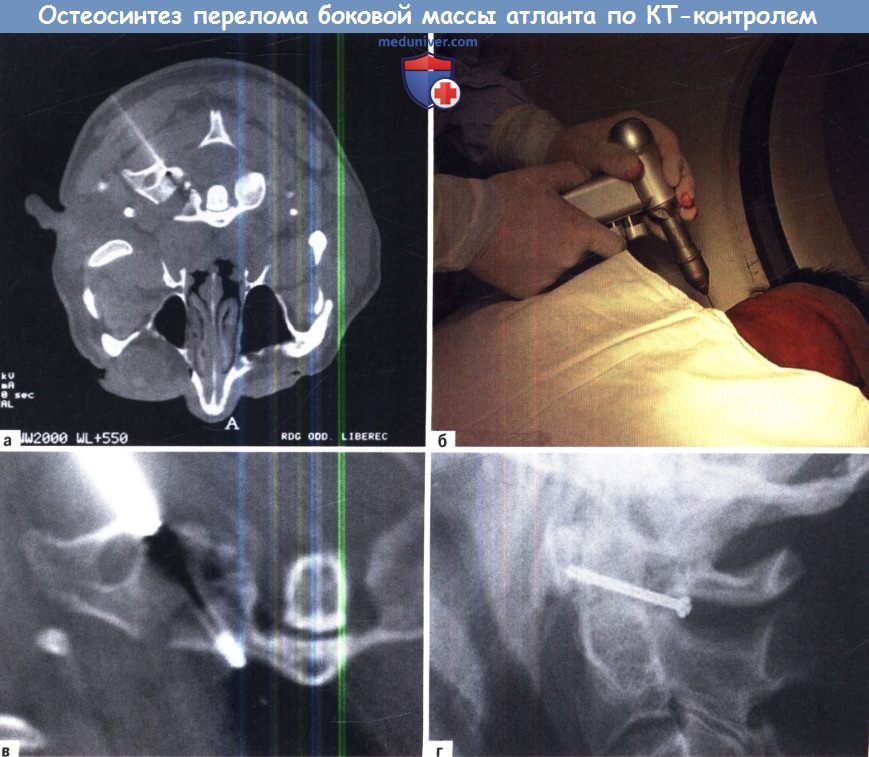
А-Г. Чрескожный КТ-контролируемый компрессионный остеосинтез внутрисуставного перелома боковой массы атланта:
А. 1,1-мм К-проволока постепенно проходит через боковую массу С1 в соответствии с предоперационным планом.
Б. К-проволока крепится к дрели и внедряется подкожно.
В. Сокращение щели перелома бикортикальным канюлированным винтом, проведенным по К-проволоке.
Г. Послеоперационная рентгенография в боковой проекции. 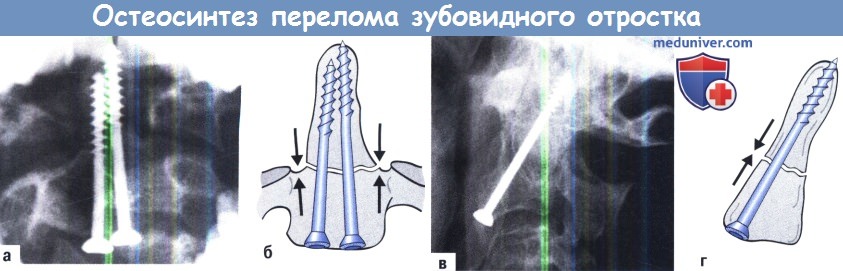
А-Г. Прямой компрессионный остеосинтез перелома зубовидного отростка II типа:
А, Б. При использовании двух винтов один из них является стягивающим, выполняющим компрессию, а другой противоповоротным.
В, Г. Если используется один винт, необходима безопасная компрессия места перелома. 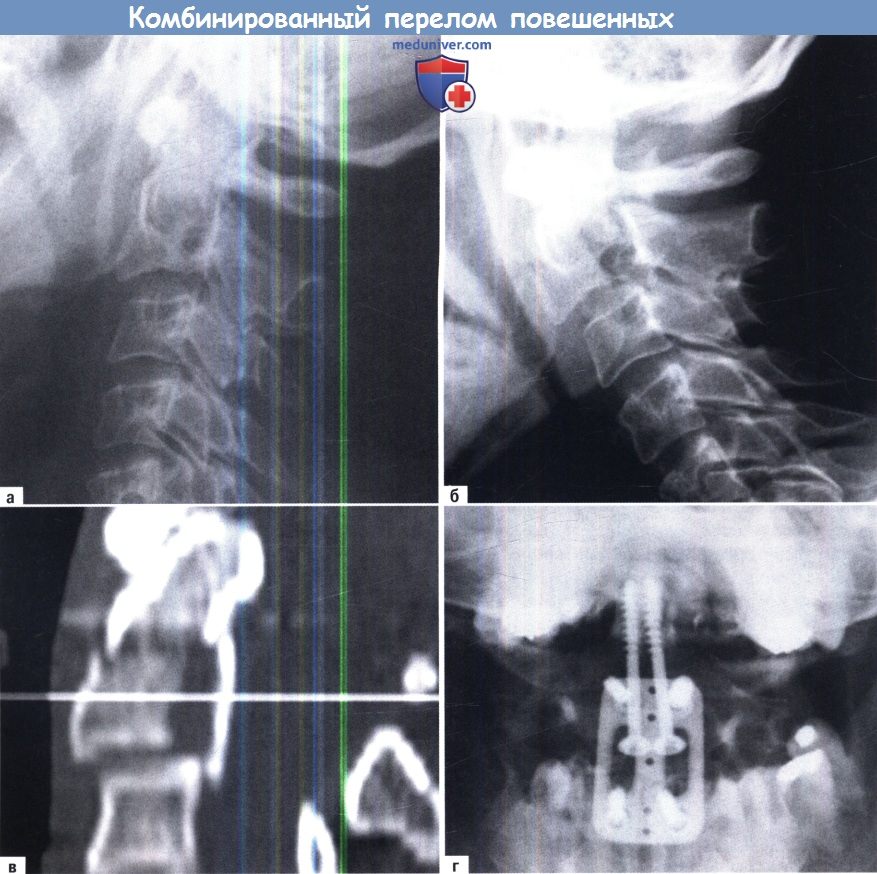
А-Г Комбинированный перелом повешенных тип II с переломом зубовидного отростка типа II:
А. Рентгеновский снимок при поступлении, пациент сидит.
Б. Динамическая рентгенография (сознательное сотрудничество пациента) — сгибание.
В. КТ реконструкция.
Г. Хирургическое лечение с помощью двух винтов для фиксации зубовидного отростка, трансплантат и фиксация пластиной перелома. 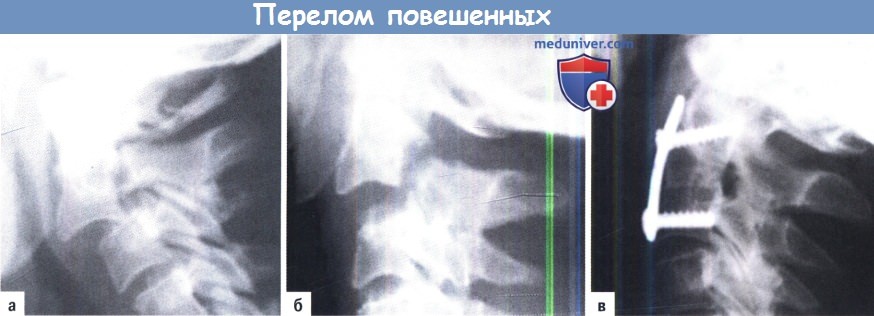
A-В. Перелом повешенных с передней С2/С3 трансплантацией и фиксацией пластиной:
А. Переломовывих, вызванный гиперэкстензией.
Б. Перелом с дислокацией и увеличением дискового пространства.
В. Передний спондилодез пластиной с трансплантацией (бикортикальная опора винта). 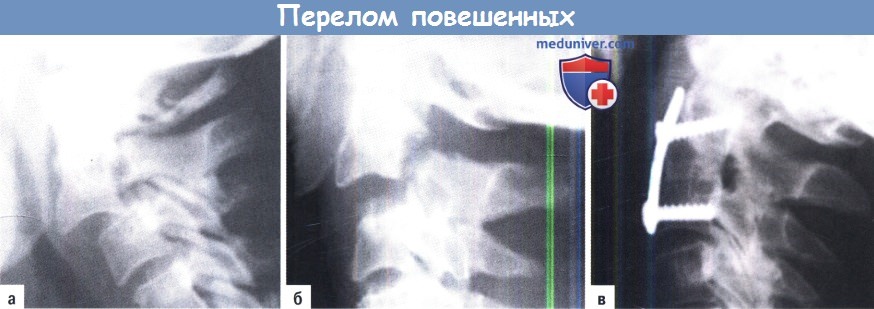
A-В. Задний КТ-управляемый компрессионный остеосинтез (Judet) перелома повешенных:
А. К-проволоку постепенно вводят под КТ-контролем в режиме реального времени через перелом.
Б. Сокращение щели перелома двусторонними винтами.
В. Послеоперационная рентгенография в боковой проекции. 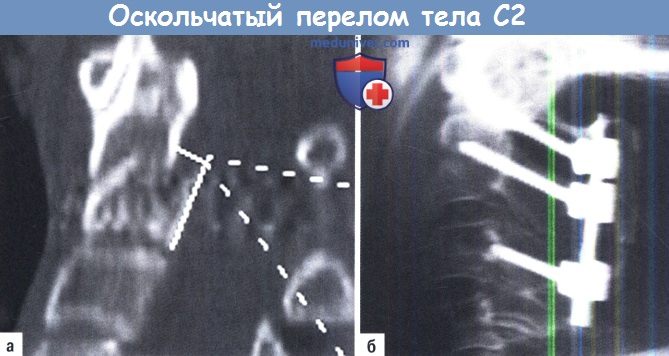
А, Б. Оскольчатый перелом тела С2 с вовлечением С2/С3 диска, пациент отказался от рекомендованного гало-аппарата:
А. Предоперационная КТ реконструкция в сагиттальной плоскости.
Б. Послеоперационная рентгенография в боковой проекции: винтовая фиксация между боковыми массами атланта, ножками С2 и боковыми массами С3. 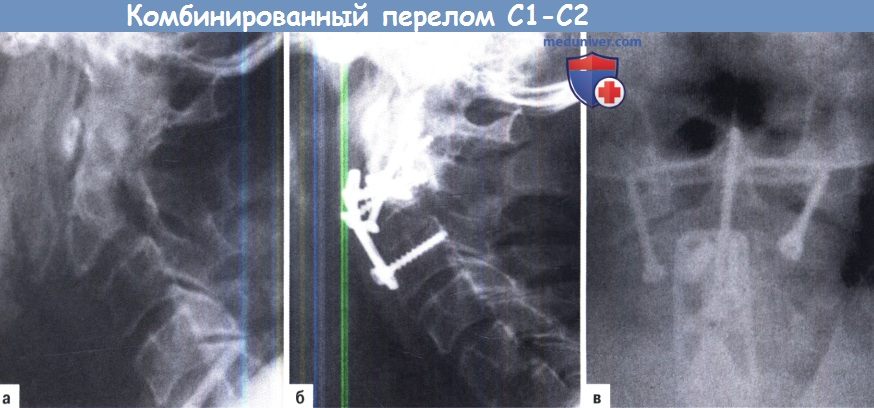
A-В. Комбинированный перелом С1/С2 комплекса. Перелом Джефферсона, перелом повешенных тип II и перелом зубовидного отростка типа II:
А. Предоперационная рентгенография в боковой проекции.
Б, В. Послеоперационные рентгенограммы переднего атлантоаксиального фиксирующего винта, фиксация зубовидного отростка одним винтом и С2/3 стабилизация перелома пластиной. 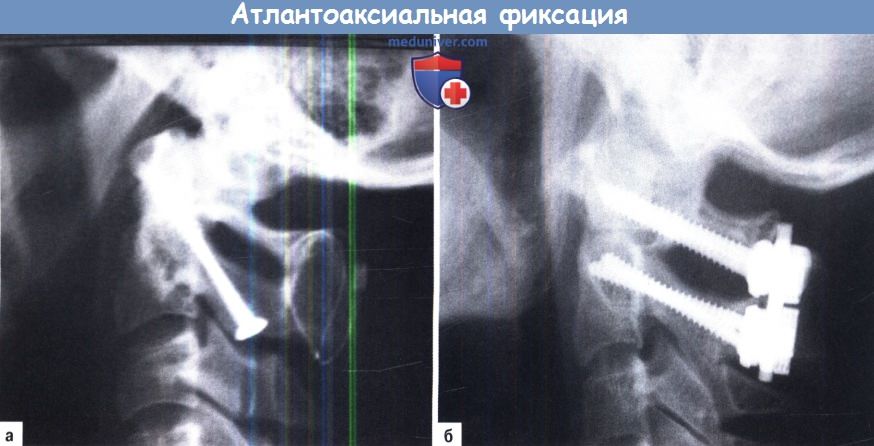
А, Б. Наиболее часто используемый метод задней атлантоаксиальной фиксации в настоящее время:
А. Трансартикулярная фиксация Magerl с трансплантатом Gallie.
Б. Задняя С1/С2 фиксация Goel/Хармса дополненная трансплантатом Gallie.
- Посетите весь раздел посвященной "Нейрохирургии."
Читайте также:
- Как следует носить тяжести чтобы предупредить искривление позвоночника следует
- Лекция по неврологии опухоли головного и спинного мозга
- Лучшие препараты для лечения спинного мозга
- Мрт пояснично-крестцового отдела позвоночника областная больница
- Лечение позвоночника при грыже грудного отдела народными средствами





