Дермальный синус пояснично-крестцового отдела позвоночника
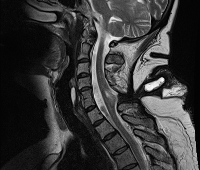
Дермальный синус – это врожденная аномалия в виде свищевого хода, через который кожа сообщается с нервными структурами спинного и головного мозга. Патология может поражать любые сегменты краниоспинального тракта, проявляется кожными знаками (углублением, гиперпигментацией, гипертрихозом), неврологическими расстройствами (нижним парапарезом, дисфункцией тазовых органов, ликворной гипертензией), часто осложняется менингитом, абсцессами. Диагностика проводится с помощью клинических и нейрофизиологических методик, КТ, МРТ, ультрасонографии ЦНС, рентгенографии черепа и позвоночника. Основой лечения является радикальная операция.
МКБ-10

- Причины
- Патогенез
- Классификация
- Симптомы дермального синуса
- Спинальный дермальный синус
- Краниальный дермальный синус
- Осложнения
- Диагностика
- Лечение дермального синуса
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Дермальные синусы являются достаточно редкой врожденной аномалией центральной нервной системы. Распространенность спинальных форм среди новорожденных находится в пределах 1:2 500. Данный показатель может не отображать истинную частоту патологического состояния в популяции, поскольку многие случаи остаются нераспознанными. Краниальные формы встречаются еще реже – в литературе описано около 100 случаев. Заболевание выявляют у пациентов всех возрастных групп, включая пожилых людей, но чаще свищи обнаруживаются у детей до 5 лет. Большинство исследований не показывает гендерных различий, некоторые авторы сообщают о преобладании патологии среди женщин (в 1,7 раз).

Причины
Точные причины дермального синуса остаются неизвестными. Развитие врожденных аномалий связывают с влиянием на организм плода наследственных и средовых факторов. Первые обусловлены генетическими мутациями (аутосомными, X-сцепленными), трисомиями, аберрациями 4, 5, 13, 18, 22 и других хромосом. При наличии дефекта у одного из родителей или родственников вероятность его появления у ребенка увеличивается до 2-5%. Выделяют следующие факторы, воздействующие на плод между 3 и 8 неделями гестации:
- Токсические. Развитие нервной трубки нарушается при интоксикациях нефтепродуктами, алкоголем и наркотиками, действии ионизирующего излучения (проживании в экологически неблагополучных районах, работе с источниками радиации). Выявляют связь патологии с употреблением матерью некоторых медикаментов – противосудорожных, цитостатиков, салицилатов и др.
- Внутриутробные инфекции. Действуя в критические периоды развития плода, патогенные возбудители, особенно – TORCH-инфекций оказывают тератогенный эффект. Это приводит к появлению не только грубых пороков развития, но и малых аномалий (стигм дизэмбриогенеза), к которым относят дермальные фистулы.
- Соматические заболевания. На внутриутробное развитие ЦНС плода влияют некоторые заболевания матери: декомпенсированный сахарный диабет, патология щитовидной железы, ожирение. Существенную роль оказывают гипо- и авитаминозы – дефицит фолиевой кислоты при беременности.
Значимыми причинами считают перинатальные травмы, внутриутробную гипоксию, повышение температуры тела матери на фоне лихорадки или использования горячих ванн на ранних сроках беременности. Если женщина забеременела в возрасте 35 лет и старше, вероятность дисморфогенетических аномалий повышается более чем на 3%. Выявление одного или нескольких факторов является основанием для включения беременной в группу высокого риска рождения ребенка с дефектом нервной трубки.
Патогенез
Разделение кожной эктодермы и нейроэктодермы происходит в первые 2 месяца внутриутробного развития. При образовании нервной трубки между двумя листками вводится мезодерма, являющаяся источником костей, хрящей и мышц, отделяющих кожу от мозговых тканей. Незавершенность этих процессов становится причиной формирования свищевого хода, связывающего дерму с нервными образованиями. Если спинальная дизрафия затрагивает лишь эктодерму, синус ограничен промежутком от кожи до позвоночного канала. Дефект закрытия мезодермы сопровождается аномалией мозга и позвонков.
Носовые синусы возникают при незавершенном отделении кожи от твердой оболочки мозга отростком лобной кости между 50 и 60 днями эмбриогенеза. Патологическая нейроэктодермальная связь формируется через слепое отверстие, оканчиваясь на протяжении от носа до передней черепной ямки. Для многих спинальных дизрафий типичен дефект заднего полукольца позвоночного канала (неполное замыкание дужки). Дерматомный уровень поражения соответствует спинномозговым сегментам, с которыми установилась связь, т. е. ход простирается на два и более позвонков выше кожного отверстия.
Свищевые каналы выстланы многослойным плоским эпителием, окружены соединительнотканными волокнами. В них можно обнаружить клеточные элементы (нервные, ганглиозные, менингеальные), жировые отложения, кровеносные сосуды, хрящевую ткань. Протяженность ходов различна: некоторые достигают глубокой фасции или наружной мозговой оболочки, 2/3 фистул внедряются в субарахноидальное пространство, оканчиваясь кистами. Последние содержат экто- и мезодермальные производные, включая придаточные структуры: волосяные фолликулы, железистые клетки, гладкие мышцы.
Классификация
- Спинальные. Могут быть пояснично-крестцовыми (до 41%), поясничными, крестцово-копчиковыми, грудными, шейными. Спинальные синусы прикрепляются к твердой мозговой оболочке, нервным элементам конуса, конского хвоста, терминальной нити.
- Краниальные. Описаны затылочные (85%), фронтальные (назальные) и теменные формы. Краниальные свищевые ходы проникают в полость черепа, окципитальные могут достигать стока венозных синусов, сообщаться с кистами в области мозжечка или IV желудочка.
Как свидетельствуют литературные данные, спинальные формы данной патологии встречаются примерно в три раза чаще краниальных. В соответствии с гистологическим строением и предполагаемыми особенностями эмбрионального развития некоторые авторы предлагают использовать следующую классификацию спинальных свищевых ходов:
- Длинные. Заканчиваются на уровне твердой мозговой оболочки, субдурального или субарахноидального пространства. Имеют волокнистую структуру, часто ассоциированы со спинальными аномалиями.
- Короткие. Патологические ходы обычно расположены над пластинкой дуги позвонка, оканчиваются в мягких тканях, реже достигают эпидурального пространства. Бывают эпителиальными или неэпителиальными.
Свищевые ходы могут оканчиваться слепо, дермоидными или эпителиальными кистами (экстра-, интрадуральными, интрамедуллярными). Синусы обычно единичны и располагаются вдоль срединной линии тела. В литературных источниках есть сообщения о боковых, двойных или множественных фистулах. По клиническому течению патология бывает неосложненной или осложненной.
Симптомы дермального синуса
Данная разновидность врожденных аномалий характеризуются широким спектром клинических проявлений – от бессимптомного течения до тяжелых неврологических нарушений. Многие проявляются лишь внешними кожными признаками, в ряде случаев последние настолько малозаметны, что порок развития становится случайной находкой при нейровизуализационном исследовании либо выявляется гораздо позже – на стадии осложнений.
Спинальные дермальные синусы чаще всего локализуются в поясничной и пояснично-крестцовой зоне. При осмотре на коже спины пациента обнаруживают воронкообразную впадину или зияющее отверстие патологического канала, идущего в краниальном направлении. Такие изменения часто наблюдаются на фоне зон гипер- или гипопигментации, капиллярной гемангиомы, пучка грубых волос (локального гипертрихоза). Размеры очагов варьируются от 3-5 мм до 4-7 см. При воспалении свищевого хода окружающие ткани отекают, кожа краснеет, из наружного отверстия выделяется серое мутное отделяемое.
Клиническая манифестация возможна в широком возрастном диапазоне. В отличие от кожных изменений, обычно представляющих косметическую проблему, неврологические нарушения, связанные с миелодисплазией, наличием кист и воспалительного процесса, имеют прогрессирующий характер. При рождении они отсутствуют, в последующем проявляются и нарастают. Наряду с минимальным дефицитом развиваются вялые парапарезы нижних конечностей с гипестезией, гипорефлексией и атрофией мышц. У половины пациентов выявляют нарушение функции органов малого таза в виде недержания мочи и кала.
Сопутствующий синдром фиксированного спинного мозга, возникающий при нарушении гемоциркуляции в нижних отделах от их натяжения на фоне роста позвоночника, характеризуется усилением неврологических расстройств. Симптомы дополняются болями в пояснице и ногах, нарушением походки, ортопедическими дефектами. Последние включают укорочение конечностей, косолапость, искривление позвоночника (кифоз, сколиоз). Спинальные фистулы также ассоциируются с диастематомиелией, менингомиелоцеле, тератомами.
Краниальные фистулы, локализующиеся в назофронтальной области, хорошо видны при обычном осмотре. Они определяются как небольшая ямочка, иногда ассоциированная с аномальным ростом волос или выделением желтовато-прозрачной жидкости. Затылочные или париетальные синусы скрываются под естественным волосяным покровом, поэтому гораздо менее заметны. Обычно они выявляются на фоне эпизодов рецидивирующего менингита при детальном осмотре с бритьем головы.
Неврологические симптомы возникают в случаях, когда канал дермального синуса проникает интракраниально и оканчивается кистой. Объемные образования провоцируют локальную компрессию нервных структур и повышение внутричерепного давления, что сопровождается головными болями, рвотой. При обследовании обнаруживают признаки атаксии, нистагм, отек диска зрительного нерва. Краниальные формы могут ассоциироваться с другими аномалиями: фронто-назальной дисплазией, рото-лице-пальцевым синдромом I типа, гемифациальной микросомией.
Осложнения
Свищевые ходы являются входными воротами для проникновения бактерий внутрь спинального канала и полости черепа – у 61% пациентов диагностируют нейроинфекцию в форме вторичного гнойного менингита, миелита, интрамедуллярных, экстра- и субдуральных абсцессов. Прорыв содержимого кисты либо выход дермальных элементов в спинномозговую жидкость ведет к раздражению мозговых оболочек с появлением асептического менингита, нередко – рецидивирующего. Увеличение интраспинальных и внутричерепных кист сопровождается прогрессированием неврологического дефицита, гидроцефалией, костными деформациями.
Диагностика
Предварительная диагностика дермального синуса проводится на основании клинических данных – по сочетанию характерных кожных признаков, нарастающей неврологической симптоматики и сопутствующих воспалительных явлений. Верифицировать патологию с определением локализации и направления свищевого хода, его связи с нервными тканями, наличия ассоциированных аномалий позволяют методы нейровизуализации:
- Нейросонография. Ультразвуковое исследование спинальных дефектов применяют в качестве скрининга у детей первого года жизни, до оссификации задних структур позвоночника. УЗИ определяет подкожный ход и кисты, но обладает низкой чувствительностью и специфичностью, не позволяет получить детальные анатомические данные, не выявляет сложные аномалии.
- Магнито-резонансная томография. Считается методом выбора в нейродиагностике патологии. Свищевой ход визуализируется как линейное снижение интенсивности сигнала в T1 и T2 режимах при его усилении от окружающих мягких тканей. МРТ головного и спинного мозга дает возможность выявлять кисты, абсцессы и другие ассоциированные нарушения, дифференцировать дермоидные образования с эпителиальными.
- КТ-сканирование. Предоставляет максимум информации об анатомических особенностях костных структур: незаращении дужек, аномальных позвонках, перегородках. Визуализация самих свищевых каналов затруднена. Дермоидные кисты на КТ видны как округлые гиподенсивные образования с капсульной кальцификацией без усиления сигнала со стороны мозговой ткани.
- Рентгенография. Обычные рентгенограммы черепа и позвоночника в переднезаднем и боковом направлениях полезны для выявления дизрафических изменений, но отсутствие подобных изменений не исключает дермальных фистул. Рентгенографию иногда используют как вспомогательный инструмент для предоперационного планирования.
В комплексном обследовании пациента для уточнения функциональных расстройств применяют нейрофизиологические методы: электроэнцефалографию, анализ соматосенсорных вызванных потенциалов, электронейромиографию. Использование инвазивных диагностических процедур ограничено: фистулография сопряжена с опасностью внедрения инфекции через свищевой канал, проведение люмбальной пункции рискованно из-за угрозы разрыва кисты или абсцесса. Вне зависимости от результатов нейровизуализации всем пациентам показана интраоперационная диагностика.
В практике врача-невролога спинальные свищи следует дифференцировать от эпителиальных копчиковых ходов (пилонидальных кист), псевдодермальных синусов, менингомиелоцеле. При краниальных дефектах исключают энцефалоцеле, назальные глиомы. Интрамедуллярные и внутричерепные кисты необходимо отличать от других объемных образований (опухолей, абсцессов). Аномалии, осложненные воспалительным процессом, различают с нейроинфекциями иной этиологии.
Лечение дермального синуса
Тактика лечения определяется локализацией дефекта, его клинической манифестацией, сопутствующими аномалиями, наличием осложнений. Во многих случаях для достижения оптимального результата практикуется комплексное воздействие на патологический процесс. Крайне важна своевременность оказания нейрохирургической помощи, от которой напрямую зависит исход заболевания.
У новорожденных при поражении копчиковой зоны возможно динамическое наблюдение. Такой свищевой ход обычно заканчивается на удалении от оболочек мозга, поэтому риск инфекционно-воспалительных осложнений минимален. В остальных случаях консервативной терапии отводится вспомогательная роль. Подобные методики неспособны устранить структурный дефект, но помогают снизить риск неблагоприятных последствий его течения, провести подготовку к хирургическому вмешательству, обеспечить послеоперационное ведение пациентов. Могут использоваться следующие методы:
- Фармакотерапия. Активный воспалительный процесс вокруг фистулы, менингит или абсцесс являются показанием для системной антибактериальной терапии, которая также может носить превентивный характер. Иногда по решению врача перед операцией назначаются кортикостероиды.
- Физическая терапия. Наличие неврологического дефицита требует ранней послеоперационной реабилитации, которая может включать массаж, лечебную физкультуру, физиотерапию. Это помогает улучшить функциональные возможности пациентов.
Если патология поражает любые сегменты выше копчикового, единственным эффективным методом лечения признается радикальное вмешательство – микрохирургическое иссечение дермального синуса и удаление кистозных расширений. Параллельно выполняют коррекцию вертебральных и краниальных аномалий. Операцию рекомендуют проводить до развития неврологического дефицита или гнойных осложнений – в раннем детском возрасте (как только ребенок сможет ее перенести) или сразу после установления диагноза.
Отсроченное вмешательство показано при активном воспалительном процессе в зоне фистулы, который требует предварительной терапии антибиотиками. Интрамедуллярные абсцессы вскрываются путем задней срединной миелотомии, дренируются, промываются растворами антисептиков. После операции выполняют контрольное нейровизуализационное исследование, которое повторяют ежегодно или по мере необходимости.
Прогноз и профилактика
При своевременном радикальном удалении дермального синуса (с кистой или интрамедуллярным абсцессом) отмечается благоприятный прогноз с высокими шансами на сохранение и улучшение неврологических функций. Задержка в постановке диагноза способствует усугублению нарушений с развитием постоянного инвалидизирующего дефекта. Неполное иссечение аномальных тканей ассоциировано с риском рецидива и инфекционных осложнений. Мероприятия первичной профилактики могут включать планирование беременности, устранение провоцирующих факторов, перинатальную диагностику.
Что такое спинальный дермальный синус?
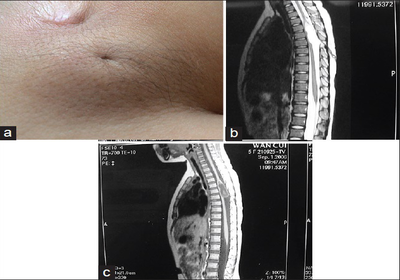
Дерминальный синус — заболевание, характеризующееся врожденной патологией свищевого отдела, с помощью которого кожный покров пересекается с нервными частями спинного и головного мозга. Представленная болезнь способна проникать в абсолютно любые области краниоспинальной зоны, формироваться на поверхностном слое эпидермиса в виде меток (впадины, гиперпигментацией и т.д.), расстройствами неврологического характера (дисфункцией тазовых элементов, увеличением давления ликворной природы и прочее). Помимо этого, данный недуг может перерасти в более серьезную форму в результате заражения организма менингитом и образованием воспалений.
Для проведения обследования пациентов, специалисты прибегают к применению таких медпроцедур, как: компьютерная томография, нейрофизиологические приемы, магнитно-резонансное сканирование, ультрасонография ЦНС и исследование рентгенологическим аппаратом. В качестве лечебной терапии используется радиальный вариант — хирургическое вмешательство. Основой лечения является радикальная операция.
Краткий разбор
Описываемое отклонение от нормы в современной медицине считается достаточно редкостной патологией ЦНС. Согласно среднестатистическим показателям подобное явление диагностируется среди новорожденных малышей в районе 1:2500. Такое значение может быть не совсем достоверным, так как большинство больных часто не распознают присутствие недуга. Краниальные типы дермального синуса малоупотребимы среди докторов, так как в истории и литературе авторы смогли рассказать всего лишь о ста случаях.
Данная аномалия проявляется у людей любой возрастной категории, к которой также относятся и лица пенсионного возраста. Однако, обычно, свищи встречаются у детей до пяти лет. Множественные тестирования и эксперименты не показали особых отличительных черт гендерного плана, но некоторые ученые говорят о преобладании заболевания среди женского пола практически в два раза чаще, чем у мужчин.
Механизм возникновения
В настоящее время основные источники формирования патологии неизвестны. Некоторые медики сообщают о том, что развитие патологического процесса происходит в результате воздействия на плод генетических и средовых влияний. Наследственный фактор проявляется в мутации определенных геномов. В случае, если у родителей или родственников имеется такой ген, то существует вероятность поражения тела ребенка в 2-5%. Специалисты многих клиник отмечают такие причины появления свищей у плода в период от 3 до 8 недель:
![]()
Токсические — злоупотребление матерью спиртными товарами, наркотическими средствами, воздействии радиационных лучей, прием конкретных фармакологических препаратов, обладающих противосудорожным эффектов, цитостатиков и другое.- Инфекционные — попадание внутриутробных вредоносных микроорганизмов в критические момент развития малыша, что вызывает образование серьезных пороков и разнообразных отклонений от нормы.
- Соматические — при поражение организма вынашивающей женщины такими болезнями, как сахарный диабет, аномалии щитовидки, ожирение, недостаток или переизбыток витаминных элементов и прочее.
- Травмирования перинатального характера.
- Внутриутробная гипоксия.
- Жар, вызванный лихорадочным состоянием или применением горячих ванн на начальных этапах беременности.
Разновидности дермального синуса
Подобный пагубный процесс способен проявиться на различной области красноспинной оси начиная от носовой зоны и заканчивая копчиком. Большая часть из них рассматривается в строении синдрома потайного спинального дизрафизма или уничтожения позвонковых частиц. Медицинские сотрудники классифицируют представленное заболевание, опираясь на месторасположение патологии:
- Спинальные — синусы такого строения пристраиваются к твердой мозговой поверхности, нервным структурам, конечной нити и т.д.
- Краниальные — попадают в район черепной полости, способны проникнуть в сток венозных пузух, пересекаться с кистами в зоне мозжечка или четвертого желудочка.
Помимо описываемых выше отличий, эксперты сообщают о различиях согласно строению:
- Длинные — имеют окончание в твердой оболочке мозга, субдурального или субарахноидального пространства и обладают фибральной поверхностью.
- Короткие — аномальные ходы, зачастую, локализуются над пластинкой дуги, а их концы располагаются в мягких полостях.
Симптоматика

Описываемое врожденное явление обладает большим количеством проявлений начиная от бессимптомного прохождения и заканчивая тяжелыми расстройствами неврологической природы. Болезнь локализуется в поясничном или пояснично-крестцовом отделе организма. В ходе стандартной проверки врачом на поверхностном слое спины больного диагностируются воронкообразные углубления или зияющие отверстия аномального канала, который направлен в краниальную сторону. Представленные деформация, обычно, вызваны гипер- или гипопигментацией кожного покрова, кииллярной геманшиомы и прочим. По размерам свищи бывают от 3 до 7 см.
В случае формирования воспалительного процесса начинает отек рядом лежащих тканей, изменяется оттенок кожи (на красный), а из внешнего отверстия выделяется жидкость серовато мутного цвета. Одновременно с этим образуются слабость и вялость в ногах с добавление онемения и мышечной атрофии и т.д. У 50% людей обнаруживают сбои в функционировании органов малого таза, которые проявляются неспособностью удерживать выделение мочи и каловых масс. К выше перечисленные ситуациям добавляются такими проблемами, как:
- Болезненные ощущения в поясничном районе и нижних конечностях.
- Деформация основной походки.
- Ортопедические нарушения.
- Ортопедические сбои (изменение размеров ног, косолапость и другое).
Способы диагностики
При вышеописываемых жалобах, необходимо воспользоваться квалифицированной помощью в медицинском центр. Лечащий специалист проведет соответствующие исследования тела, которые включают:
- Обследование нейросонографического плана.
- Ультразвуковая проверка.
- МР-сканирование.
- Компьютерная томограмма.
- Рентгенография.
Как избавиться?
Для того чтобы составить корректный план лечебной терапии докторам потребуется выявить место локализации свища, клиническую картину, сопутствующие патологии и присутствующие побочные влияния. Во многих моментах для получения оптимально действенного результата используется комплексное лечение. Главную роль в избавлении играет своевременное выявление отклонения и быстрое оказание скорой помощи нейрохирургами. Основные варианты терапии:
![]()
Консервативный способ.- Фармакологический прием.
- Операция.
1. Нейрохирургия/ Гринберг М.С. - 2010.
2. Диагностика, тактика лечения видов скрытого спинального дизрафизма (spina bifida occulta): дорсального дермального синуса, синдрома фиксированного спинного мозга/ Демьяненко В.А., Кабаньян А.Б., Байдаков А.П.// Кубанский научный медицинский вестник – 2012 - №6.
3. Система диагностики и дифференцированного хирургического лечения миелодисплазии у детей. Автореферат диссертации/ Еликбаева Г.М. - 2009.
4. Диагностика и хирургическое лечение детей с дермальным синусом/ Еликбаев Г.М.// Нейрохирургия и неврология Казахстана – 2009 - №2, 3.
Дермальный синус представляет собой аномальное соединение, выстланное эпителием, между кожей и интравертебральными или интракраниальными структурами, являющееся результатом неполного закрытия невральной трубки. Хотя дермальный синус может быть обнаружен от верхнего шейного отдела до средней части крестца, однако наиболее часто он встречается в поясничном или пояснично-крестцовом отделе и может соединяться в любой точке с центральной нервной системой.
Некоторые дермальные синусы оканчиваются слепо в мягких тканях, однако большинство из них пенетрирует позвоночный канал, твердую мозговую оболочку и заканчиваются непосредственно под кожей или открываются наружу свищом. Дермальные синусы могут простираться краниально в различной степени, оканчиваясь иногда очень высоко.
Симптомы
Диагностика
Диагностика дермального синуса включает обычную рентгенографию пояснично-крестцового отдела позвоночника, которая может выявить spina bifida или дизрафическое поражение, в частности аномалии позвоночника или диастематомиелию. Ценность рентгенографии может быть ограничена в связи с незавершенной кальцификацией у детей в возрасте до полутора лет. При ультрасонографии легко выявляются подкожный тракт, интраспинальные опухоли и снижение пульсации спинного мозга. Из-за риска инфицирования введение зонда или рентгеноконтрастного вещества в дермальный синус не оправдано и мало информативно в диагностическом плане. На смену инвазивному исследованию с контрастным веществом пришла МРТ, которая неинвазивным путем позволяет визуализировать экстраспинальный ход синуса, опухоли и другие аномалии, сочетающиеся с синусом, при этом обладая большей чувствительностью, чем КТ с контрастированием. У пациентов с неврологическими нарушениями исследуют функцию мочевого пузыря с помощью УЗИ мочевого тракта, уродинамического обследования и урографии.
Важно провести дифференциальную диагностику между крестцовым дермальным синусом и эпителиальным копчиковым ходом. Ямочки ниже межъягодичной складки обычно заканчиваются слепо и поверхностно и, независимо от глубины, никогда не распространяются интраспинально; поэтому они не требуют никакого другого обследования, кроме обычного осмотра. Такие ямки встречаются примерно у 5% новорожденных и, хотя существуют с рождения, редко проявляются клинически в детском возрасте. У взрослых эти ямочки могут становиться эпителиальными ходами или абсцессами.
Операция
После введения в наркоз и постановки катетера Фолея в мочевой пузырь больного укладывают лицом вниз с валиками под грудной клеткой и животом. Руки ребенка младше 2 лет лучше вытянуть вдоль туловища, в то время как у более старших детей поднять кверху — тогда хирургу будет удобнее стоять ближе к пациенту. Кожу обрабатывают раствором бетадина от межъягодичной складки и кверху значительно выше отверстия синуса. Обязательно периоперационное внутривенное введение антибиотиков.
Производят овальный разрез кожи, окаймляющий синус, а также, если есть любые изменения кожи вокруг отверстия синуса, они также должны быть иссечены. Отделяемое из свища необходимо взять на исследование как на аэробную, так и на анаэробную флору.
Рассекают подкожные ткани, чтобы подойти к фасциальному дефекту, после чего ножку синуса выделяют по всей окружности. Кверху от ножки параспинальные мышцы отделяют электрокаутером субпериостально от первого интактного остистого отростка. Выделение и ламинэктомию продолжают, пока не дойдут до места прикрепления синуса к твердой мозговой оболочке.
Если при дооперационном обследовании или непосредственно во время операции выявлено, что ход синуса продолжается глубже фасции, выделение продолжают, пока не дойдут до конца свищевого хода.
Твердую мозговую оболочку вскрывают овальным разрезом, окаймляющим ход синуса. В некоторых случаях ход синуса внезапно заканчивается в зоне прикрепления к твердой мозговой оболочке, что становится очевидным сразу после ее вскрытия. В этих случаях после того, как хирург убеждается в нормальной анатомии интрадурального пространства, твердую мозговую оболочку ушивают, затем послойно ушивают рану. Если же ножка продолжается и имеются интрадуральные поражения, например, дермоидная или эпидермоидная киста либо фиксированный спинной мозг, тогда выделение продолжают в интрадуральном пространстве под микроскопом или с увеличительной лупой. Отделение ножки от глиальных масс может быть завершено с помощью микрохирургической техники.
Интраоперационная ультрасонография бывает полезна для выявления сирингомиелии или ин- трамедуллярного дермоида в зоне прикрепления ножки синуса.
Независимо от анатомии в зоне прикрепления дермального синуса, необходимо провести полную ревизию с целью выявления арахноидальных спаек, дермоидных опухолей и утолщения терминальной нити. Дермоидные опухоли часто бывают множественными, а также могут быть тесно спаяны с терминальной нитью и нервными корешками конского хвоста, особенно если больной переносил менингит.
Интрадуральные кисты полностью удаляют, не вскрывая их, если только это возможно, и стараясь не повредить нервные элементы. Интраспинальные и фиксированные спайками интрадуральные кисты опорожняют и удаляют настолько, насколько это возможно. Однако попытки удалить плотную фиброзную капсулу, тесно спаянную с невральными элементами, или капсулу инфицированной интраспинальной кисты не только бесполезны, но могут привести к повреждению спинного мозга или корешков. При необходимости производят пластику твердой мозговой оболочки, после чего герметично ушивают мышцы и кожу, не оставляя дренажей. При наличии экстрадурального абсцесса может понадобиться дренирование. Неполностью резецированные дермоидные опухоли могут в последующем медленно расти, а плотность послеоперационных спаек и рубцов затрудняет тотальную резекцию во время повторной операции.
После полной резекции синусового хода и опухолевидных образований субарахноидальное пространство промывают физиологическим раствором. Остатки содержимого дермоидов и эпидермоидов являются очень мощным раздражителем для спинномозговой жидкости, поэтому промывание может снизить риск развития послеоперационной инфекции и менингита. Чтобы свести к минимуму риск фиксации спинного мозга после операции, можно вшить в дефект заплату (трансплантат) из твердой мозговой оболочки, чтобы она не прилегала тесно к спинному мозгу, вокруг которого (нижнего его отдела и конского хвоста) было бы широкое пространство, заполненное спинномозговой жидкостью. При необходимости можно использовать фибринный клей. Рану закрывают послойно, параспинальную фасцию герметично ушивают непрерывным и отдельными швами. Кожу предпочтительно ушивать вертикальными матрацными швами, особенно если ребенок ранее переносил инфекцию.
Консервативное лечение
Консервативное лечение дермальных синусов неэффективно, поэтому, как только поставлен диагноз, необходимо оперировать больного независимо от возраста в плановом порядке, поскольку при этой патологии могут развиваться и прогрессировать неврологические расстройства.
Если дермальный синус выявлен на фоне текущего менингита, операция должна быть произведена после того, как больной получит курс лечения антибиотиками и будет вылечен от менингита. Показаниями к срочному вмешательству являются быстрое нарастание неврологических расстройств, рецидивирующая инфекция, несмотря на антибиотикотерапию, а также в тех случаях, когда с инфекцией не удается справиться консервативными мерами.
Принципы хирургического лечения определяются эмбриологией и анатомией аномалии. Операция заключается в иссечении не только всего хода свища, но и интрадуральных, связанных с ним патологических образований, даже если при дооперационном МРТ они не были выявлены. Шансы сохранения неврологических функций после иссечения синуса высоки (95,4%).
После полного иссечения дермального синуса послеоперационные осложнения развиваются редко и это, как правило, инфекция (независимо от возраста), а также неврологический дефицит и ликворея (после операций со вскрытием твердой мозговой оболочки). Прогноз у тех пациентов, которые ко времени операции уже имеют какие-либо неврологические расстройства, часто неблагоприятный, хотя у большинства таких детей после операции отмечается все же некоторое улучшение. Поэтому и цель операции — предотвратить развитие неврологических расстройств у тех пациентов, которые их пока не имеют. При неполном иссечении опухолевидных образований необходим ранний МРТ-контроль в послеоперационном периоде.
Оптимального эффекта при лечении больных с дермальным синусом можно достичь лишь при наличии тесного сотрудничества педиатров, детских хирургов, нейрохирургов и многих других специалистов, занимающихся лечением врожденных пороков развития и инфекционных заболеваний.
Читайте также: