Демиелинизирующее заболевание спинного мозга что это такое
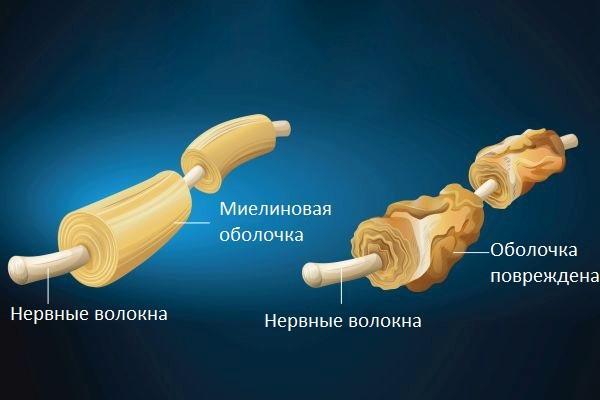
Демиелинизирующее заболевание – патологический процесс, затрагивающий нейроны головного, спинного мозга, связанный с разрушением миелиновой оболочки. Миелин волокон ЦНС состоит из олигодендроцитов (клетки глии), образует электроизолирующую оболочку нервных волокон, покрывает аксоны (отростки) нейронов.
Структурный состав миелина – липиды (70%) и белковые соединения (30%). Скорость передачи нервных импульсов по волокнам с защитной оболочкой примерно в 10 раз выше, чем по волокнам без нее. Демиелинизирующее заболевание сопровождается ухудшением проводимости импульсов нервной системы по волокнам с разрушенной оболочкой.
Что такое демиелинизация
Демиелинизирующий процесс, протекающий в головном мозге – это такие нарушения, которые приводят к патологическому изменению структуры нервной ткани, что часто провоцирует появление неврологической симптоматики, является причиной инвалидности и летального исхода. Оболочка белого цвета представляет собой многослойную клеточную мембрану. Биотоки не способны преодолевать миелиновую оболочку.
Электрические импульсы передаются в области многочисленных перехватов Ранвье, где отсутствует миелин. Перехваты располагаются через равномерные промежутки длиной приблизительно 1 мкм. В периферической системе защитная оболочка образуется из леммоцитов (Шванновских клеток). Демиелинизация нервных волокон – поражение нервной ткани, которое приводит к большому числу заболеваний ЦНС.
Очаги демиелинизации – это такие структурные образования в головном или спинном мозге, в которых отсутствует миелин, что приводит к нарушению передачи нервных импульсов и расстройству работы нервной системы в целом. Диаметр очагов существенно варьируется, может равняться несколько миллиметров или достигать нескольких сантиметров.
Виды демиелинизирующих заболеваний
Классификация демиелинизирующих заболеваний предполагает разделение на миелинопатию и миелинокластию. В первом случае разрушение миелина происходит из-за нарушения образования вещества, изменения его биохимического строения вследствие генетических мутаций. Это чаще врожденная патология (бывает также приобретенная форма), признаки которой наблюдаются в раннем детстве. Наследственные миелинопатии называют лейкодистрофиями. Приобретенные миелинопатии в зависимости от причин возникновения разделяют на виды:
- Токсико-дисметаболические. Связаны с интоксикациями и нарушением обменных процессов в организме.
- Гипоксически-ишемические. Развиваются на фоне нарушения кровотока и кислородного голодания тканей мозгового вещества.
- Инфекционно-воспалительные. Спровоцированы возбудителями инфекции (патогенные или условно-патогенные микроорганизмы).
- Воспалительные. Неинфекционной этиологии (протекают без участия инфекционного агента).
- Травматические. Возникают вследствие механических повреждений мозговых структур.
При миелинокластии синтез миелина протекает нормально, клетки оболочки разрушаются под воздействием внешних и внутренних патогенных факторов. Разделение условно, потому что миелинопатия нередко прогрессирует под влиянием негативных внешних факторов, в то время как миелинокластия обычно возникает у пациентов с предрасположенностью к повреждениям миелина.
Демиелинизирующие заболевания делятся по локализации очагов на виды, которые поражают ЦНС или периферическую нервную систему (ПНС). Болезни, которые развиваются в структурах ЦНС, включают рассеянный склероз, лейкоэнцефалопатии, лейкодистрофии, склерозы Бало (концентрический) и Шильдера (диффузный).
Повреждение оболочек волокон в составе ПНС провоцирует развитие заболеваний: амиотрофия Шарко-Мари-Тута, синдром Гийена-Барре. Примеры приобретенных миелинопатий: синдромы Сусака и CLIPPERS. Часто встречающаяся воспалительная миелинопатия неинфекционной этиологии – рассеянный склероз.
К этой группе относят достаточно редкие разновидности склероза: рассеянный энцефаломиелит, псевдотуморозную демиелинизацию, геморрагический лейкоэнцефалит, склерозы Бало и Шильдера. К инфекционно-воспалительным формам относят ВИЧ-энцефалит, склерозирующий панэнцефалит, цитомегаловирусный энцефалит. Пример токсико-метаболической формы – демиелинизирующий синдром осмотического типа, пример гипоксически-ишемической формы – синдром Сусака.
Основные симптомы
Демиелинизация – это такая патология, которая всегда проявляется неврологическим дефицитом, что позволяет заподозрить начавшийся процесс разрушения миелина, если неврологическая симптоматика появилась без очевидных причин. Демиелинизирующий процесс всегда протекает с участием иммунной системы, приводит к атрофии тканей мозга – головного и спинного, расширению желудочков.
Симптомы демиелинизации зависят от вида заболевания, причин возникновения и локализации очага в головном, спинном мозге или в структурах ПНС. При незначительном поражении мозгового вещества (до 20%), симптоматика может отсутствовать, что связано с полной компенсацией функций. Задачи, возложенные на поврежденные нервные волокна, выполняют здоровые ткани. Неврологические симптомы обычно появляются в случаях, когда объем поврежденной нервной ткани превышает 50%. Общие признаки:
- Атаксия (расстройство согласованности при работе группы мышц).
- Парезы, параличи.
- Мышечная гипотония (слабость в мышцах).
- Псевдобульбарный синдром (дизартрия – нарушение произношения из-за расстройства иннервации элементов речевого аппарата, дисфагия – затруднения при глотании, дисфония – изменение высоты, тембра, силы голоса).
- Зрительная дисфункция (нистагм – непроизвольные колебания глазных яблок, ухудшение остроты зрения, выпадение полей обзора, размытость, нечеткость картинки, искажение цвета).
- Изменение кожной чувствительности, парестезия (онемение, покалывание, зуд, жжение).
- Тонические спазмы, преимущественно в области конечностей.
- Дисфункция мочевого пузыря, кишечника.

Нейропсихологические нарушения связаны с ухудшением памяти и мыслительной деятельности, изменением личности и поведения. У пациентов часто развиваются неврозы, слабоумие органического генеза, астенический синдром, депрессия, реже эйфория. Больные подвержены резкой смене настроения, у них отсутствует критический анализ собственного поведения, что на фоне слабоумия приводит к многочисленным проблемам в быту.
Причины возникновения
Демиелинизирующие болезни, поражающие центральную и периферическую нервные системы, чаще развиваются на фоне генетической предрасположенности. У пациентов часто встречается сочетание определенных генов, которое провоцирует сбои в работе иммунной системы. Другие причины:
- Аутоиммунные и генетические патологии.
- Прием антипсихотических препаратов (нейролептиков).
- Хронические и острые интоксикации.
- Ионизирующее облучение, солнечная радиация.
- Перенесенные вирусные и бактериальные инфекции.
- Особенности питания.
Считается, что наиболее подвержены развитию патологии представители европеоидной расы, проживающие в северных географических широтах. Провоцирующими факторами являются травмы в области головы и позвоночника, частые стрессовые ситуации, вредные привычки. Риск заболеть повышается в связи с вакцинацией против оспы, гриппа, кори, коклюша, дифтерии, гепатита типа B и других инфекционных болезней.
Распространенные заболевания
Рассеянный склероз – демиелинизирующее, аутоиммунное заболевание с хроническим течением, поражающее главные элементы нервной системы (головной и спинной мозг). В ходе прогрессирования патологии происходит замещение нормальных мозговых структур соединительной тканью. Очаги появляются диффузно. Средний возраст пациентов составляет 15-40 лет. Распространенность – 30-70 случаев на 100 тысяч населения.
Геморрагический лейкоэнцефалит, протекающий в острой форме, развивается вследствие повреждения мелких элементов сосудистой системы. Часто определяется как постинфекционное осложнение с выраженной аутоиммунной реакцией. Характеризуется быстрым прогрессированием воспалительного процесса и многочисленными очаговыми поражениями мозговой ткани, сопровождается отеком мозга, появлением очагов кровоизлияния, некрозом.
Предшественником патологии обычно являются заболевания верхних дыхательных путей инфекционной этиологии. Спровоцировать болезнь также могут вирусы гриппа и Эпштейна-Барр или сепсис. Обычно приводит к летальному исходу. Смерть наступает из-за отека мозга в течение 3-4 дней с момента появления первых симптомов.
Для некротизирующей энцефалопатии, протекающей в острой форме, свойственно многоочаговое, симметричное поражение структур головного мозга демиелинизирующего характера. Сопровождается отеком тканей, некрозом и возникновением очагов геморрагии. В отличие от геморрагического лейкоэнцефалита, не обнаруживаются клетки, указывающие на воспалительный процесс – нейтрофилы.
Часто развивается на фоне вирусной инфекции, проявляется эпилептическими припадками и помрачением сознания. В цереброспинальной жидкости отсутствует плеоцитоз (аномально повышенная концентрация лимфоцитов), увеличена концентрация белковых соединений. В сыворотке крови выявляется повышенная концентрация аминотрансферазы. Развивается спорадически (единично) или вследствие наследственной генной мутации.
Псевдотуморозная демиелинизация проявляется общемозговой и очаговой церебральной симптоматикой. В 70% случаев сопровождается отеком мозгового вещества с повышением значений внутричерепного давления. Очаги демиелинизации обнаруживаются в белом веществе в ходе исследования МРТ головного мозга с использованием контрастного вещества.
Склероз Бало (концентрический) проявляется болями в области головы, патологическим изменением поведения, когнитивными расстройствами, эпилептическими приступами, гемисиндромами (неврологические нарушения в одной половине тела). Течение патологии клинически напоминает развитие внутримозговой опухоли. Очаги поражения ткани чаще наблюдаются в белом веществе.
В цереброспинальной жидкости обнаруживается лимфоцитарный плеоцитоз, повышенная концентрация белковых соединений. Нередко наблюдается присутствие олигоклональных антител в меньшем количестве, чем при обычном рассеянном склерозе. МРТ-исследование показывает типичные для рассеянного склероза признаки поражения мозговой ткани.
На снимках отчетливо видны множественные кольцевидные очаги демиелинизации в белом веществе, чаще в лобных долях головного мозга, окруженные характерными участками ремиелинизации (восстановления нормального миелина). В большинстве случаев наступает летальный исход в течение нескольких недель или месяцев острого течения патологии. При ранней диагностике прогноз более благоприятный.
Диагностика
При отсутствии характерной симптоматики на ранних стадиях течения, очаги поражения белого вещества часто становятся случайной находкой во время проведения диагностического обследования по другому поводу. В ходе личного осмотра у невролога по шкале FSS (состояние функциональных систем) определяется степень нарушения проводящих функций мозга.
Основной метод инструментальной диагностики – нейровизуализация. Очаги демиелинизации, расположенные в головном мозге, преимущественно выявляются при помощи исследования МРТ, на снимках отчетливо видны участки пораженной ткани диаметром не меньше 3 мм. Очаги демиелинизации в структурах ПНС обнаруживаются в ходе электромиографии. Ангиография показывает степень повреждения сосудов.
Методы лечения
Болезнь неизлечима. Усилия врачей направлены на устранение симптоматики и улучшение качества жизни пациента. Лечение демиелинизирующих заболеваний, поразивших головной мозг, назначают в зависимости от вида и характера течения. Обычно показаны фармацевтические средства, нейтрализующие проявления неврологических синдромов. Симптоматическая терапия включает препараты:
- Обезболивающие.
- Седативные, успокоительные.
- Нейропротекторные, ноотропные.

Чтобы лечить быстро прогрессирующие формы рассеянного склероза, применяют пульс-терапию кортикостероидами. Внутривенное введение больших доз препарата нередко не дает желаемого результата. В случае положительной реакции после курса внутривенного введения, кортикостероиды назначают перорально для предотвращения рецидивов. Кортикостероиды могут комбинироваться с другими иммуносупрессивными (подавляющими иммунитет) лекарствами и цитостатиками.
В 40% случаев резистентные к кортикостероидной терапии пациенты положительно реагируют на плазмаферез (забор, очищение и повторное введение крови в кровоток). Описаны случаи эффективного лечения склероза Бало иммуноглобулинами человека. Терапия народными средствами малоэффективна. Параллельно с медикаментозным лечением больным показана диета, физиопроцедуры, массаж, лечебная гимнастика.
Прогноз
Прогноз выживаемости зависит от вида патологии, характера течения и объема повреждения мозгового вещества. Возможно частичное или полное восстановление функций мозга.
Демиелинизирующие заболевания, поражающие структуры ЦНС и ПНС, связаны с разрушением оболочки, окружающей нервные волокна. На начальных стадиях заболевания могут протекать бессимптомно. Прогноз при ранней диагностике более благоприятный. Болезнь не поддается полному излечению, часто приводит к инвалидности и смерти больного.
Демиелинизирующие заболевания головного и спинного мозга – это патологические процессы, приводящие к разрушению миелиновой оболочки нейронов, нарушению передачи импульсов между нервными клетками мозга. Считается, что в основе этиологии заболеваний лежит взаимодействие наследственной предрасположенности организма и определенных факторов внешней среды. Нарушение передачи импульсов приводит к патологическому состоянию центральной нервной системы.
Какие это заболевания
Существуют следующие виды демиелинизирующих заболеваний:
- к демиелинизирующим заболеваниям центральной нервной системы относится рассеянный склероз. Демиелинизирующее заболевание рассеянный склероз – это наиболее часто встречающаяся патология. Рассеянный склероз характеризуется разнообразной симптоматикой. Первые симптомы появляются в возрасте 20-30 лет, чаще болеют женщины. Рассеянный склероз диагностируется по первым признакам, которые впервые описал врач-психиатр Шарко – непроизвольные колебательные движения глаз, дрожание, скандированная речь. Также у пациентов отмечается задержка мочеиспускания или очень частое мочеиспускание, отсутствие брюшных рефлексов, бледность височных половин дисков зрительных нервов;
- ОДЭМ, или острый рассеянный энцефаломиелит. Начинается остро, сопровождается выраженными общемозговыми расстройствами и проявлениями инфекции. Заболевание часто возникает после воздействия бактериальной или вирусной инфекции, может развиться спонтанно;
- диффузно-диссеминированный склероз. Характеризуется поражением спинного и головного мозга, проявляется в виде судорожного синдрома, апраксии, нарушений психики. Смерть наступает в период от 3 до 6-7 лет с момента диагностирования заболевания;
- болезнь Девика, или острый оптиконевромиелит. Заболевание начинается как острый процесс, протекает тяжело, прогрессирует, поражая зрительные нервы, что вызывает полную или частичную потерю зрения. В большинстве случаев наступает летальный исход;
- болезнь Бало, или концентрический склероз, энцефалит периаксиальный концентрический. Начало заболевания острое, сопровождается лихорадкой. Патологический процесс протекает с параличами, зрительными нарушениями, эпилептическими припадками. Течение заболевания быстрое – смерть наступает через несколько месяцев;
- лейкодистрофии – в этой группе находятся заболевания, которые характеризуются поражением белого вещества мозга. Лейкодистрофии относятся к наследственным заболеваниям, в результате дефекта генов нарушается формирование миелиновой оболочки нервов;
- прогрессирующая мультифокальная лейкоэнцефалопатия характеризуется снижением интеллекта, эпилептическими припадками, развитием деменции и другими расстройствами. Продолжительность жизни больного не более 1 года. Заболевание развивается в результате снижения иммунитета, активации вируса JC (полиомавируса человека 2), часто обнаруживается у больных ВИЧ-инфекцией, после трансплантации костного мозга, у болеющих злокачественными заболеваниями крови (хронический лимфолейкоз, болезнь Ходжкина);
- диффузный периаксиальный лейкоэнцефалит. Наследственное заболевание, чаще поражает мальчиков. Вызывает расстройство зрения, слуха, речи, другие нарушения. Быстро прогрессирует – продолжительность жизни чуть больше года;
- синдром осмотической демиелинизации – встречается очень редко, развивается в результате нарушения электролитического баланса и ряда других причин. Быстрый рост уровня натрия приводит к потере клетками мозга воды и различных веществ, становится причиной разрушения миелиновых оболочек нервных клеток мозга. Поражается один из задних отделов мозга – Варолиев мост, наиболее чувствительный к миелинолизу;
- миелопатии – общий термин для поражений спинного мозга, причины которых разнообразные. К этой группе относятся: спинная сухотка, болезнь Канавана, другие заболевания. Болезнь Канавана – генетическое, нейродегенеративное аутосомно-рецессивное заболевание, поражает детей, вызывает повреждение нервных клеток головного мозга. Заболевание чаще всего диагностируется у евреев ашкенази, проживающих в Восточной Европе. Спинная сухотка (локомоторная атаксия) – это поздняя форма нейросифилиса. Заболевание характеризуется поражением задних столбов спинного мозга и спинальных нервных корешков. Заболевание имеет три стадии развития с постепенным нарастанием симптомов поражения нервных клеток. Нарушается координация при ходьбе, больной легко теряет равновесие, часто нарушается работа мочевого пузыря, появляется боль в области нижней конечности или в нижней части живота, падает острота зрения. Самая тяжелая третья стадия характеризуется утратой чувствительности мышц и суставов, арефлексией сухожилий ног, развитием астереогноза, больной не может передвигаться;
- синдром Гийена-Барре – встречается в любом возрасте, относится к редкому патологическому состоянию, которое характеризуется поражением периферических нервов организма собственной иммунной системой. В тяжелых случаях происходит полный паралич. В большинстве случаев больные полностью выздоравливают при адекватном лечении;
- невральная амиотрофия Шарко-Мари-Тута. Хроническое наследственное заболевание, которое характеризуется прогрессированием, поражает периферическую нервную систему. В большинстве случаев происходит разрушение миелиновой оболочки нервных волокон, существуют формы заболевания, при которых обнаруживается патология осевых цилиндров в центре нервного волокна. В результате поражения периферических нервов происходит угасание сухожильных рефлексов, атрофия мышц нижних, а затем верхних конечностей. Заболевание относится к прогрессирующим хроническим наследственным полиневропатиям. В эту группу входят: болезнь Рефсума, синдром Русси-Леви, гипертрофическая невропатия Дежерина-Сотта и другие редкие заболевания.
Генетические заболевания
Когда происходит повреждение нервной ткани, организм отвечает реакцией – разрушением миелина. Заболевания, которые сопровождаются разрушением миелина, подразделяются на две группы – миелинокластии и миелинопатии. Миелинокластии – это разрушение оболочки под воздействием внешних факторов. Миелинопатия – это генетически обусловленное разрушение миелина, связанное с биохимическим дефектом строения оболочки нейронов. В то же время, такое распределение на группы считается условным – первые проявления миелинокластии могут говорить о предрасположенности человека к заболеванию, а первые проявления миелинопатии могут быть связаны с повреждениями под воздействием внешних факторов. Рассеянный склероз считают заболеванием людей с генетической предрасположенностью к разрушению оболочки нейронов, с нарушением метаболизма, недостаточностью иммунной системы и наличием медленной инфекции. К генетическим демиелинизирующим заболеваниям относятся: невральная амиотрофия Шарко-Мари-Тута, гипертрофическая невропатия Дежерина-Сотта, диффузный периаксиальный лейкоэнцефалит, болезнь Канавана и многие другие заболевания. Генетические демиелинизирующие заболевания встречаются реже, чем демиелинизирующие заболевания с аутоиммунным характером.
Код по МКБ 10
Демиелинизирующие заболевания головного мозга МКБ 10 имеют коды:
- G35-G37 – демиелинизирующие болезни центральной нервной системы;
- G35 – рассеянный склероз;
- G37 – другие демиелинизирующие болезни центральной нервной системы. Болезни разные;
- G37.9 – демиелинизирующая болезнь центральной нервной системы неуточненная.
Болезни нервной системы проходят в МКБ 10 под кодом G00-G99. Специалисты считают классификацию по МКБ 10 недостаточно совершенной. Была создана еще одна шкала инвалидизации, которую используют при рассеянном склерозе – EDSS. Такая шкала оценивает все состояния при рассеянном склерозе – походку, равновесие, параличи, самообслуживание и другие факторы. Чтобы пользоваться шкалой врач для оценки состояния пациента сдает специальный экзамен.
Классификация заболеваний
Демиелинизирующие заболевания (ДЗ) выделяют первичные (острый рассеянный энцефаломиелит, клинические формы – полиэнцефалит, энцефаломиелополирадикулоневрит, оптикомиелит, диссеминированный миелит, оптикоэнцефаломиелит) и вторичные (вакцинальные – развиваются при вакцинации АКДС, КДС, атирабической вакциной; параинфекционные - энцефаломиелит при гриппе, коклюше, кори, ветряной оспе, других заболеваниях).
Подострые формы заболевания проявляются в виде заболеваний:
- рассеянный склероз. Клинические формы – цереброспинальная и спинальная, оптическая, церебральная, стволовая, мозжечковая;
- хронические формы ДЗ – энцефалит Даусона, Деринга, Петте, Ван Богарта, периаксиальный диффузный лейкоэнцефалит Шильдера;
- ДЗ с поражением преимущественно периферических нервов – инфекционные полирадикулоневропатии, инфекционно-аллергический первичный полирадикулоневрит Гийена-Барре, токсические полинейропатии, диабетическая и дисметаболическая полинейропатия.
Лечение демиелинизирующих заболеваний нервной системы
Лечение демиелинизирующего заболевания зависит от типа заболевания и степени его тяжести, относится к длительным и сложным процессам. Помимо медикаментозного лечения, больному назначают диету, рекомендуют соблюдать строгий распорядок дня, режим сна и бодрствования, регулярно проходить курс массажа, заниматься лечебной физкультурой. Каждый пациент с демиелинизирующим заболеванием требует индивидуального подхода, поддерживающая терапия пациентов с демиелинизирующим заболеванием занимает долгие годы.
Чем поможет врач Юсуповской больницы
В отделении неврологии Юсуповской больнице работают высококвалифицированные врачи, которые специализируются на лечении демиелинизирующих заболеваний. Врачи постоянно обмениваются знаниями со специалистами других клиник как внутри страны, так и за рубежом. Они посещают конференции на которых знакомятся с современными методиками лечения рассеянного склероза и других заболеваний демиелинизирующей группы.
Специалисты Юсуповской больницы проведут диагностику демиелинизирующего заболевания спинного мозга, головного мозга, назначат эффективное медикаментозное лечение. В больнице можно пройти курс массажа, заниматься лечебной гимнастикой со специалистом. С пациентом и его родственниками работают психологи больницы. В Юсуповской больнице пациент может наблюдаться в течение многих лет, своевременно получать необходимую медицинскую помощь. Записаться на консультацию можно по телефону.
Любое демиелинизирующее заболевание – серьезная патология, часто вопрос жизни и смерти. Игнорирование первых симптомов приводит к развитию параличей, множественных проблем в работе головного мозга, внутренних органов и часто к смерти.

Для исключения неблагоприятного прогноза рекомендуется следовать всем назначениям врача, проводить своевременное обследование.
Демиелинизация
Что такое демиелинизация головного мозга станет понятным, если вкратце рассказать об анатомии и физиологии нервной клетки.
Нервные импульсы идут от одного нейрона к другому, к органам через длинный отросток, называемый аксоном. Многие из них покрывает миелиновая оболочка (миелин), которая обеспечивает быструю передачу импульса. На 30% она состоит из белков, остальное в ее составе – липиды.
В некоторых ситуациях происходит разрушение миелиновой оболочки, что говорит о демиелинизации. Два основных фактора ведут к развитию этого процесса. Первый связывают с генетической предрасположенностью. Без влияния каких-либо очевидных факторов некоторые гены инициируют синтез антител и иммунных комплексов. Вырабатываемые антитела способны проникнуть через гемато-энцефалитный барьер и вызвать разрушение миелина.

В основе другого процесса лежит инфекция. Организм начинает продуцировать антитела, разрушающие белки микроорганизмов. Однако в некоторых случаях белки патологических бактерий и нервных клеток воспринимаются как одинаковые. Происходит путаница, и организм поражает свои собственные нейроны.
На начальных этапах поражения процесс можно остановить и повернуть вспять. Со временем разрушение оболочки доходит до такой степени, что она полностью исчезает, оголяя аксоны. Исчезает вещество для передачи импульсов.
Причины
В основе демиелинизирующих патологий лежат следующие основные причины:
- Генетическая. У части больных отмечают мутацию генов, отвечающих за белки миелиновой оболочки, иммуноглобулины, шестой хромосомы.
- Инфекционные процессы. Запускаются болезнью Лайма, краснухой, цитомегаловирусными инфекциями.
- Интоксикация. Длительное употребление алкоголя, наркотиков, психотропных веществ, воздействие химических элементов.
- Нарушение обмена веществ. Вследствие сахарного диабета происходит нарушение питания нервных клеток, что ведет к гибели миелиновой оболочки.
- Новообразования.
- Стрессы.

В последнее время все больше ученых считает, что механизм зарождения и развития носит сочетанный характер. На фоне наследственной обусловленности под воздействием окружающей среды, патологий развиваются демиелинизирующие заболевания головного мозга.
Отмечается, что чаще всего они возникают у жителей Европы, некоторых районов США, центра России и Сибири. Реже встречаются они у населения Азии, Африки, в Австралии.
Классификация
Описывая демиелинизацию, врачи говорят о миелинокластии – нарушении оболочки нейронов вследствие генных факторов.
Поражение, появляющееся из-за болезней других органов, свидетельствует о миелинопатии.
Патологические очаги возникают в головном мозге, спинном, периферических отделах нервной системы. Они могут обладать генерализированным характером – в этом случае повреждение затрагивает оболочки в различных частях тела. При изолированном поражение наблюдается на ограниченном участке.
Заболевания
В медицинской практике выделяется несколько болезней, характеризующихся демиелинизирующими процессами головного мозга.

К ним относится рассеянный склероз – в этой форме они встречаются чаще всего. Среди других проявлений – патологии Марбурга, Девика, прогрессирующая мультифокальная лейкоэнцефалопатия, синдром Гийена-Барре.
Страдает рассеянным склерозом приблизительно 2 миллиона населения планеты. Больше чем в половине случаев патология развивается у людей от 20 до 40 лет. Прогрессирует она медленно, поэтому первые признаки обнаруживаются только спустя несколько лет. В последнее время ее диагностируют у детей от 10 до 12 лет. Встречается она чаще у женщин, жителей городов. Заболевают больше люди, проживающие вдали от экватора.
Диагностику заболевания осуществляют с помощью магнитно-резонансной томографии. При этом обнаруживаются множественные очаги демиелинизации. Преимущественно их обнаруживают в белом веществе головного мозга. Одновременно сосуществуют свежие и старые бляшки. Это является признаком постоянного процесса, объясняет прогрессирующий характер патологии.
У больных развиваются параличи, повышаются рефлексы сухожилий, возникают локальные судороги. Страдает мелкая моторика, нарушается глотание, голос, речь, чувствительность, способность держать равновесие. Если происходит поражение зрительного нерва, снижается зрение, восприятие цветов.
Человек становится раздражительным, склонным к депрессии, апатии. Иногда, наоборот, отмечаются приступы эйфории. Постепенно нарастают расстройства когнитивной сферы.
Прогноз считается относительно благоприятным, если заболевание на начальных стадиях поражает только чувствительные и зрительные нервы. Поражение двигательных нейронов ведет к расстройству функций мозга и его отделов: мозжечка, пирамидной и экстрапирамидной системы.
Острое течение демиелинизации, приводящее к гибели, характеризует болезнь Марбурга. По данным некоторых исследователей, патология представляет собой вариант рассеянного склероза. На первых этапах происходит поражение преимущественно ствола мозга, а также проводящих путей, этим обусловлена ее скоротечность.
Болезнь начинает проявляться как обычное воспаление, сопровождающееся повышенной температурой. Могут возникать судороги. За короткое время в области поражения оказывается миелиновое вещество. Появляются двигательные нарушения, страдает чувствительность, нарастает внутричерепное давление, процесс сопровождается рвотой. Больной жалуется на сильные головные боли.

Патология связана с демиелинизацией спинного отдела мозга и зрительных нервных отростков. Быстро развивается паралич, отмечаются расстройства чувствительности, нарушается работа органов, расположенных в тазовой области. Повреждение зрительного нерва ведет к слепоте.
Прогноз неблагоприятный, особенно это касается взрослых.
Преимущественно у людей старшего возраста обнаруживаются признаки демиелинизирующего заболевания ЦНС, характеризующие прогрессирующую мультифокальную лейкоэнцефалопатию.
Повреждение нервных волокон ведет к парезам, возникновению непроизвольных движений, нарушениям координации, снижению интеллекта в течение короткого времени. В тяжелых случаях развивается деменция.
Аналогичное развитие имеет синдром Гийена-Барре. Поражаются в большей степени периферические нервы. У больных, преимущественно мужчин, возникают парезы. Они страдают от сильных болей в мышцах, костях, суставах. О дисфункции вегетативной системы говорят признаки аритмии, изменения давления, повышенной потливости.
Симптомы
К основным проявлениям демиелинизирующего заболевания нервной системы относят:
- Двигательные нарушения. Возникают парезы, тремор, непроизвольные движения, повышается ригидность мышц. Наблюдаются нарушения координации движений, глотания.
- Неврологические. Могут возникать эпилептические приступы.
- Потеря чувствительности. Больной неправильно воспринимает температуру, вибрацию, давление.
- Внутренние органы. Отмечается недержание мочи, дефекации.
- Психоэмоциональные нарушения. У больных отмечают сужение интеллекта, галлюцинации, повышается забывчивость.
- Зрительные. Обнаруживается расстройство зрения, нарушается восприятие цветов, яркости. Они часто появляются первыми.
- Общее самочувствие. Человек быстро устает, становится сонливым.
Диагностика
Основной метод обнаружения очагов демиелинизации головного мозга – магнитно-резонансная томография. Она позволяет составить точную картину болезни. Введение контрастного вещества четче их очерчивает, позволяя выделить новые поражения белого вещества головного мозга.

Другие методы обследования включают пробы крови, исследование спинномозговой жидкости.
Лечение
Основная цель лечения – замедление разрушения миелиновых оболочек нервных клеток, нормализация функционирования иммунной системы, борьба с антителами, поражающими миелин.
Иммуностимулирующее и противовирусное воздействие оказывают интерфероны. Они активизируют фагоцитоз, делают организм более устойчивым к инфекциям. Назначаются Копаксон, Бетаферон. Показано внутримышечное введение.
Иммуноглобулины (ИмБио, Сандоглобулин) компенсируют естественные антитела человека, повышают возможности пациента противостоять вирусам. Назначаются преимущественно в период обострения, вводятся внутривенно.
Для проведения гормональной терапии назначается Дексаметазон и Преднизалон. Они ведут к уменьшению выработки антимиелиновых белков и предотвращают развитие воспаления.
С целью подавления иммунных процессов в тяжелых случаях используют цитостатики. К этой группе относится, например, Циклофосфамид.
Помимо лекарственного лечения, используется плазмаферез. Цель этой процедуры – очистка крови, удаление из нее антител, токсинов.
Проводится очистка спинномозговой жидкости. Во время процедуры через фильтры проводят ликвор с целью очистки его от антител.
Современные исследователи проводят лечение стволовыми клетками, пытаются применить знания и опыт генной биологии. Однако в большинстве случаев полностью остановить демиелинизацию невозможно.
Важной частью лечения является симптоматическое. Терапия направлена на улучшение качества и продолжительности жизни больного. Назначаются ноотропные препараты (Пирацетам). Их действие связывают с повышением умственной активности, улучшением внимания и памяти.
Противосудорожные лекарства уменьшают спазмы мышц и связанные с ними болевые ощущения. Это Фенобарбитал, Клоназепам, Амизепам, Вальпарин. Для снятия ригидности назначают миорелаксанты (Мидокалм).
Характерная психоэмоциональная симптоматика ослабляется при приеме антидепрессантов, седативных препаратов.
Прогноз
Демиелинизирующие заболевания, обнаруженные на начальных стадиях развития, можно остановить или притормозить. Процессы, глубоко затрагивающие ЦНС, имеют менее благоприятное течение и прогноз. В случае патологий Марбурга и Девика смерть наступает за считанные месяцы. При синдроме Гийена-Барре прогноз достаточно хороший.
К поражению миелиновой оболочки клеток головного, спинного мозга, периферических нервов приводит наследственная предрасположенность, инфекции, метаболитические нарушения. Процесс сопровождается развитием тяжелых заболеваний, многие из которых ведут к летальному исходу. Для остановки поражения головного мозга назначают медикаментозные препараты, призванные уменьшить скорость и развитие демиелинизации. Основная цель симптоматического лечения – снять остроту симптомов, улучшить мыслительную деятельность, уменьшить болевые ощущения, непроизвольные движения.
Для подготовки статьи использовались следующие источники:
Пономарев В. В. Демиелинизирующие заболевания нервной системы: клиника, диагностика и современные технологии лечения // Журнал Медицинские новости — 2006.
Черний В. И., Шраменко Е. К., Бувайло И. В., Островая Т. В. Демиелинизирующие заболевания нервной системы и возможности дифференциальной терапии в остром и подостром периодах // Международный неврологический журнал — 3 (13) 2007.
Синеок Е. В., Малов И. В., Власов Я. В. Ранняя диагностика демиелинизирующих заболеваний центральной нервной системы на основе оптической когерентной томографии глазного дна // Журнал Практическая медицина — 2013.
Тотолян Н. А. Диагностика и дифференциальная диагностика идиопатических воспалительных демиелинизирующих заболевай центральной нервной системы // Электронная библиотека диссертаций — 2004.
Читайте также:


