Дегенеративные заболевания позвоночника презентация
Презентация была опубликована 5 лет назад пользователемАлександр Авлуков
Презентация на тему: " Дегенеративно-дистрофические заболевания суставов и позвоночника: возможности профилактики и лечения." — Транскрипт:
1 Дегенеративно-дистрофические заболевания суставов и позвоночника: возможности профилактики и лечения
2 Структура сустава и основные компоненты хряща
3 Остеоартроз (=деформирующий остеоартроз, артроз, деформирующий артроз) хроническое прогрессирующее дегенеративно-дистрофическое заболевание суставов костей, причиной которого является поражение хрящевой ткани суставных поверхностей Патологический процесс захватывает все компоненты сустава: суставный хрящ, субхондральную кость, связки, капсулу, синовиальную оболочку и периартикулярные мышцы Остеоартроз Области поражения: суставы кисти, суставы стопы, суставы шейного и поясничного отделов позвоночника, тазобедренный (коксартроз), коленный (гонартроз) и голеностопный сустав
4 Остеоартроз - самая распространенная форма поражения суставов и одна из главных причин нетрудоспособности, вызывающая ухудшение качества жизни и значительные финансовые затраты Распространенность: 7% населения 1/3 лиц пожилого и старческого возраста Остеоартроз является результатом действия механических и биологических факторов, которые нарушают соотношение процессов образования и разрушения клеток и внеклеточной среды суставного хряща и субхондральной кости Остеоартроз является многофакторным заболеванием
5 Факторы риска развития остеоартроза Генетические факторы наследственные нарушения и мутации коллагена II типа врожденные нарушения развития сустава (дисплазии) пол (женский) расовая/этническая принадлежность Негенетические факторы пожилой возраст избыточная масса тела нарушение эндокринного баланса организма, в том числе снижение секреции эстрогенов (постменопаузальный период) дефицит в организме микроэлементов нарушение развития (дисплазия) и приобретенные заболевания костей и суставов, оперативные вмешательства на суставах воспалительный процесс в суставе Внешние факторы травма сустава профессиональная деятельность занятия спортом
6 Механизм развития остеоартроза
7 Стадии развития заболевания Фрагментация поверхности хряща и изменение биохимического состава синовиальной жидкости. Сустав теряет способность противостоять привычной для него нагрузке, и перегрузка сустава сопровождается воспалением и болевым синдромом. Прогрессирующее разрушение суставного хряща. Кость реагирует на нагрузку поверхности сустава краевыми разрастаниями (остеофиты). Развивается хроническое воспаление и хронический болевой сидром. Нарушение функции мышц. Выраженная деформация кости опорной площадки сустава, которая изменяет ось конечности. Несостоятельность, укорочение связок сустава приводит к патологической подвижности сустава или к резкому ограничению естественных движений (контрактуры). Резкое нарушение работы мышц. Выраженные трофические нарушения околосуставных тканей. I II III
8 Немедикаментозное лечение ограничение нагрузки соблюдение ортопедического режима лечебная физкультура физиотерапия хирургическое лечение Лекарственная терапия НПВС глюкокортикостероиды внутрисуставное введение гиалуроновой кислоты хондропротекторы: глюкозамин, хондроитина сульфат, неомыляющиеся соединения авокадо и сои (Пиаскледин), экстракты морских организмов (Алфлутоп)
9 Профилактика профилактика и эффективное лечение травмы сустава достаточная двигательная активность на протяжении всей жизни снижение избыточного веса тела своевременная коррекция приобретенного или врожденного нарушения биомеханики сустава (коррекция плоскостопия, исправление травматической деформации оси конечности, лечение врожденного вывыха бедра и т.п.) восполнение метаболических факторов поддержания структуры и функций суставов с пищей
10 Хондроитина сульфат и глюкозамина : биологические эффекты Увеличение синтеза хондроцитами компонентов внеклеточного матрикса (глюкозаминогликаны, гиалуроновая кислота, коллаген) Подавление активности ферментов, разрушающих макромолекулы хряща; провоспалительных цитокинов и медиаторов Угнетение катаболических и стимуляция анаболических процессов в ткани хряща Обеспечение процессов регенерации ткани хряща
11 Адекватный уровень суточной потребности Глюкозамин – 500 мг/сутки Хондроитина сульфат – 400 мг/сутки Верхний допустимый уровень потребления Глюкозамин – 750 мг/сутки Хондроитина сульфат – 1200 мг/сутки













Описание презентации по отдельным слайдам:
Наговицына Ульяна 11 А ЛФК при заболеваниях позвоночника
Заболевания позвоночника считаются одними из самых распространенных, независимо от возраста: 15% всех людей страдают хроническими болями в спине, а хотя бы один раз испытывали подобные трудности - 80% . В 45-50 лет такие боли становятся одной из самых частых причин временной потери трудоспособности. И все это - расплата человечества за прямохождение - считают некоторые ученые. В основе всех заболеваний позвоночника лежит нарушение его анатомо-функционального состояния. Человек в современном обществе ведёт малоподвижный образ жизни, мышечные нагрузки у него минимальные, много вредных привычек, тяжелая монотонная сидячая работа и отсутствие привычки держать свое тело в правильном, активном положении во время сидения или ходьбы, приводят к дегенеративно-дистрофическим изменениям в позвоночнике, которым подвергаются и тела позвонков и межпозвонковые диски. Позвонок начинает терять свою форму, а межпозвоночный диск становится менее эластичным. Заболевания позвоночника.
Сколиоз - сложная деформация позвоночника, при котором происходит боковое искривление его в плоскости спины и скручивающее (торсионное) вращение позвоночника вокруг своей оси. Причины возникновения сколиоза до конца не изучены, среди основных - общая слабость и неразвитость связочно-мышечного аппарата, которая в период наиболее интенсивного роста (6-8 и 10-12 лет) в сочетании с провоцирующими воздействиями (неправильно устоявшиеся привычки, плохая осанка, незначительная естественная ассиметрия ног, таза. ) приводит к возникновению и развитию искривления позвоночника. При значительных деформациях возникает рёберный горб, перекашивается таз, появляются клиновидность позвонков, затрудняется развитие внутренних органов. Сколиоз.
Именно остеохондроз в 90% случаев является причиной болей в спине. Различают шейный, грудной, поясничный, крестцовый и распространенный остеохондроз. Чаще всего проявляются поясничный остеохондроз (свыше 50% случаев), шейный (более 25%) и распространенный (около 12 %). Причиной болевых ощущений является дегенеративное изменение межпозвоночных дисков. При разрушении диск выпирает за границы позвоночника. Вокруг межпозвонкового диска расположены нервные отростки, сосуды и спинной мозг. Если диск пережимает нервные корешки, то вызывает их воспаление, это и приводит к болевому синдрому. Остеохондроз.
ЛФК включает в себя общеоздоровительные и лечебные техники воздействия на мышцы, суставы и внутренние органы, стимулирует их кровоснабжение, обновление тканей. Несложные силовые упражнения способствуют укреплению мышечного корсета всего тела, тем самым создавая лучшую опору для позвоночного столба, предотвращая развитие дегенеративных заболеваний: плоскостопия, сколиоза, межпозвонковых грыж, радикулита. Во время занятий используются тренажеры, шведские стенки, бодибары, гимнастические приспособления, акупунктурные массажные коврики, фитнес мячи и др. ДЛЯ ТОГО, ЧТОБЫ ВАШИ СУСТАВЫ ОСТАВАЛИСЬ ПОДВИЖНЫМИ В ЛЮБОМ ВОЗРАСТЕ, А ФИЗИЧЕСКАЯ НАГРУЗКА В ПОВСЕДНЕВНОЙ ЖИЗНИ НЕ СОЗДАВАЛА ДИСКОМФОРТА, СЛЕДУЕТ ЕЖЕДНЕВНО ВЫПОЛНЯТЬ УПРАЖНЕНИЯ С ЭЛЕМЕНТАМИ ЛФК Для чего необходима лечебная гимнастика
Данная техника не имеет возрастных и половых ограничений. Лфк принято назначать при нарушениях осанки и заболеваниях позвоночника: сколиозе, остеохондрозе, радикулите, грыжах, которые повлекли за собой утрату способности организма и внутренних органов нормально функционировать. Лечебная физкультура имеет ряд ограничений, которые должны учитываться при назначении пациенту: Психические расстройства; Физическая недееспособность; Аневризма аорты; Дегенеративные поражения костной тканы, их деформация. Показания и противопоказания к занятиям ЛФК
Также существуют некоторые противопоказания: Повышенная температура тела; Злокачественные опухоли; Наличие инородных тел вблизи сосудов в теле человека; Гипертензия; Рак и другие необратимые недуги; Метастазы; Тромбозы; Повышение СОЭ; Угроза или наличие внутреннего и открытого кровотечения; ОРВИ, грипп.
Упражнения для поддержания мышечного корсета спины, предотвращающие развитие поясничного, грудного и шейного остеохондроза: Кошка. Стоя на четвереньках и опираясь на колени и ладони, прогибаем спину поочередно вниз-вверх, вытягивая шею вперед, вслед за макушкой. Качающиеся повороты туловища. Лежа, согнули руки в локтях за головой, а ноги в коленях. Лопатки касаются пола. Ноги медленно опускаются в сторону по направлению к полу. Корпус прижат. Повторяем упражнение для каждой стороны. Вытяжение крестца. Лежа на спине упираемся руками за головой, приподнимая верную часть туловища, таз остается плотно прижат. Мостик. Упираясь стопами в пол с согнутыми в коленях ногами, приподнимаем туловище, плотно прижав лопатки к полу. Руки ладонями вниз вдавлены в поверхность коврика. (Либо вариант мостика на выпрямленных ногах и руках, имеющих опору за головой). Лягушка. Лежа на спине поочередно притягиваем ноги к животу. Ползущий ребенок. Необходимо выполнять движения корпусом, лежа на животе, будто пытаетесь проползти под препятствием. Комплекс упражнений при остеохондрозе
Напряжение пресса. Сидя прямо на ровной поверхности, постепенно отклоняемся назад, удерживая туловище напряжением прямой мышцы живота. Руки в движении не участвуют. Гибкость и баланс. Стоя на четвереньках, поочередно поднимаем ноги и притягиваем ко лбу, затем отводим назад и удерживаем в таком положении несколько секунд за счет напряжения ягодичной мышцы. Наклоны вперед-назад и вправо-влево из положения стоя и лежа. Приседания на носочках, не касаясь пятками пола. Туловище выпрямлено, руки над головой, пальцы образуют замок. Медленное опускание ног из положения лежа на спине. Ноги поднимать на уровень не выше 45 градусов. Поочередное поднимание противоположной руки и ноги из положения стоя на четвереньках. Растяжение шеи. Лежа на спине, притягиваем подбородок к груди. Тело прижато к полу. Скручивания лежа на спине и в положении сидя. Правую(левую) ногу заносим за левую(правую), пытаемся уложить колено на пол. Плечи прижаты к полу. Лодочка. Покачивания на спине из стороны в сторону и вперед-назад. Супермен. Лежа на животе, руки вытянуты вперед, ноги выпрямлены и собраны вместе. Поднимание и удержание рук и ног в висе, затем расслабление и снова удержание.
Лфк при нарушении осанки действует следующем образом: Устраняет дисбаланс мышц и связок. Снимает излишнюю нагрузку на позвоночник. Исправляет осанку. Укрепляет мышечный корсет спины. Оказывает общеоздоровительное воздействие на организм. При сколиозе
Приседания у стены. Туловище и пятки плотно прижато к стене. Постепенно сгибаем ноги в коленях, опускаясь вниз. Далее, плавное обратной движение вверх. Вытяжение спины на турнике. Необходимо держась руками за перекладину, опустить туловище вниз и ровно дышать. Возможен дискомфорт в области поясницы при вытяжении. Круговые и вращательные движения плечами, затем выпрямленными руками. Ножницы. Лежа на спине, ноги подняты на уровень 30-40 градусов. Быстрое перекрещивание ног. Туловище и поясница плотно прижаты к полу. Наклоны вперед и в стороны сидя на пятках. Колени согнуты, ягодицы прижаты к пяткам. Из положения сидя опускаемся вперед, влево, вправо. Руки вытянуты вперед. Выгибание и прогибание спины. Та же кошка, в упражнениях от остеохондроза. Прогиб в груди. Лежа на животе, руки заведены за спину и сцеплены в замке. Постепенно отведение рук назад с вытяжением грудной клетки. Сведение лопаток стоя. Необходимо усилием мышц удерживать лопатки в данном положении. Скручивание туловища лежа на спине. Колено противоположной ноги стремится коснуться пола. Плечи прижаты. Мостик в комфортном положении — на плечах, предплечьях, выпрямленных руках. При сколиозе комплекс занятий следующий:
Важно соблюдать сбалансированную диету, вести подвижный образ жизни, не забывать о нормированной физической нагрузки для развития мышц туловища. А также нужно следить за положением своего тела в течение дня: на работе, в транспорте, во время отдыха. Нельзя допускать неправильного положения спины, возможного вызвать дегенеративные процессы в строении позвоночника. Ежедневно употребляйте до 4х порций овощей (каждая — 100гр), орехи, семена, бобовые и злаки, для того, чтобы насытить организм достаточным количеством микроэлементов и витаминов. Контролируйте ваши объемы и вес. Нельзя допустить чрезмерной нагрузки на позвоночник из-за избыточной массы тела. Это влечет за собой не только его искривление, но и развитие протрузий и грыж. Ежедневная утренняя зарядка и короткие комплексы упражнений в течение напряженного рабочего дня способны улучшить кровообращение и доставку кислорода к мышцам, а также снять спазм мышц. Профилактика заболеваний позвоночника
К дегенеративным заболеваниям относятся :
- грыжа межпозвонкового диска,
- артроз межпозвонковых суставов (фасеточный синдром),
- стеноз позвоночного канала,
- нестабильность позвоночника и спондилолистез.
Причины заболеваний позвоночника можно поделить на две большие группы.
- Воспалительные заболевания. В этом случае ведущую роль в патологическом процессе играет именно воспаление – мышц (миозит), связок или нервных окончаний (радикулит). Как правило, воспалительные заболевания позвоночника провоцируются такими факторами, как переохлаждение или наличие в организме хронической (персистирующей) бактериальной или вирусной инфекции.
- Невоспалительные (дегенеративно-дистрофические) заболевания позвоночника – к этой группе относятся такие наиболее распространенные заболевания, как остеохондроз, спондилез, сколиоз и грыжа или протрузия межпозвоночного диска.
Причины дегенеративно-дистрофических патологий позвоночника кроются, в первую очередь, в современном образе жизни. Сидячая работа, передвижение с помощью различных видов транспорта, низкая физическая нагрузка и недостаточно рациональное питание – все эти факторы способствуют возникновению патологических изменений в межпозвоночных суставах.
К сожалению, зачастую выделить какой-либо определенный фактор, который оказывает негативное влияние на позвоночник, не предоставляется возможным. Как правило, на развитие дегенеративно-дистрофических заболеваний влияет целый комплекс факторов.
Основных симптомов заболеваний позвоночника два – это боль и нарушение подвижности позвоночного столба (затруднение наклонов, поворотов и других движений туловища).
Боль может сопровождать как воспалительные заболевания позвоночника, так и осложнения дегенеративно-дистрофических заболеваний.
Как правило, наличие болевого синдрома указывает на то, что в патологический процесс вовлечены спинномозговые нервы или сам спинной мозг.
Часто боль при заболеваниях позвоночника отдает в конечности (распространяется по ходу нервных корешков). Как правило, боль возникает после эпизодов непривычной физической нагрузки или резких движений. Переохлаждение также может спровоцировать болевой приступ.
Нарушение подвижности – симптом заболеваний позвоночника, не менее мучительный, чем боль. Длительно существующий нелеченный остеохондроз может привести к тому, что человек не может нагнуться, чтобы поднять с пола упавший предмет. Надевание некоторых предметов одежды также представляет трудности для таких пациентов.
Сопутствующими симптомами заболеваний позвоночника могут быть также нарушения в работе внутренних органов. Это происходит в тех случаях, когда нарушения затрагивают так называемые висцеральные нервы (нервные корешки, которые иннервируют внутренние органы).
Лечение дегенеративных заболеваний позвоночника должно быть обязательно комплексным, т.е. обязательно включать несколько индивидуально подобранных методик, направленных на различные стороны болезненного процесса. Только в случае правильного сочетания различных тактик лечения может быть достигнут стойкий положительный результат. Чаще всего при болевых симптомах традиционно применяют нестероидные противовоспалительные препараты, которые могут снимать боль и воспалительную реакцию, но при длительном использовании раздражают слизистую оболочку желудка и кишечника, влияют на кровь и нарушают метаболизм (обменные процессы) хрящевой ткани. В том случае если приём их необходим, то рекомендуется делать это массированными короткими курсами, желательно не превышающими десяти дней. Сейчас в арсенале современной медицины есть другие препараты, обладающие столь же выраженным противовоспалительным действием и при этом лишенных побочных эффектов предыдущей группы. После устранения воспалительного процесса должны быть по возможности устранены с помощью применения ручных методик и специальной гимнастики все имеющиеся функциональные и мышечные нарушения. Специальный массаж и гимнастика снимает спастику поверхностных и средних мышечных слоёв, оставляя только самые "необходимые" так называемые "саногенные" нарушения.
Чтобы не доводить позвоночник до критического состояния, когда лечение становится необходимым, следует заниматься профилактикой заболеваний позвоночника, так как это и дешевле, и проще. Но если проблема с позвоночником возникла, то не стоит применять лечение народными средствами, а лучше обратиться в клинику, где Вам обязательно помогут опытные специалисты.
Бакрышова Галина Николаевна, доктор реабилитолог.
Нарушения в структуре позвоночника, патологические изменения позвонков, ухудшение кровоснабжения и обмена веществ представляют собой явные клинические проявления дегенеративно–дистрофических изменений в основной части человеческого скелета.
Эти изменения связаны в основном с возрастными особенностями позвоночного столба. Как правило, такая патология диагностируется у людей старшего возраста. Но начальные изменения в структуре позвонков можно увидеть уже в молодом возрасте, особенно если у пациента уже наблюдаются заболевания позвоночника (например, сколиоз).
Указанная патология ведёт к образованию грыж, протрузий, остеофитам и истончению межпозвоночных дисков, и нарушению кровоснабжения.
Дегенеративно–дистрофические изменения позвоночника – это патологии, которые могут поражать практически весь позвоночника.
В связи с этим различают несколько видов поражения в зависимости от локализации:
- Изменения в шейном отделе позвоночника.
- Изменения в грудном отделе позвоночника.
- Изменения в поясничном отделе позвоночника.
- Изменения в крестцовом отделе позвоночника.
Возникновение патологических изменений в позвоночном столбе тесно связаны с прогрессированием следующих заболеваний:
- Остеохондроз. Это хроническое заболевание позвоночного столба, которое характеризуется преждевременным истончением позвоночных дисков. Встречается преимущественно у пожилых людей, но в последнее время такая патология диагностируется и в более молодом возрасте. Начальные признаки остеохондроза можно увидеть при выполнении рентгенограммы в возрасте 20-25 лет.
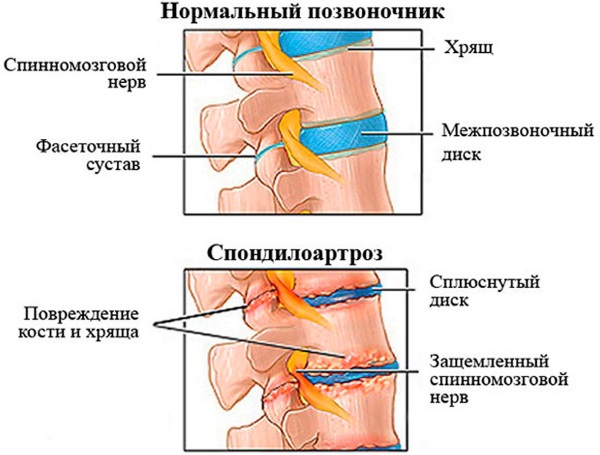
- Остеоартроз. Представляет собой заболевание позвоночника, которое проявляется в виде поражения и разрушения суставного хряща и развитием остеофитов. Чаще всего встречается остеоартроз шейного отдела позвоночника.
![]()
- Спондилоартроз. Является одной из форм остеоартроза и поражает все элементы сустава, а именно, хрящ, связки, капсулы и периартикулярные мышцы.
Стадии и степени
Дегенеративно–дистрофические изменения позвоночника – это патология, которая имеет 4 стадии (степени) развития:
-
При этой стадии нарушения ещё незаметны, симптоматика отсутствует. У межпозвонковых дисков снижена их упругость, происходит незначительная деформация.
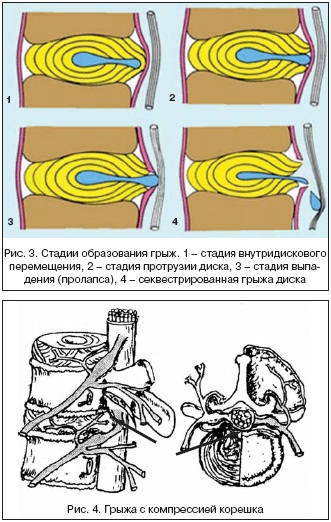
Дегенеративно-дистрофические изменения позвоночника. Стадии
Симптомы
Клиническая картина изменений в позвоночнике многообразна и включает в себя следующую симптоматику:
Причины появления
Причины развития этой патологии разнообразны и подразделяются следующим образом:
Диагностика
Основными диагностическими приёмами является тщательный сбор анамнеза пациента, его осмотр. Затем врач назначает пациенту дополнительные методы диагностики, которые обычно включают рентгенографию или МРТ. Рентген проводится в двух проекциях, фронтальной и прямой.
При нарушениях в позвоночном столбе будут замечены следующие признаки:
- Образование остеофитов.
- Укороченная высота межпозвонковых дисков и их деформация.
- Подвывихи тел позвонков.
- Сопутствующие патологии (сколиоз, кифоз).
![]()
Рентген является наиболее популярным методом диагностики заболеваний позвоночного столба, но иногда он не даёт подробную картину патологических изменений. Поэтому для более точной диагностики проводят МРТ.
МРТ представляет собой информативный способ исследования позвоночника, при помощи которого можно выявить не только патологические изменения в области позвоночного столба (протрузии, грыжи, компрессионные переломы), но также состояние нервов и кровеносных сосудов, питающих позвонки.
С помощью МРТ можно увидеть:
- Наличие межпозвонковых грыж.
- Протрузии межпозвонковых дисков.
- Разрывы в фиброзном кольце.
- Компрессия межпозвонковых нервов.
Дегенеративно–дистрофические изменения лучше всего диагностируются МРТ – исследованием. Это исследование позволяет получить довольно чёткую картину состояния позвоночного столба и определить, есть ли сопутствующие заболевания.
Стоимость диагностических процедур в разных городах различается, но, как правило, цена МРТ исследование одного отдела позвоночника колеблется в районе 4000 – 5000 руб. А также пройти обследование позвоночника можно по полису ОМС (обязательное медицинское страхование).
Выполняют процедуру как в частных медицинских центрах, так и в государственных лечебных учреждениях.
Когда необходимо обратиться к врачу
Начальная симптоматика заболеваний, как правило, незаметна. Так как болевой синдром развивается постепенно, человек обычно обращается к врачу, когда изменения становятся более заметными, а болевой синдром более выраженным. Это происходит далеко не на первой стадии патологических изменений.
Диагностикой и лечением заболеваний позвоночного столба занимается врач – невролог. Он назначает лечение и при необходимости дополнительные диагностические мероприятия.
Если при выполнении диагностики были выявлены дополнительные заболевания, врач направляет пациента на консультацию к врачам – специалистам. Если существует необходимость оперативного вмешательства, необходима консультация врача – нейрохирурга.
Профилактика
Профилактика этих заболеваний очень похожа на профилактические мероприятия для других заболеваний опорно-двигательного аппарата и включают в себя:
- Рациональные физические нагрузки. К ним относится выполнение утренней зарядки, лечебная ходьба, бег. Выполнять физические упражнения нужно постепенно, с каждым днём увеличивая время занятий.
- Сбалансированное питание. В рационе должны присутствовать в достаточном количестве белки, микроэлементы (кальций, магний), витамины. Для людей с заболеваниями позвоночника в питание нужно включить рыбу нежирных сортов, орехи, ягоды, фрукты, бобовые, молочные продукты и яйца.
- Поддержание оптимальной массы тела.
- Отказ от вредных привычек (курение и алкоголь).
- Выбор подходящего матраса для спального места. Для людей с заболеваниями опорно-двигательного аппарата оптимальным вариантом является ортопедический матрас, который поможет поддерживать позвоночник в правильном положении.
- Поддержание правильной осанки.
Методы лечения
Дегенеративно–дистрофические изменения позвоночника – это заболевания, которые лечатся комплексно. Метод лечения определяется в зависимости от стадии заболевания, самочувствия и возраста пациента.
В первую очередь нужно уделить внимание обезболиванию, восстановлению нормального кровоснабжения в позвоночном столбе. Для этого используется лекарственная терапия и другие методы лечения заболеваний позвоночника.
- Обезболивающие противовоспалительные препараты (НПВС). Для купирования болевого синдрома используется внутримышечное введение препаратов — Диклофенак – 25 мг (3 мл) 2 раза в сутки. А также возможно применение пероральных препаратов (Диклофенак, Найз) или применение мазей с противовоспалительным эффектом (Найз, Кетопрофен). Эти препараты оказывают обезболивающим и противовоспалительным действием.
![]()
- Хондропротекторы. Это препараты, которые поддерживают хрящевую ткань в нормальном состоянии и препятствуют дальнейшему разрушению (Хондроитин, Терафлекс). Они также выпускаются в виде таблеток для перорального приёма и мазей. Если препарат в форме таблеток, то в этом случае разовая доза составляет 1 г препарата 2 раза в сутки. В форме мазей препарат наносится 2 раза в сутки тонким слоем, на ночь. Курс лечения от двух недель до месяца.
- Миорелаксанты. Препараты применяются для снятия спазма мышц. Широко применяется препарат Мидокалм. Лекарственные формы представлены в виде таблеток и раствора для внутримышечного введения. Для купирования спазма, как правило, назначается внутримышечное введение препарата по 1 мл 1 раз в день. Курс лечения составляет 5 дней.
- Седативные препараты при нестабильном состоянии нервной системы, проблемах со сном. Можно применять лёгкие седативные препараты на основе лекарственных растений (валериана, пустырник). В некоторых случаях может потребоваться приём более сильных седативных средств, например, препараты из группы диазепамов (Фенозепам).
- Витамины группы B. Часто назначаемый препарат при заболеваниях опорно-двигательного аппарата это Мильгамма. Препарат вводится внутримышечно по 2 мл 2 раза в день (утром и вечером). Курс лечения составляет от 7 до 10 дней. При необходимости врач может продлить курс лечения или перевести пациента на поддерживающую терапию (инъекции препарата 1 раз в 2 недели).
При лечении с помощью народных средств часто прибегают к сселяющим способам:
- Применение компрессов. Компрессы можно приготовить из тёртого картофеля и мёда. Для этого сырой картофель прогревается примерно до +50℃, к нему добавляется тёплый мёд и формируют лепёшку. Затем выкладывают её на салфетку, после чего прикладывают области поражения. Длительность воздействия 1 час. Повторять процедуру можно до полного исчезновения болей.
- Мазь из лекарственных растений. Для приготовления мази можно использовать семена крапивы. К ним добавляют 100 мл воды и 2 ст. л. вазелина, затем все тщательно замешивают до однородной массы. Настаиваться мазь должна несколько дней. После этого мазь можно использовать. Как правило, мазь наносят 1 раз в день от 10 до 14 дней или до полного исчезновения болей.
![]()
- Настой из брусники. Для того чтобы приготовить такой настой, нужно взять 1 ст. л. листьев брусники, их измельчить и залить кипятком. После этого дать настояться в течение 1 часа. Принимать настой нужно 2 раза в сутки на протяжении двух недель. Для каждого нового приёма нужно готовить свежий настой. А также можно готовить настой из ягод брусники с добавлением мёда.
Дегенеративно–дистрофические изменения позвоночника – это нарушения, которые необходимо лечить дополнительными методами, кроме медикаментозной терапии.
К таким методам лечения заболеваний позвоночника относится:
- Оперативное вмешательство. Назначается при неэффективности консервативной терапии или при развитии осложнений. А также операция показана при обнаружении межпозвонковых грыж и при ярко выраженной неврологической симптоматике.
- Физиотерапевтические методы. К ним относятся электрофорез (с новокаином или демексидом), магнитотерапия, лечение ультразвуком, парафиновые аппликации. Физиотерапия применяется с основными методами лечения. Курс процедур зависит от степени выраженности патологии, как правило, занимает временной промежуток от 14 дней до 1 месяца.
- Иглорефлексотерапия. Представляет собой воздействие на биологически активные точки путём введения длинных или коротких игл, которые оставляют для воздействия на 30 мин.
- Лечебный массаж. Является одним из основных методов облегчения болевого синдрома. Он способствует расслаблению мышц спины, улучшению кровоснабжения, поддержанию тонуса мышечного каркаса. Курс массажа обычно составляет 1 месяц.
- Лечебная физкультура. Представляет собой обязательный метод в лечении пациентов с заболеваниями позвоночника. Приступать к лечебной процедуре нужно после снижения болевых ощущений. Но отдельные приёмы ЛФК можно проводить и в самом начале лечения. Выбор упражнений и степень их нагрузки на организм пациента выбирает врач или медсестра кабинета ЛФК.
- Применение ортопедических корсетов. Для снижения болевых ощущений и разгрузки опорно-двигательного аппарата можно использовать специальные корсеты. Обычно применяют корсет для поясничного отдела позвоночника. Он поддерживает позвоночник в правильном положении, снимает болевые ощущения и степень нагрузки. Носят такие корсеты в течение 2 мес. Иногда это промежуток может растягиваться до 6 мес. Существует определённое время ношения корсетов днём. Носить корсет нужно не постоянно, в течение дня его носят в течение 4 ч., затем снимают. Длительность применения устанавливает врач.
Возможные осложнения
Если патологические изменения позвоночника вовремя не диагностировать или неправильно лечить, могут развиться следующие осложнения:
Прогноз при Дегенеративно–дистрофических изменениях позвоночника, как правило, благоприятный. Это зависит от своевременно начатого лечения и степени выраженности патологии. В большинстве случаев удаётся значительно улучшить качество жизни больных и существенно снизить риск развития возможных осложнений.
Видео о дегенеративно-дистрофических изменениях позвоночника
Дегенеративные заболевания позвоночника:
Читайте также: